ARTÍCULO ORIGINAL
SANTANA, Claudinei Alves [1], GUTIERREZ, Eliana Battaggia [2]
SANTANA, Claudinei Alves. GUTIERREZ, Eliana Battaggia. Evaluación de la tasa de dispensación de isoniazida utilizada en el tratamiento preventivo de la tuberculosis en un servicio especializado en VIH / SIDA. Revista Científica Multidisciplinar Núcleo do Conhecimento. Año 06, Ed. 04, Vol. 03, pp. 05-21. Abril. ISSN: 2448-0959, Enlace de acceso: https://www.nucleodoconhecimento.com.br/salud/evaluacion-de-la-tasa
RESUMEN
Introducción: El síndrome de inmunodeficiencia adquirida causado por el virus de la inmunodeficiencia humana fue una de las principales epidemias de enfermedades infecciosas del siglo XX. La tuberculosis es una enfermedad crónica, infecciosa y contagiosa causada por mycobacterium tuberculosis. Ambas enfermedades interactúan convirtiéndose en un importante problema de salud pública. El tratamiento preventivo con isoniazida tiene una opción para la no manifestación de la tuberculosis. La adhesión al tratamiento es esencial para una prevención exitosa. Objetivo: Evaluar la tasa de cumplimiento del tratamiento preventivo con isoniazid, medido a través de la dispensación del medicamento en la farmacia y los factores asociados entre los sujetos con VIH/SIDA y la infección latente por Mycobacterium tuberculousis seguidos en el servicio especializado en la atención de pacientes con VIH/SIDA. Metodología: Estudio retrospectivo y prospectivo, descriptivo y analítico con pacientes adultos con VIH/SIDA en seguimiento, Servicio de Extensión para la Atención de Pacientes con VIH/SIDA de la División de Enfermedades Infecciosas y Parasitarias del Hospital das Clínicas de la Facultad de Medicina de la Universidad de São Paulo, utilizando el Sistema de Información y Gestión Hospitalaria (SIGH) implementado en el Servicio de Clínicas y Farmacias Ambulatorias, y realizando el análisis de la asociación entre las variables de interés y resultado a través de la prueba t del estudiante con IC del 95%, siendo considerado con significación estadística p ≤ 5%. Resultados: Incluimos a 161 sujetos que participaron en el estudio siendo 78.9% hombres, 67.7% menores de 50 años de edad, 87.0% con más de 5 años de infección por VIH, y complicaciones durante el tratamiento preventivo estuvieron presentes en 12.4% (20). La tasa de adhesión al tratamiento preventivo con isoniazid en los registros médicos y la prescripción electrónica fue del 96% y del 83%, respectivamente, ambos superiores al 80% según la recomendación de la Organización Mundial de la Salud y no había asociación entre las variables de interés y resultado. Conclusión: La alta tasa puede estar parcialmente justificada por las prácticas adoptadas en la atención médica y farmacéutica, como la programación de fechas de dispensación de medicamentos, la unificación para la dispensación de diferentes medicamentos en la misma fecha, la información en la farmacia sobre factores que aumentan la eficacia del tratamiento. La atención y atención adecuada proporcionada fue, en última instancia, la gran responsable de los resultados obtenidos.
Palabras clave: Adhesión a la CPI, prescripción electrónica, servicio de farmacia, tuberculosis, VIH/SIDA.
INTRODUCCIÓN
El síndrome de inmunodeficiencia adquirida (SIDA), causado por el virus de la inmunodeficiencia humana (VIH), fue una de las principales epidemias de enfermedades infecciosas del siglo XX (BIGGAR, 1988; DE COOK et al, 2011). A finales de 2019 se estimó que alrededor de 38 millones de personas vivían con el VIH en todo el mundo. (UNAIDS, 2020).En Brasil, de 1980 a junio de 2020, se notificaron 1.011.617 casos de SIDA en el país. (BRASIL, 2020).
La tuberculosis es una enfermedad crónica, infecciosa y contagiosa causada por Mycobacterium tuberculosis (Mtb) (VERONESI, 2005). En 2018, alrededor de 10 millones de personas desarrollaron tuberculosis, aproximadamente el 9% vivían con el VIH. (UNAIDS, 2020). La tuberculosis es la segunda causa de muerte por enfermedades infecciosas en todo el mundo con 1,5 millones de muertes en 2018. (UNAIDS, 2020).
En Brasil, en 2019, se diagnosticaron 73.864 nuevos casos de tuberculosis, que correspondieron a un coeficiente de incidencia de 35,0 casos/100.000 habitantes. (BRASIL, 2020).
La infección por VIH es uno de los principales factores de riesgo para el desarrollo de la tuberculosis (EL-SADR et al, 2008; STERLING et al, 2010). La tuberculosis y la comorbilidad del VIH traen problemas especiales para el diagnóstico de la tuberculosis, tanto para el tratamiento de ambas enfermedades como para el tratamiento de una gran parte de los recursos sanitarios en los países en desarrollo (FÄTKENHEUER et al, 1999). La tuberculosis es una de las principales causas de muerte entre las personas con SIDA en estas regiones (BLANC et al, 2007).
El tratamiento de los pacientes coinfectados requiere el uso de fármacos tuberculostáticos y antirretrovirales utilizados de forma concomitante, y trae como desafíos a los pacientes el alto número de comprimidos, medicamentos, posibilidad de interacciones farmacológicas con superposición de efectos tóxicos y síndrome inflamatorio de reconstitución inmune (PADRIYAMAPMAPSINI et al, 2011).
Una de las medidas para la prevención de la tuberculosis en personas infectadas por mtb con mayor riesgo de desarrollar enfermedades es el tratamiento preventivo con isoniazida (TPI ) de infección latente de Mtb (ILMtb) (CONDE et al, 2009; LEUNG et al, 2010; HORSBURGH; RUBIN, 2011; DUARTE et al, 2007). ILMTb es la presencia de Mtb en una fase no activa, sin producir síntomas clínicos. Se estima que hasta un tercio de la población mundial está infectada latentemente por Mtb (AKOLO et al, 2010). La TPI puede reducir el riesgo en las personas que viven con el VIH/SIDA (PLWHA) entre un 33 y un 67% durante un tiempo de hasta 48 meses. La Organización Mundial de la Salud y el Ministerio de Salud, con el fin de reducir el riesgo de tuberculosis en PLWHA recomiendan la administración de isoniazid (INH), a una dosis de 5 a 10 mg / kg / día de peso hasta 300mg durante 6 meses (540 comprimidos) consecutivos para el tratamiento de PLWHA con prueba de tuberculina > 5 mm, siempre que se haya excluido la tuberculosis activa, actual o anterior (CONDE et al, 2009). Es importante destacar el riesgo de elevación asintomática de enzimas hepáticas como AST (aminotransferasa de aspartato), ALT (alanina aminotransferasa) y GGT (gamma-glutamyltransferasa) después del inicio del tratamiento con INH. (CHURCHYARD et al, 2007; COHN, 2000).
El concepto de adhesión varía entre los autores. Puede definirse como cuánto sigue el paciente las directrices de un agente de salud, con quien estuvo de acuerdo, y se considera como adherente a la TPI el paciente que ingiere al menos el 80% de las dosis prescritas (OMS, 2003).
La evaluación de la adhesión a la terapia farmacológica se puede hacer directa e indirectamente, con métodos bioquímicos, objetivos, subjetivos y clínicos, que son los más utilizados en todo el mundo (GORENOI et al, 2007).
Uno de los métodos para evaluar la adherencia a la terapia puede ser a través de la dispensación de medicamentos en la farmacia, y para eso, es necesario contar con sistemas que registren con precisión la dispensación a los pacientes (OIGMAN, 2003).
El Servicio de Farmacia es una parte integral de la asistencia en servicios especializados de atención del VIH/SIDA según la Organización Mundial de la Salud (OMS, 2008). También es de gran importancia el papel del farmacéutico clínico en las enfermedades infecciosas y el equipo de farmacia en la asistencia a PLWHA (VAN MIL et al, 2006).
OBJETIVO
El objetivo principal de este estudio era evaluar la tasa de membresía TPI, medida por la cantidad de píldoras dispensadas con isoniazid, correlacionada con la cantidad prescrita en los registros médicos y la cantidad prescrita en la prescripción electrónica y los factores asociados entre los sujetos con VIH/SIDA e ILMtb en el servicio especializado en la atención de pacientes con VIH/SIDA.
METODOLOGÍA
DISEÑO DEL ESTUDIO
Estudio retrospectivo y prospectivo, descriptivo y analítico con pacientes adultos con VIH / SIDA en seguimiento en el Servicio de Extensión del Servicio de VIH / SIDA de la División de Enfermedades Infecciosas y Parasitarias del Hospital de Clínicas, Facultad de Medicina, Universidad de São Paulo. (SEAP HIV / Aids), una clínica ambulatoria especializada en VIH / SIDA, con un Sistema de Información y Gestión Hospitalaria (SIGH) implantado en el Ambulatorio para la preparación de recetas electrónicas y en el Servicio de Farmacia para la dispensación de medicamentos. La investigación fue aprobada por el Comité de Ética para el Análisis de Proyectos de Investigación de la Facultad de Medicina de la Universidad de São Paulo con el número 1068/08.
SELECCIÓN DE TEMAS
Incluimos sujetos que presentaron al menos 1 receta de INH en el Servicio de Farmacia del SEAP VIH/SIDA del 07/01/2008 al 06/30/2011. Se excluyeron los sujetos con tuberculosis anterior y en el momento del estudio, que no hicieron un seguimiento durante el período de estudio y que iniciaron la TPI antes del 07/01/2008.
RECOLECCIÓN DE DATOS
Los datos se obtuvieron de los registros médicos a través de un formulario estandarizado, durante todo el período de seguimiento del sujeto en el servicio; los datos se obtuvieron a través de informes de gestión generados a partir de computadoras ubicadas en el Servicio de Farmacia.
La tasa de dispensación de INH en el Servicio de Farmacia, resultado de este estudio, de INH se calculó como la relación porcentual entre el número de pastillas dispensadas por la farmacia y el número estimado de pastillas prescritas, según el registro en la historia clínica de la farmacia. fechas de inicio y finalización. de finalización de TPI informado en la historia clínica y el número de pastillas prescritas electrónicamente (QCP), se calculó mediante el intervalo en días entre la fecha de la 1ª prescripción de INH registrada en SIGH y la fecha de finalización multiplicada por el número de pastillas / día. (300 mg = 3 cp).
ANÁLISIS ESTADÍSTICO
El análisis estadístico se realizó con el Programa SPSS – Statistics, versión 17.0. El análisis descriptivo de las variables se realizó con medidas de tendencia central (media, mediana, desviación estándar, mínima y máxima) y proporciones, y la prueba t del estudiante para las asociaciones, con IC del 95%, siendo considerada con significación estadística p ≤ 5%.
RESULTADOS
CARACTERÍSTICAS DE LA MUESTRA
Inicialmente seleccionamos 203 sujetos que presentaron la prescripción del INH en el período comprendido entre el 01/07/2008 y el 30/06/2011, y después de aplicar los criterios de exclusión, se incluyeron 161 sujetos (Figura 1)
Figura 1 – Algoritmo de inclusión de sujetos
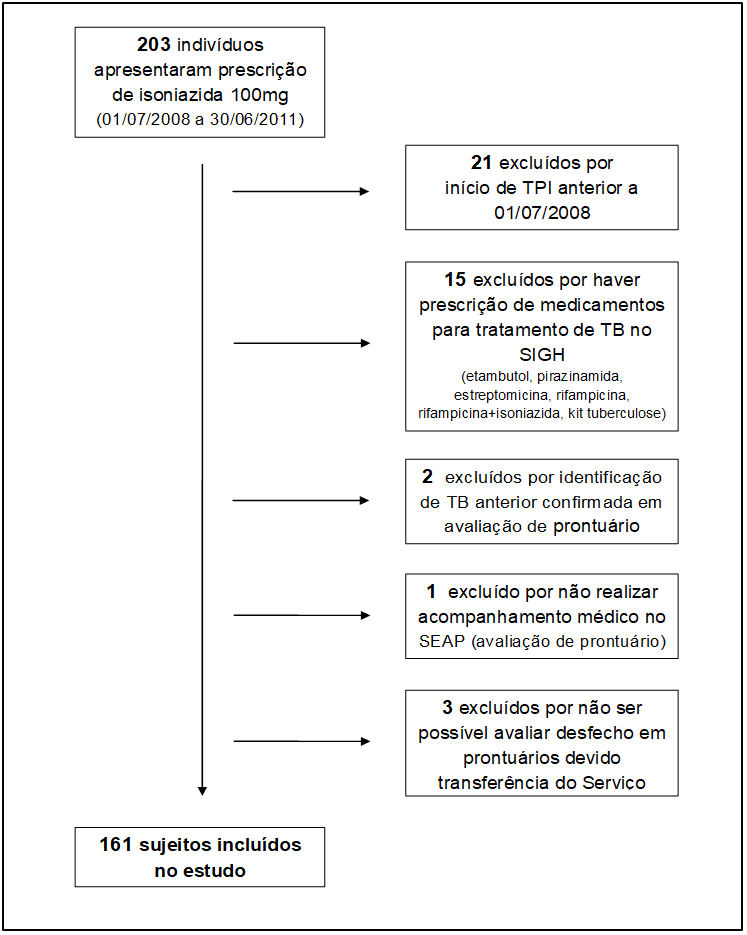
Tabla 1- Características de los temas. SEAP VIH/SIDA, HC-FMUSP, São Paulo, 2008 a 2011
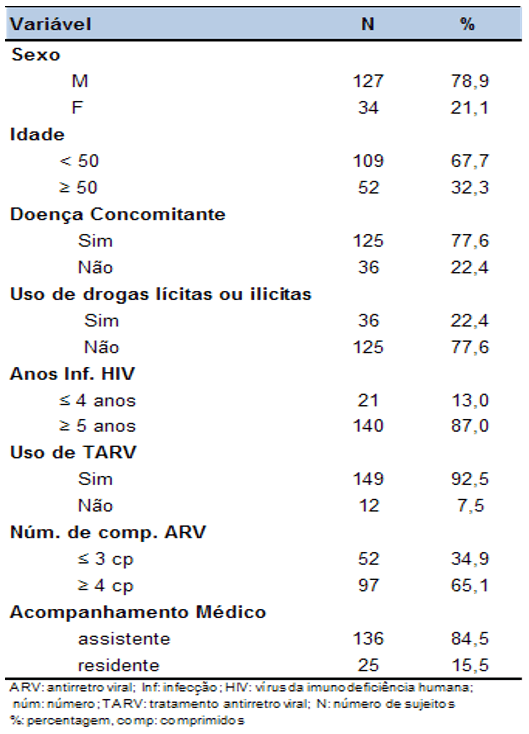
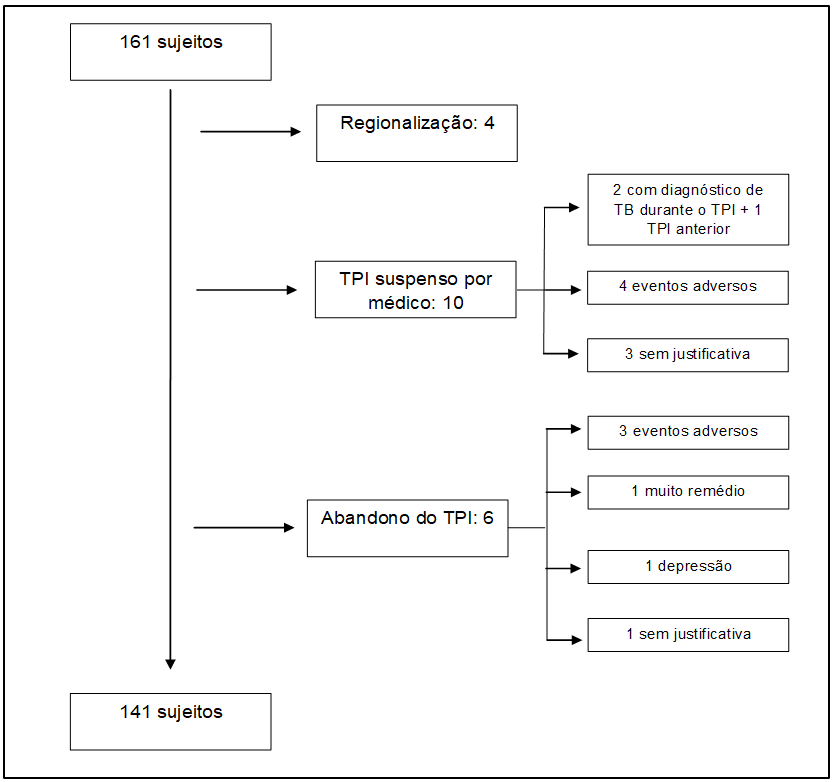
Figura 2- Algoritmo de complicaciones durante la TPI
EVALUACIÓN DE LA ADESION DESCRITA EN LOS REGISTROS MÉDICOS
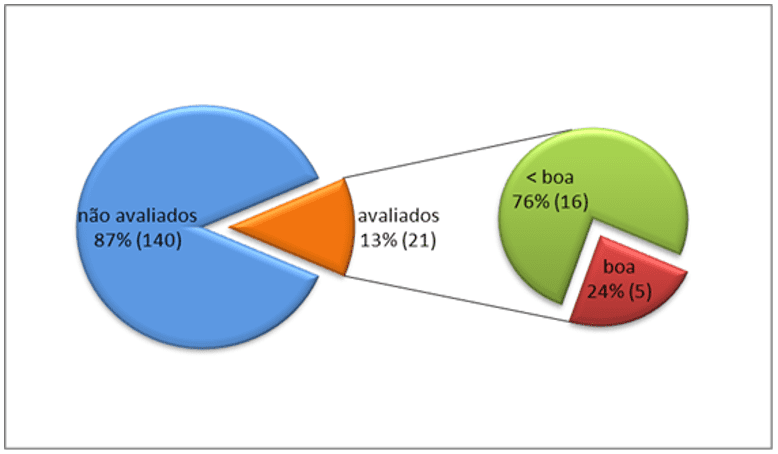
La evaluación de la adhesión de la TPI se registró en los registros médicos del 13% (21) de los sujetos, siendo considerados buenos en el 24% (5) de ellos. En la evaluación de la adhesión a los sujetos que utilizaron el TARV, hubo información en los registros médicos de 53% (79) sujetos, siendo considerado bueno en 41% (32).
Gráfico 1. Evaluación de Adtois de la TPI descrita en los registros médicos. SEAP VIH/SIDA, HC-FMUSP, São Paulo – 2008 a 2011
Cuadro 3- Distribución de temas de acuerdo con los resultados de ast, ALT y GGT para la evaluación de hepatotoxicidad en los períodos pre, concomitante y post-TPI. SEAP VIH/SIDA, HC-FMUSP, São Paulo – 2008 a 2011
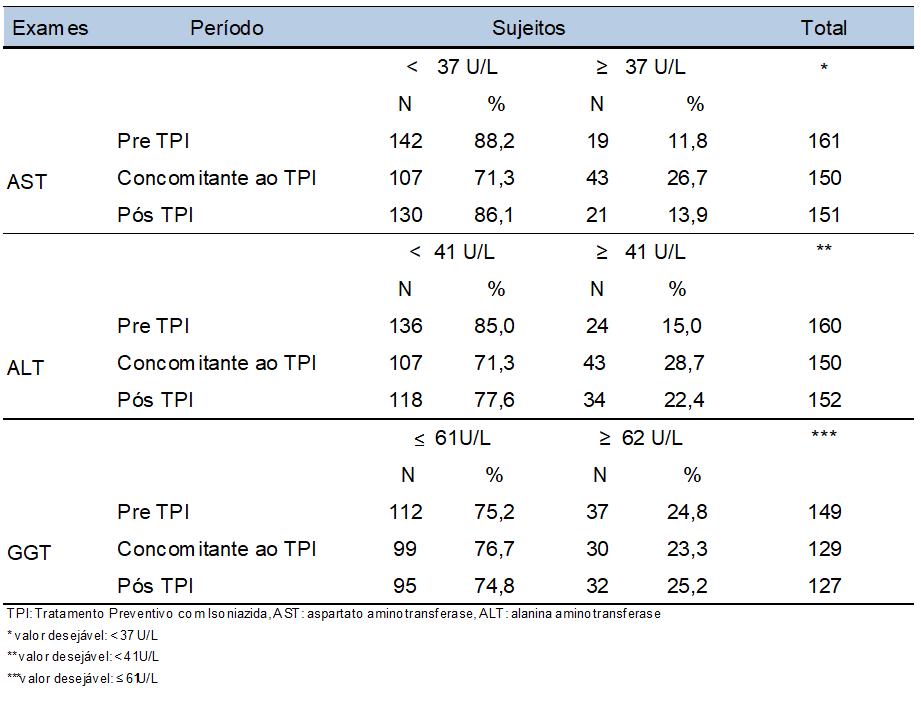
Tabla 4- Tabletas INH prescritas, de acuerdo con los registros médicos y la prescripción, y la cantidad de comprimidos dispensados por la farmacia, en promedio y mediana, por sujeto, durante la TPI. SEAP VIH/SIDA, HC-FMUSP, São Paulo – 2008 a 2011
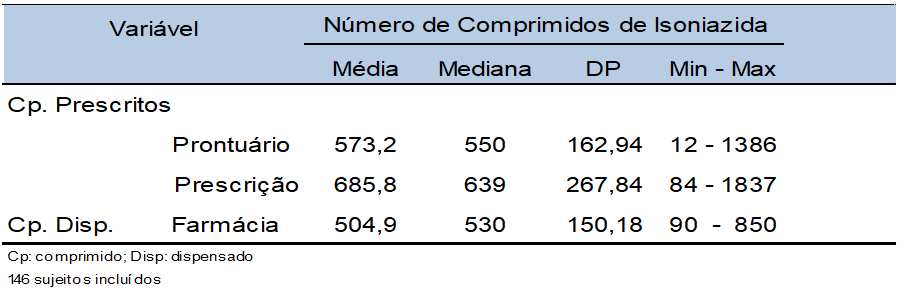
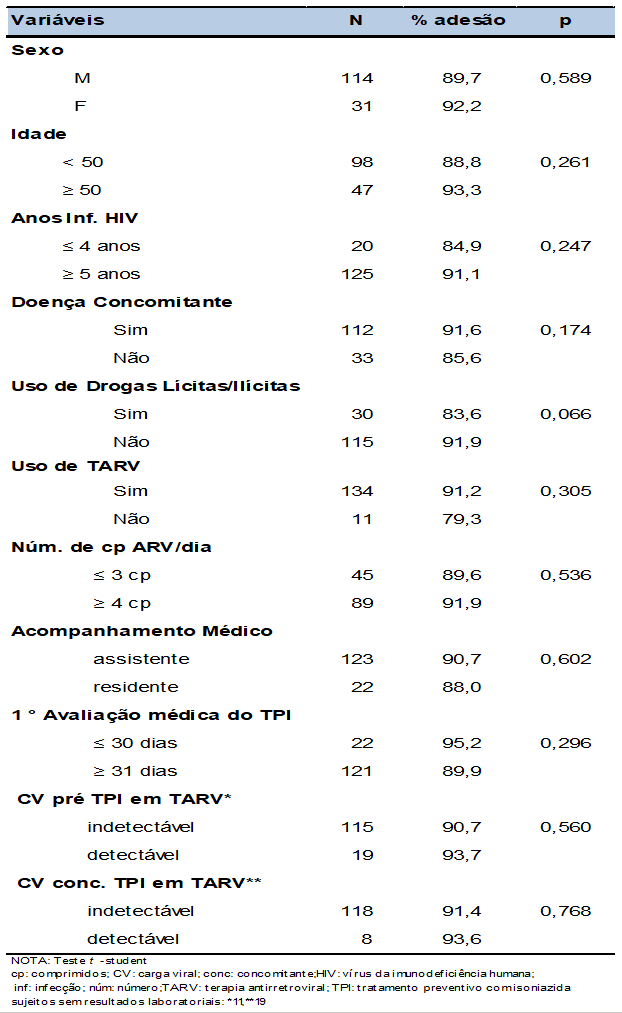
Tabla 5- Media de adhesión a la TPI, de acuerdo con la tasa de dispensación inh, calculada sobre la base de la información de los registros médicos y de acuerdo con la prescripción electrónica. SEAP VIH/SIDA, HC-FMUSP, São Paulo – 2008 a 2011

Cuadro 6- Tasa de adhesión a los sujetos de VIH/SIDA de acuerdo con variables de interés, SEAP VIH/SIDA, HC-FMUSP, São Paulo – 2008-2011
DISCUSIÓN Y CONCLUSIÓN
En nuestro estudio no identificamos factores asociados con la membresía de la TPI. La literatura especializada es controvertida en relación con y este aspecto: mientras que, en algunos estudios, similar a la nuestra, la edad, el sexo, el tiempo de infección, las enfermedades concomitantes, las drogas ilícitas, el TARV, el seguimiento médico, la condición virológica y la adhesión a la TPI (TULSKY et al, 2000; SHUKLA et al, 2002), no estaban asociados con la membresía de la TPI, y otros mostraron asociación con la raza / color, edad, vivienda, alcohol, evento adverso y país de origen (LOBUE et al, 2003; TULSKY et al, 2000; PARSYAN et al, 2007).
De los 161 sujetos, el 12,4% (20) sufrieron complicaciones durante el TPI, estos pacientes fueron excluidos del análisis de los ades, porque tales complicaciones influyeron negativamente en la continuidad de los pacientes al tratamiento. Sin embargo, no se notificaron eventos como hepatotoxicidad en estas complicaciones.
En cuanto al riesgo de hepatotoxicidad (elevación de los marcadores de la función hepática) evaluado a través de los resultados de las pruebas de laboratorio, el 12,4% de los pacientes presentaron algún tipo de complicaciones, hepatotoxicidad, efecto adverso del INH bien definido y documentado (CONDE et al, 2009; CHURCHYARD et al, 2007; COHN; O’BRIEN, 2000; CONH, 2000), ocurrió de manera discreta y transitoria, y no condujo a la suspensión de la TPI. Al parecer, la preocupación por adherirse no se refiere a todos los tratamientos de manera homogénea y en este estudio identificamos que mientras que el 53% de los sujetos tenían un registro en los registros médicos de la evaluación del TARV adhiriendo sólo el 13% tenía una evaluación relacionada con la TPI. Dado que se trata de un tratamiento para reducir el riesgo de tuberculosis y potencialmente hepatóxico, sería deseable preocuparse más por su tratamiento (CONDE et al, 2009; COHN et al, 2000; COHN, 2000).
Existen diferentes metodologías para evaluar el adto de la TPI, que van desde la proporción de viales proporcionados en comparación con el previsto, el número de pacientes que terminaron el tratamiento, la proporción de comprimidos dispensados que fueron devueltos a la farmacia, la base de datos con información sobre la dispensación de medicamentos y el autoinfoncia. (HIRANSUTHIKUL et al, 2005; WHO, 2008; TULSKY et al, 2000; SHUKLA et al, 2002; KABALI et al, 2011; BATKI et al, 2002; WHITE et al, 2003).
En este estudio, la tasa de adhesión a la TPI a través de registros médicos e información de prescripción electrónica fue del 96% y del 83%, respectivamente, ambos superiores al 80%, que inicialmente consideramos apropiado para que la TPI fuera eficiente (VEENING, 1968; FALLAB-STUBI et al, 1998; HIRANSUTHIKUL et al, 2005)
La alta tasa de adhesión a la TPI puede atribuirse a las características del servicio, la reducción del tiempo de espera, la ampliación del horario de apertura, las creencias personales, la propia enfermedad, entre otros (GUSMAO et al, 2006; WHO, 2003, REINERS et al, 2008; NEVES et al, 2010). Esta tasa puede justificarse, al menos parcialmente, por las prácticas adoptadas en la atención médica y farmacéutica: entre 2006 y 2008 el servicio de farmacia del SEAP VIH/SIDA comenzó a programar las fechas de dispensación de medicamentos, unificar las dispensaciones de diferentes medicamentos en la misma fecha, informar a los médicos, a través de notificación en los registros médicos, sobre la no-demostración del paciente para la eliminación de medicamentos de TARV e INH, y, principalmente, aclarar a los pacientes, individualmente, sobre los factores que aumentan la eficacia del tratamiento, destacando la importancia de la ingesta del medicamento de acuerdo con las orientaciones recibidas y su dispensación en la fecha programada. La atención farmacéutica realizada adecuadamente, con el objetivo de elevar la calidad de salud y la vida de los pacientes, fue en última instancia la gran responsable del resultado obtenido.
CONSIDERACIONES FINALES
Adherirse a los tratamientos recomendados es esencial para lograr el resultado esperado. La adesión es un comportamiento complejo, así como su evaluación, en este estudio hay algunas limitaciones como la ausencia de otro método de evaluación de adhesión, como entrevistas con el profesional médico o paciente que podría colaborar para identificar dificultades en cuestiones relacionadas con el número de individuos. Sin embargo, incluso con las limitaciones fue posible identificar la membresía de la TPI con la participación activa de la información proporcionada por el Servicio de Farmacia.
REFERENCIAS
AKOLO, Christopher et al. Treatment of latent tuberculosis infection in HIV infected persons. Cochrane database of systematic reviews, n. 1, 2010.
BATKI, Steven L. et al. A controlled trial of methadone treatment combined with directly observed isoniazid for tuberculosis prevention in injection drug users. Drug and alcohol dependence, v. 66, n. 3, p. 283-293, 2002.
BIGGAR, R. J. AIDS: a global problem. Cancer detection and prevention, v. 12, n. 1-6, p. 169-174, 1988.
BLANC, François-Xavier et al. Treatment strategies for HIV-infected patients with tuberculosis: ongoing and planned clinical trials. The Journal of infectious diseases, v. 196, n. Supplement_1, p. S46-S51, 2007.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Boletim Epidemiológico Tuberculose. Brasília (DF): Ministério da Saúde; 2020. Disponível em: < http://www.aids.gov.br/pt-br/pub/2020/boletim-epidemiologico-de-turbeculose-2020>. Acesso em 28 de fev. de 2021.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatite Virais. Boletim Epidemilógico Especial- Aids 2020. Brasília (DF): Ministério da Saúde; 2020. Disponível em: < http://www.aids.gov.br/pt-br/pub/2020/boletim-epidemiologico-hivaids-2020>. Acesso em 28 de fev. de 2021.
CHURCHYARD, Gavin J. et al. Tuberculosis preventive therapy in the era of HIV infection: overview and research priorities. The Journal of infectious diseases, v. 196, n. Supplement_1, p. S52-S62, 2007.
COHN, David L. et al. Targeted tuberculin testing and treatment of latent tuberculosis infection. MMWR Morb Mortal Wkly Rep, v. 49, n. 6, p. 1-54, 2000.
COHN, David L. Treatment of latent tuberculosis infection: renewed opportunity for tuberculosis control. Clinical infectious diseases, v. 31, n. 1, p. 120-124, 2000.
CONDE, Marcus Barreto et al. III Diretrizes para tuberculose da Sociedade Brasileira de Pneumologia e Tisiologia. Jornal Brasileiro de Pneumologia, v. 35, n. 10, p. 1018-1048, 2009.
DE COCK, Kevin M.; JAFFE, Harold W.; CURRAN, James W. Reflections on 30 years of AIDS. Emerging infectious diseases, v. 17, n. 6, p. 1044, 2011.
DE GUSMÃO, Josiane Lima; MION JR, Décio. Adesão ao tratamento–conceitos. Rev Bras Hipertens vol, v. 13, n. 1, p. 23-25, 2006.
DUARTE, Raquel et al. Tratamento da tuberculose latente: Revisão das normas, 2006. Revista Portuguesa de Pneumologia (English Edition), v. 13, n. 3, p. 397-418, 2007.
EL-SADR, Wafaa Mahmoud; TSIOURIS, Simon. HIV-associated tuberculosis: diagnostic and treatment challenges. 2008.
ESTATISTICAS. UNAIDS. Disponível em: https://unaids.org.br/estatisticas/>. Acesso em 25 de fev. de 2021.
FALLAB-STUBI, C. L. et al. Electronic monitoring of adherence to treatment in the preventive chemotherapy of tuberculosis. The International Journal of Tuberculosis and Lung Disease, v. 2, n. 7, p. 525-530, 1998.
FÄTKENHEUER, Gerd et al. The return of tuberculosis. Diagnostic microbiology and infectious disease, v. 34, n. 2, p. 139-146, 1999.
GORENOI, Vitali; SCHÖNERMARK, Matthias P.; HAGEN, Anja. Interventions for enhancing medication compliance/adherence with benefits in treatment outcomes. GMS health technology assessment, v. 3, 2007.
HIRANSUTHIKUL, N. et al. INH preventive therapy among adult HIV-infected patients in Thailand. The International Journal of Tuberculosis and Lung Disease, v. 9, n. 3, p. 270-275, 2005.
HORSBURGH JR, C. Robert; RUBIN, Eric J. Latent tuberculosis infection in the United States. New England Journal of Medicine, v. 364, n. 15, p. 1441-1448, 2011
KABALI, C. et al. Completion of isoniazid preventive therapy and survival in HIV-infected, TST-positive adults in Tanzania. The International journal of tuberculosis and lung disease, v. 15, n. 11, p. 1515-1522, 2011.
LEUNG, Chi Chiu et al. Treatment of latent infection with Mycobacterium tuberculosis: update 2010. European Respiratory Journal, v. 37, n. 3, p. 690-711, 2011.
LOBUE, Philip A.; MOSER, Kathleen S. Use of isoniazid for latent tuberculosis infection in a public health clinic. American journal of respiratory and critical care medicine, v. 168, n. 4, p. 443-447, 2003.
NEVES, Lis Aparecida de Souza; REIS, Renata Karina; GIR, Elucir. Adesão ao tratamento por indivíduos com a coinfecção HIV/tuberculose: revisão integrativa da literatura. Revista da Escola de Enfermagem da USP, v. 44, n. 4, p. 1135-1141, 2010.
OIGMAN, Wille. Métodos de avaliação da adesão ao tratamento anti-hipertensivo. Rev Bras Hipertens, v. 13, n. 1, p. 30-4, 2006.
PADMAPRIYADARSINI, C.; NARENDRAN, G.; SWAMINATHAN, Soumya. Diagnosis & treatment of tuberculosis in HIV co-infected patients. The Indian journal of medical research, v. 134, n. 6, p. 850, 2011.
PARSYAN, Armen E. et al. Predictors of failure to complete treatment for latent tuberculosis infection. Journal of infection, v. 54, n. 3, p. 262-266, 2007.
REINERS, Annelita Almeida Oliveira et al. Produção bibliográfica sobre adesão/não-adesão de pessoas ao tratamento de saúde. Ciência & Saúde Coletiva, v. 13, p. 2299-2306, 2008.
SHUKLA, Sunita J. et al. Factors associated with the treatment of latent tuberculosis infection among health-care workers at a midwestern teaching hospital. Chest, v. 122, n. 5, p. 1609-1614, 2002.
STERLING, Timothy R.; PHAM, Paul A.; CHAISSON, Richard E. HIV Infection—Related tuberculosis: Clinical manifestations and treatment. Clinical Infectious Diseases, v. 50, n. Supplement_3, p. S223-S230, 2010.
TULSKY, Jacqueline Peterson et al. Adherence to isoniazid prophylaxis in the homeless: a randomized controlled trial. Archives of internal medicine, v. 160, n. 5, p. 697-702, 2000.
VAN MIL, JW Foppe; SCHULZ, Martin. A review of pharmaceutical care in community pharmacy in Europe. Harvard Health Policy Review, v. 7, n. 1, p. 155-168, 2006.
VEENING, G. J. Long term isoniazid prophylaxis. Controlled trial on INH prophylaxis after recent tuberculin conversion in young adults. Bulletin of the International Union against Tuberculosis, v. 41, p. 169-171, 1968.
VERONESI R. Tratado de Infectologia. 3ª ed. São Paulo: Atheneu; 2005. p.1139-206
WHITE M, C. et al. Effect of directly observed preventive therapy for latent tuberculosis infection in San Francisco. The International Journal of Tuberculosis and Lung Disease, v. 7, n. 1, p. 30-35, 2003.
WORLD HEALTH ORGANIZATION et al. Adherence to long-term therapies: evidence for action. World Health Organization, 2003.
WORLD HEALTH ORGANIZATION et al. Operations manual for delivery of HIV prevention, care and treatment at primary health centres in high-prevalence, resource-constrained settings: Edition 1 for fieldtesting and country adaptation. 2008.
[1] Farmacéutico Clínico en Enfermedades Infecciosas. Máster en Ciencias Médicas. Especialista en Oncología Multiprofesional. Especialista en Planificación Educativa y Enseñanza de la Educación Superior. Especialista en Farmacia Hospitalaria.
[2] Doctor infeccioso. Doctor en Patología.
Enviado: Marzo de 2021.
Aprobado: Abril de 2021.