ARTICOLO ORIGINALE
SANTANA, Claudinei Alves [1], GUTIERREZ, Eliana Battaggia [2]
SANTANA, Claudinei Alves. GUTIERREZ, Eliana Battaggia. Valutazione del tasso di erogazione di isoniazide utilizzato nel trattamento preventivo della tubercolosi in un servizio specializzato in HIV / AIDS. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 06, Ed. 04, Vol. 03, pp. 05-21. Aprile. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/isoniazide-utilizzato
RIEPILOGO
Introduzione: La sindrome da immunodeficienza acquisita causata dal virus dell’immunodeficienza umana è stata una delle principali epidemie di malattie infettive del XX secolo. La tubercolosi è una malattia cronica, infettiva e contagiosa causata dalla mycobacterium tuberculosis. Entrambe le malattie interagiscono diventando un grave problema di salute pubblica. Il trattamento preventivo con isoniazidi ha un’opzione per la non manifestazione della tubercolosi. L’adesione al trattamento è essenziale per una prevenzione di successo. Obiettivo: Valutare il tasso di conformità al trattamento preventivo con isoniazide, misurato attraverso la dispensazione del farmaco in farmacia e i fattori associati tra i soggetti con HIV / AIDS e l’infezione latente da Mycobacterium tuberculousis seguita in servizio specializzato nella cura dei pazienti affetti da HIV / AIDS. Metodologia: Studio retrospettivo e prospettico, descrittivo e analitico con pazienti adulti affetti da HIV/AIDS come segue, Servizio di estensione per la cura dei pazienti affetti da HIV/AIDS della Divisione malattie infettive e parassitarie dell’Ospedale das Clínicas della Facoltà di Medicina dell’Università di San Paolo, utilizzando il sistema di informazione e gestione ospedaliera (SIGH) implementato nelle cliniche ambulatoriali e nel servizio farmaceutico, ed eseguendo l’analisi dell’associazione tra le variabili di interesse e risultato attraverso il t-test dello studente con il 95% di CI, essendo considerato con rilevanza statistica p ≤ 5%. Risultati: Abbiamo incluso 161 soggetti che hanno partecipato allo studio essendo il 78,9% maschio, il 67,7% sotto i 50 anni, l’87,0% con più di 5 anni di infezione da HIV e le complicazioni durante il trattamento preventivo erano presenti nel 12,4% (20). Il tasso di aderenza alle cure preventive con isoniazid nelle cartelle cliniche e nella prescrizione elettronica è stato rispettivamente del 96% e dell’83%, entrambi superiori all’80% secondo la raccomandazione dell’Organizzazione Mondiale della Sanità e non vi è stata alcuna associazione tra le variabili di interesse e di esito. Conclusione: L’alto tasso può essere parzialmente giustificato da pratiche adottate nell’assistenza medica e farmaceutica come la programmazione delle date di erogazione dei farmaci, l’unificazione per l’erogazione di farmaci diversi alla stessa data, le informazioni in farmacia sui fattori che aumentano l’efficacia del trattamento. L’assistenza e l’assistenza adeguate fornite sono state in ultima analisi la grande responsabile dei risultati raggiunti.
Parole chiave: adesione TPI, prescrizione elettronica, servizio farmacia, tubercolosi, HIV/AIDS.
INTRODUZIONE
La sindrome da immunodeficienza acquisita (AIDS), causata dal virus dell’immunodeficienza umana (HIV) è stata una delle principali epidemie di malattie infettive del XX secolo (BIGGAR, 1988; DE COOK et al, 2011). Alla fine del 2019 è stato stimato che circa 38 milioni di persone vivevano con l’HIV in tutto il mondo. (UNAIDS, 2020).In Brasile, dal 1980 al giugno 2020, nel paese sono stati segnalati 1.011.617 casi di AIDS. (BRASIL, 2020).
La tubercolosi (TB) è una malattia cronica, infettiva e contagiosa causata dalla Mycobacterium tuberculosis (Mtb) (VERONESI, 2005). Nel 2018, circa 10 milioni di persone hanno sviluppato la tubercolosi, circa il 9% viveva con l’HIV. (UNAIDS, 2020). La TBC è la seconda causa di morte per malattie infettive in tutto il mondo con 1,5 milioni di morti nel 2018. (UNAIDS, 2020).
In Brasile, nel 2019, sono stati diagnosticati 73.864 nuovi casi di TBC, corrispondenti a un coefficiente di incidenza di 35,0 casi / 100mila abitanti. (BRASIL, 2020).
L’infezione da HIV è uno dei principali fattori di rischio per lo sviluppo della TBC (EL-SADR et al, 2008; STERLING e altri, 2010). La tubercolosi e la comorbilità dell’HIV portanoo per la diagnosi della TBC, per il trattamento di entrambe le malattie e consumano gran parte delle risorse sanitarie nei paesi in via di sviluppo (FÄTKENHEUER et al, 1999). La tubercolosi è una delle principali cause di morte tra gli individui a causa dell’AIDS in queste regioni (BLANC et al, 2007).
Il trattamento dei pazienti co-infetti richiede l’uso di farmaci tubercolostatici e antiretrovirali utilizzati concomitante, e porta come sfide ai pazienti l’elevato numero di compresse, farmaci, possibilità di interazioni farmacologiche con sovrapposizione di effetti tossici e sindrome da ricostituzione immunitaria infiammatoria (PADRIYAMAPMAPSINI et al, 2011).
Una delle misure per la prevenzione della tubercolosi negli individui infetti da mtb con un aumento del rischio di sviluppare malattie è il trattamento preventivo con isoniazide (TPI) dell’infezione da mtb latente (ILMtb) (CONDE et al, 2009; LEUNG et al, 2010; HORSBURGH; RUBIN, 2011; DUARTE et al, 2007). ILMTb è la presenza di Mtb in una fase non attiva, senza produrre sintomi clinici. Si stima che fino a un terzo della popolazione mondiale sia latentemente infettata dalla Mtb (AKOLO et al, 2010). La TPI può ridurre il rischio di HIV/AIDS (PVHA) dal 33 al 67% per un massimo di 48 mesi. L’Organizzazione Mondiale della Sanità e il Ministero della Salute, al fine di ridurre il rischio di TBC in PLWHA raccomandare la somministrazione di isoniazide (INH), ad una dose da 5 a 10 mg / kg / giorno di peso fino a 300 mg per 6 mesi (540 compresse) consecutiva per il trattamento di PLWHA con tubercorina test > 5 mm, a condizione che sia stata esclusa la TBC attiva, attuale o precedente (CONDE et al, 2009). È importante evidenziare il rischio di elevazione asintomatica di enzimi epatici come AST (aspartato amminotransferasi), ALT (alanina aminotransferasi) e GGT (gamma-glutamiltransferasi) dopo l’inizio del trattamento INH. (CHURCHYARD et al, 2007; COHN, 2000).
Il concetto di adesione varia tra gli autori. Può essere definito come quanto il paziente segue le linee guida di un agente sanitario, con il quale ha accettato, ed è considerato aderente alla TPI il paziente che ingerisce almeno l’80% delle dosi prescritte (OMS, 2003).
La valutazione dell’adesione alla terapia farmacologica può essere effettuata direttamente e indirettamente, con metodi biochimici, oggettivi, soggettivi e clinici, che sono i più utilizzati in tutto il mondo (GORENOI et al, 2007).
Uno dei metodi per valutare l’aderenza alla terapia può essere attraverso la dispensazione di farmaci in farmacia, e per questo, è necessario disporre di sistemi che registrino accuratamente la dispensazione ai pazienti (OIGMAN, 2003).
Il Servizio Farmacia è parte integrante dell’assistenza nei servizi specializzati di assistenza all’HIV/AIDS secondo l’Organizzazione Mondiale della Sanità (OMS, 2008). È anche di grande importanza il ruolo del farmacista clinico nelle malattie infettive e nel team farmaceutico nell’assistenza al PVHA (VAN MIL et al, 2006).
OBBIETTIVO
L’obiettivo principale di questo studio era valutare il tasso di appartenenza all’TPI, misurato dalla quantità di pillole dispensate dall’isoniazida, correlato alla quantità prescritta nelle cartelle cliniche e alla quantità prescritta nella prescrizione elettronica e ai fattori associati tra i soggetti con HIV/AIDS e ILMtb in servizio specializzato nella cura dei pazienti affetti da HIV/AIDS.
METODOLOGIA
PROGETTAZIONE DELLO STUDIO
Studio retrospettivo e prospettico, descrittivo e analitico con pazienti adulti affetti da HIV/AIDS sotto follow-up nel servizio di estensione per i pazienti affetti da HIV/AIDS della Divisione malattie infettive e parassitarie dell’Hospital das Clínicas della Facoltà di Medicina dell’Università di São Paulo. (SEAP HIV/AIDS), una clinica ambulatoriale specializzata in HIV/AIDS, con sistema di informazione e gestione ospedaliera (SIGH) impiantato nelle cliniche ambulatoriali per la preparazione della prescrizione elettronica e nel servizio di farmacia per l’erogazione di medicinali. La ricerca è stata approvata dal Comitato Etico per l’Analisi dei Progetti di Ricerca della Facoltà di Medicina dell’Università di San Paolo con il numero 1068/08.
SELEZIONE DELLE MATERIE
Sono stati inclusi i soggetti che hanno presentato almeno 1 prescrizione di INH presso il Servizio Farmacia SEAP HIV / AIDS nel periodo dal 01/07/2008 al 30/06/2011. I soggetti con precedente tubercolosi e al momento dello studio, che non hanno seguito durante il periodo di studio e che hanno iniziato l’TPI prima del 07/01/2008 sono stati esclusi.
RACCOLTA DATI
I dati sono stati ricavati dalle cartelle cliniche utilizzando un modulo standardizzato, per tutto il periodo di monitoraggio del soggetto in servizio; da SIGH i dati sono stati ottenuti tramite report gestionali generati sui computer dislocati nel Servizio Farmacia.
Il tasso di dispensazione di INH presso il Servizio di Farmacia, risultato di questo studio, di INH è stato calcolato come rapporto percentuale tra il numero di pillole erogate dalla farmacia e il numero stimato di pillole prescritte, secondo il record nella cartella clinica del date di inizio e fine fine TPI riportato in cartella clinica e numero di pillole prescritte elettronicamente (QCP), è stato calcolato attraverso l’intervallo in giorni tra la data della 1a prescrizione INH registrata al SIGH e la data di fine moltiplicata per il numero di pillole / giorno. (300 mg = 3 cp).
ANALISI STATISTICA
L’analisi statistica è stata eseguita con il Programma SPSS – Statistiche, versione 17.0. L’analisi descrittiva delle variabili è stata effettuata con misure di tendenza centrale (mediana, deviazione standard, minima e massima) e proporzioni, e il t-test dello Studente per le associazioni, con il 95% di CI, considerato con significatività statistica p ≤ 5%.
RISULTATI
CARATTERISTICHE DEL CAMPIONE
Inizialmente abbiamo selezionato 203 soggetti che hanno presentato la prescrizione di INH nel periodo dal 01/07/2008 al 30/06/2011, e dopo aver applicato i criteri di esclusione, sono stati inclusi 161 soggetti (Figura 1)
Figura 1 – Algoritmo di inclusione del soggetto
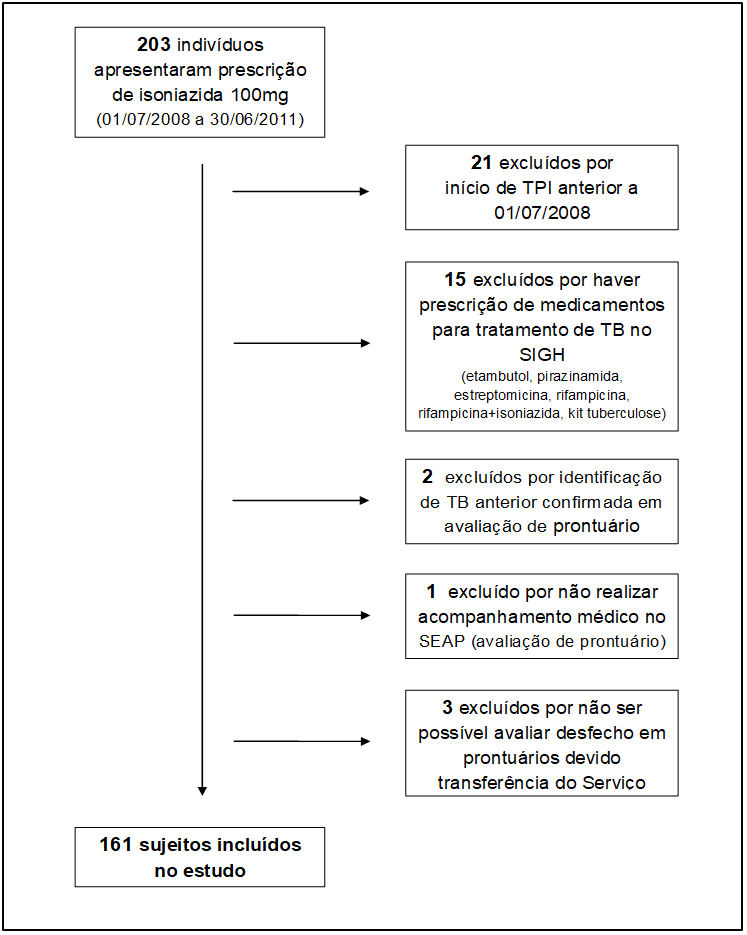
Tabella 1- Caratteristiche dei soggetti. SEAP HIV / AIDS, HC-FMUSP, San Paolo, dal 2008 al 2011
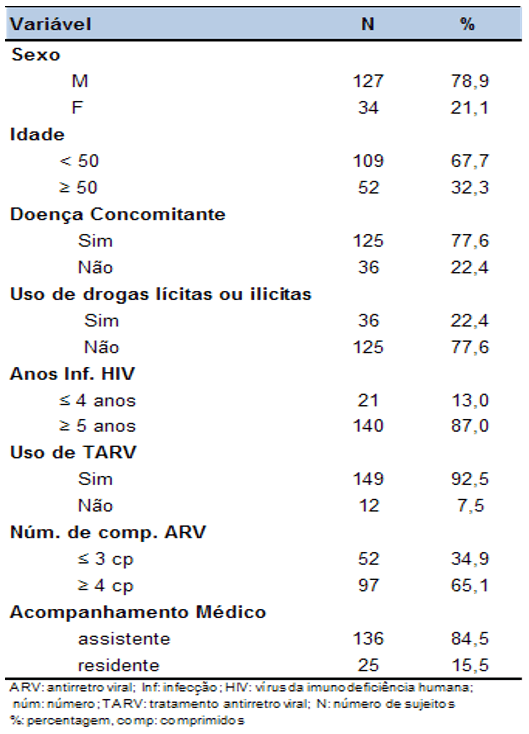
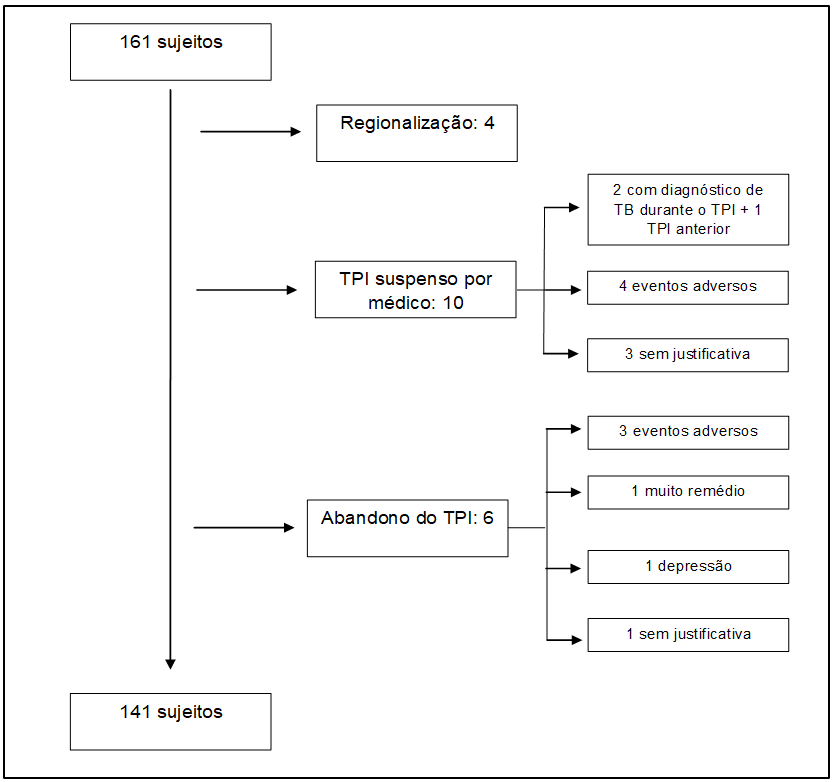
Figura 2- Algoritmo delle complicanze durante l’TPI
Fonte: Preparato dall’autore
VALUTAZIONE DELL’ADESIONE DESCRITTA NELLE CARTELLE CLINICHE
La valutazione dell’adesione all’TPI è stata registrata nelle cartelle cliniche per il 13% (21) dei soggetti, essendo considerata buona nel 24% (5) di essi. Nella valutazione dell’adesione a soggetti che utilizzavano l’TARV, c’erano informazioni nelle cartelle cliniche per il 53% (79) soggetti, essendo considerate buone nel 41% (32).
Grafico 1. Valutazione dell’aderenza al TPI descritto nelle cartelle cliniche. SEAP HIV / AIDS, HC-FMUSP, São Paulo – dal 2008 al 2011
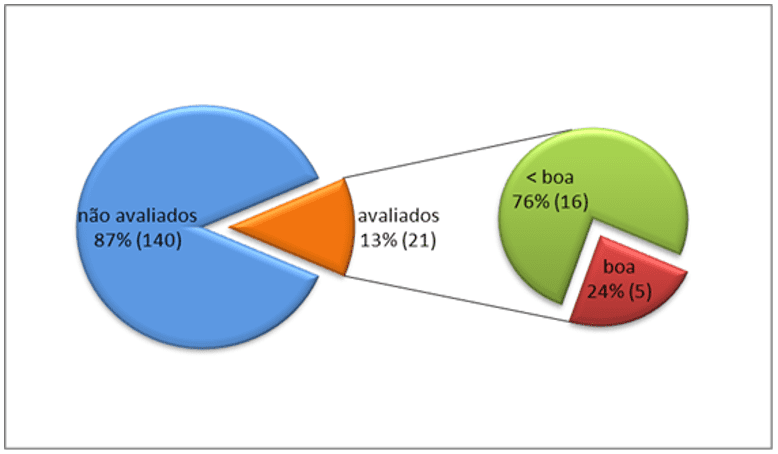
Tabella 3- Distribuzione dei soggetti in base ai risultati AST, ALT e GGT per la valutazione dell’epatotossicità nei periodi pre, concomitante e post TPI. SEAP HIV / AIDS, HC-FMUSP, São Paulo – dal 2008 al 2011
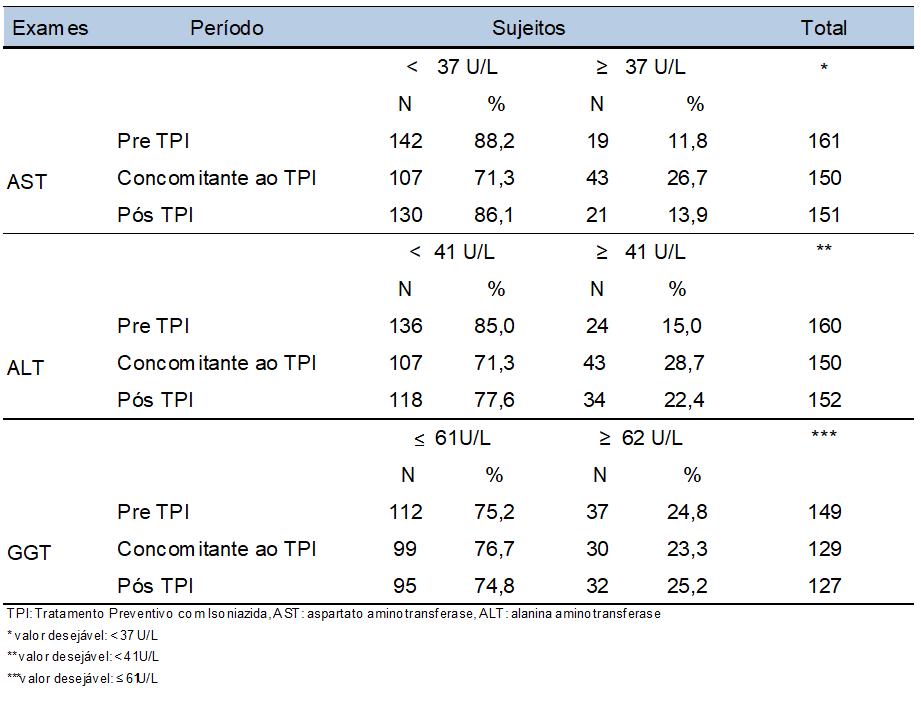
Tabella 4- Compresse INH prescritte, secondo cartelle cliniche e prescrizioni, e la quantità di compresse dispensate dalla farmacia, in media e mediana, per soggetto, durante la TPI. PAES HIV/AIDS, HC-FMUSP, São Paulo – 2008-2011
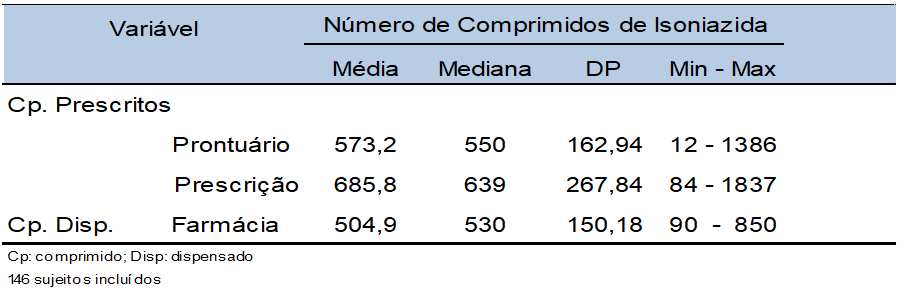
Tabella 5- TPI mediana che aderisce, secondo il tasso di erogazione inh, calcolato sulla base delle informazioni sulle cartelle cliniche e secondo la prescrizione elettronica. PAES HIV/AIDS, HC-FMUSP, São Paulo – 2008-2011

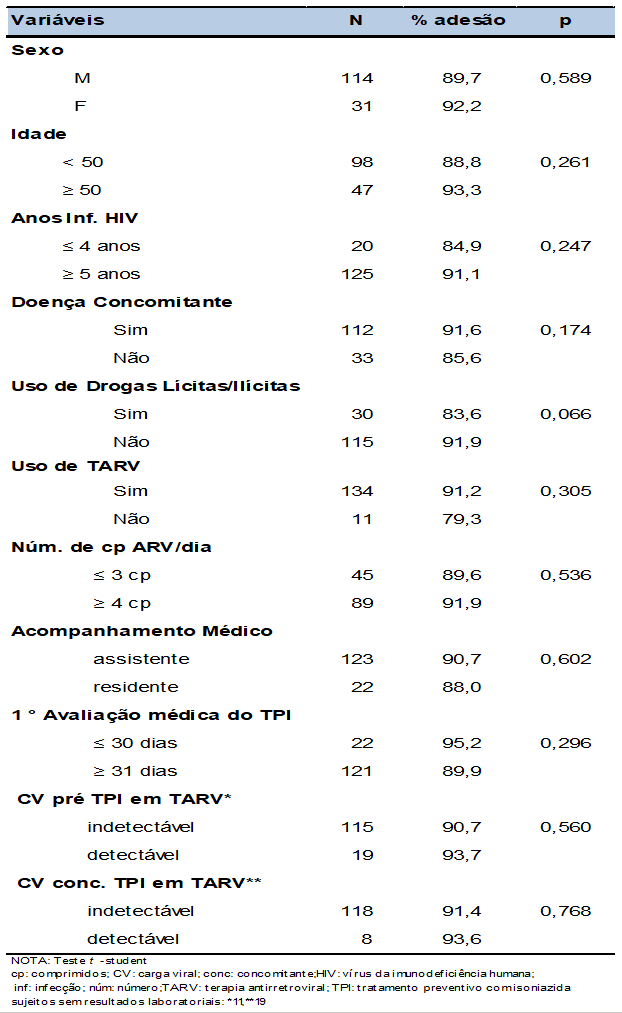
Tabella 6- Tasso di aderenza all’INH dei soggetti HIV / AIDS in base alle variabili di interesse, SEAP HIV / AIDS, HC-FMUSP, São Paulo – 2008-2011
DISCUSSIONE E CONCLUSIONE
Nel nostro studio non abbiamo identificato i fattori associati all’appartenenza alla CPI. La letteratura specializzata è controversa in relazione e a questo aspetto: mentre, in alcuni studi, analogamente alla nostra, età, sesso, tempo di infezione, malattie concomitanti, droghe illecite, ARTE, follow-up medico, condizione virologica e adesione all’TPI (TULSKY et al, 2000; SHUKLA et al, 2002), non erano associati all’appartenenza alla TPI, e altri hanno mostrato associazione con razza / colore, età, alloggio, alcol, evento avverso e paese di origine (LOBUE et al, 2003; TULSKY et al, 2000; PARSYAN et al, 2007).
Dei 161 soggetti, il 12,4% (20) ha subito complicazioni durante la TPI, questi pazienti sono stati esclusi dall’analisi delle ades, perché tali complicazioni hanno influenzato negativamente la continuità dei pazienti al trattamento. Tuttavia, eventi come l’epatotossicità non sono stati segnalati in queste complicazioni.
Per quanto riguarda il rischio di epatotossicità (elevazione dei marcatori di funzionalità epatica) valutato attraverso risultati di test di laboratorio, il 12,4% dei pazienti ha presentato un certo tipo di complicanze, epatotossicità, effetto avverso di INH ben definito e documentato (CONDE et al, 2009; CHURCHYARD et al, 2007; COHN; O’BRIEN, 2000; CONH, 2000), si è verificato in modo discreto e transitorio, e non ha portato alla sospensione della TPI. A quanto pare, la preoccupazione di aderire non si riferisce a tutti i trattamenti in modo omogeneo e in questo studio abbiamo identificato che mentre il 53% dei soggetti aveva una registrazione nelle cartelle cliniche della valutazione dell’ART aderendo solo il 13% aveva una valutazione relativa alla TPI. Poiché si tratta di un trattamento per ridurre il rischio di TBC e potenzialmente epatossico, sarebbe auspicabile essere più interessati al suo trattamento (CONDE et al, 2009; COHN et al, 2000; COHN, 2000).
Esistono diverse metodologie per valutare l’adto dell’TPI, che vanno dalla percentuale di fiale fornite rispetto al previsto, al numero di pazienti che hanno terminato il trattamento, alla percentuale di compresse dispensate che sono state restituite in farmacia, al database con informazioni sull’erogazione dei farmaci e all’auto-segnalazione. (HIRANSUTHIKUL et al, 2005; WHO, 2008; TULSKY et al, 2000; SHUKLA et al, 2002; KABALI et al, 2011; BATKI et al, 2002; WHITE et al, 2003).
In questo studio, il tasso di adesione dell’TPI attraverso le cartelle cliniche e le informazioni sulla prescrizione elettronica è stato rispettivamente del 96% e dell’83%, entrambi superiori all’80%, che inizialmente ritenevamo appropriato per l’efficienza dell’TPI (VEENING, 1968; FALLAB-STUBI et al, 1998; HIRANSUTHIKUL et al, 2005)
L’alto tasso di aderenza al TPI osservato può essere attribuito, tra gli altri, alle caratteristiche del servizio, al ridotto tempo di attesa, all’orario di funzionamento prolungato, alle convinzioni personali, alla malattia stessa (GUSMAO et al, 2006; WHO, 2003, REINERS et al, 2008; NEVES et al, 2010). Tale tasso può essere giustificato, almeno in parte, dalle pratiche adottate in ambito sanitario, medico e farmaceutico: tra il 2006, il 2008, il servizio di farmacia di SEAP HIV / AIDS ha iniziato a programmare le date di erogazione dei farmaci, unificando la dispensazione dei diversi farmaci sul stessa data, informare i medici, tramite notifica della cartella clinica, della mancata assistenza del paziente per il ritiro dei farmaci TARV e INH e, principalmente, per chiarire ai pazienti, individualmente, sui fattori che aumentano l’efficacia del trattamento, facendo risaltare l’importanza di assumere il farmaco secondo le linee guida ricevute e dispensarlo alla data prevista. L’assistenza farmaceutica svolta in modo appropriato, al fine di migliorare la qualità della salute e della vita dei pazienti, è stata, in ultima analisi, in gran parte responsabile del risultato raggiunto.
CONSIDERAZIONI FINALI
Aderire ai trattamenti consigliati è essenziale per raggiungere il risultato atteso. L’adesione è un comportamento complesso, così come la sua valutazione, in questo studio ci sono alcune limitazioni come l’assenza di un altro metodo di valutazione dell’adesione, come interviste con il professionista medico o il paziente che potrebbero collaborare per identificare difficoltà in questioni relative al numero di individui. Tuttavia, anche con le limitazioni è stato possibile identificare l’appartenenza all’TPI con partecipazione attiva delle informazioni fornite dal Servizio Farmacia.
RIFERIMENTI
AKOLO, Christopher et al. Treatment of latent tuberculosis infection in HIV infected persons. Cochrane database of systematic reviews, n. 1, 2010.
BATKI, Steven L. et al. A controlled trial of methadone treatment combined with directly observed isoniazid for tuberculosis prevention in injection drug users. Drug and alcohol dependence, v. 66, n. 3, p. 283-293, 2002.
BIGGAR, R. J. AIDS: a global problem. Cancer detection and prevention, v. 12, n. 1-6, p. 169-174, 1988.
BLANC, François-Xavier et al. Treatment strategies for HIV-infected patients with tuberculosis: ongoing and planned clinical trials. The Journal of infectious diseases, v. 196, n. Supplement_1, p. S46-S51, 2007.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Boletim Epidemiológico Tuberculose. Brasília (DF): Ministério da Saúde; 2020. Disponível em: < http://www.aids.gov.br/pt-br/pub/2020/boletim-epidemiologico-de-turbeculose-2020>. Acesso em 28 de fev. de 2021.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatite Virais. Boletim Epidemilógico Especial- Aids 2020. Brasília (DF): Ministério da Saúde; 2020. Disponível em: < http://www.aids.gov.br/pt-br/pub/2020/boletim-epidemiologico-hivaids-2020>. Acesso em 28 de fev. de 2021.
CHURCHYARD, Gavin J. et al. Tuberculosis preventive therapy in the era of HIV infection: overview and research priorities. The Journal of infectious diseases, v. 196, n. Supplement_1, p. S52-S62, 2007.
COHN, David L. et al. Targeted tuberculin testing and treatment of latent tuberculosis infection. MMWR Morb Mortal Wkly Rep, v. 49, n. 6, p. 1-54, 2000.
COHN, David L. Treatment of latent tuberculosis infection: renewed opportunity for tuberculosis control. Clinical infectious diseases, v. 31, n. 1, p. 120-124, 2000.
CONDE, Marcus Barreto et al. III Diretrizes para tuberculose da Sociedade Brasileira de Pneumologia e Tisiologia. Jornal Brasileiro de Pneumologia, v. 35, n. 10, p. 1018-1048, 2009.
DE COCK, Kevin M.; JAFFE, Harold W.; CURRAN, James W. Reflections on 30 years of AIDS. Emerging infectious diseases, v. 17, n. 6, p. 1044, 2011.
DE GUSMÃO, Josiane Lima; MION JR, Décio. Adesão ao tratamento–conceitos. Rev Bras Hipertens vol, v. 13, n. 1, p. 23-25, 2006.
DUARTE, Raquel et al. Tratamento da tuberculose latente: Revisão das normas, 2006. Revista Portuguesa de Pneumologia (English Edition), v. 13, n. 3, p. 397-418, 2007.
EL-SADR, Wafaa Mahmoud; TSIOURIS, Simon. HIV-associated tuberculosis: diagnostic and treatment challenges. 2008.
ESTATISTICAS. UNAIDS. Disponível em: https://unaids.org.br/estatisticas/>. Acesso em 25 de fev. de 2021.
FALLAB-STUBI, C. L. et al. Electronic monitoring of adherence to treatment in the preventive chemotherapy of tuberculosis. The International Journal of Tuberculosis and Lung Disease, v. 2, n. 7, p. 525-530, 1998.
FÄTKENHEUER, Gerd et al. The return of tuberculosis. Diagnostic microbiology and infectious disease, v. 34, n. 2, p. 139-146, 1999.
GORENOI, Vitali; SCHÖNERMARK, Matthias P.; HAGEN, Anja. Interventions for enhancing medication compliance/adherence with benefits in treatment outcomes. GMS health technology assessment, v. 3, 2007.
HIRANSUTHIKUL, N. et al. INH preventive therapy among adult HIV-infected patients in Thailand. The International Journal of Tuberculosis and Lung Disease, v. 9, n. 3, p. 270-275, 2005.
HORSBURGH JR, C. Robert; RUBIN, Eric J. Latent tuberculosis infection in the United States. New England Journal of Medicine, v. 364, n. 15, p. 1441-1448, 2011
KABALI, C. et al. Completion of isoniazid preventive therapy and survival in HIV-infected, TST-positive adults in Tanzania. The International journal of tuberculosis and lung disease, v. 15, n. 11, p. 1515-1522, 2011.
LEUNG, Chi Chiu et al. Treatment of latent infection with Mycobacterium tuberculosis: update 2010. European Respiratory Journal, v. 37, n. 3, p. 690-711, 2011.
LOBUE, Philip A.; MOSER, Kathleen S. Use of isoniazid for latent tuberculosis infection in a public health clinic. American journal of respiratory and critical care medicine, v. 168, n. 4, p. 443-447, 2003.
NEVES, Lis Aparecida de Souza; REIS, Renata Karina; GIR, Elucir. Adesão ao tratamento por indivíduos com a coinfecção HIV/tuberculose: revisão integrativa da literatura. Revista da Escola de Enfermagem da USP, v. 44, n. 4, p. 1135-1141, 2010.
OIGMAN, Wille. Métodos de avaliação da adesão ao tratamento anti-hipertensivo. Rev Bras Hipertens, v. 13, n. 1, p. 30-4, 2006.
PADMAPRIYADARSINI, C.; NARENDRAN, G.; SWAMINATHAN, Soumya. Diagnosis & treatment of tuberculosis in HIV co-infected patients. The Indian journal of medical research, v. 134, n. 6, p. 850, 2011.
PARSYAN, Armen E. et al. Predictors of failure to complete treatment for latent tuberculosis infection. Journal of infection, v. 54, n. 3, p. 262-266, 2007.
REINERS, Annelita Almeida Oliveira et al. Produção bibliográfica sobre adesão/não-adesão de pessoas ao tratamento de saúde. Ciência & Saúde Coletiva, v. 13, p. 2299-2306, 2008.
SHUKLA, Sunita J. et al. Factors associated with the treatment of latent tuberculosis infection among health-care workers at a midwestern teaching hospital. Chest, v. 122, n. 5, p. 1609-1614, 2002.
STERLING, Timothy R.; PHAM, Paul A.; CHAISSON, Richard E. HIV Infection—Related tuberculosis: Clinical manifestations and treatment. Clinical Infectious Diseases, v. 50, n. Supplement_3, p. S223-S230, 2010.
TULSKY, Jacqueline Peterson et al. Adherence to isoniazid prophylaxis in the homeless: a randomized controlled trial. Archives of internal medicine, v. 160, n. 5, p. 697-702, 2000.
VAN MIL, JW Foppe; SCHULZ, Martin. A review of pharmaceutical care in community pharmacy in Europe. Harvard Health Policy Review, v. 7, n. 1, p. 155-168, 2006.
VEENING, G. J. Long term isoniazid prophylaxis. Controlled trial on INH prophylaxis after recent tuberculin conversion in young adults. Bulletin of the International Union against Tuberculosis, v. 41, p. 169-171, 1968.
VERONESI R. Tratado de Infectologia. 3ª ed. São Paulo: Atheneu; 2005. p.1139-206
WHITE M, C. et al. Effect of directly observed preventive therapy for latent tuberculosis infection in San Francisco. The International Journal of Tuberculosis and Lung Disease, v. 7, n. 1, p. 30-35, 2003.
WORLD HEALTH ORGANIZATION et al. Adherence to long-term therapies: evidence for action. World Health Organization, 2003.
WORLD HEALTH ORGANIZATION et al. Operations manual for delivery of HIV prevention, care and treatment at primary health centres in high-prevalence, resource-constrained settings: Edition 1 for fieldtesting and country adaptation. 2008.
[1] Farmacista Clinico in Malattie Infettive. Master in Scienze Mediche. Specialista oncologico multiprofessionale. Specialista in Pianificazione educativa e insegnamento dell’istruzione superiore. Specialista in Farmacia Ospedaliera.
[2] Dottore infettivo. Dottorato di ricerca in Patologia.
Inviato: marzo 2021.
Approvato: aprile 2021.


