ARTICOLO ORIGINALE
CAPIÑALA, Henriques Tchinjengue [1], BETTENCOURT, Miguel Santana [2]
CAPIÑALA, Henriques Tchinjengue. BETTENCOURT, Miguel Santana. Impatto socioeconomico dell’ictus nei pazienti e nei familiari. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 05, Ed. 10, Vol. 13, pp. 05-40. nell’ottobre 2020. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/dellictus
RIEPILOGO
Introduzione: L’ictus è un problema di salute pubblica in tutto il mondo e una delle principali cause di disabilità acquisite in tutto il mondo. Obiettivo: Studiare il peso socioeconomico dell’ictus nei pazienti e nei familiari, seguito da una consultazione esterna di Neurologia presso l’Ospedale Américo Boavida (HAB) e presso il Centro di Medicina Fisica e Riabilitazione di Luanda (CMFRL) da giugno ad agosto 2013. Metodi: È stato condotto uno studio osservazionale descrittivo trasversale su 56 pazienti dopo ictus, assistito nell’HAB e nel cmfr/2013. Il campione non era probabilistico, di tipo convenienza. I dati sono stati raccolti utilizzando un modulo e l’indice barthel (IB) per valutare il grado di dipendenza funzionale. Risultati: L’età media era di 53 anni, poiché la fascia di età modale era di 50-59 anni, il genere maschile è stato il più frequente (53,6%), la maggior parte dei pazienti è stata sposata (69,6%), disoccupata (25%), con l’istruzione primaria fatta (37,5%); l’80,4% è andato alla consultazione sui trasporti pubblici, la maggior parte ha riferito di essere stata presa in cura dal coniuge (67,9%), quindi il 100% dei disoccupati era dovuto alla loro malattia; Il 50% ha riferito di avere nuclei familiari composti da 6-8 persone; il reddito mensile più frequente è stato di 2-5 salari minimi (47%), e più è stato speso per test diagnostici complementari con una media di 9.844,6 4 Kz /mese e una spesa totale in media di 28510,71 Kz/mese e che il 25% del campione ha speso più del 50% del reddito mensile per la malattia; il 44,6% era moderatamente dipendente. Infine, si è constatato che la maggior parte di coloro che avevano un certo grado di dipendenza sono diventati disoccupati e hanno speso più del 50% del reddito mensile delle famiglie per la malattia. Conclusione: l’ictus colpisce, spesso le persone più indigenti e, allo stesso tempo, contribuisce ancora di più alla deprivazione socioeconomica.
Parole chiave: Ictus, Impatto, socioeconomico.
INTRODUZIONE
CONCETTO DI ICTUS
L’ictus è definito come una serie di segni e sintomi che durano almeno 24 ore e derivano da danni cerebrali causati da cambiamenti nell’irrigazione del sangue. (HARRISON et. al., 2008; GOMES, 2003; ANTÓNIO, 2011; PIRES, 2004; RODGERS, 2004; PEREIRA, 2001; NICOLETTI et. al., 2000)
EPIDEMIOLOGIA
L’ictus è un problema di salute pubblica a livello mondiale, una delle principali cause di disabilità acquisite in tutto il mondo (CORREIA, 2006; Cabral e. al., 2013) . La prevalenza mondiale nella popolazione generale è stimata tra lo 0,5% e lo 0,7% ed è considerata la terza causa di morte dopo le malattie cardiache e tumorali (CABRAL et. al., 2013; CHAGAS e MONTEIRO, 2013). Ogni anno, 15 milioni di persone soffrono di ictus. Di questi, 5 milioni muoiono e 5 milioni sono rimasti con disabilità permanente, il che impone un pesante onere agli individui, alle famiglie e alla comunità (LOGEN, 2003; ANTÓNIO, 2011). La mortalità varia considerevolmente in relazione al grado di sviluppo socioeconomico, con circa l’85% che si verifica nei paesi sottosviluppati o in via di sviluppo e un terzo dei casi raggiunge la parte economicamente attiva della popolazione. (CORREIA, 2006) Nel continente americano il tasso di mortalità è stato stimato in 59 decessi ogni 100.000 abitanti. Circa 730.000 americani hanno un nuovo ictus o ricorrenza ogni anno. Dati recenti suggeriscono un aumento dell’incidenza. Questo impatto dovrebbe aumentare nei prossimi decenni, poiché nei prossimi 30 anni si prevede un aumento del 300% della popolazione anziana nei paesi in via di sviluppo, soprattutto in America Latina e Asia (SILVA e COSTA, 2012). Il Brasile è il 6 ° paese in numero di ictus, dopo Cina, India, Russia, Stati Uniti e Giappone. Tra i paesi dell’America Latina, è il paese con la più alta mortalità per ictus sia negli uomini che nelle donne. (Sá, 2013) Secondo il Ministero della Salute brasiliano, l’ictus è la principale causa di morte in Brasile (PADILHA, 2011) Ci sono grandi differenze geografiche, etniche, culturali e socioeconomiche per quanto riguarda l’incidenza dell’ictus nei quartieri della città di São Paulo e Salvador (LOGEN, 2003; Gomes, 2003). In Europa si stima che il tasso di mortalità per ictus sia di 115 decessi ogni 100.000 abitanti (SILVA e COSTA, 2012). Le statistiche ufficiali mostrano che il Portogallo ha il più alto tasso di mortalità per ictus tra i paesi dell’Europa occidentale, dove è la principale causa di morte. È il secondo paese con la prevalenza più alta tra tutti i paesi europei, che va da 1 a 2 casi ogni 1000 abitanti (ABE, 2010; PADILHA, 2011) . In cui si può dire che si calcola che sei persone, in ogni ora, subiscano un ictus e che due o tre muoia a causa di questa malattia, secondo SPAVC (Società portoghese dell’ictus) (ABE, 2010; SILVA e COSTA, 2012) .
O.M.S. nel suo programma globale sulle malattie (Global Burden of Disease), pubblicato nel 2008, presenta risultati basati su stime, due delle quali affermano che oltre l’85% degli ictus si verifica in paesi con meno risorse, rispetto ai paesi ricchi in cui lo fanno notevoli interventi preventivi per ridurre l’insorgenza di ictus, corrispondenti globalmente al 10% di tutti i decessi (PADILHA, 2011). Studi più recenti rivelano che i casi più fatali di ictus sono più frequenti nell’Africa subsahariana (ANTÓNIO, 2011). Uno studio condotto in Sud Africa presso il Baragwanth Hospital ha rivelato che l’ictus costituisce circa il 60% dei casi neurologici osservati in quell’ospedale (ANTÓNIO, 2011). Studi effettuati in Zimbabwe e Nigeria hanno evidenziato un’elevata frequenza di ictus emorragico rispetto ai paesi sviluppati, un fatto giustificato dall’elevata prevalenza di ipertensione in questi paesi (ANTÓNIO, 2011).
In Angola, la reale entità dell’impatto socioeconomico delle malattie cerebrovascolari non è ancora nota a causa della mancanza di dati accurati sugli studi epidemiologici, ma gli studi condotti dagli studenti per gli studi di fine corso hanno rivelato un’alta frequenza di ictus (più emorragico che ischemico) nei nostri ospedali. È il caso dello studio di Kussola sulla morbilità e mortalità da ictus in 62 pazienti ricoverati all’UCD del CSE (Clínica Sagrada Esperança) nel 2008 in cui il tasso di mortalità era molto alto, raggiungendo il 50%, di António all’HAB (Hospital Américo Boavida) nel 2011, che ha rivelato un tasso di mortalità del 24% e per molti altri effettuati nel 1999, 2001, 2003 e 2004, che ha rivelato un’elevata frequenza di ictus nei nostri ospedali della provincia di Luanda (ANTÓNIO, 2011).
TIPI DI ICTUS
Ictus ischemico (occlusione del vaso) ed emorragico (rottura del vaso).
FATTORI DI RISCHIO
I fattori di rischio possono essere modificabili e non modificabili. Tra gli individui modificabili, ipertensione (HTA), diabete, fumo, malattie cardiache, dislipidemia, obesità, stile di vita sedentario, alcolismo e fattori socioeconomici. Tra le scansioni non modificabili troviamo età, sesso, razza, storia familiare (ANTÓNIO, 2011; FERREIRA et. al., 2013; CHAVES, 2013)
Tabella 3- Grado di dipendenza dall’indice di Barthel
| Autonoma | 100 punti |
| Lieve dipendente | > 60 punti |
| Dipendente moderato | > 40 e ≤ 60 punti |
| Gravemente dipendente | ≥ 20 e ≤40 punti |
| Totale dipendente | < 20 punti |
Fonte: Adattato da (RICARDO, 2012)
(punteggio: 0-100 punti)
OBIETTIVI
Generale:
- Valutare il peso sociale ed economico dell’ictus nei pazienti e nei familiari, seguito dalla consultazione esterna della Neurologia dell’Ospedale Américo Boavida e del Centro di Medicina Fisica e Riabilitazione da giugno ad agosto 2013
Specifico:
- Descrivere il profilo socio-demografico della popolazione studia.
- Caratterizzare il campione in base al reddito mensile della famiglia.
- Valutare l’impatto economico della malattia sulla famiglia in funzione del reddito mensile della famiglia.
- Descrivi le implicazioni sociali della malattia sulla famiglia.
- Mettere in relazione il grado di dipendenza funzionale misurato dall’indice di Barthel e l’impatto socioeconomico.
METODOLOGIA
SITO DI STUDIO
Lo studio è stato effettuato nel corso delle consultazioni esterne dell’Ospedale Américo Boavida (H.A.B.) La commissione per l’ e nella palestra del Centro di Medicina Fisica e Riabilitazione (C.M.F.R.).
TIPO DI STUDIO
Uno studio osservazionale trasversale di tutti i pazienti post-ictus assistiti è stato condotto presso la clinica di neurologia esterna dell’Ospedale Américo Boavida (H.A.B.) e presso il Centro di Medicina Fisica e Riabilitazione (CMFR), da giugno ad agosto 2013.
UNIVERSO
La popolazione dello studio consisteva di tutti i pazienti dopo l’ictus seguiti in una consultazione esterna HAB e CMFR da giugno ad agosto 2013.
ESEMPIO
Il campione era non probabilistico, di tipo convenienza composto da 56 pazienti dopo ictus seguito in una consultazione esterna di H.A.B. e C.M.F.R., da giugno ad agosto 2013.
CRITERI DI INCLUSIONE
Tutti i pazienti sono stati inclusi nello studio, seguiti da consultazioni esterne dell’HAB e nel CMFR che sono stati vittime di ictus confermato nel processo con un periodo di almeno 2 mesi, senza disabilità verbale e disposti a partecipare allo studio, i cui parenti hanno anche accettato.
CRITERI DI ESCLUSIONE
Sono stati esclusi tutti i pazienti con patologia associata confermata e quelli senza compagni (operatori sanitari informali).
VARIABILI
Identificazione socio-demografica (età, sesso, stato civile, occupazione, livello di istruzione e famiglia), modalità di consultazione, grado di parentela con il fornitore informale, disoccupazione dovuta a malattia, reddito mensile della famiglia, impatto economico dell’ictus (forme di spesa e spese totali) grado di dipendenza funzionale.
RACCOLTA ED ELABORAZIONE DEI DATI
La raccolta dei dati è stata effettuata applicando una forma che mirava a determinare la caratterizzazione socioeconomica e demografica del campione, nonché a registrare la valutazione dell’indice barthel che mirava a determinare il grado di dipendenza funzionale dopo la malattia. I dati sono stati inseriti in un database Excel, elaborati e analizzati attraverso statistiche descrittive nel Software SPSS versione 19.0 (Statistical Package for the Social Sciences) – Pacchetto Statistico per le Scienze Sociali.
I risultati sono stati scritti in forma di testo, presentati in tabelle e grafici tramite il programma Microsoft Word 2010®, successivamente progettato tramite un proiettore nel programma Microsoft PowerPoint 2010® nell’ambiente Windows 8®, il giorno della comunicazione pubblica.
ETHICAL ASPECTS
Lo studio è stato autorizzato dal Consiglio di Amministrazione di FMUAN e dalle Direzioni Cliniche di HAB e CMFR, attraverso una lettera che è stata inviata in anticipo, nonché il consenso informato fatto in modo tacito, e c’è l’impegno a mantenere l’anonimato e la fiducia in relazione ai dati dei pazienti.
DIFFICOLTÀ
Avendo online le caratteristiche sociodemografiche degli individui che comprendevano il campione (compresa la bassa istruzione-istruzione), la maggior parte dei pazienti non aveva un reddito fisso, non sapeva come specificare il reddito mensile della famiglia, o aveva un’idea chiara della spesa totale, che richiedeva tempo, calcoli e molta pazienza per stimare dai dati delle domande di base.
IMPOSTAZIONI OPERATIVE
Reddito familiare mensile: La somma di tutti i redditi di individui produttivi che coezioneno la famiglia.
Salario minimo: Il minimo che può essere pagato a un dipendente che nel nostro paese, secondo l’ultima pubblicazione (anno 2012) nel quotidiano della Repubblica dell’Angola è di 15.000 Kwanzas.
Fornitore di assistenza informale: Ogni individuo che stabilisce qualche rapporto socio-affettivo-emotivo con il malato e con la responsabilità di prendersi cura di loro, assistendo in tutte le attività quotidiane, che non può svolgere da solo tenendo conto delle carenze, disabilità e svantaggi causati dalla malattia.
RISULTATI
PRESENTAZIONE DEI RISULTATI
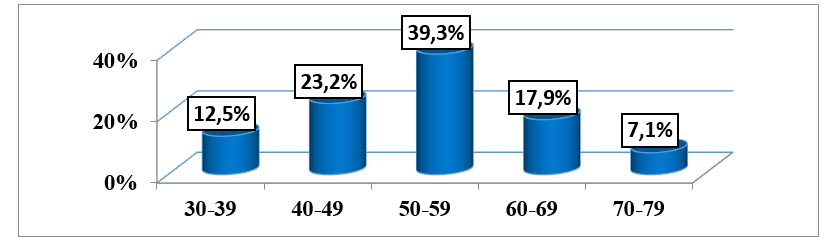
Dei 56 pazienti inclusi nello studio, abbiamo scoperto che l’età media era di 53,04 anni (±10,44), che variava dai 32 ai 77 anni, e la fascia di età modale era di 50-59 anni che rappresentava il 39,3% dei pazienti che compongono il campione. (grafico 1).
Grafico #1: Distribuzione del campione, in base all’età, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
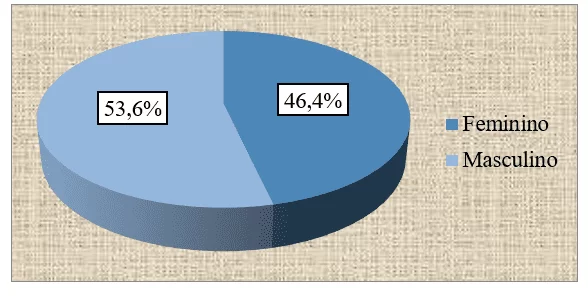
Sul numero totale di pazienti osservati in entrambe le istituzioni sanitarie, la Corte ha riscontrato che 26 (46,4%) erano donne, mentre 30 (53,6%) erano maschi. (grafico n. 2).
Grafico 2: Distribuzione del campione, in base al sesso, seguita in una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
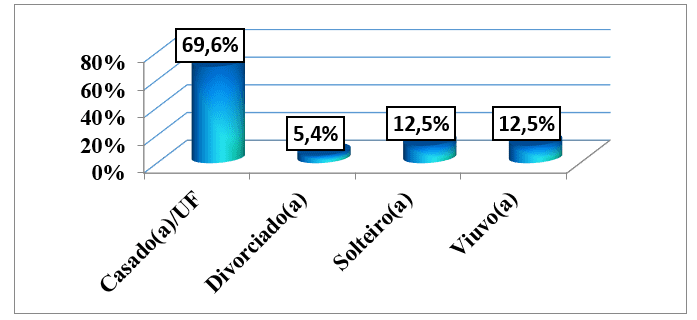
Per quanto riguarda lo stato civile, abbiamo visto che 39 (69,6%) pazienti sono stati sposati e/o vissuti in un fact-union, a seguito di single e vedovi con 7 (12,5%) Malato. La minoranza, 3 (5,4%) era divorziato. (grafico 3).
Grafico #3: Distribuzione del campione, in base allo stato civile, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
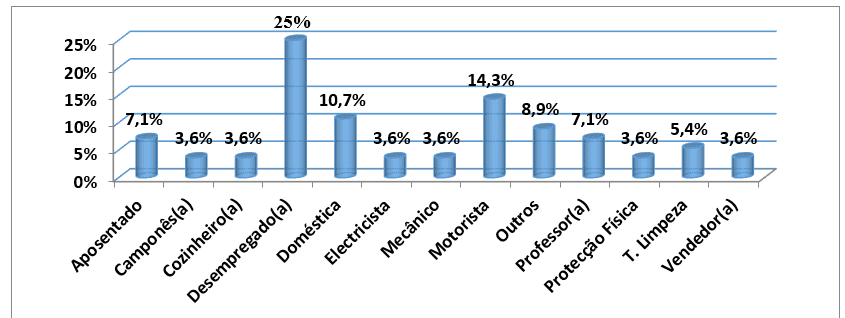
Per quanto riguarda l’occupazione professionale, si è osservato che 14 (25%) dei 56 pazienti studiati erano disoccupati, seguiti da quelli che erano conducenti con 8 (14,3%) pazienti e domestici di 6 anni (10,7%) Malato. Erano 4 (7,1%) pazienti in pensione e altre occupazioni meno frequenti, con un solo caso per ciascuno, che in totale erano 5 (8,9%). (grafico 4).
Grafico #4: Distribuzione del campione, in base all’occupazione, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013
Fonte: Database raccolta dati dell’autore
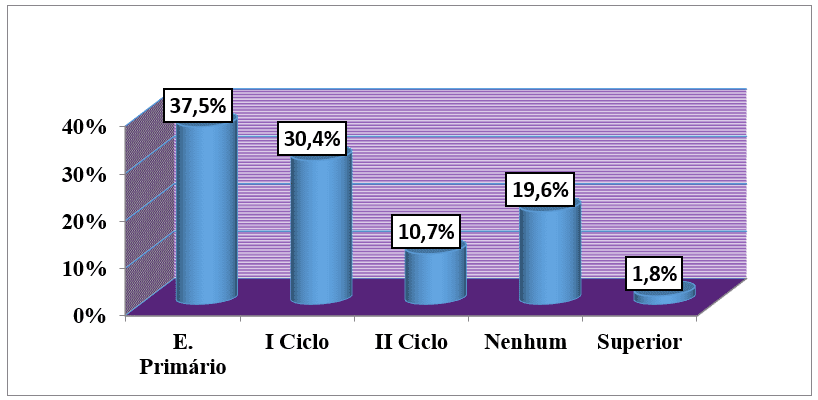
Per quanto riguarda il livello di istruzione, 21 (37,5%) provengono dall’istruzione primaria mentre 17 (30,4%) erano del primo ciclo. Solo 1 paziente aveva un’istruzione superiore, che corrisponde all’1,8% di tutti gli studi. (grafico n. 5).
Grafico 5: Distribuzione del campione, in base al livello di istruzione, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
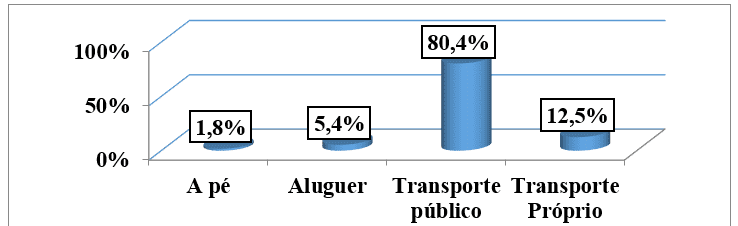
Nel valutare i principali modi di consultare i pazienti inclusi nello studio, abbiamo scoperto che 45 pazienti equivalenti all’80,4% del campione, vanno in taxi alle consultazioni. Sette pazienti (12,5%) trasporto pubblico e 3 pazienti (5,4%) trasporto a noleggio. C’erano solo 1 paziente (1,8%) che ha fatto riferimento ad andare alla consultazione a piedi. (grafico n. 6)
Grafico n. 6: Distribuzione del campione, secondo le modalità di consultazione, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
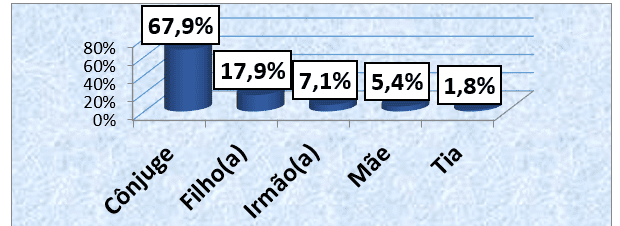
Per quanto riguarda il grado di parentela degli operatori sanitari informali, la Corte ha riscontrato che 38 (67,9%) sono stati curati dal congiunto e 10 (17,9%) pazienti sono stati curati dai loro figli. Solo 1 (1,8%) paziente ha riferito di essere curato dalla zia. (grafici 7).
Grafico 7: Distribuzione del campione, in base al grado di parentela con l’operatore sanitario informale, seguita in una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
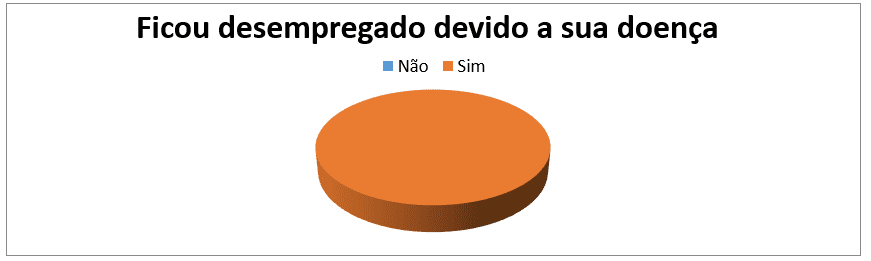
Dei 14 pazienti disoccupati, il 100% ha dichiarato di essere disoccupato a causa della malattia. (grafico n. 8).
Grafico 8: Distribuzione del campione, in base alla disoccupazione motivata dalla malattia, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
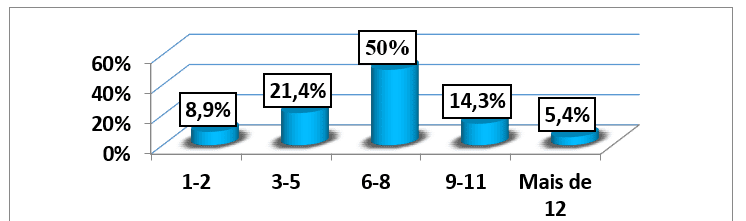
La famiglia media dei 56 pazienti studiati era di 6,71 (±2,78) persone, dove il nucleo familiare minimo era composto da 1 persona e il massimo ogni 15 persone. La famiglia modale era l’intervallo di 6-8 persone (28 aggregati), corrispondente al 50% di tutte le famiglie dei pazienti studiati. (grafico n. 9).
Grafico n. 9: Distribuzione del campione, in base al numero della famiglia, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
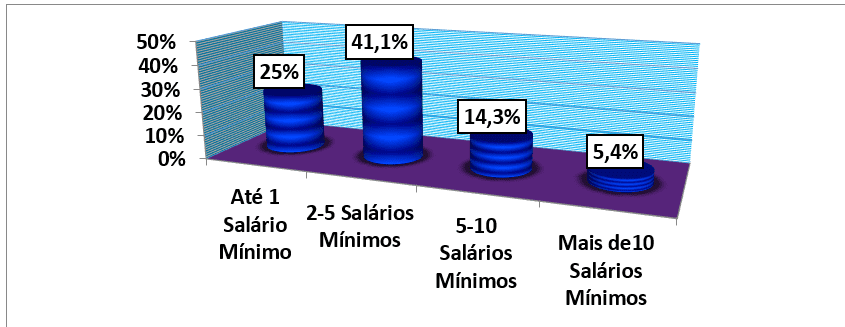
Analizzando il reddito mensile per numero di salari minimi delle famiglie di tutti i pazienti inclusi nello studio, si è riscontrato che il reddito medio mensile era di 52139 kwanzas (±51 712 40) (4 Salari minimi) che è contenuto, allo stesso tempo, nel reddito mensile modale di 2-5 salari minimi corrispondente al 41,1% della popolazione studiatrice. Il reddito minimo studiato era di 7000 kwanzas equivalente a circa la metà di un salario minimo, incluso nei 14 pazienti (25%) delle famiglie classificate con un reddito fino a 1 salario minimo e il reddito massimo era di 260.000 Kwanzas (17 salari minimi) che è stato incluso anche nei 3 pazienti (5,4%) famiglie con più di 10 salari minimi. (tabella n. 1 e grafico n. 10).
Grafico 10: Distribuzione del campione, secondo il reddito mensile della famiglia in numero di salari minimi, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
Analizzando le principali forme di spesa per la malattia, abbiamo scoperto che più viene speso da test diagnostici complementari con una media di 9.844,64±15 840.798 che vanno da 0 a 75.000,00. Le consultazioni sono quelle con il costo monetario più basso che porta in media 633,93±1373.420 e il valore minimo era 0 e il valore massimo era 7 500,00. (tabella 1).
Tabella #1: Distribuzione dei valori medi mensili del reddito, delle principali forme di spesa e della spesa totale per la malattia dei 56 pazienti seguita in una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
| Variabili | Nella media | Mediana | Minimo | Massimo | Deviazione standard |
| entrate | 52139,00 | 39500,00 | 7000,00 | 260000,00 | 51712.449 |
| Query | 625,00 | 500,00 | 0,00 | 7500,00 | 1375.929 |
| Esami | 9845,00 | 5900,00 | 0,00 | 75000,00 | 15840.798 |
| Farmaco | 6921,00 | 5250,00 | 0,00 | 35000,00 | 6451.264 |
| N. S. Riabilitazione | 5073,00 | 7200,00 | 0,00 | 45000,00 | 6349.617 |
| Trasporto | 6146,00 | 3500,00 | 0,00 | 48000,00 | 7797.155 |
| Totale spese | 28611,00 | 21100,00 | 6000,00 | 134700,00 | 25936.816 |
Fonte: Database raccolta dati dell’autore
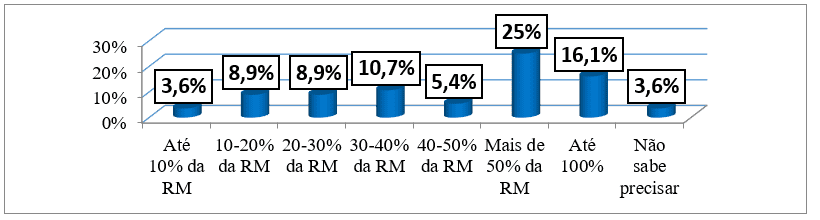
Per quanto riguarda la spesa mensile per la malattia in funzione del reddito mensile, si è riscontrato che i pazienti hanno speso in totale 28510,71±28510,71, che vanno da 6.000 Kwanzas (oltre l’80% del reddito mensile minimo) a 134.500 Kwanzas (oltre il 50% della fine massima del reddito mensile). Il 25% (14 pazienti) del campione ha speso più del 50% del reddito mensile delle famiglie mentre 10 (17,9%) pazienti hanno speso più del 100% del loro reddito mensile e solo 2 (3,6%) pazienti hanno speso fino al 10% del loro reddito mensile per la loro malattia. Come possiamo vedere nella tabella 1 e nel grafico 11.
Grafico n. 11: Distribuzione del campione, secondo la spesa mensile per la malattia, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
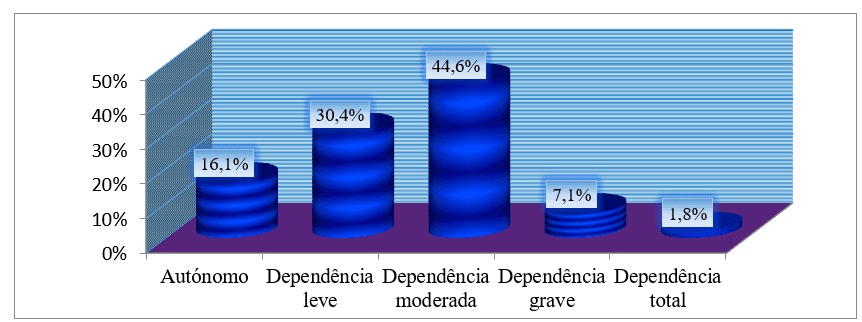
Prendendo il grado di dipendenza funzionale dall’indice di Barthel, abbiamo visto che dei 56 pazienti, più del 70% aveva un certo grado di dipendenza e il grado più frequente di dipendenza era moderato con 25 (44,6%) Malato. Solo 9 pazienti erano lavoratori autonomi corrispondenti al 16,1% del campione. (Cfr. grafico 12).
Grafico n. 12: Distribuzione del campione, in base al grado di dipendenza dall’indice di Barthel, seguita in una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
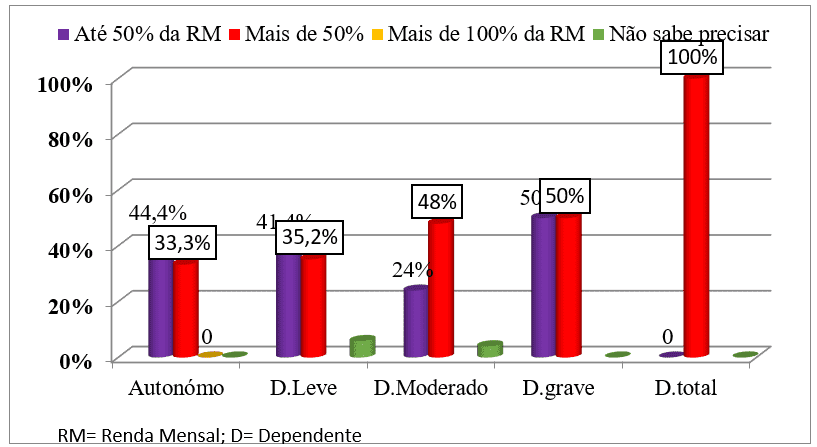
In relazione alla dipendenza funzionale misurata dall’IB e alle spese totali, la Corte ha riscontrato che tra i pazienti autonomi (44,4%) e dipendenti lievi (41,4%) ha speso meno del 50% del reddito mensile per la malattia, mentre i pazienti con dipendenza moderata (48%), grave dipendenza (50%) e dipendenza totale (100%) hanno speso più del 50% del loro reddito mensile per la malattia. (Cfr. grafico 16).
Grafico n. 13: Distribuzione del campione, in base al grado di dipendenza dall’indice di Barthel e alle spese totali, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
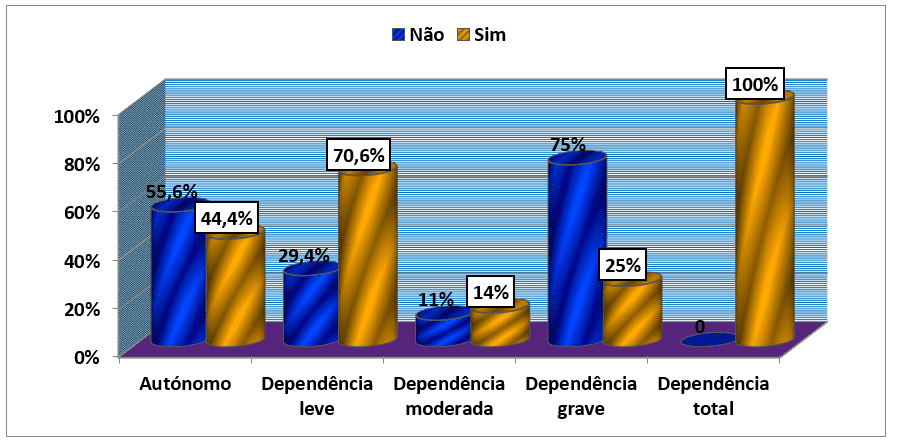
Analizzando la questione se diventare disoccupati o meno e il grado di dipendenza dall’indice barthel, abbiamo scoperto che dei pazienti che erano autonomi 5 (55,6%) pazienti hanno risposto negativamente mentre la minoranza (44,4%) rispose affermativamente. Il contrario è avvenuto tra i pazienti con un certo grado di dipendenza in cui la maggioranza, con pochissime eccezioni, ha risposto affermativamente e la minoranza negativamente. In questo modo, va notato che dei 12 pazienti con lieve dipendenza il 70,6% ha risposto sì alla domanda e il 29,4% ha risposto di no; Tra i pazienti con dipendenza moderata il 14% ha risposto sì contro l’11% che ha risposto no. (grafico 16).
Grafico #14: Distribuzione del campione, in base alla domanda se diventare o meno disoccupati a causa di malattie e del grado di dipendenza da parte dell’indice barthel, seguita da una consultazione esterna dell’HAB e del CMFR da maggio ad agosto 2013.
DISCUSSIONE DEI RISULTATI
L’età media era di 53,04 anni (±10,44), che variava dai 32 ai 77 anni, con predominanza della fascia di età 50-59 anni. Questi risultati sono simili a quelli trovati da Falcão et. Al. (2004) in uno studio sulle implicazioni dell’ictus precoce per gli adulti in età produttiva frequentato dal sistema sanitario unico, in cui vi era una maggiore concentrazione di pazienti in fasce di età più avanzata con una moda pari a quella del presente studio di 50-59 anni, che rappresentava il 56,5% del suo campione, e l’età media era di 52 anni (FALCÃO et. al., 2004). Kussola (2008) in uno studio sulla morbilità dell’ictus e la mortalità nell’unità di cura differenziata del CSE, ha osservato una prevalenza più elevata tra il quarto e il quinto decennio di vita. António (2011) nel suo studio sulla morbilità dell’ictus e la mortalità nei pazienti ricoverati al Servizio di Neurologia dell’ospedale Américo Boavida, ha trovato una predominanza della fascia di età 60-69 anni (ANTÓNIO, 2011). Questi risultati includono il supporto bibliografico in base al quale, la frequenza con cui si verifica un ictus aumenta esponenzialmente con l’età, sopra i 50 – 60 anni o da loro e il “rischio di ictus è direttamente proporzionale all’età” (RICARDO, 2012). Diversi dai risultati del presente studio sono quelli trovati da Ricardo (2012) in uno studio sulla valutazione dei guadagni di salute utilizzando l’Indice Barthel, nei pazienti con ictus acuto e dopo la dimissione, con intervento infermieristico riabilitativo, in cui l’età media era di 75 anni (±10,1), con predominanza della fascia di età 70-79 anni (RICARDO , 2012).. Questa differenza è comprensibile per l’aspettativa di vita che è relativamente bassa nel nostro paese.
La predominanza maschile con 30 (53,6%) rispetto alle donne con 26 (46,4%) coincide con lo studio di Ricardo (2012) sulla valutazione dei guadagni di salute utilizzando l’Indice Barthel, nei pazienti con ictus acuto e dopo la dimissione, con intervento infermieristico riabilitativo (54,8% maschio e 43,2% femmina) (RICARDO, 2012)., da Silva e Costa (2012) in uno studio sul profilo del paziente con ictus e possibili differenze e somiglianze tra i sessi (51,6% maschio e 48,4% femmina) , di Valverde (2007) nel suo studio sul profilo dei pazienti con ictus trattati all’ospedale di emergenza di Goiânia (58,6% maschio e 41,4% femmina) e molti altri studi che coinvolgono pazienti con ictus come Kussola (2008), Massango (2009), Falcão et. Al. (2004), di Duncan et. Al. (2003), di Saposnik; Del Brutto (2003), di Medina; Shirassu; Goldefer (1998); Rodrigues; Sá; Alouche (2004); Nunes; Pereira; Silva (2005); Radanovic (Radanovic) (2000); Pires; Gagliardi; Gorzoni (Gorzoni) (2004) Melcon (2006); di Anesi; Okubadejo e Ojini (2007); (RIBEIRO et. al., 2012). Questi risultati confermano il consenso in letteratura sul fatto che “negli uomini l’incidenza dell’ictus è leggermente più alta” (RICARDO, 2012). Di norma, le donne in età fertile sono meno predisposte all’ictus a causa della protezione ormonale. Dopo i 50 anni di età, l’incidenza di questa patologia è la stessa in entrambi i sessi, che si verificano di più nei maschi (RICARDO, 2012). Gli studi condotti da Ribeiro et. Al. (2010) sulla caratterizzazione degli utenti con ictus e risposte sociali dopo la dimissione e Por António (HAB/2011) sui determinanti della morbilità dell’ictus e della mortalità nei pazienti ricoverati al Servizio di Neurologia dell’HAB, in contrasto con il presente studio, tuttavia, c’è stata una predominanza delle femmine rispetto ai maschi, il che può essere comprensibile, poiché, sebbene la morbilità sia più frequente nei maschi, la mortalità per ictus è più alta nelle femmine, probabilmente a causa del fatto che l’ictus nelle donne si verifica in età avanzata (RICARDO, 2012).
Per quanto riguarda lo stato civile (69,6% coniugato e o vissuto in un’unione di fatti, 5,4% divorziato/al 12,5% single e vedovo), coincide con i risultati trovati da Falcão et. al. (2004) in uno studio sulle implicazioni dell’ictus precoce per gli adulti in età produttiva frequentato dal sistema sanitario unificato, in cui lo stato civile coniugale o l’unione dei fatti hanno prevalso prima e dopo l’ictus, da parte di Alves et. Al. (2010) in uno studio sulla depressione dopo l’ictus: Intervento infermieristico (62,5% sposato), da da Costa (2010) nel suo studio sull’evoluzione cognitiva e funzionale dei pazienti post-ictus (più del 50% erano sposati) e da Pereira et. Al. (2009) nel suo studio sulla prevalenza dell’ictus negli anziani nel comune di Vassouras, Rio de Janeiro, Brasile, attraverso il monitoraggio dei dati del Programma di salute familiare (SILVA e COSTA, 2012; COSTA, 2003). L’ampia convergenza dei dati sopra descritti ha un sostegno bibliografico, perché l’ictus si verifica in età avanzata in un momento in cui la maggior parte delle persone ha già contratto il loro matrimonio e / o l’unione convivente dei fatti e il grado di unione è così intenso in questa fase, che non consente divorzi facili anche di fronte a una malattia fortemente invalidante come l’ictus, motivo per cui lo stato civile coniugale / o l’accertamento dei fatti è predominante in tutti i documenti di ricerca (che includono i pazienti con ictus) consultati, descritti e non descritti nel presente studio.
È stato osservato che 14 (25%) dei 56 pazienti studiati erano disoccupati, seguiti da quelli che erano conducenti con 8 (14,3%) pazienti e domestici di 6 anni (10,7%) Malato. Erano 4 (7,1%) pazienti in pensione e altre occupazioni meno frequenti, con un solo caso per ciascuno, che in totale erano 5 (8,9%). Va notato che in questo studio l’80,4% dei pazienti ha riferito di essere stato trasportato a consultazioni sui trasporti pubblici (cfr. grafico 5 e tabella allegata). Questi risultati sono simili a quelli trovati da Falcão et. Al. (2004) in uno studio sulle implicazioni dell’ictus precoce per gli adulti in età produttiva frequentato dal sistema sanitario unico, in cui è stato osservato che l’ictus ha portato cambiamenti, riducendo le condizioni dei lavoratori. Prima dell’ictus, l’83% degli uomini e il 54% delle donne lavoravano; dopo l’ictus, solo il 25% degli uomini e il 4,5% delle donne hanno mantenuto questa condizione” (RICARDO, 2012). La predominanza dei disoccupati dopo la malattia può essere giustificata dalle carenze e dalla disabilità causate dall’ictus, la percentuale relativamente elevata di pensionati può essere un riflesso dell’età avanzata dei pazienti, mentre il più alto riferimento di attività di bassa qualificazione professionale (con minore coinvolgimento intellettuale) e la predominanza dei pazienti che prendono consultazioni sui trasporti pubblici (a causa della mancanza di un proprio trasporto) , può riflettere un basso livello socioeconomico di individui poiché storicamente l’occupazione professionale è stata considerata l’indicatore più affidabile della posizione relativa di qualsiasi individuo nella gerarchia sociale (RICARDO, 2012). Fornisce informazioni socioeconomiche perché serve come base per una scala retributiva; diversi livelli di sicurezza e stabilità finanziaria nelle diverse professioni; diversa autorità e controllo ad ogni professione professionale (offrendo diversi livelli di soddisfazione personale e tensione fisica e psicologica); e di diversi gradi di prestigio sono attribuiti a diverse occupazioni (RICARDO, 2012). Lo stato professionale è anche indicativo di fattori di rischio per la salute concomitanti in alcune professioni, come l’esposizione ad agenti tossici o i rischi per l’integrità fisica (RICARDO, 2012). Insieme a due indicatori che scenderanno al di sotto ci concentreremo su (livello di istruzione e reddito mensile) consentire la stratificazione sociale in classe. E considerando che il tipo di patologia varia a seconda della classe sociale, si afferma che l’ictus colpisce principalmente le classi più svantaggiate come presenta il presente lavoro. E dal punto di vista dell’impatto socioeconomico, aumenta notevolmente le spese familiari e diminuisce considerevolmente la qualità della vita sia dell’individuo che della sua famiglia, installando così un circolo vizioso di feedback positivi.
Dei 56 pazienti che comprendevano il campione, 21 (37,5%) provengono dall’istruzione primaria mentre 17 (30,4%) erano del primo ciclo. Solo 1 paziente aveva un’istruzione superiore, che corrisponde all’1,8% di tutti gli studi. Questi risultati sono dovuti al fatto già chiarito nella precedente discussione in cui il livello di istruzione è il presupposto per l’occupazione professionale e, di conseguenza, il reddito, e i tre indicatori insieme informano il livello socioeconomico dell’individuo. È noto che il livello di istruzione di una popolazione è correlato allo stato di salute. Più specificamente, esiste una correlazione significativa tra l’educazione dei genitori e la salute dei loro figli. Questo indicatore può fornire maggiori informazioni in caso di discriminazione in base ai livelli di istruzione. Gli individui con un livello di istruzione migliore hanno una situazione occupazionale più elevata, migliori condizioni abitative e stili di vita più sani (RICARDO, 2012). Pertanto, essere di basso livello socioeconomico è un importante fattore di rischio per le malattie cerebrovascolari come l’ictus. Per questo motivo, vi è un grande consenso del presente studio con quelli condotti da de Santana (1996) sulle caratteristiche socioeconomiche dei pazienti con ictus in cui l’82% era analfabeta e o semi-analfabeta, da Fernandes e Santos (2009) sull’evoluzione motoria e funzionale dei pazienti con ictus nei primi tre mesi di vita dopo la dimissione ospedaliera in cui il 50% proviene dal ciclo I seguito da coloro che erano analfabeti con il 36,7% , di Pereira de Sá (2013) sull’influenza dei parametri socioculturali sul riconoscimento dell’ictus in cui il 63,4% proviene dall’istruzione primaria seguito da pazienti analfabeti con il 25,7%, da Albuquerque e Coelho (2010) su determinanti della capacità funzionale dei pazienti dopo ictus in cui il gruppo più rappresentativo era l’istruzione di base (I ciclo) con il 55,8%. Il gruppo meno rappresentativo proviene dall’istruzione superiore, solo con il 4,9%, da Panhoca e Gonçalves (2009) sull’Afasia e sulle conseguenze della qualità della vita di un ictus dal punto di vista della logopedia in cui è stato osservato che la popolazione studiata ha una bassa scolarizzazione, e il 12,5% sono analfabeti e il 45% ha frequentato la scuola elementare (SÁ, 2009; PANHOCA e GONÇALVES, 2009; Santana et. al., 1996) e molti altri studi condotti in diverse parti del mondo.
Per quanto riguarda il grado di parentela del fornitore informale, si è riscontrato che 38 (67,9%) sono stati curati dal congiunto e 10 (17,9%) pazienti sono stati curati dai loro figli. Solo 1 (1,8%) paziente ha riferito di essere curato dalla zia. Questo fatto è strettamente legato alla definizione di fornitore informale data da Edivaldo secondo la quale un fornitore informale è chiunque fornisca assistenza e assistenza agli altri, ma senza retribuzione. In genere, questo servizio viene fornito in un contesto di relazione già in corso. È un’espressione di amore e affetto per un membro della famiglia, un amico o semplicemente per un altro essere umano bisognoso. I caregiver, nel sistema informale, assistono la persona che dipende in parte o totalmente dall’assistenza nella loro vita quotidiana, come: vestirsi, cibo, cure igieniche, dipendenza dai trasporti, somministrazione di farmaci, preparazione alimentare e gestione finanziaria (BAIA, 2010). E, in generale, in una casa, la persona con i suddetti titoli è stata il coniuge, il che giustifica i risultati trovati nel presente studio. D’altra parte, quando abbiamo trovato un maggiore riferimento del coniuge come fornitore informale, il nostro studio è coincidente con lo studio di Baia (2010) sui pazienti con ictus: difficoltà familiari in cui il 60% degli intervistati ha dichiarato che il caregiver informale è il marito/moglie per il 32% degli intervistati, il caregiver informale era il bambino (BAIA, 2010). Gomes (2010) nel suo studio sulla Soddisfazione per quanto riguarda i servizi educativi e socio-sanitari a disposizione dei pazienti con ictus. La prospettiva del caregiver informale ha rilevato che il grado di parentela marito/moglie rappresentava il 58,7%, il Figlio rappresentava il 26,1% come Fratello/al 6,5% (GOMES, 2010). Costa (2003) nel suo studio sulla qualità della vita post-ictus ha scoperto che la più alta percentuale di fornitori erano marito/ moglie e figli (COSTA, 2003).
La maggior parte dei pazienti (69,6%) era disoccupata e/o ha smesso di studiare a causa della sua malattia, riflettendo chiaramente il grande impatto negativo dell’ictus da un punto di vista socioeconomico. Crediamo che questo risultato sia dovuto al fatto che questa patologia è una forte causa di disabilità, disabilità e svantaggio. Secondo la bibliografia, lo status professionale cambia con l’ictus, passando da lavoratore a pensionato (RICARDO, 2012); che coincide con i risultati di Falcão et. Al. (2004) in uno studio sulle implicazioni dell’ictus precoce per gli adulti in età produttiva trattati dal sistema sanitario unico, ha rilevato che l’ictus ha portato cambiamenti, riducendo le condizioni dei lavoratori. Prima dell’ictus, l’83% degli uomini e il 54% delle donne lavoravano; dopo l’ictus, solo il 25% degli uomini e il 4,5% delle donne hanno mantenuto questa condizione (FALCÃO et. al., 2004). Tuttavia, riferiscono che in una popolazione di 15-45 anni il ritorno al lavoro di poco più del 70%, in media, dopo otto mesi di ictus, sebbene fosse necessario apportare adeguamenti all’occupazione di circa il 26%. Ching-Lin e Mong-Hong hanno trovato il 60% di ritorno al lavoro, con un ritorno completo di quasi la metà di questi e limitazione nella giornata lavorativa o nel tipo di lavoro del resto (RICARDO, 2012). La differenza di questi risultati con i nostri è compresa dal momento dell’evoluzione della malattia nella popolazione di studio in cui per il nostro caso era relativamente più piccola.
In questo studio abbiamo scoperto che la maggior parte dei pazienti aveva una famiglia di 6-8 persone con un reddito modale mensile di 2-5 salari minimi, e il salario minimo era di 7000 kw e il massimo era di 260000 Kw con una media di 52139 kwanzas. Questo risultato, nello stesso senso in cui è stato discusso finora sull’influenza che il livello socioeconomico ha sulla suscettibilità alla patologia in questione, è una conseguenza della cascata, con un certo grado ciclico vizioso, in cui il basso livello socioeconomico condizioni di basso livello di istruzione con conseguenti occupazioni non redditizie. E mentre questo accade il numero di bambini tende ad essere maggiore estendendo anche la famiglia. Santana et. Al. (1996) studiando le caratteristiche socioeconomiche dei pazienti con ictus, ha rilevato che l’82% dei pazienti era analfabeta o semialfabeta, più della metà del loro campione aveva un aggregato di 2-4 persone e il 60% viveva con un reddito familiare da 1 a 2 salari minimi (SANTANA et. al., 1996). Le differenze riscontrate in questo studio riguardo alla famiglia, pensiamo, sono dovute a problemi culturali, nel nostro ambiente, in cui più uno è dello strato povero, più soddisfatto della visione di avere figli come una sorta di investimento a lungo termine per il sostentamento in età avanzata e, paradossalmente, finiscono per essere più un sovraccarico che un aiuto, a causa dell’incapacità che i genitori hanno , dati i suoi limiti, concedere un’istruzione e un’istruzione sufficienti per il cambiamento dello status socioeconomico. Deus (2013) nel suo studio sulla morte per ictus è più alto nell’area urbana della città di Amazonas, ha scoperto che il profilo più comune di coloro che sono stati colpiti dalla malattia erano gli uomini, marroni, senza studio formale e con un reddito da uno a due salari minimi (DEUS, 2013). Ribeiro et. Al. (2012) nello studio del profilo degli utenti colpiti da ictus assegnato alla strategia sanitaria familiare in una capitale del Brasile nord-orientale, ha dedotto che la situazione socioeconomica svolge anche un ruolo determinante nella salute degli individui, osservando che la maggior parte degli intervistati aveva un reddito familiare compreso tra 1 e 2 salari minimi (49,3%) per il mantenimento di tutta la famiglia (RIBEIRO et. al., 2012). Dias (2006), nella sua ricerca trasversale, con 82 utenti, in 12 unità sanitarie familiari nella città di Divinópolis- MG, ha trovato una prevalenza di 622 reais come media del reddito familiare (RIBEIRO et. al., 2012). Quindi la convergenza, con la letteratura, dei risultati del presente studio, in relazione a questo indicatore, è piuttosto intensa.
Il 25% (14 pazienti) del campione ha speso più del 50% del reddito mensile delle famiglie mentre 10 (17,9%) i pazienti spendono più del 100% del loro reddito mensile e solo 2 (3,6%) pazienti spendono fino al 10% del loro reddito mensile per la loro malattia. Questo risultato fornisce una chiara nozione del grande impatto socioeconomico dell’ictus sulla famiglia, tenendo conto delle altre esigenze di base che mancano di copertura finanziaria. D’altra parte, va contro la bibliografia che dice che il costo dell’ictus è piuttosto elevato per la famiglia e la società in generale, sia aumentando la spesa o riducendo la capacità produttiva del soggetto (in Brasile il 40% di tutti i prepensionamenti sono dovuti a questa malattia) (RIBEIRO, 2011). Della ricerca, quasi nessuno studio si è concentrato sulle spese mensili di un paziente con ictus, ma uno studio di Ribeiro (2011) sul peso dell’ictus e la fibrillazione atriale ha dedotto che i costi sono piuttosto alti per lo stato. Fino a R$ 12,000 viene speso dal Sistema Sanitario Unificato (SUS) per ogni vittima di ictus ischemico fatale. Nel 2009, the SUS ha speso 150 milioni di dollari solo per i ricoveri ospedalieri (RIBEIRO, 2011). Pieri rivela che l’ictus porta a costi enormi con ospedalizzazione, ricoveri, pensionamento, indennità di malattia e riabilitazione (RIBEIRO, 2011).
Prendendo il grado di dipendenza funzionale dall’indice di Barthel, abbiamo visto che dei 56 pazienti, più del 70% aveva un certo grado di dipendenza e il grado più frequente di dipendenza era moderato con 25 (44,6%) Malato. Solo 9 pazienti erano lavoratori autonomi corrispondenti al 16,1% del campione. Questo risultato è molto legato al fatto che l’ictus è la principale causa di disabilità e disabilità funzionale. Nello studio condotto da Matos et. al., (2003), pubblicato sulla Rivista della Facoltà di Medicina di Lisbona, con l’obiettivo di valutare il grado di dipendenza nei pazienti che hanno subito ictus, in un elenco di utenti di un medico di famiglia, ha rivelato che il 19,2% degli utenti è indipendente; Il 57,7% ha una dipendenza da lieve a moderata; L’11,6% ha una forte dipendenza e l’11,5% è totalmente dipendente. Il punteggio complessivo presentava un valore minimo di 0 (totalmente dipendente) e un valore massimo di 20 (indipendente), e la mediana è stata osservata in 90 (dipendenza da lieve a moderata). Studi della Direzione generale della sanità, pubblicati nelle raccomandazioni delle unità ictus nel 2001/Portogallo, rivelano che tre mesi dopo l’ictus, il 24 per cento dei pazienti è gravemente dipendente, il 18 per cento è leggermente dipendente e il 30 per cento è indipendente. L’attuale convergenza con il presente studio supporta il consenso esistente nella letteratura che attualmente, l’IB continua ad essere ampiamente utilizzato, principalmente nel contesto ospedaliero, unità di convalescenza e centri di riabilitazione e diversi autori lo considerano lo strumento più appropriato per valutare l’incapacità di svolgere attività di vita quotidiana. E che le differenze che possono esistere tra le percentuali di lieve, moderato e grave possono essere intese come il momento di insorgenza della malattia in cui i pazienti tendono ad essere più dipendenti all’inizio e con il passare del tempo tenendo conto della riabilitazione iniziano a riprendere le funzioni da punteggi bassi (molto dipendenti) ad alti (autonomia).
In relazione alla dipendenza funzionale misurata dall’IB e alle spese totali, la Corte ha riscontrato che tra i pazienti autonomi (44,4%) e dipendenti lievi (41,4%) ha speso meno del 50% del reddito mensile per la malattia, mentre i pazienti con dipendenza moderata (48%), grave dipendenza (50%) e dipendenza totale (100%) hanno speso più del 50% del loro reddito mensile per la malattia. Questi risultati sono dovuti al fatto che l’autonomia è un chiaro segno di guarigione e completo recupero dell’entità nosologica e delle sue sequele, un indicatore della riduzione delle attività che sono motivo di spesa del denaro e dell’aumento della capacità produttiva dell’individuo. Il paziente con autonomia va da solo in ospedale (il che implica poche spese con il trasporto), diminuisce o cessa con incarichi riabilitativi, il numero di test da richiesta, le spese dei farmaci e altri.
Esaminando la questione se diventare o meno disoccupati e il grado di dipendenza dall’indice di Barthel, abbiamo scoperto che dei pazienti autonomi 5 (55,6%) pazienti hanno risposto negativamente mentre la minoranza (44,4%) rispose affermativamente. Il contrario è avvenuto tra i pazienti con un certo grado di dipendenza in cui la maggioranza, con pochissime eccezioni, ha risposto affermativamente e la minoranza negativamente. Questo risultato è che le carenze e le disabilità che le persone accarezzano inducono le persone a smettere di svolgere le loro attività lavorative. Falcão et. Al. (2004) nel suo studio sull’ictus precoce: implicazioni per gli adulti in età lavorativa assistiti dal sistema sanitario unificato in cui ha dedotto che dopo l’ictus il numero di disoccupati e pensionati è aumentato e le disabilità influenzano negativamente la soddisfazione della vita di oltre il 70% degli intervistati (RIBEIRO, 2011).
CONSIDERAZIONI FINALI
- Nel campione studiato, c’era una predominanza di individui nel quinto decennio di vita, e i maschi erano più frequenti. Erano per lo più sposati, senza occupazione professionale, con l’istruzione primaria predominante.
- La maggior parte dei pazienti aveva un reddito mensile di 2-5 salari minimi che in media erano stimati in 52139 kwanzas con una famiglia modale di 6-8 persone per famiglia.
- La maggior parte dei pazienti aveva un certo grado di dipendenza e quasi tutti sono diventati disoccupati a causa della loro malattia e hanno segnalato un aumento della spesa mensile consumando più del 50% del reddito mensile a causa della sola malattia.
- Prevalentemente i pazienti sono stati curati, a casa, dal coniuge o dal figlio, il che mostra chiaramente le implicazioni sociali che la malattia causa in famiglia.
- Infine, si è constatato che maggiore è la dipendenza funzionale, maggiore è la spesa mensile per la malattia e maggiore è il grado di disoccupazione.
- Le istituzioni governative e non governative competenti che comprendono una natura filantropica, al fine di creare politiche per educare la popolazione, in particolare i più indigenti, in relazione ai fattori di rischio dell’ictus da un lato e al sussidio delle spese dei pazienti con ictus dall’altro, tenendo conto della mancanza di istruzione-istruttiva ed economica.
- Istituzioni finalizzate alla riabilitazione dei pazienti (in particolare il Centro di Medicina Fisica e Riabilitazione), che applicano uno sconto monetario a seconda non solo dell’età come avviene attualmente, ma anche della gravità.
- I medici che si occupano di pazienti con ictus, al fine di fare appello ai familiari affinché non consentano alle persone in età scolare o nell’esercizio delle loro funzioni professionali ed economicamente produttive di essere ritenute responsabili della cura
- Alla comunità studentesca, affinché continuino a essere effettuati studi sull’impatto socioeconomico dell’ictus, al fine di attirare l’attenzione degli enti competenti per un intervento efficace sia preventivo che terapeutico.
Riferimenti
ABE, I. L. M. Prevalência de acidente vascular cerebral em área de exclusão social na cidade de São Paulo, Brasil: Utilizando questionário validado para sintomas. Tese apresentada à Faculdade de Medicina da Universidade de São Paulo para obtenção do título de Doutor em ciências. 2010, disponível em http://www.google.com/#sclient=psy- Acesso em 28/06/2013, pelas 18:38.
AHLISIO B., et. al. Disablement and quality of life after stroke. Stroke 1984; 15: 886-890.
ANTÓNIO, J. M., JAMBA, Determinante de Morbimortalidade por AVC em doentes admitidos no Serviço de Neurologia do Hospital Américo Boavida de 1 de Outubro de 2010 a 31 de Maio de 2011 (Monografia). Luanda Faculdade de Medicina 2011.
ARAÚJO, F., et. al. Validação do Índice de Barthel numa amostra de idosos não institucionalizados. Qualidade de Vida. (2007).vol. 25, nº 2, p. 59-66.
ASTROM M., ASPLUND K., ASTROM T. Psychosocial function and Life Satisfaction After Stroke. Stroke 1992; 23:527-531.
BAIA, P. R. P. Doente com AVC: Dificuldades da família. Faculda Ciências da Saúde/Universidade Fernado Pessoa do porto.2010. Disponível em http://www.google.com/url. Acedido aos 14/10/2013 pelas 16:40.
BARBOSA V. Acidentes Vasculares Cerebrais no Idoso. Geriatria 1992; 5; 50: 24-29.
BETH HAN, W. E. H. Family Caregiving for Patients With Stroke – Review ad Analyses. Stroke 1999; 30:1478-1485.
BOBATH, B. (1990). Hemiplegia no Adulto: Avaliação e Tratamento. São Paulo: Editora Manole. 182 pp.
BONITA R. Epidemiology of Stroke. Lancet 1992; 339:342-347.
BONITA R. Prevalence of Stroke and Stroke-Related Disability Estimates from the Auckland Stroke Studies. Stroke 1997; 28:1898-1902.
BONITA R, STEWARD A, BEAGLEHOLE R. International trends in stroke mortality: 1970-1985. Stroke 1990; 21:989-992.
BRITTAIN K., PEET S. Stroke and Incontinence. Stroke 1998; 29: 524-528.
BRITTA LOFGREN, YNGVE GUSTAFSON. Psychological Well-Being 3 Years After Severe Stroke. Stroke 1999; 30:567-572.
CABRAL, N. et al. Epidemiologia dos Acidentes Cerebrovasculares em Joinville, Brasil. Disponível: http://www.google.com/#sclient=psy. Acedido aos 03/07/2013, pela 16:14.
CAROD-ARTAL, E. N. et. al. Percepción de la sobrecarga a largo plazo en cuidadores de supervivientes de un ictus. Rev Neural 1999; 28(12): 1130-1138.
CENSORI B. Dementia after first stroke. Stroke 1996; 27(7): 1205-1210.
CESÁRIO, C. M. M. et al. Impacto da disfunção motora na qualidade de vida em pacientes com Acidente Vascular Encefálico. Universidade Federal de São Paulo, Departamento de Neurologia e Neurocirurgia, escola Paulista de Medicina. 2009. Disponível em http://www.unifesp.br/dneuro/neurociências/neuro_vol_14_nl_07_06_06_LAYOUT_08.pdf. Acedido em Maio de2013 pelas 13H:34.
CHAGAS, N. R. E MONTEIRO, A. R. M. Educação em saúde e família: Cuidado ao paciente vítima de Acidente Vascular Cerebral. Disponível em: http://www.google.com/#sclient=psy-ab&q. Acedido aos 04/07/2013, pelas 19:39.
CHAVES, M. C. F. Acidente Vascular encefálico: Conceituação e factores de risco. 2000. Disponível em: http://www.google.com/#sclient=psy-ab&q. Acedido aos 05/072013 pelas 23:00.
CHARLES A. Variations in Case Fatality and Dependence From Stroke in Western Central Europe. Stroke 1999;30:350-356.
CORREIA, A. L. F. Factores genéticos de risco para Acidente Vascular Cerebral jovem. (dissertação de mestrado). Universidade de Aveiro: Departamento de biologia, 2011.
CORREIA, M. Acidentes vasculares cerebrais e sintomas e sinais neurológicos focais transitórios – Registo prospectivo na comunidade. Repositório do Centro Científico do Centro Hospitalar do Porto, Portugal 2006. Disponível em: http://hdl.handle.net/10400.16/1374. Acedido em Maio de 2013 pelas 15H: 03.
COSTA, D. C. A. Qualidade de vida pós AVC: Resultados de uma intervenção social. (Dissertação). Faculdade de Medicina da Universidade do Porto. Julho de 2003.
DEUS, L. Morte por AVC é maior na zona Urbana de cidade do Amazona. Agência do USP de notícias, S. Paulo/2013. Disponível em http://www.usp.br/agen/?p=150282. Acedido aos 17/10/2013 pelas 8:31.
EKER T. Harv. Secrets of the millionaire mind. 2ª edição. E.U.A. – SEXTANTE
FALCÃO et al. Acidente vascular cerebral precoce: implicações para adultos em idade produtiva atendidos pelo Sistema Único de Saúde. (2004/Brasil). Disponível em http://www.scielo.br/scielo.php?script=sci_arttext&pid. Acedido aos 22/10/2013 pelas 21:18.
FERREIRA, C. et al. Factores de risco para Acidente Vascular Cerebral, versão final. 2006. Disponível em: http://www.google.com/#sclient=psy-ab&q. Acedido aos 05/07/2013 pelas 21:40.
FERRO, JOSÉ et. al. Recomendações para o Tratamento do AVC Isquémico. Lisboa. in The European Stroke Organization (ESO) Executive Committee and the ESO Writing Committee. (2008). 1-125.
FONTES N. A doença vascular cerebral estabelecida – recuperação motora. Geriatria 1998. 11; 104:5-10.
FONTES, N. (1998). A doença vascular cerebral estabelecida – recuperação motora. Geriatria, (1998) vol. XI, nº 104. p. 5-10.
GOMES, D. M. Acidente vascular cerebral-Principais consequências e reabilitação (Monografia). Porto Universidade Lusíada; 2008. Disponível em: http://www.psicologia.pt/artigos/textos/TL0095.pdf . Acedido em Maio de 2013 pelas 8:57.
GOMES, M. J. Satisfação relativa aos serviços educativos e sócio sanitários disponíveis para os doentes vítimas de AVC. A perspectiva do cuidador informal. Instituto Politécnico de Bragança/Escola Superior de Saúde. (2010). Disponível em http://www.google.com/url. Acedido aos 14/10/2013 pelas 17:50.
HARRISON et al. Tratado de Medicina Interna. 17ª edição; Rio de Janeiro:McGraw-Hill interamericana do Brasil, 2008. Pag. 2513-2518.
HÉNON H. Confusional state in stroke. Relation to Preexisting Dementia, Patient Characteristics and outcome. Stroke 1999; 30:773-779.
HISTORY OF STROKE. Disponível em http://www.hopkinsmedicine.org/healthlibrary/conditions/nervous_system_disorders/history_of_stroke. Acedido aos 14/11/2012 pelas 18:40. Acedido aos 22/10/2013 pelas 22:18.
JONG S. KIM, SMI CHOI-KWON. Poststroke depression and emotional incontinence. Neurology 2000; 54:1805-1810.
JORGENSEN H., et. al. Factors delaying hospital admission in acute stroke: The Copenhagen Study. Neurology 1996; 47: 383-387.
KARSCH U. Envelhecimento com dependência: Revelando cuidadores. Livraria Educação – São Paulo, 1998; 10-246.
KAUHANEN M. et al. Poststroke depression correlates with cognitive impairments neurological deficits. Stroke 1999; 30:1875-1880.
LEAL, F. Enfermagem em Neurologia – Intervenções de Enfermagem no Acidente Vascular Cerebral. Lisboa: Edição Sinais Vitais. (2001). 220 pp.
LEGG L, et. al (2004). Reabilitation therapy services for stroke patients living at home: systematic review of randomised controlled trials. Lancet. pp. 352–356.
LOGEN, W.C. Ginástica laboral na prevenção de LER/DORT – um estudo reflexivo em uma linha de produção (Dissertação), Florianópolis: Universidade Federal de Santa Catarina; 2003
M. Understanding Family Care. Open university Press-Buckingham, 1996; 2-193.
MATOS, Z., et. al. Grau de dependência em doentes com AVC. Lisboa: Revista da Faculdade de Medicina de Lisboa. Série III, Julho / Agosto. (2003) pp. 199-204.
MAHONEY, F. e BARTHEL, D. Functional Evolution. Ed. Med. J. (1965). 61-65.
MAYO NE, WOOD-DAUPHINE S, et al. Disablement following stroke: Disabil Rehabil 1999;(5-6): 258-268.
MBALA, C. Qualidade de vida dos estudantes da Faculdade de Medicina da Universidade Agostinho Neto. (Monografia). Faculdade de Medicina/UAN. 2010.
MINISTÉRIO DO EMPREGO E DA SEGURANÇA SOCIAL. Classificação Internacional das Deficiências, Incapacidades e Desvantagens (Handicaps). Lisboa. 1989; 29-41.
NICOLETTI, A., et al. Prevalence of stroke: a door-to-door survey in rural Bolívia. Stroke 2000; 31:882-
NATIONAL STROKE ASSOCIATION. The Stroke-Ahead: A Stroke Recovery Guide. 1988.
O’ SULLIVAN, SUSAN. Avaliação e Tratamento. São Paulo: Editora Manole. (1993). 1200.
PADILHA, A. R. S. Ministério da Saúde. Implantando a linha de cuidado do AVC na rede de atenção das urgências, 2011. Disponível em: http://www.google.com/#sclient=psy. Acedido aos 03/07/2013 pelas 16h:00.
PAIXÃO, J. C. Uma revisão sobre instrumentos de avaliação do estado funcional do idoso. Republic Health: Caderno de Saúde Pública. (2005). p.7-19.
PANHOCA, I.; GONÇALVES, C. A. B. (2009) Afasia e qualidade de vida – consequências de um acidente vascular cerebral na perspectiva da fonoaudiologia. Arq. Ciênc. Saúde UNIPAR, Umuarama, v. 13, n. 2, p. 147-153 disponível em http://www.google.com/url? Acedido aos 14/10/2013 pelas 16:40.
PAUL M. Lá Para o Fim da Vida – Idosos, Família e Meio Ambiente. Livraria Almedina – Coimbra, 1997;9-171.
PEREIRA UP, A. F.AS. Neurogeriatria. Rio de Janeiro: Editora Revinter; 2001. 4.
PETER R. A Long-term Follow-up of Stroke Patients. Stroke 1997; 28: 507- 512.
PHIPPS, WILMA J. et. al. Enfermagem Médico-Cirurgica: conceitos e prática clinica. 6ª edição. Loures: Editora Lusociência. (2003).. pp.655-1339.
PIRES, S. L., et al. Estudo sobre frequência sobre os principais factores de risco para acidente vascular cerebral isquémico em idosos. Arq. De Neuropsquiatria, 2004 (3-B). pag 1-8.
P. LANGHOME, et. al. Medical complications After Stroke a Multicenter Study. Stroke 2000; 31:1223-1229.
RIBEIRO et. al. Perfil de Usuários Acometidos por Acidente Vascular Cerebral Adscritos à Estratégia Saúde da Família em uma Capital do Nordeste do Brasil. Brasil/2012. Disponível em http://www.google.com/url?. Acedido aos 17/10/2013 pelas 12:47.
RIBEIRO, J. L. PAIS (1998). Psicologia e Saúde. Lisboa: ISPA.
RIBEIRO. Peso do AVC e da Fibrilhação atrial. Brasil/2011. Disponível em http://tribunadonorte.com.br//o-peso-do-avc-e-da-fibrilacao-atrial. Acedido aos 21/10/2013 pelas 11:41.
RICARDO, R. M. P. Avaliação dos ganhos em saúde utilizando o índice de Barthel nos doentes com AVC em fase aguda e após alta com intervenção de enfermagem de reabilitação. (Dissertação). Instituto Politécnico de Bragança: Escola Superior de Saúde, Julho de 2012.
RODGERS H. Risk factors for first-ever stroke in older people in the North East of England: a population- based study. Stroke 2004; 35:7-11. 3.
SÁ, Maria José- AVC- Primeira causa de Morte em Portugal. Revista de Ciências de Saúde. Porto. Edições Fernando Pessoa. ISSN 1646-0480 2009 disponível em: http://bdigital.ufp.pt/bitstream/10284/1258/2/12-19_FCS_06_-2.pdf http://b. Acedido em Maio de 2013 pelas 16H:04.
SANTANA et al. Características socioeconômicas de pacientes com acidente vascular cerebral. Brasil/1996. Disponível em http://www.google.com/url. Acedido aos 17/10/2013 pelas 09:29.
SANTOS, V. Qualidade de vida após Acidente Vascular Cerebral, CHBA disponível em: http://www.google.com. Acedido aos 23/07/2013 pelas 16:30.
SILVA E COSTA. AVC e género-Perfil do doente com AVC e eventuais diferenças e semelhanças entre os sexos.2012. Disponível em: http://www.google.com/#sclient=psy. Acedido aos 03/07/2013, pelas 20:41.
STRATEN A, HAAN R. A Stroke Adapted 30 Item Version of the Sickness Impact Profile to Assess Quality of Life. Stroke 1997; 28: 2155-2161.
TOSELAND R., ROSSITER C. M. Social Work Practice with family caregivers of frail older persons in Social Work Practice in Health Care Settings. Canadian Scholars Press. 1994; 524-549.
VAN DES BOS GAM. The burden of chronic diseases in terms of disability, use of health care and health life expectancies. Eur J. Publ. Hlth 1995; 5:29-34.
VARTIAINEN E, et. al. Changes in risk factors explain changes in mortality from ischaemic heart disease in Finland. BMJ 309: 23-7, 1994.
VIITANNEN M, FULG-MEYER KS et al. Life satisfaction in long term survivors after stroke. Scand J Rehabil Med 1988, 20:17-24.
WEEN J., et. al. Factors predictive of stroke outcome in a rehabilitation setting. Neurology 1996;47: 388-392.
WILKINSON PR, et. al. A long-term follow-up of stroke patients. Stroke 1997;28(3):507-512.
WSO, Academia de Jornalismo da Organização mundial de AVC. 2012. Disponível em http://www.google.com/#sclient=psy. Acedido aos 03/07/2013, pelas 18:31.
[1] Dottore, Neurologo, Studente magistrale, Facoltà di Medicina, Università di Campinas.
[2] Advisor. Md, Neurologo, Phd.
Inviato: settembre 2020.
Approvato: ottobre 2020.


