ARTICOLO ORIGINALE
PEREIRA, Holda Maria de Jesus [1], OLIVEIRA, Tatiane Alves Cortez de [2], ALMEIDA, Leandro Augusto [3]
PEREIRA, Holda Maria de Jesus. OLIVEIRA, Tatiane Alves Cortez de. ALMEIDA, Leandro Augusto. Gestione fisioterapica dei pazienti con COVID-19 nell’Unità di Terapia Intensiva. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 06, Ed. 01, Vol. 01, pp. 123-138. gennaio 2021. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/gestione-fisioterapica
RIEPILOGO
Il coronavirus (SARS-COV-2) ha infettato molte persone in Brasile e in tutto il mondo. La malattia ha mostrato importanza che il professionista della fisioterapia sia aggiornato e abbia conoscenza delle tecniche e delle risorse per la corretta gestione dei pazienti all’interno dell’Unità di Terapia Intensiva. L’obiettivo generale di questo studio era quello di delineare l’assistenza fisioterapica ai pazienti con COVID-19 nell’unità di terapia intensiva. Si tratta di una rassegna bibliografica, basata sull’analisi di articoli scientifici pubblicati nel 2020. I dati sono stati cercati da marzo a settembre 2020, dove gli articoli sono stati selezionati in base al tema proposto, ed è stato condotto un sondaggio bibliografico nei database: Scientific Electronic Library Online (SciELO), Letteratura latinoamericana in scienze della salute (LILACS), Google Academic, Physiotherapy Evidence Database (PEDro) e PubMed. Sebbene gran parte della popolazione infetta abbia solo sintomi lievi, alcuni possono avere una forma più grave della malattia e il ricovero in un letto clinico o anche nell’unità di terapia intensiva è necessario, poiché alcuni casi di pazienti con COVID-19 possono progredire a diversi livelli di gravità della malattia, che possono portare a insufficienza respiratoria acuta (IRA), sindrome da distress respiratorio acuto (SDRA) o persino insufficienza di organi multipli. Pertanto, si conclude che la cura della fisioterapia è estremamente importante per il paziente, sia al ricovero che durante l’intero periodo di ricovero nell’unità di terapia intensiva.
Parole chiave: COVID-19, sindrome da distress respiratorio acuto, unità di terapia intensiva, fisioterapia, coronavirus.
INTRODUZIONE
Nel dicembre 2019, una nuova epidemia è sorta nella città di Wuhan e si è diffusa in tutta la Cina. Inizialmente era polmonite di origine eziologica sconosciuta e che attraverso il sequenziamento genetico è stato classificato come un nuovo genere beta coronavirus, lo stesso definito come nuova polmonite dall’Organizzazione Mondiale della Sanità (OMS) (SILVA et al., 2020).
I sintomi sono simili a quelli di un’influenza comune, tuttavia, i pazienti con questa patologia potrebbero aver bisogno di cure intensive (MATOS e SCHAPER, 2020). Secondo uno studio del Center for Diseases Control and Prevention degli Stati Uniti, basato su dati provenienti dalla Cina, il tasso di mortalità è più alto negli anziani, in particolare quelli con alcune malattie sottostanti (IMOTO et al., 2020).
Sebbene la maggior parte dei pazienti presenti sintomi lievi come febbre, tosse secca e mal di gola, alcuni si sono evoluti in grandi complicazioni, come insufficienza d’organo, edema polmonare, shock settico, polmonite grave e sindrome da distress respiratorio acuto (SDRA) (SOHRABI et al., 2020).In secondo luogo (SILVA et al., 2020) le menomazioni di questo virus vanno oltre il sistema respiratorio, aggravando anche altri sistemi, come cardiovascolare, causando uno scompenso di questo sistema, specialmente nei pazienti con malattia coronarica e insufficienza cardiaca.
La trasmissione del virus avviene principalmente attraverso le vie aeree, per inalazione di goccioline, eliminate da starnuti o tosse, durante procedure come ventilazione non invasiva (VNI), intubazione ed estorazione, aspirazione, rianimazione cardiopolmonare e broncoscopia (FRESCA et al., 2020).
Dato l’alto tasso di persone infette, la rapida diffusione del virus e il numero significativo di persone che hanno bisogno di cure in UTI, il problema stabilito in questa recensione è: come può la terapia fisica fornire cure di qualità a questi pazienti?Tra i vari professionisti che lavorano per promuovere il recupero dei pazienti con COVID-19, spicca il fisioterapista. Le sue attribuzioni mirano a prevenire e riabilitare i problemi respiratori e i limiti funzionali delle attività quotidiane di vita (ADL) da essa causati (SILVA et al., 2020).
La fisioterapia respiratoria nei reparti e nell’unità di terapia intensiva (UTI) può essere indicata per pazienti con casi sospetti o confermati che sviluppano congiuntamente o successivamente ipersecrezione, consolidamenti polmonari essudativi e/o difficoltà nella rimozione delle secrezioni delle vie aeree (MATOS, 2020).
La necessità di intubazione meccanica invasiva e ventilazione (MIV) è di solito necessaria, in quanto alcuni pazienti falliscono l’ossigenoterapia e la ventilazione non invasiva (VNI) o hanno già un’indicazione diretta di MV e devono essere rapidamente intubati (SILVA et al., 2020).
Si tratta di una rassegna bibliografica, basata sull’analisi di articoli scientifici pubblicati nel 2020. La raccolta dei dati è stata effettuata da marzo a luglio 2020, selezionando articoli in base all’argomento proposto, attraverso un’indagine bibliografica nei database elettronici Scientific Electronic Library Online (SciELO), Latin American Literature in Health Science (LILACS), Google Scholar, Physiotherapy Evidence Database (PEDro) e PubMed. I Descrittori di Scienze della Salute (DCS) utilizzati saranno COVID-19, sindrome da distress respiratorio acuto, unità di terapia intensiva, fisioterapia e ventilazione meccanica e i suoi condotti nella sindrome da distress respiratorio acuto in lingua inglese, acute respiratory distress syndrome, intensive care unit, physiotherapy and mechanical ventilation. I criteri di inclusione determinati saranno articoli in portoghese e inglese relativi al tema e pubblicati quest’anno.
SVILUPPO
PROFILO STORICO COVID-19
L’attuale pandemia causata dal coronavirus 2019 (SARS CoV-2) ha causato gravi danni ai sistemi sanitari in Brasile e nel mondo (PINTO e CARVALHO, 2020). L’Organizzazione Mondiale della Sanità (OMS) ha dichiarato l’11 marzo 2020 che l’epidemia era una pandemia. Il primo caso confermato in Brasile è stato il 25 febbraio 2020, con un continuo aumento delle persone colpite in diversi stati brasiliani (GUIMARÃES, 2020).
La rapida diffusione del virus in tutto il mondo e il crescente numero di casi hanno portato i sistemi sanitari a collassare a causa del numero insufficiente di operatori sanitari, della mancanza di posti letto nelle unità di terapia intensiva (UTI) per soddisfare l’aumento della domanda e della mancanza di ventilatori meccanici (WITTMER et al., 2020).
Mentre il mondo lotta per controllare l’avanzata della malattia, un grande ceppo per accogliere il crescente numero di pazienti ha colpito le città. Ciò ha reso state adottate misure estreme per alleviare la crisi del letto e la mancanza di professionisti negli ospedali (YEO et al., 2020).
Questa pandemia ha dimostrato come un virus molto infettivo sia in grado di sovraccaricare i sistemi sanitari anche nei paesi economicamente sviluppati, essendo uno dei principali fattori aggravanti a tal fine la mancanza di posti letto nelle UTIs e la mancanza di risorse per il trattamento dei pazienti con ventilazione meccanica (SEVERIN et al., 2020).
RUOLO DEL FISIOTERAPISTA NEL COVID-19
Alla luce della crisi che si è svolta nel mondo a causa dell’avanzata del nuovo coronavirus, ha evidenziato l’importanza del team sanitario multidisciplinare, tra cui possiamo sottolineare l’importanza dell’azione del fisioterapista in prima linea nelle cure per i pazienti sospettati di infezione o addirittura contaminati da SARSCoV-2 (COSTA e LOIOLA, 2020).
Poiché si tratta di una nuova malattia in cui non c’era abbastanza tempo per studi clinici e revisioni sistematiche che potessero dirigere interventi, il trattamento è stato fatto dall’esperienza di paesi che hanno affrontato o stanno ancora affrontando una serie di casi elevati, così come negli studi sulla sindrome da distress respiratorio acuto (SDRA), sindrome respiratoria acuta grave (causata dal coronavirus SARS-CoV) e sindrome respiratoria mediorientale (causata dal CORONAVirus MERS-CoV) (GUIMARÃES , 2020).
Conoscere i segni e i sintomi è una condizione decisiva per la scelta delle tecniche e delle risorse di fisioterapia da utilizzare, tuttavia, l’assistenza dovrebbe essere pianificata e adeguata in base alle condizioni dell’ecosistema disponibili, considerando che esiste un grande rischio di dissipazione del virus (FURLANETTO et al., 2020).
Gli studi già pubblicati sul ruolo del fisioterapista nell’ambito di questa patologia affrontano l’importanza che questo professionista sia aggiornato e possieda la competenza necessaria per fornire cure di qualità nei vari livelli di gravità del paziente, nella gestione della ventilazione meccanica invasiva e non invasiva, durante l’ossigenoterapia, nelle tecniche di attenuazione della generazione di aerosol, nella cura dei pazienti ipersecretori , ai pazienti con alterazione dell’apparato respiratorio o dispnea, tra le altre comorbidità.
Sebbene alcune pubblicazioni disegnino l’assistenza a pazienti con stato di salute più grave, non indicando la fisioterapia se il paziente con COVID-19 presenta sintomi lievi in cui non vi è compromissione espressiva dell’apparato respiratorio, attualmente la cura della fisioterapia è diventata indispensabile durante il processo di ricovero ospedaliero, agendo nella prevenzione e nel trattamento dei disturbi respiratori derivanti dalla ritenzione di secrezione e dall’atelettasi , nonché nella conservazione della forza muscolare e della funzionalità al momento del ricovero ospedaliero, assistendo nell’intubazione, regolazioni meccaniche del ventilatore – programmazione dei parametri ventilatori iniziali – nel monitoraggio della meccanica respiratoria, svezzamento dalla ventilazione meccanica (VM) e durante l’estolazione.
Si raccomanda pertanto l’esecuzione di professionisti esperti e/o con esperienza, titolazione e/o formazione dedicata in Terapia Intensiva e/o Fisioterapia Respiratoria, oltre alla conoscenza delle risorse disponibili (MUSUMECI et al., 2020). Infatti, proprio come i cambiamenti polmonari richiedono un’attenzione significativa, gli effetti del tempo trascorso dall’immobilità a letto allo stesso modo. Pertanto, gli esercizi dovrebbero essere inclusi il prima possibile, che si tratti di esercizi passivi, assistiti attivi, attivi, elettrostimolazione, posizionamento del letto, esercizi di respirazione, con l’intenzione di ridurre il più possibile la perdita della capacità funzionale del paziente e un migliore recupero della qualità della vita dopo l’infezione (MATTE et al, 2020).
Si prevede che si possano ottenere alcuni risultati, tra cui:
- Riduzione del numero di intubazioni;
- Riduzione dei tempi di permanenza in UTI e VM;
- Riduzione del numero di infezioni respiratorie;
- Riduzione del tasso di mortalità durante il periodo di ricovero dopo la dimissione ospedaliera.
Durante il trattamento, c’è un possibile rischio di trasmissione aerea del virus che causa COVID-19, perché alcune tecniche utilizzate per migliorare le disfunzioni respiratorie sono grandi generatori di aerosol, che possiamo evidenziare iperinflazione manuale, allenamento muscolare respiratorio e VNI. Pertanto, è necessario valutare attentamente la raccomandazione e l’uso di queste risorse, laddove vi sia un rischio maggiore di contaminazione (MUSUMECI et al., 2020).
In relazione alle tecniche utilizzate dal fisioterapista, un’altra preoccupazione è focalizzata sull’aumento del dispendio energetico eccessivo, specialmente nei pazienti in gravi condizioni. Perché questa situazione causata da mobilitazioni attive o anche da esercizio fisico può aggravare i muscoli respiratori e generare un arresto respiratorio (FURLANETTO, 2020).
VENTILAZIONE NON INVASIVA
Secondo alcune pubblicazioni, l’uso del VNI non è raccomandato come strategia ventilatoria di prima linea, a causa dell’alta percentuale di guasti e dell’aumento della diffusione virale derivante dalla generazione di aerosol nell’ambiente causati da alcune tecniche come l’iperinflazione con rianimatore manuale e l’uso della cannula nasale ad alto flusso (CNAF). Tuttavia, in alcuni casi, definito dal team multidisciplinare, è possibile eseguire un test di risposta VNI per 30 minuti, a condizione che il paziente abbia una saturazione periferica dell’ossigeno (SPO2) <93% no cateter nasal a 5l/min (MARTINEZ et al., 2020).
Il test può essere eseguito purché vi siano circostanze ideali per la sua esecuzione, come l’uso di maschera senza valvola di eseminazione accoppiata a circuiti ventilatori con doppio ramo, nonché il corretto utilizzo di filtri scambiatori di calore e umidità, simili allo standard utilizzato nell’MV di filtri e dispositivi di umidificazione passiva e dispositivi di protezione individuale (EPI) (MARTINEZ et al. , 2020).
Nei casi in cui è indicato l’uso di VNI, il paziente deve essere monitorato attentamente e se non vi è alcun miglioramento nei modelli clinici è necessario avvisare il team dell’indicazione di VMI, perché il ritardo nell’intubazione dovuto all’uso dispendioso in termini di tempo del VNI può essere correlato a un alto tasso di mortalità, specialmente nei pazienti più gravi (MUSUMECI et al. , 2020).
Come visto in precedenza, ci sono autori nelle loro pubblicazioni che non raccomandano l’uso di NIV o cannula nasale ad alto flusso (HFNC). Tuttavia, alcuni esperimenti condotti in Cina raccomandano l’uso precoce di NIV e HFNC, possono generare un tasso di mortalità più basso e una diminuzione dei casi di intubazione (WINCK e AMBROSINO, 2020).
Nonostante le incertezze e la mancanza di prove scientifiche, i risultati positivi nella maggior parte degli studi osservazionali suggeriscono già che in un ambiente sicuro, come una sala di pressione negativa, con pazienti attentamente valutati e senza alcuna indicazione di VNI, l’uso di NIV può essere considerato (GÓMEZ et al., 2020).
Pertanto, l’uso del VNI come trattamento dovrebbe essere una risorsa da utilizzare a condizione che vi sia un attento monitoraggio per verificare se esiste un rischio di guasto o se è necessario apportare la modifica a un IMV.
VENTILAZIONE MECCANICA
È importante osservare segni di insufficienza respiratoria ipossiemica, poiché l’aumento del lavoro respiratorio e i bassi livelli di ossigeno nel sangue possono gradualmente peggiorare, nonostante l’uso di ossigenoterapia convenzionale e intubazione endotracheale dovrebbe essere eseguito il prima possibile (BLANCO e DUDARYK, 2020). Il gruppo sanitario dovrebbe utilizzare EPI (dispositivi di protezione individuale) come guanti, cofano, cappuccio, maschera protettiva (N95/ PFF2), nonché occhiali o protezioni per il viso. Inoltre, i pazienti con grave insufficienza respiratoria che richiedono un elevato supporto ventilatorio, in quanto possono progredire rapidamente dalla ventilazione spontanea alla necessità di intubazione e ventilazione meccanica, che può durare fino a 3 settimane. (GUIMARÃES, 2020).
Durante l’VMI, dovrebbe essere proposta una strategia di ventilazione protettiva al fine di ridurre il rischio di lesioni polmonari causate dalla ventilazione, quindi si raccomanda di:
- Modalità ventilatoria controllata dal volume (VCV) o pressione (PCV);
- Mantenimento della pressione di distensione (driving pressure) inferiore a 15 cmH2O;
- Eseguire individualmente l’aggiustamento della pressione positiva espiratoria finale (PEEP);
- Tollerare l’ipercapnia permissiva;
- Una frequenza respiratoria vicina all’ideale di 20 irpm.
- Pianifica un FiO2 dal 92 al 96% (REIS, 2020).
Gli studi hanno dimostrato che l’uso di parametri ad alto volume e pressione può essere fattori che causano lesioni polmonari e sono correlati a un maggior numero di decessi. Pertanto, ai pazienti che presentano un quadro clinico di SDRA dovrebbe essere data la priorità a una strategia ventilatoria protettiva (FURLANETTO, 2020).
DESMAME ED ESTOLAZIONE
Il processo di estrezione del paziente comporta il graduale passaggio dalla ventilazione artificiale alla ventilazione spontanea, eseguita con i pazienti su ventilazione meccanica invasiva per più di 24 ore. Pertanto, viene eseguito un test di ventilazione spontanea con l’aiuto di un tubo endotracheale che consente al paziente di ventilare da solo. I pazienti con risultati di prova soddisfacenti devono essere analizzati per l’indicazione del ritiro del paziente dal ventilatore meccanico (BRANCO E ARRUDA, 2020). L’Organizzazione Mondiale della Sanità raccomanda l’uso di protocolli di svezzamento in cui la respirazione spontanea consente di valutare quotidianamente la respirazione spontanea, ogni volta che il quadro clinico del paziente lo consente. Affinché il processo di svezzamento si verifichi, devono essere prese in considerazione le seguenti condizioni (CASTRO et al., 2020):
- Livello di coscienza (scala coma di Glasgow > 8).
- Ossigenazione adeguata: PaO2 > 60mmHg con FiO2 < 0,40 e Peep < 10.
- Assenza di ipersecrezione (più di 1 aspirazione ogni 2 ore).
- Stabilità emodinamica: pressione sanguigna media > 60 mmHg senza la necessità di vasopressori (o in basse dosi).
- Capacità di protezione delle vie aeree: flusso espiratorio di picco > 60 L/min.
- Non presentare sospetti edema delle vie aeree.
In caso di fallimento dello svezzamento, è importante indagare su ciò che ha portato al fallimento. Valutare il quadro generale del paziente, la stabilità emodinamica, i segni di sforzo ventilatorio, se necessario per eseguire ulteriori valutazioni. Prima di un nuovo tentativo di svezzamento si consiglia di attendere 24 ore (CASTRO et al., 2020).
POSIZIONE PRONA
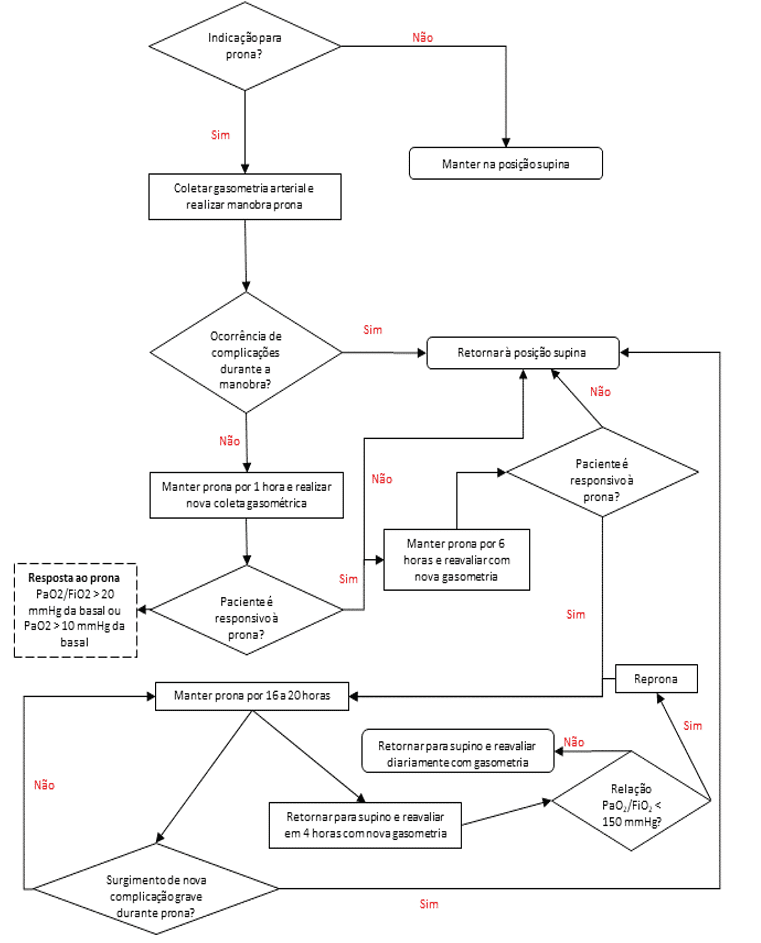
Poiché alcuni pazienti hanno rapidamente compromesso la funzione polmonare causando grave ipossiemia e gravi cambiamenti nello scambio di gas, è necessario un trattamento immediato. Pertanto, molte unità di cura hanno iniziato a trattare i pazienti nella posizione prona e, in alcuni casi, i livelli di ossigenazione sono aumentati in modo significativo. Anche se non tutti hanno mostrato un miglioramento, ci sono segnalazioni di pazienti con COVID-19 che sono stati trattati nel prono e hanno ottenuto buoni risultati nel trattamento. Pertanto, molti centri hanno iniziato a offrire la pronazione precoce come alternativa per i pazienti con respirazione spontanea, anche prima dell’intubazione e della ventilazione meccanica (LINDAHL, 2020).
La posizione prona è una delle risorse terapeutiche che si distingue nel trattamento dei pazienti con SDRA. Il metodo consiste nel versare il paziente nel decubito ventrale, con l’obiettivo di distribuire la tensione e lo stress sui polmoni in modo più uniforme, migliorare il rapporto ventilazione / perfusione, migliorare la meccanica polmonare in modo che il tempo VM e il tasso di mortalità diminuiscano. È importante che la pronazione sia introdotta il prima possibile preferibilmente entro le prime 24 ore, o entro 48 ore, in pazienti con scambio di gas gravemente compromesso e in caso di SDRA. Si indica che il paziente rimane in questa posizione per almeno 16 ore e può raggiungere fino a 20 ore, prima di posizionarlo nuovamente in posizione supina (posizione supina) (BORGES et al., 2020).
Uno dei fattori chiave per il posizionamento dell’esecuzione in modo fluido e sicuro, con una maggiore probabilità di successo è avere un team addestrato ed esperto. Pertanto, va considerato che le unità che eseguono la pronazione, offrono corsi e formazione a tutto il team che esegue la manovra. (BORGES et al., 2020).
Alcuni fattori vengono analizzati per vedere se la risposta alla posizione prona è soddisfacente o meno. Un’analisi arteriosa dei gas ematici deve essere eseguita 1 ora dopo la pronazione, per valutare se il paziente sta rispondendo o meno alla tecnica utilizzata. Il posizionamento deve essere mantenuto se il paziente ha una buona risposta, cioè se ha un aumento di 20 mmHg in PaO2 / FiO2 o 10mmHg in PaO2, ricordando che alcuni pazienti possono rispondere al processo più lentamente e possono richiedere fino a 6 ore per mostrare una risposta favorevole. Dopo 6 ore deve essere eseguita una nuova valutazione, se il risultato è adeguato, se il prono per 16-20 ore, altrimenti accade e il paziente non presenta una buona risposta dopo la nuova valutazione, il paziente ritorna in posizione supina. Il monitoraggio dovrebbe essere costante e si suggerisce che una nuova valutazione avvenga ogni 6 ore (BORGES et al., 2020).
Figura 1: La tecnica è raccomandata dall’Organizzazione mondiale della sanità (OMS).
Figura 2: Diagramma di flusso del protocollo per la posizione della testa.
CONSIDERAZIONI FINALI
Poiché covid-19 è una nuova malattia e le prove sull’argomento fino ad oggi sono ancora ridotte, questa recensione della letteratura copre alcuni dei doveri del fisioterapista in un’unità di terapia intensiva, agendo nella prevenzione e nel trattamento dei disturbi respiratori; nel mantenimento della forza muscolare (che può essere compromessa a causa del prolungato periodo di riposo a letto) con esercizi passivi, attivi, attivi, di mobilitazione; utilizzare il VNI come una delle risorse per il trattamento dei pazienti con COVID-19, mantenendo sempre un attento monitoraggio di questo paziente; assistenza nell’intubazione; nelle regolazioni del ventilatore meccanico – programmando i parametri ventilatori iniziali e cercando di offrire una ventilazione protettiva al fine di ridurre il rischio di lesioni polmonari – nel monitoraggio della meccanica respiratoria; svezzamento dalla ventilazione meccanica (VM) e durante l’estolazione; e i benefici della posizione prona per il paziente.
Vale anche la pena notare l’importanza che il fisioterapista venga addestrato, addestrato e aggiornato per quanto riguarda i metodi utilizzati come forma di trattamento.
RIFERIMENTI
BORGES, D. L.; RAPELLO, G. V. G.; DEPONTI, G. N.; et al.. Prone position in the treatment of acute respiratory failure due to COVID-19. ASSOBRAFIR Ciência; Agosto 2020. DOI: https://doi.org/10.47066/2177-9333.AC20.covid19.011
BRANCO, A. B. A.C.; ARRUDA, K. D. S. A.; Atendimento psicológico de pacientes com COVID-19 em desmame ventilatório: proposta de protocolo. Revista Augustus; v. 25 n. 51; 2020. DOI: https://doi.org/10.15202/1981896.2020v25n51p335.
CASTRO, L. A.; RONCALLI, A.; CAMILLO, C. A. Desmame da ventilação mecânica na COVID-19. ASSOBRAFIR; Junho 2020.
CORRÊA, T. D.; MATOS, G. F. J.; BRAVIM, B.A.; et al..Intensive support recommendations for critically-ill patients with suspected or confirmed COVID-19 infection. Einstein (São Paulo). 2020 May 29.
FRESCA et al. Recomendações relacionadas ao fluxo de atendimento para pacientes com suspeita ou infecção confirmada pelo COVID-19 em procedimentos cirúrgicos ou endoscópicos. SOBECC Março 2020.
FURLANETTO, K. C.; HERNANDES, N. A.; MESQUITA, R. B.. Recursos e técnicas fisioterapêuticas que devem ser utilizadas com cautela em pacientes com COVID-19. ASSOBRAFIR; Abril 2020.
GATTINONI, L.; CHIUMELLO, D.; CAIRONI, P.; et al. COVID-19 pneumonia: different respiratory treatments for different phenotypes. Intensive Care Med 46, 1099–1102 (2020). DOI: https://doi.org/10.1007/s00134-020-06033-2.
GÓMEZ, C. C.; RODRÍGUEZ, Ó. P.; TORNÉ, M. L.; et al.. Clinical consensus recommendations regarding non-invasive respiratory support in the adult Patient with acute respiratory failure secondary to SARS-CoV-2 infection. Arch Bronconeumol. Julho de 2020; 56: 11-18.
GUIMARÃES, F. Approach of the physiotherapist in intensive care units in the context of the COVID-19 pandemic. Fisioter. Mov., Curitiba, v. 33, e0033001, 2020. DOI: http://dx.doi.org/10.1590/1980-5918.033.ED01.
GUO, T.; FAN Y.; CHEN M.; et al. Cardiovascular implications of fatal outcomes of patients with coronavirus disease 2019 (COVID-19). JAMA Cardio; March 27, 2020.
IMOTO et al. Cloroquina e hidroxicloroquina no tratamento da COVID-19: sumário de evidências. Com. Ciências Saúde 2020;31 Suppl 1:17-30.
LINDAHL, S. G. E.; Using the prone position could help to combat the development of fast hypoxia in some patients with COVID-19. Acta Paediatr. 2020 Aug;109(8):1539-1544. Epub 2020 Jun 17. DOI: https://dx.doi.org/10.1111%2Fapa.15382
MARTINEZ, B. P.; ANDRADE, F. M. D.; RONCALLI, A. et al..Intervenção na insuficiência respiratória aguda. ASSOBRAFIR; Março 2020.
MATOS, C. M. P.; SCHAPER, F. C.. Manejo fisioterapêutico para COVID-19 em ambiente hospitalar para casos agudos: recomendações para guiar a prática clínica. Dep. de Fisioterapia da Somiti. DOI: http://www.somiti.org.br/arquivos/site/comunicacao/noticias/2020/covid-19/documentos/manejo-fisioterap-utico-para-covid-19.pdf.
MATTE, Darlan Laurício; ANDRADE, Flávio Maciel Dias de; MARTINS, Jocimar Avelar. et al.. O fisioterapeuta e sua relação com o novo SARS-CoV-2 e com a COVID-19. ASSOBRAFIR CIÊNCIA; 2020 Ago;11(Supl 1):17-26. DOI: http://dx.doi.org/10.47066/2177-9333.AC20.covid19.002
MUSUMECI, M. M.; NOGUEIRA, I. C; ALCANFOR, T. A. F. et al.. Recursos fisioterapêuticos utilizados em terapia intensiva. ASSOBRAFIR; Maio 2020.
MUSUMECI, M. M.; MARTINEZ, B. P.; NOGUEIRA, I. C. et al.. Recursos fisioterapêuticos utilizados em unidades de terapia intensiva para avaliação e tratamento das disfunções respiratórias de pacientes com COVID-19. ASSOBRAFIR; Agosto 2020; 11 (Supl 1): 73-86.
PINTO, T. F.; CARVALHO, C .RF..SARS CoV-2 (COVID-19): lessons to be learned by Brazilian Physical Therapists. BJPT Associação Brasileira de Pesquisa e Pós-Graduação em Fisioterapia (ABRAPG-Ft). DOI: https://doi.org/10.1016/j.bjpt.2020.04.004.
REIS, M. A. S.. Suporte ventilatório COVID-19. AMIB – Associação de Medicina Intensiva Brasileira.
SEVERIN, R. et al.. Respiratory Muscle Performance Screening for Infectious Disease Management Following COVID-19: A Highly Pressurized Situation. O American Journal of Medicine. 2020. DOI: https://doi.org/10.1016/j.amjmed.2020.04.003.
SILVA et al. Evidências científicas sobre fisioterapia e funcionalidade em pacientes com COVID-19 adulto e pediátrico. J Hum Growth Dev. 2020; 30(1):148-155. DOI:http://doi.org/10.7322/jhgd.v30.10086.
SOHRABI et al.. World Health Organization declares global emergency: A review of the 2019 novel coronavirus (COVID-19). Int J Surg. 2020 Apr; 76: 71–76.
WINCK, J. C.; AMBROSINO N. COVID-19 pandemic and non invasive respiratory management: Every Goliath needs a David. An evidence based evaluation of problems. Pulmonology. 2020 July-August; 26(4): 213–220.
WITTMER, V. L.; MOULIM, M.C.B.; GUIMARÃES, R. F.; et al.. Diário de exercícios fisioterapêuticos – pacientes estáveis com suspeita de COVID-19.Universidade Federal do Espírito Santo. 21 de abril de 2020.
THOMAS, P.; BALDWIN, C.; BISSETT, B.; et al.. Physiotherapy management for COVID-19 in the acute hospital setting: clinical practice recommendations. Journal of Physiotherapy. Volume 66, Issue 2, April 2020, Pages 73-82. DOI: https://doi.org/10.1016/j.jphys.2020.03.011
YEO, T. J.; WANG, Y. L.; LOW, T. T.. Have a heart during the COVID-19 crisis: Making the case for cardiac rehabilitation in the face of an ongoing pandemic. National Heart Centre, Singapore. Apr, 2020.
[1] Fisioterapista. Istituto educativo di Santa Catarina – Guaraí College (IESC/FAG). Corso di fisioterapia.
[2] Fisioterapista. Istituto educativo Santa Catarina Faculdade Guaraí (IESC/FAG). Corso di fisioterapia.
[3] Master in Bioingegneria con enfasi sulla salute. Fisioterapista.
Presentato: dicembre 2020.
Approvato: gennaio 2021.


