ARTICLE ORIGINAL
PEREIRA, Holda Maria de Jesus [1], OLIVEIRA, Tatiane Alves Cortez de [2], ALMEIDA, Leandro Augusto [3]
PEREIRA, Holda Maria de Jesus. OLIVEIRA, Tatiane Alves Cortez de. ALMEIDA, Leandro Augusto. La gestion physiothérapeutique des patients atteints de COVID-19 dans l’unité de soins intensifs. Revista Científica Multidisciplinar Núcleo do Conhecimento. An 06, Ed. 01, Vol. 01, pp. 123-138. janvier 2021. ISSN: 2448-0959, Lien d’accès: https://www.nucleodoconhecimento.com.br/sante/gestion-physiotherapeutique
RÉSUMÉ
Le coronavirus (SRAS-COV-2) a infecté de nombreuses personnes au Brésil et dans le monde. La maladie a montré l’importance pour le professionnel de la physiothérapie d’être à jour et d’avoir une connaissance des techniques et des ressources pour la bonne gestion des patients au sein de l’unité de soins intensifs. L’objectif général de cette étude était de délimité les soins de physiothérapie aux patients atteints de COVID-19 dans l’unité de soins intensifs. Il s’agit d’une revue bibliographique, basée sur l’analyse d’articles scientifiques publiés en 2020. Les données ont été recherchées de mars à septembre 2020, où des articles ont été sélectionnés conformément au thème proposé, et une enquête bibliographique a été réalisée dans les bases de données : Scientific Electronic Library Online (SciELO), Littérature latino-américaine en sciences de la santé (LILACS), Google Academic, Physiotherapy Evidence Database (PEDro) et PubMed. Bien qu’une grande partie de la population infectée n’ait que des symptômes bénins, certains peuvent avoir une forme plus grave de la maladie et l’hospitalisation dans un lit clinique ou même dans l’unité de soins intensifs est nécessaire, car certains cas de patients atteints de COVID-19 peuvent progresser à différents niveaux de gravité de la maladie, ce qui peut conduire à une insuffisance respiratoire aiguë (IRA), syndrome de détresse respiratoire aiguë (SDRA), ou même une insuffisance organique multiple. Ainsi, il est conclu que les soins de physiothérapie sont extrêmement importants pour le patient, à la fois à l’admission et pendant toute la durée de l’hospitalisation dans l’unité de soins intensifs.
Mots-clés: COVID-19, Syndrome de détresse respiratoire aiguë, Unité de soins intensifs, Physiothérapie, Coronavirus.
INTRODUCTION
En décembre 2019, une nouvelle épidémie est apparue dans la ville de Wuhan et s’est propagée dans toute la Chine. Il s’agissait initialement d’une pneumonie d’origine étiologique inconnue et que, par séquençage génétique, elle était classée comme un nouveau coronavirus bêta du genre, le même étant défini comme une nouvelle pneumonie par l’Organisation mondiale de la Santé (OMS) (SILVA et al., 2020).
Les symptômes sont semblables à ceux d’une grippe commune, cependant, les patients présentant cette pathologie peuvent avoir besoin des soins intensifs (MATOS et SCHAPER, 2020). Selon une étude du Center for Diseases Control and Prevention des Etats-Unis, basée sur les données de la Chine, le taux de mortalité est plus élevé chez les personnes âgées, en particulier celles atteintes d’une maladie sous-jacente (IMOTO et al., 2020).
Bien que la plupart des patients présentent des symptômes bénins tels que la fièvre, la toux sèche et le mal de gorge, certains ont évolué vers des complications majeures, telles que l’insuffisance organique, l’oedème pulmonaire, le choc septique, la pneumonie sévère et le syndrome de détresse respiratoire aiguë (SDRA) (SOHRABI et al., 2020).Deuxièmement (SILVA et al., 2020) les déficiences de ce virus vont au-delà du système respiratoire, aggravant également d’autres systèmes, tels que les maladies cardiovasculaires, provoquant une décompensation de ce système, en particulier chez les patients atteints de maladie coronarienne et d’insuffisance cardiaque.
La transmission du virus se produit principalement par les voies respiratoires, par inhalation de gouttelettes, éliminées par éternuements ou toux, au cours d’interventions telles que la ventilation non invasive (VNI), l’intubation et l’extubation, l’aspiration, la réanimation cardiopulmonaire et la bronchoscopie (FRESCA et al., 2020).
Compte tenu du taux élevé de personnes infectées, de la propagation rapide du virus et du nombre important de personnes qui ont besoin de soins dans une UTI, le problème établi dans cette revue est le suivante : comment la physiothérapie peut-elle fournir des soins de qualité à ces patients?Car parmi les différents professionnels qui travaillent à promouvoir le rétablissement des patients atteints de COVID-19, le physiothérapeute se démarque. Ses attributions visent à prévenir et à réhabiliter les problèmes respiratoires et les limitations fonctionnelles des activités de la vie quotidienne (ADL) qu’elle cause (SILVA et al., 2020).
La physiothérapie respiratoire dans les salles et l’unité de soins intensifs (UTI) peut être indiquée pour les patients présentant des cas suspects ou confirmés qui développent conjointement ou plus tard l’hypersécrétion, les consolidations pulmonaires exsudatives et/ou la difficulté à enlever des sécrétions de voie aérienne (MATOS, 2020).
Le besoin d’intubation et de ventilation mécaniques invasives (VMI) est habituellement nécessaire, car certains patients échouent à l’oxygénothérapie et à la ventilation non invasive (VNI) ou ont déjà une indication directe du VM et doivent être rapidement intubés (SILVA et al., 2020).
Il s’agit d’une revue bibliographique, basée sur l’analyse d’articles scientifiques publiés en 2020. La collecte de données a été effectuée de mars à juillet 2020, sélectionnant des articles en fonction du sujet proposé, par le biais d’une enquête bibliographique dans les bases de données électroniques Scientific Electronic Library Online (SciELO), Latin American Literature in Health Science (LILACS), Google Scholar, Physiotherapy Evidence Database (PEDro) et PubMed. Les descripteurs des sciences de la santé (DCS) utilisés seront le COVID-19, le syndrome de détresse respiratoire aiguë, l’unité de soins intensifs, la physiothérapie et la ventilation mécanique et ses correreports dans le syndrome de détresse respiratoire aiguë de langue anglaise, acute respiratory distress syndrome, intensive care unit, physiotherapy and mechanical ventilation. Les critères d’inclusion déterminés seront les articles en portugais et en anglais liés au thème et publiés cette année.
DÉVELOPPEMENT
PROFIL HISTORIQUE COVID-19
La pandémie actuelle causée par le coronavirus 2019 (SRAS CoV-2) a causé de graves dommages aux systèmes de santé au Brésil et dans le monde entier (PINTO et CARVALHO, 2020). L’Organisation mondiale de la Santé (OMS) a déclaré le 11 mars 2020 que l’épidémie était une pandémie. Le premier cas confirmé au Brésil a eu lieu le 25 février 2020, avec une augmentation continue du nombre de personnes touchées dans plusieurs États brésiliens (GUIMARÃES, 2020).
La propagation rapide du virus dans le monde et le nombre croissant de cas ont conduit les systèmes de santé à s’effondrer en raison du nombre insuffisant de professionnels de la santé, du manque de lits dans les unités de soins intensifs (UTI) pour répondre à la demande accrue et du manque de ventilateurs mécaniques (WITTMER et al., 2020).
Alors que le monde lutte pour contrôler l’avancée de la maladie, une grande souche pour accueillir le nombre croissant de patients ont affecté les villes. Cela a pris des mesures extrêmes pour atténuer la crise du lit et le manque de professionnels dans les hôpitaux (YEO et al., 2020).
Cette pandémie a montré comment un virus très infectieux est capable de surcharger les systèmes de santé, même dans les pays économiquement développés, étant l’un des principaux facteurs aggravants pour que cela se produise le manque de lits dans les UTIs et le manque de ressources pour le traitement des patients sous ventilation mécanique (SEVERIN et al., 2020).
RÔLE DE PHYSIOTHÉRAPEUTE DANS COVID-19
Compte tenu de la crise qui a eu lieu dans le monde en raison de l’avancée du nouveau coronavirus, il a souligné l’importance de l’équipe de santé multidisciplinaire, parmi laquelle nous pouvons souligner l’importance de l’action du physiothérapeute sur la ligne de front des soins pour les patients soupçonnés d’infection ou même contaminés par le SRASCoV-2 (COSTA et LOIOLA, 2020).
Parce qu’il s’agit d’une nouvelle maladie où il n’y avait pas assez de temps pour les études cliniques et les examens systématiques qui pourraient orienter les interventions, le traitement a été fait à partir de l’expérience de pays qui ont fait face ou sont encore confrontés à un certain nombre de cas élevés, ainsi que dans des études sur le syndrome de détresse respiratoire aiguë (SDRA), syndrome respiratoire aigu sévère (causé par le coronavirus SRAS-CoV) et le syndrome respiratoire du Moyen-Orient (causé par le CORONAVirus MERS-CoV) (GUIMARÃES , 2020).
Connaître les signes et les symptômes est une condition décisive pour le choix des techniques et des ressources de physiothérapie à utiliser, cependant, les soins doivent être planifiés et adéquats en fonction des conditions écosystémiques disponibles, étant donné qu’il existe un grand risque de dissipation du virus (FURLANETTO et al., 2020).
Les études déjà publiées sur le rôle du kinésithérapeute dans le contexte de cette pathologie traitent de l’importance de ce professionnel à jour et possédant les compétences nécessaires pour fournir des soins de qualité dans les différents niveaux de gravité du patient, dans la prise en charge de la ventilation mécanique invasive et non invasive, pendant l’oxygénothérapie, dans les techniques d’atténuation de la production d’aérosols, dans le soin des patients hypersecretory , aux patients atteints d’altération du système respiratoire ou de dyspnée, entre autres comorbidités.
Bien que certaines publications dirigent les soins vers les patients dont l’état de santé est plus grave, n’indiquant pas la physiothérapie si le patient atteint de COVID-19 présente des symptômes bénins dans lesquels il n’y a pas d’affaiblissement expressif du système respiratoire, actuellement les soins de physiothérapie sont devenus indispensables pendant le processus d’hospitalisation, agissant dans la prévention et le traitement des troubles respiratoires résultant de la rétention de sécrétion et de l’atelectase , ainsi que dans la préservation de la force musculaire et de la fonctionnalité au moment de l’hospitalisation, l’aide à l’intubation, les ajustements mécaniques du ventilateur – la programmation des paramètres ventilatoires initiaux – dans la surveillance de la mécanique respiratoire, le sevrage de la ventilation mécanique (VM) et pendant l’extubation.
Par conséquent, il est recommandé d’améliorer le rendement des professionnels experts et/ou d’avoir de l’expérience, de la titration et/ou une formation spécialisée en soins intensifs et/ou en physiothérapie respiratoire, en plus de la connaissance des ressources disponibles (MUSUMECI et al., 2020). Pour tout comme les changements pulmonaires nécessitent une attention significative, les effets du temps écoulé de l’immobilité dans le lit de la même manière. Par conséquent, les exercices devraient être inclus le plus tôt possible, qu’il s’agisse d’exercices passifs, assistés activement, actifs, d’électrostimulation, de positionnement du lit, d’exercices respiratoires, dans le but de réduire autant que possible la perte de la capacité fonctionnelle du patient et une meilleure récupération de la qualité de vie après l’infection (MATTE et al., 2020).
On s’attend à ce que certains résultats puissent être obtenus, notamment :
- Réduction du nombre d’intubations;
- Réduction du temps de séjour de UTI et du VM;
- Réduction du nombre d’infections respiratoires;
- Réduction du taux de mortalité au cours de la période d’hospitalisation après la sortie de l’hôpital.
Pendant le traitement, il existe un risque possible de transmission aérienne du virus causant COVID-19, parce que certaines techniques utilisées pour améliorer les dysfonctionnements respiratoires sont de grands générateurs d’aérosols, que nous pouvons mettre en évidence l’hyperinflation manuelle, l’entraînement musculaire respiratoire et VNI. Par conséquent, il est nécessaire d’évaluer soigneusement la recommandation et l’utilisation de ces ressources, lorsqu’il y a un risque plus élevé de contamination (MUSUMECI et al., 2020).
En ce qui concerne les techniques utilisées par le physiothérapeute, une autre préoccupation est axée sur l’augmentation des dépenses énergétiques excessives, en particulier chez les patients en état grave. Parce que cette situation causée par des mobilisations actives ou même de l’exercice physique peut aggraver les muscles respiratoires et générer un arrêt respiratoire (FURLANETTO, 2020).
VENTILATION NON INVASIVE
Selon certaines publications, l’utilisation du VNI n’est pas recommandée comme stratégie ventilatoire de première ligne, en raison du pourcentage élevé d’échec et de l’augmentation de la diffusion virale résultant de la génération d’aérosols dans l’environnement causée par certaines techniques telles que l’hyperinflation avec réanimateur manuel et l’utilisation de la canule nasale à débit élevé (CNAF). Cependant, dans certains cas, défini par l’équipe multidisciplinaire, un test de réponse VNI peut être effectué pendant 30 minutes, à condition que le patient ait une saturation périphérique en oxygène (SPO2) <93% no cateter nasal a 5l/min (MARTINEZ et al., 2020).
Le test peut être effectué tant qu’il y a des circonstances idéales pour son exécution, telles que l’utilisation d’un masque sans soupape d’exexation couplée à des circuits ventilatoires à double branche, ainsi que l’utilisation correcte de filtres d’échangeur de chaleur et d’humidité, semblable à la norme utilisée dans le VM des filtres et des dispositifs d’humidification passive et des équipements de protection individuelle (EPIs) (MARTINEZ et al., 2020).
Dans les cas où l’utilisation de VNI est indiquée, le patient devrait être surveillé soigneusement, et s’il n’y a aucune amélioration des modèles cliniques il est nécessaire d’alerter l’équipe à l’indication de VMI, parce que le retard dans l’intubation due à l’utilisation longue de VNI peut être lié à un taux élevé de mortalité, particulièrement dans les patients plus graves (MUSUMECI et al., 2020).
Comme on l’a vu précédemment, il y a des auteurs dans leurs publications qui ne recommandent pas l’utilisation du VNI ou de la canule nasale à haut débit (HFNC). Cependant, certaines expériences menées en Chine recommandent l’utilisation précoce du VNI et du HFNC, peuvent générer un taux de mortalité et une diminution plus faibles des cas d’intubation (WINCK et AMBROSINO, 2020).
Malgré les incertitudes et le manque de preuves scientifiques, les résultats positifs de la plupart des études observationnelles suggèrent déjà que dans un environnement sûr, comme une salle de pression négative, avec des patients soigneusement évalués et sans aucune indication de VNI, l’utilisation du VNI peut être envisagée (GÓMEZ et al., 2020).
Ainsi, l’utilisation du VNI comme traitement devrait être une ressource à utiliser à condition qu’il y ait une surveillance attentive pour vérifier s’il y a un risque d’échec ou s’il est nécessaire d’apporter le changement à un VNI.
VENTILATION MÉCANIQUE
Il est important d’observer des signes d’insuffisance respiratoire hypoxemic, car le travail respiratoire accru et les niveaux bas d’oxygène de sang peuvent graduellement empirer, en dépit de l’utilisation de l’oxygénothérapie conventionnelle et de l’intubation endotracheal devrait être exécutée dès que possible (BLANCO et DUDARYK, 2020). L’équipe de santé doit utiliser des EPIs (équipement de protection individuelle) tels que des gants, un capot, un capuchon, un masque de protection (N95/PFF2), ainsi que des lunettes ou un protecteur facial. En outre, les patients souffrant d’insuffisance respiratoire grave qui ont besoin d’un soutien ventilatoire élevé, car ils peuvent progresser rapidement de la ventilation spontanée au besoin d’intubation et de ventilation mécanique, qui peut durer jusqu’à 3 semaines. (GUIMARÃES, 2020).
Pendant le VNI, une stratégie de ventilation protectrice devrait être proposée afin de réduire le risque de lésions pulmonaires causées par la ventilation, il est donc recommandé de :
- Mode ventilatoire à commande de volume (VCV) ou pression (PCV);
- Maintien de la pression de distension (pression de conduite) inférieure à 15 cmH2O;
- Effectuer individuellement l’ajustement de la pression positive expiratoire finale (PEEP);
- Tolérer l’hypercapnie permissive;
- Un taux respiratoire proche de l’idéal de 20 irpm.
- Planifier un FiO2 de 92 à 96 % (REIS, 2020).
Des études ont montré que l’utilisation de paramètres de volume et de pression élevés peut être des facteurs causant des lésions pulmonaires et sont liés à un plus grand nombre de décès. Par conséquent, les patients présentant une image clinique d’SDRA devraient être priorisés une stratégie ventilatoire protectrice (FURLANETTO, 2020).
SEVRAGE ET EXTUBATION
Le processus d’extubation du patient implique la transition graduelle de la ventilation artificielle à la ventilation spontanée, exécutée avec des patients sur la ventilation mécanique envahissante pendant plus de 24 heures. Par conséquent, un test de ventilation spontanée est effectué à l’aide d’un tube endotracheal qui permet au patient de ventiler par lui-même. Les patients présentant des résultats satisfaisants d’essai devraient être analysés pour l’indication du retrait patient du ventilateur mécanique (BRANCO E ARRUDA, 2020). L’Organisation mondiale de la Santé recommande l’utilisation de protocoles de sevrage où la respiration spontanée permet d’évaluer quotidiennement la respiration spontanée, chaque fois que l’image clinique du patient le permet. Pour que le processus de sevrage se produise, les conditions suivantes doivent être prises en considération (CASTRO et al., 2020):
- Niveau de conscience (échelle de Glasgow Coma > 8).
- Oxygénation adéquate: PaO2 > 60mmHg avec FiO2 < 0,40 e Peep < 10.
- Absence d’hypersécrétion (plus d’une aspiration toutes les 2 heures).
- Stabilité hémodynamique : pression artérielle moyenne > 60 mmHg sans avoir besoin de vasopresseurs (ou à faibles doses).
- Capacité de protection des voies respiratoires : débit expiratoire de pointe > 60 L/min.
- Ne présentez pas d’œdème suspecté des voies respiratoires.
En cas de défaillance du sevrage, il est important d’enquêter sur ce qui a mené à la défaillance. Évaluer l’image générale du patient, la stabilité hémodynamique, les signes de l’effort ventilatoire, si nécessaire pour effectuer d’autres évaluations. Avant une nouvelle tentative de sevrage, il est recommandé d’attendre 24 heures (CASTRO et al., 2020).
POSITION COUCHÉE
Comme certains patients ont rapidement altéré la fonction pulmonaire causant une hypoxémie sévère et des changements graves dans l’échange de gaz, un traitement immédiat est nécessaire. Ainsi, beaucoup d’unités de soins ont commencé à traiter des patients dans la position de prona, et dans certains cas, les niveaux d’oxygénation ont augmenté de manière significative. Bien que tous n’aient pas montré une amélioration, il y a des rapports des patients présentant COVID-19 qui ont été traités dans le prono et ont obtenu de bons résultats dans le traitement. Par conséquent, beaucoup de centres ont commencé à offrir la pronation tôt comme alternative pour des patients présentant la respiration spontanée, même avant l’intubation et la ventilation mécanique (LINDAHL, 2020).
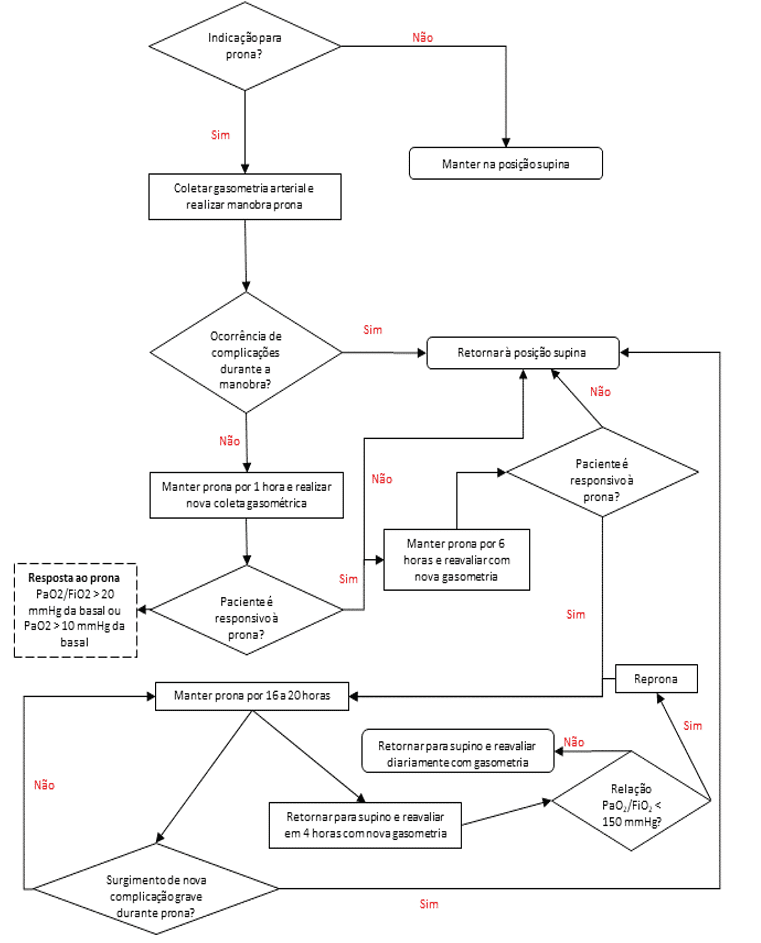
La position prona est l’une des ressources thérapeutiques qui se démarque dans le traitement des patients atteints d’SDRA. La méthode consiste à verser le patient dans le décubitus ventral, dans le but de répartir la tension et le stress sur les poumons plus uniformément, d’améliorer le rapport ventilation/perfusion, d’améliorer la mécanique pulmonaire afin que le temps de VM et le taux de mortalité diminuent. Il est important que la pronation soit introduite dès que possible de préférence dans les 24 premières heures, ou dans les 48 heures, chez les patients présentant un échange de gaz gravement altéré et en cas d’SDRA. Il est indiqué que le patient reste dans cette position pendant au moins 16 heures et peut atteindre jusqu’à 20 heures, avant de le positionner à nouveau dans une position supine (position supine) (BORGES et al. 2020).
L’un des facteurs clés pour que l’exécution de positionnement se produise en douceur et en toute sécurité, avec une plus grande probabilité de succès est d’avoir une équipe formée et expérimentée. Par conséquent, il convient de considérer que les unités qui effectue la pronation, offrent des cours et de la formation à toute l’équipe qui effectue la manœuvre. (BORGES et al., 2020).
Certains facteurs sont analysés pour voir si la réponse à la position prona est satisfaisante ou non. Une analyse artérielle de gaz sanguin devrait être faite 1 heure après la pronation, pour examiner si le patient répond ou non à la technique utilisée. Le positionnement doit être maintenu si le patient a une bonne réponse, c.-à-d., s’il/elle a une augmentation de 20 mmHg dans PaO2/FiO2 ou 10mmHg dans PaO2, se souvenant que quelques patients peuvent répondre au processus plus lentement et peuvent prendre jusqu’à 6 heures pour montrer une réponse favorable. Après 6 heures une nouvelle évaluation devrait être effectuée, si le résultat est adéquat, si le prono pendant 16 à 20 heures, sinon il se produit et le patient ne présente pas une bonne réponse après la nouvelle évaluation, le patient retourne à la position de supination. La surveillance devrait être constante, et il est suggéré qu’une nouvelle évaluation a lieu toutes les 6 heures (BORGES et al., 2020).
Figure 1 : La technique est recommandée par l’Organisation mondiale de la santé (OMS).
Figure 2 : Débit protocolaire pour la position de la tête.
CONSIDÉRATIONS FINALES
Étant donné que le COVID-19 est une nouvelle maladie et que les données probantes sur le sujet à ce jour sont encore réduites, cet examen de la littérature couvre certaines des fonctions du physiothérapeute dans une unité de soins intensifs, agissant dans la prévention et le traitement des troubles respiratoires; dans le maintien de la force musculaire (qui peut être altérée en raison de la période prolongée de repos au lit) avec des exercices passifs, assistés activement, actifs, de mobilisation; utiliser le VNI comme l’une des ressources pour traiter les patients atteints de COVID-19, en maintenant toujours un suivi attentif de ce patient; aider à l’intubation; dans les ajustements du ventilateur mécanique – la programmation des paramètres ventilatoires initiaux et la recherche d’offrir une ventilation protectrice afin de réduire le risque d’une lésion pulmonaire – dans la surveillance de la mécanique respiratoire; sevrage de la ventilation mécanique (VM) et pendant l’extubation; et les avantages de la position prona pour le patient.
Il convient également de noter l’importance pour le physiothérapeute d’être formé, formé et mis à jour en ce qui concerne les méthodes utilisées comme une forme de traitement.
RÉFÉRENCES
BORGES, D. L.; RAPELLO, G. V. G.; DEPONTI, G. N.; et al.. Prone position in the treatment of acute respiratory failure due to COVID-19. ASSOBRAFIR Ciência; Agosto 2020. DOI: https://doi.org/10.47066/2177-9333.AC20.covid19.011
BRANCO, A. B. A.C.; ARRUDA, K. D. S. A.; Atendimento psicológico de pacientes com COVID-19 em desmame ventilatório: proposta de protocolo. Revista Augustus; v. 25 n. 51; 2020. DOI: https://doi.org/10.15202/1981896.2020v25n51p335.
CASTRO, L. A.; RONCALLI, A.; CAMILLO, C. A. Desmame da ventilação mecânica na COVID-19. ASSOBRAFIR; Junho 2020.
CORRÊA, T. D.; MATOS, G. F. J.; BRAVIM, B.A.; et al..Intensive support recommendations for critically-ill patients with suspected or confirmed COVID-19 infection. Einstein (São Paulo). 2020 May 29.
FRESCA et al. Recomendações relacionadas ao fluxo de atendimento para pacientes com suspeita ou infecção confirmada pelo COVID-19 em procedimentos cirúrgicos ou endoscópicos. SOBECC Março 2020.
FURLANETTO, K. C.; HERNANDES, N. A.; MESQUITA, R. B.. Recursos e técnicas fisioterapêuticas que devem ser utilizadas com cautela em pacientes com COVID-19. ASSOBRAFIR; Abril 2020.
GATTINONI, L.; CHIUMELLO, D.; CAIRONI, P.; et al. COVID-19 pneumonia: different respiratory treatments for different phenotypes. Intensive Care Med 46, 1099–1102 (2020). DOI: https://doi.org/10.1007/s00134-020-06033-2.
GÓMEZ, C. C.; RODRÍGUEZ, Ó. P.; TORNÉ, M. L.; et al.. Clinical consensus recommendations regarding non-invasive respiratory support in the adult Patient with acute respiratory failure secondary to SARS-CoV-2 infection. Arch Bronconeumol. Julho de 2020; 56: 11-18.
GUIMARÃES, F. Approach of the physiotherapist in intensive care units in the context of the COVID-19 pandemic. Fisioter. Mov., Curitiba, v. 33, e0033001, 2020. DOI: http://dx.doi.org/10.1590/1980-5918.033.ED01.
GUO, T.; FAN Y.; CHEN M.; et al. Cardiovascular implications of fatal outcomes of patients with coronavirus disease 2019 (COVID-19). JAMA Cardio; March 27, 2020.
IMOTO et al. Cloroquina e hidroxicloroquina no tratamento da COVID-19: sumário de evidências. Com. Ciências Saúde 2020;31 Suppl 1:17-30.
LINDAHL, S. G. E.; Using the prone position could help to combat the development of fast hypoxia in some patients with COVID-19. Acta Paediatr. 2020 Aug;109(8):1539-1544. Epub 2020 Jun 17. DOI: https://dx.doi.org/10.1111%2Fapa.15382
MARTINEZ, B. P.; ANDRADE, F. M. D.; RONCALLI, A. et al..Intervenção na insuficiência respiratória aguda. ASSOBRAFIR; Março 2020.
MATOS, C. M. P.; SCHAPER, F. C.. Manejo fisioterapêutico para COVID-19 em ambiente hospitalar para casos agudos: recomendações para guiar a prática clínica. Dep. de Fisioterapia da Somiti. DOI: http://www.somiti.org.br/arquivos/site/comunicacao/noticias/2020/covid-19/documentos/manejo-fisioterap-utico-para-covid-19.pdf.
MATTE, Darlan Laurício; ANDRADE, Flávio Maciel Dias de; MARTINS, Jocimar Avelar. et al.. O fisioterapeuta e sua relação com o novo SARS-CoV-2 e com a COVID-19. ASSOBRAFIR CIÊNCIA; 2020 Ago;11(Supl 1):17-26. DOI: http://dx.doi.org/10.47066/2177-9333.AC20.covid19.002
MUSUMECI, M. M.; NOGUEIRA, I. C; ALCANFOR, T. A. F. et al.. Recursos fisioterapêuticos utilizados em terapia intensiva. ASSOBRAFIR; Maio 2020.
MUSUMECI, M. M.; MARTINEZ, B. P.; NOGUEIRA, I. C. et al.. Recursos fisioterapêuticos utilizados em unidades de terapia intensiva para avaliação e tratamento das disfunções respiratórias de pacientes com COVID-19. ASSOBRAFIR; Agosto 2020; 11 (Supl 1): 73-86.
PINTO, T. F.; CARVALHO, C .RF..SARS CoV-2 (COVID-19): lessons to be learned by Brazilian Physical Therapists. BJPT Associação Brasileira de Pesquisa e Pós-Graduação em Fisioterapia (ABRAPG-Ft). DOI: https://doi.org/10.1016/j.bjpt.2020.04.004.
REIS, M. A. S.. Suporte ventilatório COVID-19. AMIB – Associação de Medicina Intensiva Brasileira.
SEVERIN, R. et al.. Respiratory Muscle Performance Screening for Infectious Disease Management Following COVID-19: A Highly Pressurized Situation. O American Journal of Medicine. 2020. DOI: https://doi.org/10.1016/j.amjmed.2020.04.003.
SILVA et al. Evidências científicas sobre fisioterapia e funcionalidade em pacientes com COVID-19 adulto e pediátrico. J Hum Growth Dev. 2020; 30(1):148-155. DOI:http://doi.org/10.7322/jhgd.v30.10086.
SOHRABI et al.. World Health Organization declares global emergency: A review of the 2019 novel coronavirus (COVID-19). Int J Surg. 2020 Apr; 76: 71–76.
WINCK, J. C.; AMBROSINO N. COVID-19 pandemic and non invasive respiratory management: Every Goliath needs a David. An evidence based evaluation of problems. Pulmonology. 2020 July-August; 26(4): 213–220.
WITTMER, V. L.; MOULIM, M.C.B.; GUIMARÃES, R. F.; et al.. Diário de exercícios fisioterapêuticos – pacientes estáveis com suspeita de COVID-19.Universidade Federal do Espírito Santo. 21 de abril de 2020.
THOMAS, P.; BALDWIN, C.; BISSETT, B.; et al.. Physiotherapy management for COVID-19 in the acute hospital setting: clinical practice recommendations. Journal of Physiotherapy. Volume 66, Issue 2, April 2020, Pages 73-82. DOI: https://doi.org/10.1016/j.jphys.2020.03.011
YEO, T. J.; WANG, Y. L.; LOW, T. T.. Have a heart during the COVID-19 crisis: Making the case for cardiac rehabilitation in the face of an ongoing pandemic. National Heart Centre, Singapore. Apr, 2020.
[1] Physiothérapeute. Santa Catarina Educational Institute – Collège Guaraí (IESC/FAG). Cours de physiothérapie.
[2] Physiothérapeute. Institut éducatif Santa Catarina Faculdade Guaraí (IESC/FAG). Cours de physiothérapie.
[3] Maîtrise en bioingénierie avec Accent sur la santé. Physiothérapeute.
Soumis : Décembre 2020.
Approuvé : Janvier 2021.


