RODRIGUES, Camila Cristine Torres dos Reis [1], ARAÚJO, Graziela [2]
RODRIGUES, Camila Cristine Torres dos Reis; ARAÚJO, Graziela. Systemische Veränderungen im Zusammenhang mit Herz-Lungen-Bypass (CPB). Multidisziplinäre Kern Fachzeitschrift des Wissens. 03-Jahr, Ed. 05, Bd. 02, s. 36-54, Mai 2018. ISSN:2448-0959
Zusammenfassung
Einleitung: die Herz-Lungen-Bypass (CPB) gemacht möglich neue Heilmittel bei Herzkrankheiten, aber es gibt Komplikationen, die während oder nach der Operation ausgelöst werden können. Ziel: Betreffen Sie die wichtigsten systemischen Störungen im Zusammenhang mit Herz-Lungen-Bypass; Ermittlung der wichtigen hämatologischen Erkrankungen; Definition von immunologischen Veränderungen und korrelieren die renale und pulmonalen folgen. Materialien und Methoden: Dies ist eine Überprüfung der wissenschaftlichen Literatur mit Datenbanken SciELO, Flieder und PUBMED für nationale und internationale Publikationen im Zeitraum von 1993 bis 2014. Ergebnisse und Diskussion: Trotz der Modernität der Körper erkennt ECC als Tin System, erzeugen eine Immunreaktion, die schnell zu einer systemischen Entzündungsreaktion-Syndrom (SIRS) und auch eine hämatologische Reaktion entwickeln können durch die Blutgerinnung ist wichtig, damit keine Thrombose Patienten Anticoagulate während der Operation mit CPB, die Zeit, die der Patient während der postoperativen Phase ist anfällig für Blutungen durch mehrere Faktoren. Niere und Lunge Probleme sind häufig nach CPB aufgrund einer Vielzahl von Faktoren beobachtet, teilweise entwickeln sich schnell zu akuten Renal Failure (IRA), während die pulmonale Dysfunktion bleibt die häufigste Ursache für Morbidität nach der Operation. Abschließende Gedanken: KEK sollte verwendet werden, wenn es die einzige Form der operativen Ressource für Herzpatienten ist, da gibt es schwere Komplikationen im Zusammenhang mit dieser Technik, um die Preise der Morbidität und Mortalität erhöhen. Es ist jedoch eine komplexe Wechselbeziehungen zwischen den chirurgischen Eingriff, die Narkose und die CEC macht es schwierig, all die Komplikationen auf die ausschließliche Verwendung der KEK zuweisen.
Schlüsselwörter: Extrakorporalen Perfusion, Herz-Lungen, systemischen Komplikationen.
Einführung
Herz-op zusammen mit kardiopulmonalen Bypass da das 20. Jahrhundert eine der größten Errungenschaften im Bereich der Gesundheit, war weil es einen Durchbruch in der Medizin, erheblich reduzieren die Zahl der Todesfälle und bringt die Möglichkeit neuer Heilmittel gebracht bei Herzkrankheiten 16.
Im Jahr 1953 durchgeführt John h. Gibbon der ersten erfolgreichen Herzchirurgie mit der Technik der kardiopulmonalen Bypass (CPB). Dieses Verfahren soll die temporäre Funktion von Herz und Lunge zu nehmen, wenn der Patient einen chirurgischen Eingriff erfährt. So eine Reihe von Maschinen, Geräten und Schaltungen halten aktive Durchblutung, während diese Organe von circulação43 ausgeschlossen sind.
Nach Lima23 (1997), nicht alle Patienten mit herzchirurgischen Eingriffen mit extrakorporale Zirkulation Technik, denn obwohl es eine Methode, die auf den Ergebnissen erheblich verbessert hat ist, es bekannt ist, dass bestimmte Nachteile immer noch vorhanden, wie z. B.: Reaktion entzündliche, polopiryna, Schlaganfall, Morbidität, zusätzlich zu erhöhten Kosten. Daher, wenn möglich, verwenden Sie andere Techniken ohne die Hilfe der KEK, weniger Aggression des Patienten.
Mit dem Aufkommen der KEK haben neue Studien mit unterschiedlichen Physiologie erschienen. Allerdings haben diese Fähigkeiten nicht nur das Herz-Kreislauf-Operationen, sondern auch alle Spezialitäten, Konzepte für die Betreuung der Patienten während der Operation zu erhalten und einschließlich der nachfolgenden Post-operatório17 Zeit profitiert.
Leider ist eines der wichtigsten Merkmale der Patienten in der Herzchirurgie mit CPB die Leichtigkeit der Orgel, die Systeme von Änderungen in der Funktion des Herz-Kreislauf-Systems betroffen sind. Eine Vielzahl von Komplikationen kann auftreten, nach einer Herzoperation, Frequenz gefunden werden: Blutung, Atemwege Dysfunktion, niedrigen kardialen Debit, Nierenfunktionsstörungen und neurologischen Veränderungen infecções43.
Das Ziel dieser Studie war, die wichtigsten systemischen Erkrankungen, verbunden mit dem Einsatz von kardiopulmonalen Bypass beziehen; Ermittlung der wichtigen hämatologischen Erkrankungen; Definition von immunologischen Veränderungen und korrelieren die renale und pulmonalen Implikationen der Patient kardiopulmonalen Bypass.
Materialien und Methoden
Dies ist eine Überprüfung der Literatur mit bibliographischen Umfrage mit wissenschaftlichen Datenbanken SciELO, Flieder und PUBMED. Gefundene Artikel wurden gelesen und ausgewählt, Abdeckung nationaler und internationaler Publikationen im Zeitraum von 1993 bis 2014.
Die Schlüsselwörter bei der Suche ignoriert wurden: extrakorporalen Perfusion, Herz/Lunge, systemische Veränderungen.
THEORETISCHEN RAHMEN
Herz-Lungen-Bypass (Cpb)
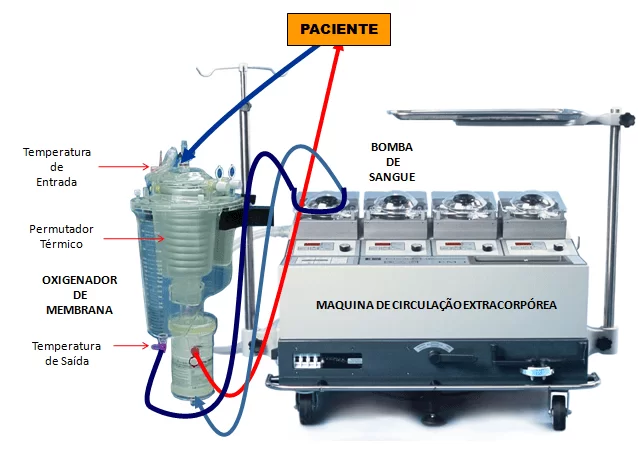
Während CPB Pumpen Herzfunktionen werden durch eine mechanische Pumpe durchgeführt und die Funktionen der Lunge werden ersetzt durch einen Gasaustausch mit der sangue20 durchführen.
In diesem Zusammenhang ist für das Verständnis der systemischen Komplikationen im Zusammenhang mit diesem Verfahren es notwendig die grundlegenden auf der Rennstrecke des Blutes während der kardiopulmonalen Bypass zu verstehen.
So ist im CEC, sauerstoffarmes Blut von Herz und Lunge, in den rechten Vorhof des Patienten, durch Rohre in die superior und inferior Cava Vene gelegt bekommen umgeleitet. Von einem roten Faden wird das venöse Blut in der Oxygenator, semipermeable Membran aus Reservoir für Blut-Sauerstoff-Trennung und Realisierung von Handel gasosas8 gebracht.
Oxygenator, das Blut wird zu einem Punkt gepumpt, in den Blutkreislauf des Patienten, in der Regel die aufsteigende Aorta, wo es reist durch den Blutkreislauf und wird an alle Organe verteilt, geben Sauerstoff zu den Geweben, Lebensvorgänge durchzuführen und sammeln die Kohlendioxid in ihnen erzeugt. Nach zirkuliert durch das Kapillarsystem des Gewebes, das Blut zurück in das System der oberen und unteren Bögen, die Venen, wo kontinuierlich CEC bis zum Jahresende die cirurgia14 werden verlängert.
Für die Durchführung von Herzchirurgie mit CPB wurden einige Verfahren verabschiedet, in der gesamten Geschichte besser als Hypothermie, die Verwendung von Cardioplégicas Lösungen und polopiryna.
Hypothermie wurde im Zusammenhang mit extrakorporale Zirkulation mit dem Ziel, die metabolischen Bedürfnisse der Patienten und damit Ihre Sauerstoffverbrauch, bietet zusätzlichen Schutz für den Körper, vor allem die lebenswichtigen Organe, Vermeidung von Verletzungen von reduzieren anóxia7. Er arbeitet derzeit an zentralen Hypothermie wird durch das Blut mit eiskaltem Wasser in den Wärmetauscher des Oxygenator, Kühlung, so dass durch das kalte Blut Zirkulation in Organen Kühlung tritt induziert. Die Umkehrung der Hypothermie, bekommt nämlich Nacherwärmung der Patient warmes Wasser in calor43 Wärmetauscher im Umlauf.
Cardioplégicas Lösungen, reich an Kalium, werden verwendet, um Läsionen des Myokard, bis in der Nähe von momentanen Stillstand des Herzens, ohne Energieverbrauch führt zu verhindern. Alia, myokardiale Schutz die vernünftige Nutzung der Cardioplégicas Lösungen und Hypothermie, so, dass nach dem chirurgischen Eingriff, um den normalen Zustand der Homöostase metabólica7 auftreten.
Vor dem Start der KEK um das Reservoir an der Oxygenator und die anderen Komponenten der Schaltung, Prozess, bekannt als Desareação, Nutzung von Handys, füllen nicht Lösungen von Solute kristalloide oder Kolloide (genannt Perfusat oder Prime) so kommt eine Verdünnung des Blutes. Studien haben gezeigt, dass dies verbessert die Sauerstoffversorgung polopiryna erhalten während der Perfusion, Verringerung der Gesamtmenge des Blutes erforderlich, um jeden Patienten während und nach der Operation erhalten eine größere Anzahl von Blutplättchen, sowie Verringerung der Blutverlust Post-operatórias3.
Systemischen Komplikationen Post CEC
Extrakorporale Zirkulation aufgrund der Vielzahl von mechanischen Komponenten und Interaktionen mit dem Blut produziert mehrere Veränderungen im menschlichen Körper, die große Abweichungen von der Physiologie, entweder kurz nach Perfusion oder frühen Post-Op 31, 50 zu generieren.
Trotz aller Modernität der Geräte im Einsatz, desto länger der KEK desto größer ist die Wahrscheinlichkeit von Komplikationen. Darüber hinaus beeinträchtigen innere Bedingungen wie Alter, Gewicht, Einnahme von Medikamenten, Krankheiten, unter anderem den Gesundheitszustand des Patienten Ende. Es ist beispielsweise bekannt, dass ältere Patienten und Kinder unter dem Alter von drei Monaten schlechter Prognose, denn sie höheres Risiko für Unterkühlung, haben weil junge Kinder anfälliger für Wärmeverlust sind und ältere Menschen den Grenzwert für betäubt Vasokonstriktion ist die niedrigste Temperaturstufe bei Erwachsenen mehr jovens24.
Cleveland13 Et Al. (2001) berichtet einer Sterblichkeitsrate von 2,9 % in der Chirurgie mit CPB und 2,3 % keine CEC, übrigens ohne CEC präsentiert 10,6 % Komplikationen, gegenüber 14 % der operierte Patienten mit CEC betrieben.
Eine Vielzahl von Komplikationen nach der Operation des Herzens und der großen Gefäße auftreten kann, Verwandte einige im Zusammenhang mit der Narkose, Umgang mit anderen im Zusammenhang mit Operation und andere kardiopulmonalen Bypass. Oft ist es schwierig, ein spezielles Verfahren, abhängig von der Wechselbeziehung der Verfahren in den OP-Saal eine besondere Komplikation zuweisen. Betont daher, dass die Komplikationen am häufigsten die immunologische Komplikationen, hämatologischen, Lungen-, und renais16 sind.
Hämatologische Erkrankungen
Die Hämorrhagische Erkrankungen im Zusammenhang mit CEC unweigerlich stellen die Veränderungen der Blutgerinnung, sobald das Blut zirkuliert durch Leitungen und Geräte, die nicht endotheliale Flächen sind. Und obwohl sie verwendeten Materialien kompatibel sind, doch sind seltsame Oberflächen, gelungen, gleichzeitig zu einer mehr oder weniger stark, Koagulation und imunológico36 Systeme zu fördern.
Auftritt, also ein Ungleichgewicht von Blut Blutstillung bei CPB ist die am häufigsten ist das Auftreten von thrombotischen Ereignissen zwar nach CEC in der Regel werden gemeldet, Blutungen Frames.
So, während CPB, extrinsischen und intrinsischen Wege der Koagulation Kaskade aktiviert werden, die erste durch den Faktor XII wenden Sie sich an die künstliche Oberfläche und die zweite durch die Freisetzung von Tissue Factor (TF), beide ihren Höhepunkt bei der Bildung eines gerinnsels.
Darüber hinaus, als das Blut aspiriert aus dem OP-Feld und kehrte in mir eine Bypass-Schaltung, eine Reihe von anderen Elementen, wie z. B.: Fragmente von Blutgerinnseln und/oder Fett, Gewebe Rinderthromboplastin und Abfallstoffen, erhöht das Risiko für trombose29.
Die CEC induziert noch ändern die Fibrinolyse mit Rückgang der Bildung von Plasmin, die die Entstehung von trombos36 begünstigt. Auf diese Weise geben die Vereinigung dieser Faktoren die Wichtigkeit des Patienten Heparinisierung gleich zu Beginn der Perfusion zu verhindern die Blutgerinnung durch die Verhinderung der.36 trombóticos9 Veranstaltungen.
Das Blut dünner Heparin ist die am weitesten verbreitete für diesen Zweck, denn es nur wenige Nebenwirkungen, keine Unannehmlichkeiten hat und es ein spezifisches Antidot Protamin, die am Ende die Perfusion verwendet wird gibt, um die gerinnungshemmende Wirkung von Heparin zu neutralisieren, weil die Postoperative Blutungen auftreten kann, weil die Blutungen Wirkung von Heparin. Gilt zu erwähnen, dass einfache Neutralisation Heparin Lager durch geeignete Dosen Protamin Verwaltung nur teilweise blutstillende Aktivität, wird nicht sofort die blutstillende Funktion wiederherstellen wiederhergestellt Patienten mit CEC45.
Auf der anderen Seite, es gibt mehrere Ursachen für Blutungen nach CEC, wie z. B.: polopiryna, Verbrauch von Gerinnungsfaktoren Faktoren, quantitative und qualitative Veränderung der Thrombozyten, Hypothermie, die Host-Immunantwort auf Heparin-Protamin Komplexbildung und unzureichende chirurgischen Hemostasia. Einige Patienten müssen daher zur erneuten Eingriff da die Blutung in der frühen postoperativen Phase und oft nicht die Ursache der Blutung in der Chirurgie 1, 28 identifiziert.
Der Patient während und nach der CPB kann Thrombozytopenie aufgrund mehrerer Faktoren wie entwickeln: Ablagerung von Thrombozyten auf die inneren Oberflächen der Rohre, Oxygenatoren und Filter; Ergebnis der Wirkung von Heparin zur Antikoagulation; Aggregieren Kapazitätsabbau durch Kontakt der Oberflächen von endothelialen No Schaltungen und Geräte; dilutional Hyponatriämie Effekt auf Thrombozyten aufgrund polopiryna; Zusätzlich zu der Entführung von zahlreichen Thrombozyten durch die Milz und fígado27.
Nach Ascione2 Et Al. (2001), in prospektiven Studien mit zufälligen Gruppen der präoperativen risikoarm fand Blutungen Rahmen 1,6 mal höher in der Gruppe mit kardiopulmonalen Bypass als ohne Herz-Lungen-Bypass. Es wurde angegeben, dass weniger als 20 % der Patienten ohne CEC Bluttransfusion, im Vergleich zu mehr als die Hälfte der Gruppe mit CEC erforderlich.
Andere Studien haben gezeigt, dass koronare Bypass-Operation (CABG) ohne Herz-Lungen-Bypass Vorteile in Bezug auf RM mit kardiopulmonalen Bypass hat, im Vergleich zu weniger postoperative Blutungen und weniger Bedarf für Transfusion von konzentriert der roten Blutkörperchen, Minimierung der krankhafte Faktoren und Kosten hospitalares1.2. Die MRI-Operationen werden also derzeit ohne CPB durchgeführt.
Bekannt, dass etwa 10 bis 20 % der Patienten, die die CEC-Funktion übermäßige Blutungen kurz nach der Operation zu unterziehen, benötigen etwa 5 bis 10 % in den frühen Morgenstunden kurz nach Ersatz Chirurgie sanguínea6.
Nach Souza43 Et Al. (2006) das komplexe Zusammenspiel von mehreren Faktoren (polopiryna, Unterkühlung, Trauma, Perfusion Thrombozyten Interaktion mit endothelialen No Oberflächen, Ablagerung von Fibrinogen in den Rohren, Verringerung der Zahl und Aktivität der zirkulierenden Thrombozyten und Veröffentlichung einer Reihe von Thrombozyten Aktivierung Substanzen) begünstigen das Auftreten von Störungen der Blutstillung und Blutgerinnung.
Neben den eigenen Änderungen erwähnt fördert hämorrhagische CPB Hämolyse der Erythrozyten aufgrund vor allem die Abweichung von der normalen Zirkulation durch Verwendung von Kanülen, die bilden und auch durch die Turbulenzen Zentren unsachgemäße Kalibrierung der Walze Pumpen System. Ist jedoch für OP-Teams, die die Cardiotomia oder Cardiotômica Absaugung verwenden, verantwortlich für die Absaugung der extravasierten Blutes im operativen Bereich, diese Praxis die häufigste Ursache für Hämolyse, denn wenn die Luft mit angesaugt wird Blut durch den Staubsauger Schaden auftreten, um die Zellen vermelhas11.51.
Akute Hämolyse gipfelt in Hemoglobinemia und Hämoglobinurie Frames, die Einfluss auf die glomeruläre Filtration für Behinderung der Glomeruli, glomeruläre erzeugen einen renal34 Fehler.
Immunologische Veränderungen
Wenn das Herz bleibt ohne Blut während CPB, IE nicht mehr sofort, im Zusammenhang mit tritt die Interaktion mit Fremdmaterialien auf den Körper als Folge der Aktivierung der Immunantwort mit möglichen Auswirkungen für futuras9 Komplikationen.
Das Blut bei Kontakt mit der künstlichen Oberflächen der Perfusion Schaltung aktiviert das Komplementsystem, sowie der entzündlichen Reaktion. Mit dem Komplement System aktiviert sind Anafilatoxinas C3a und C5a, die stimulieren die Produktion von Zytokinen und mehrere Mediatoren des entzündlichen Prozesses veröffentlicht. Darüber hinaus werden die weißen Blutkörperchen auch durch chemotaktische macht diese Anafilatoxinas mit daraus resultierenden Vasocontrição und erhöhten vaskulären Permeabilität, führt zur Ansammlung von Wasser in die interstício29, 38, 49 aktiviert.
Dieser Prozess ist auch aktivierte Blutgerinnung und erhöhte Neutrophilenzahl Adhäsion an Endothelzellen, das ist eine wesentliche Voraussetzung für alle Prozesse, die zu Verletzungen tecidual10 führen.
So, neutrophile werden aktiviert und Substanzen, die zur Bildung von generalisierten Entzündungsreaktion beitragen. Während der Perfusion neigen Neutrophilen akkumulieren in den Lungen, wo ihre toxische Produkte erhöhte vaskuläre Permeabilität und interstitielle Ödem produzieren. Darüber hinaus aktiviert andere Leukozyten Freisetzung freier Radikale an Sauerstoff, die unter bestimmten Umständen microvascular30 Okklusion produzieren kann.
Diese Kaskade von Entzündungsreaktionen sind systemische entzündliche Reaktion-Syndrom (SIRS) und kann in kleineren oder größeren Grad, wird deutlicher manifestiert werden schädliche und in alten- und neonatos17.
Die Damen und Herren, auch genannt die Pós-Perfusão-Syndrom, klinische Eigenschaften sehr ähnlich zu einem septischen Schock. Geehrte Damen und Herren Pós-CEC zeichnet sich klinisch durch Beeinträchtigung der Lungenfunktion, Nieren, Herz, Gehirn, Vorhandensein von Fieber, Leukozytose, Blutgerinnungsstörungen, Anfälligkeit für Infektionen, arterielle Hypotonie, Tachykardie, Veränderung vaskulären Permeabilität führt zu einer Akkumulation der interstitiellen Flüssigkeit, Vasoconstricção und hemólise35.
Die Häufigkeit der klinischen Manifestationen der SRIS nach CPB variiert zwischen 22 % und 27,5 %, obwohl es von verschiedenen métodos15 bewertet wurden. Ein 1993 war Studie berichtet, dass die Inzidenz von 27,5 % der SRIS bei Kindern, in denen die diagnostische Kriterium verwendet, von Definition des SRIS bei clínicos41 Patienten angepasst war.
In Praxen von RM wurde beobachtet, die Damen und Herren im Antworttext schützende rund 11 %, mit einer hohen Sterblichkeitsrate von 41 % 25.
Andere relevanten Daten ist, dass die CEC ist gefolgt von akutem Atemnotsyndrom (ARDS) mit Häufigkeit von 0,4 % in der erwachsenen Bevölkerung, und es gibt eine hohe Mortalität associada15, 28.
Nach Torrati47 Et Al. (2012) die CEC produziert eine systemische entzündliche Reaktion angesichts der Veränderungen in vaskulären Permeabilität und Abnahme des onkotischen Drucks mit Freisetzung von Stoffen, die die Gerinnung und Immunantwort, was zu Komplikationen in der unmittelbaren postoperativen Phase.
Bei einigen Patienten verstärkt die Reaktion die Verteidigung System des Organismus erfolgt durch die Freisetzung von gefäßerweiternden Substanzen wie Bradykinin und Ihr Handeln lähmt Arteriolen Gefäßsystem, erschwert die Ausgabe des perfusão29. Weil Ihr Vasoativo Motor tritt erhöhte vaskuläre Permeabilität und Arteriolen Vasodilatation, Begünstigung der Extravasation von Flüssigkeit in den Zwischenraum und Bradykinin wird während der CEC hoch bleiben denn Ihre Lunge-Website Stoffwechsel wird von der processo38 ausgeschlossen.
Einige Patienten können Widerstand gegen das Heparin oder Überempfindlichkeit Reaktionen verursacht durch Heparin-Protamin Komplex entwickeln verschärfen die schützende Antworten des imunológico22 Systems.
Eine vergleichende Studie der MRT mit und ohne CPB identifiziert eine entzündliche Reaktion durch eine Erhöhung der Konzentrationen von C – reaktives Protein (CRP) und Fibrinogen 12:00 Uhr nach dem Eingriff. Die RM mit CEC biochemischer Nachweis der frühen Pró-Trombótico Zustand nach Operation, jedoch keine Hinweise auf eine Zunahme der Zahl der thrombotischen Ereignisse. Dieser Zustand kann eine Folge von Pró-Trombótico geben Sie mir eine Bypass-Schaltung, kompensatorische Reaktion zu Blutungen oder ambos32.
Es ist erwähnenswert, dass die entzündliche Reaktion, ausgelöst durch die CEC deutlich niedriger ist, wenn die Infusion weniger als 70 minutos52 dauert.
Renalen Veränderungen
Nierenversagen in die Zeit nach CEC ist ein schwerwiegendes Ereignis, das mit der hohen Rate von Sterblichkeit und Morbidität zusammenhängt. Trotz der Entwicklung der Technologie in Herz-Lungen-Bypass nach wie vor Nierenversagen zeigen hohen Inzidenz wird die Entwicklung dieser Komplikation und multifatorial44 komplexen.
In den ersten Momenten des gemeinsamen Referenzrahmens Hypotonie aufgrund einer Vielzahl von Faktoren wie der CEC: die Reduzierung der Perfusion Flow polopiryna mit Verringerung der Viskosität des Blutes und die Erhöhung der gefäßerweiternden Bradykinin. Nach Ablauf dieser Frist beginnt der Körper eine kompensatorische Reaktion, die häufig zu Bluthochdruck führt. So, die Vasokonstriktion, produziert von Hypothermie, die Höhe der systemischen Gefäßwiderstand und die mangelnde Durchblutung pulsatilität beitragen zu dieser Antwort hipertensiva43.
Als Folge der renale Vasokonstriktion, tritt jedoch einen Rückgang der renale Blutfluss, prädisponierende Ischämie und Schädigung der Nieren. Auf diese Weise wird die Energie zur Verfügung, um die Mechanismen der normalen Nierenaktivität reduziert, so dass Reabsortivas und sekretorischen Funktionen renais48.
Darüber hinaus prädisponiert die polopiryna mit kristalloide Lösungen, wenn im Übermaß, der Patient zur Bildung von Ödemen durch Reduktion des Plasma osmotischen Druck-Coloido, verringern die Resorption in Kapillaren Peritubulares, was zu einer wässrigen und Diurese reich an Elektrolyten und kann Gipfeln in ein hidroeletrolítico39 Ungleichgewicht.
Die Hämolyse verursacht in der CEC produziert Vasokonstriktion durch die Freigabe der Vasoativos Produkte aus dem Inneren der Zellen und weil es ein großes Molekül ist, Hämoglobin wird gefiltert, mit Schwierigkeiten und kann in der Nieren-Tubuli verursacht Obstruktion und Nekrose kristallisieren tubular34, 37.
Einige andere Faktoren sind auch verantwortlich für die Produktion von Nierenfunktionsstörungen, Nierenerkrankungen, einschließlich der Verwendung von nephrotoxischen Medikamenten, renale Ischämie Agenten, schweren Vasokonstriktion, extreme Unterkühlung und Hämodilution profunda44.
Bei älteren Patienten das Risiko für Akutes Nierenversagen Störungen häufiger, weil diese Gruppe von Patienten in den meisten Fällen mit anderen Krankheiten wie kommt: Diabetes, Niereninsuffizienz Reserve marginal, periphere arterielle Verschlusskrankheit und Fieber Rheumatica. Also, unbedingt für eine Vorsichtsmaßnahme Perfusat, mit dem Ziel des Schutzes gegen ischämische Schädigung des renal47 Gewebes Mannit hinzu.
Es gibt jedoch mehrere Beweise, dass die schädlichen Wirkungen der kardiopulmonalen Bypass auf die Nieren, einschließlich der Erstellung von akutem Nierenversagen, Dauer der Infusion verbunden sind. Dies wurde in der Studie von Taniguchi44 Et Al. (2007) bewiesen, die den negativen Einfluss der Zeit des CEC auf die Nierenfunktion durch erhöhte Serum-Kreatinin, die Variation der Serum-Kreatinin und eine höhere Inzidenz von Dialyse bei Patienten mit CEC-mal größer als 90 identifiziert Minuten.
Die Niereninsuffizienz in der Herzchirurgie hat eine Inzidenz von 3,5 % bis hin zu 31,0 %, wobei höhere Sterblichkeitsrate von 0,4 % auf 4,4 % auf 1,3 % auf 22,3 %; und die Notwendigkeit von Dialyselösungen Therapie ist in 0,3 % bis 15,0 % der Fälle, und in diesen erreicht die Sterblichkeitsrate bei 25,0 % 88,9 % 26.
Die Herzchirurgie mit Hilfe der KEK verfügen über einige typische Auswirkungen und etwas größer und häufiger als andere. Unter ihnen ist im Preis inbegriffen Nierenversagen mit dem Prozess der Evolution zu akutem Nierenversagen (IRA), das im Durchschnitt 7 % bis 30 % auftritt. Es wird vermutet, dass genetische Faktoren wie Arteriosklerose, Diabetes und sogar Bluthochdruck in Nierenfunktionsstörungen bald nach operatório46 beitragen können.
Pulmonale Veränderungen
In den letzten Jahren, durch die Förderung und die Raffinesse der Ausrüstung und Infusion Techniken gab es eine Reduktion der pulmonalen Komplikationen. Indessen Sie nach wie vor die wichtigste Ursache der postoperativen Morbidität mit solch rasante Entwicklung, die alle Maßnahmen terapêuticas39 widersteht.
Der Patient unterzog sich eine Herzoperation mit CPB in der Regel eine gewisse pulmonale Dysfunktion mit Abnahme der funktionellen Restkapazität der Lunge zu präsentieren. Tritt in der Lunge, eine Erhöhung der interstitiellen Wasseraustritt durch Entzündungszellen, alveoläre gefüllt, führt zur Inaktivierung des Tensids und der Zusammenbruch einiger Regionen und verringerte Lungenkapazität verursacht. Darüber hinaus beeinträchtigt Exposition gegenüber Hypothermie bei CPB auch Lungenfunktion, Verletzungen, das Endothel-pulmonar12.
Ein weiterer Faktor für Lunge Dysfunktion Post CEC sind die Dosen von Anästhetika und Sedativa, die Lüftung, reduzieren die Restkapazität auf rund 20 % arbeiten häufig drücken 5.40.
Somit ist die Pathophysiologie der pulmonale Dysfunktion multifaktoriell, mit der Kombination von den Auswirkungen von chirurgischen Inzision, Ischämie, Anästhesie, chirurgische Trauma auf kardiopulmonalen Bypass und Aktivierung des Immunsystems. Diese Faktoren stellen eine große Bedeutung auf das Erscheinungsbild des respiratorischen Komplikationen in der postoperativen Phase der Herzchirurgie 4.21.33.
Mehreren pulmonale Komplikationen ergeben sich in der postoperativen Phase der Herzchirurgie, unter denen sich die Atelektase im Durchschnitt zwischen 60 % Inzidenz 90 % der Fälle, wird eine Zahl 6 mal größer als die Herzoperationen ohne CEC18, 33.
Die Lungen-Atelektase ist eine führende Ursache von Hypoxie, die nach der Operation mit CPB, was zu einer Reduzierung in Gasaustausch und führende pulmonale Probleme wie auftritt: Verdichtung des Lungenparenchyms, Aufnahme von alveolären Luft und Engagement surfactante5.42 Funktion.
Zu den Organen, die von der Operation Post CEC betroffen tendenziell die Lunge die engagiertesten. Obwohl mehrere Faktoren im Zusammenhang mit der Zunahme des interstitiellen Wasser auftritt, ist das wichtigste, die Neutrophilen Ablagerung auf pulmonale Mikrozirkulation, Hauptstandort von Neutrophilen Sequestrierung aktiviert. Diese Zellen release lysosomale Enzyme und freie Radikale Sauerstoff, Endothelzellen Verletzungen verursachen, direkt und durch die Veränderung der vaskulären Permeabilität, mit daraus resultierenden Ansammlung von Wasser in die interstitielle pulmonar38.
Studien zeigen die KEK als eine der Hauptursachen für die pulmonale Schädigung aufgrund erhöhter Atemwegswiderstand und mögliche Erhöhung diaphragmatische Dysfunktion und alle Herzchirurgie wirft Lunge Schaden, aber das CEC maior21 ist.
Doch die Studie von Montes34 Et Al. (2004) berichtet, dass gab es keinen signifikanten Unterschied der Lungenfunktion, 72 Stunden nach der Operation, Patienten mit und ohne CPB, beide eine Reduktion hatten.
Viele Studien zeigen, dass Bereitschaftsdienst im OP-Saal größer ist bei Patienten, die die CEC 22.28 verwendet.43, 53… Einige Autoren behaupten sogar, dass Patienten, die die CEC verwenden größere Abhängigkeit von Beatmung in Post-cirúrgico1.38 erstellen. Diese Angelegenheit ist jedoch nach wie vor umstritten, da gibt es Daten, die keinen signifikanten Unterschied beim Vergleich von Gruppen mit und ohne CPB zeigen. Ebenso zufolge einige Daten gibt es keinen Unterschied in der durchschnittlichen Zeit, Extubation unter operierten Patienten mit und ohne CPB 11,29.
Abschließende Überlegungen
Sogar mit der großen Entwicklung der KEK im Laufe seiner mehr als 50-jährigen Geschichte in Brasilien gibt es noch viele Auswirkungen beobachtet den Einsatz dieser Technik, die trotz des Seins die einzige Form der operativen Ressource für viele Herzen Verfahren sich auswirken können, auf schwere Komplikationen, nämlich für die Verlängerung der Aufenthaltsdauer mit erhöhte Krankenhauskosten sowie wichtige Ursachen für Morbidität und Mortalität verantwortlich.
In großen Praxen als gibt es eine komplexe Wechselbeziehung des kardialen chirurgischen Eingriffs selbst, im Zusammenhang mit Anästhesie sowie die CEC (insbesondere in Bezug auf den Zeitpunkt der Operation) und Faktoren der Patienten und daher fraglich Die Ätiologie des systemischen Veränderungen.
Referenzen
1. ATIK, Fernando Antibas; SAMPATH, Leonardo Augusto; Fábio B. Jatene; JÚNIOR, José Otávio C. Auler; OLIVEIRA, Sérgio Almeida. Die myokardiale Revaskularisation ohne Herz-Lungen-Bypass minimiert die postoperative Blutungen und Transfusion müssen. ARQ. Bras. Cardiol. Bd. 83 Nr. 4 Sao Paulo Okt. 2004.
2. ASCIONE R WILLIAMS S, LLOYD CT, SUNDARAMOORTHI T, PITSIS AA, ANGELINI G d. reduzierte Prostoperative Blut Verlust und Transfusion Anforderung nach koronare Herz Operationen: eine prospektive randomisierte Studie. J Thorac Nr. Surg 2001; 121:689-96.
3. ADAMS, James Davis. Unmittelbar nach Herzchirurgie. Brasília, 2013.
4. ARP AMBROZIN, DI GIACOMO CATANEO AJM. Aspekte der Lungenfunktion nach koronarer bypass-Pfropfen in Bezug auf präoperative Risiko. Rev Bras Cir Nr.. 2005; 20 (4): 408-15.
5. AULER JUNIOR, José Otávio Costa; GALAS, Filomena Regina Barbosa Gomes; HAJJAR, Ludhmila Abraham; FRANCA, Zelda. Intraoperative Beatmung. São Paulo, 2007.
6. BARROSO, Roberto Cardoso; MENDONDÇA, José Teles de; CARVALHO, Marcos Ramos; Costa Rika Kakuda; SANTOS, José Akil. Bewertung von Protamin auf Neutralisation Heparin nach Herz-Lungen-Bypass. Rev Bras Cir Nr. Bd. 17 Nr. 1 São Paulo Jan. 2002/Mar…
7. BIAZZOTTO, Camilla B.; BRUDNIEWSKI, Márcio; SCHMIDT, Andrew P.; Junior, José Otávio Auler Küste. Periode perioperative Hypothermie. Rev Bras Anestesiol 2006; 56: 1: 89-106.
8. BISCEGLI, J. F; ANDRADE, A. J. P; PAULISTA, P. P. DARLINGTON, S. A; SOUZA, L. C. (B); RAD, J.; TOFFANO, R. M.; PICCINI, B. klinische Auswertung der eine Membrane Oxygenator geringer Füllmenge ("PRIMING"). São Paulo, 1999.
9. BRASILIEN-L; GOMES W J; SOLOMON R; FRANCIS J H P; WEIß J N R, Buffalo und Kortikosteroid verwenden als Inhibitor der systemische entzündliche Reaktion induziert durch Herz-Lungen-Bypass. Rev Bras Cir Nr. 1999; 14 (3): 254-68.
10. BORIWIEC JW, HAGMAN TH, PEKNA M, VENGE P, THELIN S. zirkulierende Zytokine und Granulozyten-abgeleitete Enzyme bei komplexen Herzchirurgie: eine klinische Studie unter besonderer Berücksichtigung von Heparin Beschichtung kardiopulmonalen Bypass Schaltungen-der. SCAND J Thorac Nr. Surg 1995; 29 (4): 167-74.)
11. CASTRO, Reginaldo Parmar; CROTI, Ulysses Alexander; MACHADO, Maurice von Nassau; MUTILLO, Harold Gonzalez; RINCON Omar Yesid Prieto; Polykarp, Sebastião Rodrigues; Fuchs, Renata Geron; Braille, Domingo Marcolino. Ultrafiltration Technik Änderung in herkömmlichen chirurgischen Behandlung angeborener Herzfehler. Rev Bras Cir Nr. Vol. 21 Nr. 1 São José Do Rio Preto Jan. 2006/Mar.
12. CLARK SC. Lungenschädigung nach Herz-Lungen-Bypass. Perfusion. 2006; 21 (4): 225-8.
13. CLEVELAND JC, SHROYER LW, CHEN AY, PETERSON UND GROVER, FL. Off-Pump-Koronararterien-bypass Pfropfen verringert Risiko-adjustierte Mortalität und Morbidität. Ann Thorac Surg 2001; 72:1282-9
14. COLAFRANCESCHI, Alexander sizilianischen; Monteiro, Andrey José de Oliveira; CANALE, Leonardo Secchin; CAMPOS, Luiz Antonio de Almeida; MONTERA, Marcelo Westerlund; Paulo Roberto Dutra da SILVA; FERNANDES, Marcelo Ramalho; PINTO, Alexander de Araújo; Federn, Stelmar Moura; Moschee, Evandro Tinoco. Herz-Kreislauf Unterstützung bei extrakorporalen Membran Sauerstoffversorgung (ECMO) bei Erwachsenen: ein Konkurs Konzept oder vergessen? ARQ. Bras. Cardiol. Bd. 91 Nr. 1 São Paulo Juli 2008.
15. COSTA SOARES, Leonardo Dug; RIBAS, Denise; Frühling, Regine; Jean Marcelo Ferreira da SILVA; MIYAGUE, Nelson Itiro. Klinisches Profil für systemische entzündliche Reaktion nach pädiatrischen Herzchirurgie mit kardiopulmonalen Bypass. ARQ-BHS Cardiol 2010; 94 (1): 127-133.
16. DIENSTMANN, Caroline; CAREGNATO, Rita Catalina Aquino. Extrakorporalen Zirkulation in der Herzchirurgie: ein Arbeitslager für die Krankenschwester. Pfr. SOBECC, São Paulo. Jan/Mär. 2013; 18 (1): 35-43.
17. Sonntag, M Braille. Herz-Lungen-Bypass. Rev Bras Cir Cardiovasc Vol. 25 Nr. 4 São José Do Rio Preto Okt. 2010/Dec…
18. FIGUEIREDO LC, AGUILAR S, ABDALA RCS ABDALA, GH CAV. CPAP, 10 cmH2O während der kardiopulmonalen Bypass verbessert die postoperative Gasaustausch. Rev Bras Cir Nr.. 2008; 23 (2): 209-15.
19. FONSECA, J.W. G; BISCEGLI, J. F; RAD, J.; POLANSKY, M. R; AKIKUBO, r. Design und Entwicklung eines Thermometers für den Umlauf. II zeigt SES, São Paulo 2008.
20. GARCIA, Walter J.; SABA, John C.; BUFFOLO, Enio. 50 Jahre kardiopulmonalen Bypass in Brasilien: Hugo j. Felipozzi, der Pionier der kardiopulmonalen Bypass in Brasilien. Rev Bras Cir Cardiovasc Vol. 20 Nr. 4 São José Do Rio Preto Okt. 2005/Dec…
21. GUIZILINI S, GARCIA WJ, FARESIN SM, BOLZAN DW, ALVES FA, CATANI R, Et Al. Bewertung der Lungenfunktion bei Patienten mit Myokardinfarkt Revaskularisation mit und ohne extrakorporale Zirkulation. Rev Bras Cir Nr.. 2005; 20 (3): 310-6.
22. JOÃO Paulo Ramos, David; JAIN, täten Fernando. Sofortige Versorgung in der postoperativen Phase der Herzchirurgie. Rio De Janeiro (RJ) 2003.
23. LIMA, Leonardo Edwards. Weniger Invasive Herzchirurgie. Ein Phänomen der Mode oder eine Methode der Zukunft? Redaktionellen Kommentar. Krankenhaus La Pitiè-Paris, Frankreich, 1997.
24. WOLF Sohn José Glaucus; Ferkel, Maria Claudia de Azevedo; WOLFSJUNGE, Heraldo Guedis; Smith, John Paul Holland; MAGALHÃES, George Aguilar; LEO Sohn, Carmelo Sen Ram; FEITOSA, José Francisco Acacius; Oliveira Martins; LAVOR, Arnobius; SOARES FILHO, Odair; Borges, Elita; ABREU, José Sebastião de; DIOGENES, Tereza Cristina Pinheiro; BARRETO, José Erirtônio Feat; PAES Junior, José Nogueira. Links koronare Revaskularisation Operation ohne CEC und keine Behandlung der Aorta bei Patienten über 75 Jahren. Rev Bras Cir Nr. 2002; 17 (3): 208-214.
25. Luciano Brandão Machado; NEGRI, Elnara Marcia; STÄDTEPLANERINNEN, Wanderley Wesley; SANTOS, Luciana Moraes; MALBOUISSON, Luis Marcelo Sá; CARMONA, Maria José Carvalho. Bewertung der Ebenen der Zytokine und pulmonalen Funktion der Patienten in der Herzchirurgie mit kardiopulmonalen Bypass. Rev Bras Anestesiol wissenschaftliche Artikel 2011; 61:3: 275-285.
26. BÖCKE, GJ, BRAUNE MA, CHAN WY, HORTON D TREW P, WHITWORTH JA. Akutes Nierenversagen nach Herzchirurgie: Häufigkeit, folgen und Risikofaktoren. Aust N Z Mike80 1995; 25:284-9.
27. SAMPATH, Leonardo Augusto; ATIK, Fernando Antibas; Moreira, Luiz Felipe; HUEB, Alexander Ciappina; JATENE, Fabio Biscegli; AULER JUNIOR, José Otávio; OLIVEIRA, Sérgio Almeida. Risikofaktoren für postoperative Blutungen nach Herzchirurgie bei erwachsenen Patienten. Rev Bras Cir Nr. 2004; 19 (3): 280-286.
28. MILOT J, PERRON J, LACASSE Y, LETOURNEAU L, CARTIER PC, MALTAIS F. Inzidenz und Prädiktoren für ARDS nach Herzchirurgie. 2001; 119 (3): 884-8.
29. Mota, André Lupp; Rodrigues, Alfredo José; ÉRVORA, Paulo Roberto Barbosa. Kardiopulmonalen Bypass bei Erwachsenen im 21. Jahrhundert. Wissenschaft, Kunst oder Empirismus? Rev Bras Cir Nr. 2008; 23 (1): 78-92.
10 l MOURA, Hemilton Vieira; POMERANTZEFF, Pablo M.; GARCIA, Walter Joseph. Systemische entzündliche Reaktion Syndrom in extrakorporale Zirkulation: Rolle der Interleukine. Rev Bras Cir Nr. 2001; 16 (4): 376-87.
31. NOGUEIRA, Celia R. S. R.; HUEB, Whady; Michou TAKIUTI, E.; GIRARDI, Nadia B. M.; NAKANO, Teryo; FERNANDES, Fábio; Felipe da s., PAULITSCH, F. t. GOIS Aécio; LEE, Neuza H. M.; STOLF, A. Noedir. Lebensqualität nach chirurgischen myokardiale Revaskularisation mit und ohne extrakorporale Zirkulation. Original-Artikel. São Paulo, SP, Brasilien, 2008.
32. PAULITSCH, Felipe da Silva. Hämostatischen Änderungen und myokardiale Revaskularisation Chirurgie Kliniken mit und ohne Herz-Lungen-Bypass: eine randomisierte prospektive Studie. São Paulo, 2009.
33. PADOVANI, Cauê; CAVENAGHI, Odette Mauad. Alveoläre Rekrutierung bei Patienten in der unmittelbaren postoperativen Phase der Herzchirurgie. Rev Bras Cir Nr. Vol. 26 Nr. 1 São José Rio Preto Jan./März 2011.
34. Brücken, José Carlos Vieira Dorsa; SILVA, Guilherme Viotto Rao; BENFATTI, Ricardo Dhanashree; MACHADO, Natalia Pereira; PONTELLI, Renato; Brücken, Jagan Rosengarten Quecksilber. Risikofaktoren für die Entwicklung von akutem Nierenversagen nach der myokardialen Revaskularisation Operation mit CPB. Rev Bras Cir Nr. 2007; 22 (4): 484-490.
35. SALLES, M.J.; SPROVIERI, S.R.; BEDRIKOW, R; PEREIRA, BC; CARDENUTO, S.L; AZEVEDO, P.R.; SILVA, T. M; GOLIN, v. systemische entzündliche Reaktion Syndrom/Sepsis.75 Überprüfung und Studium der Terminologie und Physiopathologie. São Paulo, 1999.
36. SANTOS, Ari-Thaddeus der Lilie; SPLETTSTOSSER, João Carlos; WARPECHOWSHI, Paul; GAIDZINSKI, Mariana Mariz Pinto. Antifibrinolytics und Herz-Chirurgie mit kardiopulmonalen Bypass. Pfr. Bras. Anestesiol. Bd. 57 Nr. 5 Campinas Sept. 2007/Okt…
37. SANTOS, Fernando Oliveira; SILVEIRA, Marco Antonio; MAIA, Roberto Barreto; MONTEIRO, Marcelo Dantas Chao; MARTINELLI, Reinaldo. Akutes Nierenversagen nach koronarer Bypassoperation Transplantat mit kardiopulmonalen Bypass-Häufigkeit, Risikofaktoren und Sterblichkeit. Salvador, BA. 2003.
38. SAVARIS, Laurel. Imunoinflamatória Antwort zu kardiopulmonalen Bypass: Aktueller Stand. Pfr. Bras. Anestesiol 1998; 48:2: 126-136-Review-Artikel.
39. SOARES, Gustavo Mattos Teixeira; FERNANDEZ, Diego Costa de Souza; GONÇALVES, Mariana Paula Cunha; ALVES, Thales George Das; DAVID, Phlegon Lee; HENRIQUES, Karina Mabel Castro; RIANI, Larissa Rodrigues. Prävalenz der schweren postoperativen Komplikationen in der Herzchirurgie. Rev Bras Cardiol. 2011; 24 (3): 139-146.
40. SANGANI, Dante Fanganiello; IASBECH, José Alberto; OLIVEIRA, Sérgio Almeida. Postoperativen Phase in der Erwachsenen Herzchirurgie. São Paulo, 1998.
41. SEGHAYE MC DUCHATEAU J RG GRABITZ, FAYMONVILLE ML, MESSMER BJ, BURO-RATHSMANN K, Et Al. Ergänzung Aktivierung während der kardiopulmonalen Bypass bei Säuglingen und Kindern: Beziehung zur postoperativen Multiple System Organversagen. Thorac Nr. Surg 1993; 106 (6): 978-87
42. SILVA, Naila Luisa Saiki; LAFERTIN, Raquel Ferrari; BABU, Marcelo Adriano Ingraci; CROTI, Ulysses Alexander; Braille, Domingo M. Einatmen hypertonen Kochsalzlösung als adjuvante Brathing Physiotherapie für Rückfall der Atelektase in der postoperativen pädiatrischen Herzchirurgie. Rev Bras Cir Cardiovasc v. 21 n. 4 São José Rio Preto/Dez… 2006.
43. Souza, Maria Helena; ELIAS, Decio. Grundlagen der Herz-Lungen-Bypass. Zweite Ausgabe, Rio De Janeiro, Brasilien, 2006.
44. TANIGUCHI, Fábio Papst; SHARMA, Ademar Rosa de; Martins, Antonio Sérgio. Herz-Lungen-Bypass-Zeit als Risikofaktor für Akutes Nierenversagen. Braz J Nr. Surg 2007; 22 (2): 201-205.
45. TANAKA-KA, THOURANI VH, WILLIAMS WH, DUKE PG, LEVY JH, GUYTON RA, PUSKAS JD-Antikoagulans Heparin bei Patienten, die KEK vorgelegt und CEC revaskularisationschirurgie, 2007.
46. TEIXEIRA SOARES, Gustavo Mattos; FERNANDEZ, Diego Costa de Souza; GONÇALVES, Mariana Paula Cunha; ALVES, Thales George Das; DAVID, Phlegon Lee; HENRIQUES, Karina Mabel Castro; RIANI, Larissa Rodrigues. Prävalenz der schweren postoperativen Komplikationen in der Herzchirurgie. Rio De Janeiro, 2011.
47. TORRATI, Fernanda Gaspar; DANTAS, Rosana Ap. Spadoti. Herz-Lungen-Bypass und Komplikationen in der unmittelbaren postoperativen Phase der Herzchirurgie. ACTA Paul. Krankenschwestern. Bd. 25 Nr. 3 Sao Paulo, 2012.
48. UTLEY, J.R. RENALE EFFEKTE DER KARDIOPULMONALEN BYPASS –. IN GRAVLEE, G.P.; DAVIS, R.F.; UTLEY, Jr kardiopulmonalen Bypass. Prinzipien und Praxis Williams & Wilkins, Baltimore, 1993.
49. Traube, Joaquim Miguel Sennfelt de Sousa. Prospektive randomisierte Studie der Koronarchirurgie mit und ohne extrakorporale Zirkulation. PORTO, 2009.
50. VEGNI, Ronaldo; BRAGA, Gustavo Ferreira de Fabricio; FREITAS, Marcia; DRUMOND, Luis Eduardo; PENNA, William; Y K, José; NOBLE, Gustavo Freitas; KALICHSZTEIN, Marcelo; JAPIASSÚ, Andre Miguel. Komplikationen nach koronarer Bypassoperation Transplantat bei älteren Patienten. Rio De Janeiro (RJ), Brasilien, 2008.
51. VIEIRA JUNIOR, Francisco Ubaldo; VIEIRA, Reinaldo Wilson; COSTA, Eduardo Tavares; ANTUNES, Nilson; PETRUCCI JUNIOR, Orlando; Pedro OLIVEIRA, Paulo Martins; SEN SON, Rua da Mota; VILARINHO, Thanan de Sousa; Severino, Elaine Soraya Babu. Reflow Visualisierung im Blut sauberer und Cardiotomia Reservoir in Herz-Lungen-Bypass verwendet. Rev Bras Cir Cardiovasc Jg. 24 Nr. 4 Sao Jose Do Rio Preto Okt. 2009/Dec…
12. WHITTEN CW, HILL GE, IVY R, PE GREILICH, LIPTON JM. Beeinflusst die Dauer der kardiopulmonalen Bypass oder Aorten Kreuz-Klemme, in der Abwesenheit von Blut und/oder Blut Produktverwaltung, die IL-6-Reaktion auf Herzchirurgie? Anesth Analg. 1998; 86 (1): 28-33
[1] Student-Life-Sciences-Kurs
[2] Meister-Lehrer des Kurses der Biomedizin


