RODRIGUES, Camila Cristine Torres dos Reis [1], ARAÚJO, Graziela [2]
RODRIGUES, Camila Cristine Torres dos Reis; ARAÚJO, Graziela. Changements systémiques associés extra-corporelle (CEC). Revue scientifique pluridisciplinaire de la base de connaissances. 03 ans, Ed. 05, vol. 02, pp. 36-54, mai 2018. ISSN:2448-0959
Résumé
Introduction : l’extra-corporelle (CEC) fait possibles nouveaux traitements dans les maladies cardiaques, mais il y a des complications qui peuvent être déclenchées pendant ou après la chirurgie. Objectif : Se rapporter les principaux troubles systémiques associées extracorporelle ; identifier les principaux troubles hématologiques ; définir les changements immunologiques et corréler les conséquences rénales et pulmonaires. Matériels et méthodes : il s’agit d’une revue de la littérature scientifique à l’aide de bases de données SciELO, lilas et PUBMED couvrant les publications nationales et internationales dans la période allant de 1993 à 2014. Résultats et discussion : malgré toute la modernité, le corps reconnaît ECC comme système d’étain, générant une réponse immunitaire qui peut évoluer rapidement vers un syndrome de réponse inflammatoire systémique (SRIS) et également une réponse hématologique Grâce à la coagulation du sang, est essentielle pour prévenir la thrombose anticoagulate patient pendant une intervention chirurgicale avec la DGPC, moment où le patient pendant la période postopératoire, est sensible à l’hémorragie par plusieurs facteurs. Problèmes de reins et les poumons sont couramment observés après la DGPC due à une multitude de facteurs, certains cas évoluent rapidement aux insuffisance rénale aiguë (IRA), alors que la dysfonction pulmonaire reste la principale cause de morbidité après l’opération. Réflexions finales : la CEC doit être utilisée quand il est la seule forme de ressources du dispositif pour les patients cardiaques, car il y a des complications graves associées à cette technique pour augmenter le taux de morbidité et de mortalité. Cependant, il y a une interaction complexe de l’intervention chirurgicale, l’anesthésie et la CEC qui rend difficile d’attribuer toutes les complications à l’usage exclusif de la CEC.
Mots clés : Perfusion extracorporelle, cœur-poumons, Complications systémiques.
Introduction
Chirurgie cardiaque avec circulation extracorporelle depuis le XXe siècle a été une des plus grandes réalisations dans le domaine de la santé, parce qu’il a apporté une percée en médecine, considérablement réduit le nombre de décès et apportant la possibilité pour nouveaux traitements dans les maladies cardiaques 16.
En 1953, John h. Gibbon a effectué la première chirurgie de coeur avec succès en utilisant la technique d’extra-corporelle (CEC). Cette procédure vise à tenir la fonction temporaire du coeur et des poumons, lorsque le patient subit une intervention chirurgicale. Ainsi, un ensemble de machines, dispositifs et circuits garder la circulation sanguine active, alors que ces organes sont exclus de la circulação43.
Selon Lima23 (1997), pas tous les patients subissant une chirurgie cardiaque à l’aide de la technique de circulation extracorporelle, car même si c’est une méthode qui a grandement amélioré les résultats, on sait que certains inconvénients encore existent, tels que : réaction inflammatoire, hémodilution, accident vasculaire cérébral, de morbidité, en plus de l’augmentation des coûts. Par conséquent, lorsque cela est possible, utilisez d’autres techniques sans l’aide de la CEC à moins d’agressivité au patient.
Avec l’émergence de la CEC, de nouvelles études sont apparus liés à une physiologie différente. Toutefois, ces compétences ont bénéficié non seulement la chirurgie cardiovasculaire, mais aussi toutes les spécialités, obtention des concepts pour les soins des patients pendant la chirurgie et notamment la période post-operatório17 ultérieure.
Malheureusement, une des principales caractéristiques des patients subissant une chirurgie cardiaque avec CEC est la facilité de l’orgue acoustiques sont affectés par les variations de la fonction du système cardio-vasculaire. Diverses complications peuvent survenir après une chirurgie cardiaque, fréquence se trouvent : saignements, troubles respiratoires, faible débit cardiaque, dysfonctionnement rénal et changements neurologiques infecções43.
Ainsi, le but de cette étude était de relier les principaux troubles systémiques liés à l’utilisation de circulation extracorporelle ; identifier les principaux troubles hématologiques ; définir les changements immunologiques et corréler les conséquences rénales et pulmonaires du patient de circulation extracorporelle.
Matériaux et méthodes
Il s’agit d’une revue de la littérature avec enquête bibliographique à l’aide de bases de données scientifiques de SciELO, de lilas et de PUBMED. Les objets trouvés ont été lus et choisis, couverture des publications nationales et internationales dans la période allant de 1993 à 2014.
Les mots clés utilisés dans la recherche ont été : perfusion extracorporelle, cœur-poumons, des changements systémiques.
CADRE THÉORIQUE
Extra-corporelle (CEC)
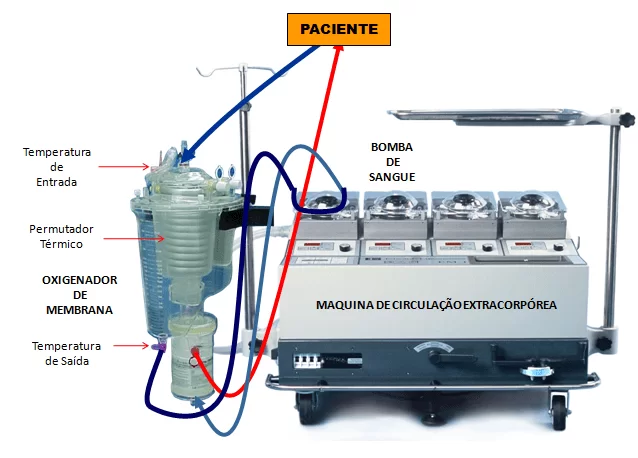
Au cours de la DGPC, coeur pompage sont assumées par une pompe mécanique et les fonctions des poumons sont remplacées par un appareil capable de procéder à l’échange de gaz avec le sangue20.
Dans ce contexte, pour la compréhension des complications systémiques associées à cette procédure, il est nécessaire le basic de comprendre sur le circuit du sang au cours de la circulation extracorporelle.
Ainsi, en CCE, le sang désoxygéné est détourné du cœur et des poumons d’obtenir à l’oreillette droite du patient, par le biais de tubes placés dans la veine cave supérieure et inférieure. Par un dénominateur commun, le sang veineux est pris à l’oxygénateur, réservoir de membrane semi-perméable faite pour la séparation de l’oxygène de sang et de la réalisation de commerce gasosas8.
L’oxygénateur, le sang est pompé vers un point dans le système sanguin du patient, généralement l’aorte, où il se déplace à travers le système sanguin et est distribué à tous les organes ascendante, donnant de l’oxygène vers les tissus pour réaliser les processus vitaux et en recueillant les dioxyde de carbone dans leur produit. Après circulant à travers le réseau capillaire des tissus, le sang de retour au système de la partie supérieure et inférieure d’arches veines, où sera continuellement étendu à la CEC avant la fin de la cirurgia14.
Pour effectuer une chirurgie cardiaque avec CEC, certaines procédures ont été adoptées tout au long de l’histoire afin de mieux, comme l’hypothermie, l’utilisation de cardioplégicas solutions et hémodilution.
Hypothermie a été associée à une circulation extracorporelle dans le but de réduire les besoins métaboliques des patients et, par conséquent, votre consommation d’oxygène, offrant une protection supplémentaire pour le corps, en particulier les organes vitaux, prévention des blessures de anóxia7. Il est actuellement employé à la centrale hypothermie est induite par un refroidissement du sang avec l’eau glacée dans l’échangeur de chaleur de l’oxygénateur, ainsi par le sang froid, la circulation dans les organes se produit refroidissement. Le renversement de l’hypothermie, à savoir réchauffer le patient obtient circulation eau chaude dans l’échangeur de calor43.
Cardioplégicas solutions, riches en potassium, sont utilisées pour empêcher des lésions du myocarde, conduisant à un arrêt quasi instantanée du cœur, sans consommation d’énergie. Alia, pour la protection myocardique l’utilisation judicieuse des solutions cardioplégicas et d’hypothermie, alors qu’après l’intervention chirurgicale, se produire autour de l’état normal de l’homéostasie du metabólica7.
Avant le début de la CEC, pour remplir le réservoir de l’oxygénateur et les autres composants du circuit, processus appelé desareação, utilisent les téléphones cellulaires, pas les solutions de cristalloïdes de solutés ou de colloïdes (appelé perfusat ou premier) apparaît donc une dilution du sang. Des études ont montré que cela s’améliore d’oxygénation hémodilution obtenue au cours de la perfusion, réduisant la quantité totale de sang nécessaire pour chaque patient, pendant et après l’opération, préservant un plus grand nombre de plaquettes, mais aussi de réduire les pertes de sang post-operatórias3.
Complications systémiques Post CEC
Circulation extracorporelle en raison de la multiplicité des composants mécaniques et les interactions avec le sang produit plusieurs changements dans le corps humain qui génèrent de grandes déviations de la physiologie, soit peu de temps après la perfusion ou précoce post-op 31, 50.
Malgré toute la modernité de l’équipement utilisé, plus le temps de CEC, plus les chances de complications. En outre, des conditions intrinsèques, tels que l’âge, poids, prise de médicaments, maladies, entre autres, risquent de compromettre l’état sanitaire de la fin du patient. Il est connu, par exemple, que les patients âgés et les enfants âgés de moins de trois mois ont plus mauvais pronostic, car ils sont plus à risque d’hypothermie, car les jeunes enfants sont plus enclins à la dispersion de la chaleur et de personnes âgées anesthésié la limite pour la vasoconstriction est le niveau de température plus faible chez les adultes plus jovens24.
Cleveland13 et coll. (2001) a signalé un taux de mortalité de 2,3 % et de 2,9 % en chirurgie avec la DGPC sans CEC, en outre, patients opérés sans CEC présenté à 10,6 % de complications, comparées à 14 % de fonctionner avec CEC.
Diverses complications peuvent survenir après une chirurgie du coeur et des gros vaisseaux, certains associés à l’anesthésie, manutention autres liés à la chirurgie et autres liés à circulation extracorporelle. Il est souvent difficile d’attribuer une complication particulière à une procédure spécifique, selon l’interrelation des procédures dans la salle d’opération. Souligne, par conséquent, que les complications trouves le plus souvent sont les complications immunologiques, hématologiques, pulmonaires et renais16.
Troubles hématologiques
Les troubles hémorragiques liés au CEC invariablement confrontés les modifications de la coagulation du sang, une fois que le sang circule dans les tuyaux et les appareils qui sont des surfaces non-endothélial. Et, bien qu’ils soient utilisés des matériaux compatibles, pourtant, sont des surfaces étranges, en mesure de stimuler simultanément, dans une mesure plue ou moins grande, systèmes de coagulation et imunológico36.
Se produit, par conséquent, un déséquilibre de l’hémostase de sang au cours de la DGPC étant le plus commun est la survenue d’événements thrombotiques, alors qu’après la CEC sont généralement rapportés hémorragie de cadres.
Ainsi, au cours de la DGPC, voies extrinsèques et intrinsèques de la cascade de coagulation seront activées, le premier par le facteur XII contact à la surface artificielle et la seconde par la libération du facteur tissulaire (TF), les deux qui ont abouti à la formation d’un caillot.
En outre, lorsque le sang est aspiré du champ chirurgical et retourné pour me donner un circuit de by-pass, une série d’autres éléments, tels que : fragments de caillots ou gras, de thromboplastine tissulaire et déchets, augmentant le risque pour trombose29.
La CCE induit toujours changeant de la fibrinolyse avec diminution de la formation de plasmine, qui favorise l’émergence de trombos36. De cette façon, l’Association de ces facteurs soulignent l’importance d’héparinisation patiente dès le début de la perfusion afin d’éviter la coagulation du sang en empêchant les événements trombóticos9.36.
L’héparine de diluant de sang est la plus largement utilisée à cette fin, car il a peu d’effets secondaires, sans inconvénients et il y a un antidote spécifique, protamine, qui sert à la fin de la perfusion pour neutraliser l’effet anticoagulant de l’héparine, parce que le un saignement post-opératoire peut se produire car l’effet de saignement de l’héparine. Est valable de mentionner que le stock d’héparine simple neutralisation par des doses appropriées de l’administration de la protamine restaure activité hémostatique seulement partielle, n’étant ne pas en mesure de récupérer immédiatement la fonction hémostatique de patients subissant une CEC45.
En revanche, il y a plusieurs causes de saignement post CEC, tels que : hémodilution, consommation de coagulation facteurs, variation quantitative et qualitative des plaquettes, hypothermie, la réponse immunitaire hôte sur la formation d’un complexe héparine-protamine et hemostasia chirurgicale inadéquate. Certains patients doivent, par conséquent, ré-intervention car le saignement dans la période postopératoire précoce et souvent ne peut pas identifier la cause du saignement en chirurgie 1, 28.
Le patient pendant et après la DGPC peut développer une thrombopénie due à plusieurs facteurs, comme : les dépôts de plaquettes sur les surfaces internes des tubes, oxygénateurs et filtres ; résultat de l’action d’héparine utilisé pour l’anticoagulation ; agréger la réduction de capacité due au contact avec les surfaces endothéliales no circuits et appareils ; hyponatrémie de dilution effet sur les plaquettes en raison de l’hémodilution ; En plus de l’enlèvement de nombreuses plaquettes par la rate et le fígado27.
Selon Ascione2 et al. (2001), dans des études prospectives avec des groupes aléatoires de faible risque préopératoire a été trouvé saignement cadre 1,6 fois plus élevé dans le groupe avec circulation extracorporelle que sans circulation extracorporelle. Il a été indiqué que moins de 20 % des patients sans CEC nécessaires la transfusion sanguine, comparée à plus de la moitié du groupe avec CEC.
D’autres études ont montré que le pontage coronarien (CABG) sans circulation extracorporelle a des avantages par rapport à RM avec circulation extracorporelle, comparativement à moins de saignements postopératoires et moins besoin de transfusion de concentrés des globules rouges, minimisant l’hospitalares1 coûts et facteurs morbide.2. Donc actuellement, les chirurgies de MRI se font sans CPB.
On sait qu’environ 10 à 20 % des patients qui subissent la fonction CEC excessive saignements peu de temps après la chirurgie, environ 5 à 10 % exigent à l’aube peu après sanguínea6 de la chirurgie de remplacement.
Selon Souza43 et al. (2006) l’interaction complexe de plusieurs facteurs (hémodilution, hypothermie, traumatisme, interaction de plaquettes de perfusion avec no endothéliale des surfaces, des dépôts de fibrinogène dans les tubes, en réduisant le nombre et l’activité des plaquettes en circulation et faveur de la libération d’un certain nombre de substances d’activation des plaquettes) l’apparition de troubles de l’hémostase et la coagulation.
Outre les modifications propres mentionnées, CPB hémorragique favorise également une hémolyse des érythrocytes due principalement à la déviation de la circulation normale par l’utilisation de canules qui forment et aussi par l’agitation des centres de calibrage incorrect des pompes à rouleaux Système. Toutefois, pour les équipes chirurgicales qui utilisent le système d’aspiration cardiotomia ou cardiotômica, responsable de la nettoyer à l’aspirateur les épanchements sanguins dans le champ opératoire, cette pratique est la principale cause d’hémolyse, parce que quand l’air est aspiré avec sang dans les dommages de l’aspirateur se produisent à la vermelhas11 de cellules.51.
Hémolyse aiguë culmine dans les cadres hémoglobinémie et hémoglobinurie, qui peuvent influer sur le débit de filtration glomérulaire pour obstruction des glomérules, glomérulaires, générant un échec renal34.
Changements immunologiques
Quand le coeur reste sans sang au cours de la DGPC, c’est à dire arrêtée instantanément, associé à l’interaction avec les matériaux étrangers au corps se produit par suite de l’activation de la réponse immunitaire avec des répercussions possibles des complications futuras9.
Le sang au contact avec les surfaces artificielles de la circuit de perfusion active le système du complément, ainsi que la réponse inflammatoire. Avec le complément système activé sont sorti l’anafilatoxinas C3a et C5a qui stimulent la production de cytokines et de plusieurs médiateurs du processus inflammatoire. En outre, les globules blancs sont également activées par pouvoir chimiotactique de ces anafilatoxinas, avec vasocontrição qui en découle et augmentation de la perméabilité vasculaire, menant à l’accumulation d’eau dans l’interstício29, 38, 49.
Ce processus est également activé la coagulation sanguine et adhésion des neutrophiles accrue aux cellules endothéliales, qui est une condition indispensable à tous les processus qui conduisent à des blessures tecidual10.
Ainsi, les neutrophiles sont activent et libèrent des substances qui contribuent à la formation d’une réaction inflammatoire généralisée. Pendant la perfusion, neutrophiles ont tendance à s’accumuler dans les poumons, où leurs produits toxiques produisent une augmentation de la perméabilité vasculaire et un oedème interstitiel. De plus, les autres leucocytes activés radicaux libres libération d’oxygène qui, dans certaines circonstances, peut produire une occlusion microvascular30.
Cette cascade de réactions inflammatoires sont le syndrome de réponse inflammatoire systémique (SRIS) et peuvent se manifester en degré plus petit ou plus grand, étant plus évidente délétères et de personnes âgées et neonatos17.
Les Messieurs aussi appelés le syndrome de pós-perfusão, les signes cliniques très semblables à un choc septique. Cliniquement le SIRS pós-CEC se caractérise par une altération de la fonction pulmonaire, rénale, cardiaque, cerveau, présence de tachycardie, hypotension artérielle, fièvre, leucocytose, coagulopathie, susceptibilité aux infections, changement dans perméabilité vasculaire menant à l’accumulation de liquide interstitiel, vasoconstricção et hemólise35.
La fréquence des manifestations cliniques de SAR après CPB varie entre 22 et 27,5 %, même si elle a été évaluée par différents métodos15. Dans un 1993 étude a signalé l’incidence de SAR de 27,5 % chez les enfants dans lequel le critère diagnostique utilisé est une adaptation de la définition de SAR dans les patients clínicos41.
Dans les cabinets des RM a été observées les SIRS dans corps de réponse protectrice autour de 11 %, avec un taux de mortalité élevé de 41 % 25.
Autres données pertinentes, est que la CEC est suivie d’un syndrome de détresse respiratoire aiguë (SDRA) avec une fréquence de 0,4 % dans la population adulte, et il y a une forte mortalité associada15, 28.
Selon Torrati47 et al. (2012) la CCE produit une réponse inflammatoire systémique, compte tenu des changements dans la perméabilité vasculaire et diminution de la pression oncotique, avec libération de substances qui affectent la coagulation et la réponse immunitaire, conduisant à des complications dans la période postopératoire immédiate.
Chez certains patients, la réponse a exacerbé la défense système de l’organisme se produit en raison de la libération de substances vasodilatatrices comme la bradykinine, et votre action paralyse la vascularisation artériolaire, ce qui complique la sortie du perfusão29. Parce que votre moteur de vasoativo produit une augmentation de la perméabilité vasculaire et une vasodilatation artériolaire, favorisant l’extravasation de liquide à l’interstice, et bradykinine resteront élevée au cours de la CCE parce que votre site de poumon le métabolisme est exclu de la processo38.
Certains patients peuvent développer une résistance aux réactions héparine ou hypersensibilité provoquée par le complexe héparine-protamine, aggravant les réponses protectrices du système imunológico22.
Une étude comparative de l’IRM avec et sans la DGPC a identifié une réaction inflammatoire en augmentant les concentrations de protéine C – réactive (CRP) et du fibrinogène 12 h après l’intervention. La RM avec indices biochimiques CEC de début pró-trombótico d’État après la chirurgie, cependant, aucune preuve d’une augmentation du nombre d’accidents thrombotiques. Cet État peut être une conséquence de la pró-trombótico me donner un circuit de by-pass, réaction compensatoire aux saignements ou ambos32.
Il est à noter que la réponse inflammatoire déclenchée par la CEC est significativement plus faible quand le temps d’infusion est inférieure à 70 minutos52.
Modifications du rein
Une insuffisance rénale dans la période post CEC est un événement grave qui est lié au taux élevé de mortalité et de morbidité. Malgré toutes les évolutions de la technologie en circulation extracorporelle, insuffisance rénale continue montrant une incidence élevée, l’élaboration de cette complication et multifatorial44 complexes.
Dans les premiers instants du cadre commun de la CCE d’hypotension due à une multitude de facteurs tels que : la réduction de la perfusion flux hémodilution avec réduction de la viscosité du sang et l’augmentation de la bradykinine vasodilatatrice. Après cette période, le corps commence une réaction compensatoire qui se traduit souvent par l’hypertension. Ainsi, la vasoconstriction produite par l’hypothermie, l’élévation de la résistance vasculaire systémique et l’absence de la pulsatilité de circulation contribuent à cette hipertensiva43 réponse.
Toutefois, en raison d’une vasoconstriction rénale, se produit une réduction du débit sanguin rénal, prédisposant les reins à l’ischémie et de blessures. De cette façon, l’énergie disponible aux mécanismes de l’activité rénale normale est réduite, rendant reabsortivas et renais48 les fonctions sécrétrices.
En outre, l’hémodilution grâce aux solutions cristalloïdes, lorsqu’il est en excès, prédispose le patient à la formation d’oedème, due à la réduction de la pression osmotique de plasma-coloido, diminuant la réabsorption dans les capillaires peritubulares, résultant en un milieu aqueux et diurèse riche en électrolytes et peut aboutir à un déséquilibre de hidroeletrolítico39.
L’hémolyse due à la CCE produit une vasoconstriction par la libération de produits vasoativos de l’intérieur des cellules, et parce que c’est une grosse molécule, l’hémoglobine est filtré avec difficulté et peut se cristalliser dans les tubules rénaux, causant l’obstruction et nécrose tubular34, 37.
D’autres facteurs sont également responsables de la production de la dysfonction rénale, insuffisance rénale, y compris l’utilisation de médicaments néphrotoxiques, agents de l’ischémie rénale, vasoconstriction sévère, hypothermie extrême et hémodilution profunda44.
Chez les patients âgés, le risque de développer une insuffisance rénale aiguë troubles le plus souvent, parce que ce groupe de patients vient plus souvent avec d’autres maladies telles que : diabète, une maladie vasculaire rénale réserve marginal, périphérique et la fièvre rhizomélique. Ainsi, pour une mesure de précaution, il est important de mannitol s’ajoute le perfusat, dans le but de protéger contre une lésion ischémique du tissu renal47.
Cependant, il y a plusieurs preuves que les effets préjudiciables de la circulation extracorporelle sur les reins, y compris la production d’une insuffisance rénale aiguë, sont liés à la durée de la perfusion. Cela a été prouvé dans l’étude de Taniguchi44 et al., (2007) qui a identifié l’influence négative de l’époque du CEC sur la fonction rénale par une augmentation de la créatininémie, la variation du taux de créatinine sérique et une incidence plus élevée de dialyse chez les patients avec temps CEC supérieure à 90 minutes.
L’insuffisance rénale en chirurgie cardiaque a une incidence allant de 3,5 % à 31,0 %, taux plus élevé de mortalité de 0,4 % à 4,4 % à 1,3 % à 22,3 % ; et la nécessité du traitement Dialytique est présente chez 0,3 % à 15,0 % des cas, et dans ces derniers, le taux de mortalité atteint 25,0 % 88,9 % 26.
La chirurgie cardiaque à l’aide de la CEC disposent de quelques implications typiques et certains plus grands et plus fréquents que d’autres. Parmi eux se trouve une insuffisance rénale incluse avec le processus d’évolution vers l’insuffisance rénale aiguë (IRA) qui surviennent en moyenne 7 % à 30 %. On croit que des facteurs génétiques telles que l’athérosclérose, le diabète et l’hypertension artérielle même peuvent contribuer en cas de dysfonctionnement rénal peu après operatório46.
Changements pulmonaires
Ces dernières années, l’avancement et la sophistication des techniques de l’équipement et infusion, il y avait une réduction des complications pulmonaires. Toutefois, constituent toujours la principale cause de morbidité postopératoire avec cette évolution rapide qui résiste à tous les terapêuticas39 de mesures.
La patiente a subi une chirurgie cardiaque avec CEC présentent généralement un certain degré de dysfonctionnement pulmonaire avec diminution de la capacité résiduelle fonctionnelle des poumons. Se produit dans les poumons, une augmentation de la fuite d’eau interstitielle causée par des cellules inflammatoires, remplis d’alvéolaire, menant à l’inactivation de l’agent tensio-actif et l’effondrement de certaines régions et la capacité pulmonaire réduite. En outre, exposition à l’hypothermie au cours de la DGPC affecte également la fonction pulmonaire négativement, causent un dommage à le pulmonar12 de l’endothélium.
Un autre facteur contribuant au poste de dysfonction pulmonaire CCE sont les doses d’anesthésiques et sédatifs qui dépriment communément ventilation, diminution de la capacité résiduelle de travailler environ 20 % 5,40.
Ainsi, la physiopathologie de la dysfonction pulmonaire est multifactorielle, avec la combinaison des effets générés par incision chirurgicale, temps d’ischémie, anesthésie, un traumatisme chirurgical sur la circulation extracorporelle et l’activation du système immunitaire. Ces facteurs présentent une grande importance sur l’apparition de complications respiratoires dans la période postopératoire de chirurgie cardiaque 4.21.33.
Plusieurs complications pulmonaires surviennent dans la période postopératoire de chirurgie cardiaque, parmi lesquels se distingue l’atélectasie en moyenne entre 60 incidence 90 % des cas, étant un nombre 6 fois plus élevé que les chirurgies cardiaques sans CEC18, 33.
L’atélectasie pulmonaire est des principales causes d’hypoxie qui survient après la chirurgie avec la DGPC, provoquant une diminution de l’échange gazeux et entraînant des problèmes pulmonaires tels que : compression du parenchyme pulmonaire, absorption de l’air alvéolaire et engagement surfactante5 fonction.42.
Parmi tous les organes affectés par le post chirurgie CEC, le poumon a tendance à être les plus engagés. Bien que se produisant plusieurs facteurs liés à la hausse de l’eau interstitielle, le plus important est le neutrophile dépôts sur la microcirculation pulmonaire, principal site de séquestration neutrophile activée. Ces cellules libèrent des enzymes lysosomales et radicaux libres d’oxygène, causant des lésions endothéliales directement et en modifiant la perméabilité vasculaire, avec accumulation conséquente de l’eau dans la pulmonar38 interstitielle.
Les études montrent la CEC comme l’une des principales causes de la lésion pulmonaire en raison de la résistance accrue des voies aériennes et augmentation éventuelle dysfonction diaphragmatique et toutes les chirurgies cardiaques soulève poumon endommager, cependant la CEC est maior21.
Cependant, l’étude de Montes34 et al. rapports (2004) qu’il n’y avait aucune différence significative dans la fonction pulmonaire, 72 heures après la chirurgie, les patients opérés avec et sans le CPB, qui présentaient une réduction.
De nombreuses études montrent que le temps de garde dans la salle d’opération est supérieur chez les patients qui ont utilisé la CEC 22.28.43, 53… Certains auteurs prétendent même que les patients qui utilisent la CEC créent une plus grande dépendance sur ventilation mécanique dans.38 post-cirúrgico1. Toutefois, cette question est encore controversée, car il existe des données qui ne montrent aucune différence significative lors de la comparaison de groupes avec ou sans CEC. De même, certaines données indiquent qu’il n’y a aucune différence dans le temps moyen d’extubation chez des patients opérés avec et sans la DGPC 11.29.
Considérations finales
Même avec le grand développement de la CEC au fil de son histoire de plus de 50 ans au Brésil, il y a encore de nombreuses implications observées l’utilisation de cette technique, qui, en dépit d’être la seule forme de ressources du dispositif pour le coeur de nombreuses procédures peuvent avoir une incidence sur complications graves, ceux-ci étant responsable de l’extension de la durée du séjour avec les frais d’hospitalisation accrue, ainsi que d’importantes causes de morbidité et de mortalité.
Dans les grands cabinets comme il y a une interaction complexe de cette intervention chirurgicale cardiaque, anesthésie et le CCE (en particulier en ce qui concerne le moment de la chirurgie), ainsi que des facteurs associés pour le patient et donc sujette à caution étiologie des changements systémiques.
Références
1. ATIK, Fernando Antibas ; SAMPATH, Leonardo Augusto ; Fábio B. Jatene, JÚNIOR, José Otávio C. Auler ; OLIVEIRA, Sérgio Almeida. La revascularisation myocardique sans circulation extracorporelle minimise le besoin de saignement et la transfusion post-opératoires. ARQ. Soutiens-gorge. Cardiol. Vol. 83 n4 Sao Paulo octobre 2004.
2. ASCIONE R, S WILLIAMS, LLOYD CT, SUNDARAMOORTHI T, PITSIS AA, ANGELINI G d. réduite prostoperative sang perte et transfusion exigence après opérations coronariennes cœur battant : étude randomisée prospectif. J Cardiovasc Dubugnon Surg 2001 ; 121:689-96.
3. ADAMS, James Davis. Immédiatement après une chirurgie cardiaque. Brasília, 2013.
4. AMBROZIN ARP, AJM CATANEO DI GIACOMO. Aspects de la fonction pulmonaire après coronarienne contournement concernant greffage risque préopératoire. Rev Bras Cir Cardiovasc. 2005 ; 20 (4) : 408-15.
5. AULER JUNIOR, José Otávio Costa ; GALAS, Filomena Regina Barbosa Gomes ; HAJJAR, Ludhmila Abraham ; FRANCA, Zelda. Ventilation mécanique peropératoire. São Paulo, 2007.
6. BARROSO, Roberto Cardoso ; MENDONDÇA, de Jose Teles ; CARVALHO, Marcos Ramos ; Costa Rika Kakuda ; SANTOS, José Akil. Évaluation de protamine concernant l’héparine de neutralisation après extracorporelle. Rev Bras Cir Cardiovasc vol. 17 n° 1 São Paulo janvier 2002/Mar…
7. BIAZZOTTO, Camilla B. ; BRUDNIEWSKI, Márcio ; SCHMIDT, Andrew P. ; Junior, José Otávio Auler côte. Hypothermie période périopératoire. Rev Bras Anestesiol 2006 ; 56:1 : 89-106.
8. BISCEGLI, J. F ; ANDRADE, A. J. P ; PAULISTA, P. P. DARLINGTON, S. A ; SOUZA, L. C. (B) ; ROUE, J. ; TOFFANO, R. M. ; PICCINI, b. évaluation clinique d’un oxygénateur de membrane faible remplissage volume (« l’amorçage »). São Paulo, 1999.
9. L BRÉSIL ; GOMES W J ; SOLOMON R ; FRANCIS J H P ; BLANC J N R, BUFFOLO et corticoïdes utilisent comme inhibiteur de la réponse inflammatoire systémique induite par la circulation extracorporelle. Rev Bras Cir Cardiovasc 1999 ; 14 (3) : 254-68.
10. BORIWIEC JW, HAGMAN TH, PEKNA M, P VENGE, THELIN s. circulation cytokines et enzymes dérivés de granulocytes pendant une chirurgie cardiaque complexe : une étude clinique avec une référence particulière aux circuits de circulation extracorporelle revêtement héparine-de. SCAND J Dubugnon Cardiovasc Surg 1995 ; 29 (4) : 167-74.)
11. CASTRO, Reginaldo Parmar ; CROTI, Ulysse Alexander ; MACHADO, Maurice de Nassau ; MUTILLO, Harold Gonzalez ; RINCON Omar Yesid Prieto ; Polycarpe, Sebastião Rodrigues ; FOX, Renata Geron ; Braille, Domingo Marcolino. Modification technique de l’ultrafiltration dans le traitement chirurgical conventionnel des cardiopathies congénitales. Soutiens-gorge Cir Cardiovasc vol. 21 no 1 São José do Rio Preto janvier 2006/Mar-Rev.
12. CLARK SC. Lésion pulmonaire après extracorporelle. Perfusion. 2006 ; 21 (4) : 225-8.
13. JC DE CLEVELAND, LW SHROYER, CHEN AY, PETERSON ET GROVER, FL. Pompe pontage aortocoronarien greffage diminue ajustés au risque mortalité et la morbidité. Ann Dubugnon Surg 2001 ; 72:1282-9
14. COLAFRANCESCHI, Alexander sicilienne ; Monteiro, Andrey José de Oliveira ; CANALE, Leonardo Secchin ; CAMPOS, Luiz Antonio de Almeida ; MONTERA, Marcelo Westerlund ; SILVA, da Paulo Roberto Dutra ; FERNANDES, Marcelo Ramalho ; PINTO, Alexander de Araújo ; Ressorts, Stelmar Moura ; Mosquée, Evandro Tinoco. Assistance circulatoire avec oxygénation extracorporelle (ECMO) chez l’adulte : un concept fait failli ou oublié ? ARQ. Soutiens-gorge. Cardiol. Vol. 91 N1 São Paulo juillet 2008.
15. COSTA SOARES, Leonardo Dug ; RIBAS, Denise ; PRINTEMPS, Régine ; SILVA, Jean Marcelo Ferreira da ; MIYAGUE, Nelson Itiro. Profil clinique de réponse inflammatoire systémique après une chirurgie cardiaque pédiatrique avec circulation extracorporelle. ARQ Bras Cardiol 2010 ; 94 (1) : 127-133.
16. DIENSTMANN, Caroline ; CAREGNATO, Rita Catalina Aquino. La circulation sanguine extracorporelle en chirurgie cardiaque : un camp de travail de l’infirmière. Mgr SOBECC, São Paulo. Jan/mars. 2013 ; 18 (1) : 35-43.
17. DIMANCHE, M Braille. Circulation extracorporelle. Rev Bras Cir Cardiovasc vol. 25 no 4 Sao Jose do Rio Preto octobre 2010/déc…
18. FIGUEIREDO LC S AGUILAR, RCS ABDALA, ABDALA, EMPR. GH CPAP à 10 cmH2O au cours de la circulation extracorporelle améliore les échanges gazeux post-opératoire. Rev Bras Cir Cardiovasc. 2008 ; 23 (2) : 209-15.
19. FONSECA, J.W. G ; BISCEGLI, J. F ; ROUE, J. ; POLANSKY, M. R ; AKIKUBO, r. conception et développement d’un thermomètre pour la circulation. II montre SES, São Paulo 2008.
20. GARCIA, Walter J. ; SABA, John C. ; BUFFOLO, Enio. 50 ans de circulation extracorporelle au Brésil : Hugo j. Felipozzi, pionnier de la circulation extracorporelle au Brésil. Rev Bras Cir Cardiovasc vol. 20 no 4 Sao Jose do Rio Preto octobre 2005/Dec…
21. GUIZILINI S, GARCIA WJ, FARESIN SM, DW BOLZAN, FA ALVES, CATANI R, et al. Évaluation de la fonction pulmonaire chez les patients subissant une revascularisation myocardique avec ou sans circulation extracorporelle. Rev Bras Cir Cardiovasc. 2005 ; 20 (3) : 310-6.
22. JOÃO Paulo Ramos, David ; JAIN, Fernando ferait. Soins immédiats dans la période postopératoire de chirurgie cardiaque. Rio de Janeiro (RJ) 2003.
23. LIMA, Leonardo Edwards. Chirurgie cardiaque moins Invasive. Un phénomène de mode ou une méthode de l’avenir ? Commentaire éditorial. Hôpital La Pitiè-Paris, France, 1997.
24. FILS de loup, José Glaucus ; Porcinet, Maria Claudia de Azevedo ; WOLF BOY, Heraldo Guedis ; Smith, John Paul Holland ; MAGALHÃES, George Aguilar ; SON LEO, Carmelo Sen Ram ; FEITOSA, José Francisco Acacius ; Oliveira Martins ; LAVOR, Arnobe ; SOARES FILHO, Sorin ; Borges, Elita ; ABREU, de José Sebastião ; DIOGÈNE, Tereza Cristina Pinheiro ; BARRETO, José Erirtônio Feat ; PAES Junior, José Nogueira. Laissé la chirurgie de revascularisation coronarienne sans CEC et aucune manipulation de l’aorte chez les patients de plus de 75 ans. Rev Bras Cir Cardiovasc 2002 ; 17 (3) : 208-214.
25. Luciano Brandão Machado ; NEGRI, Marcia karim ; BONAFÉ, Wanderley Wesley ; SANTOS, Luciana Moraes ; MALBOUISSON, Luis Marcelo Sá ; CARMONA, Maria José Carvalho. Évaluation des niveaux de fonction Cytokines et pulmonaire des patients subissant une chirurgie cardiaque avec circulation extracorporelle. Rev Bras Anestesiol scientifique ARTICLE 2011 ; 61:3 : 275-285.
26. LES MÂLES GJ, MA BRUNE, WY CHAN, D HORTON, P TREW, WHITWORTH JA. Insuffisance rénale aiguë après une chirurgie cardiaque : incidence, des résultats et des facteurs de risque. Aust N Z JMed 1995 ; 25:284-9.
27. SAMPATH, Leonardo Augusto ; ATIK, Fernando Antibas ; Moreira, Luiz Felipe ; HUEB, Alexander Ciappina ; JATENE, Fabio Biscegli ; AULER JUNIOR, José Otávio ; OLIVEIRA, Sérgio Almeida. Facteurs de risque d’hémorragie postopératoire après chirurgie cardiaque chez les patients adultes. Rev Bras Cir Cardiovasc 2004 ; 19 (3) : 280-286.
28. MILOT J, PERRON J, LACASSE Y, LETOURNEAU L, CARTIER PC, MALTAIS f. Incidence et facteurs prédictifs de SDRA après une chirurgie cardiaque. 2001 ; 119 (3) : 884-8.
29. Mota, André Lupp ; Rodrigues, Alfredo José ; ÉRVORA, Paulo Roberto Barbosa. Extracorporelle chez les adultes au XXIe siècle. Science, art ou empirisme ? Rev Bras Cir Cardiovasc 2008 ; 23 (1) : 78-92.
30. MOURA, Joao Vieira ; POMERANTZEFF, Pablo M. ; GARCIA, Walter Joseph. Syndrome de réponse inflammatoire systémique sous circulation extracorporelle : rôle des interleukines. Rev Bras Cir Cardiovasc 2001 ; 16 (4) : 376-87.
31. NOGUEIRA, Celia R. S. R. ; HUEB, Whady ; Michou TAKIUTI, E. ; GIRARDI, Nadia B. M. ; NAKANO, Teryo ; FERNANDES, Fábio ; Felipe da s., PAULITSCH, Aécio f. t. IGE ; LEE, Neuza H. M. ; STOLF, A. Noedir. Qualité de vie après chirurgie revascularisation myocardique avec ou sans circulation extracorporelle. Article original. São Paulo, SP-Brésil, 2008.
32. PAULITSCH, Felipe da Silva. Changements hémostatiques et cliniques de chirurgie de revascularisation myocardique avec ou sans circulation extracorporelle : une étude prospective randomisée. São Paulo, 2009.
33. PADOVANI, Cauê ; CAVENAGHI, Odette Mauad. Recrutement alvéolaire chez les patients dans la période postopératoire immédiate de la chirurgie cardiaque. Rev Bras Cir Cardiovasc vol. 26 no 1 São José do Rio Preto janv. / mars 2011.
34. PONTS, José Carlos Vieira Dorsa ; SILVA, Guilherme Viotto Rao ; BENFATTI, Ricardo Jorge ; MACHADO, Natalia Pereira ; PONTELLI, Renato ; PONTS, Jagan roseraie Cury. Facteurs de risque dans le développement d’une insuffisance rénale aiguë après la chirurgie de revascularisation myocardique avec la DGPC. Rev Bras Cir Cardiovasc 2007 ; 22 (4) : 484-490.
35. SALLES, M.J. ; SPROVIERI, S.R. ; BEDRIKOW, R ; PEREIRA, COLOMBIE-BRITANNIQUE ; CARDENUTO, S.L. ; AZEVEDO, P.R. ; SILVA, T. M ; GOLIN, c. de réponse inflammatoire systémique syndrome/septicémie.75 analyse et étude de la terminologie et la physiopathologie. São Paulo, 1999.
36. SANTOS, Ari-Thaddeus du lis ; SPLETTSTOSSER, João Carlos ; WARPECHOWSHI, Paul ; GAIDZINSKI, Mariana Mariz Pinto. Antifibrinolytiques et en chirurgie cardiaque avec circulation extracorporelle. Bras de l’Apocalypse. Anestesiol. Vol. 57 n5 Campinas septembre 2007/Oct…
37. SANTOS, Fernando Oliveira ; SILVEIRA, Marco Antonio ; MAIA, Roberto Barreto ; MONTEIRO, Marcelo Dantas Chao ; MARTINELLI, Reinaldo. Insuffisance rénale aiguë après artères coronaires pontage aorto-coronarien greffon avec circulation extracorporelle-Incidence, facteurs de risque et la mortalité. Salvador, BA. 2003.
38. SAVARIS, Laurel. Imunoinflamatória réponse à circulation extracorporelle : Current State. Bras de l’Apocalypse. Anestesiol 1998 ; 48 : 2 : article de la revue 126-136.
39. SOARES, Gustavo Mattos Teixeira ; FERNANDEZ, Diego Costa de Souza ; GONÇALVES, Mariana Paula Cunha ; ALVES, Thales George das ; DAVID, Lee Phlegon ; HENRIQUES, Karina Mabel Castro ; RIANI, Larissa Rodrigues. Prévalence des complications postopératoires majeures en chirurgie cardiaque. Rev Bras Cardiol. 2011 ; 24 (3) : 139-146.
40. Sequeira, Dante Fanganiello ; IASBECH, José Alberto ; OLIVEIRA, Sérgio Almeida. Période postopératoire en chirurgie cardiaque adulte. São Paulo, 1998.
41. SEGHAYE MC, DUCHATEAU J, RG GRABITZ, FAYMONVILLE ML, MESSMER BJ, BURO-RATHSMANN K, et al. Compléter l’activation au cours de la circulation extracorporelle chez les nourrissons et les enfants : relation multiple postopératoire défaillance de système d’organes. Dubugnon Cardiovasc Surg. 1993 ; 106 (6) : 978-87
42. SILVA, Naila Luisa Saiki ; PIOTTO, Raquel Ferrari ; BABU, Marcelo Adriano Ingraci ; CROTI, Ulysse Alexander ; Braille, Domingo m. inhalation solution saline hypertonique comme adjuvant de physiothérapie respiratoire pour la réversion de l’atélectasie en chirurgie pédiatrique cardiaque postopératoire. Rev Bras Cir Cardiovasc v. 21 n.4 Sao Jose Rio Preto/dez… 2006.
43. Souza, Maria Helena ; ELIAS, Decio. Principes fondamentaux de la circulation extracorporelle. Deuxième édition, Rio de Janeiro (Brésil), 2006.
44. TANIGUCHI, Fábio pape ; SHARMA, Ademar Rosa de ; Martins, Antonio Sérgio. Extra-corporelle le temps comme facteur de risque d’insuffisance rénale aiguë. Braz J Cardiovasc Surg 2007 ; 22 (2) : 201-205.
45. TANAKA KA, THOURANI VH, WH WILLIAMS, DUKE PG, JH LEVY, GUYTON RA, héparine PUSKAS JD-Anticoagulant chez les patients soumis au CCE et la chirurgie de revascularisation de CEC, 2007.
46. TEIXEIRA SOARES, Gustavo Mattos ; FERNANDEZ, Diego Costa de Souza ; GONÇALVES, Mariana Paula Cunha ; ALVES, Thales George das ; DAVID, Lee Phlegon ; HENRIQUES, Karina Mabel Castro ; RIANI, Larissa Rodrigues. Prévalence des complications postopératoires majeures en chirurgie cardiaque. Rio de Janeiro, 2011.
47. TORRATI, Fernanda Gaspar ; DANTAS, Rosana Ap. Spadoti. Circulation extracorporelle et complications dans la période postopératoire immédiate de la chirurgie cardiaque. Paul de l’ACTA. infirmières et infirmiers. Vol. 25 no 3 Sao Paulo, 2012.
48. UTLEY, J.R. EFFETS SUR LES REINS DE CIRCULATION EXTRACORPORELLE –. DANS GRAVLEE, G.P. ; DAVIS, R.F. ; UTLEY, J.R. extracorporelle. Principes et pratique Williams & Wilkins, Baltimore, 1993.
49. Raisin, Joaquim Miguel Sennfelt de Sousa. Étude randomisée prospective de chirurgie coronaire avec ou sans Circulation extracorporelle. PORTO, 2009.
50. VEGNI, Ronaldo ; BRAGA, Gustavo Ferreira de Fabricio ; FREITAS, Marcia ; DRUMOND, Luis Eduardo ; PENNA, William ; Y K, José ; NOBLE, Gustavo Freitas ; KALICHSZTEIN, Marcelo ; JAPIASSÚ, André Miguel. Complications après coronarienne coronarien de greffe chez les patients âgés. Rio de Janeiro (RJ), Brésil, 2008.
51. VIEIRA JUNIOR, Francisco Ubaldo ; VIEIRA, Reinaldo Wilson ; COSTA, Eduardo Tavares ; ANTUNES, Nilson ; PETRUCCI JUNIOR, Orlando ; Pedro OLIVEIRA, Paulo Martins ; SON SEN, Rua da Mota ; VILARINHO, Claudia de Sousa ; Severino, Elaine Soraya Babu. Refusion visualisation dans le sang plus propre et le réservoir de cardiotomia utilisés en circulation extracorporelle. Rev Bras Cir Cardiovasc vol. 24 no 4 Sao Jose do Rio Preto octobre 2009/Dec…
52. WHITTEN CW, DE HILL GE, DE LIERRE R, DE PE GREILICH, LIPTON JM. La durée de circulation extracorporelle ou aortique Croix-pince, en l’absence de sang et/ou l’administration de produits sanguins, influence-t-elle la réponse de l’IL-6 à la chirurgie cardiaque ? ANESTH Analg. 1998 ; 86 (1) : 28-33
[1] Cours de sciences de la vie étudiante
[2] Maître enseignant du cours de la biomédecine