ORIGINALER ARTIKEL
RIBEIRO, Eliane de Oliveira Aranha [1], TABAL, Gabriella Bezerra [2], SOARES, Keuly Sousa [3], PRESTES, Gimol Benchimol Resende [4], SALINO, Alessandra Valle [5], QUEIRÓZ, Ana Karoline de Souza [6]
RIBEIRO, Eliane de Oliveira Aranha. Et al.Zahnärztlicher Ansatz beim Alagille-Syndrom: Fallbericht. Revista Científica Multidisciplinar Núcleo do Conhecimento. Jahrgang 06, Ed. 03, Vol. 16, S. 158-170. März 2021. ISSN: 2448-0959, Access Link: https://www.nucleodoconhecimento.com.br/zahnmedizin/zahnaerztlicher-ansatz
ZUSAMMENFASSUNG
Das Alagille-Syndrom (AS) ist eine autosomal dominante, multisiemische, komplexe und seltene Erkrankung mit großen Variationen in der Penetranz klinischer Eigenschaften. Die Beschreibung dieser Merkmale, der mündlichen Befunde und der zahnärztlichen Behandlung eines Patienten mit AS, wobei die zu behandelnde Behandlung hervorgehoben wurde, war das Ziel dieses Berichts. Eine 31-jährige Patientin besuchte die Zahnkliniks für Spezialpatienten der Staatlichen Universität Amazonas (UEA) zur routinemäßigen Zahnpflege. In der Anamnese berichtet, die AS präsentieren, Leber transplantiert und als Medikament Tacrolimus (Prograf®) kontinuierlich verwenden. Bei körperlicher Untersuchung wurde eine leicht gelbliche Haut, eine markante Stirn und Nase beobachtet und eine kleine Exophthalmie beobachtet. In der intraoralen klinischen Untersuchung wurde gelblicher Gebiss beobachtet, DasVorhandensein von Wurzelruhe der 36 und Zahnkalkül im Bereich der oberen und unteren Molaren. Die vorgeschlagene und durchgeführte Behandlung war Exodontia, supragingival Scraping, Prophylaxe und Mundhygiene-Anleitung. Ambulante zahnärztliche Behandlung kann bei Patienten mit AS durchgeführt werden, vorausgesetzt, dass die Besonderheiten des Syndroms beobachtet werden. Die Rolle des Zahnarztes bei der Förderung der Mundgesundheit ist relevant, um das Vorhandensein von infektiösen Brennpunkten zu vermeiden, insbesondere bei immunsuppressiven Patienten.
Schlagworte: Alagille-Syndrom, klinische Merkmale, zahnärztliche Behandlung.
EINFÜHRUNG
Das Alagille-Syndrom (AS) ist eine autosomal-dominante, multisimemische und komplexe Erkrankung mit großen Variationen in der Penetranz klinischer Merkmale (MITCHELL et al., 2018). Gelegentlich betrifft 1 von 30/50.000 Lebendgeburten und wurde erstmals 1970 auf der Grundlage von Leber-, Herz-, Gesichts-klinischen Befunden, unter anderem (GILBERT et al., 2019).
Laut Sousa und Resende (2018) sind die fünf Hauptzeichen: chronische Cholestase (vorübergehende, anhaltende oder intermittierende Gelbsucht; Juckreiz ab 6 Monaten; Xantome in den Bereichen der Hautreibung); dysmorphe Fassade (vorstehende Stirn; versunkene Augen mit diskretem Hypertelorismus; spitzes Kinn; abgeflachte Nase mit birnenförmiger Spitze); herzkargische Anomalien (periphere Astsnose der Lungenarterie, in 90% der Fälle vorhanden, mit oder ohne Zusammenhang mit komplexen Anomalien); Defekte der Wirbelbögen (Wirbel im Schmetterlingsflügel); und hinteres Embryotoxon (Zeichen in 10% der allgemeinen Bevölkerung vorhanden, besteht aus Verdickung der Linie durch Descemet-Membran und den Winkel der vorderen Kammer des Auges gebildet, durch Schlitzlampe oder durch Gonioskopie sichtbar). Es wird gesagt, dass vollständig sein, wenn es gleichzeitige Anwesenheit von mindestens vier Zeichen, während die Anwesenheit von nur drei von ihnen charakterisiert das Syndrom als unvollständig. Alkalische Phosphatase und Gamma-Glutamyltransferase-Enzyme (GT Gamma oder GGT) sind in den meisten Fällen sehr hoch.
Andere weniger häufige klinische Befunde beim Syndrom wurden ebenfalls von Alagille et al. (1987), wie Hypogonadismus, Verkürzung der distalen Phalangen, Deformation der polyartikulären Arthritis, Wachstumsverzögerung, geistige Behinderung, Nierenfunktionsstörung (Mesangiolipidose, renale tubuläre Azidose, Nephrokalzinose) und Veränderung des Volumens und des Tonus der Stimme.
Die Diagnose kann aufgrund der variablen Ausdruckskraft klinischer Manifestationen (GUEGAN et al., 2012). Ein großer Teil der vom Syndrom betroffenen Patienten hat keine Familiengeschichte, was die Eigenschaft einer unvollständigen Penetranz verstärkt, außer der Möglichkeit einer neuen genetischen Mutation (SOUSA; RESENDE, 2018). Die Prognose der Krankheit und das Sterblichkeitsrisiko hängen von der Schwere der Organbeteiligung ab. Die frühe Sterblichkeit wird in der Regel durch Herzerkrankungen oder schwere Lebererkrankungen verursacht und die nachfolgende Sterblichkeit wird häufig durch Schlaganfälle verursacht (SALEH et al., 2016).
In Bezug auf Gesichtszüge gibt es milde, aber erkennbare dysmorphe Merkmale, einschließlich prominenter Stirn, tiefe Augen mit moderatem Hypertelorismus, aufsteigende schräge palpebrale Risse, depressive Nasenbrücke, gerade Nase mit bauchiger Spitze, große Ohren, markanter Kiefer und spitzes Kinn. Bei einigen Kindern ist die Form des Gesichts bemerkenswert dreieckig. Die prominente Stirn scheint beim Erwachsenen weniger offensichtlich zu sein, während der Vorsprung des Kiefers und des spitzen Kinns offensichtlicher ist. Es wurde angenommen, dass der Gesichtsphänotyp sich in Bezug darauf unterscheidet, ob die Augen geschlossen sind oder nicht. Diejenigen, die keine tiefen Augen haben, haben in der Regel schmale aufsteigende schräge palpebrale Risse, mit bemerkenswertem Hypertelorismus (CIOCCA; ÀLVAREZ, 2012).
In Bezug auf die Mundhöhle, die Wichtigsteneffekte sind auf Leberfunktionsstörungen: Zahnschmelzhypoplasie, Zahnpigmentierung durch Bilirubin Akkumulation, generalisierte Verzögerung des Ausbruchs, größere Anfälligkeit für die Entwicklung von Karies, unter anderem (SHEEHY et al., 2000; LIN et al., 2003; AMARAL et al., 2008).
Die Schwere dieses Syndroms variiert von Individuum zu Individuum und kann milde Symptome für die Notwendigkeit einer Lebertransplantation aufweisen (TORRES et al. 2006).
AS kann zu einer todkranken Lebererkrankung führen, die eine Behandlung durch Lebertransplantation erfordert. Bei der Transplantation ist die größte Komplikation die Möglichkeit der Abstoßung. Eine der Hauptursachen dafür ist neben der Gewebeinkompatibilität eine prä- und postoperative Infektion. Die Mundhöhle hat pathogene Bakterien, die Bakteriämie produzieren können, mit dem Potenzial, Infektionen in anderen Organen des Körpers zu verursachen (AL-MUTAWA, 2002). Nachweis der Relevanz der Überwachung und Erhaltung der Mundgesundheit dieser Patienten.
Daher zielt die vorliegende Studie darauf ab, die klinischen Merkmale dieser Pathologie, ihre mündlichen Befunde und die zahnärztliche Behandlung eines Patienten mit AS zu beschreiben, wobei die zu behandelnde Behandlung hervorgehoben wird.
KLINISCHER FALL
Patient A.C.C.S.F. 31 Jahre alt, weibliches Geschlecht, Melanodermie, natürlich und aus Manaus-AM kommend, besuchte die Zahnklinik für Spezialpatienten der Staatlichen Universität Amazonas (UEA) für routinemäßige zahnärztliche Versorgung.
In der Anamnese berichtet Präsentation AS, transplantation Leber, als Medikament Tacrolimus (Prograf®), immunsuppressive Medikamente, die die Aktivierung von T-Lymphozyten hemmt, und das nutzt dieses Medikament seit der Transplantation. Er berichtete, dass er einen “störenden Zahn” habe.
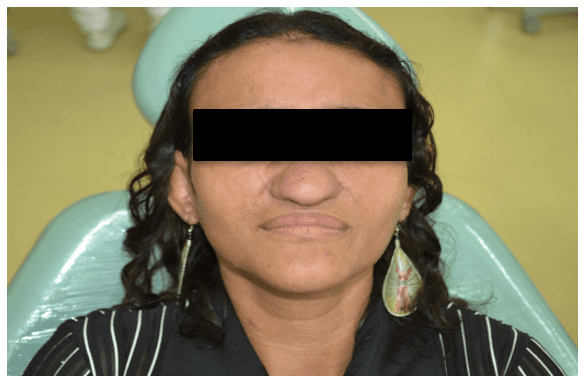
Bei körperlicher Untersuchung wurde eine auffällige leicht gelbliche Haut, Stirn und Nase sowie kleine Exophthalämie beobachtet (Abbildung 1).
Abbildung 1 – Klinische Gesichtsmerkmale
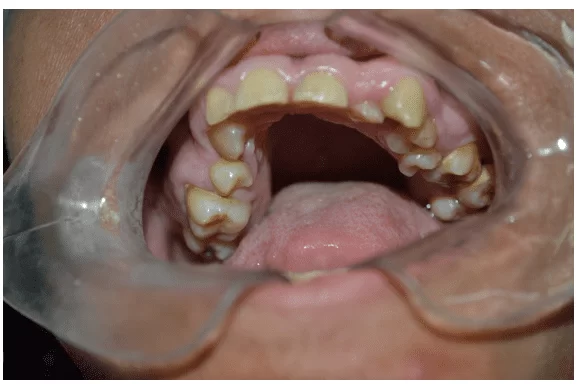
In der intraoralen klinischen Untersuchung wurde gelblicher Gebiss beobachtet, das Vorhandensein von Wurzelruhe von 36 und Zahnkalkül im Bereich der oberen und unteren Molaren (Abbildung 2 und 3).
Abbildung 2 – Erste klinische Untersuchung, die das Vorhandensein einer linken unteren Wurzelstruhe zeigt (36)
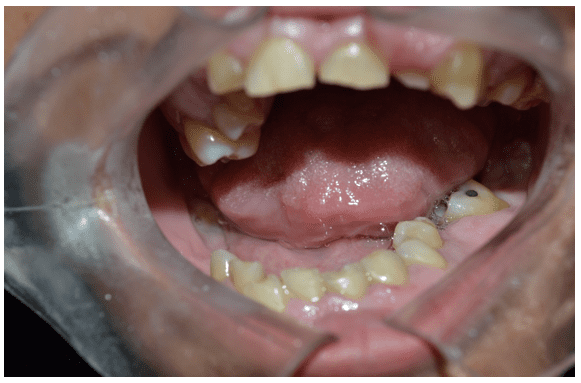
Quelle: Persönliches Archiv
Abbildung 3 – Erste klinische Untersuchung
Die vorgeschlagene und durchgeführte Behandlung war Extraktion, supra-gingivales Schaben, Prophylaxe und Anleitung zur Mundhygiene. Zur Durchführung der Verfahren wurden ergänzende präoperative Labortests (vollständiges Blutbild, Koagulogramm, Kreatinin und Blutzucker) und radiologische Tests angefordert. Bei der nächsten Konsultation brachte ein Patient die Untersuchungen mit, die im normalen Bereich lagen. Die Antibiotikaprophylaxe wurde dann mit Amoxicillin 2 Gramm 1 Stunde vor dem chirurgischen Eingriff und der chirurgischen Entfernung des Elements durchgeführt (4 und 5). In der nächsten Konsultation wurden supra-gingivales Schaben, Prophylaxe und Mundhygieneanleitung durchgeführt.
Abbildung 4 – Chirurgische Entfernung des Zahnes 36.
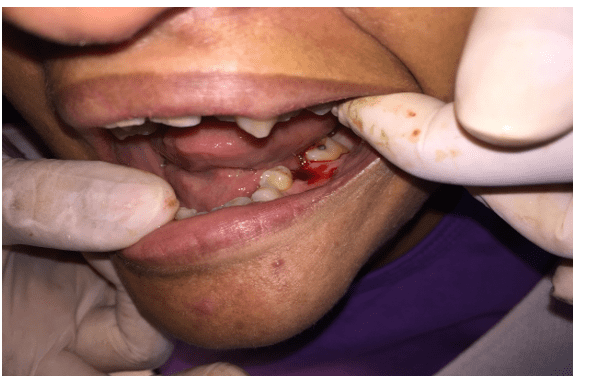
Abbildung 5 – Periapical Radiographie der unteren Molaren.

DISKUSSION
Im Laufe der Jahre hat die Zahl der Lebertransplantationen zugenommen und damit hat sich das Überleben der Patienten deutlich verbessert. Immunsuppressive Therapien, mit Medikamenten wie Cyclosporin, Tacrolimus und Sirolimus, wirken, um eine Abstoßung des erhaltenen Organs zu verhindern. Die gewünschte immunsuppressive Wirkung besteht darin, die Abstoßung des Transplantats durch das Immunsystem zu verhindern und gleichzeitig die Kontrolle von Infektionen und Neoplasmen zu erhalten (PILLAI und LEVITSKY, 2009). Diese Daten bestätigen unsere Studie, da der Patient in diesem Bericht Eine Altersgruppe und eine medikamentöse Therapie hat, die mit der zitierten Literatur vereinbar ist.
Die häufigsten Komplikationen, die immunsuppressive Patienten betreffen, sind opportunistische Infektionen, die sich in der Regel schnell zu akuten systemischen Bedingungen entwickeln (OLCZAK et al., 2010; VIVAS, 2012). Nach der Durchführung der Transplantation wird der Patient immunsuppressiven Behandlungen im Laufe des Lebens untergeordnet, die die Entwicklung von Pilz- und Virusinfektionen fördern können, wobei orale Candidiasis und Herpes simplex Läsionen die häufigsten sind (SCULLY, 1992). Es ist an dem Zahnarzt, das Vorhandensein dieser Veränderungen zu beobachten und sie zu behandeln. Je nach Schweregrad kann das immunsuppressive Medikament die Dosis anpassen oder sogar vom Arzt modifiziert werden.
Aufgrund der immunsuppressiven Behandlung oder der verwendeten Medikamente können Transplantationspatienten eine Vielzahl von oralen Läsionen haben. Diese Stelle, wo wir zahlreiche Mikroorganismen finden können, die solche mit viralem oder Pilzherkunft, Bösartigen, Gingivahyperplasie, neben vielen anderen Veränderungen (SEYMOUR et al., 1997).
Saalman et al. (2010) beschrieb eine Studie, in der acht transplantierte Kinder mit Tacrolimus orale Läsionen (Ödeme und Lippenspalten, Eckkheilitis und Knötchen auf der Rückseite der Zunge) präsentierten. Abweichend von diesen Autoren wird dieser Bericht gefunden, da keine Hinweise auf orale Veränderungen bei der klinischen Untersuchung beobachtet wurden, auch nicht der Patient, der Tracolimus verwendet.
Medikament Gingivahyperplasie im Zusammenhang mit der Verwendung von Cyclosporin und Kalzium-Kanal-blockierende Medikamente wie Nyphedidin und Amlodipin ist bereits eine bekannte Episode. Wright et al. (2005) in ihrem Literaturbericht über Zahnfleisch-Augmental im Zusammenhang mit der Verwendung von Cyclosporin vorgestellt, dass die Dominanz dieser Veränderung zwischen 8 und 100% der Patienten, die sich einer Transplantationsoperation unterziehen, variieren kann. Vivas (2002) führte eine Studie am Hospital AC Camargo, São Paulo (SP) durch, in der von den 13 untersuchten Patienten 8 Cyclosporin und 5 andere Patienten Tracrolimus- und Kalziumkanalblocker verwendeten. Kein Patient mit gingivader Hyperplasie verwendete nur Tracolimus (1 verwendet Nyfedipin und die anderen 4 amlodipin). Dieser Bericht bestätigt die Literatur und zeigt, dass Tracolimus keine Zahnfleischhyperplasie verursacht, sondern die Kalziumkanalblockierenden Medikamente, die gleichzeitig verwendet werden.
Zahnliche Manifestationen sind kein primäres Merkmal des Syndroms, sondern treten ausnahmslos als Komplikation der Langzeitcholestase auf und stehen im Zusammenhang mit Hyperbilirubinämie.Als Folge der Cholestatik während der Odontogenese können Zahnschmelztrübungen, Hypomineralisierung und Zahnschmelzhypoplasie entstehen. Sowohl primäre als auch permanente Gebisse kann stark betroffen sein, wenn vor der Auflösung von Gelbsucht entwickelt. Autoren berichten über das Vorhandensein von Klauenklauen sowohl in Laub- als auch bei Dauerzähnen bei Patienten mit AS (PRAVEEN et al., 2011; CHATTERJEE und MASON, 2007). Andere berichten von makrodontischen oberen Schneidezähnen und in einigen Fällen taurodontischen Laubzähnen mit vergrößerter Zellstoffhöhle (CALLEA et al., 2013; COZZANI und FONTANA, 2012).Und andere haben festgestellt, dass Patienten mit AS Hypodontien und orale Xanome (BERNICZEI-ROKYO et al., 2014). Im Gegensatz zu diesen Referenzen wird diese Fallstudie gefunden, da keine dieser Veränderungen beobachtet wurde.
Eine der wichtigsten zahnärztlichen Veränderungen, die bei Patienten mit cholestatischen Erkrankungen gefunden werden können, ist die Bilirubin-Zahnpigmentierung. Studien von Hosey et al. Wondimu et al. (2001) und Lin et al. (2003), zeigte eine Prävalenz dieser intrinsischen Pigmentierung bei 50 bis 61,3% der Patienten. Diese Daten sind mit dem Patienten kompatibel, wo es eine Änderung, wenn auch mild, in der zahnärztlichen Färbung gab.
Die Mundhöhle beherbergt pathogene Substanzen, die akute Entzündungen von Organen wie Lungenentzündung, Gastritis, Magengeschwüren und infektiöse Endokarditis verursachen können, die für Transplantationspatienten schädlich sein können. Daher wird dem Patienten empfohlen, vorbeugende zahnärztliche Konsultationen vorzunehmen.Vor der Operation sollten alle kariösen Hohlräume behandelt und wiederhergestellt oder entfernt werden, das Parodontum sollte gesund sein und die Mundhygiene sollte sehr gut sein. Infizierte Zähne werden geglaubt, um die allgemeine systemische entzündliche Belastung des Körpers durch die Freisetzung von oralen bakteriellen Metaboliten in den Blutkreislauf und durch entzündliche und immunologische Reaktionen des Wirts zu erhöhen (OFFENBACHER et al., 2008). Die Behandlung von Patienten mit AS unterscheidet usal in keinem Verfahren, es sei denn, es wird eine prophylaktische Antibiotika-Pflege übernommen (TORRES et al., 2006). Dies sollte in Zusammenarbeit mit dem Arzt erfolgen, da möglicherweise ein spezifisches Arzneimittelverschreibung erforderlich ist (BERNICZEI-ROKYO et al., 2014). Die chirurgische Zahnbehandlung des Patienten wurde mit der Verschreibung der Antibiotikaprophylaxe sowie der Mundhygienerichtlinien durchgeführt.
Die Anpassung der oralen Bedingungen, mit der Entfernung von odontogenen Brennpunkten vor der Transplantation, kann Komplikationen während der medizinischen Verfahren reduzieren, die für Empfänger fester Organe erforderlich sind (GULLEÇ 2003). Mundhygiene-Unterricht ist eine wirksame Strategie zur Reduzierung von parodontopathogenen Mikroorganismen, die Verringerung der Inzidenz von Bakteriämien und nachfolgenden Komplikationen während der Immunsuppressionsphase, sowie die Entfernung von lokalen infektiösen Brennpunkten, entsprechend der zahnärztlichen Leistung, die beim Patienten dieser Studie durchgeführt wird.
FAZIT
Ambulante zahnärztliche Behandlung kann bei Patienten mit AS durchgeführt werden, vorausgesetzt, dass die Besonderheiten des Syndroms beobachtet werden. Die Rolle des Zahnarztes bei der Förderung der Mundgesundheit ist relevant, um das Vorhandensein von infektiösen Brennpunkten zu vermeiden, insbesondere bei immunsuppressiven Patienten. Der Zahnarzt muss sich auch der kardiovaskulären und Leberprobleme im Zusammenhang mit dem Syndrom bewusst sein; effiziente Behandlung, die zum allgemeinen Wohlbefinden des Patienten beiträgt.
VERWEISE
ALAGILLE, D. et al. Syndromic paucity of interlobular bile ducts (Alagille syndrome or arteriohepatic dysplasia): review of 80 cases. J Pediatr; v.110, p. 195-200, 1987.
AL-MUTAWA, S. et al. Oral findings in Alagille syndrome. Medical Principles and Practice, v.11, n. 3, p.161-163, 2002.
AMARAL TH, de Guerra CS, Bombonato-Prado KF, et al. Tooth pigmentation caused by bilirubin: a case report and histological evaluation. Spec Care Dentist., v. 28, n.6, p. 254–57, 2008.
BERNICZEI-ROYKO, A. et al. Medical and dental management of Alagille syndrome: a review. Med Sci Monit, v.20, p. 476-480, 2014.
CALLEA M, et al. Síndrome de Alagille: uma revisão. J Int Dent Med Research. v.6, n.1, p. 54–58, 2013.
CIOCCA, M.; ÀLVAREZ, F. Síndrome de Alagille. Arch Argent Pediatr, v. 110, n.6, p. 509-515, 2012.
CHATTERJEE, M.; MASON, C. Talon cusps presenting in a child with Alagille’s syndrome – a case report. J Clin Pediatr Dent., v. 32, n. 1, p. 61–64, 2007.
COZZANI, M.; FONTANA, M. Macrodontic maxillary incisor in alagille syndrome. Dent Res J., v. 9, n. 8, p. 251–254, 2014.
GILBERT, M. et al. Hum Mutat. 2019 Dec;40(12):2197-2220.
GUEGAN, K. et al. JAG1 mutations are found in approximately one third of patients presenting with only one or two clinical features of Alagille syndrome. Clin Genet., v. 82, p.33–40, 2012.
GULLEÇ, A.T. et al. Superficial fungical infections in 102 patients renal transplant recipients: a case control study. J Am Acad Dermatol.,v. 49, p.187-192, 2003.
HOSEY, M.T. et al. Oral findings in children with liver transplants. Int J Paediatr Dent., v. 5, n.1,p. 29-34, 1995.
LIN YT, LIN YT, CHEN CL. A survey of the oral status of children undergoing liver transplantation. Chang Gung Med J. v. 26, n.3, p. 184-188, 2003.
MITCHELL, E. et al. Alagille syndrome. Clin Liver Dis., v. 22, p.625–41, 2018.
OFFENBACHER, S. et al. Rethinking periodontal inflammation. J Periodontol, v. 79, p. 1577– 1584, 2008.
OLCZAK, B. et al. Oral candidiasis in immunosuppressed children and young adults after liver or kidney transplantation. Pediatr Dent. v. 32, n. 3, p.189-94, 2010.
PILLAI, A.A.; LEVITSKY J. Overview of immunosuppression in liver transplantation. World J Gastroenterol. v. 15, n.34, p. 4225-4233, 2009.
PRAVEEN P, et al. Cúspide de garra em um dente decíduo. J Dent Sci Res. v. 2, n.1, p. 34–40, 2011.
SAALMAN, R. et al. Long‐standing oral mucosal lesions in solid organ‐transplanted children‐a novel clinical entity. Transplantation 89: 606– 611. 2010.
SALEH, M. et al. Alagille syndrome: clinical perspectives. Appl Clin Genet., v.9, p.75-82, 2016.
SCULLY C. Oral Infectinos in the immunocompromised patient. Br Dent J. v.172, n.11, p. 401-407, 1992.
SEYMOUR, R.A. et al. Oral lesions in organ transplant patients. J Oral Pathol Med., v.26, n.7, p. 297-304, 1997.
SHEEHY EC, et al. Oral Health in children undergoing liver transplantation. Int J Pediatr Dent., v.10, n.2, p. 109-19, 2000.
SOUSA, A. C .M.; RESENDE, L. R. Síndrome de Alagille – relato de caso. Resid Pediatr. v.8, n.2, p.85-88, 2018.
TORRES, C.P. et al. Síndrome de Alagille: relato de caso. J. Health Sci. Inst., v. 24, n.2, p.149-153, 2006.
VIVAS, A. P. M. Avaliação de manifestações bucais em pacientes pediátricos submetidos ao transplante hepático.2012 Dissertação (Mestrado em Patologia Bucal) – Faculdade de Odontologia da Universidade de São Paulo, São Paulo, 2012.
WONDIMU, B.; NEMETH, A.; MODEER, T. Oral health in liver transplant children administered cyclosporin A or tacrolimus. International journal of paediatric dentistry, v. 11, n. 6, p. 424-429, 2001.
WRIGHT G., WELBURY RR., HOSEY MT. Cyclosporin‐induced gingival overgrowth in children. Int J Paediatr Dent., v.15, n.6, p. 403-411, 2005.
[1] Master Professor an der Staatlichen Universität Amazonas.
[2] Student der Staatlichen Universität Amazonas.
[3] Fachprofessor an der Staatlichen Universität Amazonas.
[4] Doktor Lehrer, Staatlichen Universität Amazonas.
[5] Doktor Lehrer, Staatlichen Universität Amazonas.
[6] Zahnarzt, Spezialist für Patienten mit besonderen Bedürfnissen.
Eingereicht: Februar 2021.
Genehmigt: März 2021.


