ORIGINALER ARTIKEL
SILVA, Agnaldo Plácido da [1], PLÁCIDO, Eloá Jessica Mendes dos Santos [2], SILVA, Gustavo Henrique Ramos da [3]
SILVA, Agnaldo Plácido da. PLÁCIDO, Eloá Jessica Mendes dos Santos. SILVA, Gustavo Henrique Ramos da. Bilaterale zerkleinerte Unterkieferfraktur durch Schusswaffe: Ein klinischer Fallbericht. Revista Científica Multidisciplinar Núcleo do Conhecimento. Jahrgang 05, Ed. 11, Vol. 17, S. 05-13. November 2020. ISSN: 2448-0959, Zugriffsverbindung: https://www.nucleodoconhecimento.com.br/zahnmedizin/schusswaffe, DOI: 10.32749/nucleodoconhecimento.com.br/zahnmedizin/schusswaffe
ZUSAMMENFASSUNG
Die Unterkieferfraktur hat als häufigste Ursache Autounfälle, körperliche Aggressionen, Stürze und Unfälle bei der Entfernung von Zähnen, unter anderem. Gesichtsverletzungen, die durch Schusswaffen verursacht werden, sind jedoch nach wie vor ein Grund für große gesundheitliche Bedenken, die neben dem Verlust der Lebensqualität auch große ästhetische und funktionelle Schäden für den Patienten verursachen können. Die therapeutische Wahl für die Behandlung hängt von der Schwere des Falles und der Beherrschung der vom Fachmann gewählten Technik ab. Das Ziel dieses Artikels ist es, die Behandlung eines Patienten mit bilateraler Fraktur des Körpers und des Unterkieferzweigs zu berichten, die aus einer Aggression durch ein Feuerkörperprojektil resultiert. Als Behandlung etabliert den extraoralen Zugang mit Montage von Platten und Schrauben 2,0 mm auf der rechten und linken Seite, weil es eine gute Behandlungsoption für zerftete Frakturen durch Feuerwaffe Projektil verursacht, Rückkehr zum ästhetischen, funktionellen und psychologischen Aspekt des Patienten.
Stichworte: Frakturfixierung, Schusswunden, Unterkieferfrakturen, Oralchirurgie.
EINFÜHRUNG
“Der Unterkiefer präsentiert sich als einziger beweglicher Knochen des Gesichtsskeletts, der mit dem Kopf durch zwei Gelenke artikuliert wird; es hat Hufeisenform, in der es einen widerstandsfähigen zentralen Bereich gibt, der an seinen Enden schwächer ist” (SIQUEIRA; CARVALHO et al., 2012). Der Unterkiefer präsentiert sich aufgrund seiner Prominenz als einer der am häufigsten gebrochenen Knochen (BAIRRAL; DUARTE et al., 2011), den zweiten Platz unter allen Gesichtsskelettfrakturen (SAKR; FARAG und ZEITOUN, 2006).
Die ätiologischen Wirkstoffe von Unterkieferfrakturen können je nach untersuchter Region variieren; die häufigsten Ursachen sind: Autounfälle, körperliche Aggression, Sportunfälle, Schusswaffen und pathologische Frakturen (SCARIOT; OLIVEIRA et al., 2009).
Laut Côrtes (2010) gehören Unterkieferfrakturen zu den häufigsten Läsionen, die in Traumabehandlungszentren gefunden werden. In jüngster Zeit war eine der Hauptursachen für Unterkieferfrakturen die körperliche Aggression durch Feuerwaffen (CÔRTES; MARQUES und GUEDES, 2010), haben sich diese Läsionen aufgrund ihrer Morbiditäts- und Sterblichkeitsrate als ein wichtiges Problem der öffentlichen Gesundheit erwiesen (BERMEJO; COLÉTE et al., 2016).
Schusswunden im Gesicht können verheerende Folgen für die Patienten haben, abhängig vom Kaliber der verwendeten Waffe und der Entfernung, in der sich der Patient vom Tatort entfernt, kann er verheerende ästhetische und funktionelle Folgen haben (HOLLIER; GRANTCHAROVA und KATTASH, 2001).
Das Management von Patienten mit Schusswunden im Gesicht bleibt in Bezug auf die Behandlung recht umstritten (CLARK; BIRELY et al., 1996); die Literatur über die Therapie für Schusswunden im Gesicht ist knapp (MCLEAN; MOORE und YELLIN, 2005) raten einige Fachleute dazu, chirurgische Eingriffe in der Anfangsphase durchzuführen (CLARK; BIRELY et al., 1996) berichten einige Studien jedoch von einem konservativeren Ansatz, ohne in den ersten Momenten chirurgische Eingriffe durchzuführen (WEIDER; HUGHES et al., 1999).
Einige wichtige Neuerungen haben eine bessere Behandlung von Unterkieferfrakturen ermöglicht, wie z. B. die Verwendung von Verriegelungssystemplatten, die die Verwaltung von Frakturen erleichtern können, ob einfach oder kompliziert, jedoch beseitigt dies Komplikationen nicht vollständig (MORAIS; CARVALHO et al., 2010).
KLINISCHER FALL
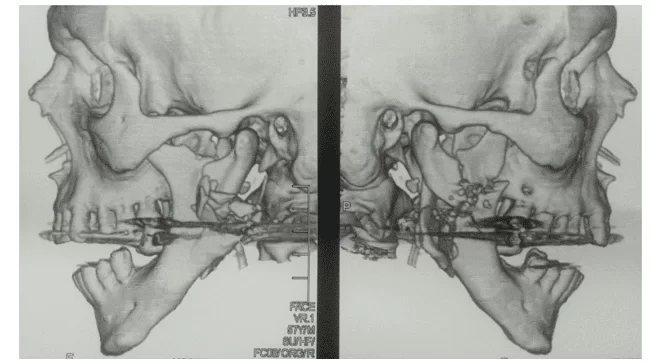
Ein 67-jähriger männlicher Leucoderma-Patient wurde in das Regionalkrankenhaus von Agreste in der Stadt Caruaru eingeliefert, das Opfer von PAF-Familiäre amyloidotische Polyneuropathie im Gesicht wurde, in dem er von der allgemeinen Operation, die sich als erstes Verhalten entschied, tracheostomisiert wurde, um eine durchlässige Atemwege zu erhalten. Am nächsten Tag wurde der Patient in den Bucomaxillofacial Traumatology Service des Santa Efigênia Hospital in derselben Stadt überführt. Während der Anamnese kam eine zusätzliche orale Öffnung des Projektils in den rechten Bereich der Fläche auf der Ebene des Unterkieferwinkels und des Austrittslochs auf Höhe des extraoralen linken Unterkieferwinkels ein; der Patient präsentierte Ekchymose im Jugalbereich und Kontinuitätslösung im Winkelbereich und rechten und linken Körper des Unterkiefers. Es wurde eine Bildgebung (Computed Tomography) durchgeführt, die die klinischen Befunde einer bilateralen Unterkieferfraktur mit umfangreicher Zerkleinerung von Körpern und Unterkieferwinkeln bestätigte, bilateral eine Verschiebung zwischen den Fragmenten und mit verlustbringendem Basilar-Nivellierung verursachte und so einen Defekt in der Kontinuität des Unterkiefers erzeugte. (Abbildung 1).
Abbildung 1: Computertomographie, die die umfassende Zerkleinerung von Körpern und Unterkieferwinkeln bezeichnet.
Der Patient blieb im Krankenhaus, mit Antibiotika-Medikamente, Steroid al-entzündlichen, schmerzlindernden und nicht-steroidalen entzündungshemmenden Medikamenten parenteral (intravenös), zusätzlich zu flüssiger Ernährung und Aufrechterhaltung der Tracheostomie.
Die Operation wurde nach 14 Tagen mit Nasenintubation und Unterkiefer-Kieferblock durchgeführt, wir entschieden uns für extraoralen Zugang, der die submandibuläre Region bilateral mit Verdünnung der Flugzeuge, Exposition der Bereiche des gebrochenen Unterkiefers abdeckt; die Reduktion und chirurgische Fixierung des Unterkiefers und der Fragmente wurden mit 2,0 mm geraden Titan-Miniplatten durchgeführt, die Platten wurden modelliert, um die zerkleinerten Knochenfragmente zu fixieren, die Stabilität des Unterkiefers zu gewährleisten und das Unterkiefergerüst zu retten. (Abbildung 2 und 3)
Abbildung 2: Rechtwinkliger submandibularer Zugang und 2,0 mm Plattenbefestigung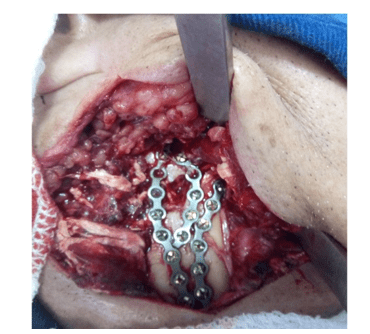 Abbildung 3: Linker Winkel-Submandibulärer Zugang und 2,0 mm Plattenbefestigung
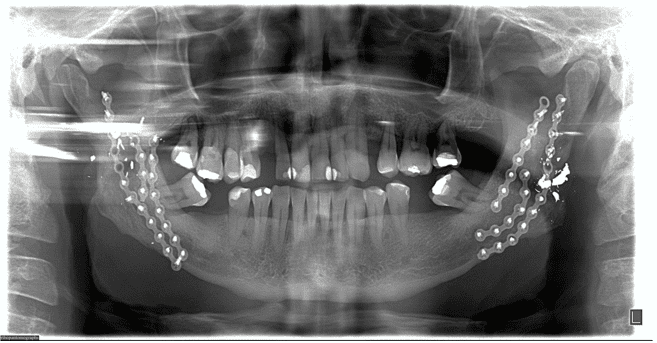
Abbildung 3: Linker Winkel-Submandibulärer Zugang und 2,0 mm Plattenbefestigung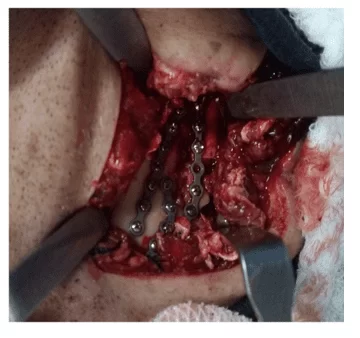 Nach dem vierten postoperativen Tag und Krankenhausaufenthalt wurde der Patient aus dem Krankenhaus entlassen, weil er sich in einem allgemeinen, asymptomatischen Zustand befand; es gab kein Defizit an Nervenstrukturen, die erhaltene Unterkieferbewegungen darstellten, manifestierte nur eine kleine Schwierigkeit, den Mund zu öffnen, was auf eine zufriedenstellende Okklusion hindeutet. Bei der postoperativen Röntgenuntersuchung wurde die Kontinuität der Knochensegmente ohne weitere Veränderungen beobachtet (Abbildung 3). Die Physiotherapie wurde gebeten, so schnell wie möglich den Bewegungsumfang wiederherzustellen, anregend und zur Rückkehr der betroffenen Empfindlichkeit während der Operation beizutragen.
Nach dem vierten postoperativen Tag und Krankenhausaufenthalt wurde der Patient aus dem Krankenhaus entlassen, weil er sich in einem allgemeinen, asymptomatischen Zustand befand; es gab kein Defizit an Nervenstrukturen, die erhaltene Unterkieferbewegungen darstellten, manifestierte nur eine kleine Schwierigkeit, den Mund zu öffnen, was auf eine zufriedenstellende Okklusion hindeutet. Bei der postoperativen Röntgenuntersuchung wurde die Kontinuität der Knochensegmente ohne weitere Veränderungen beobachtet (Abbildung 3). Die Physiotherapie wurde gebeten, so schnell wie möglich den Bewegungsumfang wiederherzustellen, anregend und zur Rückkehr der betroffenen Empfindlichkeit während der Operation beizutragen.
Abbildung 3 : Röntgenuntersuchungen (Panorama), die die Rekonstruktion des Unterkiefers mit dem internen Befestigungssystem bezeichnen.
DISKUSSION
Es ist von großer Bedeutung, dass Fachleute, die in der Obhut von PAF-Opfern tätig sind, das ATLS-Protokoll berücksichtigen. Oft, scheinbar harmlose Läsionen können unangenehme Überraschungen für den Profi darstellen, ist es die Verantwortung des Chirurgen zu wissen, dass die Anwesenheit eines qualifizierten und gut ausgebildeten Teams, kann anzeigen oder kontraindizieren endgültige Operation im ersten Moment (RODRIGUES; ALMEIDA et al., 2020) (MORAIS; CARVALHO et al., 2010) (DANTAS; SILVA et al., 2018).
Meistens sind die verletzungen, die durch PAF verursacht werden, auf kriminelle Aktivitäten zurückzuführen (MORAIS; CARVALHO et al., 2010) (RODRIGUES; ALMEIDA et al., 2020) können solche umfangreichen Verletzungen Blutergüsse, reichliche Blutungen, Kontamination und erhöhter intrakranieller Druck (GIESE; KOOPS et al., 2002) . Wenn diese Projektionen die Knochen des Gesichts erreichen, überwiegen Frakturen des cominudo-Musters in der Unterkiefer- und Transfixierwunde in der Oberilla (MORAIS; CARVALHO et al., 2010).
Der späte oder unmittelbare Ansatz für Frakturen wirft viele Kontroversen in der Literatur auf, aber es ist an dem Bucomaxillofacial Chirurgen, zusammen mit einem Assistenzteam, das Potenzial einer Infektion zu prüfen, mit der solche Läsionen verbunden sind, in Bezug auf die Entscheidung, das Projektil zu erhalten, sollte seine Lage in den betroffenen anatomischen Räumen berücksichtigt werden (RODRIGUES; ALMEIDA et al., 2020). Jede Situation sollte sorgfältig bewertet werden und die Entscheidung über den idealen Behandlungszeitpunkt sollte entsprechend jeder Situation gewählt werden, um die vollständige Wiederherstellung der Funktionen des Patienten so schnell wie möglich zu erreichen (KROON; VAN BEEK und VAN DAMME, 2007).
Eine andere Perspektive im Zusammenhang mit den Fällen von Schusswunden im Gesicht ist in den meisten Situationen die Aufrechterhaltung oder Nichtbeherrsung des Projektils (RODRIGUES; ALMEIDA et al., 2020). Es ist wichtig, dass die Entscheidungsfindung in Bezug auf die untergebrachten Objekte durch chirurgischen oder konservativen Ansatz klinische, chirurgische und anatomische Kriterien berücksichtigen kann, um dem Patienten eine bessere Lebensqualität und eine geringere Morbidität zu bringen (SUASSUNA; SILVA JÚNIOR et al., 2017). Diese Kriterien sollten mit erheblicher Sparsamkeit betrachtet werden, da die Lage des Projektils in der Nähe von edlen Strukturen wie Venen, Arterien und Nerven liegt, außerdem kann der Ort, an dem sich das Projektil befindet, seine Entfernung behindern oder behindern (RODRIGUES; ALMEIDA et al., 2020).
Der Chirurg muss verstehen, dass nicht alle Schusswunden einer chirurgischen Behandlung bedürfen. Verletzungen, bei denen das Projektil die Strukturen transfixiert, ohne Frakturen oder Gefäßverletzungen zu verursachen, erfordern keinen chirurgischen Eingriff, das Protokoll reinigt die Ränder der Wunde (DEMETRIADES; CHAHWAN et al., 1998). Bei PAF-Verletzungen mit Frakturen im Unterkiefer überwiegt jedoch die Verwendung von Rekonstruktionsplatten als Behandlung, da sie Vorteile gegenüber anderen Stabilisierungssystemen (ROCTON; CHAINE et al., 2007). Der Einsatz von internen Fixierungssystemen eliminiert oder reduziert den Bedarf an intermaxillären Block, dieses Fixierungssystem stellt als Vorteile die Möglichkeit des Patienten sprechen, kauen, Verbesserung des Ernährungszustands. Jedoch, der Mangel an fachlichen Fähigkeiten in der Technik ist ein häufiges Ereignis in der Anwendung von internen Geräten für die Fixierung von unterdubulären Komtinutive Frakturen, kann dieser Mangel an Fähigkeit Ursache kann Schäden an den Wurzeln der Zähne verursachen, Bruch der Schraube während des Einsetzens, Das Fehlen von stabilen Knochenstrukturen für die Fixierung von Osteosynthesematerial und Knochensequestrierung an der Perforationsstelle (RODRIGUES; ALMEIDA et al., 2020) (IMAZAWA; KOMURO et al., 2006).
Unter Berücksichtigung aller genannten Faktoren wurde der beschriebene Fall bestmöglich durchgeführt. Das 2,0-mm-Plattensystem wurde verwendet, um die mehrfachen Knochenfragmente zu reduzieren und angemessen zu fixieren, so dass die Kaulast unterstützt werden konnte, was zeigt, dass die Leitung des Gehäuses zufriedenstellende Ergebnisse, wiederherstellung der Funktion und ästhetische Kontur, mit minimaler Exposition von Komplikationen für den Patienten.
FAZIT
Gesichtstraumata mit Schusswaffen stellen eine Herausforderung für den Bucomaxillofacial Surgeon dar, da das zerstörerische Ausmaß, das durch ein solches Trauma verursacht wird, signifikant ist und immer zu Fragen hinsichtlich der besten Behandlungsmethode führt, da es sich um anatomische Strukturen von großer Bedeutung handelt. Der erwähnte Fall zeigte, dass die Verwendung einer starren internen Fixierung durch offene Reduktion das Wohlbefinden des Patienten in der postoperativen Periode verbessert, wenn man bedenkt, dass diese chirurgische Technik eine schnelle Rückkehr zur normalen physiologischen Funktion ermöglicht, weil sie berechenbarer ist, das Behandlungsergebnis optimiert und Komplikationen reduziert, so dass die Wiedereingliederung des Patienten in die Gesellschaft in kurzer Zeit möglich ist. , wodurch die sozioökonomischen Auswirkungen verringert werden.
LITERATURVERZEICHNIS
BAIRRAL, J. V. et al. Otite Média e Anquilose na Região Temporomandibular Causada por Fratura de Arma de Fogo. Relato de Caso. Rev. Cir. Traumatol. Buco-Maxilo-Fac., Camaragibe, v. 11, n. 2, p. 27-32, abr./jun. 2011.
BERMEJO, P. R. et al. Tratamento cirúrgico de fratura mandibular decorrente de projétil de arma de fogo: relato de caso. Arch Health Invest, v. 5, n. 6, p. 330-335, 2016.
CLARK, N. et al. High-energy Ballistic and Avulsive Facial Injuries: Classification, Patterns, and an Algorithm for Primary Reconstruction. Plast Reconstr Surg, v. 98, n. 4, p. 583-601, Sep. 1996.
CÔRTES, M. G. W.; MARQUES, A. C.; GUEDES, L. J. Fratura cominutiva grave de mandíbula por arma de fogo: relato de caso. Rev Méd Minas Gerais, v. 20, p. 415-418, 2010.
DANTAS, A. C. G. C. et al. Fratura cominutiva de mandíbula por fogos de artifício. Relato de caso. Rev. Cir. Traumatol. Buco-Maxilo-Fac., Camaragibe, v. 18, n. 3, p. 17-21, jul./set. 2018.
DEMETRIADES, D. et al. Initial Evaluation and Management of Gunshot Wounds to the Face. J Trauma, v. 45, n. 1, p. 38-41, Jul. 1998.
GIESE, A. et al. Head Injury by Gunshots From Blank Cartridges. Surg Neurol, v. 67, n. 4, p. 268-277, Apr. 2002.
HOLLIER, L.; GRANTCHAROVA, E. P.; KATTASH, M. Facial Gunshot Wounds: A 4-year Experience. J Oral Maxillofac Surg, v. 59, n. 3, p. 277-82, Mar. 2001.
IMAZAWA, T. et al. Mandibular Fractures Treated With Maxillomandibular Fixation Screws (MMFS Method). J Craniofac Surg, v. 17, n. 3, p. 544-549, May. 2006.
KROON, F. H. M.; VAN BEEK, G. J.; VAN DAMME, P. A. Cranio-maxillofacial Traumatology. Ned Tijdschr Tandheelkd, v. 114, n. 1, p. 23-33., jan. 2007.
MCLEAN , J. N.; MOORE, C. E.; YELLIN, S. A. Gunshot Wounds to the Face-Acute Management. Facial Plast Surg, v. 21, n. 3, p. 191-198, Aug. 2005.
MORAIS, H. H. A. D. et al. Tratamento imediato de fratura de mandíbula por projétil de arma de fogo. RGO – Rev Gaúcha Odontol., Porto Alegre, v. 58, n. 3, p. 399-403, jul./set. 2010.
ROCTON, S. et al. Mandibular Fractures: Epidemiology, Therapeutic Management, and Complications in a Series of 563 Cases. Rev Stomatol Chir Maxillofac, v. 108, n. 1, p. 3-10, Feb. 2007.
RODRIGUES, C. M. D. C. et al. Tratamento conservador de ferimento por arma de fogo em face, associado remoção cirúrgica tardia de projetil sob anestesia local – relato de caso. Brazilian Journal of health Review, Curitiba, v. 3, n. 2, p. 3044-3053, mar./apr 2020.
SAKR, ; FARAG, I. A.; ZEITOUN, I. M. Review of 509 Mandibular Fractures Treated at the University Hospital, Alexandria, Egypt. Br J Oral Maxillofac Surg, v. 44, n. 2, p. 107-111, Apr. 2006.
SCARIOT, R. et al. Maxillofacial Injuries in a Group of Brazilian Subjects Under 18 Years of Age. J Appl Oral Sci., v. 17, n. 3, p. 195-195, 2009.
SIQUEIRA, P. et al. Fratura mandibular após injúria por projétil de arma de fogo: relato de caso clínico. Revista de Odontologia da UNESP, v. 41, n. 2, p. 133-138, Mar-Apr. 2012.
SUASSUNA, T. M. et al. Retenção de Projéteis de arma de fogo na face – relato de casos. Rev. Cir. Traumatol. Buco-Maxilo-Fac., Camaragibe , v. 17, n. 1, p. 46-50, jan./mar. 2017.
WEIDER, L. et al. Early Versus Delayed Repair of Facial Fractures in the Multiply Injured Patient. Am Surg, v. 65, n. 8, p. 790-793, Aug. 1999.
[1] Doktorand in Biomedizinischen Wissenschaften am IUNIR – Italienisches Universitätsinstitut von Rosario. Facharzt für Bucomaxillofacial Surgery and Traumatology von Ciodonto – Integrated Dentistry Clinic. Absolvent der Zahnmedizin von ASCES – Caruaruense Association of Higher Education. Studium der Biologin an der UPE – University of Pernambuco.
[2] Absolvent des Physiotherapiekurses des UNISSAU College.
[3] Studium der Zahnmedizin von Asces Unita. Teilnahme an der Facharztarbeit – Cruzeiro do Sul College.
Eingesandt: Juli 2020.
Genehmigt: November 2020.