ARTIGO ORIGINAL
RIBEIRO, Eliane de Oliveira Aranha [1], TABAL, Gabriella Bezerra [2], SOARES, Keuly Sousa [3], PRESTES, Gimol Benchimol Resende [4], SALINO, Alessandra Valle [5], QUEIRÓZ, Ana Karoline de Souza [6]
RIBEIRO, Eliane de Oliveira Aranha. Et al. Características E Abordagem Odontológica Na Síndrome De Alagille: Relato De Caso. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 06, Ed. 03, Vol. 16, pp. 158-170. Março de 2021. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/odontologia/abordagem-odontologica, DOI: 10.32749/nucleodoconhecimento.com.br/odontologia/abordagem-odontologica
RESUMO
A síndrome de Alagille (SA) é uma doença autossômica dominante, multissitêmica, complexa e pouco frequente com grande variação na penetrância das características clínicas. Descrever essas características, os achados bucais e o tratamento odontológico de uma paciente com SA, enfatizando os cuidados a serem adotados foi o objetivo deste relato. Paciente do gênero feminino, 31 anos, compareceu à Clínica Odontológica de Pacientes Especiais da Universidade do Estado do Amazonas (UEA) para atendimento odontológico de rotina. Na anamnese informou apresentar a SA, ser transplantada de fígado e usar como medicação Tacrolimus (Prograf®) continuamente. No exame físico foi observado pele levemente amarelada, testa e nariz proeminentes e pequena exoftalmia. No exame clínico intra-oral observou-se dentição amarelada, presença de resto radicular do 36 e cálculo dentário na região dos molares superiores e inferiores. O tratamento proposto e executado foi exodontia, raspagem supra gengival, profilaxia e orientação de higiene bucal. O tratamento odontológico ambulatorial pode ser realizado em pacientes com a SA, desde que sejam observados as peculiaridades da síndrome. É relevante o papel do cirurgião dentista na promoção de saúde bucal, a fim evitar a presença de focos infecciosos, especialmente em pacientes imunossuprimidos.
Palavras-chave: Síndrome de Alagille, características clínicas, tratamento odontológico.
INTRODUÇÃO
A síndrome de Alagille (SA) é uma doença autossômica dominante, multissitêmica e complexa com grande variação na penetrância das características clínicas (MITCHELL et al., 2018). Pouco frequente, afeta 1 a cada 30/50 mil nascidos vivos e foi descrita pela primeira vez em 1970 baseada em achados clínicos hepáticos, cardíacos, faciais dentre outros (GILBERT et al., 2019).
Segundo Sousa e Resende (2018), os cinco sinais maiores são: colestase crônica (icterícia temporária, persistente ou intermitente; prurido com início aos 6 meses; xantomas nas áreas de atrito da pele); fácie dismórfica (fronte protrusa; olhos encovados e com hipertelorismo discreto; queixo pontiagudo; nariz achatado com ponta em forma de bulbo); anomalias cardiovasculares (estenose de ramo periférico da artéria pulmonar, presente em 90% dos casos, com ou sem associação com anomalias complexas); defeitos dos arcos vertebrais (vértebras em asa de borboleta); e embriotoxon posterior (sinal presente em 10% da população geral, consiste no espessamento da linha formada pela membrana de Descemet e o ângulo da câmara anterior do olho, evidente por lâmpada de fenda ou através de gonioscopia). É dita completa quando há presença simultânea de pelo menos quatro sinais, enquanto a presença de apenas três deles caracteriza a síndrome como incompleta. As enzimas fosfatase alcalina e gama-glutamiltransferase (Gama GT ou GGT) estão muito elevadas na maioria dos casos.
Outros achados clínicos menos frequentes na síndrome, também foram apresentados por Alagille et al. (1987), como hipogonadismo, encurtamento das falanges distais, artrite poliarticular deformante, atraso de crescimento, retardo mental, comprometimento renal (mesangiolipidose, acidose tubular renal, nefrocalcinose) e alteração do volume e tom da voz.
O diagnóstico pode ser difícil devido à expressividade variável das manifestações clínicas (GUEGAN et al., 2012). Uma parcela grande dos pacientes acometidos pela síndrome não tem história familiar, o que reforça a característica de penetrância incompleta, além da possibilidade de nova mutação genética (SOUSA; RESENDE, 2018). O prognóstico da doença e o risco de mortalidade dependem da gravidade do envolvimento dos órgãos. A mortalidade precoce é normalmente causada por doença cardíaca ou doença hepática grave e a mortalidade posterior é frequentemente causada por acidentes vasculares (SALEH et al., 2016).
Com relação às características faciais existem características dismórficas leves, mas reconhecíveis, incluindo testa proeminente, olhos fundos com hipertelorismo moderado, fissuras palpebrais oblíquas ascendentes, ponte nasal deprimida, nariz reto com ponta bulbosa, orelhas grandes, mandíbula proeminente e queixo pontudo. Em algumas crianças, o formato do rosto é notavelmente triangular. A testa proeminente parece menos óbvia no adulto, enquanto a protrusão da mandíbula e o queixo pontudo são mais óbvios. Foi considerado que o fenótipo facial difere em relação ao fato de os olhos estarem fundos ou não. Aqueles que não têm olhos fundos geralmente apresentam fissuras palpebrais oblíquas ascendentes estreitas, com hipertelorismo notável (CIOCCA; ÀLVAREZ, 2012).
No que concerne a cavidade bucal, os principais efeitos são decorrentes das disfunções hepáticas: hipoplasia de esmalte, pigmentação dentária decorrente do acúmulo de bilirrubina, atraso generalizado na erupção, maior susceptibilidade ao desenvolvimento de cáries, entre outras (SHEEHY et al., 2000; LIN et al., 2003; AMARAL et al., 2008).
A gravidade dessa síndrome varia de indivíduo a outro, podendo apresentar de sintomas leves à necessidade de transplante de fígado (TORRES et al. 2006).
A SA pode levar a uma doença hepática em estágio terminal, exigindo o tratamento por meio de transplante de fígado. No transplante, a maior complicação é a possibilidade de rejeição. Uma das principais causas desta, além da incompatibilidade dos tecidos, é a infecção pré e pós-operatória. A cavidade bucal possui bactérias patogênicas que podem produzir bacteremia com potencial de causar infecções em outros órgãos do corpo (AL-MUTAWA, 2002). Demonstrando a relevância do acompanhamento e preservação da saúde bucal destes pacientes.
Portanto, o presente estudo tem por objetivo descrever as características clínicas desta patologia, seus achados bucais e o tratamento odontológico de uma paciente com a SA, enfatizando os cuidados a serem adotados.
CASO CLÍNICO
Paciente A.C.C.S.F. 31 anos, gênero feminino, melanoderma, natural e procedente de Manaus-AM, compareceu à Clínica Odontológica de Pacientes Especiais da Universidade do Estado do Amazonas (UEA) para atendimento odontológico de rotina.
Na anamnese informou apresentar SA, ser transplantada de fígado, usar como medicação Tacrolimus (Prograf®), medicamento imunossupressor que inibe a ativação dos linfócitos T, e que faz uso deste fármaco desde o transplante. Relatou estar com um “dente incomodando”.
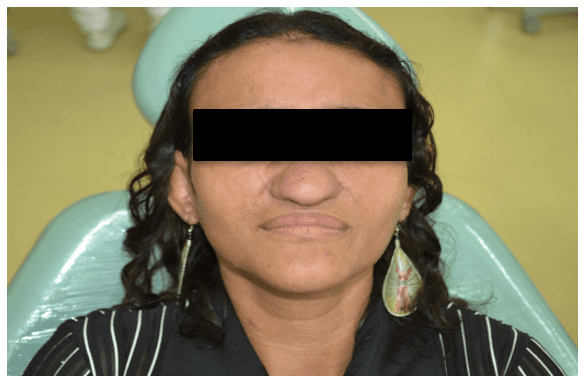
No exame físico foi observado pele levemente amarelada, testa e nariz proeminentes e pequena exoftalmia (Figura 1).
Figura 1 – Características clínicas faciais
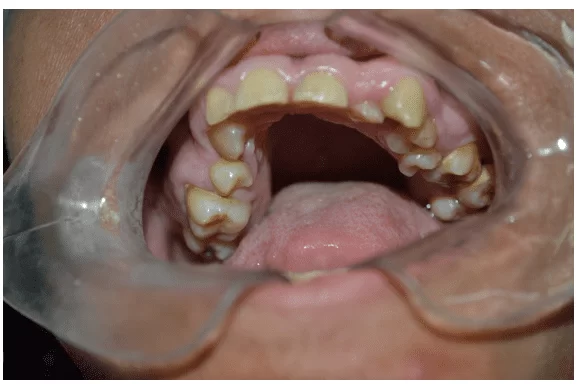
No exame clínico intra-oral observou-se dentição amarelada, presença de resto radicular do 36 e cálculo dentário na região dos molares superiores e inferiores (Figura 2 e 3).
Figura 2 – Exame clínico inicial evidenciando presença de resto radicular inferior esquerdo (36)
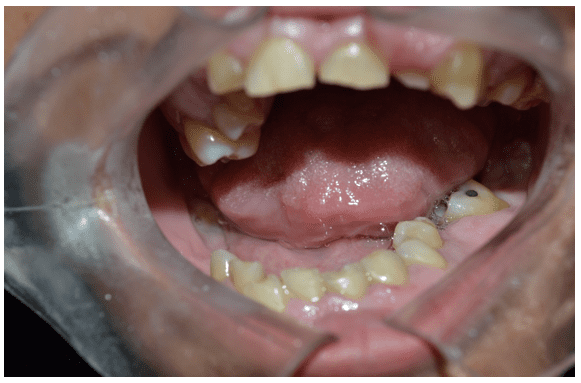
Figura 3 – Exame clínico inicial
O tratamento proposto e executado foi exodontia, raspagem supra gengival, profilaxia e orientação de higiene bucal. Para realização dos procedimentos foram solicitados exames complementares pré-operatórios laboratoriais (hemograma completo, coagulograma, creatinina e glicemia) e radiográfico. Na consulta seguinte, paciente trouxe os exames que se encontravam dentro dos padrões de normalidade. Foi então realizada profilaxia antibiótica com Amoxicilina 2 gramas, 1 hora antes do procedimento cirúrgico e remoção cirúrgica do elemento (Figura 4 e 5). Na consulta seguinte fez-se raspagem supra gengival, profilaxia e orientação de higiene bucal.
Figura 4 – Remoção cirúrgica do dente 36.
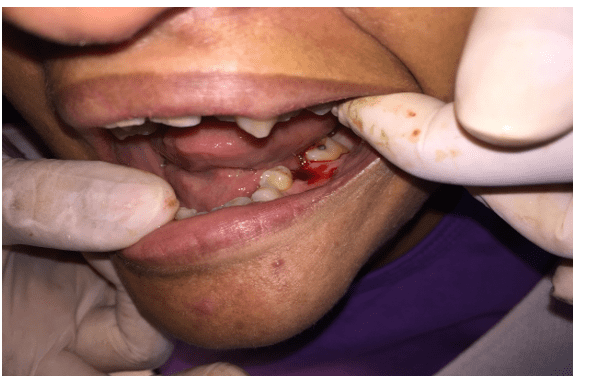
Figura 5 – Radiografia periapical dos molares inferiores.

DISCUSSÃO
No decorrer dos anos, o número de cirurgias de transplante hepático têm aumentado e com isso, a sobrevida dos pacientes tem melhorado de forma significativa. Terapias imunossupressoras, utilizando drogas como ciclosporina, tacrolimus e sirolimus, atuam na prevenção da rejeição ao órgão recebido. O efeito imunossupressor desejado é prevenir a rejeição do enxerto pelo sistema imunológico, enquanto preserva o controle de infecções e neoplasias (PILLAI e LEVITSKY, 2009). Dados estes que corroboram com nosso estudo, uma vez que a paciente deste relato tem faixa etária e terapia medicamentosa compatível com a literatura citada.
As complicações mais frequentes que acometem pacientes imunossuprimidos originam-se de infecções oportunistas, que tendem a evoluir rapidamente para condições agudas sistêmicas (OLCZAK et al., 2010; VIVAS, 2012). Posteriormente a realização do transplante, o paciente é subordinado a tratamentos imunossupressores ao longo de toda a vida, que podem propiciar o desenvolvimento de infecções fúngicas e virais, sendo a candidíase oral e lesões por herpes simples as mais comuns (SCULLY, 1992). Cabendo ao cirurgião-dentista observar a presença destas alterações e tratá-las. Dependendo da gravidade, a droga imunossupressora poderá ter a dose ajustada ou mesmo ser modificada pelo médico.
Em decorrência do tratamento imunossupressor ou das drogas utilizadas, pacientes transplantados podem apresentar uma variedade de lesões bucais. Local este onde podemos encontrar inúmeros microorganismos, podendo incluir os de origem viral ou fúngica, malignidades, hiperplasia gengival, entre tantas outras alterações (SEYMOUR et al., 1997).
Saalman et al. (2010) descreveram um estudo onde oito crianças transplantadas que faziam uso de tacrolimus apresentaram lesões orais (edema e fissura nos lábios, queilite angular e nódulos no dorso da língua). Divergindo destes autores, encontra-se este relato, posto que no exame clínico não foram observadas quaisquer indícios de alterações bucais mesmo a paciente fazendo uso do tracolimus.
A hiperplasia gengival medicamentosa associada ao uso de ciclosporina e drogas bloqueadoras dos canais de cálcio, como a nifedipina e a amlodipina já é um episódio bem conhecido. Wright et al. (2005) apresentaram em sua revisão de literatura sobre aumento gengival relacionado ao uso de ciclosporina, que a predominância dessa alteração pode variar de 8 a 100% dos pacientes submetidos a cirurgia de transplante. Vivas (2002) realizou um estudo no Hospital AC Camargo, São Paulo (SP), no qual dos 13 pacientes avaliados, 8 faziam uso de ciclosporina e outros 5 pacientes usavam tracrolimus e bloqueadores de canais de cálcio. Nenhum paciente que apresentou hiperplasia gengival usava apenas tracolimus (1 usava nifedipina e os outros 4 utilizavam amlodipina). Este relato corrobora com a literatura, mostrando que o tracolimus não causa hiperplasia gengiva, e sim as drogas bloqueadoras dos canais de cálcio que são usadas concomitantemente.
As manifestações dentárias não são uma característica primária da síndrome, mas ocorrem invariavelmente como uma complicação da colestase de longa duração e estão relacionadas à hiperbilirrubinemia. Como consequência da colestase durante a odontogênese, podem surgir opacidades do esmalte, hipomineralização e hipoplasia do esmalte dentário. Tanto a dentição primária quanto a permanente podem ser fortemente afetadas se desenvolvidas antes da resolução da icterícia. Autores relatam a presença de cúspides em garra tanto em dentes decíduos quanto permanentes em pacientes com SA (PRAVEEN et al., 2011; CHATTERJEE e MASON, 2007). Outros relatam incisivos superiores macrodônticos e, em alguns casos, dentes decíduos taurodônticos com cavidade pulpar alargada (CALLEA et al., 2013; COZZANI e FONTANA, 2012). E outros notaram que pacientes com SA têm hipodontia e xantomas orais (BERNICZEI-ROKYO et al., 2014). Em contrapartida a estas referências, encontra-se este estudo de caso, já que, nenhuma dessas alterações foi observada.
Uma das principais alterações odontológicas que pode ser encontrada nos pacientes com doenças colestáticas é a pigmentação dentária por bilirrubina. Estudos apresentados por Hosey et al. (1995), Wondimu et al. (2001) e Lin et al. (2003), revelaram uma prevalência desta pigmentação intrínseca em 50 a 61,3% dos pacientes. Dados estes compatíveis com a paciente, onde notou-se uma alteração, ainda que leve, na coloração dentária.
A cavidade oral abriga substâncias patogênicas que podem causar inflamação aguda de órgãos, como pneumonia, gastrite, úlceras pépticas e endocardite infecciosa, que podem ser danosas para os pacientes transplantados. Portanto, é recomendável que o paciente faça consultas odontológicas preventivas. Antes da cirurgia, todas as cavidades cariosas devem ser tratadas e restauradas ou removidas, o periodonto deve estar saudável e a higiene bucal deve ser muito boa. Acredita-se que os dentes infectados aumentem a carga inflamatória sistêmica geral do corpo por causa da liberação de metabólitos bacterianos orais na corrente sanguínea e via respostas inflamatórias e imunológicas do hospedeiro (OFFENBACHER et al., 2008). O tratamento dos pacientes com SA não diferencia do usal em nenhum procedimento, a não ser no cuidado quanto a antibioticoterapia profilática (TORRES et al., 2006). Este deve ser realizado em parceria com o médico, pois pode haver necessidade de prescrição medicamentosa específica (BERNICZEI-ROKYO et al., 2014). Ratificando esses estudos, o tratamento odontológico cirúrgico da paciente foi realizado com a prescrição da antibióticoprofilaxia, assim como as orientações de higiene oral.
O ajuste das condições orais, com a remoção de focos odontogênicos antes do transplante, pode reduzir as complicações durante os procedimentos médicos necessários aos receptores de órgãos sólidos (GULLEÇ et al., 2003). A instrução de higiene oral é uma estratégia efetiva para a redução de microrganismos periodontopatogênicos, diminuindo a incidência de bacteremias e posteriores complicações durante o período de imunossupressão, bem como a remoção de focos infecciosos locais, condizendo com a atuação odontológica realizada na paciente deste estudo.
CONCLUSÃO
O tratamento odontológico ambulatorial pode ser realizado em pacientes com a SA, desde que sejam observados as peculiaridades da síndrome. É relevante o papel do cirurgião dentista na promoção de saúde bucal, a fim evitar a presença de focos infecciosos, especialmente em pacientes imunossuprimidos. O odontólogo precisa, também, estar atento quanto aos problemas cardiovasculares e hepáticos relacionados a síndrome; realizar um tratamento eficiente, contribuindo para o bem estar geral do paciente.
REFERÊNCIAS
ALAGILLE, D. et al. Syndromic paucity of interlobular bile ducts (Alagille syndrome or arteriohepatic dysplasia): review of 80 cases. J Pediatr; v.110, p. 195-200, 1987.
AL-MUTAWA, S. et al. Oral findings in Alagille syndrome. Medical Principles and Practice, v.11, n. 3, p.161-163, 2002.
AMARAL TH, de Guerra CS, Bombonato-Prado KF, et al. Tooth pigmentation caused by bilirubin: a case report and histological evaluation. Spec Care Dentist., v. 28, n.6, p. 254–57, 2008.
BERNICZEI-ROYKO, A. et al. Medical and dental management of Alagille syndrome: a review. Med Sci Monit, v.20, p. 476-480, 2014.
CALLEA M, et al. Síndrome de Alagille: uma revisão. J Int Dent Med Research. v.6, n.1, p. 54–58, 2013.
CIOCCA, M.; ÀLVAREZ, F. Síndrome de Alagille. Arch Argent Pediatr, v. 110, n.6, p. 509-515, 2012.
CHATTERJEE, M.; MASON, C. Talon cusps presenting in a child with Alagille’s syndrome – a case report. J Clin Pediatr Dent., v. 32, n. 1, p. 61–64, 2007.
COZZANI, M.; FONTANA, M. Macrodontic maxillary incisor in alagille syndrome. Dent Res J., v. 9, n. 8, p. 251–254, 2014.
GILBERT, M. et al. Hum Mutat. 2019 Dec;40(12):2197-2220.
GUEGAN, K. et al. JAG1 mutations are found in approximately one third of patients presenting with only one or two clinical features of Alagille syndrome. Clin Genet., v. 82, p.33–40, 2012.
GULLEÇ, A.T. et al. Superficial fungical infections in 102 patients renal transplant recipients: a case control study. J Am Acad Dermatol.,v. 49, p.187-192, 2003.
HOSEY, M.T. et al. Oral findings in children with liver transplants. Int J Paediatr Dent., v. 5, n.1,p. 29-34, 1995.
LIN YT, LIN YT, CHEN CL. A survey of the oral status of children undergoing liver transplantation. Chang Gung Med J. v. 26, n.3, p. 184-188, 2003.
MITCHELL, E. et al. Alagille syndrome. Clin Liver Dis., v. 22, p.625–41, 2018.
OFFENBACHER, S. et al. Rethinking periodontal inflammation. J Periodontol, v. 79, p. 1577– 1584, 2008.
OLCZAK, B. et al. Oral candidiasis in immunosuppressed children and young adults after liver or kidney transplantation. Pediatr Dent. v. 32, n. 3, p.189-94, 2010.
PILLAI, A.A.; LEVITSKY J. Overview of immunosuppression in liver transplantation. World J Gastroenterol. v. 15, n.34, p. 4225-4233, 2009.
PRAVEEN P, et al. Cúspide de garra em um dente decíduo. J Dent Sci Res. v. 2, n.1, p. 34–40, 2011.
SAALMAN, R. et al. Long‐standing oral mucosal lesions in solid organ‐transplanted children‐a novel clinical entity. Transplantation 89: 606– 611. 2010.
SALEH, M. et al. Alagille syndrome: clinical perspectives. Appl Clin Genet., v.9, p.75-82, 2016.
SCULLY C. Oral Infectinos in the immunocompromised patient. Br Dent J. v.172, n.11, p. 401-407, 1992.
SEYMOUR, R.A. et al. Oral lesions in organ transplant patients. J Oral Pathol Med., v.26, n.7, p. 297-304, 1997.
SHEEHY EC, et al. Oral Health in children undergoing liver transplantation. Int J Pediatr Dent., v.10, n.2, p. 109-19, 2000.
SOUSA, A. C .M.; RESENDE, L. R. Síndrome de Alagille – relato de caso. Resid Pediatr. v.8, n.2, p.85-88, 2018.
TORRES, C.P. et al. Síndrome de Alagille: relato de caso. J. Health Sci. Inst., v. 24, n.2, p.149-153, 2006.
VIVAS, A. P. M. Avaliação de manifestações bucais em pacientes pediátricos submetidos ao transplante hepático.2012 Dissertação (Mestrado em Patologia Bucal) – Faculdade de Odontologia da Universidade de São Paulo, São Paulo, 2012.
WONDIMU, B.; NEMETH, A.; MODEER, T. Oral health in liver transplant children administered cyclosporin A or tacrolimus. International journal of paediatric dentistry, v. 11, n. 6, p. 424-429, 2001.
WRIGHT G., WELBURY RR., HOSEY MT. Cyclosporin‐induced gingival overgrowth in children. Int J Paediatr Dent., v.15, n.6, p. 403-411, 2005.
[1] Professora Mestre da Universidade do Estado do Amazonas.
[2] Aluna de Graduação da Universidade do Estado do Amazonas.
[3] Professora Especialista da Universidade do Estado do Amazonas.
[4] Professora Doutora da Universidade do Estado do Amazonas.
[5] Professora Doutora da Universidade do Estado do Amazonas.
[6] Cirurgiã-dentista, Especialista em Pacientes com Necessidades Especiais.
Enviado: Fevereiro, 2021.
Aprovado: Março, 2021.


Uma resposta
Olá tudo bem?
Em qual cidade foi publicado seu artigo?
Obrigada!!!