ARTIGO ORIGINAL
RODRIGUES, Rosana do Nascimento [1], FERREIRA, Vanessa Diellen Pinto [2], BITTENCOURT, Margarete Carrera [3], PEIXOTO, Ivonete Vieira Pereira [4]
RODRIGUES, Rosana do Nascimento; et.al. Terapia com Laser de Baixa Intensidade na Cicatrização de Lesões por Pressão em Paciente Oriundo da UTI. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 03, Ed. 05, Vol. 05, pp. 359-418, Maio de 2018. ISSN:2448-0959, Link de Acesso: https://www.nucleodoconhecimento.com.br/saude/terapia-com-laser
RESUMO
O presente estudo baseia-se nas atribuições da terapia com laser de baixa intensidade como uma opção efetiva no tratamento de Lesões Por Pressão (LPP), com o propósito de reepitelização do tecido lesado em menor tempo possível. A partir de toda a problemática em torno dos pacientes de Unidade de Terapia Intensiva (UTI), principalmente pela vulnerabilidade de adquirirem LPPs. Tendo como objetivos, avaliar a aplicabilidade da Laserterapia de Baixa Intensidade (LTBI) como fator acelerador no processo de cicatrização de LPPs em estágio I e II de um paciente advindo de internação em UTI e descrever o processo de reparo tecidual em LPPs de paciente crítico tratado com terapêutica convencional de curativo acrescida de LTBI. Trata-se de um estudo de intervenção terapêutica com abordagem qualitativa, caracterizado como ensaio clínico do tipo estudo de caso, envolvendo um paciente de 68 anos advindo de internação em UTI, apresentando lesões por pressão de grau I e grau II, respectivamente nas regiões do calcâneo direito e sacral acometendo as duas nádegas. A coleta de dados foi subdivida em duas etapas, a primeira se concretizou pela realização de LTBI no âmbito hospitalar, e a segunda no âmbito domiciliar. O instrumento utilizado para o presente estudo é o equipamento Therapy Xt – DMC ®, que tem a função de emitir a luz do laser vermelha ou infravermelha de baixa potência (100 mW). O protocolo eleito para uso foi de pontuação e varredura da seguinte forma: a irradiação começa a 1 cm das bordas da ferida, fazendo aplicações pontuais, deixando entre 1 cm e 2 cm entre pontos, usando uma dose entre 2 e 4 J/cm² associado a um disparo de varredura, onde o aplicador é posicionado 1cm do leito da ferida sendo movimentado sobre a área total da lesão durante a irradiação. Os resultados foram satisfatórios visto que houve uma melhora importante no processo de cicatrização das LPPs tratadas com aplicação de LTBI adjuvante, mostrando ser uma terapia efetiva como fator acelerador na cicatrização das LPPs de um paciente advindo de internação em UTI. Demonstrada pela aplicação do resultado da cicatrização das feridas nas regiões do calcâneo e sacrococcígea, evoluindo com reepitelização total da LPP do calcâneo em 3 sessões de LTBI, na região sacrococcígea a LPP evoluiu positivamente apresentando diminuição da área total em relação a 1ª sessão de 15 cm², sendo 3.7 cm de largura para 53,8 cm de altura. Considerando que a lesão celular desconfigura a homeostasia corpórea, e o paciente apresenta 4 fatores sistêmicos que retardam a cascata de eventos fisiológicos que ocorre sistematicamente na cicatrização respectivamente: hipertensão; diabetes; insuficiência renal crônica e 68 anos, e as lesões evoluíram satisfatoriamente mesmo com estes fatores a LTBI é uma terapia que precisa ser considerada no contexto dos curativos.
Palavras-chaves: Lesão por Pressão, Unidade de Terapia Intensiva, Software, Laser, Curativos, Cicatrização.
1. INTRODUÇÃO
1.1 TEMA EM ESTUDO
Lesões Por Pressão (LPP) são definidas como toda lesão tegumentar ocasionada por uma pressão não aliviada podendo resultar em necrose tecidual. Os autores Moraes, et al. (2016) destacam que as regiões acometidas com maior frequência são as proeminências ósseas, que além de ocasionar dano na pele podem provocar uma série de complicações secundárias como infecções, potencializando o agravo do estado clínico. A pesquisa de Medeiros; Lopes; Jorge (2009) vem mostrando que o número de casos de LPPs mundialmente permanecem elevadas, o que vem ao encontro do que está sendo discutido nas literaturas, que enfatizam a necessidade de novos estudos sobre o tema, visando aperfeiçoar medidas preventivas e terapêuticas.
A enfermagem é reconhecida como a profissão que atua nos cuidados complexos e decisões imediatas em todos os setores de cuidados da assistência em saúde, principalmente quando atuando nas Unidade de Terapia Intensiva (UTI). Os estudos dos respectivos autores Ducci, Zanei, Whitaker (2008) destacam que a UTI é um setor de extrema complexidade, onde encontramos acamados, possuindo alguma dificuldade ou restrição para movimentar-se no leito, o que torna estes pacientes susceptíveis a riscos potenciais de complicações devido aos procedimentos invasivos, perda de massa muscular e a ocorrência de LPPs.
No que concerne o cuidado dos pacientes com comprometimento tegumentar, o enfermeiro é o profissional da área da saúde que possui um papel fundamental no tratamento das feridas, uma vez que este profissional tem maior contato com o paciente, acompanha a evolução da lesão, orienta e executa o curativo, bem como detém maior domínio desta técnica em virtude de possuir componentes curriculares voltados para essa prática e da equipe de enfermagem desenvolvê-la como uma de suas atribuições.
Atualmente, são inúmeras as opções de curativos existentes no mercado. Os autores Franco e Gonçalves (2009) ressaltam que os recursos financeiros do paciente e/ou da unidade de saúde à necessidade de continuidade da utilização do curativo, avaliação da ferida, e a avaliação de benefícios e custos, são alguns dos aspectos a serem considerados no momento da escolha do tipo de curativo, que devem ser adequados à natureza, à localização e ao tamanho da ferida para facilitar o processo de cicatrização.
O processo de cicatrização é entendido como um acervo de processos complexos, interdependentes, cuja finalidade é restaurar os tecidos lesados. Corroborando com este descrito, o estudo de Mandelbaum; Di Santin; Mandelbaum (2003, p. 393) afirma que “o estudo da reparação da pele envolve uma enorme gama de eventos e de situações especiais e que exige conhecimentos básicos de anatomia, histologia, bioquímica, imunologia, farmacologia, entre outras ciências”.
A utilização do laser de baixa intensidade no tratado de feridas cutâneas contribui para a otimização do processo de cicatrização com sua ação foto estimulante. Coaduna-se com essas reflexões os autores Andrade; Clak; Ferreira (2014), quando destacam que a laserterapia de baixa intensidade, aplicada sobre feridas cutâneas, é capaz de promover como principais efeitos fisiológicos: resposta anti-inflamatória; neo-angiogênese; proliferação epitelial e de fibroblastos; síntese e disposição de colágeno e contração da ferida.
O presente estudo baseia-se nas atribuições da terapia com laser como uma opção efetiva no tratamento de LPPs, com o propósito de reepitelização do tecido lesado em menor tempo possível. Os estudos dos autores Rocha, et al. (2012) destacam que os efeitos do laser são atribuídos a estímulos de vários sistemas biológicos quando foto estimulados pela radiação, demonstrando ser um recurso eficaz, pois diminui o tempo de reposição tecidual com o aumento da proliferação e atividade celular, modulação e proliferação de fatores de crescimento.
1.2 JUSTIFICATIVA
Pacientes admitidos em UTIs apresentam o perfil de estado potencialmente grave e necessitam de um suporte mais avançado com monitorização por múltiplos parâmetros e vigilância em período continuo, onde uma assistência a nível intensivo seria a única solução para evoluir satisfatoriamente. Diante disto, considera-se que os mesmos apresentem condições fisiológicas desfavoráveis para a homeostasia corpórea e a atuação da equipe multiprofissional é fundamental para otimizar o desenvolvimento do quadro de melhora.
Neste contexto, os cuidados de enfermagem destacam-se como eixo transversal que permeiam no processo assistencial, proporcionando melhores condições ao paciente, tanto na execução de procedimentos quanto em ações voltadas para prevenção de possíveis acometimentos advindos de uma internação prolongada. Corroboram com essas reflexões as autoras Miyazaki; Caliri e Santos (2010), quando destacam que pacientes admitidos em UTIs apresentam uma suscetibilidade maior a complicações, pondo em risco a sua segurança, como infecções hospitalares, erros relacionados ao processo de administração de medicamentos e lesões da integridade da pele dentre outros.
O presente estudo torna-se relevante em razão do elevado índice de LPPs em UTIs, que estão diretamente relacionadas ao comprometimento fisiológico do paciente. Em nossa vivência acadêmica desfrutamos da disciplina intitulada Prática do Cuidado de Enfermagem Hospitalar, na qual tivemos oportunidade de realizar curativos de pequena, média e alta complexidade e observamos o quanto essa prática se faz presente na rotina da enfermagem. Partindo deste ponto de vista, o tema nos despertou explorar uma metodologia que proporcionasse uma melhora considerável nas LPPs, prevenisse a evolução do estágio da lesão e que otimizasse a rotina de trabalho.
A partir destas asserções, destacamos o mérito do uso da tecnologia do laser de baixa intensidade no tratamento de feridas cutâneas, com base nos autores Andrade; Lima e Albuquerque (2010), os quais enfatizam que a laserterapia apresenta efeitos bioestimulantes na ferida, pois as respostas das células à radiação infravermelha ocorrem devido às mudanças físicas e químicas de fotorreceptores que, ao absorverem a luz, assumem estado eletrônico excitado, que desengatilha quatro ações primárias: mudanças do estado de redução e oxidação (estado redox) e aceleração da transferência de elétrons; alterações estruturais e da atividade bioquímica pelo aquecimento transitório dos cromóforos (átomos responsáveis pela coloração de uma molécula); aumento da produção de superóxido; geração de oxigênio molecular, contribuindo para o processo de cicatrização.
Sendo assim, o interesse pelo tema proposto neste estudo parte da consideração de toda a problemática em torno dos pacientes de UTI, principalmente pela vulnerabilidade de adquirirem LPPs, por meio da falta de mobilidade e o quanto estas lesões podem provocar danos irreversíveis a integridade física. Tais afirmações vêm de encontro ao que queremos no sentido de somar com este ponto de vista as autoras ressaltam que.
Dentre os fatores de risco que contribuem para a exposição dos pacientes ao seu desenvolvimento se destacam: déficit de mobilidade ou sensibilidade, fricção e cisalhamento, edema, umidade, idade avançada, doenças sistêmicas, uso de alguns medicamentos como, por exemplo, corticoide, anti-inflamatórios e antibiótico, deficiência nutricional, comprometimento neurológico e distúrbios metabólicos (BAVARESCO; LUCENA, p.3, 2012).
Destaca-se a importância deste estudo a partir do momento que as autoras se propuseram a evidenciar dados que demostrem a qualidade do uso do laser no reparo tecidual em pacientes de UTI acometidos por LPPs e a contribuição do mesmo no sentindo de empreender o desenvolvimento tecnológico na assistência, visto que existem tipos de lesões que precisam de estímulos cicatrizantes, ou seja, tecnologias que proporcionem um auxílio cooperativo nas etapas biológicas de cicatrização. Sem estes estímulos externos, a ferida permanece um tempo maior na fase inflamatória e, consequentemente, exposta a agentes infecciosos e possíveis infecções.
1.3 PROBLEMATIZAÇÃO
No Brasil, os estudos têm avaliado a incidência e prevalência de LPP tanto no ambiente hospitalar quanto nas instituições de longa permanência e nos domicílios, revelando que os números variam de acordo com o cenário e o perfil dos pacientes estudados. Corrobora com estas asserções os autores Oliveira, et al. (2013), onde destacam em seus estudos que, no contexto da terapia intensiva, a ocorrência de LPPs podem apresentar-se com números mais elevados em decorrência da gravidade dos pacientes, de frequentes procedimentos terapêuticos, uso de drogas vasoativas, imobilidade no leito, conexão de dispositivos específicos e longos períodos de internação.
O cuidado específico às LPPs envolve toda a equipe multiprofissional, a fim de que as ações terapêuticas possam ser integradas. Considera-se um fator preocupante às evoluções de estágio/grau das LPPs, possíveis infecções e consequentemente o agravo do quadro clínico do paciente. Pondera-se a importância do aporte de conhecimento científico da equipe multiprofissional, sobretudo a equipe de enfermagem afim de prevenir e tratar a LPP.
Sabe-se que em leitos de UTIs são admitidos pacientes graves que precisam de atenção especializada, monitorização dentre outros itens assistências por um período integral e muitas das vezes mudanças de decúbito não são prioridades. Pode-se inferir o estudo das autoras Pereira e Soares (2012, p. 140), quando afirmam que “efetivamente, a existência de uma úlcera por pressão implica um processo complicado, marcado pela dor, desconforto físico, psicológico e com impacto emocional para o doente e para os seus entes queridos”.
O enfermeiro, nesse contexto, ao negligenciar a técnica de mudança de decúbito e avaliação do paciente, pode se tornar estimulador de possíveis LPPs ou favorecer a evolução negativa destas lesões pela demanda de pacientes a serem cuidados. Vale ressaltar que a jornada de trabalho estipulada pela Resolução da Diretoria Colegiada (RDC) nº 26 de 2012, onde estipula no dimensionamento de pessoal o quantitativo mínimo de 1 enfermeiro para cada 10 leitos, não confere com a realidade atual.
Assim, considera-se relevante investir em propostas terapêuticas e preventivas relacionadas para o enfrentamento desta problemática. Vários fatores interferem no processo de cicatrização e atualmente o mercado dispõe de uma variedade de produtos que podem ser utilizados com sucesso tanto na prevenção quanto no tratamento de LPP.
A incorporação do laser como instrumento terapêutico tem sido acompanhada na área biomédica desde 1960, através de Theodore Maiman. Desde então, o laser de baixa intensidade tem uma série de indicações, podendo ser utilizado isoladamente ou como coadjuvante de outros tratamentos. O tratamento do laser é local e indolor, a duração e o número de sessões vão depender de cada quadro clínico, o laser atua na cicatrização e regeneração de todos os diferentes tecidos do corpo humano.
O tratamento de feridas, por meio de Laser Terapia de Baixa Intensidade (LTBI), ativa efeitos fisiológicos colaborando com o processo de cicatrização, a partir desta perspectiva as autoras Busnardo e Simões (2010) ressaltam em seus estudos que a fotoestimulação, além de proporcionar efeitos anti-inflamatórios e analgésicos, também influência positivamente a função dos macrófagos, ativando a produção de fatores de crescimento que favorecem para o aumento da proliferação celular, melhorando a qualidade da cicatrização.
Nesta perspectiva, a LTBI é efetiva ao acelerar o processo de cicatrização destas lesões?
2. OBJETIVOS
2.1 GERAL
Avaliar a aplicabilidade da Laserterapia de Baixa Intensidade (LTBI) como fator acelerador no processo de cicatrização de LPPs em estágio I e II de um paciente advindo de internação em UTI.
2.2 ESPECÍFICOS
- Realizar LTBI nas lesões;
- Descrever o processo de reparo tecidual em LPPs de paciente crítico tratado com terapêutica convencional de curativo acrescida de LTBI.
3. BASES CONCEITUAIS
3.1 ANATOMIA E FISIOLOGIA DA PELE
O sistema tegumentar desempenha funções relacionadas com sua localização na superfície do corpo. A pele protege contra lesões e também se apresenta receptores para sensações de dor, pressão, tato e temperatura. A autora Ruivo (2014) destaca, em seus estudos, que a pele possui várias funções, tais quais: a de proteção mecânica; microbiológica e fisiológica do nosso organismo; sendo também responsável pela produção de vitamina D.
A pele é considerada o maior órgão do corpo humano e representa cerca de 15% do peso corpóreo, com variações estruturais ao longo de sua extensão. De acordo com os estudos de Câmara (2009), a pele é composta por três camadas interdependentes: a camada externa, epiderme; camada intermediaria, derme; e a camada mais interna, hipoderme ou camada de tecido adiposo, sobre a qual repousam as camadas já citadas, permitindo que a pele se movimente livremente sobre as estruturas mais profundas do corpo.
A epiderme é constituída por epitélio estratificado pavimentoso queratinizado. “As células mais abundantes nesse epitélio são os queratinócitos. A epiderme apresenta ainda três tipos de células: os melanócitos, as células de Langherans e as de merkel” (JUNQUEIRA; CARNEIRO, 2009, p. 360).
Nesta perspectiva, a autora Garbero (2016) elucida, em seus estudos, que a derme é uma camada espessa de tecido conjuntivo que se fixa a epiderme e prossegue, em profundidade, com o tecido subcutâneo rico em lipídios, constituída de duas camadas. A papilar mais delgada, formada de tecido conjuntivo frouxo com grande quantidade de células e um reticulo frouxo de delgadas fibras colágenas (sobretudo colágeno tipo III). A reticular é mais densa, com grossas fibras colágenas (sobretudo colágeno tipo I) dispostas em grandes feixes. Além das fibras colágenas, a derme contém abundantes fibras elásticas que formam um reticulo entre os feixes e o colágeno. As células que se encontram em maior quantidade são os fibroblastos e os macrófagos, mas também há uma boa quantidade de mastócitos.
A hipoderme é formada por um tecido conectivo granuloso denominado panículo adiposo, ricamente servido por vasos sanguíneos e nervos. Leonardi (2008) esclarece que a formação do suprimento sanguíneo da pele é formado por vasos arteriais, suprimindo-a e formando dois plexos: um que situa no limite entre a derme e a hipoderme e outro entre as camadas reticular e papilar. É da camada papilar que partem finos ramos das papilas dérmicas e cada papila tem uma única alça vascular, com um ramo arterial ascendente e um venoso descendente.
3.2 FISIOLOGIA DA CICATRIZAÇÃO DE FERIDAS
O processo de cicatrização tem por objetivo restabelecer a integridade da pele. Os autores Campos; Branco e Groth (2007, p. 51) afirmam que “a cicatrização de feridas consiste em perfeita e coordenada cascata de eventos celulares, moleculares e bioquímicos que interagem para que ocorra a reconstituição tecidual”. Este processo é desencadeado por qualquer dano tecidual, alguns autores classificam a fisiologia da cicatrização em três estágios, sendo eles: inflamatório, proliferativo e remodelação (maturação).
Corrobora com essas reflexões os autores Isaac, et al. (2010), quando esclarece a nível celular as fases do processo de cicatrização, enfatizando que a primeira é caracterizada pela hemostasia, resultante da formação do coágulo de fibrina, e migração de leucócitos fagocitários, os quais removerão as substâncias estranhas e micro-organismos. A segunda envolve, principalmente, a migração e proliferação de três classes celulares: fibroblastos, endotélio e queratinócitos, além da deposição de fibronectina sobre o arcabouço de fibrina, formando o fibronexus; da secreção de colágeno III, em sua maioria, sobre este último e da síntese de outros elementos matriciais, sendo o fibroblasto o maior responsável por estas mudanças estruturais.
Na terceira e última fase, ocorre mudança no padrão de organização do colágeno e de seu tipo principal, ocorrendo substituição de colágeno III por I, aumento no número de ligações cruzadas entre os monômeros desta substância e orientação prevalente nas linhas de estresse da pele, fenômenos que aumentam a resistência da ferida. Todo o processo de cicatrização será controlado por polipeptídios chamados fatores de crescimento, que modificarão a fisiologia de suas células-alvo.
Com relação a classificação quanto ao tipo de cicatrização, pode-se referir os autores Santos, et al. (2005), no sentido de demostrar que nas feridas de cicatrização de primeira intenção não há perda de tecidos e as bordas da pele apresentam-se justapostas, já as feridas de cicatrização por segunda intenção se apresentam com perda considerável de tecidos, as bordas da pele estão distantes uma das outras e a cicatrização é mais lenta quando relacionada com as de primeira intenção. As feridas de cicatrização por terceira intenção são aquelas que são corrigidas cirurgicamente após a formação de tecido de granulação, a fim de que apresente melhores resultados funcionais e estéticos.
3.3 LESÃO CELULAR DE PELE
Todas as formas de lesão tissulares iniciam-se com alterações moleculares nas células, que encontram-se em estado de equilíbrio homeostático, capaz de lidar com as demandas fisiológicas. Estímulos patogênicos e estresse podem levar a célula a situações de adaptação, que resultam em alterações estruturais, mas com preservação da viabilidade celular. “Se esses estímulos forem mais agressivos, ao ponto de ultrapassarem a capacidade de adaptação, o que resultara em uma sequência de eventos que irão culminar a lesão celular” (SILVA, et al., 2011. p. 63).
Biologicamente sabe-se que a neo-angiogênese é o desenvolvimento de novos vasos sanguíneos, ou seja, a formação de uma nova vascularização, este processo é necessário para proporcionar um ambiente ideal para a cicatrização da ferida. Neste contexto, salientamos os estudos de Tazima; Vicente; Moriya (2008, p. 259), onde destacam que “em todas as feridas, o suprimento sanguíneo dos fibroblastos responsáveis pela síntese de colágeno que provem de um intenso crescimento de novos vasos, caracterizando a cicatrização por segunda intenção e o tecido de granulação”. Os novos vasos formam-se a partir dos brotos endoteliais sólidos, que migram no sentido da periferia para o centro da ferida, sobre a malha de fibrina depositada no leito da ferida.
3.4 LESÕES POR PRESSÃO E CLASSIFICAÇÕES
De acordo com os estudos de Wada, et al. (2010), LPPs ocorrem quando a pressão intersticial excede a pressão intracapilar, originando uma deficiência de perfusão capilar, o que impede o transporte de nutrientes ao tecido por fatores intrínsecos e extrínsecos ao paciente. O estudo dos autores Moraes, et al. (2016) esclarecem que o fator fisiopatológico primário no desenvolvimento dessas lesões é a pressão ocasionada pelo peso do corpo por meio da falta de mobilidade, que é a condição que pacientes de UTIs encontram-se, contribuindo consideravelmente para o desenvolvimento desta doença, quando o tecido mole do corpo é comprimido entre uma saliência óssea e uma superfície dura ocasiona uma pressão maior que a pressão capilar, ocorrendo a isquemia no local da compressão. O Protocolo de Enfermagem de Prevenção e Tratamento de Úlceras Por Pressão do Instituto Estadual de Hematologia do Rio de Janeiro (2010) classifica-as em estágios respectivamente: Estágio I. II, II e IV.
No Estágio I, a pele permanece intacta, apresentando hiperemia de uma área localizada. A hiperemia não regride após alívio da pressão, há edema discreto. Neste estágio de LPP, observa-se a cicatrização espontânea se forem realizadas as ações preventivas, tais como mudança de decúbito, posicionamento do paciente etc.
No estágio II, há perda da integridade da epiderme, com comprometimento da derme. Lesão superficial com leito vermelho pálida, sem esfacelo (tecido desvitalizado). Pode ainda apresentar-se como bolha intacta (exsudato seroso), ou aberta rompida.
Estágio III já apresenta comprometimento até o tecido subcutâneo, que fica visível, sem exposição óssea, tendão ou músculo. Pode haver esfacelo, incluindo descolamento da pele e tuneilização (formação de túneis relacionados com a profundidade).
Quando a lesão chega ao estágio IV, há comprometimento com perda total de tecido, com exposição de músculo ou tendão. Pode haver esfacelo ou escara (tecido morto de cor preta com textura seca semelhante a couro). Este tipo de ferida frequentemente inclui descolamentos e tuneilização. Pode afetar músculos e estruturas de suporte como fáscia, tendão ou cápsula articular, levando ao aparecimento de uma osteomielite.
3.5 LESÃO POR PRESSÃO EM UNIDADE DE TERAPIA INTENSIVA
Podemos compreender, com base no Protocolo de Enfermagem de Prevenção e Tratamento de Ulceras por Pressão (2010), que as LPPs acometem principalmente pacientes acamados e com restrição de movimentos, neste contexto considera-se que os pacientes de UTI são vulneráveis a estas lesões, que podem causar danos incalculáveis em termos de dor e sofrimento, além de contribuir para o aumento dos custos com internações e tratamentos. A existência de uma LPP no período de internação desorganiza a fisiologia corpórea em sua química e sua emoção, principalmente pela condição do comprometimento da integridade física, que impõe ao paciente uma nova imagem e cabe à equipe multiprofissional desenvolver um conjunto de estratégias de prevenção e recuperação do tecido lesado.
A partir dessa reflexão, podemos dizer que O Guia Rápido de Ulceras por Pressão, construído por duas enfermeiras, Thuler e Dantas (2013), destacam em seus estudos que as pessoas com sensibilidade diminuída, imobilidade prolongada, ou acamadas com idade avançada são mais suscetíveis para aquisição de LPP, considerando que os locais de maior risco das LPP são as regiões mentoniana, occipital, escapular, cotovelo, sacral, ísquio, trocante, crista ilíaca, joelho, maléolo e calcâneo. As autoras também consideram que, apesar dos avanços científicos e tecnológicos para prevenção e tratamento das LPP, essa complicação ainda representa uma importante causa de morbidade em hospitais, instituições de longa permanência e na assistência domiciliar dos suscetíveis.
A LPP é de difícil tratamento, em geral prolongado e oneroso, o que corrobora a premissa da prevenção. “Portanto, diante de pessoas que apresentem riscos para o desenvolvimento de úlceras por pressão, a equipe multiprofissional tem a responsabilidade de implementar medidas preventivas, no intuito de diminuir o impacto desse agravo” (GOMES, et al., 2011).
3.6 AVALIAÇÃO DA LESÃO POR PRESSÃO
Existem diversas escalas para avaliação de uma LPP, dentre elas a Escala de Braden, que foi desenvolvida com base na fisiopatologia das LPPs, utilizando três determinantes considerados críticos: intensidade; duração e pressão, e tolerância tecidual. Os autores Barbosa, Becaria e Poletti (2014) destacam, em seus estudos de avaliação do risco de formação de LPP, que a escala é composta de seis sub escalas como demostra a figura abaixo. Os escores totais variam de seis a vinte e três, sendo que os mais altos valores indicam um baixo risco de formação de LPP e os baixos escores indicam um alto risco para a ocorrência dessas lesões.
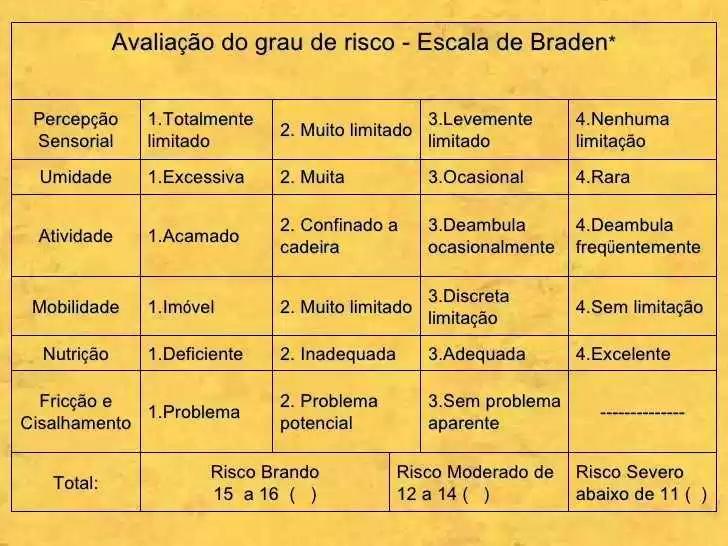
Podemos inferir, com os autores Gomes, et al. (2011), que pacientes submetidos a cuidados intensivos, ou seja, internados em UTIs, apresentam alto risco para desenvolver LPP, devido a limitações ambientais e psicobiológicas, tais como: instabilidade hemodinâmica, restrição de movimentos por período prolongado de tempo e uso de drogas sedativas e analgésicas, as quais diminuem a percepção sensorial e prejudicam a mobilidade. Estes pacientes representam um grupo prioritário para o estudo e identificação da ocorrência dessas LPPs. É importante ressaltar que atualmente as escalas mais conhecidas são a de Norton, Gosnell, Waterlow e Braden. Esta última, de origem estadunidense, criada em 1987, passou por validação e adaptação para a língua portuguesa.
3.7 A UTILIZAÇÃO DO LASER NO TRATAMENTO DE LESÕES DE PELE
Conforme os estudos de Torres e Brito (2007), o termo laser é um acrônimo para Light Amplification by Stimulated Emission of Radiation, que significa amplificação da luz por emissão estimulada da radiação. Embora tenha sido Albert Einstein quem concebeu os princípios da geração deste tipo de luz, somente em 1960 foi produzido o primeiro emissor de laser. A Laserterapia de baixa intensidade entrou no arsenal da medicina moderna como um componente eficiente para auxiliar no tratamento de um grande número de enfermidades.
Desde então, várias pesquisas vêm sendo realizadas com animais e humanos para testar os riscos e benefícios associados a LTBI, mas a maioria das informações obtidas ainda permanecem discordantes. Segundo Kitchen (2003), os primeiros tratamentos de lesões com laser de baixa intensidade em humanos foram realizados durante o final da década de 1960 e início dos anos 1970 por meio do grupo do professor Endre Mester em Budapeste, os resultados deste trabalho indicaram o potencial da irradiação do laser de intensidade relativamente baixa foram utilizadas fontes HeNe e doses de até 4 J/cm², obtendo-se êxito nesses resultados em termos de velocidades mais rápidas de cicatrização e de redução da dor.
Baxter (1998) ressalta que nas décadas seguintes, a laserterapia foi avaliada no tratamento de vários tipos de feridas e lesões por pressão, com resultados positivos, principalmente nos casos mais crônicos e intratáveis. O objetivo nesse tipo de tratamento é acelerar o processo de margilinização, aumentar o fluxo de sangue na área da ferida, assim como estimular a angiogênese. Segundo Kitchen (2003), alguns autores padronizam que a densidade de energia ou irradiação a ser depositada no local a ser tratado deve situar-se entre 1 a 6 J/cm². Estes preconizam os seguintes parâmetros de tratamento: ação antiinflamatória – 1 a 3 J/cm²; ação circulatória – 1a 3 J/cm²; ação antiálgica – 2 a 4 J/cm²; ação regenerativa – 3 a 6 J/cm².
Bagnato (2005) afirma que o princípio básico de funcionamento do laser está nas leis fundamentais da interação da radiação luminosa com a matéria. Assim, o fator que determina em que tipo de matéria e com qual objetivo o laser é utilizado, e a sua intensidade. Autores (Baptista, 2003; Colombo, et al., 2013) destacam que o Laser de Baixa Intensidade (LBI) ou terapêutico, compreende uma potência de até 1Watt (W) ou 0,001 miliWatts (mW), sendo uma radiação (óptica), compõe parte do espectro eletromagnético utilizando uma faixa entre 600nm a 1000nm (nanômetros), ou seja, luz visível (vermelho) e invisível (parte do infravermelho próximo e ultravioleta) (Anexo B).
A Resolução COFEN 358/2009 dispõe sobre a Sistematização da Assistência de Enfermagem e a implementação do processo de Enfermagem em ambientes públicos e privados, em que ocorre o cuidado profissional de enfermagem e dá outras providências. O Conselho Regional de Enfermagem (COFEN), no que tange suas atribuições, libera o uso de LTBI por enfermeiros, desde que esses sejam devidamente capacitados e especializados para o uso do mesmo (Anexo D).
No tratamento de feridas, o enfermeiro atua na avaliação, escolha e determinação da conduta, como fator fundamental para eficácia do tratamento, pois a escolha inadequada acarretará complicações e o retardo do processo cicatricial (Malagutti; Kakihara, 2011). O enfermeiro capacitado e especializado nos procedimentos com laserterapia pode utilizá-lo para cuidados de cicatrização, relaxamento muscular, diminuição de edemas e alívio da dor (COFEN, 2011; COREN, 2014).
Considerando-se o exposto, conclui-se que a realização do procedimento com LTBI poderá ser executada pelo enfermeiro, no contexto de uma abordagem multiprofissional, desde que capacitado em cursos específicos, reconhecidos e em instituições regulamentadas. O uso do LTBI visa a reparação tecidual como terapia adjuvante no tratamento de feridas agudas e crônicas em tecidos moles e ósseos e ainda na prevenção de complicações decorrentes de alterações inflamatórias ou inibição de processos dolorosos agudos e crônicos. Segue em anexo o parecer técnico do COFEN e do COREN (Anexo C).
4. METODOLOGIA
4.1 TIPO DE ESTUDO
Trata-se de um estudo de intervenção terapêutica com abordagem qualitativa, caracterizado como ensaio clínico do tipo estudo de caso, envolvendo um paciente de 68 anos advindo de internação em UTI, apresentando lesões por pressão de grau I e grau II, respectivamente nas regiões do calcâneo direito e sacral acometendo as duas nádegas.
Considera-se um ensaio clínico tipos de pesquisa de natureza controlada que avalia ao longo do tempo seres humanos submetidos a intervenções objetivando desfechos de saúde, sendo a intervenção de natureza medicamentosa, cirúrgica, psíquica, por meio de equipamentos, ou de orientação educativa. “Os ensaios clínicos estão associados com pesquisa médica; a pesquisa de avaliação; com os campos de educação, serviço social e políticas públicas; e os enfermeiros estão desenvolvendo sua própria tradição na pesquisa de intervenção” (POLIT; BECK, p.321, 2011).
A partir de uma abordagem qualitativa, o autor Creswell (2010, p. 43) a define como sendo “um meio para explorar e para entender o significado que os indivíduos ou os grupos atribuem a um problema social ou humano”. Os principais procedimentos qualitativos, segundo Creswell, focam em amostragem intencional, coleta de dados abertos, análise de textos ou de imagens e interpretação pessoal dos achados.
4.2 LOCAL DA PESQUISA
O presente estudo foi iniciado na Fundação Hospital de Clinicas Gaspar Viana (FHCGV) no período de 15 de março a 08 de abril de 2017. Foram realizadas 2 sessões LTBI no âmbito hospitalar, posteriormente o paciente recebeu alta e continuamos com as sessões no âmbito domiciliar.
4.3 PARTICIPANTE DA PESQUISA
Participou do presente estudo um paciente de 68 anos, advindo da UTI do FHCGV, apresentando LPPs de estágio I e II sem sinais de infecção na lesão.
4.4 CRITÉRIOS DE INCLUSÃO
Paciente hospitalizado advindo da UTI, apresentando LPPs de estagio I e II, independentemente do tamanho, localização e quantidade de lesões.
4.5 CRITÉRIOS DE EXCLUSÃO
Pacientes com LPPs infectadas e em estágio III. É sabido que a utilização do laser traz muitos benefícios, porém tem suas contraindicações que precisam ser respeitadas para evitar um agravo secundário. Nesta perspectiva os estudos dos autores Moshkovska e Mayberry (2005) e Bjordal (2005) ressaltam que os critérios de exclusão para o uso do laser se estabelece pela apresentação clínica dos seguintes itens:
Fotossensibilidade ou hipersensibilidade ocasionada pela radiação do laser, podendo gerar um processo alérgico e consequentemente desenvolver um meio de contato para colonização microrganismos; glândula tireoide, pois pode ocorrer alteração hormonal; abdômen gravídico, pois o contato transplacentário pode ocorrer alterações e má formações fetais; LPPs infectadas, pois a LTBI com sua ação fotoestimulante também estimula a proliferação de bactérias quando colonizadas; lesões de origem maligna, visto que o uso do laser estimula a capacidade de ativação de energia intracelular, estimulando a multiplicação das células; lesões próximas de orifícios naturais pelo risco de obstrução, queimaduras e infecção, visto que é um meio onde a microbiota que participa da homeostasia local é constituída por bactérias residentes; LPPs localizadas em torno de material de síntese expostos (placas e parafusos metálicos) pelos riscos de queimaduras.
4.6 COLETA DE DADOS
A coleta de dados foi subdivida em duas etapas, a primeira se concretizou pela realização de LTBI no âmbito hospitalar, e a segunda no âmbito domiciliar. É relevante destacar as relações interpessoais entre paciente e familiares, que foram fundamentais para intermediar o resultado final positivamente.
Os respectivos procedimentos foram realizados: leitura do Termo de Consentimento Livre e Esclarecido (TCLE), que se encontra em Apêndice D; termo de autorização de uso de imagens (Apêndice E), para documentação e exposição de fotografias na pesquisa e explicações relacionadas aos critérios de inclusão e exclusão do estudo, bem como os riscos e benefícios do uso da LTBI no tratamento de LPP; exame clínico da LPP para avaliação, abordado características das lesões, como o tamanho, tipo de tecido, região peri-ulceral, edema, dor e rubor; limpeza da lesão com jatos de soro fisiológico a 0,9%, seguida do processo de secagem utilizando gaze estéril, posteriormente a utilização do laser.
A metodologia da radiação escolhida foi a pontuada, onde a caneta é posicionada perpendicularmente a 1 cm da borda peri-ulceral. Foram realizadas 15 sessões de LTBI em dias alternados no período de 30 dias; foi utilizado Ácidos Graxos Essenciais (AGE) como cobertura tópica, promovendo a hidratação do leito da lesão; houve a realização da oclusão da lesão, utilizando gazes esterilizadas e micropore e/ou esparadrapo. O protocolo eleito para uso foi do autor Kitchen (2003), que associa a técnica de pontuação com a varredura e determina o tratamento da seguinte forma: a irradiação começa a 1 cm das bordas da ferida, fazendo aplicações pontuais, deixando entre 1 cm e 2 cm entre pontos, usando uma dose entre 2 e 4 J/cm² associado a um disparo de não contato (varredura), onde o aplicador é posicionado 1cm do leito da ferida sendo movimentado sobre a área total da lesão durante a irradiação.
Elegemos este protocolo através de vários estudos realizados na área da física e bioquímica do laser, o objetivo desse método é acelerar o processo de marginação, aumentar o fluxo de sangue na área da ferida, estimular a angiogênese aumentando o potencial de cicatrização celular pela energia da radiação.
4.7 INSTRUMENTO DA PESQUISA
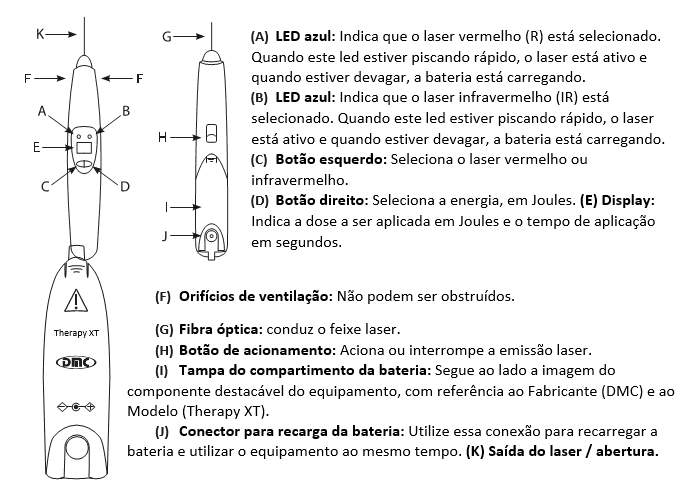
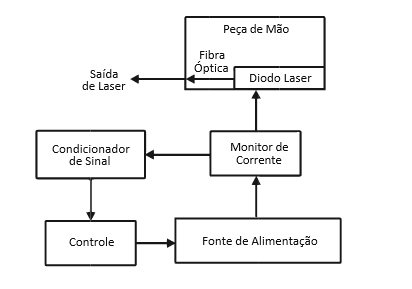
O instrumento utilizado para o presente estudo é o equipamento Therapy Xt, que tem a função de emitir a luz do laser vermelha ou infravermelha de baixa potência (100 mW) para aplicação de laserterapia, estimulando a síntese de colágeno e cicatrização de tecidos moles (epiderme, derme e hipoderme). Com ação analgésica e anti-inflamatória, aumenta a vascularização local, auxiliando a formação do tecido de granulação.

Destaca-se algumas funções que estão relacionadas na escolha do tipo de onda e a potência do Joule utilizados na aplicação local do tecido. O estudo do autor Colls (1986), realizado em Barcelona no Centro de Documentação do Laser, refere a relação entre comprimento da onda e potencial de ação celular, enfatizando que a metodologia utilizada na faixa do infravermelho estimula efeitos fotofísicos e fotoelétricos sobre as membranas celulares. Em decorrência disso, promove a excitação de elétrons, vibração e rotação de moléculas, que se traduzem intracelularmente no incremento da síntese de ATP. É sabido que o comprimento de onda do laser depende do tipo de componente que emite luz conduzida pelo sistema óptico e a maneira de energizá-lo, a luz emitida é sempre monocromática, ou seja, por um elemento especifico. Conforme figura abaixo.
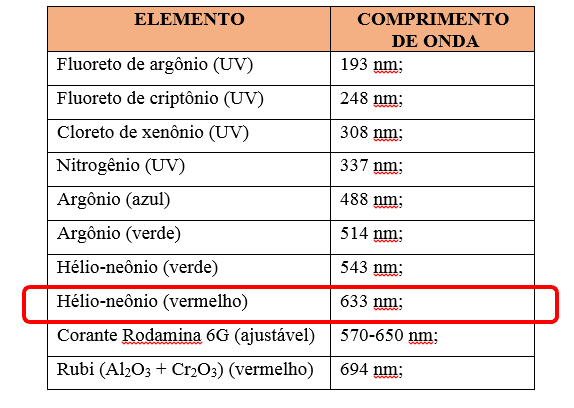
Com base nos estudos das autoras Meirelhes, et al (2014), os lasers que apresentam potência de até 1watt quando utilizados no comprimento na faixa do vermelho como demonstra a figura 4, incluem em seu mecanismo de ação a indução de reações fotoquímicas intermediadas pela ativação direta da síntese de enzimas, seus alvos primários são as mitocôndrias e os lisossomos.

A luz emitida por meio do laser se constitui de ondas que apresentam um comprimento específico, o autor Péroca (1999), em uma publicação intitulada Noções Sobre a Física do Laser, destaca que o comprimento da onda corresponde à distância entre dois máximos e dois mínimos, onde a mesma é medida na direção em que a onda está se movimentando. A frequência é dada pela equação F = C/L, onde F é a frequência, C é a velocidade e L é o comprimento de onda. Ressalta-se que a frequência é a quantidade de ondas que passam por um determinado ponto durante o tempo de um segundo.
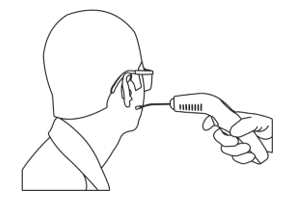
O equipamento utilizado para mediar a LTBI nas LPPs do paciente referido apresenta capacidade de emitir lasers com as respectivas características, entretanto destaca-se que o comprimento de onda utilizado para realizar a LTBI foi de 660 nanômetros. Ilustrado na imagem abaixo.

Joule é a unidade Sistema Internacional (SI) para a energia e Watt é a unidade SI de potência. Estas unidades referem-se a grandezas diferentes e a relação entre estas grandezas é medida por cálculo matemático que pode ser realizado a partir de duas fórmulas. Conforme imagem B.

Foi realizada a aplicação de 2 Joules com a potência de 100 mW no tempo de 20 segundos por pontuação, ou seja, cada pontuação na região peri-ulceral corresponde a essas três constantes: J = 2, P = 100 mW e T = 20 segundos. Além do método de varredura com as mesmas constantes, porém com distribuição de energia diferente.
Os autores Brugnera Júnior e Pinheiro (1998) descrevem que o evento de absorção de energia, por meio da relação laser e célula, ocorre quando uma estrutura atômica estável reage com um fóton, passando a um estado mais energizado. Na utilização da LTBI, essa reação ocorre de maneira deliberada após cada sessão, visto que o estado estável correspondente ao nível mínimo de energia e ao receber mais energia passa ao estado excitado.
4.8 ANÁLISES DOS DADOS
A técnica eleita para ser utilizada no presente estudo foi um tipo de análise digital por meio de um aplicativo intitulado Mobile Wound Analyser (MOWA). Esta ferramenta é pouco utilizada no Brasil e é rotina de avaliação de LPPs nos hospitais da América do Norte e Europa. Trata-se de uma solução de software móvel para a gestão de LPP, sendo um aplicativo para smartphones e tablets, que utiliza classificação de cores para avaliar tipo de tecido; as dimensões das lesões são feitas na forma de medição por planimetria anatômica (altura, comprimento, profundidade e tipo de tecido) com fotografia digital. É relevante destacar que o aplicativo não realiza a leitura de tecido epitelial ou reepitelizado, ou seja, é calculada a área total da lesão e a partir deste parâmetro, é obtido o percentual de cada tipo de tecido presente.
De acordo as guidelines de tratamento de lesões por pressão da European Pressure Ulcer Advisory Panel (EPUAP) e National Pressure Ulcer Advisory Panel (NPUAP), nos métodos de monitorização de feridas deve-se considerar a documentação fotográfica e a utilização de dispositivos eletrônicos para coleta de dados.
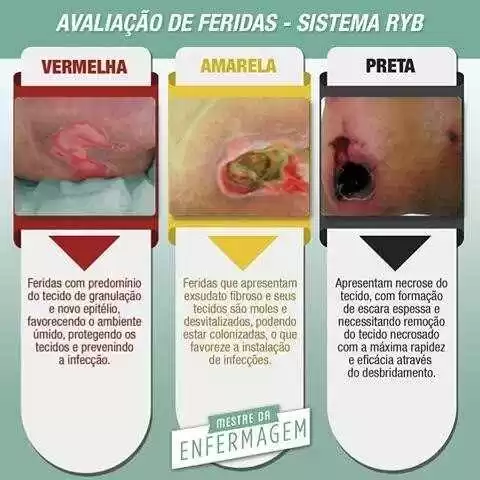
Para a verificação dos padrões de cicatrização das lesões, especialmente no que se refere à diminuição na área da úlcera ao longo do período estipulado, o acompanhamento foi quinzenal, com a avaliação dos tipos de tecidos existentes no leito da ferida, pois estes tecidos são um importante indicador do estágio de cicatrização e um sinal de qualquer complicação presente. Este sistema de cores é um método fácil de observar as características predominantes na lesão, sendo usado a escala de classificação do Sistema Red, Yellow, Black (RYB), onde os tecidos de granulação (vermelho), esfacelo (amarelo) e necrose (preto) foram identificados como mostra a Figura 5.
4.9 ASPECTOS ÉTICOS E LEGAIS DA PESQUISA
O presente estudo seguiu todas as orientações contidas na resolução 466/12 o Conselho Nacional de Ética em Pesquisa (CONEP). A pesquisa foi subjugada ao Comitê de Ética em Pesquisa da Fundação Pública Estadual Hospital de Clínicas Gaspar Vianna (FHCGV). O participante permanecerá em estado de absoluto sigilo e confidencialidade. A pesquisa acata-se o que se refere na Resolução 466/12 do CONEP. Os procedimentos serão realizados mediante assinatura do termo de consentimento livre esclarecido de participação no projeto, e termo de liberação de imagens das LPPs.
Durante a realização de LTBI no âmbito hospitalar, foi utilizado um biombo como isolamento de contato para evitar qualquer tipo de constrangimento por exposição. No acompanhamento domiciliar, os procedimentos foram realizados no quarto do paciente sob a supervisão de sua cuidadora (esposa) segundo o código de éticas em enfermagem e as normas de pesquisa que envolve seres humanos, representados pelas Resoluções 466/12 e 251/97 do CONEP, sem prejuízo aos participantes.
4.10 RISCOS E BENEFÍCIOS
A utilização de LTBI em lesões de nível cutâneo pode levar a danos físicos como a fotossensibilidade, nesta perspectiva o autor Kitchen (2003) enfatiza que o ideal é fazer uma dose de testagem anterior ao tratamento; altas voltagens podem levar a queimaduras por manuseio inadequado do laser. No presente estudo foi realizado uma sessão de teste, com 2 Joules, 1 cm da borda peri-ulceral, intermediada por 2 cm entre uma pontuação e outra. Após 24 horas, procedemos com a etapa de avaliação minuciosa em busca de sinais como irritação de pele, manchas escuras no local da pontuação, em seguida o paciente foi designado apto para dar prosseguimento a LTBI.
Os riscos de contaminação e infecção podem eventualmente existir, pois, a caneta que irradia o laser não é descartável e o paciente apresenta uma LPP no calcâneo direito infectada e não realizamos LTBI nesta lesão. Este risco foi minimizado tendo em vista que todas as recomendações de assepsia e antissepsia foram obedecidas no manuseio do equipamento, e a ordem de troca dos curativos foi obedecida, proporcionando um tratamento terapêutico com segurança e proteção.
A bioatividade do laser promove estímulos na síntese de colágeno e auxilia na cicatrização de tecidos moles (epiderme, derme e hipoderme), com ação analgésica e anti-inflamatória, aumenta a vascularização local auxiliando a formação do tecido de granulação. Podemos compreender, com base nas autoras Busnardo e Simões (2010), que o processo de cicatrização é complexo e compreende alterações vasculares e celulares, proliferação epitelial e de fibroblastos, síntese e disposição de colágeno, produção de elastina e proteoglicanos, e contração da ferida.
4.11 BIOSSEGURANÇA
A biossegurança pode ser definida como um conjunto de medidas que busca minimizar os riscos inerentes a uma determinada atividade. Neste sentido, considera-se real o risco de contaminação durante a realização dos curativos e essa vertente precisa ser respeitada. As técnicas de lavagem das mãos, assepsia e antissepsia, o uso de luvas, soro e gazes estéreis, a ordem de realização do procedimento em cada lesão, descarte de lixo biológico foram fundamentais para a efetividade do tratamento. Para proteção ocular, foram utilizados óculos de proteção durante os procedimentos de LTBI.
5. RESULTADOS E DISCUSSÃO
Os resultados do presente estudo foram discutidos e apresentados de acordo com os objetivos propostos. Primeiro, avaliação clínica da lesão e descrição das LPPs pelo software Mowa e posteriormente discussão.
5.1 LESÃO POR PRESSÃO DO CALCÂNEO
Nesta lesão, foram utilizadas 3 sessões de LTBI em dias alternados. Foi realizada a limpeza com jatos de soro fisiológico 0,9% com auxílio de agulha de calibre 40×12 conectada ao soro, secagem realizada com gaze estéril, em seguida LTBI com 4 aplicações pontuais associadas a varredura. A cobertura de uso tópico eleita foi a de AGE, posteriormente o curativo foi ocluído com gazes e micropore, como demonstrado nas imagens C, D e E.

De acordo com a classificação do Mowa, na 1ª sessão a LPP apresentou as seguintes características: exsuldato ausente; infecção não; hemorragia não; profunda não; necrose 0.0 %; fribrina 65.9%; granulação 34.1 %; área 63.5 cm² (largura: 10.0 cm – altura: 9.4 cm).

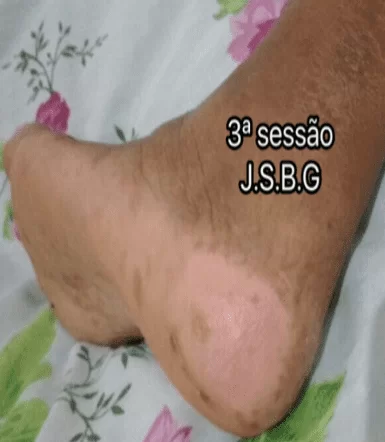
Na segunda sessão, a LLP evolui sem exsuldato, infecção, hemorragia, profundidade e necrose. Apresentou os percentuais de: fribrina: 51.4%; Granulação: 48.6 %; Área: 8.1 cm² (largura: 4.2 cm – altura: 2.8 cm). Evoluindo positivamente com perda do percentual de tecido fibrinoso de 14.5%; aumento do tecido de granulação de 14.5 %; e diminuição da aréa total de 55.4 cm², sendo 5.8 cm² de largura para 6.6 cm² de altura.
Na 3ª sessão, a LPP evolui satisfatoriamente obtendo percentual zerado pelo aplicativo, visto que o mesmo não realiza a leitura de tecido epitelial. Exsuldato: ausente; infecção: não; hemorragia: não; profunda: não; necrose: 0.0 %; fribrina: 0.0 %; granulação: 0.0 %; área: 0.0 cm² (largura: 0.0 cm – altura: 0.0 cm).
5.2 LESÃO POR PRESSÃO NO SACROCOCCÍGEA
Nesta lesão, foram utilizadas 15 sessões de LTBI em dias alternados. Foi realizada a limpeza com jatos de soro fisiológico 0,9% com auxílio de agulha de calibre 40×12 conectada ao soro, realização de desbridamento mecânico com lâmina de bisturi nº 20 quando necessário e secagem com gaze estéril, em seguida LTBI com 12 aplicações pontuais associadas a varredura. A cobertura de uso tópico eleita foi a de AGE, posteriormente o curativo foi ocluído com gazes e micropore, como demonstrado nas imagens F, G e H.
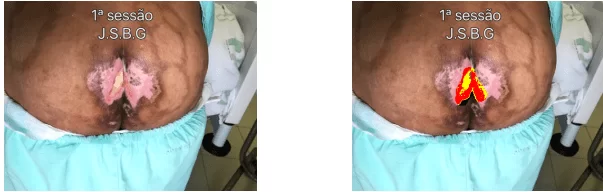
De acordo com a classificação do Mowa, na 1ª sessão a LPP apresentou as seguintes caracteristicas: Exsuldato: ausente; infecção: não; hemorragia: não; profunda: não; necrose: 8.3 %; fribrina: 30.4 %; granulação: 61 %; área: 15.6 cm² (largura: 4.5 cm – altura: 55 cm).

Na 5ª sessão, a LLP evoluiu sem exsuldato; infecção: não; hemorragia; profundidade; apresentando o percentual de necrose: 11.1 %; fribrina: 88.8 %; granulação: 0,5 %; área: 7.4 cm² (largura: 3.8 cm – altura: 3.6 cm). Evoluindo positivamente com dimunuição da aréa total de 8.2 cm², sendo 0,7 cm² de largura para 51.4 cm² de altura.
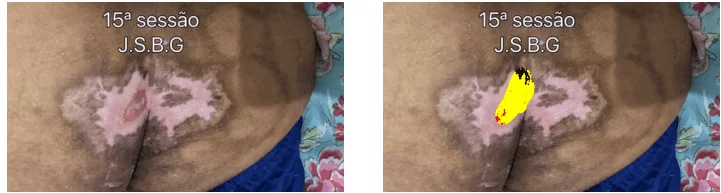
Na 15ª sessão, a LLP evolui sem exsuldato; infecção; hemorragia; profundidade; apresentando percentual de necrose de 8.6 %; fribrina: 8.8 %; granulação: 3.4 %; área: 0,6 cm² (largura: 0,8 cm – altura: 1.2 cm). Evoluindo satisfatoriamente tendo cicatrização total de uma nádegada, apresentando dimunuição da aréa total de 15 cm², sendo 3.8 cm² de largura para 53.8 cm² de altura.
5.3 FATORES QUE INTERFEREM NA CICATRIZAÇÃO E USO LASER
Compreendendo a cascata de mecanismos fisiológicos que se dispõe no processo de cicatrização, as feridas cicatrizam por diferentes mecanismos, a depender de suas condições. A autora Hess (2002) destaca em seu estudo que existem fatores que interferem processo fisiológico que são de origem local e sistêmicos, os fatores locais são caracterizados como a quantidade excessiva de trocas de curativo e uso de coberturas inadequadas; os fatores sistêmicos estão relacionados com as deficiências nutricionais, imunológicas, circulatórias e a idade avançada.
O paciente do presente estudo apresenta três doenças crônicas de base: diabetes tipo II, hipertensão arterial sistêmica (HAS) e Insuficiência Renal Crônica (IRC), que estão relacionadas aos fatores sistêmicos que interferem no processo de cicatrização além do fator idade visto que o mesmo tem 68 anos.
Uma das LPPs do paciente localiza-se na região calcânea, logo a perfusão tecidual local é comprometida não só pela diabetes, mas também pela hipertensão, que é uma patologia relacionada à perda progressiva de elasticidade da parede das artérias. “A HAS, mais popularmente chamada de ‘pressão alta’, está relacionada com a força que o coração faz para impulsionar o sangue para o corpo todo” (LIMA et al., 2012 apud NOBRE et al, 2001, p.10).
Ainda no âmbito das comorbidades, vale ressaltar que a IRC do paciente é um preditor de maus resultados para qualquer patologia cutânea. Segundo Lupi et. al., (2011), a patologia renal de longa data ocasiona dificuldade de manter níveis séricos de proteínas dentro da normalidade, o que gera um atraso do processo de reparação. No caso aqui citado, mesmo com a IRC, foi observado a cicatrização total das lesões, em um tempo considerado favorável, mostrando a eficácia do método.
A idade tem sido relatada em diversos trabalhos como um fator de mau prognóstico, já que existe uma inversão fisiológica do metabolismo. Nos estudos de Medeiros (2006), a autora descreve que o fator idade pode interferir sobre maneira no tratamento de patologias cutâneas por alterações da hidratação, composição do colagens e reposição celular. Infere-se desta forma que a laserterapia poderia ter um êxito precoce se o paciente não tivesse a idade avançada, já que precisou de apenas 15 sessões para cicatrização de uma das nádegas da LPP na região sacrococcígea de estágio II e 3 sessões para cicatrização total da LPP do calcâneo.
5.4 COBERTURAS DE USO TÓPICO
Os curativos envolvem a limpeza da ferida com o uso de técnicas e fluidos que buscam minimizar traumas mecânicos e químicos. Para Fan et al., (2012), o enfermeiro ocupa um papel essencial no cenário de indicações de coberturas e precisa de atualizações contínuas para otimizar o uso das coberturas tópicas nas feridas, visto que, no mercado mundial, são disponibilizados uma gama de produtos que podem ser utilizados nas diferentes etapas de tratamento das feridas.
As coberturas apresentam funções ativas diferenciadas, dentre elas: higienização, desbridamento, diminuição da população bacteriana, controle do exsudato, estímulo à granulação e proteção da reepitelização. No presente estudo, aliado ao tratamento adequado das lesões do paciente e com base em várias pesquisas, foi indicado o uso de AGE.
De acordo com Ferreira, et al. (2012) e Dealey (2007), existem diversos tipos de ácidos graxos, mas se tratando de tratamento de feridas, o ácido linoleico e o ácido linolênico são os mais importantes. Contribuem para o processo de reparação tecidual possuindo propriedades antioxidantes e protegem a membrana celular do ataque dos radicais livres. Além de ser um agente de proteção, proporciona a manutenção da hidratação dos tecidos e ajuda no processo de cicatrização da pele.
Conforme os autores Jorge et al., (2007), papaína é uma enzima proteolítica que possui a propriedade de decompor substâncias proteicas não viáveis. Encontra-se comercializada em diferentes formas como em pó, gel e creme. Tem a ação de desbridar, liquefazer todo o tecido desvitalizado, agindo como bacteriostático e bactericida, desenvolvendo e estimulando a granulação. Alguns cuidados em relação ao manuseio e acondicionamento da papaína são necessários, destacando-se que a solução deve ser usada logo após seu preparo para reduzir os fatores de oxidação, evitar o contato com metais e substâncias compostas por ferro, iodo e oxigênio por serem estes os elementos que inativam o sítio ativo da molécula da papaína, proteger da luz, umidade e calor e evitar o contato prolongado com o ar.
As lesões que foram tratadas na presente pesquisa tinham uma porcentagem muito pequena de tecido necrótico e pela papaína ainda ser uma substância instável em relação a oxidação, a perda de seus efeitos tópicos e seu uso ainda ser pouco difundido no Brasil, optamos por utilizar o AGE partindo do princípio de que o AGE está indicado para tratar qualquer lesão de pele infectada ou não, independente da fase em que se encontre o processo de cicatrização.
Angelis e Tirapegui (2013) discorrem que os AGE fazem parte dos componentes essenciais para a manutenção da integridade da membrana celular e da camada de barreira transepidérimica da pele. No Brasil, a utilização de AGE de cadeia média e triglicerídeos (AGE-TG) foi popularizada em 1994, onde se observou efeitos clínicos, na prevenção e tratamento de lesões por pressão. A maioria dos autores pesquisados mostrou a eficácia da aplicação tópica do AGE em lesões por pressão por sua ação hidratante, mostrando grande resultado na cicatrização. A partir desse panorama, uma vez que esse produto é amplamente utilizado no Brasil, optamos pelo seu uso e atingimos resultados positivos.
5.5 COMPLICAÇÕES DE PELE E O LASER
De acoro com Ribeiro et al. (2010), lasers em baixa intensidade podem produzir efeitos em outras partes do corpo além do local em que é irriado. Uma possivel razão para o efeito sistêmico é que as células no tecido em que são irradiadas produzem substâncias que se espalham e circula nos vasos sanguíneos e no sistema linfático.
Agne (2009) relata que os efeitos dessa radiação sobre os tecidos dependem da absorção de sua energia e da transformação desta em determinados processos biológicos, uma vez que o efeito sobre a estrutura viva depende principalmente da quantidade de energia depositada e do tempo de absorção. Já para Virgini e Magalhães (2008), a utilização do laser em diferentes comprimentos de onda é capaz de acelerar a formação da epiderme, aumentar a espessura da camada epitelial, promover neovascularização e reorganização de fibras colágenas.
Quando o profissional sem capacitação realiza este tipo de tratamento, a chance de sucesso sempre existe, mas o risco de complicações que, até então, é muito baixo, passa a ser altíssimo. O mais comum é o tratamento não dar certo, levando à insatisfação do paciente, porém pode ocorrer complicações leves e graves como: vermelhidão; ardência; inchaço que, com tratamento adequado, são revertidos em pouco tempo. As complicações mais graves são as queimaduras e podem evoluir para alterações na pigmentação da pele, podendo ser reversíveis ou não, ou até mesmo deixar cicatrizes.
No presente estudo, foi observado que a LTBI foi efetiva para intermediar positivamente o processo de cicatrização e as complicações citadas pelos autores, pois foram tomados os cuidados adequados descritos na literatura e as LPPs evoluíram satisfatoriamente.
5.6 TIPOS DE CURATIVOS E O LASER
No presente estudo, foi utilizada a tecnologia do laser com AGE, enfatizamos que custo do o equipamento é relativamente elevado, aproximadamente R$ 4.000, porém é relevante destacar que o mesmo é de uso portátil, com bateria e carregador além da possibilidade de utilidade em outros pacientes, apresentando um custo benefício maior. Silveira et al. (2016) utilizou a tecnologia de curativos a vácuo em pacientes que apresentavam lesões graves de extremidade e obtiveram resultados positivos.
Sabe-se que o uso da membrana celulose na ferida pode ser potencializado quando associado ao extrato de própolis durante sua produção, isso ocorre devido características bactericidas desse componente natural. A autora Sanchez (2012, p. 72) utilizou curativos de celulose bacteriana (CB) associados ou não à laserterapia e enfatiza que “as membranas de CB pura com própolis são materiais promissores no tratamento de úlceras crônicas de difícil cicatrização. Ainda para um melhor resultado, sugere-se a associação do LBI às membranas de CB”.
5.7 LASER QUANTO PROVEDOR DE CICATRIZAÇÃO
A terapia com laser promove efeitos estimulantes para proliferação celular, neste sentindo, Felice et al. (2009) descreve que esta ação fotoestimulante torna-se aceleradora no processo mitótico na microbiota da pele, incluindo microrganismos infecciosos presentes. Estes, quando fotoestimulados, multiplicam-se muito rapidamente por excitação celular, entretanto nos estudos dos autores Benvindo et al. (2007) concluíram, a partir de uma pesquisa in vitro, que a terapia a laser e a fotodinâmica de baixa potência (InGaP, 670 nm) não produziram efeitos bactericidas e/ou bacteriostáticos, tampouco tendo havido efeito bioestimulante sobre as bactérias.
O equipamento utilizado pelos autores foi o laser InGaP da marca Bioset®, modelo Physiolux Dual, com os seguintes parâmetros: saída de 30 mW, comprimento de onda 670 nm, feixe de luz único de cor vermelha, emissão contínua e direta com doses relativamente baixas de densidade de energia, e em uma única sessão, este tipo de método de irradiação por zona em uma aplicação pode gerar perdas de energia.
No presente estudo, o equipamento fornecido foi o Therapy Xt®, a metodologia de aplicação foi de 2 J com a potência útil do emissor de 100 mW, no tempo de 20 segundos por pontuação no comprimento de onda de 660 manômetros. A potência de saída é 70 mW maior quando comparado há utilizada nas bactérias; o comprimento da onda é 10 manômetros menores, ou seja, o comprimento da onda é menor e foram utilizadas mais de uma pontuação em relação ao estudo antes referido. A partir desta constante de diferença apresentada entre o equipamento e método, entende-se que o potencial de energia do equipamento Therapy Xt® é maior e por esta vertente houve a necessidade de utilizar a LTBI apenas em LPPs não infectadas.
Na comparação entre tratamento de lesões cutâneas com utilização de meios físicos, Yamada et, al. (2009) realizou um trabalho aplicando laserterapia versus estimulação elétrica de alta voltagem, com alguma vantagem para essa última, porém por não ter um número expressivo não podemos concluir que o resultado possa guiar novos protocolos.
Outras atribuições para o uso da laserterapia estão em corrente estudo, tais quais pós-operatório de abdominoplastia, Santos (2013) tratamento de queimaduras, Andrade et, al., (2010) em mal perfurante plantar em diabéticos Alves et, al., (2013). Desta forma abre-se um leque de possibilidades com a tendência do uso corriqueiro do método, caso venha sendo observado a positividade nos prognósticos dos pacientes que utilizarem a tecnologia do laser, como o do caso aqui discutido.
O autor Silva et al. (2009) utilizou o laser na síndrome do túnel do carpo e descreve que obteve resultados melhores do que a técnica cirúrgica convencional, pois os cromóforos de maior absorção é a mitocôndria, que é numerosa no corpo celular, nos dendritos, nas terminações sinápticas motoras e em menor número nos axônios. Já os autores Ribeiro et al. (2016) utilizaram a LTBI em lesões musculoesqueléticas, destacando ser apta para regular a liberação de algumas citocinas responsáveis pela proliferação de fibroblasto e síntese de colágeno, tais como Fator de Crescimento Fibroblástico beta (FGF-b) e Fator de Crescimento Transformador (TGF).
Recentemente, Mejia et al. (2015) relataram que a laserterapia de baixa intensidade modula a produção de colágeno em pacientes com pé diabético e que a biomodulação está relacionada a vários mecanismos, dentre eles a proliferação de fibroblasto mostrado por Maiya et al., em (2010), através de estudos histopatológicos. Ao analisar bancos de dados científicos, decidimos utilizar a LTBI em lesões por pressão grau I e II, obtendo resultados de cicatrização satisfatórios.
CONSIDERAÇÕES FINAIS
Diante do exposto, concluiu-se que houve uma melhora significante no processo de cicatrização das LPPs tratadas com aplicação de LTBI adjuvante, mostrando ser uma terapia efetiva, como fator acelerador na cicatrização das LPPs de um paciente advindo de internação em UTI. Demonstrada pelo resultado da cicatrização das feridas nas regiões do calcâneo e sacrococcígea, evoluindo com reepitelização total da LPP do calcâneo em 3 sessões de LTBI, na região sacrococcígea a LPP evoluiu positivamente apresentando diminuição da área total em relação a 1ª sessão de 15 cm², sendo 3.7 cm de largura para 53,8 cm de altura.
Considerando que a lesão celular desconfigura a homeostasia corpórea, e que o paciente apresenta 4 fatores sistêmicos os quais retardam a cascata de eventos fisiológicos que ocorre sistematicamente na cicatrização respectivamente: hipertensão; diabetes; insuficiência renal crônica e 68 anos, e as lesões evoluíram satisfatoriamente mesmo com estes fatores a LTBI é uma terapia que precisa ser considerada no contexto dos curativos.
Assim, aventa-se a possibilidade da utilização da LTBI em protocolos de tratamento de LPP, pois, esta intervenção acelerou a proliferação tecidual e aumentou a vascularização local, com a formação de tecido de granulação mais organizado, favorecendo uma rápida cicatrização da lesão. O estudo de caso se mostrou um método importante para embasar o delineamento de estudos clínicos futuros, com uma amostra maior e randomizada capaz de produzir maior grau de evidência dos benefícios dessa terapêutica, uma vez que essa investigação possui como limitação a de ser de um único paciente.
Também se conclui que os acontecimentos tecnológicos dos últimos tempos, a exemplo os tratamentos com laser, ocupam lugar de destaque. A medicina e mais recentemente a estética tem sido um dos grandes beneficiários. Neste sentido, o uso do laser como fator acelerador no processo de cicatrização torna-se importante, especialmente pela relevância do aprimoramento científico e desenvolvimento tecnológico na área da saúde, com a finalidade de contribuir para a eficiência da assistência nas fases de cicatrização tecidual e engajar possibilidade facilitadoras desta pratica.
REFERÊNCIAS
AGOSTINI, T.; SILVA.D. Ácido Hialurônico: princípio ativo de produtos cosméticos. 2014. Disponível em:<http://siaibib01.univali.br/pdf/Tatiane%20Agostini.pdf> Acesso em: 17, Mar de 2016.
ANDRADE,F. S. S.D.; CLARK, R. M. O.; FERREIRA,M. L. Efeitos da Laserterapia de Baixa Potencia na Cicatrização de Feridas Cutâneas. Rev. Col. Bras.2012. Disponível em: < http://www.scielo.br/pdf/rcbc/v41n2/pt_0100-6991-rcbc-41-02-00129.pdf>, Acesso em: 16, Mar, de 2016.
ANDRADE, A.G de; LIMA, C.F de; ALBUQUERQUE, A. K.B de. Efeitos do laser terapêutico no processo de cicatrização das queimaduras: uma revisão bibliográfica. Rev. Bras. Queimaduras. 2010. Disponível em:<http://www.sbqueimaduras.com.br/revista/marco-2010/05efeitosdolaser.pdf> Acesso em: 05, Jun de 2017.
ASSIS, G.M; Auristela Duarte de Lima MOSER, A.D. de L. Laserterapia em úlceras por pressão: limitações para avaliação de resposta em pessoas com lesão medular. Texto Contexto Enferm, Florianópolis, 2013. Disponível em: < http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-07072013000300035 >Acesso em: 05/06/2017> Acesso em: 05 de Jun 2017.
BAGNATO,V.S. O magnifico laser. Instituto de Física São Carlos. São Paulo. 2005.
BARBOSA,T.P; BECCARIA,L.M; POLETTI,N. A. A. Avaliação do risco de úlcera por pressão em UTI e assistência preventiva de enfermagem. Rev. de Enf. UERJ. p. 350. maio/ jun. 2014.
BAPTISTA, I. M. C. Analise do efeito do laser de baixa potência na prevenção de Deiscência Incisional em cirurgia cardíaca. 2003. 127 f. Dissertação (Mestrado em Engenharia Biomédica) – Universidade do Vale do Paraíba, São José dos Campos, 2003.
BENVINDO, R. G; BRAUN, G; de CARVALHO, A. R; BERTOLINI, G. R. F. Efeitos da Terapia Fotodinâmica e de Uma Única Aplicação de Laser de Baixa Potência em Bactérias In Vitro. Rev. Fisioterapia e Pesquisa. 2008.
BUSNARDO, V.L;BIONDO-SIMÕES,M.L.P. Os efeitos do laser hélio-neônio de baixa intensidade na cicatrização de lesões cutâneas induzidas em ratos. Rev. Bras. Fisioter. São Carlos, v. 14, n. 1, p. 45-51, jan./fev. 2010.
BJORDAL, J. M; LOPES,M.R.A, JOENSEN,J;COUPPE.C; LJUNGGREN,A.E; STERGIOULAS.A. A systematic review with procedural assessments and meta-analysis of low-level laser therapy in lateral elbow tendinopathy (tennis elbow). BMC Musculoskelet Disord. 2008.
CAMPOS, A. C. L;BORGES-BRANCO,A;GROTH,A.K. Cicatrização de Feridas. ABCD Arq Bras Cir Dig. Artigo de revisão 2007. Disponível em: <http://www.scielo.br/pdf/abcd/v20n1/10.pdf>. Acesso em: 01 Set. 2016.
CÂMARA,V. L. Anatomia e Fisiologia da Pele. São Paulo – SP, 2009. Disponível em:<http://www.medicinanet.com.br/conteudos/revisoes/2054/anatomia_e_fisiologia_da_pele.htm> Acesso em: 17, Mar de 2016.
COFEN – Parecer COREN-SP 009 /2014 – CT Ementa: Utilização do Laser de Baixa Intensidade (LBI) pelo enfermeiro. Disponível em: < file:///C:/Users/14220208/Downloads/coren%20LTBI%20por%20enfermeiros.pdf> Acesso em: 05, Dez de 2016.
COFEN – Parecer CTGAE nº 001/2016 PAD nº 608/2015 COORDENAÇÃO GERAL DAS CÂMARAS TÉCNICAS CÂMARA TÉCNICA DE GESTÃO E ASSISTÊNCIA EM ENFERMAGEM – CTGAE Disponível em: <file:///C:/Users/14220208/Downloads/Compet%C3%AAncia%20do%20enfermeiro%2 0para%20o%20tratamento%20de%20feridas.pdf> Acesso em: 05, Dez de 2016.
COFEN – Parecer COREN/GO Nº 026/CTAP/2016 ASSUNTO: UTILIZAÇÃO DE LASER NO TRATAMENTO DE FERIDAS POR PROFISSIONAL ENFERMEIRO. Disponível em: <file:///C:/Users/14220208/Downloads/Parecer-n%C2%BA026.2016-Utiliza%C3%A7%C3%A3o-laser-no-tratamento-de-feridas-pro-profissional-Enfermeiro.pdf> Acesso em: 05, Dez de 2016.
COLLS, J. La terapia laser, hoy. Centro Documentación Laser, Barcelona, p. 30-70, 1986.
CUNHA, D.Q da. Desenvolvimento de um aplicativo para laserterapia em ferida. 2016. Disponível em: < http://www.univas.edu.br/mpcas/docs/dissertacoes/27.pdf >Acesso em: 03, de Jun 2017
CRESWELL,J.W.W. Projeto de pesquisa: métodos qualitativo, quantitativo e misto. 2. ed. Porto Alegre: Bookman, 2010.
DUCCI,A.J;ZANEI,S.S.V;WHITAKER,I.Y. Carga de Trabalho de Enfermagem para Quantificar Proporção Profissional de Enfermagem/Paciente em UTI Cardiológica. Rev.da Esc.de Enf. da USP. vol. 42, núm. 4, Dez, 2008. Universidade de São Paulo São Paulo, Brasil. Disponível em: <file:///H:/TCC/REFERENCIAS/2%20DUCI,%20ZANEI,%20JORGE%20UTI.pdf>. Acesso em: 31 Agos. 2016.
FAN, K; TANG, J; ESCANDON, J; KIRSNER, R.S. Sistematização de curativos para o tratamento clínico das feridas. Rev Bras Cir Plást. 2012.
FELIPPE,L. A.;PINEIRO,A.R. Utilização do Laser de Baixa Potencia na Cicatrização de Feridas. 2009. Disponível em: <http://www.unigran.br/interbio/paginas/ed_anteriores/vol3_num2/arquivos/artigo6.pdf> Acesso em: 16, Mar, de 2016.
FRANCO, D.;GONÇALVES,L.F. Feridas Cutâneas: a escolha do curativo adequado. Rev. Col. Bras. Cir. 2009. Disponível em: <http://www.scielo.br/pdf/rcbc/v35n3/a13v35n3.pdf> Acesso em: 17, Mar de 2016.
GARBERO, M.F. A Pele. Juiz de Fora / MG. Disponível em: < http://dramariadefatimagarbero.site.med.br/index.asp?PageName=Artigos>. Acesso em: 01 Set. 2016.
GOMES, F.S.L;BASTOS,M.A.R;MATOZINHOS,F.P;TEMPONI,H.R;MELÉNDEZ,G.V. Avaliação de risco para úlcera por pressão em pacientes críticos. Rev. esc. enferm. USP vol.45 no.2. São Paulo. 2011.
Hemorio. Instituto Estadual de Hematologia. Protocolo de Enfermagem Prevenção e Tratamento de Úlcera por Pressão. Rio de Janeiro 2010.
HESS, C.T. Tratamento de Feridas e Úlceras tradução [ da 4. ed. original] de Maria Angélica Borges dos Santos; revisão técnica de Sônia Regina de Souza – Rio de Janeiro: Reichmann & Affonso Ed., 2002.
ISAAC,C;LADEIRAP.R.S;REGO,F.M.P;ALDUNATE,J. C.B;FERREIRA,M.C. Processo de Cura das Feridas: Cicatrização Fisiológica. Rev. Med. São Paulo. 2010. Nº p. 125, pp. 125-31. Disponível em: <http://www.revistas.usp.br/revistadc/article/viewFile/46294/49950>. Acesso em: 01 Set. 2016.
JUNQUEIRA,L. C. U. ;CARNEIRO,J. Histologia Básica. 11ª Ed. Rio de Janeiro: Guanabara Koogan, 2009.
KITCHEN,S. Laserterapia de baixa intensidade Eletroterapia: prática baseada em evidências. 11. Ed. São Paulo. Manole, p. 171-179. 2003.
LEONARDI, R. L. Cosmetologia Aplicada. São Paulo: Editora Santa Isabel, 2008.
MANDELBAUM, S. H.;DI SANTIN,E.P.;MANDELBAUM,M.H.S. Cicatrização: Conceitos Atuais e Recursos Auxiliares. Rev. An bras Dermatol. Rio de Janeiro,2003. Disponível em: <http://www.scielo.br/pdf/abd/v78n4/16897.pdf>, acesso em: 15, Marc, de 2016.
LUPI, O; REZENDE, L; ZANGRANDO, M; SESSIM, M; SILVEIRA, C.B; SEPULCRI, M.S.A; DUARTE, D.J; CARDIM, P; FERNANDES, M.M; SANTOS, O. R. Manifestações cutâneas na doença renal terminal. Rev. Anais Brasileiros de Dermatologia 2011. Disponível em: < http://www.scielo.br/pdf/abd/v86n2/v86n2a15.pdf> Acesso em: 04, de Jun 2017.
MEDEIROS, A. B. F. Úlcera por pressão em idosos hospitalizados: Análise da prevalência e fatores de risco.2006. Fortaleza Disponível em: < http://srvweb.uece.br/cmacclis/dmdocuments/adriana_bessa_fernandes_medeiro.pdf > Acesso em: 07, de Jun 2017.
MEDEIROS,A. B. F;LOPES,C. H. A.F;JORGE,M. S. B. Análise da prevenção e tratamento das úlceras por pressão propostos por enfermeiros. Rev. esc. enferm. USP, São Paulo, v. 43, n. 1, p. 223-228, Mar. 2009. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S008062342009000100029&lng=en&nrm=iso>. Acesso em: 31 Agos. 2016.
MEJIA, D. P. M; COSTA, V.C da. Laserterapia e ultrassom no tratamento pós-operatório da cirurgia plástica de abdominoplastia: Revisão de literatura. 2015. Disponível em: < http://_Laserterapia_e_ultrassom_no_tratamento_pYs-operatYrio_da_cirurgia_plYstica_de_abdominoplastia_RevisYo_de_literatura.> Acesso em: 05, de Jun 2017.
MEIRELES, G. C.C; da SILVA, C. A; MARQUES, A. M. C; PINHEIRO, A. L. B. A Efetividade da Fototerapia Laser no Reparo Tecidual em Portadores de Desordem Funcional Sistêmica. C&D-Revista Eletronica da Fainor, Vitoria da Conquista, v.7, n.2, p.71-84, jul./dez. 2014. Disponível em: <http://srv02.fainor.com.br/revista/index.php/memorias/article/viewFile/321/194>.Acesso em: 06, de Jun 2017.
MIYAZAKI,M.Y;CALIRI,M.H.L; SANTOS,C.B dos. Knowledge on Pressure Ulcer Prevention Among Nursing Professionals. Rev. Latino-Am. Enf [online]. 2010, vol.18, n.6, pp.1203-1211. ISSN 1518-8345. Disponível em: < http://www.scielo.br/pdf/rlae/v18n6/22.pdf>. Acesso em: 01 Set. 2016.
MORAES, J.T;BORGES,E.L;LISBOA,C.R;CORDEIRO,D.C.O;ROSA,E.G;ROCHA,N.A. Conceito e classificação de lesão por pressão: atualização do national Pressure ulcer advisory panel. Rev. de Enf do Centro Oeste Mineiro .v.6i2, p. 2293. maio/ ago. 2016.
MOSHKOVSKA. T; MAYBERRY. J. It is time to test low level laser therapy in Great Britain. Postgrad Med J. 2005
OLIVEIRA, S. H. S;CAMINHADA,R.T;SILVA,M.L.N; DINIZ, E.R. Úlcera Por Pressão Em Unidade De Terapia Intensiva: análise da incidência e das lesões instaladas. 2013. Disponível em: <http://www.abeneventos.com.br/anais_senpe/17senpe/pdf/0684co.pdf> Acesso em: 10, Abr de 2016.
OLIVEIRA, C. A. G. da S. Associação da laserterapia com papaína na cicatrização de úlceras diabéticas em membros inferiores. 2007. Disponível em < http://biblioteca.univap.br/dados/000002/00000241.pdf > Acesso em: 04 de Jun 2017
PEREIRA,S.M;SOARES,H.M. Úlceras Por pressão: percepção dos familiares acerca do impacto emocional e custos intangíveis. Rev de Enf, Série – n.° 7 – Jul. 2012, pp.139-148. Disponível em: <http://www.scielo.mec.pt/pdf/ref/vserIIIn7/serIIIn7a15.pdf>. Acesso em: 01 Set. 2016.
PEROCA, J. D. Noções Sobre a Física do Laser. Disponível em:< http://143.107.153.201/restauradora/laser/fisica.html>. Acesso em: 06, de Jun 2017.
PEREIRA, P. R ; PAULA, J.B de ; CIELINSKI. J ; PILONETTO.M ; BAHTENE, L.C.V. Efeitos do laser de baixa intensidade em cultura bacteriana in vitro e ferida infectada in vivo. Rev. Col. Bras. Cir. 2014. Disponível em< http://www.scielo.br/pdf/rcbc/v41n1/pt_0100-6991-rcbc-41-01-00049.pdf > Acesso em: 06, de Jun 2017.
POLIT, D.F;BECK.C.T. Fundamentos de Pesquisa em Enfermagem: Avaliação de evidencias para a prática da enfermagem. Porto Alegre: Artmed, 2011.
RAMIRES, R.C; MEJIA, D. P. M. Os efeitos do laser no tratamento de úlcera de decúbito – Revisão Bibliográfica. 2011. Disponível em: < http://www.unifafibe.com.br/revistasonline/arquivos/revistafafibeonline/sumario/21/21112012211553.pdf> Acesso: 07, de Jun 2017.
ROCHA, C. L. J.V; ROCHA JUNHIOR, M; AARESTRUP,B.J.V;AARESTRUP,F. M. Inibição da expressão de Ciclooxigenase 2 em Feridas Cutâneas de Camundongos NOD Submetidos à Terapia a Laser de Baixa Intensidade. Vasc Bras 2012.
SANTOS, J.B dos;PORTO,S.G;SUZUKI,L.M;SOSTIZZO,L.R.Z;ANTONIAZZI,J.L; ECHER, I. C. Avaliação e Tratamento de Feridas: Orientações aos Profissionais de Saúde. Hospital das Clinicas de Porto Alegre. 2011.
SANCHEZ, F. Avaliação do processor de reparação tecidual em úlceras crônicas utilizando curativos de celulose bacteriana associados ou não à laserterapia. 2012 Disponível em:< https://www.passeidireto.com/arquivo/5880596/avaliacao-do-processo-de-reparacao-tecidual-em-ulcera-cronicas-utilizando-curati> Acesso em: 09, de Jun 2017.
SILVA, L. A.;LOPES,T. F.; FELIPPE,L. A.;PINEIRO,A.R. Utilização do Laser de Baixa Potencia na Cicatrização de Feridas. 2009. Disponível em: <http://www.unigran.br/interbio/paginas/ed_anteriores/vol3_num2/arquivos/artigo6.pdf> Acesso em: 16, Mar, de 2016.
SILVA, P.D;BARBOSA,M.H;ARAÚJO,D.F,OLIVEIRA,L.P,MELO,A.F. Úlcera por Pressão: Avaliação de fatores de risco em pacientes internados em um hospital universitário.
Rev. Eletr Enferm. [Internet]. 2011.
SILAVA,R.C.L.;FIGEREDO,N.M.A.;MEIRELES,I.B.;COSTA,M.M.;SILVA,C.R.L. Feridas: fundamentos e atualizações em enfermagem. São Caetano do Sul. SP: Yendis Editora, 2011.
SILVEIRA, D.A; FILHO, W.V.N.F; GUIMARÃES, J.S; CASTRO, D.A; FERRACINI, A.M. Aplicação da terapia por pressão negativa no tratamento de feridas infectadas. Estudo de casos. Rev. bras. ortop. vol.51 no.6 São Paulo Nov./Dec. 2016
SIMÃO, C. M. F. Úlcera por pressão em unidade de terapia intensiva e conformidade das ações de enfermagem. Ribeirão Preto. 2010.
TAZIMA, M. F. G. S.;VICENTE,Y. A. M. V. A.;MORIYA,T. Biologia da Ferida e Cicatrização. 2008.
THULER, S. R.; DANTAS,S. R. P. E. Ulceras por Pressão Prevenção e Tratamento: Guia Rápido. Disponível em: <http://www.coloplast.com.br/Global/Brasil/Wound/CPWSC_Guia_PU_A5_d7.pdf> Acesso em: 10, de Abr 2016.
WADA, A. P; NETO, N. T; FERREIRA,M.C. Úlceras por pressão. Rev de São Paulo . p. 172. jul. 2010.
YAMADA, E.F; RODRIGUES, P.L; PEREIRA, T.F; .Relato de caso: Comparação entre laserterapia e estimulação elétrica de alta voltagem em úlcera de superfície.2009 Disponívelem:<http://www.inicepg.univap.br/cd/INIC_2009/anais/arquivos/RE_0802_0625_01.pdf >Acesso em: 06,de Jun 2017
ESCLARECIMENTOS DA PESQUISA
A pesquisa tem como objetivo central investigar os efeitos cicatrizantes, por meio da aplicação do laser como recurso terapêutico complementar em Lesões Por Pressão (LPP) de Grau I (GI) e Grau II (GII), em uma unidade de terapia intensiva. O estudo será realizado no período de Janeiro a Março de 2017, terá coleta de dados através da realização da Laserterapia e o acompanhamento da LPP, os dados obtidos serão analisados e organizados, em forma de trabalho cientifico.
Após a assinatura deste termo, os participantes autorizaram sua participação no estudo e não terão suas identidades reveladas. É importante salientar que, esta pesquisa não terá custos para os mesmos, não dará direito a remuneração em dinheiro e não trará prejuízos secundários a saúde dos indivíduos. Caso os incluídos julguem a pesquisa constrangedora, ou por qualquer motivo sintam-se prejudicados por sua participação neste estudo, podem decidir por desistir de participar do estudo, recusando-se a assinar este documento, podendo solicitar sua exclusão da pesquisa, ainda que tenha assinado anteriormente, sem qualquer tipo de represaria, coação ou retaliação.
Os riscos a integridade física, moral ou psicológica dos participantes do estudo podem eventualmente existir, pois os sujeitos poderão eventualmente ser vítimas de iatrogenias, este risco será minimizado haja vista que os procedimentos serão realizados por um profissional capacitado para exercer tal função, os pacientes serão monitorados por uma esquipe multiprofissional e a realizações dos procedimentos serão feitas com a utilização de materiais adequados e em nenhum momento os dados serão utilizados para os fins que não sejam de natureza científica.
ANEXOS
ANEXO A: MANUAL DO EQUIPAMENTO
O Therapy XT é um equipamento fabricado com a mais alta tecnologia, obedecendo às mais recentes normas de fabricação nacionais exigidas pela ANVISA – Agência Nacional de Vigilância Sanitária.
O Therapy XT foi desenvolvido para ser utilizado por profissionais das áreas médica, odontológica e de fisioterapia. O profissional deve estar qualificado para a aplicação das técnicas relacionadas ao produto. A utilização inadequada poderá acarretar danos irreversíveis.
FUNÇÃO DO EQUIPAMENTO
O Therapy XT emite luz laser vermelha e infravermelha para as finalidades anti-inflamatórias, cicatrizantes e analgésicas.
FUNCIONAMENTO DO EQUIPAMENTO
Por meio de um pequeno display e três teclas o operador visualiza e executa todas as configurações e funções do equipamento.
INDICAÇÕES
O Therapy XT apresenta as seguintes indicações nas respectivas áreas:
ODONTOLOGIA
- Reparação de Tecido Mole (Laser Vermelho): aftas e úlceras traumáticas, doenças sistêmicas com manifestação bucal, líquen plano, lúpus eritematoso, pênfigo vulgar, gengivite hiperplástica (diabética), queilite angular, gengivites, pós-operatório, disfunção da ATM.
- Reparação de Tecido Ósseo (Laser Infravermelho): ortodontia, implantologia, periodontia, exodontia, traumatologia, bioestimulação óssea.
- Reparação de Tecido Dental (Laser Vermelho e Infravermelho): hipersensibilidade pós-preparo cavitário, hipersensibilidade pós-raspagem, amelogênese imperfeita, hipersensibilidade dentinária. • Reparação Nervosa (Laser Infravermelho): nevralgias, parestesias, paralisias, síndrome de dor.
- Outras Aplicações (Laser Vermelho e Infravermelho): alveolite, edema, xerostomia, pericoronarite, anestesia, glossite migratória benigna, herpes simples, herpes zoster.
MEDICINA EM GERAL
- Feridas Crônicas (Laser Vermelho): úlceras de membro inferior, úlceras venosas, úlceras arteriais, úlceras diabéticas, úlceras cutâneas de diferentes etiologias, úlceras estase venosa, feridas de pele.
- Feridas Crônicas (Laser Infravermelho e Vermelho): úlceras de decúbito.
- Fraturas (Laser Vermelho): fratura do fêmur, fratura cerrada do terço médio.
- Regeneração (Laser Vermelho): regeneração da cartilagem e osso, aumento de glóbulos brancos e leucócitos.
- Inflamação (Laser Vermelho): inflamação pulmonar.
- Inflamação (Laser Vermelho e Infravermelho): inflamação aguda, inflamação aguda e carragenina.
- Outros (Laser Vermelho): diabete micro-corrente vascular, pós operatório cirúrgico.
- Outros (Laser Infravermelho): Síndrome de Sjögren.
FISIOTERAPIA
- Laser Vermelho: dermatite de contato, queimaduras, úlcera de pressão, úlcera diabética, úlcera varicosa.
- Laser Infravermelho: articulação de mão, artrite, artrite reumatoide, biomodulação, cervicalgia, DMED Dor, DMED processos inflamatórios, epicondilite, faceite plantar, fibromialgia, gonartrose, lesão de manguito rotador, lesão muscular, lesões de cartilagem, lesões nervosas periféricas, lombalgia, osteoartrite, paralisia facial, parestesia, pós-cirúrgico, reparação nervosa, síndrome do túnel do carpo, síndrome dolorosa miofacial, tendinite do calcâneo, tendinite patelar, tendinopatias.
CONTRAINDICAÇÕES
Evite utilizar o equipamento em pacientes com as seguintes características:
- Grávidas ou que estejam amamentando.
- Indivíduos com episódio de câncer de pele na região irradiada.
- Portadores de glaucoma.
- Portadores de cataratas que não estiverem sob acompanhamento médico.
CLASSIFICAÇÃO
| Norma/Diretiva | Classificação |
| IEC 60601-1 | Equipamento Energizado Internamente e Parte Aplicada de Tipo B |
| MDD 93/42 (União Européia) | IIb |
| RDC 185/2001 (ANVISA) | III |
| IEC 60825-1 | 3R |
ESPECIFICAÇÕES
| Laser infravermelho | Características | |
| Comprimento de onda | 808 nm ± 10 nm | |
| Potência útil do emissor | 100 mW ± 20% | |
| Laser vermelho | Características | |
| Comprimento de onda | 660 nm ± 10 nm | |
| Laser vermelho | Características | |
| Potência útil do emissor | 100 mW ± 20% | |
| Laser vermelho (Laser Mira) | Características | |
| Comprimento de Onda | 660 nm ± 10 nm | |
| Potência útil do emissor | 0,5 mW – 2,5 mW | |
CARACTERÍSTICAS GERAIS
| Características | Especificações |
| Tensão de alimentação | 100-240 V~ |
| Corrente (entrada) | Corrente alternada |
| Corrente (saída) | Corrente contínua |
| Potência de entrada | 25 VA |
| Modo de operação | Contínuo |
| Proteção contra choque elétrico | Energizado internamente |
| Incerteza do tempo (segundos) | ± 4% |
| Incerteza da energia (Joules) | ± 20,4% |
| Frequência de alimentação | 50/60 Hz |
| Grau de proteção à penetração de água e objetos sólidos | IP20 |
| Modo de operação dos laseres | Operação contínua |
| Dimensão da peça de mão | 21 cm (altura) x 3 cm (largura) x 5 cm (profundidade) |
| Dimensão do suporte da peça de mão | 11 cm (altura) x 6 (largura) x 19 cm (profundidade) |
| Peso da peça de mão | 0,18 Kg |
| Peso do suporte da peça de mão | 0,12 Kg |
| Diâmetro útil das fibras ópticas | 600 µm cada fibra |
| Temperatura de Utilização | 10 °C – 30 °C |
| Bateria | Li-íon 3,7V 18650 com circuito de proteção |
| Fabricado e testado de acordo com: | IEC 60601-1, IEC 60601-1-2, IEC 62034 e IEC 60685-1. |
| Versão do software | 11 |
SEGURANÇA – PRECAUÇÕES IMPORTANTES
- Leia esse manual por completo antes de utilizar o equipamento.
- Cuidado – Utilização de controles ou ajustes ou execução de outros procedimentos não especificados aqui podem resultar em exposição à radiação perigosa.
- Cuidado – Fumos e/ou fumaça do laser podem conter partícula de tecido vivo.
- Considerando-se que o produto será utilizado por profissional qualificado, o treinamento adicional específico para a operação do equipamento não é necessário. Entretanto, recomenda-se a leitura completa do manual de instruções antes de utilizar o equipamento.
- Se o equipamento não for utilizado por algum tempo, a bateria deve ser removida.
- A troca da bateria por pessoal com treinamento inadequado pode resultar em um perigo (tal como temperaturas excessivas, fogo ou explosão).
- A luz laser pode causar lesões oculares. Todas as pessoas presentes no local onde há emissão de luz laser devem proteger os olhos. Três óculos verdes (para o operador, o assistente e o paciente) são fornecidos com o Therapy XT. Somente os óculos fornecidos pela DMC deverão ser utilizados com o equipamento.
- Nunca olhe diretamente para a luz laser emitida e principalmente não direcione a mesma sobre qualquer pessoa, a não ser a que estiver sob tratamento.
- Superfícies brilhantes podem refletir a luz laser em direção aos olhos.
- Nunca irradie processos tumorais diretamente, o laser pode estimulá-los.
- Nunca irradie processos infecciosos diretamente, o laser pode exacerbá-los.
- Nunca irradie uma lesão sem diagnóstico.
- Não irradie o feixe sobre o ventre de mulheres com menos de três meses de gestação.
- Somente profissionais habilitados devem operar o equipamento. A utilização inadequada poderá acarretar danos irreversíveis.
- Somente os componentes citados neste manual devem ser utilizados em conjunto com o equipamento.
- O equipamento não deve ser utilizado com cabo de alimentação ou fonte de alimentação que não sejam os fornecidos pela DMC, pois isso poderá acarretar o aumento de emissões ou a diminuição da imunidade do equipamento.
- Para evitar o risco de choque elétrico o equipamento deve ser conectado apenas em tomadas de alimentação com aterramento.
- Não conecte o cabo de alimentação em tomadas de acesso difícil.
- Ao retirar o cabo de alimentação da tomada puxe sempre pelo plugue.
- Nenhuma modificação no equipamento é permitida.
- As entradas/saídas de ar para a ventilação do equipamento não devem ser obstruídas.
- Não aplique qualquer tipo de filme protetor na peça de mão de modo a evitar a obstrução da entrada/saída de ar para ventilação.
- Não instale o equipamento em local sujeito à luz solar direta, pó em excesso ou vibrações mecânicas.
- Há RISCO de fogo e/ou explosão quando a saída do laser for utilizada na presença de materiais inflamáveis, soluções ou gases, ou em um ambiente rico em oxigênio. A utilização de gases anestésicos inflamáveis ou oxidáveis, tais como o óxido nitroso (N2O) e oxigênio, deve ser evitada. Alguns materiais, por exemplo algodão, quando saturados com oxigênio, podem inflamar-se pelas altas temperaturas produzidas. Os solventes de adesivos e soluções inflamáveis utilizados para limpeza e desinfecção devem evaporar antes do equipamento ser utilizado. Deve-se prestar atenção ao perigo de ignição de gases endógenos.
- O usuário deverá ser exposto ao ruído do equipamento durante um período máximo de 8 horas por dia.
- Devido ao tamanho reduzido do equipamento, alguns itens de segurança não puderam ser inseridos, como: meio de proteção contra utilização não autorizada, chave de controle e parada de emergência do laser. Dessa forma, o usuário deverá manter o equipamento em local seguro e protegido.
ITENS DE SEGURANÇA DO EQUIPAMENTO
Feixe de Mira
O equipamento utiliza um feixe de mira de baixa intensidade. Este laser é visível e destinado à indicação do ponto antecipado de impacto do laser infravermelho.
Como o feixe de mira passa pelo mesmo sistema de entrega que o feixe de trabalho, este oferece uma boa maneira de verificar a integridade do sistema de entrega. Se o feixe de mira não estiver presente na extremidade distal do sistema de entrega, se sua intensidade estiver reduzida ou se este parecer difuso, essa é uma possível indicação de que o sistema de entrega está danificado ou não está funcionando corretamente.
Alarmes
Para segurança do operador, o equipamento emite um sinal sonoro enquanto o laser estiver ativo.
Espaçador
Envio de um espaçador para ser inserido na ponta da fibra óptica, de modo a ter uma aplicação por contato, ou seja, o espaçador é uma parte aplicada do produto. Para realizar a substituição do espaçador basta puxar o que já foi utilizado, realizar a limpeza do equipamento e do novo espaçador, conforme item “Limpeza/Desinfecção”, e inserí-lo na ponta da fibra óptica.
Led Peça de Mão
Quando o led da peça de mão estiver piscando rápido, o laser foi acionado.
LISTA DE COMPONENTES
O Therapy XT é constituído pelas seguintes partes e acessórios:
ACESSÓRIOS:
- Mídia eletrônica
- 3 Óculos de proteção
- Manual do usuário
- Termo de garantia
- Maleta para transporte
Partes ou acessórios adicionais podem ser adquiridos na DMC através dos seguintes códigos:
- Cabo de alimentação: 010130131
- Fonte de alimentação: 010990317
- Óculos de proteção: 050020001
- Bateria: 110030182
- Espaçador: 110030078. O espaçador possui uma embalagem individual com o código do produto, com o símbolo de proibido reutilizar e com a informação do fabricante, ou seja, DMC Importação e Exportação de Equipamentos Ltda, conforme abaixo:
CÓDIGO: DMC IMPORTAÇÃO E EXPORTAÇÃO DE EQUIPAMENTOS LTDA. | Rua Sebastião de Moraes, 831 – Jd. Alvorada – São Carlos/SP | CEP 13562-030 | w ww.dmcgroup.com.br
Todos os acessórios e partes descritos acima são de uso exclusivo do equipamento Therapy XT.
AVISOS LASER
Aviso no suporte da peça de mão:
A etiqueta abaixo indica a exposição de radiação laser, classe 3R.
Aviso na peça de mão:
A etiqueta abaixo ilustra o alerta de radiação laser, conforme IEC 60825-1.
PEÇA DE MÃO
POSIÇÃO EQUIPAMENTO/PACIENTE/OPERADOR
O equipamento deverá ser utilizado em clínicas médicas, odontológicas ou de fisioterapia. O mesmo deverá estar posicionado sobre uma bancada e conectado a uma tomada de alimentação, conforme a ilustração abaixo.
O espaçador inserido na peça de mão deve estar em contato com o paciente e o profissional deverá estar segurando a peça de mão, conforme imagem abaixo:
INSTALAÇÃO
Para instalar a bateria na peça de mão siga os procedimentos abaixo:
Antes de ligar o equipamento pela primeira vez é necessário carregar a bateria.
Há duas maneiras de carregar a bateria: conectando a fonte de alimentação diretamente à peça de mão ou ao suporte com a peça de mão.
Conecte o cabo de alimentação da fonte de alimentação em uma tomada com aterramento. A recarga completa da bateria leva aproximadamente 3 horas e é indicada no display pelo código “CC” e pelo led azul piscando lentamente na peça de mão.
INSPEÇÃO ANTES DA UTILIZAÇÃO
Antes de utilizar o equipamento verifique o estado da peça de mão e dos cabos da fonte de alimentação. Os cabos não devem estar quebrados, torcidos, amassados, com as capas externas de proteção cortadas ou com os condutores internos expostos. A carcaça plástica da peça de mão não deve estar quebrada. A fibra óptica não deve estar danificada.
UTILIZAÇÃO
Pressione qualquer botão para ligar o equipamento. Para desligá-lo, pressione simultaneamente os botões esquerdo e direito até desligar (o código “dE” é exibido no display). Após 90 segundos de inatividade o equipamento desliga-se automaticamente para economizar bateria.
Selecione o emissor laser pressionando o botão esquerdo na peça de mão. Selecione a energia irradiada, pelo respectivo emissor laser, pressionando o botão direito na peça de mão. Os valores são indicados no display. O tempo de irradiação é ajustado automaticamente em função da energia selecionada e exibido no display, em segundos, em contagem regressiva ao se pressionar o botão de acionamento.
Para acionar o emissor laser pressione o botão de acionamento. Caso o usuário deseje interromper a emissão laser, basta soltar o botão de acionamento. Para retomar a emissão laser partindo do ponto de interrupção, pressione o botão de acionamento ou pressione o botão direito para iniciar um novo ciclo de aplicação. Ao término do ciclo de aplicação, o contador de tempo é reiniciado automaticamente para o último valor selecionado e o emissor é desligado.
O código “Cb” no display indica o final da carga da bateria, necessitando ser recarregada. A bateria pode ser recarregada com a peça de mão sobre o suporte com a fonte de alimentação conectada ao mesmo ou com a fonte de alimentação conectada diretamente à peça de mão.
A recarga completa da bateria leva aproximadamente 3 horas e é indicada por um dos LED’s azuis piscando enquanto incompleta e pelo display quando completa (código “CC”).
Ao pressionar os botões esquerdo e direito simultaneamente, será exibido no display o nível de carga da bateria. O nível é indicado pelo código “b” seguido de um número de 1 a 9 (ex. “b5”), sendo que “b1” indica carga mínima e “b9”, carga completa, desde que o carregador não esteja conectado.
Quando não estiver sendo utilizada, mantenha a peça de mão no suporte para evitar quedas e carregar a bateria.
O equipamento estará sempre no modo disponível, ou seja, ao pressionar o botão de acionamento o laser será emitido.
PROCEDIMENTO DE FINALIZAÇÃO
Para desligar o equipamento pressione simultaneamente os botões esquerdo e direito até desligar. Caso contrário, após 90 segundos de inatividade o equipamento desliga-se automaticamente, para economizar bateria.
SUBSTITUIÇÃO DA BATERIA
A capacidade da bateria de armazenar carga diminui com o tempo. Quando a autonomia da bateria estiver muito reduzida será necessário substituí-la. Siga o procedimento de substituição abaixo:
- Aperte a trava da tampa do compartimento da bateria e puxe para fora da peça de mão.
- Remova a bateria do compartimento e solte o conector.
- Conecte a nova bateria, posicionando corretamente o conector no compartimento.
- Insira a bateria no compartimento e reinstale a tampa.O procedimento está ilustrado no item “INSTALAÇÃO”.
Novas baterias devem ser adquiridas exclusivamente na DMC.
A bateria do Therapy XT tem lítio na composição e não deve ser descartada no lixo comum.
ISOLAÇÃO DA REDE
Em caso de emergência ou para a limpeza do equipamento, o cabo de alimentação deve ser removido da tomada de alimentação elétrica.
LIMPEZA/DESINFECÇÃO
- Antes de ser limpo/desinfectado, o equipamento deverá ser desconectado da tomada de alimentação, para evitar o risco de choque elétrico;
- A peça de mão e seu suporte devem ser limpos/desinfectados com um pano macio umedecido em álcool 70%;
- Os óculos de proteção podem ser lavados com água morna e detergente neutro.
O ESPAÇADOR É DE USO ÚNICO. Portanto, este deve ser limpo/desinfectado com álcool 70% antes da utilização e em seguida, descartado. Novos espaçadores devem ser adquiridos na DMC Equipamentos.
Não lave ou deixe escorrer líquidos na peça de mão ou no seu suporte.
O equipamento, suas partes e acessórios não são esterilizáveis. Qualquer método de esterilização danificará os mesmos implicando no cancelamento da garantia.
A limpeza/desinfecção da peça de mão e seu suporte poderá ser realizada múltiplas vezes, não afetando a superfície de acabamento dos mesmos.
MANUTENÇÃO PREVENTIVA
O equipamento deve ser calibrado anualmente pelo fabricante. O fabricante não assume qualquer responsabilidade pela segurança do funcionamento do equipamento se a calibração não for realizada.
Todos os serviços de assistência técnica, tais como alterações, reparações, calibragens, etc. devem ser realizados somente pelo fabricante. Os esquemas de circuitos, as listas de componentes, as descrições, as instruções para calibração e aferição não são disponibilizadas para pessoas não qualificadas pelo fabricante.
Se a manutenção ou outro tipo de serviço de assistência técnica for realizado por pessoal técnico não autorizado, o fabricante não assume qualquer responsabilidade pela segurança do funcionamento do equipamento.
Antes de utilizar o equipamento verifique o estado da peça de mão e dos cabos da fonte de alimentação. Os cabos não devem estar quebrados, torcidos, amassados, com as capas externas de proteção cortadas ou com os condutores internos expostos. A carcaça plástica da peça de mão não deve estar quebrada. A fibra óptica não deve estar danificada.
Não tente desmontar a peça de mão ou seu suporte. Em caso de problemas de funcionamento do equipamento entre em contato com a assistência técnica da DMC.
ARMAZENAMENTO E TRANSPORTE
O equipamento deve ser estocado em ambiente livre de poeira, sem exposição direta à luz solar e distante de produtos químicos e agentes de limpeza.
O equipamento deve ser armazenado, transportado e utilizado nas seguintes condições ambientais:
- Temperatura: +10oC a +40o
- Umidade: 30% a 75%.
- Pressão Atmosférica: 700hPa a 1060hPa.
Evite choques mecânicos, golpes e vibrações no equipamento.
PROBLEMAS E POSSÍVEIS SOLUÇÕES
| Problema | Possível solução |
| O equipamento não liga | – Verifique se a bateria está bem conectada.
– Verifique se a tomada está energizada. – Recarregue a bateria. – Contate a DMC. |
| A carga da bateria esgota-se rapidamente | – Verifique o nível de carga da bateria (vide item “UTILIZAÇÃO”) e recarregue a mesma. Caso o nível de carga não se altere com o carregamento, contate a DMC. |
| Emissão do laser aparentemente fraca | – Remova o espaçador da fibra óptica e verifique se há acúmulo de resíduos na face de emissão. Limpe com algodão umedecido em álcool 70%. |
DESCARTE
Ao término da vida útil do equipamento e de seus componentes, estes poderão causar contaminação ambiental ou serem utilizados indevidamente. Para minimizar estes riscos, o cliente deverá descartar o equipamento conforme determina a legislação local.
A bateria do Therapy XT contém lítio e não deve ser descartada no lixo comum.
SISTEMA DE FORNECIMENTO LASER
O equipamento possui um diodo laser vermelho e um diodo laser infravermelho. Duas fibras ópticas conduzem a luz laser emitida por cada emissor. A potência óptica emitida é controlada através da corrente elétrica nos diodos laser.
CÁLCULO DA DIVERGÊNCIA DO FEIXE
Norma Aplicada: 60825-1:2014 / Subcláusula 3.13
A divergência do feixe para a fibra de 600µm é de 0,45 rad ± 0,03 rad.
PADRÕES DE SEGURANÇA ELETROMAGNÉTICA DO EQUIPAMENTO
Abaixo estão descritas tabelas que representam a adequação às normas de emissão e imunidade eletromagnética.
| Diretrizes e declaração do fabricante – Emissões Eletromagnéticas – para todo Equipamento e
Sistema [IEC 60601-1-2 / 2007 – subcl. 6.8.3.201 a) 3)] |
|||
| O Therapy XT é destinado para utilização em ambiente eletromagnético especificado abaixo. O cliente ou usuário do Therapy XT deve garantir que ele seja utilizado em tal ambiente. | |||
| Ensaio de imunidade | Conformidade | Ambiente Eletromagnético – Diretriz | |
| Emissões de RF
ABNT NBR IEC CISPR 11 |
Grupo 1 Conforme | O Therapy XT utiliza energia de RF apenas para suas funções internas. Assim sendo, suas emissões de RF são muito baixas não sendo provável que causem qualquer interferência em equipamentos eletrônicos próximos. | |
| O Therapy XT é conveniente para utilização em todos os estabelecimentos que não sejam destinados a uso doméstico ou que não sejam diretamente conectados a uma rede pública de fornecimento de energia elétrica de baixa tensão que alimenta edificações utilizadas para fins domésticos. | |||
| Emissões de RF
ABNT NBR CISPR 11 |
Classe “A” | ||
| Emissões de Harmônicos
IEC 61000-3-2 |
Não aplicável | ||
| Emissões devido a flutuação de tensão/cintilação. IEC 61000-3-3 | Não aplicável | ||
Tabela 1: Informações de conformidade a requisitos de emissão eletromagnética baseados na Tabela 201 – 60601-1-2, 2007.
| Diretrizes e declaração do fabricante – Imunidade Eletromagnética – para todo Therapy XT –
[IEC 60601-1-2 / 2007 – subcl. 6.8.3.201 a) 6)] |
|||
| O Therapy XT é destinado para utilização em ambiente eletromagnético especificado abaixo. O cliente ou usuário do Therapy XT deve garantir que ele seja utilizado em tal ambiente. | |||
| Ensaio de imunidade | Nível de ensaio da
ABNT NBR IEC60601 |
Nível de conformidade | Ambiente Eletromagnético –
Diretriz |
| Descarga eletrostática
(ESD) IEC 61000-4-2 |
± 6 kV por contato
± 8 kV pelo ar |
Conforme | Pisos devem ser de madeira, concreto ou cerâmico. Se os pisos forem cobertos com material sintético, a umidade relativa deve ser pelo menos 30%. |
| Transitórios elétricos rápidos/trem de pulsos (“Burst”)
IEC 610004-4 |
± 2 kV nas linhas de alimentação
± 1 kV nas linhas de entrada/saída |
Conforme | Qualidade do fornecimento de energia deve ser aquela de um ambiente hospitalar ou comercial típico. |
| Surtos
IEC 61000-4-5 |
± 2 kV linha (s) a terra
± 1 kV linha (s) a linha |
Conforme | Qualidade de fornecimento de energia deve ser aquela de um ambiente hospitalar ou comercial típico. |
| Quedas de tensão, interrupções curtas e variações de tensão nas linhas de entrada de alimentação IEC 61000-4-11 | <5% Ut
(>95% de queda de tensão em Ut) por 0,5 ciclos. 40% Ut (60% de queda de tensão em Ut) por 5 ciclos 70% Ut (30% de queda de tensão em Ut) por 25 ciclos. <5% Ut (>95% de queda de tensão em Ut) por 5 segundos |
Conforme | Qualidade de fornecimento de energia deve ser aquela de um ambiente hospitalar ou comercial típico. Se o usuário do Therapy XT exige operação continuada durante interrupção de energia, é recomendado que o Therapy XT seja alimentado por uma fonte de alimentação ininterrupta ou uma bateria. |
| Campo magnético na frequência de alimentação (50/60 Hz)
IEC 61000-4-8 |
3 A/m | Conforme | Campos magnéticos na frequência da alimentação deveriam estar em níveis característicos de um local típico em um ambiente hospitalar ou comercial típico. |
| NOTA: Ut é a tensão de alimentação c. a. antes da aplicação do nível de ensaio. | |||
Tabela 2: Informações de conformidade a requisitos de imunidade eletromagnética baseados na Tabela 202 – 60601-1-2, 2007.
| Diretrizes e declaração do fabricante – Imunidade Eletromagnética – Equipamento que não é de
SUPORTE À VIDA – [IEC 60601-1-2 / 2007 – subcl. 6.8] |
|||
| O Therapy XT, é destinado para utilização em ambiente eletromagnético especificado abaixo. O cliente ou usuário do Therapy XT deve garantir que ele seja utilizado em tal ambiente. | |||
| Ensaio de imunidade | Nível de ensaio da ABNT NBR IEC 60601 | Nível de conformidade | Ambiente Eletromagnético –
Diretriz |
| RF Conduzida
IEC 61000-4-6 RF Radiada IEC 61000-4-3 |
3 Vrms
150 kHz até 80 MHz 3 V/m 80 MHz até 2,5 GHz |
3 V
3 V/m |
Equipamentos de comunicação de RF portátil e móvel não deveriam ser usados próximos a qualquer parte do Therapy XT, incluindo cabos, com distância de separação menos que a recomendada, calculada a partir da equação aplicável à frequência do transmissor.
Distância de separação recomendada D = 10,10 m D = 10,10 m (80 MHz até 800 MHz) D = 20,20 m (800 MHz até 2,5 GHz) Onde P é a potência máxima nominal de saída do transmissor em watts (W), de acordo com o fabricante do transmissor, e D é a distância de separação recomendada em metros (m). É recomendada que a intensidade de campo estabelecida pelo transmissor de RF, como determinada através de uma inspeção eletromagnética no locala, seja menor que o nível de conformidade em cada faixa de frequênciab. Pode ocorrer interferência ao redor do equipamento marcado com o seguinte símbolo:
|
NOTA 1 – em 80 MHz e 800 MHz, aplica-se a faixa de frequência mais alta.
NOTA 2 – Estas diretrizes podem não ser aplicáveis em todas as situações. A propagação eletromagnética é afetada pela absorção e reflexão de estruturas, objetos e pessoas.
aAs intensidades de campo estabelecidas pelos transmissores fixos, tais como estações rádio base, telefone (celular/sem fio) e rádios móveis terrestres, rádio amador, transmissão rádio AM e FM e transmissores de TV não podem ser previstos teoricamente com precisão. Para avaliar o ambiente eletromagnético devido a transmissores de RF fixos, recomenda-se uma inspeção eletromagnética no local. Se a medida da intensidade de campo no local em que o Therapy XT é usado excede o nível de conformidade utilizado acima, o Therapy XT deveria ser observado para verificar se a operação está normal. Se um desempenho anormal for observado, procedimentos adicionais podem ser necessários, tais como a reorientação ou recolocação do Therapy XT.
b Acima da faixa de frequência de 150 kHz até 80 MHz, a intensidade do campo deveria ser menor que 3 V/m
Tabela 3: Informações de conformidade a requisitos de imunidade eletromagnética para equipamentos que não visam o LIFE-SUPPORT baseados na Tabela 204 – 60601-1-2, 2007.
| Distâncias de separação mínimas recomendadas entre os equipamentos de comunicação de RF portátil e móvel e o Therapy XT. | |||
| O Therapy XT é destinado para utilização em ambiente eletromagnético no qual perturbações de RF radiadas são controladas. O cliente ou usuário do Therapy XT pode ajudar a prevenir interferência eletromagnética mantendo distância mínima entre os equipamentos de comunicação de RF portátil ou móvel (transmissores) e o Therapy XT, como recomendado abaixo, de acordo com a potência máxima de saída dos equipamentos de comunicação. | |||
| Potência máxima nominal de saída do transmissor (W) | Distancia de separação de acordo com a frequência do transmissor (m) | ||
| 150 kHz até 80 MHz | 80 MHz até 800 MHz | 800 MHz até 2,5 GHz | |
| 0,01 | 0,12 | 0,12 | 0,23 |
| 0,1 | 0,37 | 0,37 | 0,74 |
| 1 | 1,2 | 1,2 | 2,3 |
| 10 | 3,7 | 3,7 | 7,4 |
| 100 | 12 | 12 | 23 |
| Para transmissores com uma potência máxima nominal de saída não listada acima, a distância de separação recomendada (em metros [m]) pode ser determinada através da equação aplicável para a frequência do transmissor. | |||
| Nota 1: em 80 MHz até 800 MHz, aplica-se a distância de separação para faixa de frequência mais alta. | |||
| Nota 2: essas diretrizes podem não ser aplicadas em todas as situações. A propagação eletromagnética é afetada pela absorção e reflexão de estruturas, objetos e pessoas. | |||
GARANTIA
- Os equipamentos fabricados e/ou comercializados pela DMC são garantidos por 24 (vinte e quatro) meses, a partir da data de compra, contra defeitos de fabricação.
- A garantia cobre somente defeitos de fabricação ou de materiais empregados na fabricação dos produtos. A garantia NÃO cobre despesas de remessa.
- A garantia é automaticamente cancelada, caso ocorram abusos elétricos, físicos, se as partes forem alteradas, ou se ocorrerem aplicações diferentes daquelas para as quais o equipamento foi desenvolvido.
- No caso de equipamento reparado fora do período de garantia, a mesma só será estendida aos componentes substituídos.
- As causas de defeitos mais comuns são provenientes de choques físicos aplicados ao aparelho, casos em que a garantia é cancelada.
- A DMC não se responsabiliza por danos pessoais ou materiais decorrentes da utilização indevida dos equipamentos por ela produzidos e/ou comercializados, ficando a cargo do usuário providenciar medidas de segurança, a fim de evitar tais ocorrências.
- A responsabilidade da DMC com relação ao uso do equipamento e suas consequências, se limita ao valor de reposição do mesmo.
O equipamento apenas será garantido pelo fabricante se:
- As operações de montagem, extensões, ajustes, modificações ou reparos forem realizados por pessoas autorizadas por ele;
- A instalação elétrica do ambiente em questão estiver em concordância com as exigências apropriadas;
- O Equipamento for utilizado de acordo com as instruções.
[1] Acadêmica do 8º semestre do curso de Enfermagem do Centro Universitário do Estado do Pará.
[2] Acadêmica do 8º semestre do curso de Enfermagem do Centro Universitário do Estado do Pará.
[3] Orientadora, Enfermeira, Doutora e Professora do curso de Enfermagem no Centro Universitário do Estado do Pará.
[4] Coorientadora, Enfermeira, Doutora e Professora do curso de Enfermagem no Centro Universitário do Estado do Pará.