DA SILVA, Regina Vieira [1], DA SILVA, Damaris Cordeiro [2], DE SOUSA, Andreia Ferreira [3]
DA SILVA, Regina Vieira; DA SILVA, Damaris Cordeiro; DE SOUSA, Andreia Ferreira. Cuidados de Enfermagem no Pré-Natal: Para Previnir e Identificar a SHEG em Gestante de Risco Habitual. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 03, Ed. 08, Vol. 07, pp. 116-137, Agosto de 2018. ISSN:2448-0959
RESUMO
A Síndrome Hipertensiva Específica da Gestação (SHEG) é uma patologia conhecida pela tríade: hipertensão, proteinúria e edema, que ocorre pela primeira vez após a 20ª semana de gestação, desaparecendo com até 12 semanas após o parto, levando a complicações mais sérias como a pré-eclâmpsia leve ou grave e a eclâmpsia. Ocasionando um aumento do índice de morbimortalidade materna e perinatal durante o período gravídico-puerperal. O objetivo deste trabalho consiste em apresentar a importância dos cuidados de enfermagem no pré-natal de risco habitual para prevenir e identificar a síndrome. Trata-se de uma pesquisa exploratória, embasada em revisão de literatura, com objetivo de familiarizar-se com o assunto ainda pouco conhecido, pouco explorado, foram analisados na base de dados da BVS (BIBLIOTECA Virtual em Saúde), LILACS (Literatura Latino-Americana em Ciências da Saúde), SCIELO (Scientific Eletronic Library Online), manuais técnicos do Ministério da Saúde e livros da aérea, as obras analisadas compreendiam o período de 2007 á 2016. Como resultados tive os sinais e sintomas presentes na gravidez que apresenta a síndrome, fatores de risco e medidas preventivas que contribui para garantir uma gestação sem risco e os cuidados de enfermagem no pré-natal de risco habitual para prevenir e identificar a ocorrência da SHEG. Conclui-se que os cuidados de enfermagem realizados no pré-natal de risco habitual, podem identificar precocemente e prevenir os riscos da SHEG, garantindo uma assistência de qualidade, que favorecer uma gravidez segura.
Palavras-chave: Hipertensão, Enfermagem, Gestação, Prevenção, Cuidados.
INTRODUÇÃO
A gravidez é considerada um fenômeno natural e fisiológico da mulher, que compreende uma fase de várias transformações, decorrentes das adaptações fisiológicas. Ainda assim, existem mulheres que vivenciam problemas significativos durante a gravidez, muitas vezes por falta de conhecimento e orientação adequada, que podem ocasionar o desenvolvimento de complicações neste período, dentre as quais se encontra a Síndrome Hipertensiva Específica da Gestação (SHEG).
A Síndrome Hipertensiva Específica da Gestação (SHEG) é uma das principais patologias encontrada na gestação, que se desenvolve com o aumento da pressão arterial, pela primeira vez após a 20ª semana de gestação, podendo evoluir para complicações mais sérias como a pré-eclâmpsia (leve ou grave) e a eclâmpsia, que pode ser detectada no pré-natal. Esta patologia é considerada uma das principais causas do aumento do índice de morbimortalidade materna e perinatal, possuindo uma elevada taxa de incidência e prevalência no Brasil.
Dessa forma, o enfermeiro durante o pré-natal deve buscar tomar os primeiros cuidados com a gestante para se obter resultados satisfatórios em relação a SHEG. Visando na promoção de saúde, diagnóstico precoce e tratamento específico, deve buscar um bom acompanhamento, principalmente quando a gestante já apresenta predisposição genética das manifestações clínicas, ou até mesmo, o controle do não desenvolvimento da SHEG, garantindo assim, uma gestação saudável, segura e sem complicações.
Devido ao aumento do índice de morbimortalidade materna e perinatal durante o período gravídico-puerperal, o presente estudo buscou reunir dados com o propósito de responder ao seguinte problema de pesquisa: Qual a importância dos cuidados de enfermagem no pré-natal para prevenir e identificar a SHEG?
Este trabalho tem como objetivo definir os cuidados de enfermagem no pré-natal de risco habitual focalizados na prevenção e identificação precoce da SHEG, desenvolvido através de revisão de literatura, sobre sinais e sintomas, fatores de riscos e medidas preventivas. Serão pesquisados também os cuidados de enfermagem no pré-natal, para prevenir e identificar a SHEG. Podendo o enfermeiro, no pré-natal, ser o responsável por todo ou por parte das consultas da gestação de risco habitual.
Trata-se de uma pesquisa exploratória, embasada em revisão de literatura, com objetivo de familiarizar-se com o assunto ainda pouco conhecido, pouco explorado, como qualquer pesquisa, ela depende de um levantamento bibliográfico, os estudos foram analisados na base de dados da BVS (Biblioteca Virtual em Saúde), LILACS (Literatura Latino-Americana em Ciências da Saúde), SCIELO (Scientific Eletronic Library Online), manuais técnicos do Ministério da Saúde e livros da aérea, as obras analisadas compreendiam o período de 2007 á 2016, apenas no idioma português, com os descritores: SHEG, pré-natal e enfermagem.
1. SINAIS E SINTOMAS DA GESTANTE COM SHEG
Patologia exclusiva da mulher no período gestacional, a SHEG é considerada uma das intercorrências clínica e laboratorial mais comum, uma das importantes causas de mortalidade no ciclo gravídico e puerperal.
Conforme a Organização Mundial da Saúde (OMS) (2014) existem mais de dez países latino-americanos que conquistaram avanços significativos na redução de mortes relacionadas à gravidez e ao parto, dentre eles o Brasil que reduziu 43% desde a década de 90. A OMS alerta que, ainda assim, nenhum dos países da região tem condições de alcançar a meta dos Objetivos de Desenvolvimento do Milênio (ODM) de reduzir 75% à taxa mortalidade materna até 2015 (BRASIL, 2014).
Entretanto, de acordo com OLIVEIRA, (2016) a mortalidade materna relacionada à gravidez, parto e puerpério ainda e alto no Brasil: cerca de 75 por 100.000 mil nascidos vivos.
A hipertensão na gestação torna-se comum no Brasil, afetando 10% da população brasileira, causando um maior índice de mortalidade materna, diagnosticada com pré-eclâmpsia, cerca de 2% a 3% das gestantes, 60 mil mulheres morrem (SILVA, 2015).
De acordo com RICCI, (2015) a SHEG é caracterizada com o aumento da pressão arterial (PA), a sistólica maior ou igual a 140mmHg e pressão diastólica maior ou igual a 90mmHg em pelo menos duas aferições, entre 4-6 horas de intervalos, surgindo pela primeira vez após a 20ª semana de gestação em mulheres normotensas.
Esta patologia ocorre sempre no final do 2° trimestre de gestação, pode persisti durante todo o período gestacional e desaparece com até 12 semanas após o parto. A SHEG conhecida pela tríade: edema, proteinúria e hipertensão, (SILVA, 2016).
Para Lima, Paiva e Amorim, (2010) alguns sinais e sintomas da SHEG são observados na gestação, além do aumento da PA, cefaléia contínua, visão turva, desconforto respiratório ao deambular, edema de face e membros é a presença de proteinúria na urina.
1.1 ETIOLOGIA DA SHEG
De acordo com Sousa, Rodrigues e Duarte (2013) a etiologia ainda continua desconhecida, apesar de tantas pesquisas. Dentre as teorias nenhuma explica a relação ao processo patológico que ocorre nas alterações fisiopatológicas da SHEG.
Conforme Brandão et al. (2012) a teoria mais aceita, atualmente, é a da má placentação, que exerce uma ação de diversos fatores lesivos ao endotélio sistêmico materno.
Para Oliveira (2016) acredita-se que alguns fatores foram propostos sobre o conhecimento da SHEG, tais como: aspectos imunológicos, predisposição genética, falhas na placentação, anormalidades na coagulação, adaptação cardiovascular anormal, deficiência nutricional, redução do fluxo sanguíneo, fatores esses que possam ser desencadeados no período da gestação.
Esta patologia pode evoluir para complicações mais sérias como a pré-eclâmpsia leve ou grave e a eclâmpsia, apresentando um alto risco para a mãe e o bebê.
1.2 PRE-ECLÂMPSIA LEVE OU GRAVE
A pré-eclâmpsia é caracterizada pelo surgimento das seguintes manifestações: o aumento dos níveis pressóricos, edema (não fazendo parte do diagnóstico, mas frequentemente acompanha o quadro clinico), como o aumento de peso igual ou superior a 500g/ semana, edema generalizado nos membros inferiores (MMII) e a presença de proteinúria (perda de proteína pela urina), com seu desenvolvimento após a 20ª semana de gestação, em mulheres normotensas, classificada como leve ou grave (SILVA, 2016).
A classificação de pré-eclâmpsia leve é definida quando existe PA com valores maiores ou iguais a 140/90 mmHg, associado a proteinúria e ao edema que não cede com repouso. Apresenta início súbito, ou ainda quando há um ganho de peso de 500g ou mais por semana (SOUSA; RODRIGUES, DUARTE, 2013).
Na pré-eclâmpsia grave o valor da hipertensão é maior ou igual a 160×110 mmHg, proteinúria de 3g ou mais em 24 horas, oligúria, sintomas visuais e cerebrais, ganho de peso rápido, hiper-reflexia, dor epigástrica, níveis séricos de creatina maior que 2,2 mg/dl, na ocorrência de crise convulsiva, já se pode denominar como eclâmpsia (RICCI, 2015).
A pré-eclâmpsia caracterizada como leve ou grave, apresenta as condições descritas a seguir na Figura 1.
Tabela 1 – Diferenciação entre Pré-eclâmpsia Leve e Grave
| PRÉ-ECLÂMPSIA LEVE | PRÉ-ECLÂMPSIA GRAVE | |
| EFEITOS MATERNOS | ||
| Pressão sanguínea | Elevação na pressão sanguínea sistólica 30mmHg; elevação na pressão sanguínea diastólica 15mmHg ou leitura de 140/90mmHg x 4,6 horas de intervalo > 20mmHg acima da linha basal | Elevação para 160/110mmHg em duas ocasiões diferentes com intervalo de seis horas com a gestante em repouso ao leito |
| Pressão arterial média | >105mmHg ou > 20mmHg acima da linha basal | >105mmHg ou >20mmHg acima da linha basal |
| Ganho de peso | Ganho de peso acima de 0,5Kg por semana no segundo e no terceiro trimestre ou ganho repentina de peso de 2Kg/semana em qualquer época | Mesmo da pré-eclâmpsia leve |
| Reflexos | Podem ser normais | Hiper-reflexia 3+, possível clono no tornozelo. |
| Problemas visuais | Ausentes | Enevoada, fotofobia, manchas cegas na fundoscopia. |
| Proteinúria
Fita reagente qualitativa Análise quantitativa de 24 horas |
Proteinúria de 0,3g/l em amostra de 24 horas ou > 0,1g/l em uma amostra aleatória diurna de duas ou mais situações com intervalo de 6 horas (porque a perda de proteína é variável); com fita reagente, os valores variam de 2+ a 3+ | Proteinúria de >5g/l em 24 horas ou >4+ proteína na fita reagente |
| Edema | Edema dependendo, algum inchaço nos olhos, na face, nos MMII, edema pulmonar ausente. | Mesmo da pré-eclâmpsia leve |
Fonte: RICCI, 2015, pag.576.
| PRÉ-ECLÂMPSIA LEVE | PRÉ-ECLÂMPSIA GRAVE | |
| EFEITOS MATERNOS | ||
| Eliminação urinária | Eliminação de acordo com a ingesta, 30ml/hora ou <650ml/24hora. | <20ml/h ou 500ml/24h. |
| Cefaléia | Ausente/ transitória | Intensa |
| Irritabilidade/ modificações no afeto | Transitórias | Intensa |
| Dor epigástrica | Ausente | Presente |
| Creatinina | Normal | Elevada |
| Trombocitopenia | Ausente | Presente |
| Elevação do aspartato aminotransferase | Mínima | Notável |
| Hematócrito | Normal | Aumentado |
| EFEITOS FETAIS | ||
| Perfusão placentária | Reduzida | Perfusão diminuída, expressa como retardo do crescimento intrauterino do feto, frequência cardíaca fetal: desacelerações tardias. |
| Envelhecimento prematuro da placenta | Não e aparente | No nascimento, a placenta tem a aparência menor do que a normal para a duração da gestação, envelhecimento prematuro aparente, com numerosas áreas de sincícios rompidos com necrose isquêmicas (infarto brancos), com deposição de fibrina nas inervilosidades (infartos vermelhos). |
1.3 ECLÂMPSIA
De acordo com Peixoto, Martinez e Valle (2008) a eclâmpsia caracteriza-se com a presença de crise convulsiva do tipo tônico-clônicas generalizadas ou coma, que ocorre na gravidez, no parto ou no puerpério imediato, surgindo a partir do agravamento da pré-eclâmpsia grave.
Na eclâmpsia alguns sinas e sintomas são observados na gestante, como: cefaléia occipital ou frontal persistentes, visão turva, dor epigástrica ou no hipocôndrio direito, podendo ocasionar alterações no sistema nervoso central (SNC), principalmente: acidente vascular cerebral, epilepsia, tumores cerebrais, encefalopatia e vasculites cerebrais (CARVALHO et al., 2008).
Se houver agravamento do quadro clínico e a idade gestacional (IG) for maior ou igual há 34 semanas, a gestante que apresenta eclâmpsia, pode ser preparada para interrupção da gravidez. Antes de interromper a gestação é importante estabilizar o quadro clínico. Durante a hospitalização deve ocorre a monitorização dos sinais vitais: frequência respiratória (FR), temperatura, PA, hidratação, diurese e receber um tratamento adequado, com medicamentos, conforme prescrição médica (BRASIL, 2012).
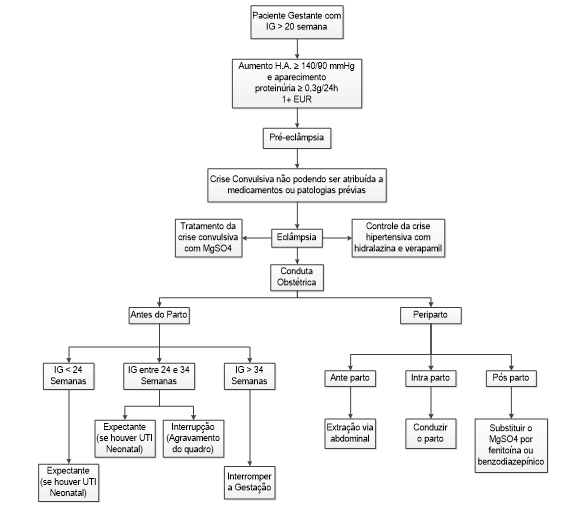
Para Ribeiro (2014: p.14):
O tratamento da SHEG tem como objetivo controlar a pré-eclâmpsia, reduzir o risco de eclâmpsia, dar a luz o feto saudável, sendo viável em estágio mais próximo possível do termo da gestação e reequilibrar a hemostasia materna. O principal perigo é a de a doença evoluir para um quadro convulsivo (eclâmpsia) em que muitas vezes, é necessário interromper a gestação.
Conforme o Ministério da Saúde (MS) (2012) dentre os medicamentos mais utilizados para o tratamento das convulsões e hipertensão estão, Sulfato de Magnésio, Fenitoína, Benzodiazepínicos, Hidralazina, Nifedipina, Nitroprussiato de Sódio e Verapamil, assim, os cuidados intensivos leva a redução de morbimortalidade materno e perinatal.
2. FATORES DE RISCO E MEDIDAS PREVENTIVAS DA SHEG
A SHEG era conhecida como doença, atualmente denominada como síndrome, uma complicação de maior relevância durante o período gravídico-puerperal, desenvolvido através da elevação dos níveis pressóricos da gestante, até a hipertensão arterial (HA) grave com disfunção de vários órgãos, podendo os fatores de risco contribuir para que ocorram os distúrbios hipertensivos (SANTOS et al., 2009).
Atualmente ainda existe um grande déficit de conhecimento sobre a SHEG, os fatores de risco e as medidas preventivas pode possibilitar a reduzir ao exercício inadequado das atividades de autocuidado das gestantes, permitindo ser detectada nas consultas do pré-natal, se possível iniciar o mais precocemente, que permitirá um diagnóstico e tratamento adequado antes que ocorram complicações, com o objetivo de garantir uma gravidez sem risco (RIBEIRO, 2014).
2.1 FATORES DE RISCO
Os fatores de risco mais frequentes que favorecem o desenvolvimento da SHEG são: nuliparidade, extremo de idade materna, herança familiar, sedentarismo, raça negra, gestação gemelar e obesidade (AMADEI, MERINO, 2010).
Conforme Santos et al. (2007) os fatores de risco para a SHEG são: gestantes de baixa estatura, obesas e tensas, primariedade, gestação gemelar; doença vascular; estado psicológico, nível socioeconômico, raça negra, história familiar de pré-eclâmpsia e eclâmpsia, nova paternidade, ganho de peso excessivo, uso de anticoncepcional de barreira.
Para o MS (2012) os fatores de risco gestacional podem surgir no decorrer da gestação ou ainda antes da ocorrência da gravidez, o acompanhamento das gestantes de risco habitual gerar um impacto positivo para avaliação desses fatores, na gestação deve-se atentar para a disposição da SHEG, conforme descritas no quadro 1 abaixo:
Quadro 1: Fatores de risco que possibilita identificar a ocorrência da SHEG se dividem em:
| 1. Características individuais e condições sociodemografica desfavoráveis:
– Idade maior que 35 anos; – Idade menor que 15 anos ou menarca há menos de 2 anos; – Altura menor que 1,45m; – Peso pré-gestacional menor que 45 kg e maior que 75 kg (IMC< 19 e IMC> 30); – Anormalidades estruturais nos órgãos reprodutivos; – Situação conjugal insegura; – Conflitos familiares; – Baixa escolaridade; – Condições ambientais desfavoráveis; – Dependência de drogas lícitas ou ilícitas; – Hábitos de vida- fumo e álcool; Exposição a risco ocupacional: esforço físico, carga horaria, rotatividade de horário, exposição a agentes físicos, químicos e biológicos nocivos, estresse. 2. História reprodutiva anterior: – Abortamento habitual; – Morte perinatal explicada e inexplicada; – História de recém-nascido com crescimento restrito ou malformado; – Parto pré-termo anterior; – Esterilidade/infertilidade; – Intervalo interpartal menor que dois anos ou maior que cinco anos; – Nuliparidade e grande multiparidade; – Síndrome hemorrágica ou hipertensiva; – Diabetes gestacional; – Cirurgia uterina anterior (incluindo duas ou mais cesáreas anteriores). 3. Condições clínicas preexistentes: – Hipertensão arterial; – Cardiopatias; – Pneumopatias; – Nefropatias; – Endocrinopatias (principalmente diabetes e tireoidopatias); – Hemopatias; – Epilepsia; – Doenças infecciosas (considerar a situação epidemiológica local); – Doenças autoimunes; – Gineopatias; – Neoplasias.
|
Fonte: BRASIL, 2012
De acordo com Alexandre; Lorena, Silva (2010) a ocorrência da SHEG tem uma frequência maior em mulheres abaixo de 20 anos (29%) e entre 20 até 35 anos (24%) e acima de 35 anos (47%). Observou-se que o risco e maior em mulheres com antecedentes familiares (22%) e idade materna extrema (22%), nuliparidade (11%), obesidade (11%), gestação gemelar (11%), hipertensão arterial crônica (17%), diabetes (6%), lúpus (6%) e nefropatia (6%), conforme ilustrado nas figuras 3 e 4 dos gráficos 1 e 2.
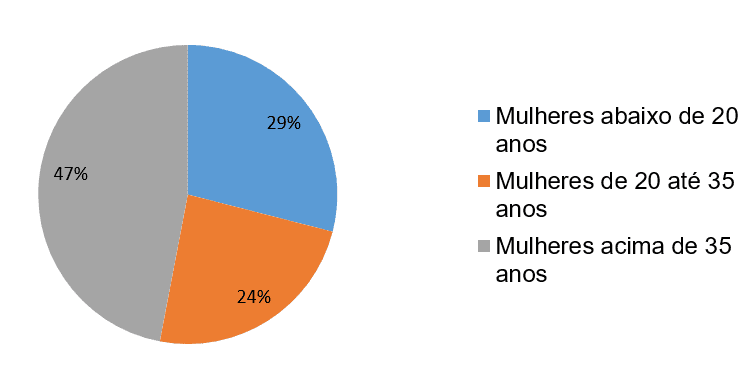
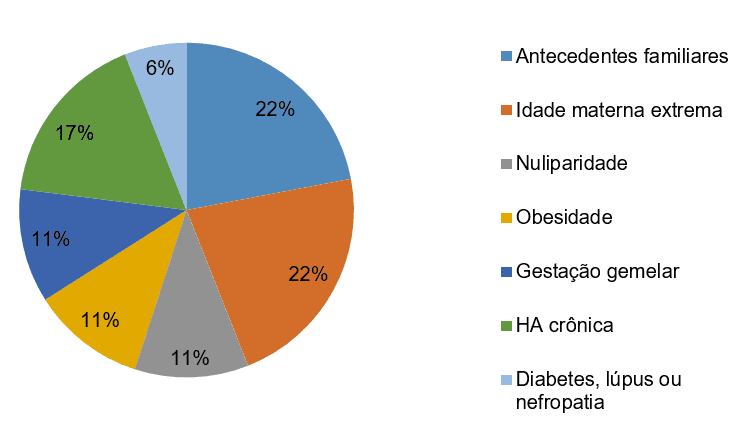
Os fatores de risco são considerados importantes para detectar precocemente a SHEG, assim todo profissional deve estar atento à existência dos riscos presentes na gestação, que podem ser prontamente identificados no decorrer do acompanhamento do pré-natal, seguido de algumas medidas preventivas como: aferir a PA, avaliar estado nutricional, avaliar ganho de peso, pesquisar edema (MMII, face e região lombar), solicitar exames de rotina (OLIVEIRA, 2016).
2.2 MEDIDAS PREVENTIVAS
A prevenção da SHEG se dá com o início imediato do pré-natal, se possível antes da 12° semana de gestação, possibilitando assim, atingir um resultado desejado, na redução dos riscos de complicações á saúde materna e fetal e evitar o aparecimento de agravo, vista que as consultas do pré-natal as gestantes serão avaliadas e orientadas sobre: nutrição; exames laboratoriais; análise de sua saúde ou presença de doenças como diabetes mellitus ou HA; orientada quanto: a realização de exercícios físicos; controle de peso; análise de ultrassonografia e sobre a amamentação (RIBEIRO, 2014).
Conforme Alexandre, Lorena e Silva (2010) a prevenção da SHEG ocorre através da conscientização da gestante em realizar um pré-natal de qualidade, que permitir um diagnóstico e tratamento necessário antes que as formas clínicas da SHEG se estalem e as complicações ocorram.
De acordo com Silva et al. (2015) as medidas preventivas da SHEG ocorrem através do acompanhamento do pré-natal, tornando capaz de promover orientações para prevenir um mau prognóstico, como, não fumar, não ingerir bebida alcoólicas, orientar também sobre a importância de se ter uma alimentação saudável, cortar gorduras, diminuir açúcar, sal, cafeína, a fim de atingir o nascimento de uma criança saudável e o bem estar materno-fetal.
Para Souza (2011) a prevenção da SHEG deve ser realizada através da conscientização da gestante para que ela procure: reduzir o peso corporal através de dieta calórica controlada, substituir as gorduras animais por óleos vegetais, diminuir os açúcares e aumentar a ingestão de fibras; reduzir o sal de cozinha, embutidos, enlatados, conservas, bacalhau e queijos salgados; exercitar-se regularmente 30-40 minutos, de três a cinco vezes por semana com exercícios leves próprios para gestantes; controlar o estresse; evitar drogas que elevam a pressão arterial como anti-inflamatórios, os descongestionantes nasais, antidepressivos, corticoides, cafeína, cocaína e outros.
3. PAPEL DO ENFERMEIRO NA PREVENÇÃO DA SHEG
No período gestacional o enfermeiro é uma parte importante no plano de assistência do pré-natal e puerperal, como acompanhar a gestação para detectar qualquer situação de risco, explicar quais são as modificações físicas e psicológicas que ocorrem durante a gravidez e também distinguir os sinais e sintomas de uma gravidez de risco. De acordo com o Art. 8°, Capítulo II, como integrante da equipe de saúde, estabelecido pelo Código de Ética dos Profissionais de Enfermagem, ao enfermeiro incumbe: prestação de assistência de enfermagem á gestante, parturiente, puérpera e ao recém-nascido (COREN, 2010).
O acompanhamento do pré-natal sistemático é fundamental para qualquer gestante, é a melhor forma de prevenção e identificação precoce da SHEG, possibilitando assim, evitar complicações maternas e fetais, de maneira a impedir a morbimortalidade, o início tardio e as realizações de menor número de consultas dificultam o diagnóstico precoce e tratamento adequado da SHEG (TEXEIRA, 2011).
As consultas de pré-natal devem ser realizadas de acordo com a idade gestacional: até 28ª semanas de gestação realizadas mensalmente, da 28ª a 36ª semanas, quinzenalmente; e após 36ª semanas, semanalmente. O número ideal de 6 consultas, importante ressaltar que durante toda gestação pode ocorrer complicações, que fazem com que uma gestação normal torna-se uma gestação de risco (OLIVEIRA, 2016).
O pré-natal de risco habitual pode ser inteiramente acompanhado pelo enfermeiro, que possibilita identificar problemas reais e potenciais da gestante, como reconhecer os sinais e sintomas sugestivos da SHEG, avaliar presença de edema de face e membros, desconforto respiratório ao deambular, elevação da PA, proteinúria, cefaleia continua e presença de formigamento. Possibilitando ainda ocorrer repercussões clínica, como edema pulmonar e cerebral, deslocamento da placenta, retardo do crescimento intrauterino, prematuridade, entre outras (SILVA et al., 2011).
3.1 ENFERMEIRO NO PRÉ-NATAL
Conforme Oliveira (2016) o enfermeiro em todos os níveis da assistência e, principalmente, no que se refere à assistência pré-natal, deve mostrar a importância do acompanhamento da gestação na promoção da saúde, prevenção e tratamento de distúrbios, durante e após a gravidez, bem como informá-la das consultas de rotina de enfermagem, conforme descritas no quadro 2 abaixo:
Quadro 2 – Rotina das consultas de enfermagem no pré-natal
| ANAMNESE | EXAME FÍSICO | MEDIDAS DE ROTINA |
| – Antecedentes pessoais, familiares e gineco-obstétricos;
– DUM e idade gestacional; – Intercorrências; – Queixas e sintomas; -Sinais de alarme -Uso de medicamentos; – Hábitos alimentares; – Uso de drogas ilícitas; -Hábitos intestinal e vesical; -Apoio familiar e social; – Sono e repouso; – Atividade física . |
– Pesa;
– Aferir a PA; – Exames das mamas; – Pesquisar edema; – Palpação obstétrica; – Medir altura uterina; – Registrar a movimentação fetal; – Ausculta cardiofetal (após 12ª semanas); – Exame cardíaco, pulmonar, de extremidades, etc; – Exame ginecológico e Papanicolau se indicado; – Refazer a classificação de risco gestacional.
|
– Avaliar o estado nutricional
– Avaliar ganho de peso; – Pedir exames de rotina; – Realizar testes rápidos indicados; – Suplementar de ferro e folato; – Checar resultados dos exames; – Anotar no cartão da gestante; – Marcar consulta odontológica; – Agendar próxima consulta; – Incentivar aleitamento materno; – Promover atividades educativas; Dar orientações de rotina. |
Fonte: OLIVEIRA, 2016, pag.60.
A realização de ações educativas no decorrer de todas as etapas do ciclo grávido-puerperal é muito importante, mas é no pré-natal que as gestantes deveram ser mais apoiadas, orientadas para que possa viver o parto de forma positiva, ter menos riscos de complicações no puerpério e mais sucesso na amamentação.
3.2 OS CUIDADOS DE ENFERMAGEM NA PREVENÇÃO DA SHEG
Os cuidados de enfermagem prestados à gestante no pré-natal são fundamentais para o diagnóstico precoce da SHEG, que exige uma equipe multiprofissional capacitada para atuar no caso de complicações (SANTOS et al. , 2007).
De acordo com Brasil (2012) e Faria (2013) no pré-natal de risco habitual a assistência de enfermagem adequada e de qualidade é de fundamental importância para prevenir a ocorrência da SHEG, que deve seguir o roteiro proposto pela instituição, dando ênfase para as orientações quantos sinais e sintomas que possam surgir durante a gravidez, como, ganho de peso exagerado, aumento da PA, edema generalizado. As orientações sobre hábitos nocivos à saúde como fumar, beber, usar drogas, sedentarismo, alimentação inadequada. Sempre dando prioridade as gestantes que apresenta predisposição genética, podendo ser classificadas como de alto risco, que permitir encaminhá-las para consulta médica. Os cuidados de enfermagem nas consultas do pré-natal têm como objetivo melhorar os níveis pressóricos da gestante, evitando complicações clínica como pré-eclâmpsia e a eclâmpsia.
O enfermeiro deve buscar realizar um pré-natal adequado, estabelecendo uma relação de confiança com a gestante, que pode gerar trocas de informações, visando à promoção do parto e nascimento saudável e também na prevenção da morbimortalidade materna e perinatal (GUERREIRO et al., 2012).
3.3 CONDUTAS DO ENFERMEIRO DIANTE DA GESTANTE COM SHEG
As gestantes que desenvolvem uma gestação de alto risco devido à síndrome necessita ser hospitalizada para uma avaliação rigorosa dos seus níveis pressóricos, no intuito de proporcionar um desfecho positivo para a mãe e o bebê (LUCIANO, SILVA E CECCHETTO, 2011).
De acordo com Aguiar et al. (2010) a conduta de enfermagem com a gestante que apresenta a forma grave da síndrome, requer sua hospitalização, para avaliar sua situação, que incluem:
- Aferir PA 4/4h durante o dia;
- Orientar repouso no leito em decúbito lateral esquerdo;
- Controlar diurese nas 24 horas;
- Avaliar presença de proteinúria com fita reagente;
- Verificar movimentos fetais;
- Verificar e anotar o peso corporal diariamente;
- Administrar a medicação conforme prescrição médica.
O enfermeiro diante a gestante com SHEG, deve trabalhar em conjunto com o médico, dando prioridade no atendimento, na solicitação de exames com urgência e controle imediato da PA, sempre com o auxílio do profissional médico (LIMA; PAIVA, AMORIM, 2010).
O enfermeiro deve ter uma atenção especial à gestante com SHEG, mostrando seu papel de educador, nas orientações oferecidas à gestante, para prevenir um mau prognóstico (LIMA; PAIVA, AMORIM, 2010).
As orientações dadas à gestante com SHEG possibilita uma redução da progressão do seu quadro, conforme descrito:
- Repousar em um ambiente calmo para evitar distúrbios cerebrais;
- Beber de 8 a 10 copos de água diariamente;
- Ingerir uma dieta equilibrada e rica em proteínas incluindo alimentos ricos em fibras;
- Fazer repouso intermitente para melhorar a circulação para o coração e útero;
- Limitar as atividades físicas para promover a micção e consequente diminuição da PA;
- Contar com a ajuda de sua família para que possa repousar pelo tempo adequado (RICCI, 2015).
Toda gestante tem o direito a uma assistência de enfermagem sistematizada e de qualidade, o enfermeiro deve garantir essa assistência trabalhando não apenas na sua reabilitação e tratamento, mas também na prevenção de doenças e promoção de saúde (SANTOS et al. , 2007).
CONSIDERAÇÕES FINAIS
No período gestacional pode ocorrer várias alterações na gestante normotensa, principalmente os sinais e sintomas que surgirem durante certo período da gestação, como, HA, proteinúria e edema. O reconhecimento e o tratamento precoce desses sinais e sintomas da SHEG são de grande importância, para garantir uma gestação saudável, segura e sem complicações.
Devido às possíveis complicações da SHEG na gestação, os fatores de risco e as medidas preventivas podem ser essenciais para identificar e prevenir a evolução dessa doença, evitando que a síndrome se instale, principalmente com a conscientização da gestante em realizar um pré-natal de qualidade. o enfermeiro deve procurar trabalhar em conjunto com a equipe multidisciplinar, tendo conhecimento necessário para prevenção da SHEG, visto que a SHEG pode ser consequência de um pré-natal inadequado.
O enfermeiro, durante o pré-natal, deve tomar os primeiros cuidados com a gestante buscando resultados satisfatórios em relação à SHEG. Visando na promoção de saúde, diagnóstico precoce e tratamento específico, além de um bom acompanhamento, principalmente quando a gestante já apresenta predisposição genética. Tem como objetivo o enfermeiro na assistência da SHEG: assegurar a saúde da mãe e o nascimento do recém-nascido saudável, desempenhar os cuidados no controle das intercorrências provenientes da SHEG, sendo monitorada de maneira mais ampla nas consultas do pré-natal.
REFERÊNCIAS
AMADEI, Janete Lane; MERINO, Caroline Guelfe. HIPERTENSÃO ARTERIAL E FATORES DE RISCO EM GESTANTES ATENDIDAS EM UNIDADE BÁSICA DE SAÚDE. Revista Saúde e Pesquisa, v. 3, n. 1, p. 33-39, jan./abr. 2010. Disponivel em: http://periodicos.unicesumar.edu.br/index.php/saudpesq/article/view/1330/1040. Acesso em: 02 de Julho de 2017.
ALEXANDRE, Aguinaldo; LORENA, Izabela; SILVA, Sara. A IMPORTÂNCIA DO PAPEL DO ENFERMEIRO NA GESTAÇÃO DE ALTO RISCO RELACIONADO À DOENÇA HIPERTENSIVA ESPECÍFICA DA GESTAÇÃO (DHEG) EM MÃES ACIMA DE 35 ANOS. Brasília-DF, 2010.
BRANDÃO, Augusto Henriques et al. Função Endotelial, Perfusão Uterina e Fluxo Central em Gestações Complicadas por Pré-eclâmpsia. Belo Horizonte-MG, 2012.
BRASIL. Decreto-lei n° 7.498, de 25 de junho de 1986. Código de ética dos profissionais de enfermagem, Conselho regional de enfermagem, 1ª ed. Distrito Federal, 2010.
BRASIL. Gestação de Alto Risco. Ministério da Saúde, 2012.
CARVALHO, Carmo WR. Eclampsia: abordagem ao diagnóstico e á conduta. Minas Gerais, 2008.
FARIA, Andréia Leite. DOENÇA HIPERTENSIVA ESPECÍFICA DA GESTAÇÃO (DHEG): AÇÕES PREVENTIVAS DE ENFERMAGEM. Cáceres-MT, 2013.
GUERREIRO, Diana Damasceno. MORTALIDADE MATERNA RELACIONADA À DOENÇA HIPERTENSIVA ESPECIFICA DA GESTAÇÃO (DHEG): EM UMA MATERNIDADE NO PARÁ. Revista de Enfermagem UFSM 2014 Out/Dez; 4(4):825-834 . Pará, 2012. Disponível em: https://periodicos.ufsm.br/reufsm/article/view/13159/pdf. Acesso em: 30 de Agosto de 2017.
LIMA, Érica Mayara Alvesde; PAIVA, Luciana Ferreira; AMORIM, Rosely Kalilde Freitas Castro Carraride. Conhecimento e atitudes dos enfermeiros diante de gestantes com sintomas da Doença Hipertensiva Específica da Gestação (DHEG) atendidas em Unidades Básicas de Saúde (UBS). São Vicente-SP, 2010.
LUCIANO, Marta Pelizzari; SILVA, Eveline Franco, CECCHETO, Fátima Helena. ORIENTAÇÕES DE ENFERMAGEM NA GESTAÇÃO DE ALTO RISCO: PERCEPÇÕES E PERFIL DE GESTANTES. Revista enfermagem UFPE On Line 2011 jul.;5(5):1261-266. Rio Grande do Sul, 2011. Disponível em: https://professores.faccat.br/moodle/pluginfile.php/30770/mod_resource/content/1/artigo%20enfermegem%20na%20gesta%C3%A7%C3%A3o%20de%20alto%20risco.pdf. Acesso em 30 de Agosto de 2017.
OLIVEIRA, Reynaldo Gomes. Blackbook- enfermagem. 1ª. ed. Belo Horizonte, 2016.
Portal Brasil. OMS: Brasil reduz mortalidade materna em 43% de 1990 a 2013. Disponível em: http://www.brasil.gov.br/saude/2014/05/oms-brasil-reduz-mortalidade-materna-em-43-de-1990-a-2013. Acesso em: 30 de Março de 2017.
RIBEIRO, Vacirlene Oliveira Silva. ATUAÇÃO DO ENFERMEIRO NA PREVENÇÃO DA DOENÇA HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ. Governador Valadares-Paraná, 2014.
RICCI, Susan Scott. Enfermagem materno-neonatal e saúde da mulher. 3. Ed. Rio de Janeiro: Guanabara Koogan, 2015.
SANTOS, Zélia Maria de Sousa Araújo et al. AUTOCUIDADO DA GESTANTE ADOLESCENTE NA PREVENÇÃO DOS FATORES DE RISCO DA SÍNDROME HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ (SHEG). Fortaleza-Ceará, 2007.
SANTOS, Zélia Maria de Sousa Araújo et al. FATORES DE RISCO PARA A SÍNDROME HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ. Fortaleza-Ceará, 2009.
SILVA, Eveline Franco et al. Percepções de um grupo de mulheres sobre a doença hipertensiva específica da gestação. Revista Gaúcha de Enfermagem. Porto Alegre, vol.32, n°2, jun., 2011. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1983-14472011000200015. Acesso em 02 de Abril de 2017.
SILVA, Lívia Nornyan Medeiros et al. ATUAÇÃO DO ENFERMEIRO NA ESTRATÉGIA SAÚDE DA FAMÍLIA PARA PREVENÇÃO DA HIPERTENSÃO GESTACIONAL. Aracati-Ceará, 2015.
SILVA, Vanessa Taís de Sousa. Doença Hipertensiva Específica da Gestação: Repercussão no Recém-Nascido. Campina Grande-PB, 2016.
SOUZA, Felipe Lopes. ATUAÇÃO DO ENFERMEIRO FRENTE À PREVENÇÃO DA DOENÇA HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ (DHEG). Manaus-Amazonas, 2011.
[1] Graduanda em Enfermagem – Faculdade Anhanguera Educacional-FACITEB.
[2] Graduanda em Enfermagem – Faculdade Anhanguera Educacional-FACITEB.
[3] Graduanda em Enfermagem – Faculdade Anhanguera Educacional-FACITEB.

