ARTICLE ORIGINAL
PEIXOTO, Leonardo Ribeiro [1], NASCIMENTO, Vanessa Daniele de Sousa [2], ALVES, Renata Maria Coutinho [3], BRITO, Caio Vinícius Botelho [4]
PEIXOTO, Leonardo Ribeiro. Et al. Aspects de la prévention de la thromboembolie veineuse chez les patients admis dans un service clinique. Revista Científica Multidisciplinar Núcleo do Conhecimento. An 06, Ed. 04, Vol. 11, p. 71 à 83. avril 2021. ISSN: 2448-0959, Lien d’accès: https://www.nucleodoconhecimento.com.br/sante/thromboembolie-veineuse
RÉSUMÉ
L’objectif de cette recherche était d’analyser la couverture adéquate et la réalisation de la prophylaxie de la thromboembolie veineuse (TEV) utilisée chez les patients à haut risque admis dans le service clinique. Pour cela, 91 dossiers médicaux de patients à haut risque de TEV sur une période de 3 mois ont été analysés. La prophylaxie TEV a été réalisée correctement chez 70% des patients, la prévalence de la thrombose était: 7,6% dans l’ensemble, 10,7% chez les patients qui n’ont pas reçu une prophylaxie adéquate et 6,3% chez ceux qui ont reçu une prophylaxie adéquate. Par conséquent, on observe qu’une prophylaxie adéquate de la TEV était sous-utilisée, suivant les tendances mondiales et nationales; des stratégies telles que: la formulation d’un protocole clair pour la prévention de la TEV – dont l’achèvement était obligatoire – et qui était joint aux dossiers médicaux; L’utilisation de dossiers médicaux électroniques et la formation continue des professionnels de la santé sont des stratégies précieuses pour accroître la couverture prophylactique adéquate de la TEV, atténuer le temps d’hospitalisation, les décès évitables et les coûts pour le système de santé.
Mots-clés : Thromboembolie veineuse, Prophylaxie, Patients hospitalisés.
1. INTRODUCTION
La thromboembolie veineuse (TEV) consiste en la formation d’un thrombus qui a complètement ou partiellement obstrué la lumière du vaisseau. Par conséquent, il comprend deux maladies connexes: la thrombose veineuse profonde (TVP) et l’embolie pulmonaire (EP). Ces dents, la TVP est la plus courante (80-95% des cas) et l’EP est généralement secondaire à la TVP; il s’agit d’une complication grave et potentiellement mortelle (SOCIEDADE BRASILEIRA DE ANGIOLOGIA E CIRURGIA VASCULAR, 2015). Au Brésil, entre 2008 et 2018, le nombre d’hospitalisations liées à la thromboembolie veineuse a dépassé 419 000, avec un total de plus de 10 000 décès (MINISTÉRIO DA SAÚDE, 2018).
Les conditions qui favorisent la TEV sont: lésion de l’endothélium vasculaire, stesis veineuse et états d’hypercoagulabilité; triade Virchow (YAMADA, 2015). Par conséquent, toutes les pathologies et conditions qui prédisposent à la TEV affectent un ou plusieurs éléments de cette triade. Parmi celles-ci, les principales pathologies liées aux soins hospitaliers sont: les interventions chirurgicales, la restriction de mobilité, l’infection active, l’insuffisance cardiaque congestive, la maladie rénale chronique, le diabète sucré décompensé, les traumatismes récents, le tabagisme, le cancer actif et la TEV antérieure. D’autres conditions physiologiques augmentent également le risque de TEV, telles que la grossesse, la puerpéralité et l’âge avancé (> 70 ans) (COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGAR SANTOS, 2013).
La principale complication de la TVP est le syndrome postthrombotique, caractérisé par une douleur, un œdème et des changements cutanés dans le membre affecté. En ce qui concerne l’embolie pulmonaire, la principale complication est l’insuffisance respiratoire aiguë, entraînant un arrêt cardiaque et la mort (SOCIEDADE BRASILEIRA DE CIRURGIA VASCULAR, 2015).
Malgré ces scénarios, la TEV est la principale cause de décès évitables à l’hôpital, mais de nombreux hôpitaux n’emploient pas ou n’utilisent pas insuffisamment des soins prophylactiques (mécaniques et pharmacologiques) dans leurs services (ALCKIMIN, 2013). Les principaux obstacles à cela sont la peur des effets secondaires des médicaments, le manque de protocoles qui standardisent les pratiques préventives et l’incapacité à former adéquatement les professionnels (FARHART, 2018).
La survenue d’un événement thromboemboliques entraîne une augmentation du séjour à l’hôpital, une augmentation des coûts hospitaliers et une augmentation de la morbidité et de la mortalité. De plus, l’anticoagulation thérapeutique après la TEV dure au moins 3 mois, ce qui augmente considérablement les effets indésirables du médicament par rapport à son utilisation prophylactique (MAYNARD, 2016).
D’autre part, la thromboprophylaxie chez les patients hospitalisés à risque réduit le risque d’un événement thromboembolique de 30% à 65% et, en raison du temps plus court de l’anticoagulation, a un risque plus faible de provoquer des saignements (RAYMUNDO, 2019). L’utilisation de bas de compression élastiques, de compression pneumatique intermittente, de déambulation précoce et d’anticoagulation, lorsqu’ils sont utilisés de manière appropriée chez les patients à risque de TEV, s’est avérée être un rapport coûts-avantages positif; réduire le séjour à l’hôpital, accélérer le rétablissement et prévenir les décès (KARLISCH, 2014).
Compte tenu de son importance, des modèles d’évaluation ont été créés pour suivre les patients à haut risque de développer un événement thromboembolique. Le principal modèle utilisé pour élire ceux qui recevront une anticoagulation chez les patients cliniques est le score de Padoue. Ce score utilise l’identification des facteurs de risque pertinents et attribue un score à chacun d’eux, en fonction de leur degré d’importance, les patients qui ont obtenu un score compris entre 0 et 3 ont un faible risque de TEV (0,3%) et les patients qui ont obtenu un score de ≥ 4 ont un risque élevé de TEV, environ 11% (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
La prophylaxie pharmacologique doit être instaurée chez les patients à haut risque par score de padoue. Les médicaments administrés sont généralement de l’héparine non fractionnée, de l’héparine de faible poids moléculaire (l’énoxaparine étant la plus courante). Un protocole de soins pour l’application de ces médicaments à la dose, au moment et à la voie d’administration appropriés a été publié par l’Hospital Israelita Albert Einstein (HIAE). En outre, le protocole contient également des conseils sur les mesures non pharmacologiques telles que la mobilisation précoce, la compression élastique et la physiothérapie motrice. Cela a été élaboré suite aux recommandations du 9ème consensus de l’American College of Chest Physicians (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
Compte tenu de ce qui précède, l’objectif de la recherche est d’analyser la couverture et la performance adéquate de la prophylaxie pour la thromboembolie veineuse utilisée chez les patients à haut risque hospitalisés dans le service clinique. Ainsi que : identifier leurs caractéristiques sociodémographiques ; les facteurs de risque les plus fréquents et calculer la prévalence de la thrombose chez les patients à haut risque admis dans un service clinique.
2. MÉTHODE
Il s’agit d’une étude transversale et rétrospective avec une approche quantitative. Le scénario de recherche était un service de clinique médicale d’un hôpital public tertiaire dans la capitale de l’État du Pará. Les dossiers médicaux des patients à haut risque de thrombose ont été inclus dans l’étude, selon le score de Pádua (indiqué dans le tableau 1) et âgés de ≥ 18 ans. Les patients qui présentaient une contre-indication absolue à l’utilisation d’anticoagulants ont été exclus de l’étude; les patients ayant reçu un diagnostic de TEV comme cause d’hospitalisation; dossiers médicaux non disponibles ou avec des informations incomplètes et patients dont l’anticoagulation était le traitement de la pathologie sous-jacente, puisque le but de l’étude est d’effectuer une analyse sur la prévention et non sur le traitement de la maladie.
Tableau 1 – Stratification du risque de thrombose par score de Pádua.
| Facteur de risque | Ponctuation |
| Cancer actif | 3 |
| Historique de la TEV précédente | 3 |
| Mobilité réduite | 3 |
| Thrombophilie primaire ou secondaire | 3 |
| Traumatisme récent (le mois dernier) | 2 |
| Âge avancé (≥ 70 ans) | 1 |
| Insuffisance cardiaque ou respiratoire | 1 |
| Infections ou maladies rhumatologiques | 1 |
| Infarctus aigu du myocarde ou accident vasculaire cérébral antérieur | 1 |
| Obésité (IMC ≥ 30) | 1 |
| Hormonothérapie actuelle | 1 |
|
Score total Risque élevé ≥ 4 Risque faible < 4 |
Source: Protocole de thromboembolie veineuse Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
Au cours de la période analysée (du 1er janvier 2020 au 31 mars 2020), le nombre total de dossiers médicaux trouvés était de 207, dont 91 répondaient aux critères d’inclusion. L’analyse des données numériques a été effectuée par des statistiques descriptives par le programme Microsoft Office Excel et, le jugement de considérer la méthode de prophylaxie comme adéquate ou inadéquate, a été fait par comparaison avec le protocole de thromboprophylaxie de la Société brésilienne de charité israélienne Albert Einstein fourni dans le tableau 2.
Tableau 2 – Protocole de thromboprophylaxie selon le risque de thrombose de l’hôpital Israelita Albert Einstein – adapté.
| Stratification des risques | Thromboprophylaxie |
| Stratification par score de Padoue | |
| Risque faible < 4 pontos | Déambulation précoce |
| Risque élevé ≥ 4 points | Prophylaxie mécanique associée à : HNF 5 000 UI toutes les 8 ou 12 heures. HBPM 40mg, si la créatinine clearence < 30, ajustar para 20mg em dose única diária. |
UFH: Héparine non fractionnée; HBPM : héparine de bas poids moléculaire.
Source: Protocole de thromboembolie veineuse Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
La recherche a salué les lignes directrices énoncées dans les résolutions 196/96 et 466/12 du Conseil national de la santé et l’analyse des dossiers médicaux a été lancée après approbation par le Comité d’éthique et de recherche (CEP) de l’hôpital, dans lequel la recherche a été effectuée. Aucune clause de consentement libre et éclairé n’a été appliquée, car la recherche n’a pas été effectuée directement avec les patients, tous les renseignements personnels ont été conservés.
3. RÉSULTATS
Parmi les 91 patients qui auraient dû recevoir une prophylaxie pharmacologique, 28 (30,8 %) ne l’ont pas reçue ou reçue de manière inadéquate, c’est-à-dire à une dose sous-thérapeutique ou avec des médicaments inadéquats pour la prévention de la thromboembolie. En ce qui concerne la prophylaxie mécanique, les 91 patients ont reçu une modalité appropriée.
Figure 1 – Nombre de patients ayant reçu ou non une prophylaxie pharmacologique et mécanique, Belém-PA, Brésil, 2021.
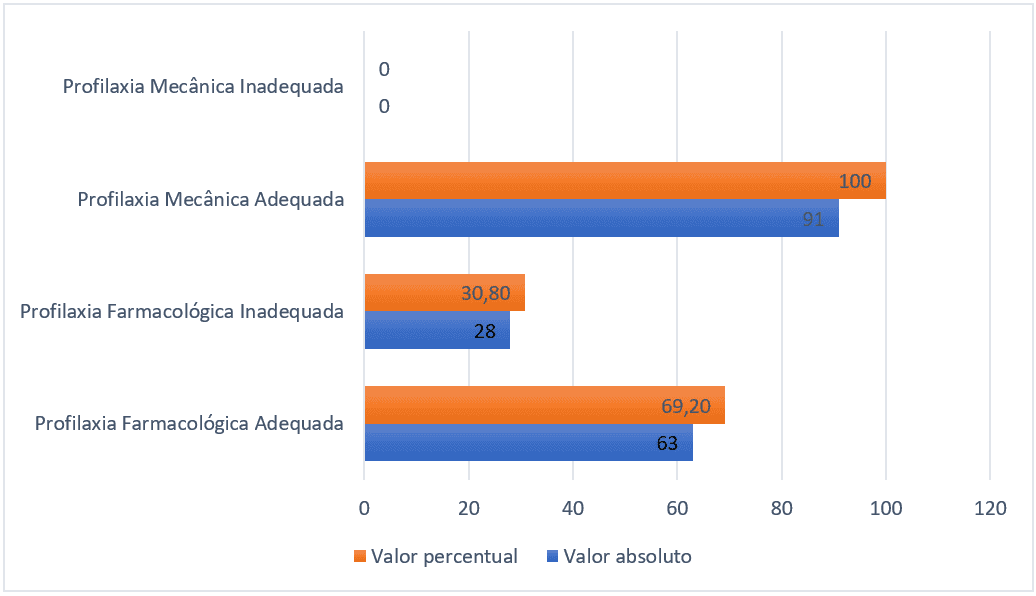
En ce qui concerne les caractéristiques sociodémographiques, 43 (47 %) étaient des femmes et 48 (53 %) étaient des hommes. La répartition par âge des adultes âgés de 18 à 59 ans s’élevait à 47 (51 %), les personnes âgées de 60 à 79 ans s’élevaient à 35 (38 %) et le groupe des personnes très âgées à 9 (11 %), et l’âge moyen en années était de 57 ans avec un écart-type de 17 points. Le nombre moyen de jours d’hospitalisation était de 25 avec un écart-type de 20 points.
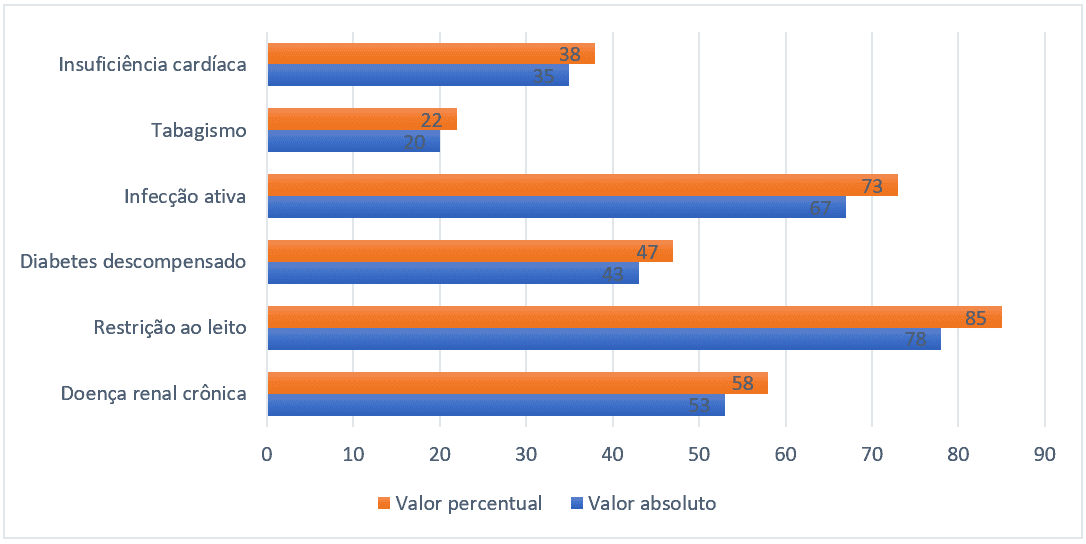
En ce qui concerne le profil épidémiologique, les facteurs de risque les plus répandus étaient la restriction du lit (85 %), l’infection active (73 %), l’insuffisance rénale chronique (58 %), l’insuffisance cardiaque (38 %) et le tabagisme (22 %). Seuls les facteurs de risque pertinents concernant la prédisposition à la TEV ont été signalés et répondaient d’une manière ou d’une autre aux critères du score de Padoue.
Figure 2 – Facteurs de risque plus fréquents chez les patients hospitalisés, Belém-PA, Brésil, 2021.
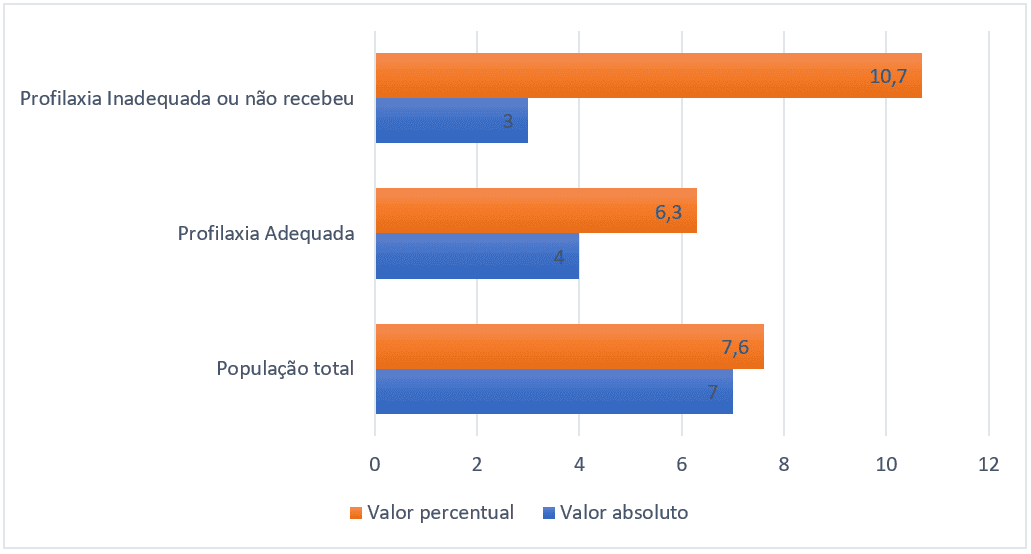
La prévalence totale des événements thromboemboliques était de 7,6 % (7 dans l’univers de l’échantillon de 91). Le groupe de patients ayant reçu une prophylaxie pharmacologique adéquate avait une prévalence de 6,3% (4 patients sur 63), tandis que le groupe qui n’a pas reçu de prophylaxie pharmacologique ou qui l’a reçue de manière inadéquate avait une prévalence de 10,7% (3 patients sur 28), le graphique ci-dessous explique les relations en pourcentage et le nombre absolu d’événements.
Figure 3 – Prévalence des événements thromboemboliques de chaque groupe, Belém-Pa, Brésil, 2021.
4. DISCUSSION
Un nombre important de dossiers médicaux soumis à l’analyse ont été compromis par le manque de données ou l’illisibilité. L’hôpital utilise un système de dossiers médicaux remplis manuellement. Il est donc difficile d’obtenir clairement des données à la fois pour mener des recherches et pour continuer à prendre soin de l’équipe multidisciplinaire elle-même. La mise en œuvre des dossiers médicaux électroniques, malgré un investissement initial élevé, s’est avérée rentable et peut être utilisée comme un allié précieux dans la mise en œuvre de stratégies de prévention de la TEV et d’autres blessures (PATRÍCIO, 2011).
L’utilisation insuffisante de la prophylaxie pour la thromboembolie est un phénomène mondial. L’étude ENDORSE, qui a évalué l’utilisation d’une prophylaxie adéquate dans 358 hôpitaux de 32 pays, a conclu que seulement la moitié de ces patients ont reçu une prévention adéquate. Par conséquent, la sous-utilisation de la prévention de la TEV est un problème mondial. Dans les pays d’Amérique latine, le taux d’utilisation correct était de 47 % (LOPES, 2017). Des études sur d’autres services au Brésil ont révélé des proportions diverses entre eux. Busato (2014) a trouvé 74% des adhérents à la prophylaxie correcte chez les patients cliniques, tandis qu’Andrade (2008) en a trouvé 26% dans les hôpitaux de la capitale amazonas.
Dans l’hôpital analysé, l’utilisation appropriée de la prophylaxie pharmacologique était de 70%, tandis qu’un certain type de prophylaxie mécanique était utilisé chez tous les patients. Bien que supérieur à la moyenne mondiale et à la moyenne nationale des études consultées, ce taux d’adéquation est encore bien inférieur aux 95 % attendus, stipulés par le programme de safety zone TEV, qui vise à transformer les hôpitaux en zones exemptes de TEV. Il s’agit d’un programme mondial de formation médicale continue pour la mise en œuvre et l’optimisation de la prévention de la TEV en milieu hospitalier (ROCHA, 2020).
Dans une enquête générale, un laboratoire qui fait la promotion du programme au Brésil a pris contact avec des hôpitaux de toutes les régions pour évaluer comment la prévention de la TEV a été effectuée. Parmi les résultats, les principaux facteurs qui ont entravé la prophylaxie étaient : l’absence d’un protocole clair et accessible pour la prévention de la TEV, le manque d’adhésion à l’achèvement du protocole par les médecins et l’évaluation obligatoire des risques de TEV uniquement dans des services hospitaliers spécifiques (ROCHA, 2020).
Les stratégies suggérées à la fois par le programme de safety zone TEV, et par Leal (2020), qui a évalué le scénario avant et après la mise en œuvre d’un protocole de prophylaxie de la TEV dans un hôpital, ont conclu que l’utilisation de stratégies multimodales a un impact significatif sur l’adhésion aux actions mesures préventives. Parmi les méthodes suggérées figurent : la complétion et l’attachement obligatoires du protocole de prophylaxie dans les dossiers médicaux des patients hospitalisés ; stratification du risque de TEV chez tous les patients hospitalisés ; la mise en place du blocage automatique du dossier médical électronique si le protocole n’a pas été complété, l’élaboration d’organigrammes simplifiés pour la pratique clinique et la formation continue des professionnels sur le sujet.
Il est important de souligner les efforts de l’équipe multidisciplinaire concernant l’utilisation appropriée de la prophylaxie mécanique, bien que cela seul soit insuffisant chez les patients à haut risque sans contre-indication à l’anticoagulation. L’utilisation de la prophylaxie mécanique est rentable et facile à appliquer et s’est avérée être une stratégie précieuse pour lutter contre la thromboembolie (PEREIRA, 2020).
La valeur absolue et le pourcentage d’hommes et de femmes étaient très similaires et il n’y avait aucune pertinence lorsqu’ils étaient soumis à l’analyse de la couverture prophylactique de la thrombose. Le groupe d’âge, à son tour, a une moyenne de 57 ans, mais avec une grande variation d’âge (écart-type de 17 ans). Cela s’est produit en raison de la présence d’extrêmes d’âge chez les patients hospitalisés, ce qui rend le calcul de la moyenne moins précis. Enfin, le nombre moyen de jours d’hospitalisation était de 25 jours avec un écart-type de 20 jours; le calcul a également été altéré en raison de la présence d’extrêmes, allant de périodes telles que 5 jours à 100 jours.
Malgré la grande variabilité, une moyenne de 20 jours d’hospitalisation est un facteur aggravant important lors de l’évaluation du risque de TEV. Un long séjour à l’hôpital n’est pas synonyme de soins médiocres, puisque l’étude a été menée dans un hôpital tertiaire du réseau SUS, ce qui implique un profil de patients plus sévères. Cependant, la durée prolongée de l’hospitalisation est associée à une augmentation du taux d’infection hospitalière, à une augmentation de la morbidité et de la mortalité et à une augmentation des coûts pour l’hôpital (SILVA, 2014).
Dans l’échantillon étudié, 85% des patients ont eu une infection pendant leur séjour, créant une boucle de rétroaction: la permanence augmente le risque d’infection, ce qui augmente la durée du séjour. Après la séquence morbide, l’infection augmente le risque de TEV, ce qui augmente encore le temps d’hospitalisation (SILVA, 2014).
La prévalence absolue des événements thromboemboliques était de 7,6 %. Néanmoins, le groupe de patients ayant reçu une prophylaxie pharmacologique adéquate avait une prévalence de 6,3%, tandis que le groupe qui n’a pas reçu de prophylaxie pharmacologique ou qui l’a reçue de manière inadéquate avait une prévalence de 10,7%. Autrement dit, malgré une prévalence absolue relativement faible, par rapport aux 11,3 % à 32,9 % trouvés dans la littérature (CHARLO, 2020) et à une population étudiée qui n’a pas atteint une grande échelle, le groupe qui n’a pas reçu une prophylaxie adéquate a connu une augmentation significative du risque.
Cependant, cette prévalence est remise en question, car selon Carneiro (2010), dans la plupart des hôpitaux, la prévalence de la thrombose est sous-estimée, puisque près de 50% des cas sont subcliniques. De plus, pour un diagnostic fiable de thrombose, il est presque toujours nécessaire d’utiliser des tests complémentaires, et dans les dossiers médicaux analysés, il n’était pas toujours clair comment le diagnostic a été atteint. Ainsi, le fait de n’avoir qu’une évaluation clinique sans recherche systématique de thrombose chez les patients à risque entraîne un sous-diagnostic.
Le profil des facteurs de risque des patients étudiés est cohérent avec celui rapporté dans la littérature, mais une particularité de l’hôpital était le nombre de néphropathes qui nécessitaient un ajustement posologique. Bien que la clarté de la créatinine n’ait pas toujours été décrite, l’ajustement a été considéré comme adéquat dans ce groupe de patients. Une autre relation importante est que plus le nombre de facteurs de risque est élevé, plus les chances que le patient reçoive une prophylaxie adéquate sont faibles. Bien qu’il y ait une crainte du risque de saignement, puisque les contre-indications sont respectées, il n’y a aucun soutien dans la littérature pour adopter cette conduite. Au contraire, les patients présentant de nombreux facteurs de risque thrombosèment davantage et leur morbidité et leur mortalité augmentent par rapport à ceux qui ne sont pas correctement anticoagulés (CARNEIRO, 2010).
5. CONCLUSION
Par conséquent, on observe qu’une prophylaxie adéquate de la TEV était sous-utilisée, suivant les tendances mondiales et nationales, des stratégies telles que : la formulation d’un protocole clair pour la prévention de la TEV – dont l’achèvement était obligatoire – et qui était joint aux dossiers médicaux; L’utilisation de dossiers médicaux électroniques et la formation continue des professionnels de la santé sont des stratégies précieuses pour accroître la couverture prophylactique adéquate de la TEV, atténuer le temps d’hospitalisation, les décès évitables et les coûts pour le système de santé.
RÉFÉRENCES
ALCKMIN, Carolina. Venous thromboembolism risk assessment in hospitalized patients: A new proposal. Clinics, São Paulo, v.68, n.11, p.1416-1420, nov. 2013. Disponível em:( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180759322013001101416&lng=pt&nrm=iso). Acesso em: 24/02/2019.
ANDRADE, Edson de Oliveira. Fatores de risco e profilaxia para tromboembolismo venoso em hospitais da cidade de Manaus. J. bras. pneumol., São Paulo, v. 35, n. 2, p. 114-121, Fev. 2009. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132009000200003&lng=en&nrm=iso). Acesso em: 30/11/2020.
BUSATO, Cesar Roberto. Avaliação de tromboprofilaxia em hospital geral de médio porte. J Vasc Bras., v. 13, n. 1, p. 5-11. Jan.-Mar 2014. Disponível em: (https://www.scielo.br/pdf/jvb/v13n1/pt_1677-5449-jvb-13-01-00005.pdf) Acesso em: 30/11/2020.
CARNEIRO, João Luiz de Aquino. Avaliação da profilaxia do tromboembolismo venoso em hospital de grande porte. Rev. Col. Bras. Cir., Rio de Janeiro, v. 37, n. 3, p. 204-210, Jun. 2010. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S010069912010000300008&lng=en&nrm=iso). Acesso em: 30/11/2020.
CHARLO, Patricia Bossolani. Relação entre trombose venosa profunda e seus fatores de risco na população feminina. Glob Acad Nurs, Maringá-Paraná. V.1, n. 1, p. 1-7, 2020. Disponívelem:(http://globalacademicnursing.com/index.php/globacadnurs/article/download/35/19). Acesso em: 30/11/2020.
COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGARD SANTOS. Prevenção de Fenômenos Tromboembólicos Venosos em Pacientes Internados. Salvador, v.1, n.1, p. 4-12, jan. 2013. Disponível em: (http://www2.ebserh.gov.br/documents/1975526/2520527/diretriz_1_prevencao_de_fenomenos_tromboembolicos_venosos_em_pacientes_internados_revisada.pdf/0a924d80-6b7b-430a-b75c-2bd11211a1b9). Acesso em: 24/02/2019.
FARHAT, Fátima. Avaliação da profilaxia da trombose venosa profunda em um hospital geral. J. vasc. bras., Porto Alegre, v. 17, n. 3, p. 184-192, set. 2018. Disponível em (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492018000300184&lng=pt&nrm=iso). Acesso em: 24/02/2019.
KALISCH, Beatrice. Outcomes of inpatient mobilization: a literature review. J Clin Nurs. 2014 Jun;23(11-12):1486-501. doi: 10.1111/jocn.12315. Epub 2013 Sep 13. PMID: 24028657. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/24028657). Acesso em: 24/02/2019.
LOPES, Bruno Abdala Candido. Sabemos prescrever profilaxia de tromboembolismo venoso nos pacientes internados? J Vasc Bras. V. 16, n. 3, p.199-204, Jul-Set. 2017. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/29930647/) Acesso em? 30/11/2020.
LEAL, Lisiane Freitas. Implementação de protocolo para profilaxia de tromboembolismo venoso: um estudo antes e depois em pacientes clínicos e cirúrgicos. J. bras. pneumol., São Paulo, v. 46, n. 4, p. 1-7, 2020. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132020000400200&lng=en&nrm=iso). Acesso em: 30/11/2020.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Internações por Região segundo Região Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa Período: Jan/2008-Nov/2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Óbitos por Região segundo Região/Unidade da Federação
Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa
Período: 2008-2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MAYNARD, Greg. Preventing hospital-associated venous thromboembolism: a guide for effective quality improvement. Agency for Healthcare Research and Quality, US Department of Health and Human Services, 2016. Disponível em: (https://www.ahrq.gov/sites/default/files/publications/files/vteguide.pdf). Acesso em: 24/02/2019.
PATRÍCIO, Camila Mendes. O prontuário eletrônico do paciente no sistema de saúde brasileiro: uma realidade para os médicos? Scientia Medica (Porto Alegre), volume 21, número 3, p. 121-131, maio 2011. Disponível em: (https://revistaseletronicas.pucrs.br/ojs/index.php/scientiamedica/article/viewFile/8723/6722). Acesso em: 30/11/2020.
PEREIRA, Nikacia Torres. A frequência do uso de profilaxia mecânica em pacientes com trombose venosa profunda: uma revisão integrativa de literatura. Trabalho de Conclusão de Curso (Bacharelado em Fisioterapia) – Curso de Fisioterapia, Centro Universitário CESMAC, Maceió, 2018. V. 1, p. 1-19, 2020. Disponível em: (https://ri.cesmac.edu.br/handle/tede/677). Acesso em: 30/11/2020.
RAYMUNDO, Selma Regina. O que mudou nas últimas décadas na profilaxia do tromboembolismo venoso em pacientes internados: artigo de revisão. J. vasc., Porto Alegre, v. 18, fev. 2019. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492019000100402&lng=en&nrm=iso&tlng=en). Acesso em: 25/02/2019.
ROCHA, Ana Thereza Cavalcanti. Protocolos de profilaxia de tromboembolismo venoso (TEV) em hospitais brasileiros – PROTEV Brasil. J. vasc. bras., Porto Alegre, v. 19, p. 1-7, jan. 2020. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1677-54492020000100314&lng=en&nrm=iso). Acesso em 30/11/2020.
SILVA, Ana Maria Nunes. Fatores que contribuem para o tempo de internação prolongada no ambiente hospitalar. J. res.: fundam. care. online. v. 6, n. 4, p. 1590-1600, out./dez 2014. Disponível em: (http://www.redalyc.org/pdf/5057/505750770023.pdf). Acesso em: 30/11/2020.
SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN. Protocolo de Profilaxia de Tromboembolismo Venoso, 2016. Disponível em:(http://pubdiretrizes.einstein.br/download.aspx?ID={CD7022C363284063930B3D3E68D5F967}). Acesso em: 25/02/2019.
SOCIEDADE BRASILEIRA DE ANGIOLOIG A E CIRURGIA VASCULAR. Trombose venosa profunda diagnóstico e tratamento, 2015. Disponível em: http://www.sbacv.org.br/lib/media/pdf/diretrizes/trombose-venosa-profunda.pdf. Acesso em: 24 /02/ 2019.
YAMADA, Norikazu. Occurrence of deep vein thrombosis among hospitalized non-surgical Japanese patients, junho 2015. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/26421068). Acesso em: 25 /02/ 2019.
[1] Étudiant de la faculté de médecine de l’Université d’État du Pará.
[2] Étudiant de l’école de médecine de l’Université d’État du Pará.
[3] Master en Santé, Environnement et Société en Amazonie par PPGSAS/UFPA.
[4] Master en chirurgie et recherche expérimentale – CIPE de l’Université d’État du Pará. Doctorant dans le programme de virologie – PPGV de l’Institut Evandro Chagas. Professeur efficace de la Faculté de médecine de l’Université d’État du Pará dans les axes de la gestion des interactions et de l’éducation communautaire (GIESC) et de la recherche scientifique 1 (PC1).
Soumis : Mars 2021.
Approuvé : Avril 2021.


