ARTÍCULO ORIGINAL
FACCO, Lucas [1], ALMENDRO, Lucas Pablo [2], MARQUES, Cristiane Peres [3], RIBEIRO, Edson Fábio Brito [4], FECURY, Amanda Alves [5], DENDASCK, Carla Viana [6], ARAÚJO, Maria Helena Mendonça de [7], OLIVEIRA, Euzébio de [8], DIAS, Claudio Alberto Gellis de Mattos [9]
FACCO, Lucas. Et al. Neoplasia testicolare maligna: analisi epidemiologica dei casi segnalati in Brasile tra il 2015 e il 2019. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno. 06, Ed. 10, Vol. 07, pp. 62-74. Ottobre 2021. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/neoplasia-testicolare, DOI: 10.32749/nucleodoconhecimento.com.br/salute/neoplasia-testicolare
RIEPILOGO
La neoplasia testicolare è una patologia maligna relativamente rara, che rappresenta lo 0,5% di tutte le neoplasie maschili, essendo più frequente tra gli individui di età compresa tra 15 e 34 anni. La presentazione clinica più comune è la massa testicolare o il gonfiore scrotale con o senza dolore o trauma associati, e la diagnosi di conferma standard è l’orchiectomia. Questo studio mirava ad analizzare epidemiologicamente i casi segnalati di neoplasia testicolare maligna in Brasile tra il 2015 e il 2019. I dati per la ricerca epidemiologica sono stati ottenuti da DATASUS e la ricerca bibliografica è stata effettuata attraverso articoli scientifici. Dalle informazioni rivelate in questa ricerca, è possibile osservare una diagnosi crescente di neoplasia maligna dei testicoli in Brasile, con quasi il doppio del numero di casi osservati tra gli anni 2015 e 2019. Sebbene relativamente raro, il cancro ai testicoli è potenzialmente mortale e la sua gravità non deve essere sottovalutata e deve essere diagnosticata e trattata il più presto possibile. Ha un’alta probabilità di guarigione, con trattamento chirurgico definitivo, dopo una diagnosi di conferma, nella maggior parte dei casi, consentendo all’individuo interessato di avere una vita normale. Pertanto, sono necessari ulteriori studi per rivelare le ragioni dell’aumento dei casi di cancro ai testicoli in Brasile e in tutto il mondo, per capire se le differenze regionali sono correlate al numero di casi o se si tratta di un fallimento nella diagnosi e nella registrazione, oltre a servire come base per le azioni del governo, al fine di pianificare ed eseguire politiche volte a combattere i fattori scatenanti di questa malattia.
Parole chiave: Neoplasie maligne, Tumori urologici, Cancro ai testicoli, Orchiectomia inguinale, Epidemiologia.
INTRODUZIONE
Il cancro o neoplasia si verifica dalla proliferazione delle cellule dell’organismo che presentano cambiamenti morfologici e funzionali e causano disturbi tissutali. Tali cambiamenti possono avere cause genetiche o ambientali (Dias et al., 2017).
La neoplasia testicolare è una patologia maligna relativamente rara, che rappresenta lo 0,5% di tutte le neoplasie maschili e il 5% dei tumori urologici (Rosen et al. 2011; Nci, 2021), ed è più frequente tra gli individui di età compresa tra 15 e 34 anni (Baird et al., 2018). Inoltre, la variante più comune era il tumore a cellule germinali, con il 95% dei casi, e la diagnosi più frequente in masse palpabili allo stadio I clinicamente localizzate (Adra e Einhorn, 2017; Pierorazio et al., 2018).
Sono stati evidenziati i fattori di rischio per lo sviluppo di questo tipo di cancro: storia precedente, con un rischio dal 5 al 6% di superamento del testicolo controlaterale; storia familiare, con un rischio da 8 a 10 volte tra fratelli e da 4 a 6 volte tra i figli di un portatore; criptorchidismo, con odds ratio (OR) 4,3, intervallo di confidenza al 95% 3,6-5,1; orchidopessi tardiva (fissazione testicolare nel gambo scrotale) con OR di 5,8 rispetto a prima; e la sindrome di Klinefelter (Hemminki e Li, 2004; Walsh et al., 2007; Cook et al., 2010; Lip et al., 2012; Chan et al., 2014; Kier et al., 2016; Nery, 2019). La presentazione clinica più comune è la massa testicolare o il gonfiore scrotale con o senza dolore / trauma associato, avendo come diagnosi differenziale orchite o epididimite, può quindi iniziare il trattamento con antibiotici (Nery, 2019). Possono verificarsi metastasi, a seconda della posizione, come ad esempio: sintomi gastrointestinali; ginecomastia; mal di testa; lombalgia; massa del collo; sintomi (dispnea, tosse ed emottisi) (Shaw, 2008).
La metodologia diagnostica per tale neoplasia inizia durante l’esame fisico, con la palpazione del gambo scrotale, ma questo genera risultati ambigui, quindi l’uso dell’indagine radiologica con l’ecografia transscrotale, a cui è stato notato l’uso crescente nella rilevazione di lesioni impalpabili o ambigue (Dieckmann et al., 2013; Cheng et al., 2018). La diagnosi di conferma standard è l’orchiectomia radicale (intervento chirurgico per rimuovere uno o entrambi i testicoli e l’intero cordone spermatico), che consente di stabilire il carattere e spesso già utilizzato con il trattamento (Ghoreifi e Djaladat, 2019). Il trattamento gold standard per le masse testicolari con sospetta malignità, senza segni di metastasi, è stato stabilito come orchiectomia radicale con rimozione fino al livello dell’anello inguinale interno, che viene spesso eseguita durante una procedura diagnostica e offre la possibilità di sostituzione con protesi testicolare (Krege et al., 2008; Robinson et al., 2015; Ghoreifi e Djaladat, 2019). Tuttavia, i marcatori tumorali sierici (alfa-fetoproteina – AFP – e beta-gonadotrofia caionica umana – Beta-HCG) sono utilizzati per aiutare a valutare l’efficacia del trattamento e valutare la prognosi per il paziente, poiché devono essere stabiliti prima e dopo il trattamento, nonché durante il periodo di sorveglianza (Gilligan et al., 2019).
Nel contesto globale, ci sono state 72.000 diagnosi e 9.000 morti all’anno per questo processo neoplastico, e il rischio che un uomo sviluppi il cancro ai testicoli durante qualche periodo della sua vita è stato stimato in 1 su 250 uomini (Fitzmaurice et al., 2017; Acs, 2021). La proiezione stimata per il 2021 di nuovi casi di cancro ai testicoli negli Stati Uniti d’America è stata di 9.470 diagnosi e 440 decessi, oltre a una frequenza più elevata tra gli individui bianchi (6,9 individui affetti da 100.000 uomini) rispetto agli afro-americani (1,2 individui affetti da 100.000 uomini) (Ghazarian et al., 2014; Acs, 2021).
A sua volta, a livello nazionale, c’è stata una certa scarsità di dati epidemiologici su questa neoplasia, ma c’è stato un aumento della mortalità rispetto ai dati del 2015 (359 decessi, che rappresentano lo 0,05% della mortalità generale) e del 2019 (446 decessi, che rappresentano lo 0,06% della mortalità complessiva) dell’Atlante della mortalità da cancro – Sistema informativo sulla mortalità (Nery, 2019; Inca, 2021).
OBIETTIVO
Analizzare epidemiologicamente i casi segnalati di neoplasia testicolare maligna in Brasile tra il 2015 e il 2019.
METODO
La ricerca ha utilizzato la metodologia quali quantitativa (metodo misto), con dati governativi, perché oltre ai dati numerici coinvolgeva l’interpretazione dei fenomeni (Facco et al., 2021).
La raccolta dei dati è stata effettuata nel database DATASUS (http://datasus.saude.gov.br/). I dati nazionali sono stati raccolti secondo i seguenti passaggi: A) Il link datasus.saude.gov.br è stato effettuato, la freccia è stata fatto scivolare con il mouse alla scheda “Servizi in primo piano”, subito dopo aver selezionato l’opzione “TABNET”; B) Nella pagina successiva “TABNET” ha cliccato sull’opzione “Epidemiologia e morbilità” e quindi è stata selezionata l’opzione “Tempo all’inizio del trattamento del cancro – PANEL – oncologia”. Da lì, sono stati seguiti i passaggi: A) Nella casella “Linea”, “Anno di diagnosi” è stato selezionato durante tutto il processo; B) Nella casella “Misure”, “Casi” sono stati selezionati durante tutto il processo; C) E nella casella “Colonna”, sono stati selezionati i seguenti: “Stadiazione”, “Gruppo di età”, “Modalità terapeutica”, “Tempo di trattamento”, “UF di residenza”, “Uf di diagnosi” e “UF di trattamento”. Tutti i dati raccolti nel sistema coprono i periodi dal 2015 al 2019. D) Nella casella “selezione disponibile” nell’opzione “Diagnosi”, è stata selezionata l’opzione “Neoplasie maligne (Legge n. 12.732/12) e in “Diagnosi dettagliata” è stata selezionata l’opzione “C62 Malignità dei testicoli”. Nelle altre caselle di controllo disponibili sono state mantenute le opzioni standard del sistema DATASUS. I dati sono stati compilati all’interno dell’applicazione Excel, un componente della suite Office di Microsoft Corporation, e i dati delle regioni del Brasile sono stati agglutinati dai dati forniti da ciascuno degli stati delle regioni appropriate. La ricerca bibliografica è stata effettuata in articoli scientifici, utilizzando personal computer degli autori del presente studio.
RISULTATI
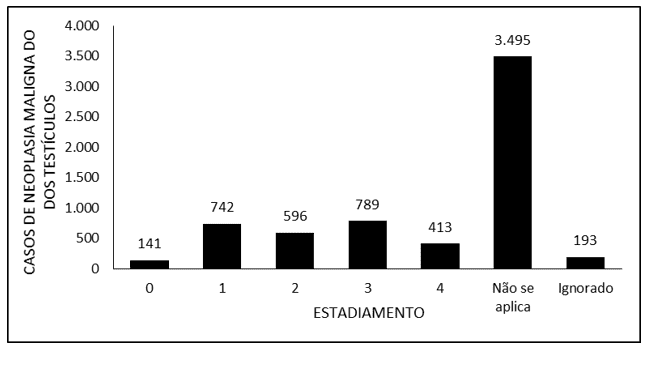
La Figura 1 indica il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la stadiazione. Si noti che la stadiazione di grado 3 è stata la più completa (789 casi), seguita dal grado 1 (742), dal grado 2 (596) e 0 (141). Si nota che, nella stragrande maggioranza dei casi segnalati, il criterio di stadiazione è stato classificato come “non si applica”, oltre a 193 casi segnalati come “ignorati”.
Figura 1 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la stadiazione.
La Tabella 1 indica il numero di casi di neoplasia maligna dei testicoli in Brasile tra gli anni 2015 e 2019, in base alla fascia di età. Si noti che le 5 fasce di età con il maggior numero di casi segnalati di malignità testicolare sono: da 25 a 29 anni (1.312), da 30 a 34 anni (1.157), da 20 a 24 anni (1.072), da 35 a 39 anni (811) e da 0 a 19 anni (563). Inoltre, è stato notato che il più alto numero di casi segnalati si è verificato nel 2019, con 1.841 casi.
Tabella 1 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra gli anni 2015 e 2019, in base alla fascia di età.
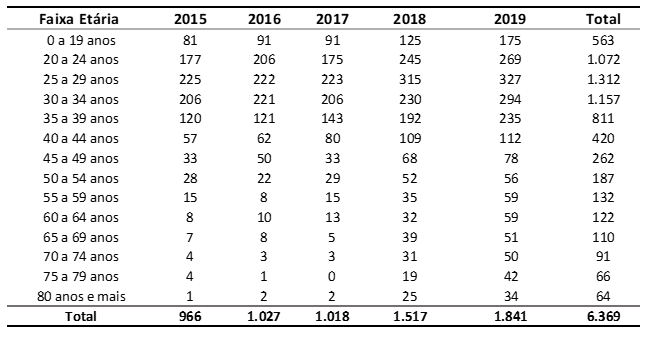
La figura 2 copre il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la modalità terapeutica utilizzata. Si noti che la maggior parte dei pazienti (3.495) sono stati trattati chirurgicamente e 2.594 sono stati trattati con la chemioterapia. La radioterapia è stata utilizzata in 86 pazienti e solo 1 paziente ha fatto uso delle tre modalità terapeutiche. Non ci sono state informazioni sul trattamento utilizzato in 193 pazienti.
Figura 2 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la modalità terapeutica.
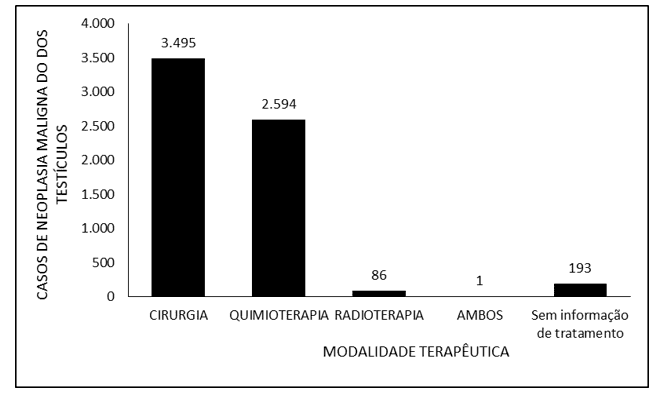
La Figura 3 indica il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso il periodo del trattamento. La stragrande maggioranza dei casi segnalati si riferisce a un tempo di trattamento fino a 30 giorni (4.216), seguito da oltre 60 giorni (1.211) e da 31 a 60 giorni (749). Non ci sono state informazioni sul tempo di trattamento per 193 pazienti.
Figura 3 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, fino al momento del trattamento.
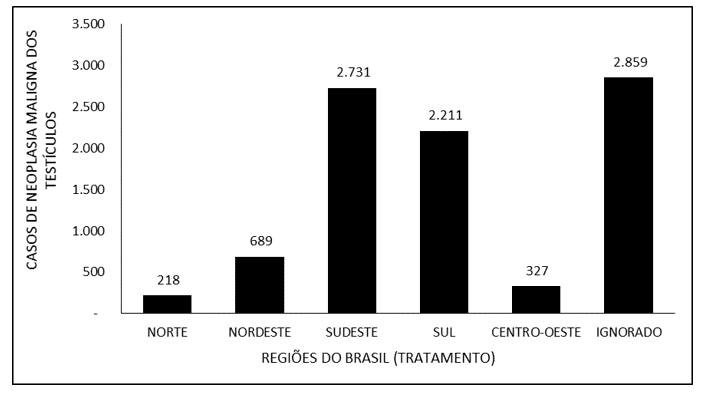
La figura 4 indica il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la regione di residenza. La maggior parte dei casi si riferisce al Sud-Est (2.785), seguito dalle regioni Sud (2.232), Nord-Est (743), Midwest (374) e Nord (235).
Figura 4 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la regione di residenza.
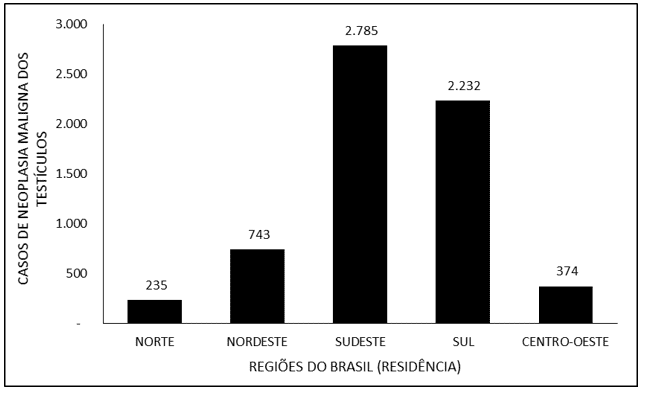
La Figura 5 indica il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la regione di diagnosi. Si noti che la maggior parte delle diagnosi si è verificata nel sud-est (2.829), seguito dal sud (2.245), dal nord-est (731), dal Midwest (333) e dal nord (231).
Figura 5 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la regione di diagnosi.
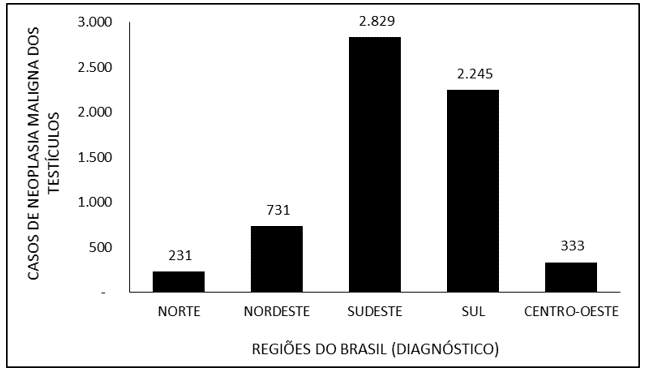
La figura 6 copre il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la regione di trattamento. La maggior parte dei casi (2.859) sono stati segnalati come “ignorati”. La regione sud-orientale ha avuto la più alta notifica di trattamenti per la malignità testicolare, con 2.731 notifiche, seguita da Sud (2.211), Nord-Est (689), Midwest (327) e Nord (218).
Figura 6 – Mostra il numero di casi di neoplasia maligna dei testicoli in Brasile tra il 2015 e il 2019, attraverso la regione di trattamento.
DISCUSSIONE
Come si può vedere nella Tabella 1, c’è stato un aumento crescente del numero di casi di neoplasia testicolare maligna in Brasile tra il 2015 e il 2019, seguendo la tendenza mondiale che, per decenni, ha aumentato il tasso di incidenza del cancro ai testicoli in molti paesi. Tuttavia, le ragioni di questo fenomeno sono ancora sconosciute (Acs, 2021).
L’elevato numero di diagnosi di neoplasia maligna dei testicoli allo stadio 3 può essere basato sull’evoluzione silenziosa di una massa solida indolore, che è spesso scarsamente valutata e diagnosticata come orchite o epididite, che finisce per essere trattata in modo inappropriato (benignamente), generando un ritardo nell’approccio corretto, che può arrivare fino a 20 settimane, consentire l’emergere di metastasi (Moul, 2007; Shaw, 2008; Nery, 2019). Questi, a loro volta, presentano sintomi clinici, consentendo così la diagnosi del processo neoplastico e metastatico già presente, come i sintomi respiratori (dispnea, tosse ed emottisi) (Shaw, 2008).
Come è stato illustrato in altri studi, il gruppo di età più comune per lo sviluppo del cancro ai testicoli era da 15 a 34 anni, corroborando così i dati presentati in questo studio (Baird et al., 2018). Inoltre, i fattori che possono aver portato alla rilevazione della neoplasia in questa fascia di età possono essere il sessarca precoce e la vita sessuale attiva, che consentono una maggiore conoscenza del corpo e di più partner sessuali, che consente di notare in anticipo la formazione di un edema scrotale di causa sconosciuta e la conseguente ricerca di cure mediche (Adra e Einhorn, 2017). È importante ricordare che lo screening del cancro ai testicoli non è raccomandato, poiché vi sono prove che la sua pratica porta più benefici che rischi (Inca, 2021).
La procedura chirurgica è stata stabilita come trattamento gold standard, in quanto rimuove il focus neoplastico dal cordone spermatico al livello dell’anello inguinale inferiore, risparmiando un’eccessiva manipolazione della catena linfonodale e del focus neoplastico stesso, evitando così lo stravaso cellulare del processo canceroso (Krege et al., 2008; Rajpert-De-Meyts et al., 2016; Ghoreifi e Djaladat, 2019; Eau, 2021).
Una giustificazione per il trattamento con tripla modalità è la presenza di metastasi a distanza, che rende necessario utilizzare la chemioterapia e la radioterapia insieme alla procedura chirurgica, aumentando la sopravvivenza al 96% in 10 anni (Nery, 2019; Nci, 2021), variando le combinazioni e i cicli di chemioradioterapia in base allo stadio clinico e alle variabili individuali,come 4 cicli di BEP (Cisplatino 20 mg/m2, per via endovenosa dal giorno 1 al giorno 5; Etoposide 100 mg/m2, per via endovenosa dal giorno 1 al giorno 5; Bleomicina 30 ui per via endovenosa nei giorni 2, giorno 9 e giorno 16; Ripeti ogni 21 giorni) (Nery, 2019).
Resta inteso che, spesso, durante il processo diagnostico di conferma, viene scelta l’orchiectomia inguinale, che è considerata una procedura terapeutica, poiché rimuove l’obiettivo primario della neoplasia (Ghoreifi e Djaladat, 2019). Inoltre, dobbiamo al momento della formulazione dell’ipotesi diagnostica con esami radiologici e scelta per l’orchiectomia radicale fino al livello dell’anello inguinale inferiore e la sostituzione con protesi è necessario indagare il rischio chirurgico e se ci sono focolai metastatici in altre regioni per mezzo di marcatori tumorali. (Krege et al., 2008; Robinson et al., 2015; Ghoreifi e Djaladat, 2019; Gilligan et al., 2019).
Considerando che il 49,5% degli ospedali qualificati per la gestione dei processi neoplastici si trova nella regione sud-est del paese, seguita dalla regione sud, con il 24,2%, e che entrambi hanno una maggiore disponibilità di unità di riconoscimento, è possibile dedurre che hanno anche un sistema migliore per il riconoscimento diagnostico di questa neoplasia. Inoltre, i più alti tassi di trattamento si trovano nelle regioni meridionali e sud-orientali del Brasile, con il 37,9% di tutte le diagnosi registrate solo nello stato di San Paolo (Inca, 2019a; 2019b; 2019c; 2019d; 2019e; 2019f; 2019g; 2019h).
Il cancro ai testicoli è una neoplasia maligna che colpisce un numero considerevole di giovani adulti con vita sessuale attiva e che può portare alla morte (Park et al., 2018). Tuttavia, rappresenta una delle neoplasie più curabili se prontamente identificata e trattata con un approccio multimodale. Con una gestione efficace, la prognosi è eccellente, con tasso di guarigione> 90% e tasso di sopravvivenza a cinque anni> 95% (Smith et al., 2018).
CONCLUSIONE
Dalle informazioni rivelate in questa ricerca, è possibile osservare una diagnosi crescente di neoplasia maligna dei testicoli in Brasile, con quasi il doppio del numero di casi osservati tra gli anni 2015 e 2019. Sebbene relativamente raro, il cancro ai testicoli è potenzialmente mortale e la sua gravità non deve essere sottovalutata e deve essere diagnosticata e trattata il più presto possibile. Ha un’alta probabilità di guarigione, con trattamento chirurgico definitivo, dopo una diagnosi di conferma, nella maggior parte dei casi, consentendo all’individuo interessato di avere una vita normale. Pertanto, sono necessari ulteriori studi per rivelare le ragioni dell’aumento dei casi di cancro ai testicoli in Brasile e in tutto il mondo, per capire se le differenze regionali sono correlate al numero di casi o se si tratta di un fallimento nella diagnosi e nella registrazione, oltre a servire come base per le azioni del governo, al fine di pianificare ed eseguire politiche volte a combattere i fattori scatenanti di questa malattia.
RIFERIMENTI
ACS. Key Statistics for Testicular Cancer. New York NY, 2021. Disponível em: < https://www.cancer.org/cancer/testicular-cancer/about/key-statistics.html#references >. Acesso em: 05 mar 2021.
ADRA, N.; EINHORN, L. H. Testicular Cancer Update. Clinical Advances in Hematology & Oncology, v. 15, n. 5, p. 386-396, 2017.
BAIRD, D. C.; MEYERES, G.; HU, J. S. Testicular Cancer: Diagnosis and Treatment. American Family Physician, v. 97, n. 4, p. 261-268, 2018.
CHAN, E.; WAYNE, C.; NASR, A. Ideal timing of orchiopexy: a systematic review. Pediatric Surgery International, v. 30, n. 1, p. 87–97, 2014.
CHENG, L. et al. Testicular cancer. Nature Reviews Disease Primers, v. 4, n. 29, p. 1-24, 2018.
COOK, M. B. et al. Systematic review and meta-analysis of perinatal variables in relation to the risk of testicular cancer—experiences of the son. International Journal of Epidemiology, v. 39, n. 6, p. 1605-1618, 2010.
DIAS, A. D. A. et al. Update on the Main Aspects Related to Breast Cancer. Revista Científica Multidisciplinar Núcleo do Conhecimento, v. 4, p. 5-17, 2017. Disponível em: < https://www.nucleodoconhecimento.com.br/health/breast-cancer >.
DIECKMANN, K. P.; FREY; LOCK, G. Contemporary diagnostic work-up of testicular germ cell tumours. Nat Rev Urol v. 10, p. 703–712, 2013.
EAU. Testicular Cancer. Düsseldorf DE, 2021. Disponível em: < https://uroweb.org/guideline/testicular-cancer/#1 >. Acesso em: 06 mar 2021.
FACCO, L. et al. Neoplasia maligna de esôfago: uma análise epidemiológica dos casos notificados no Brasil entre 2015 e 2019. Research, Society and Development, v. 10, n. 2, p. 1-14, 2021. Disponível em: < https://rsdjournal.org/index.php/rsd/article/view/12750/11622 >.
FITZMAURICE, C. et al. Global, Regional, and National Cancer Incidence, Mortality, Years of Life Lost, Years Lived With Disability, and Disability-Adjusted Life-years for 32 Cancer Groups, 1990 to 2015: A Systematic Analysis for the Global Burden of Disease Study. .JAMA Oncol, v. 3, n. 4, p. 524-548, 2017.
GHAZARIAN, A. A. et al. Recent trends in the incidence of testicular germ cell tumors in the United States. Andrology, v. 3, n. 1, p. 13–18, 2014.
GHOREIFI, A.; DJALADAT, H. Management of Primary Testicular Tumor. Urologic Clinics of North America, v. 46, n. 3, p. 333–339, 2019.
GILLIGAN, T. et al. Testicular Cancer, Version 2.2020, NCCN Clinical Practice Guidelines in Oncology. Journal of the National Comprehensive Cancer Network, v. 17, n. 12, p. 1529-1554, 2019.
HEMMINKI, K.; LI, X. Familial risk in testicular cancer as a clue to a heritable and environmental aetiology. British Journal of Cancer, v. 90, n. 9, p. 1765–1770, 2004.
INCA. Onde tratar pelo SUS. Brasília DF, 2019a. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus#:~:text=Existem%20atualmente%20317%20unidades%20e,exame%20até%20cirurgias%20mais%20complexas >. Acesso em: 06 mar 2021.
______. Paraná. Brasília DF, 2019b. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/parana >. Acesso em: 06 mar 2021.
______. Santa Catarina. Brasília DF, 2019c. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/santa-catarina >.
______. Rio Grande do Sul. Brasília DF, 2019d. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/rio-grande-sul >. Acesso em: 06 mar 2021.
______. Minas Gerais. Brasília DF, 2019e. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/minas-gerais >. Acesso em: 12 jan 2021.
______. São Paulo. Brasília DF, 2019f. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/sao-paulo >. Acesso em: 15 jan 2021.
______. Rio de Janeiro. Brasília DF, 2019g. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/rio-janeiro >. Acesso em: 15 jan 2021.
______. Espírito Santo. Brasília DF, 2019h. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/espirito-santo >. Acesso em: 01 jul 2021.
______. Câncer de testículo. Brasilia DF, 2021. Disponível em: < https://www.inca.gov.br/tipos-de-cancer/cancer-de-testiculo >. Acesso em: 06 mar 2021.
KIER, M. G. et al. Second Malignant Neoplasms and Cause of Death in Patients With Germ Cell Cancer. JAMA Oncology, v. 2, n. 12, p. 1624–1627, 2016.
KREGE, S. et al. European consensus conference on diagnosis and treatment of germ cell cancer: a report of the second meeting of the European Germ Cell Cancer Consensus group (EGCCCG): part I. Eur Urol v. 53, n. 3, p. 478–496, 2008.
LIP, S. Z. L. et al. A meta-analysis of the risk of boys with isolated cryptorchidism developing testicular cancer in later life. Archives of Disease in Childhood, v. 98, n. 1, p. 20–26, 2012.
MOUL, J. W. Diagnosis of Testicular Cancer. Urologic Clinics of North America, v. 34, n. 2, p. 109–117, 2007.
NCI. Cancer Stat Facts: Testicular Cancer. USA, 2021. Disponível em: < https://seer.cancer.gov/statfacts/html/testis.html >. Acesso em: 03 mar 2021.
NERY, R. C. Câncer de Testículo. In: SANTOS, M. (Ed.). Diretrizes oncológicas 2. São Paulo SP: Doctor Press Ed. Científica, 2019.
PARK, J. S. et al. Recent global trends in testicular cancer incidence and mortality. Medicine, v. 97, n. 37, p. 1-7, 2018. Disponível em: < https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6155960 >.
PIERORAZIO, P. M. et al. Non–risk-adapted Surveillance for Stage I Testicular Cancer: Critical Review and Summary. European Urology, v. 73, n. 6, p. 899–907, 2018.
RAJPERT-DE-MEYTS, E. et al. Testicular germ cell tumours. The Lancet, v. 387, n. 10029, p. 1762–1774, 2016.
ROBINSON, R. et al. Is it safe to insert a testicular prosthesis at the time of radical orchidectomy for testis cancer: an audit of 904 men undergoing radical orchidectomy. BJU International, v. 117, n. 2, 2015.
ROSEN, A. et al. Global Trends in Testicular Cancer Incidence and Mortality. European Urology, v. 60, n. 2, p. 374–379, 2011.
SHAW, J. Diagnosis and Treatment of Testicular Cancer. American Family Physician, v. 7, n. 4, p. 469-474, 2008.
SMITH, Z. L.; WERNTZ, R. P.; EGGENER, S. E. Testicular Cancer: Epidemiology, Diagnosis, and Management. Medical Clinics of North America, v. 102, n. 2, p. 251-264, 2018. Disponível em: < https://www.sciencedirect.com/science/article/abs/pii/S0025712517301578?via%3Dihub >.
WALSH, T. J. et al. Prepubertal Orchiopexy for Cryptorchidism May be Associated With Lower Risk of Testicular Cancer. The Journal of Urology, v. 178, n. 4, p. 1440–1446, 2007.
[1] Studente del Corso di Medicina dell’Università Federale di Amapá (UNIFAP).
[2] Studente del Corso di Medicina dell’Università Federale di Acri (UFAC).
[3] Studente del Corso di Ingegneria della Produzione dell’Università Federale del Mato Grosso do Sul (UFMS).
[4] Studente del Corso di Medicina dell’Università Federale di Amapá (UNIFAP).
[5] Biomedicale, Dottorato di Ricerca in Malattie Tropicali, Professore e ricercatore del Corso di Medicina dell’Università Federale di Amapá (UNIFAP).
[6] Teologo, PhD in Psicoanalisi Clinica. Si occupa da 15 anni di Metodologia scientifica (Metodo di ricerca) nell’orientamento alla produzione scientifica per studenti di master e dottorandi. Specialista in Ricerche di Mercato e Ricerche Sanitarie Dottorando in Comunicazione e Semiotica (PUC SP).
[7] Dottore, Master in Scienze dell’Insegnamento e della Salute, Professore e ricercatore del Corso di Medicina del Campus Macapá, Università Federale di Amapá (UNIFAP).
[8] Biologo, PhD in Malattie Tropicali, Professore e ricercatore del Corso di Educazione Fisica, Università Federale di Pará (UFPA).
[9] Biologo, PhD in Teoria e Ricerca sul Comportamento, Professore e ricercatore del Graduate Program in Professional and Technological Education (PROFEPT), Istituto Federale di Amapá (IFAP).
Inviato: Ottobre, 2021.
Approvato: Ottobre 2021.


