ORIGINALER ARTIKEL
PEIXOTO, Leonardo Ribeiro [1], NASCIMENTO, Vanessa Daniele de Sousa [2], ALVES, Renata Maria Coutinho [3], BRITO, Caio Vinícius Botelho [4]
PEIXOTO, Leonardo Ribeiro. Et al. Aspekte der Prävention venöser Thromboembolien bei Patienten, die auf einer klinischen Station aufgenommen werden. Revista Científica Multidisciplinar Núcleo do Conhecimento. Jahrgang 06, Ed. 04, Vol. 11, S. 71-83. April 2021. ISSN: 2448-0959, Zugangslink: https://www.nucleodoconhecimento.com.br/gesundheit/venoeser-thromboembolien
ZUSAMMENFASSUNG
Ziel der Studie war es, den Umfang und die adäquate Leistung der Prophylaxe von venösen Thromboembolien (VTE) bei Hochrisikopatienten zu analysieren, die auf der klinischen Station aufgenommen werden. Dazu wurden 91 Krankenakten von Patienten mit hohem VTE-Risiko über einen Zeitraum von 3 Monaten ausgewertet. Die VTE-Prophylaxe wurde bei 70 % der Patienten korrekt durchgeführt, die Thromboseprävalenz betrug: 7,6 % insgesamt, 10,7 % bei Patienten, die keine ausreichende Prophylaxe erhielten, und 6,3 % bei Patienten, die eine angemessene Prophylaxe erhielten. Daher wird beobachtet, dass eine angemessene VTE-Prophylaxe aufgrund globaler und nationaler Trends zu wenig genutzt wurde; Strategien wie: die Formulierung eines klaren VTE-Präventionsprotokolls – dessen Ausfüllen obligatorisch war – und das den Krankenakten beigefügt wurde; Die Nutzung elektronischer Krankenakten und die Weiterbildung von Angehörigen der Gesundheitsberufe sind wertvolle Strategien, um die Abdeckung einer angemessenen VTE-Prophylaxe zu erhöhen, die Aufenthaltsdauer, vermeidbare Todesfälle und Kosten für das Gesundheitssystem zu verringern.
Schlüsselwörter: Venöse Thromboembolie, Prophylaxe, Hospitalisierte Patienten.
1. EINLEITUNG
Venöse Thromboembolie (VTE) besteht aus der Bildung eines Thrombus, der das Gefäßlicht ganz oder teilweise verdeckt. Daher umfasst es zwei verwandte Erkrankungen: tiefe Venenthrombose (TVT) und Lungenembolie (LE). Diese Zähne, TVT ist die häufigste (80-95% der Fälle) und LE ist in der Regel sekundär zu TVT; Dies ist eine schwerwiegende und potenziell tödliche Komplikation (BRAZILIAN SOCIETY OF ANGIOLOGY AND VASCULAR SURGERY, 2015). In Brasilien überstieg die Zahl der Krankenhauseinweisungen im Zusammenhang mit venösen Thromboembolien zwischen 2008 und 2018 419.000 mit insgesamt mehr als 10.000 Todesfällen (GESUNDHEITSMINISTERIUM, 2018).
Die Bedingungen, die VTE begünstigen, sind: vaskuläre Endothelverletzung, venöse Stesis und Hyperkoagulabilitätszustände; Virchow triad (YAMADA, 2015). Daher beeinflussen alle Pathologien und Zustände, die VTE prädisponieren, ein oder mehrere Elemente dieser Triade. Unter diesen sind die wichtigsten Pathologien im Zusammenhang mit der Krankenhausversorgung: chirurgische Eingriffe, Mobilitätseinschränkung, aktive Infektion, kongestive Herzinsuffizienz, chronische Nierenerkrankung, dekompensierter Diabetes mellitus, kürzliches Trauma, Rauchen, aktiver Krebs und frühere VTE. Andere physiologische Zustände erhöhen auch das Risiko von VTE, wie Schwangerschaft, Wochenbett und fortgeschrittenes Alter (> 70 Jahre) (COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGAR SANTOS, 2013).
Die Hauptkomplikation der TVT ist das postthrombotische Syndrom, das durch Schmerzen, Ödeme und Hautveränderungen in der betroffenen Extremität gekennzeichnet ist. Bei der Lungenembolie ist die Hauptkomplikation akutes Atemversagen, das zu Herzstillstand und Tod führt (SOCIEDADE BRASILEIRA DE CIRURGIA VASCULAR, 2015).
Trotz dieser Szenarien ist VTE die Hauptursache für vermeidbare Todesfälle im Krankenhaus, jedoch wenden viele Krankenhäuser keine oder nur unzureichende prophylaktische Versorgung (mechanisch und pharmakologische) auf ihren Stationen an (ALCKIMIN, 2013). Die Haupthindernisse dafür sind die Angst vor Nebenwirkungen von Medikamenten, das Fehlen von Protokollen, die präventive Praktiken standardisieren, und das Versäumnis, Fachkräfte angemessen auszubilden (FARHART, 2018).
Das Auftreten eines thromboembolischen Ereignisses führt zu einem erhöhten Krankenhausaufenthalt, erhöhten Krankenhauskosten und erhöhter Morbidität und Mortalität. Darüber hinaus dauert die therapeutische Antikoagulation nach VTE mindestens 3 Monate, was die Nebenwirkungen des Medikaments im Vergleich zu seiner prophylaktischen Anwendung signifikant erhöht (MAYNARD, 2016).
Auf der anderen Seite reduziert die Thromboprophylaxe bei hospitalisierten Risikopatienten die Wahrscheinlichkeit eines thromboembolischen Ereignisses um 30% bis 65% und hat aufgrund der kürzeren Zeit der Antikoagulation eine geringere Chance, Blutungen zu verursachen (RAYMUNDO, 2019). Die Verwendung von elastischen Kompressionsstrümpfen, intermittierender pneumatischer Kompression, früher Ambewegung und Antikoagulation, wenn sie bei geeigneten Anwendungen bei Patienten mit VTE-Risiko eingesetzt werden, hat sich als positives Kosten-Nutzen-Verhältnis erwiesen; Verkürzung des Krankenhausaufenthalts, Beschleunigung der Genesung und Vermeidung von Todesfällen (KARLISCH, 2014).
Aufgrund seiner Bedeutung wurden Evaluierungsmodelle erstellt, um Patienten mit hohem Risiko für die Entwicklung eines thromboembolischen Ereignisses zu verfolgen. Das Hauptmodell, das verwendet wird, um diejenigen zu wählen, die bei klinischen Patienten eine Antikoagulation erhalten, ist der Padua Score. Dieser Score verwendet die Identifizierung relevanter Risikofaktoren und weist jedem von ihnen einen Score zu, entsprechend ihrem Wichtigkeitsgrad, Patienten, die zwischen 0-3 Bewertet haben, haben ein niedriges Risiko für VTE (0,3%) und Patienten, die ≥ 4 erreicht haben, haben ein hohes Risiko für VTE, etwa 11% (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
Pharmakologische Prophylaxe sollte bei Hochrisikopatienten durch Padua-Score eingeführt werden. Die verabreichten Medikamente sind in der Regel nicht fraktioniertes Heparin, niedermolekulares Heparin (Enoxaparin ist das häufigste). Ein Pflegeprotokoll für die Anwendung dieser Medikamente in angemessener Dosis, Zeit und Verabreichungsweg wurde vom Hospital Israelita Albert Einstein (HIAE) herausgegeben. Darüber hinaus enthält das Protokoll auch Leitlinien für nicht-pharmakologische Maßnahmen wie Frühmobilisation, elastische Kompression und motorische Physiotherapie. Dies wurde nach den Empfehlungen des 9. Konsenses des American College of Chest Physicians (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016) ausgearbeitet.
In Anbetracht dessen ist das Ziel der Forschung, die Abdeckung und angemessene Leistung der Prophylaxe für venöse Thromboembolien zu analysieren, die bei Hochrisikopatienten eingesetzt wird, die auf der klinischen Station stationiert werden. Sowie: ihre soziodemografischen Merkmale zu identifizieren; die häufigsten Risikofaktoren und berechnen die Prävalenz von Thrombosen bei Hochrisikopatienten, die auf einer klinischen Station aufgenommen werden.
2. METHODEN
Dies ist eine Querschnitts- und Retrospektive mit quantitativem Ansatz. Das Forschungsszenario war eine medizinische Klinik eines tertiären öffentlichen Krankenhauses in der Landeshauptstadt Pará. Die Krankenakten von Patienten mit hohem Thromboserisiko wurden gemäß dem Padua-Score (in Tabelle 1 aufgeführt) in die Studie einbezogen und im Alter von ≥ 18 Jahren. Patienten, die eine absolute Kontraindikation für die Verwendung von Antikoagulanzien hatten, wurden von der Studie ausgeschlossen; Patienten, bei denen VTE als Ursache für den Krankenhausaufenthalt diagnostiziert wurde; Medizinische Aufzeichnungen nicht verfügbar oder mit unvollständigen Informationen und Patienten, deren Antikoagulation die Behandlung der zugrunde liegenden Pathologie war, da der Zweck der Studie darin besteht, eine Analyse zur Prävention und nicht zur Behandlung der Krankheit durchzuführen.
Tabelle 1 – Stratifizierung des Thromboserisikos nach Padua-Score.
| Risikofaktor | Interpunktion |
| Aktiver Krebs | 3 |
| Geschichte der bisherigen VTE | 3 |
| Eingeschränkte Mobilität | 3 |
| Primäre oder sekundäre Thrombophilie | 3 |
| Jüngstes Trauma (letzten Monat) | 2 |
| Fortgeschrittenes Alter (≥ 70 Jahre) | 1 |
| Herz- oder Atemversagen | 1 |
| Rheumatologische Infektionen oder Erkrankungen | 1 |
| Vorangegangener akuter Myokardinfarkt oder Schlaganfall | 1 |
| Fettleibigkeit (BMI ≥ 30) | 1 |
| Aktuelle Hormontherapie | 1 |
|
Gesamtpunktzahl Hohes Risiko ≥ 4 Geringes Risiko < 4 |
Quelle: Protokoll der venösen Thromboembolie Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
Im analysierten Zeitraum (1. Januar 2020 bis 31. März 2020) betrug die Gesamtzahl der gefundenen Krankenakten 207, von diesen erfüllten 91 die Einschlusskriterien. Die Analyse der numerischen Daten wurde durch deskriptive Statistiken des Microsoft Office Excel-Programms durchgeführt und das Urteil, die Prophylaxemethode als angemessen oder unzureichend zu betrachten, wurde durch Vergleich mit dem Thromboprophylaxeprotokoll der brasilianischen israelischen Wohltätigkeitsgesellschaft Albert Einstein in Tabelle 2 getroffen.
Tabelle 2 – Thromboprophylaxe-Protokoll nach Thromboserisiko des Krankenhauses Israelita Albert Einstein – angepasst.
| Risikostratifizierung | Thromboprophylaxe |
| Schichtung nach Padua-Score | |
| Geringes Risiko < 4 pontos | Frühe Ambrombulation |
| Hohes Risiko ≥ 4 Punkten | Mechanische Prophylaxe verbunden mit: HNF 5.000 IE alle 8 oder 12 Stunden. HBPM 40mg, wenn Kreatinin klar ist < 30, ajustar para 20mg em dose única diária. |
UFH: Nicht fraktioniertes Heparin; LMWH: niedermolekulares Heparin.
Quelle: Protokoll der venösen Thromboembolie Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
Die Forschung lobte die in den Resolutionen 196/96 und 466/12 des Nationalen Gesundheitsrats festgelegten Richtlinien, und die Analyse der Krankenakten wurde nach Genehmigung durch die Ethik- und Forschungskommission (CEP) des Krankenhauses, in der die Forschung durchgeführt wurde, eingeleitet. Es wurden keine Bedingungen für eine freie und informierte Einwilligung angewendet, da die Forschung nicht direkt mit den Patienten durchgeführt wurde, alle persönlichen Informationen wurden aufbewahrt.
3. ERGEBNISSE
Unter den 91 Patienten, die eine pharmakologische Prophylaxe hätten erhalten sollen, erhielten 28 (30,8%) sie nicht oder nicht ausreichend, dh in einer subtherapeutischen Dosis oder mit Medikamenten, die zur Vorbeugung von Thromboembolien unzureichend waren. In Bezug auf die mechanische Prophylaxe erhielten alle 91 Patienten eine geeignete Modalität.
Abbildung 1 – Anzahl der Patienten, die eine pharmakologische und mechanische Prophylaxe erhalten haben oder nicht, Belém-PA, Brasilien, 2021.
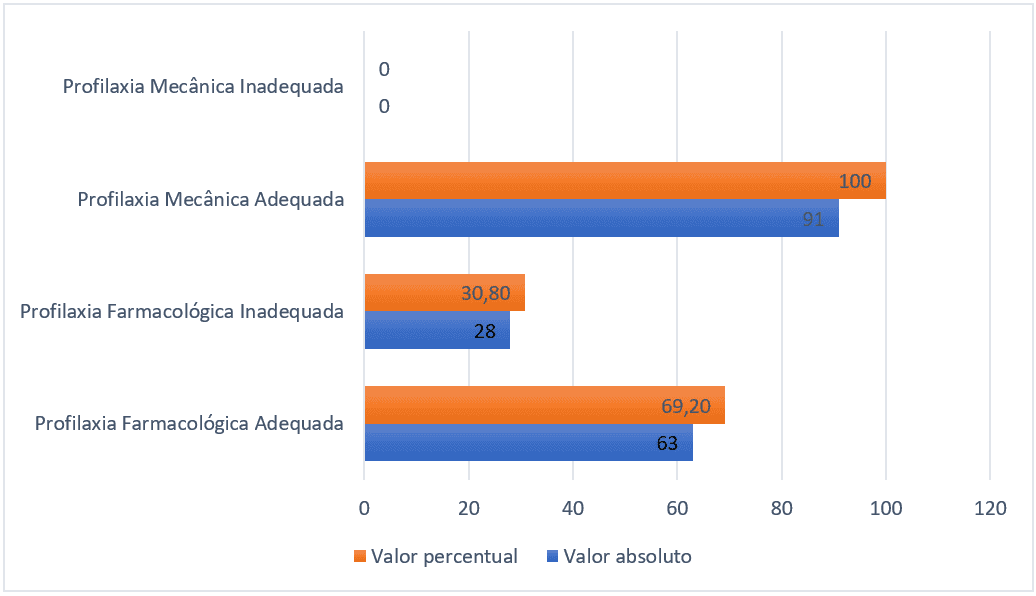
In Bezug auf die soziodemografischen Merkmale waren 43 (47%) Frauen und 48 (53%) Männer. Die Altersverteilung der Erwachsenen zwischen 18 und 59 Jahren betrug 47 (51%), die älteren Menschen zwischen 60 und 79 Jahren 35 (38%) und die Gruppe der hochbereiften Menschen 9 (11%) und das Durchschnittsalter in Jahren betrug 57 Jahre mit einer Standardabweichung von 17 Punkten. Die mittlere Anzahl der Tage des Krankenhausaufenthalts betrug 25 mit einer Standardabweichung von 20 Punkten.
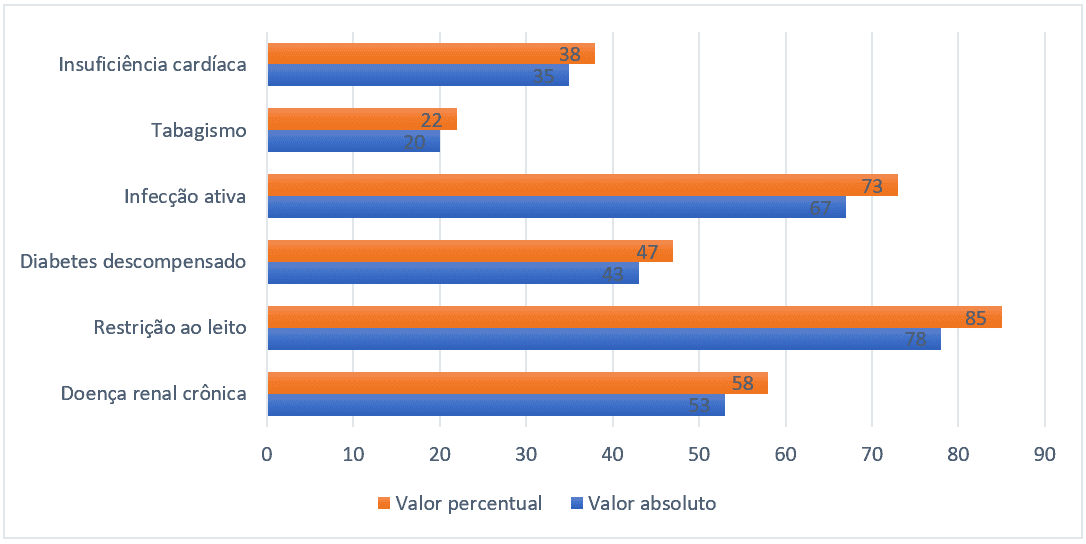
In Bezug auf das epidemiologische Profil waren die häufigsten Risikofaktoren Bettrestriktion (85%), aktive Infektion (73%), chronische Nierenerkrankungen (58%), Herzinsuffizienz (38%) und Rauchen (22%). Es wurden nur die relevanten Risikofaktoren in Bezug auf die Prädisposition von VTE berichtet, die in gewisser Weise die Kriterien für den Pádua-Score erfüllten.
Abbildung 2 – Risikofaktoren häufiger bei hospitalisierten Patienten, Belém-PA, Brasilien, 2021.
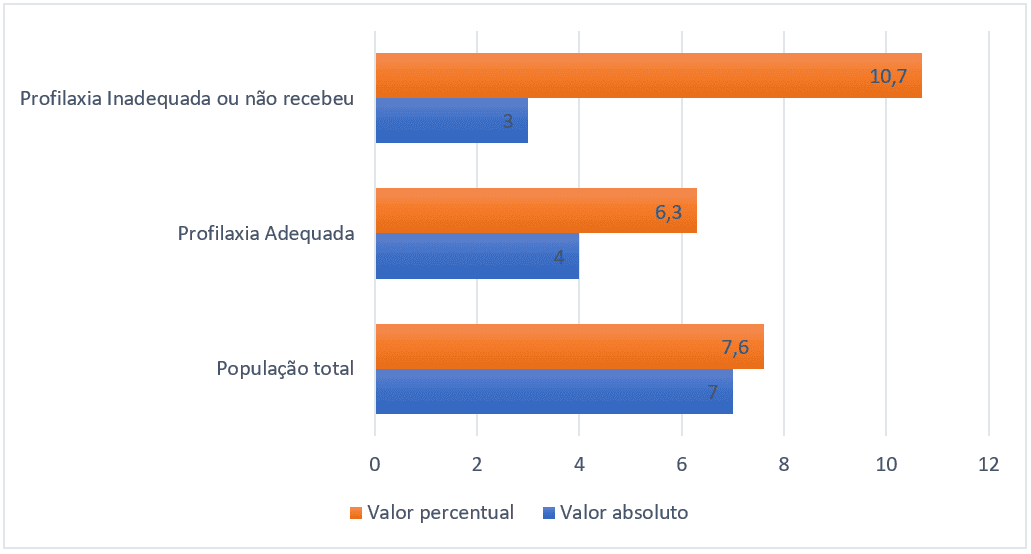
Die Gesamtprävalenz thromboembolischer Ereignisse betrug 7,6% (7 im Stichprobenuniversum von 91). Die Gruppe der Patienten, die eine adäquate pharmakologische Prophylaxe erhielten, hatte eine Prävalenz von 6,3% (4 Von 63 Patienten), während die Gruppe, die keine pharmakologische Prophylaxe erhielt oder diese unzureichend erhielt, eine Prävalenz von 10,7% hatte (3 von 28 Patienten), die folgende Grafik erklärt die prozentualen Beziehungen und die absolute Anzahl der Ereignisse.
Abbildung 3 – Prävalenz thromboembolischer Ereignisse jeder Gruppe, Belém-Pa, Brasilien, 2021.
4. DISKUSSION
Eine beträchtliche Anzahl von medizinischen Aufzeichnungen, die zur Analyse eingereicht wurden, wurde durch fehlende Daten oder Unleserlichkeit beeinträchtigt. Das Krankenhaus verwendet ein System manuell ausgefüllter Krankenakten. Dies macht es schwierig, Daten sowohl für die Durchführung von Recherchen als auch für die Pflege des multidisziplinären Teams selbst klar zu erfassen. Die Implementierung elektronischer Patientenakten hat sich trotz hoher Anfangsinvestitionen als kostengünstig erwiesen und kann als wertvoller Verbündeter bei der Umsetzung von Strategien zur Prävention von VTE und anderen Verletzungen eingesetzt werden (PATRÍCIO, 2011).
Der unzureichende Einsatz von Prophylaxe bei Thromboembolien ist ein weltweites Phänomen. Die ENDORSE-Studie, die den Einsatz einer adäquaten Prophylaxe in 358 Krankenhäusern in 32 Ländern untersuchte, kam zu dem Schluss, dass nur die Hälfte dieser Patienten eine angemessene Prävention erhielt. Daher ist die untere Nutzung der Prävention für VTE ein globales Problem. In lateinamerikanischen Ländern lag die korrekte Auslastungsrate bei 47% (LOPES, 2017). Studien über andere Dienstleistungen in Brasilien haben daraus scheibenvorwiesend festgestellt. Busato (2014) fand 74% der korrekten Prophylaxe bei klinischen Patienten, während Andrade (2008) 26% in Krankenhäusern in der Hauptstadt von Amazonas fand.
In dem analysierten Krankenhaus lag die adäquate Anwendung der pharmakologischen Prophylaxe bei 70 %, während bei allen Patienten eine Art mechanischer Prophylaxe angewendet wurde. Obwohl über dem weltweiten Durchschnitt und dem nationalen Durchschnitt der herangezogenen Studien liegt diese Angemessenheitsrate immer noch weit unter den erwarteten 95%, die vom VTE-safety zone Programm vorgegeben werden, das darauf abzielt, Krankenhäuser in VTE-freie Zonen umzuwandeln. Hierbei handelt es sich um ein globales medizinisches Weiterbildungsprogramm zur Umsetzung und Optimierung der VTE-Prävention im Krankenhausumfeld (ROCHA, 2020).
In einer allgemeinen Umfrage nahm ein Labor, das das Programm in Brasilien fördert, Kontakt zu Krankenhäusern in allen Regionen auf, um zu bewerten, wie die VTE-Prävention durchgeführt wurde. Unter den Ergebnissen waren die Hauptfaktoren, die die Prophylaxe behinderten: das Fehlen eines klaren und zugänglichen Protokolls zur Prävention von VTE, die mangelnde Einhaltung des Protokolls durch Ärzte und die obligatorische Risikobewertung für VTE nur in bestimmten Krankenhausstationen (ROCHA, 2020).
Strategien, die sowohl vom Safety Zone VTE-Programmals auch von Leal (2020) vorgeschlagen wurden, die das Szenario vor und nach der Implementierung eines VTE-Prophylaxeprotokolls in einem Krankenhaus bewerteten, kamen zu dem Schluss, dass der Einsatz multimodaler Strategien einen signifikanten Einfluss auf die Unterstützung präventiver Maßnahmen hat. Zu den vorgeschlagenen Methoden gehören: obligatorische Fertigstellung und Annexion des Prophylaxeprotokolls in den Krankenakten von hospitalisierten Patienten; Risikostratifizierung für VTE bei allen hospitalisierten Patienten; die Installation der automatischen Sperrung der elektronischen Patientenakten, wenn das Protokoll nicht abgeschlossen wurde, die Entwicklung vereinfachter Flussdiagramme für die klinische Praxis und die Weiterbildung von Fachleuten zu diesem Thema.
Es ist wichtig, die Bemühungen des multidisziplinären Teams in Bezug auf den angemessenen Einsatz der mechanischen Prophylaxe hervorzuheben, obwohl dies allein bei Hochrisikopatienten ohne Kontraindikation für eine Antikoagulation unzureichend ist. Der Einsatz der mechanischen Prophylaxe ist kostengünstig und einfach anzuwenden und hat sich als wertvolle Strategie zur Bekämpfung von Thromboembolien erwiesen (PEREIRA, 2020).
Der absolute Wert und Prozentsatz von Männern und Frauen war sehr ähnlich und es gab keine Relevanz für die Analyse der Prophylaxeabdeckung für Thrombose. Die Altersgruppe wiederum hat einen Durchschnitt von 57 Jahren, aber mit großen Altersunterschieden (Standardabweichung von 17 Jahren). Dies geschah aufgrund des Vorhandenseins von Altersextremen bei hospitalisierten Patienten, was die Berechnung des Mittelwerts weniger genau machte. Schließlich betrug die mittlere Anzahl der Tage des Krankenhausaufenthalts 25 Tage mit einer Standardabweichung von 20 Tagen; Die Berechnung war auch aufgrund des Vorhandenseins von Extremen beeinträchtigt, die von Zeiträumen wie 5 Tagen bis zu 100 Tagen reichten.
Trotz der großen Variabilität sind durchschnittlich 20 Tage Krankenhausaufenthalt ein wichtiger erschwerender Faktor bei der Beurteilung des VTE-Risikos. Ein langer Krankenhausaufenthalt ist nicht gleichbedeutend mit schlechter Versorgung, da die Studie in einem tertiären Krankenhaus des SUS-Netzwerks durchgeführt wurde, was ein Profil von schwereren Patienten impliziert. Eine längere Krankenhausaufenthaltszeit ist jedoch mit einem Anstieg der Krankenhausinfektionsrate, erhöhter Morbidität und Mortalität sowie erhöhten Kosten für das Krankenhaus verbunden (SILVA, 2014).
In der untersuchten Stichprobe hatten 85% der Patienten während ihres Aufenthalts eine Infektion, wodurch eine Rückkopplungsschleife entsteht: Permanenz erhöht die Wahrscheinlichkeit einer Infektion, was die Aufenthaltsdauer erhöht. Nach der krankhaften Sequenz erhöht die Infektion das Risiko einer VTE, was die Krankenhausaufenthaltszeit erneut erhöht (SILVA, 2014).
Die absolute Prävalenz thromboembolischer Ereignisse betrug 7,6%. Dennoch hatte die Gruppe der Patienten, die eine angemessene pharmakologische Prophylaxe erhielten, eine Prävalenz von 6,3%, während die Gruppe, die keine pharmakologische Prophylaxe erhielt oder diese unzureichend erhielt, eine Prävalenz von 10,7% aufweist. Das heißt, trotz einer relativ niedrigen absoluten Prävalenz, im Vergleich zu den 11,3% bis 32,9% in der Literatur (CHARLO, 2020) und einer Studienpopulation, die keinen großen Umfang erreichte, hatte die Gruppe, die keine angemessene Prophylaxe erhielt, einen signifikanten Anstieg des Risikos.
Diese Prävalenz wird jedoch in Frage gestellt, da laut Carneiro (2010) in den meisten Krankenhäusern die Prävalenz von Thrombosen unterschätzt wird, da fast 50% der Fälle subklinisch sind. Darüber hinaus ist es für eine zuverlässige Diagnose von Thrombosen fast immer notwendig, ergänzende Tests zu verwenden, und innerhalb der analysierten Krankenakten war nicht immer klar, wie die Diagnose gestellt wurde. Daher führt nur eine klinische Bewertung ohne systematische Suche nach Thrombose bei Risikopatienten zu einer Unterdiagnose.
Das Profil der Risikofaktoren der untersuchten Patienten stimmt mit dem in der Literatur berichteten überein, aber eine Besonderheit des Krankenhauses war die Anzahl der Nephrpathen, die eine Dosisanpassung erforderten. Obwohl die Kreatinin-Klarstellung nicht immer beschrieben wurde, wurde die Passform in dieser Patientengruppe als ausreichend angesehen. Ein weiterer wichtiger Zusammenhang ist, dass je höher die Anzahl der Risikofaktoren ist, desto geringer ist die Chance, dass der Patient eine adäquate Prophylaxe erhält. Obwohl Angst vor dem Risiko von Blutungen besteht, da die Kontraindikationen respektiert werden, gibt es in der Literatur keine Unterstützung, um dieses Verhalten zu übernehmen. Im Gegenteil, Patienten mit vielen Risikofaktoren thrombosamen mehr und haben ihre Morbidität und Mortalität im Vergleich zu denen, die nicht richtig antikoaguliert sind, erhöht (CARNEIRO, 2010).
5. FAZIT
Daher wird beobachtet, dass eine angemessene Prophylaxe für VTE nicht ausreichend genutzt wurde, indem globale und nationale Trends befolgt wurden, Strategien wie: die Formulierung eines klaren Protokolls zur Prävention von VTE – dessen Abschluss obligatorisch war – und das den Krankenakten beigefügt wurde; Die Nutzung elektronischer Patientenakten und die Weiterbildung von Angehörigen der Gesundheitsberufe sind wertvolle Strategien, um eine angemessene VTE-Prophylaxeabdeckung zu erhöhen, die Krankenhausaufenthaltszeit, vermeidbare Todesfälle und Kosten für das Gesundheitssystem zu reduzieren
VERWEISE
ALCKMIN, Carolina. Venous thromboembolism risk assessment in hospitalized patients: A new proposal. Clinics, São Paulo, v.68, n.11, p.1416-1420, nov. 2013. Disponível em:( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180759322013001101416&lng=pt&nrm=iso). Acesso em: 24/02/2019.
ANDRADE, Edson de Oliveira. Fatores de risco e profilaxia para tromboembolismo venoso em hospitais da cidade de Manaus. J. bras. pneumol., São Paulo, v. 35, n. 2, p. 114-121, Fev. 2009. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132009000200003&lng=en&nrm=iso). Acesso em: 30/11/2020.
BUSATO, Cesar Roberto. Avaliação de tromboprofilaxia em hospital geral de médio porte. J Vasc Bras., v. 13, n. 1, p. 5-11. Jan.-Mar 2014. Disponível em: (https://www.scielo.br/pdf/jvb/v13n1/pt_1677-5449-jvb-13-01-00005.pdf) Acesso em: 30/11/2020.
CARNEIRO, João Luiz de Aquino. Avaliação da profilaxia do tromboembolismo venoso em hospital de grande porte. Rev. Col. Bras. Cir., Rio de Janeiro, v. 37, n. 3, p. 204-210, Jun. 2010. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S010069912010000300008&lng=en&nrm=iso). Acesso em: 30/11/2020.
CHARLO, Patricia Bossolani. Relação entre trombose venosa profunda e seus fatores de risco na população feminina. Glob Acad Nurs, Maringá-Paraná. V.1, n. 1, p. 1-7, 2020. Disponívelem:(http://globalacademicnursing.com/index.php/globacadnurs/article/download/35/19). Acesso em: 30/11/2020.
COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGARD SANTOS. Prevenção de Fenômenos Tromboembólicos Venosos em Pacientes Internados. Salvador, v.1, n.1, p. 4-12, jan. 2013. Disponível em: (http://www2.ebserh.gov.br/documents/1975526/2520527/diretriz_1_prevencao_de_fenomenos_tromboembolicos_venosos_em_pacientes_internados_revisada.pdf/0a924d80-6b7b-430a-b75c-2bd11211a1b9). Acesso em: 24/02/2019.
FARHAT, Fátima. Avaliação da profilaxia da trombose venosa profunda em um hospital geral. J. vasc. bras., Porto Alegre, v. 17, n. 3, p. 184-192, set. 2018. Disponível em (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492018000300184&lng=pt&nrm=iso). Acesso em: 24/02/2019.
KALISCH, Beatrice. Outcomes of inpatient mobilization: a literature review. J Clin Nurs. 2014 Jun;23(11-12):1486-501. doi: 10.1111/jocn.12315. Epub 2013 Sep 13. PMID: 24028657. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/24028657). Acesso em: 24/02/2019.
LOPES, Bruno Abdala Candido. Sabemos prescrever profilaxia de tromboembolismo venoso nos pacientes internados? J Vasc Bras. V. 16, n. 3, p.199-204, Jul-Set. 2017. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/29930647/) Acesso em? 30/11/2020.
LEAL, Lisiane Freitas. Implementação de protocolo para profilaxia de tromboembolismo venoso: um estudo antes e depois em pacientes clínicos e cirúrgicos. J. bras. pneumol., São Paulo, v. 46, n. 4, p. 1-7, 2020. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132020000400200&lng=en&nrm=iso). Acesso em: 30/11/2020.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Internações por Região segundo Região Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa Período: Jan/2008-Nov/2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Óbitos por Região segundo Região/Unidade da Federação
Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa
Período: 2008-2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MAYNARD, Greg. Preventing hospital-associated venous thromboembolism: a guide for effective quality improvement. Agency for Healthcare Research and Quality, US Department of Health and Human Services, 2016. Disponível em: (https://www.ahrq.gov/sites/default/files/publications/files/vteguide.pdf). Acesso em: 24/02/2019.
PATRÍCIO, Camila Mendes. O prontuário eletrônico do paciente no sistema de saúde brasileiro: uma realidade para os médicos? Scientia Medica (Porto Alegre), volume 21, número 3, p. 121-131, maio 2011. Disponível em: (https://revistaseletronicas.pucrs.br/ojs/index.php/scientiamedica/article/viewFile/8723/6722). Acesso em: 30/11/2020.
PEREIRA, Nikacia Torres. A frequência do uso de profilaxia mecânica em pacientes com trombose venosa profunda: uma revisão integrativa de literatura. Trabalho de Conclusão de Curso (Bacharelado em Fisioterapia) – Curso de Fisioterapia, Centro Universitário CESMAC, Maceió, 2018. V. 1, p. 1-19, 2020. Disponível em: (https://ri.cesmac.edu.br/handle/tede/677). Acesso em: 30/11/2020.
RAYMUNDO, Selma Regina. O que mudou nas últimas décadas na profilaxia do tromboembolismo venoso em pacientes internados: artigo de revisão. J. vasc., Porto Alegre, v. 18, fev. 2019. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492019000100402&lng=en&nrm=iso&tlng=en). Acesso em: 25/02/2019.
ROCHA, Ana Thereza Cavalcanti. Protocolos de profilaxia de tromboembolismo venoso (TEV) em hospitais brasileiros – PROTEV Brasil. J. vasc. bras., Porto Alegre, v. 19, p. 1-7, jan. 2020. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1677-54492020000100314&lng=en&nrm=iso). Acesso em 30/11/2020.
SILVA, Ana Maria Nunes. Fatores que contribuem para o tempo de internação prolongada no ambiente hospitalar. J. res.: fundam. care. online. v. 6, n. 4, p. 1590-1600, out./dez 2014. Disponível em: (http://www.redalyc.org/pdf/5057/505750770023.pdf). Acesso em: 30/11/2020.
SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN. Protocolo de Profilaxia de Tromboembolismo Venoso, 2016. Disponível em:(http://pubdiretrizes.einstein.br/download.aspx?ID={CD7022C363284063930B3D3E68D5F967}). Acesso em: 25/02/2019.
SOCIEDADE BRASILEIRA DE ANGIOLOIG A E CIRURGIA VASCULAR. Trombose venosa profunda diagnóstico e tratamento, 2015. Disponível em: http://www.sbacv.org.br/lib/media/pdf/diretrizes/trombose-venosa-profunda.pdf. Acesso em: 24 /02/ 2019.
YAMADA, Norikazu. Occurrence of deep vein thrombosis among hospitalized non-surgical Japanese patients, junho 2015. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/26421068). Acesso em: 25 /02/ 2019.
[1] Student der medizinischen Fakultät der Staatlichen Universität Pará.
[2] Student der medizinischen Fakultät der Staatlichen Universität von Pará.
[3] Master in Gesundheit, Umwelt und Gesellschaft im Amazonasgebiet von PPGSAS / UFPA.
[4] Master in Chirurgie und experimenteller Forschung – ICNP von der Staatlichen Universität Pará. Doktorand im Virologie-Programm – PPGV des Evandro Chagas Instituts. Effektiver Professor der Medizinischen Fakultät der Staatlichen Universität Pará in den Achsen Interaktionsmanagement und Gemeinschaftsbildung (GIESC) und Wissenschaftliche Forschung 1 (PC1).
Eingereicht: März, 2021.
Genehmigt: April 2021.


