ARTÍCULO ORIGINAL
PEIXOTO, Leonardo Ribeiro [1], NASCIMENTO, Vanessa Daniele de Sousa [2], ALVES, Renata Maria Coutinho [3], BRITO, Caio Vinícius Botelho [4]
PEIXOTO, Leonardo Ribeiro. Et al. Aspectos de la prevención de la tromboembolia venosa en pacientes ingresados en una sala clínica. Revista Científica Multidisciplinar Núcleo do Conhecimento. Año 06, Ed. 04, Vol. 11, págs. 71 y 83. Abril de 2021. ISSN: 2448-0959, Enlace de acceso: https://www.nucleodoconhecimento.com.br/salud/tromboembolia-venosa
RESUMEN
El objetivo de la investigación fue analizar la cobertura y el adecuado desempeño de la profilaxis de la tromboembolia venosa (TEV) utilizada en pacientes de alto riesgo ingresados en planta clínica. Para ello, se analizaron 91 historias clínicas de pacientes con alto riesgo de TEV durante un período de 3 meses. La profilaxis de TEV se realizó correctamente en el 70% de los pacientes, la prevalencia de trombosis fue: 7,6% en general, 10,7% en pacientes que no recibieron la profilaxis adecuada y 6,3% en aquellos que recibieron la profilaxis adecuada. Por tanto, se observa que se infrautilizó una adecuada profilaxis del TEV, siguiendo las tendencias mundiales y nacionales; estrategias como: la formulación de un protocolo claro de prevención de TEV -cuya cumplimentación era obligatoria- y que se adjuntaba a la historia clínica; El uso de historias clínicas electrónicas y la educación continua de los profesionales de la salud son estrategias valiosas para aumentar la cobertura de la profilaxis adecuada de TEV, mitigar la duración de la estadía, las muertes evitables y los costos para el sistema de salud.
Palabras clave: Tromboembolismo venoso, Profilaxis, Pacientes hospitalizados.
1. INTRODUCCIÓN
El tromboembolismo venoso (TEV) consiste en la formación de un trombo que ocluyó total o parcialmente la luz del vaso. Por lo tanto, comprende dos enfermedades relacionadas: trombosis venosa profunda (TVP) y embolia pulmonar (EP). En estos dientes, la TVP es la más común (80-95% de los casos) y la EP suele ser secundaria a la TVP; esta es una complicación grave y potencialmente letal (SOCIEDADE BRASILEIRA DE ANGIOLOGIA E CIRURGIA VASCULAR, 2015). En Brasil, entre 2008 y 2018, el número de hospitalizaciones relacionadas con tromboembolismo venoso superó las 419.000, con un total de más de 10.000 muertes (MINISTÉRIO DA SAÚDE, 2018).
Las condiciones que favorecen el TEV son: lesión vascular del endotelio, stesis venosa y estados de hipercoagulabilidad; tríada Virchow (YAMADA, 2015). Por lo tanto, todas las patologías y condiciones que predisponen al TEV afectan a uno o más elementos de esta tríada. Entre estas, las principales patologías relacionadas con la atención hospitalaria son: procedimientos quirúrgicos, restricción de la movilidad, infección activa, insuficiencia cardíaca congestiva, enfermedad renal crónica, diabetes mellitus descompensada, traumatismo reciente, tabaquismo, cáncer activo y TEV previa. Otras condiciones fisiológicas también aumentan el riesgo de TEV, como el embarazo, el puerperio y la edad avanzada (> 70 años) (COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGAR SANTOS, 2013).
La principal complicación de la TVP es el síndrome posttrombótico, caracterizado por dolor, edema y cambios en la piel de la extremidad afectada. En cuanto a la embolia pulmonar, la principal complicación es la insuficiencia respiratoria aguda, que conduce a un paro cardíaco y la muerte (SOCIEDADE BRASILEIRA DE CIRURGIA VASCULAR, 2015).
A pesar de estos escenarios, la TEV es la principal causa de muerte prevenible dentro del hospital; sin embargo, muchos hospitales no emplean atención profiláctica (mecánica y farmacológica) en sus salas o la emplean de manera inapropiada (ALCKIMIN, 2013). Los principales obstáculos para que esto ocurra son el miedo a los efectos secundarios de los medicamentos, la falta de protocolos que estandaricen las prácticas preventivas y la falta de formación adecuada de los profesionales (FARHART, 2018).
La ocurrencia de un evento tromboembólico conlleva un aumento de la duración de la estadía, un aumento de los costos hospitalarios y un aumento de la morbilidad y la mortalidad. Además, la anticoagulación terapéutica después de la TEV tiene una duración de al menos 3 meses, lo que aumenta significativamente los efectos adversos del medicamento en comparación con su uso profiláctico (MAYNARD, 2016).
Por otro lado, la tromboprofilaxis en pacientes de riesgo hospitalizados reduce la probabilidad de un evento tromboembólico entre un 30% y un 65% y, debido al menor tiempo de anticoagulación, tiene una menor probabilidad de causar hemorragias (RAYMUNDO, 2019). Se ha demostrado que el uso de medias de compresión elásticas, compresión neumática intermitente, deambulación temprana y anticoagulación, cuando se utiliza correctamente en pacientes con riesgo de TEV, tiene una relación costo-beneficio positiva; reducir la estancia hospitalaria, acelerar la recuperación y prevenir muertes (KARLISCH, 2014).
Dada su importancia, se crearon modelos de evaluación para el cribado de pacientes con alto riesgo de desarrollar un evento tromboembólico. El modelo principal utilizado para elegir quién recibirá anticoagulación en pacientes clínicos es el Pádua Score. Esta puntuación utiliza la identificación de factores de riesgo relevantes y asigna una puntuación a cada uno de ellos, según su grado de importancia, los pacientes que puntúan entre 0-3 tienen un riesgo bajo de TEV (0,3%) y los pacientes que puntúan ≥ 4 tienen alto riesgo de TEV, alrededor del 11% (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
La profilaxis farmacológica debe instituirse en pacientes de alto riesgo por puntuación de Pádua. Los fármacos administrados suelen ser heparina no fraccionada, heparina de bajo peso molecular (siendo la enoxaparina la más común). Un protocolo de atención para la aplicación de estos medicamentos en dosis, tiempo y vía de administración adecuados fue emitido por el Hospital Israelita Albert Einstein (HIAE). Además, el protocolo también tiene orientación sobre medidas no farmacológicas como la movilización temprana, la compresión elástica y la fisioterapia motora. Esto fue elaborado siguiendo las recomendaciones del 9º consenso del American College of Chest Physicians (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
En vista de lo anterior, el objetivo de la investigación es analizar la cobertura y el desempeño adecuado de la profilaxis para tromboembolismo venoso utilizada en pacientes de alto riesgo hospitalizados en la sala clínica. Así como: identificar sus características sociodemográficas; los factores de riesgo más frecuentes y calcular la prevalencia de trombosis en pacientes de alto riesgo ingresados en una sala clínica.
2. MÉTODOS
Se trata de un estudio transversal y retrospectivo con enfoque cuantitativo. El ámbito de investigación fue una sala de Medicina Interna de un hospital público terciario de la capital del Estado de Pará, se incluyeron en el estudio las historias clínicas de los pacientes con alto riesgo de trombosis, según el Pádua Score (mostrado en la Tabla 1) y con edad ≥ 18 años. Se excluyeron del estudio: pacientes que tenían una contraindicación absoluta para el uso de anticoagulantes; pacientes diagnosticados de TEV como causa de hospitalización; historias clínicas no disponibles o con información incompleta y pacientes cuya anticoagulación fue el tratamiento de la patología de base, ya que el propósito del estudio es realizar un análisis de la prevención y no del tratamiento de la enfermedad.
Tabla 1 – Estratificación del riesgo de trombosis por puntuación Pádua.
| Factor de riesgo | Puntuación |
| Cáncer activo | 3 |
| Historia de TEV anterior | 3 |
| Movilidad reducida | 3 |
| Trombofilia primaria o secundaria | 3 |
| Trauma reciente (último mes) | 2 |
| Edad avanzada (≥ 70 años) | 1 |
| Insuficiencia cardíaca o respiratoria | 1 |
| Infecciones o enfermedades reumatológicas | 1 |
| Infarto agudo de miocardio o accidente cerebrovascular previo | 1 |
| Obesidad (IMC ≥ 30) | 1 |
| Terapia hormonal actual | 1 |
|
Puntuación total Alto riesgo ≥ 4 Bajo riesgo < 4 |
Fuente: Protocolo de tromboembolismo venoso Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
En el período analizado (1 de enero de 2020 al 31 de marzo de 2020), el número total de registros médicos encontrados fue de 207, de estos 91 cumplieron con los criterios de inclusión. El análisis de los datos numéricos fue realizado por estadística descriptiva por el programa Microsoft Office Excel y, el juicio para considerar el método de profilaxis como adecuado o inadecuado, se realizó por comparación con el protocolo de tromboprofilaxis de la Sociedad Brasileña de Caridad Israelí Albert Einstein proporcionado en la Tabla 2.
Tabla 2 – Protocolo de tromboprofilaxis según riesgo de trombosis del Hospital Israelita Albert Einstein – adaptado.
| Estratificación del riesgo | Tromboprofilaxis |
| Estratificación por puntuación Pádua | |
| Bajo riesgo < 4 pontos | Deambulación temprana |
| Alto riesgo ≥ 4 puntos | Profilaxis mecánica asociada con: HNF 5.000 UI cada 8 o 12 horas. HBPM 40mg, si aclaración de creatinina < 30, ajustar para 20mg em dose única diária. |
HNF: Heparina no fraccionada; HBPM: heparina de bajo peso molecular.
Fuente: Protocolo de tromboembolismo venoso Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
La investigación elogió los lineamientos establecidos en las Resoluciones 196/96 y 466/12 del Consejo Nacional de Salud y el análisis de las historia clínicas se inició tras la aprobación del Comité de Ética e Investigación (CEP) del hospital, en el que se llevó a cabo la investigación. No se aplicaron términos de consentimiento libre e informado, debido a que la investigación no se realizó directamente con los pacientes, se conservó toda la información personal.
3. RESULTADOS
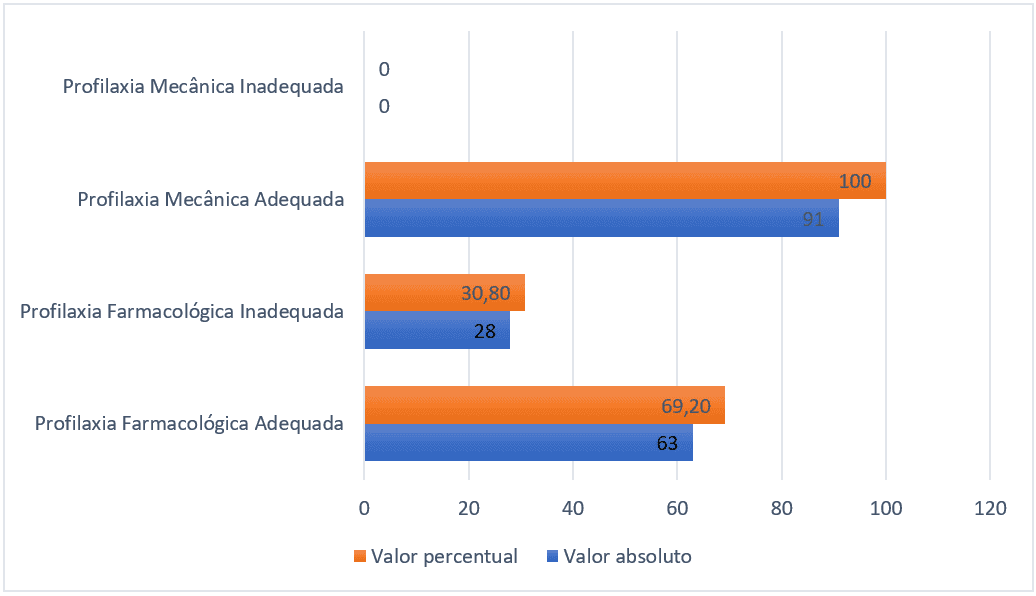
De los 91 pacientes que deberían haber recibido profilaxis farmacológica, 28 (30,8%) no la recibieron o la recibieron de forma inadecuada, es decir, en dosis subterapéutica o con fármacos inadecuados para prevenir la tromboembolia. En cuanto a la profilaxis mecánica, los 91 pacientes recibieron alguna modalidad adecuada.
Figura 1 – Número de pacientes que recibieron o no profilaxis farmacológica y mecánica, Belém-PA, Brasil, 2021.
En cuanto a las características sociodemográficas, 43 (47%) eran mujeres y 48 (53%) eran hombres. La distribución por edades de los adultos entre 18-59 ascendió a 47 (51%), los ancianos de entre 60-79 años totalizaron 35 (38%) y el grupo de muy ancianos totalizó 9 (11%), y la edad media en años fue de 57 años con desviación estándar de 17 puntos. El número medio de días de hospitalización fue de 25 con una desviación estándar de 20 puntos.
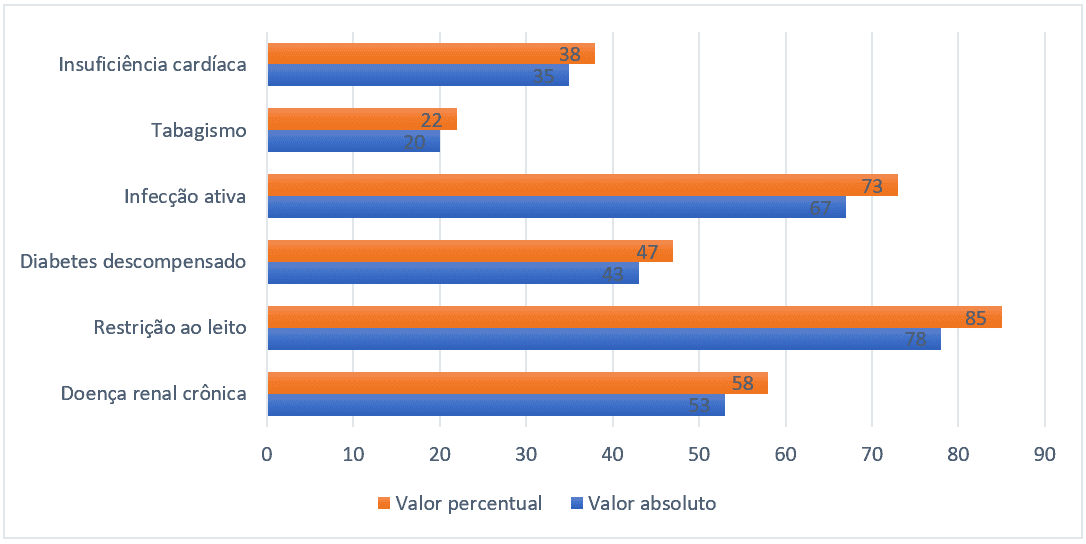
En cuanto al perfil epidemiológico, los factores de riesgo más prevalentes fueron la restricción de camas (85%), la infección activa (73%), la enfermedad renal crónica (58%), la insuficiencia cardíaca (38%) y el tabaquismo (22%). Solo se informaron los factores de riesgo relevantes con respecto a la predisposición de TER y que cumplieron de alguna manera con los criterios para la puntuación de Pádua.
Figura 2 – Factores de riesgo más prevalentes en pacientes hospitalizados, Belém-PA, Brasil, 2021.
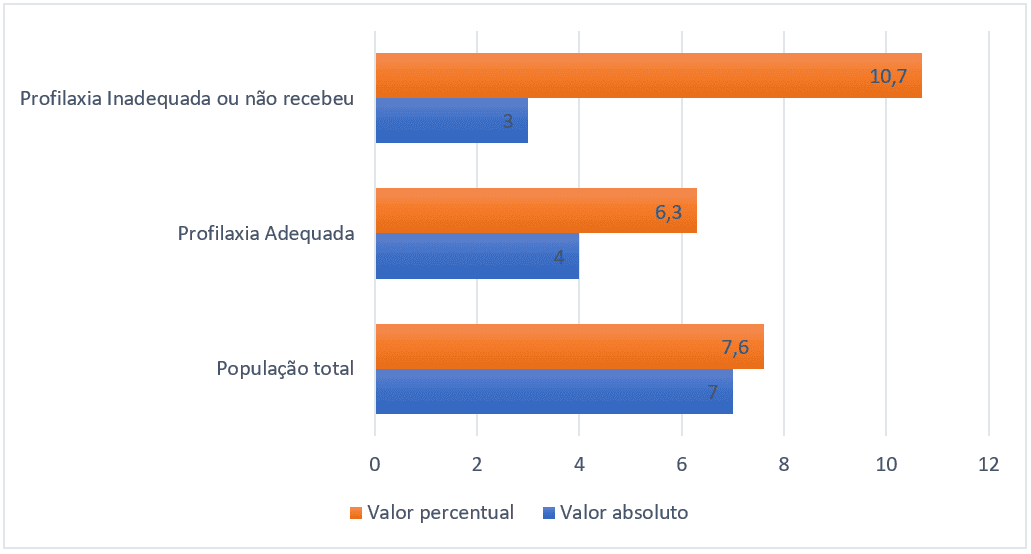
La prevalencia total de eventos tromboembólicos fue del 7,6% (7 en el universo muestral de 91). El grupo de pacientes que recibieron profilaxis farmacológica adecuada tuvo una prevalencia del 6,3% (4 pacientes de 63), mientras que el grupo que no recibió profilaxis farmacológica o la recibió inadecuadamente tuvo una prevalencia del 10,7% (3 pacientes de 28), el gráfico a continuación explica las relaciones porcentuales y el número absoluto de eventos.
Figura 3 – Prevalencia de eventos tromboembólicos de cada grupo, Belém-Pa, Brasil, 2021.
4. DISCUSIÓN
Un número significativo de registros médicos sometidos a análisis se vio comprometido por la falta de datos o la ilegibilidad. El hospital utiliza un sistema de registros médicos llenados manualmente. Esto dificulta la adquisición de datos con claridad tanto para la realización de investigaciones, como para continuar con el cuidado del propio equipo multidisciplinario. La implementación de la historia clínica electrónica, a pesar de una alta inversión inicial, ha demostrado ser rentable y puede ser utilizada como un valioso aliado en la implementación de estrategias para la prevención de TEV y otras lesiones (PATRÍCIO, 2011).
El uso insuficiente de profilaxis para la tromboembolia es un fenómeno mundial. El estudio ENDORSE, que evaluó el uso de profilaxis adecuada en 358 hospitales de 32 países, concluyó que solo la mitad de estos pacientes recibieron una prevención adecuada. Por lo tanto, la infrautilización de la prevención de TEV es un problema mundial. En los países de América Latina, la tasa de uso correcta fue del 47% (LOPES, 2017). Los estudios de otros servicios en Brasil encontraron proporciones atípicas. Busato (2014) encontró 74% de adherencia a la profilaxis correcta en pacientes clínicos, mientras que Andrade (2008) encontró 26% en hospitales de la capital de Amazonas.
En el hospital analizado, el uso adecuado de profilaxis farmacológica fue del 70%, mientras que en todos los pacientes se utilizó algún tipo de profilaxis mecánica. Aunque superior a la media mundial y a la media nacional de los estudios consultados, esta tasa de adecuación sigue estando muy por debajo del 95% esperado, estipulado por el programa de zonas de seguridad TEV, que tiene como objetivo transformar los hospitales en safety zone de TEV. Este es un programa global de educación médica continua para la implementación y optimización de la prevención de TEV en el entorno hospitalario (ROCHA, 2020).
En una encuesta general, un laboratorio que promueve el programa en Brasil se puso en contacto con hospitales de todas las regiones para evaluar cómo se llevó a cabo la prevención del TEV. Entre los resultados, los principales factores que obstaculizaron la profilaxis fueron: la falta de un protocolo claro y accesible para la prevención de la TEV, la falta de adherencia al cumplimiento del protocolo por parte de los médicos y la evaluación obligatoria del riesgo de TEV solo en salas específicas del hospital (ROCHA, 2020).
Las estrategias sugeridas tanto por el programa de safety zone TEV, como por Leal (2020), quien evaluó el escenario antes y después de la implementación de un protocolo de profilaxis de TEV en un hospital, concluyó que el uso de estrategias multimodales tiene un impacto significativo en la adherencia a las acciones. medidas preventivas. Entre los métodos sugeridos se encuentran: cumplimentación obligatoria y adjunto del protocolo de profilaxis en la historia clínica de los pacientes hospitalizados; estratificación del riesgo de TEV en todos los pacientes hospitalizados; la instalación del bloqueo automático de la historia clínica electrónica si no se ha cumplido el protocolo, el desarrollo de diagramas de flujo simplificados para la práctica clínica y la formación continua de los profesionales en el tema.
Es importante destacar el esfuerzo del equipo multidisciplinar respecto al uso adecuado de la profilaxis mecánica, aunque esta sola es insuficiente en pacientes de alto riesgo sin contraindicación para la anticoagulación. El uso de la profilaxis mecánica es rentable y fácil de aplicar y ha demostrado ser una estrategia valiosa para combatir el tromboembolismo (PEREIRA, 2020).
El valor absoluto y el porcentaje de hombres y mujeres fue muy similar y no hubo relevancia cuando se sometió al análisis de la cobertura de profilaxis para la trombosis. El grupo de edad, a su vez, tiene una media de 57 años, pero con gran variación de edad (desviación estándar de 17 años). Esto ocurrió debido a la presencia de extremos de edad entre los pacientes hospitalizados, lo que hace que el cálculo de la media sea menos preciso. Finalmente, el número medio de días de hospitalización fue de 25 días con una desviación estándar de 20 días; el cálculo también se vio afectado debido a la presencia de extremos, que van desde períodos como 5 días hasta 100 días.
A pesar de la gran variabilidad, un promedio de 20 días de hospitalización es un factor agravante importante a la hora de evaluar el riesgo de TEV. Una larga estancia hospitalaria no es sinónimo de mala atención prestada, ya que el estudio se realizó en un hospital terciario de la red SUS, lo que implica un perfil de pacientes más graves. Sin embargo, el tiempo prolongado de hospitalización se asocia con un aumento en la tasa de infección hospitalaria, un aumento de la morbilidad y la mortalidad y un aumento de los costos para el hospital (SILVA, 2014).
En la muestra estudiada, el 85% de los pacientes tuvieron infección durante su estancia, creando un bucle de retroalimentación: la permanencia aumenta la posibilidad de infección, lo que aumenta la duración de la estancia. Siguiendo la secuencia mórbida, la infección aumenta el riesgo de TEV, lo que nuevamente aumenta el tiempo de hospitalización (SILVA, 2014).
La prevalencia absoluta de eventos tromboembólicos fue del 7,6%. Sin embargo, el grupo de pacientes que recibieron profilaxis farmacológica adecuada tuvo una prevalencia del 6,3%, mientras que el grupo que no recibió profilaxis farmacológica o la recibió inadecuadamente tuvo una prevalencia del 10,7%. Es decir, a pesar de una prevalencia absoluta relativamente baja, cuando se compara con el 11,3% al 32,9% encontrado en la literatura (CHARLO, 2020) y una población de estudio que no alcanzó una gran escala, el grupo que no recibió la profilaxis adecuada tuvo un aumento significativo en el riesgo.
Sin embargo, esta prevalencia es cuestionada, pues según Carneiro (2010), en la mayoría de los hospitales se subestima la prevalencia de trombosis, ya que casi el 50% de los casos son subclínicos. Además, para un diagnóstico fiable de trombosis casi siempre es necesario utilizar pruebas complementarias, y dentro de las historia clínicas analizadas no siempre estaba claro cómo se llegó al diagnóstico. Por lo tanto, tener solo una evaluación clínica sin una búsqueda sistemática de trombosis en pacientes de riesgo resulta en un subdiagnóstico.
El perfil de los factores de riesgo de los pacientes estudiados es consistente con el reportado en la literatura, pero una particularidad del hospital fue el número de nefrópatas que requirieron ajuste de dosis. A pesar de que la aclaración de creatinina no siempre se describe, el ajuste se consideró adecuado en este grupo de pacientes. Otra relación importante es que cuanto mayor sea el número de factores de riesgo, menor será la probabilidad de que el paciente reciba una profilaxis adecuada. Aunque existe temor al riesgo de sangrado, ya que se respetan las contraindicaciones no hay apoyo en la literatura para adoptar esta conducta. Por el contrario, los pacientes con muchos factores de riesgo trombosam más y tienen su morbilidad y mortalidad aumentada en comparación con aquellos no adecuadamente anticoagulados (CARNEIRO, 2010).
5. CONCLUSIÓN
Por lo tanto, se observa que la profilaxis adecuada para el TEV fue subutilizada, siguiendo las tendencias mundiales y nacionales, estrategias tales como: la formulación de un protocolo claro para la prevención del TEV -cuya cumplimentación era obligatoria- y que se adjuntó a las historias clínicas; El uso de registros médicos electrónicos y la educación continua de los profesionales de la salud son estrategias valiosas para aumentar la cobertura adecuada de profilaxis de TEV, mitigando el tiempo de hospitalización, las muertes evitables y los costos para el sistema de salud.
REFERENCIAS
ALCKMIN, Carolina. Venous thromboembolism risk assessment in hospitalized patients: A new proposal. Clinics, São Paulo, v.68, n.11, p.1416-1420, nov. 2013. Disponível em:( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180759322013001101416&lng=pt&nrm=iso). Acesso em: 24/02/2019.
ANDRADE, Edson de Oliveira. Fatores de risco e profilaxia para tromboembolismo venoso em hospitais da cidade de Manaus. J. bras. pneumol., São Paulo, v. 35, n. 2, p. 114-121, Fev. 2009. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132009000200003&lng=en&nrm=iso). Acesso em: 30/11/2020.
BUSATO, Cesar Roberto. Avaliação de tromboprofilaxia em hospital geral de médio porte. J Vasc Bras., v. 13, n. 1, p. 5-11. Jan.-Mar 2014. Disponível em: (https://www.scielo.br/pdf/jvb/v13n1/pt_1677-5449-jvb-13-01-00005.pdf) Acesso em: 30/11/2020.
CARNEIRO, João Luiz de Aquino. Avaliação da profilaxia do tromboembolismo venoso em hospital de grande porte. Rev. Col. Bras. Cir., Rio de Janeiro, v. 37, n. 3, p. 204-210, Jun. 2010. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S010069912010000300008&lng=en&nrm=iso). Acesso em: 30/11/2020.
CHARLO, Patricia Bossolani. Relação entre trombose venosa profunda e seus fatores de risco na população feminina. Glob Acad Nurs, Maringá-Paraná. V.1, n. 1, p. 1-7, 2020. Disponívelem:(http://globalacademicnursing.com/index.php/globacadnurs/article/download/35/19). Acesso em: 30/11/2020.
COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGARD SANTOS. Prevenção de Fenômenos Tromboembólicos Venosos em Pacientes Internados. Salvador, v.1, n.1, p. 4-12, jan. 2013. Disponível em: (http://www2.ebserh.gov.br/documents/1975526/2520527/diretriz_1_prevencao_de_fenomenos_tromboembolicos_venosos_em_pacientes_internados_revisada.pdf/0a924d80-6b7b-430a-b75c-2bd11211a1b9). Acesso em: 24/02/2019.
FARHAT, Fátima. Avaliação da profilaxia da trombose venosa profunda em um hospital geral. J. vasc. bras., Porto Alegre, v. 17, n. 3, p. 184-192, set. 2018. Disponível em (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492018000300184&lng=pt&nrm=iso). Acesso em: 24/02/2019.
KALISCH, Beatrice. Outcomes of inpatient mobilization: a literature review. J Clin Nurs. 2014 Jun;23(11-12):1486-501. doi: 10.1111/jocn.12315. Epub 2013 Sep 13. PMID: 24028657. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/24028657). Acesso em: 24/02/2019.
LOPES, Bruno Abdala Candido. Sabemos prescrever profilaxia de tromboembolismo venoso nos pacientes internados? J Vasc Bras. V. 16, n. 3, p.199-204, Jul-Set. 2017. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/29930647/) Acesso em? 30/11/2020.
LEAL, Lisiane Freitas. Implementação de protocolo para profilaxia de tromboembolismo venoso: um estudo antes e depois em pacientes clínicos e cirúrgicos. J. bras. pneumol., São Paulo, v. 46, n. 4, p. 1-7, 2020. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132020000400200&lng=en&nrm=iso). Acesso em: 30/11/2020.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Internações por Região segundo Região Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa Período: Jan/2008-Nov/2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Óbitos por Região segundo Região/Unidade da Federação
Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa
Período: 2008-2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MAYNARD, Greg. Preventing hospital-associated venous thromboembolism: a guide for effective quality improvement. Agency for Healthcare Research and Quality, US Department of Health and Human Services, 2016. Disponível em: (https://www.ahrq.gov/sites/default/files/publications/files/vteguide.pdf). Acesso em: 24/02/2019.
PATRÍCIO, Camila Mendes. O prontuário eletrônico do paciente no sistema de saúde brasileiro: uma realidade para os médicos? Scientia Medica (Porto Alegre), volume 21, número 3, p. 121-131, maio 2011. Disponível em: (https://revistaseletronicas.pucrs.br/ojs/index.php/scientiamedica/article/viewFile/8723/6722). Acesso em: 30/11/2020.
PEREIRA, Nikacia Torres. A frequência do uso de profilaxia mecânica em pacientes com trombose venosa profunda: uma revisão integrativa de literatura. Trabalho de Conclusão de Curso (Bacharelado em Fisioterapia) – Curso de Fisioterapia, Centro Universitário CESMAC, Maceió, 2018. V. 1, p. 1-19, 2020. Disponível em: (https://ri.cesmac.edu.br/handle/tede/677). Acesso em: 30/11/2020.
RAYMUNDO, Selma Regina. O que mudou nas últimas décadas na profilaxia do tromboembolismo venoso em pacientes internados: artigo de revisão. J. vasc., Porto Alegre, v. 18, fev. 2019. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492019000100402&lng=en&nrm=iso&tlng=en). Acesso em: 25/02/2019.
ROCHA, Ana Thereza Cavalcanti. Protocolos de profilaxia de tromboembolismo venoso (TEV) em hospitais brasileiros – PROTEV Brasil. J. vasc. bras., Porto Alegre, v. 19, p. 1-7, jan. 2020. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1677-54492020000100314&lng=en&nrm=iso). Acesso em 30/11/2020.
SILVA, Ana Maria Nunes. Fatores que contribuem para o tempo de internação prolongada no ambiente hospitalar. J. res.: fundam. care. online. v. 6, n. 4, p. 1590-1600, out./dez 2014. Disponível em: (http://www.redalyc.org/pdf/5057/505750770023.pdf). Acesso em: 30/11/2020.
SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN. Protocolo de Profilaxia de Tromboembolismo Venoso, 2016. Disponível em:(http://pubdiretrizes.einstein.br/download.aspx?ID={CD7022C363284063930B3D3E68D5F967}). Acesso em: 25/02/2019.
SOCIEDADE BRASILEIRA DE ANGIOLOIG A E CIRURGIA VASCULAR. Trombose venosa profunda diagnóstico e tratamento, 2015. Disponível em: http://www.sbacv.org.br/lib/media/pdf/diretrizes/trombose-venosa-profunda.pdf. Acesso em: 24 /02/ 2019.
YAMADA, Norikazu. Occurrence of deep vein thrombosis among hospitalized non-surgical Japanese patients, junho 2015. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/26421068). Acesso em: 25 /02/ 2019.
[1] Estudiante de la facultad de medicina de la Universidad Estatal de Pará.
[2] Estudiante de la facultad de medicina de la Universidad Estatal de Pará.
[3] Maestría en Salud, Medio Ambiente y Sociedad en la Amazonía por PPGSAS/UFPA.
[4] Maestría en Cirugía e Investigación Experimental – ICNP de la Universidad Estatal de Pará. Estudiante de doctorado en el programa de Virología – PPGV del Instituto Evandro Chagas. Profesor Efectivo de la Facultad de Medicina de la Universidad Estatal de Pará en los ejes de Gestión de la Interacción y Educación Comunitaria (GIESC) e Investigación Científica 1 (PC1).
Enviado: Marzo de 2021.
Aprobado: Abril de 2021.