ARTICOLO ORIGINALE
PEIXOTO, Leonardo Ribeiro [1], NASCIMENTO, Vanessa Daniele de Sousa [2], ALVES, Renata Maria Coutinho [3], BRITO, Caio Vinícius Botelho [4]
PEIXOTO, Leonardo Ribeiro. Et al. Aspetti della prevenzione del tromboembolismo venoso in pazienti ricoverati in un reparto clinico. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 06, Ed. 04, Vol. 11, pp. 71-83. aprile 2021. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/del-tromboembolismo-venoso
RIEPILOGO
L’obiettivo della ricerca è stato quello di analizzare la copertura e le prestazioni adeguate della profilassi per il tromboembolismo venoso (TEV) utilizzata nei pazienti ad alto rischio ricoverati nel reparto clinico. Per questo, sono state analizzate 91 cartelle cliniche di pazienti ad alto rischio di TEV per un periodo di 3 mesi. La profilassi del TEV è stata eseguita correttamente nel 70% dei pazienti, la prevalenza della trombosi è stata: 7,6% complessivamente, 10,7% nei pazienti che non hanno ricevuto un’adeguata profilassi e 6,3% in quelli che hanno ricevuto un’adeguata profilassi. Pertanto, si osserva che è stata sottoutilizzata un’adeguata profilassi del TEV, seguendo le tendenze globali e nazionali; strategie quali: la formulazione di un chiaro protocollo di prevenzione del TEV – la cui compilazione era obbligatoria – e che fosse allegato alla cartella clinica; l’uso di cartelle cliniche elettroniche e la formazione continua degli operatori sanitari sono strategie preziose per aumentare la copertura di un’adeguata profilassi TEV, mitigando la durata del soggiorno, i decessi prevenibili e i costi per il sistema sanitario.
Parole chiave: Tromboembolia venosa, Profilassi, Pazienti ospedalizzati.
1. INTRODUZIONE
Il tromboembolismo venoso (TEV) consiste nella formazione di un trombo che occlude completamente o parzialmente la luce del vaso. Pertanto, comprende due malattie correlate: trombosi venosa profonda (TVP) ed embolia polmonare (EP). Questi denti, la TVP è la più comune (80-95% dei casi) e l’EP è solitamente secondaria alla TVP; questa è una complicanza grave e potenzialmente letale (SOCIEDADE BRASILEIRA DE ANGIOLOGIA E CIRURGIA VASCULAR, 2015). In Brasile, tra il 2008 e il 2018, il numero di ricoveri legati al tromboembolismo venoso ha superato i 419.000, con un totale di oltre 10.000 decessi (MINISTÉRIO DA SAÚDE, 2018).
Le condizioni che favoriscono la TEV sono: danno endoteliale vascolare, stasi venosa e stati di ipercoagulabilità; formando la triade Virchow (YAMADA, 2015). Pertanto, tutte le patologie e condizioni che predispongono alla TEV interessano uno o più elementi di questa triade. Tra queste, le principali patologie legate all’assistenza ospedaliera sono: procedure chirurgiche, limitazione della mobilità, infezione attiva, insufficienza cardiaca congestizia, malattia renale cronica, diabete mellito scompensato, traumi recenti, fumo, cancro attivo e TEV pregresso. Anche altre condizioni fisiologiche aumentano il rischio di TEV, come: gravidanza, puerperio ed età avanzata (> 70 anni) (COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGAR SANTOS, 2013).
La principale complicanza della TVP è la sindrome posttrombotica, caratterizzata da dolore, edema e cambiamenti della pelle nell’arto interessato. Per quanto riguarda l’embolia polmonare, la complicanza principale è l’insufficienza respiratoria acuta, che porta all’arresto cardiaco e alla morte (SOCIEDADE BRASILEIRA DE CIRURGIA VASCULAR, 2015).
Nonostante questi scenari, il TEV è la principale causa di morte prevenibile all’interno dell’ospedale, tuttavia, molti ospedali non utilizzano o impiegano in modo inappropriato cure profilattiche (meccaniche e farmacologiche) nei loro reparti (ALCKIMIN, 2013). I principali ostacoli che ciò accada sono la paura degli effetti collaterali dei farmaci, la mancanza di protocolli che standardizzino le pratiche preventive e la mancata formazione adeguata dei professionisti (FARHART, 2018).
Il verificarsi di un evento tromboembolico comporta un aumento della durata della degenza, un aumento dei costi ospedalieri e un aumento della morbilità e della mortalità. Inoltre, l’anticoagulazione terapeutica dopo TEV dura almeno 3 mesi, aumentando significativamente gli effetti avversi del farmaco rispetto al suo uso profilattico (MAYNARD, 2016).
D’altra parte, la tromboprofilassi nei pazienti a rischio ospedalizzati riduce la probabilità di un evento tromboembolico dal 30% al 65% e, a causa del tempo di anticoagulazione più breve, ha una minore probabilità di causare emorragie (RAYMUNDO, 2019). È stato dimostrato che l’uso di calze elastiche compressive, compressione pneumatica intermittente, deambulazione precoce e anticoagulazione, se correttamente utilizzato in pazienti a rischio di TEV, ha un rapporto costi-benefici positivo; ridurre la degenza ospedaliera, accelerare il recupero e prevenire i decessi (KARLISCH, 2014).
Data la sua importanza, sono stati creati modelli di valutazione per lo selezione dei pazienti ad alto rischio di sviluppare un evento tromboembolico. Il modello principale utilizzato per scegliere chi riceverà l’anticoagulazione nei pazienti clinici è il Padova Score. Questo punteggio utilizza l’identificazione dei fattori di rischio rilevanti e assegna un punteggio a ciascuno di essi, in base al loro grado di importanza, i pazienti con punteggio compreso tra 0 e 3 hanno un rischio basso di TEV (0,3%) e i pazienti con punteggio ≥ 4 hanno alto rischio di TEV, circa 11% (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
La profilassi farmacologica deve essere istituita nei pazienti ad alto rischio in funzione del punteggio di padova. I farmaci somministrati sono di solito eparina non frazionata, eparina a basso peso molecolare (Enoxaparina è il più comune). Un protocollo di cura per l’applicazione di questi farmaci in dose, tempo e via di somministrazione appropriati è stato rilasciato dall’Hospital Israelita Albert Einstein (HIAE). Inoltre, il protocollo ha anche una guida su misure non farmacologiche come la mobilizzazione precoce, la compressione elastica e la fisioterapia motoria. Questo è stato elaborato seguendo le raccomandazioni del 9 ° consenso dell’American College of Chest Physicians (SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN, 2016).
Alla luce di quanto sopra, l’obiettivo della ricerca è quello di analizzare la copertura e l’adeguata esecuzione della profilassi per tromboembolia venosa utilizzata nei pazienti ad alto rischio ricoverati in reparto clinico. Oltre a: identificare le loro caratteristiche sociodemografiche; i fattori di rischio più frequenti e calcolare la prevalenza della trombosi nei pazienti ad alto rischio ricoverati in un reparto clinico.
2. METODI
Questo è uno studio trasversale e retrospettivo con un approccio quantitativo. Il setting della ricerca era un reparto di Medicina Interna di un ospedale pubblico terziario nella capitale dello Stato del Pará. Nello studio sono state incluse le cartelle cliniche dei pazienti ad alto rischio di trombosi, secondo il Padova Score (visualizzato nella Tabella 1) e con età ≥ 18 anni. Sono stati esclusi dallo studio: i pazienti che presentavano una controindicazione assoluta all’uso di anticoagulanti; pazienti con diagnosi di TEV come causa di ospedalizzazione; cartelle cliniche non disponibili o con informazioni incomplete e pazienti la cui terapia anticoagulante era il trattamento della patologia sottostante, poiché lo scopo dello studio è quello di effettuare un’analisi della prevenzione e non del trattamento della malattia.
Tabella 1 – Stratificazione del rischio di trombosi per punteggio padovano.
| Fattore di rischio | Punteggiatura |
| Cancro attivo | 3 |
| Storia del TEV precedente | 3 |
| Mobilità ridotta | 3 |
| Trombofilia primaria o secondaria | 3 |
| Trauma recente (ultimo mese) | 2 |
| Età avanzata (≥ 70 anni) | 1 |
| Insufficienza cardiaca o respiratoria | 1 |
| Infezioni o malattie reumatologiche | 1 |
| Precedente infarto miocardico acuto o ictus | 1 |
| Obesità (BMI ≥ 30) | 1 |
| Terapia ormonale attuale | 1 |
|
Punteggio totale Alto rischio ≥ 4 Basso rischio < 4 |
Fonte: Protocollo di tromboembolia venosa Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
Nel periodo analizzato (dal 1 gennaio 2020 al 31 marzo 2020), il numero totale di cartelle cliniche trovate è stato di 207, tra queste 91 hanno soddisfatto i criteri di inclusione. L’analisi dei dati numerici è stata eseguita mediante statistiche descrittive del programma Microsoft Office Excel e, il giudizio di considerare il metodo di profilassi come adeguato o inadeguato, è stato fatto dal confronto con il protocollo di tromboprofilassi dellaSocietà benefica israeliana brasiliana Albert Einstein mostrata nella tabella 2.
Tabella 2 – Protocollo di tromboprofilassi secondo il rischio di trombosi dell’Hospital Israelita Albert Einstein – adattato.
| Stratificazione del rischio | Tromboprofilassi |
| Stratificazione per partitura padovana | |
| Basso rischio < 4 pontos | Ambulazione precoce |
| Alto rischio ≥ 4 punti | Profilassi meccanica associata a: HNF 5.000 UI ogni 8 o 12 ore. HBPM 40mg, se la clearance della creatinina < 30, ajustar para 20mg em dose única diária. |
UFH: eparina non frazionata; LMWH: eparina a basso peso molecolare.
Fonte: Protocollo di tromboembolia venosa Sociedade Beneficente Israelita Brasileira Albert Einstein, 2016.
La ricerca ha elogiato le linee guida stabilite nelle risoluzioni 196/96 e 466/12 del Consiglio nazionale della sanità e l’analisi delle cartelle cliniche è stata avviata dopo l’approvazione da parte del Comitato etico e di ricerca (CEP) dell’ospedale, in cui è stata condotta la ricerca. Non sono stati applicati termini di consenso libero e informato, perché la ricerca non è stata eseguita direttamente con i pazienti, tutte le informazioni personali sono state conservate.
3. RISULTATI
Tra i 91 pazienti che avrebbero dovuto ricevere la profilassi farmacologica, 28 (30,8%) non l’hanno ricevuta o ricevuta in modo inadeguato, cioè in una dose sottoterapeutica o con farmaci inadeguati per la prevenzione del tromboembolismo. Per quanto riguarda la profilassi meccanica, tutti i 91 pazienti hanno ricevuto una modalità appropriata.
Figura 1 – Numero di pazienti che hanno ricevuto o meno la profilassi farmacologica e meccanica, Belém-PA, Brasile, 2021.
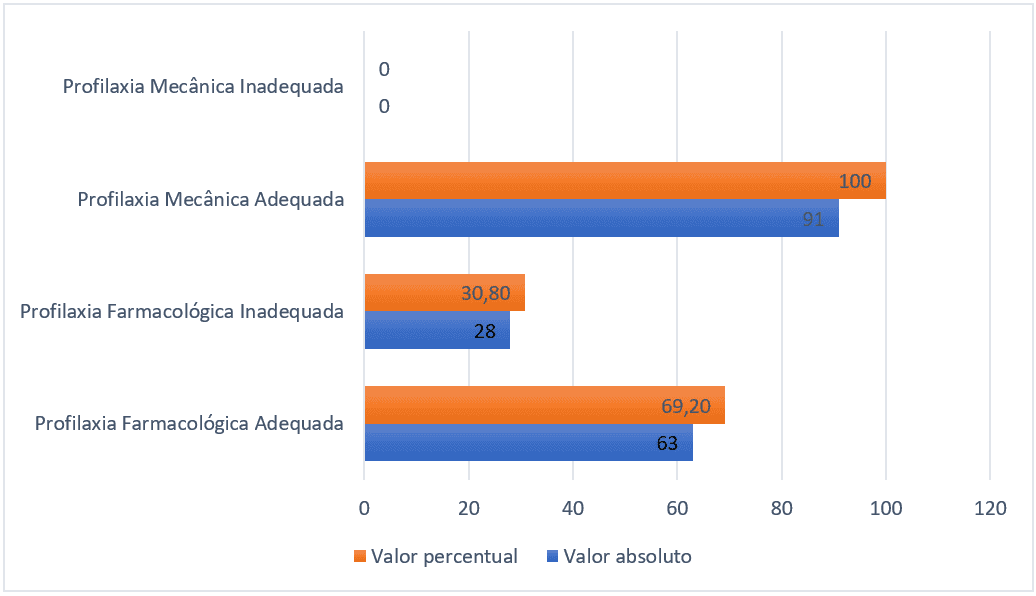
Per quanto riguarda le caratteristiche sociodemografiche, 43 (47%) erano donne e 48 (53%) erano uomini. La distribuzione per età degli adulti tra i 18 e i 59 anni è stata pari a 47 (51%), gli anziani di età compresa tra 60-79 anni sono stati 35 (38%) e il gruppo di anziani ne ha totalizzato 9 (11%), e l’età media in anni è stata di 57 anni con deviazione standard di 17 punti. Il numero medio di giorni di ricovero è stato di 25 con una deviazione standard di 20 punti.
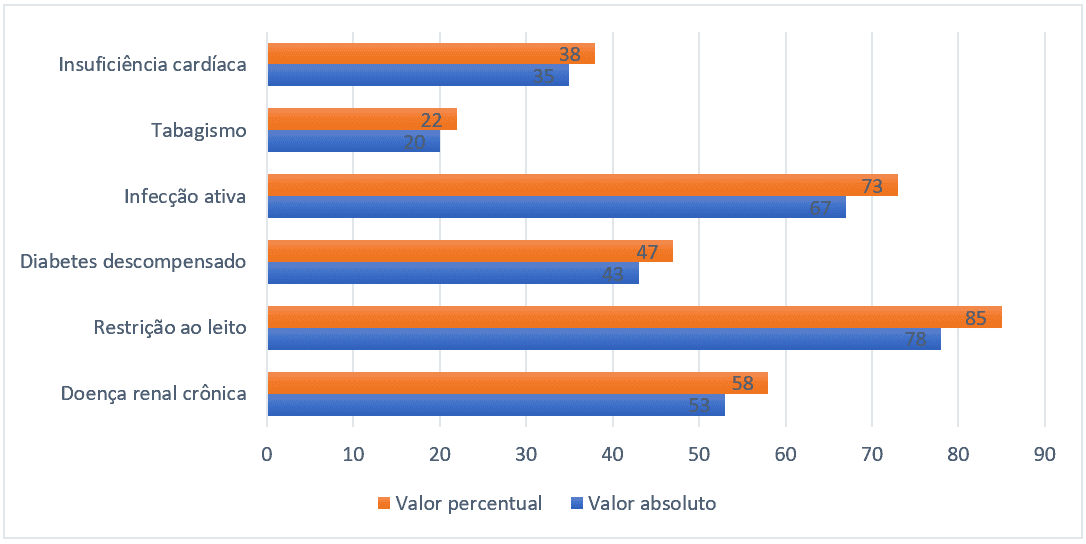
Per quanto riguarda il profilo epidemiologico, i fattori di rischio più diffusi sono stati la restrizione del letto (85%), l’infezione attiva (73%), la malattia renale cronica (58%), l’insufficienza cardiaca (38%) e il fumo (22%). Sono stati riportati solo i fattori di rischio rilevanti per quanto riguarda la predisposizione al TEV e che soddisfacevano in qualche modo i criteri per il punteggio di Padova.
Figura 2 – Fattori di rischio più diffusi nei pazienti ospedalizzati, Belém-PA, Brasile, 2021.
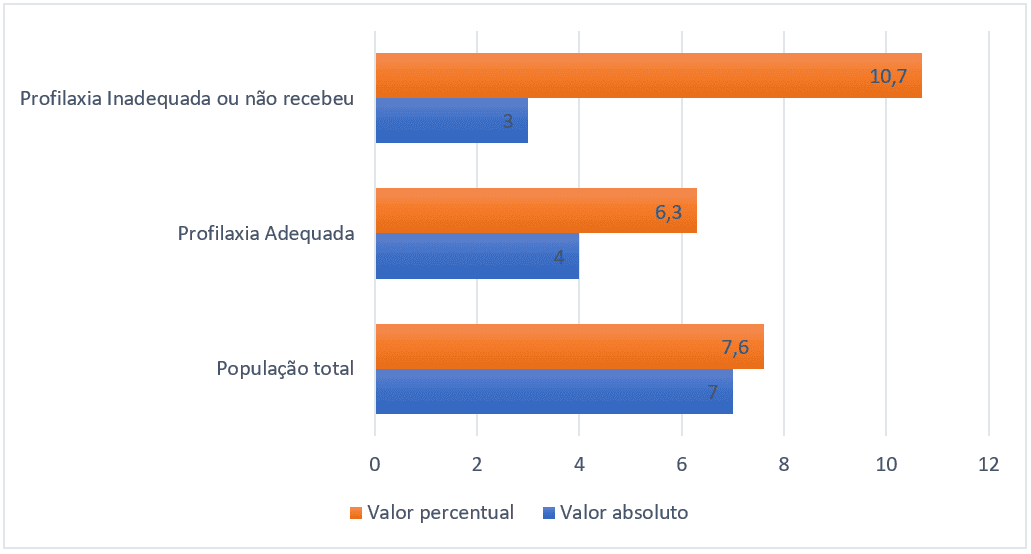
La prevalenza totale degli eventi tromboembolici è stata del 7,6% (7 nell’universo campione di 91). Il gruppo di pazienti che ha ricevuto un’adeguata profilassi farmacologica ha avuto una prevalenza del 6,3% (4 pazienti su 63), mentre il gruppo che non ha ricevuto profilassi farmacologica o l’ha ricevuta in modo inadeguato ha avuto una prevalenza del 10,7% (3 pazienti di 28), il grafico sottostante spiega le relazioni percentuali e il numero assoluto di eventi.
Figura 3 – Prevalenza degli eventi tromboembolici di ciascun gruppo, Belém-Pa, Brasile, 2021.
4. DISCUSSIONE
Una parte significativa del numero di cartelle cliniche presentate per l’analisi è stata compromessa da mancanza di dati o illeggibilità. L’ospedale utilizza un sistema di registri scritti a mano. Ciò rende difficile ottenere dati chiari sia per lo svolgimento della ricerca che per il proseguimento della cura dell’équipe multidisciplinare stessa. L’implementazione di cartelle cliniche elettroniche, nonostante un elevato investimento iniziale, si è dimostrata conveniente e può essere utilizzata come prezioso alleato nell’attuazione di strategie per prevenire la TEV e altre malattie (PATRÍCIO, 2011).
L’uso insufficiente della profilassi per il tromboembolismo è un fenomeno mondiale. Lo studio ENDORSE, che ha valutato l’uso di un’adeguata profilassi in 358 ospedali in 32 paesi, ha concluso che solo la metà di questi pazienti ha ricevuto un’adeguata prevenzione. Pertanto, il sotto-utilizzo di Prevention for VTE è un problema globale. Nei paesi dell’America Latina, il tasso di utilizzo corretto è stato del 47% (LOPES, 2017). Studi su altri servizi in Brasile hanno trovato proporzioni discrepanti tra di loro. Busato (2014) ha rilevato che il 74% degli aderenti alla profilassi corretta nei pazienti clinici, mentre Andrade (2008) ha trovato il 26% negli ospedali della capitale dell’Amazonas.
Nell’ospedale analizzato, l’uso adeguato della profilassi farmacologica è stato del 70%, mentre in tutti i pazienti è stato utilizzato un tipo di profilassi meccanica. Sebbene superiore alla media globale e alla media nazionale degli studi consultati, questo tasso di adeguatezza è ancora molto al di sotto del 95% previsto, previsto dal programma della safety zone TEV, che mira a trasformare gli ospedali in zone esenti da TEV. Si tratta di un programma globale di formazione medica continua per l’implementazione e l’ottimizzazione della prevenzione della TEV in ambiente ospedaliero (ROCHA, 2020).
In un’indagine generale, un laboratorio che promuove il programma in Brasile ha preso contatto con gli ospedali di tutte le regioni per valutare come è stata condotta la prevenzione del TEV. Tra i risultati, i principali fattori che hanno ostacolato la profilassi sono stati: la mancanza di un protocollo chiaro e accessibile per la prevenzione del TEV, la mancata aderenza al completamento del protocollo da parte dei medici e la valutazione obbligatoria del rischio per TEV solo in specifici reparti ospedalieri (ROCHA, 2020).
Le strategie suggerite sia dal programma TEV safety zone, che da Leal (2020), che ha valutato lo scenario prima e dopo l’implementazione di un protocollo di profilassi TEV in un ospedale, hanno concluso che l’uso di strategie multimodali ha un impatto significativo sull’aderenza alle azioni misure preventive. Tra le modalità suggerite vi sono: compilazione e allegato obbligatori del protocollo di profilassi nelle cartelle cliniche dei pazienti ricoverati; stratificazione del rischio per TEV in tutti i pazienti ospedalizzati; l’installazione del blocco automatico della cartella clinica elettronica se il protocollo non è stato completato, lo sviluppo di diagrammi di flusso semplificati per la pratica clinica e la formazione continua dei professionisti in materia.
È importante sottolineare lo sforzo del team multidisciplinare per quanto riguarda l’uso appropriato della profilassi meccanica, sebbene questo da solo sia insufficiente nei pazienti ad alto rischio senza controindicazione all’anticoagulazione. L’uso della profilassi meccanica è economico e facile da applicare e ha dimostrato di essere una strategia preziosa per combattere il tromboembolismo (PEREIRA, 2020).
Il valore assoluto e la percentuale di uomini e donne era molto simile e non vi era alcuna rilevanza quando sottoposti all’analisi della copertura della profilassi per la trombosi. La fascia di età, a sua volta, ha una media di 57 anni, ma con una grande variazione di età (deviazione standard di 17 anni). Ciò si è verificato a causa della presenza di età estrema tra i pazienti ospedalizzati, rendendo il calcolo della media meno accurato. Infine, il numero medio di giorni di ricovero è stato di 25 giorni con una deviazione standard di 20 giorni; il calcolo è stato compromesso anche a causa della presenza di estremi, che vanno da periodi come 5 giorni fino a 100 giorni.
Nonostante la grande variabilità, una media di 20 giorni di ricovero è un importante fattore aggravante nella valutazione del rischio di TEV. Una lunga degenza ospedaliera non è sinonimo di scarsa assistenza fornita, poiché lo studio è stato condotto in un ospedale terziario della rete SUS, implicando un profilo di pazienti più gravi. Tuttavia, il tempo di ospedalizzazione prolungato è associato ad un aumento del tasso di infezione ospedaliera, aumento della morbilità e della mortalità e aumento dei costi per l’ospedale (SILVA, 2014).
Nel campione studiato, l’85% dei pazienti ha avuto un’infezione durante la degenza, creando un ciclo di feedback: la permanenza aumenta la possibilità di infezione, che aumenta la durata della degenza. Seguendo la sequenza morbosa, l’infezione aumenta il rischio di TEV, che aumenta nuovamente il tempo di ospedalizzazione (SILVA, 2014).
La prevalenza assoluta di eventi tromboembolici è stata del 7,6%. Tuttavia, il gruppo di pazienti che ha ricevuto un’adeguata profilassi farmacologica ha avuto una prevalenza del 6,3%, mentre il gruppo che non ha ricevuto profilassi farmacologica o l’ha ricevuta in modo inadeguato ha avuto una prevalenza del 10,7%. Cioè, nonostante una prevalenza assoluta relativamente bassa, rispetto all’11,3% al 32,9% trovato in letteratura (CHARLO, 2020) e una popolazione di studio che non ha raggiunto una grande scala, il gruppo che non ha ricevuto un’adeguata profilassi ha avuto un aumento significativo del rischio.
Tuttavia, questa prevalenza è messa in discussione, perché secondo Carneiro (2010), nella maggior parte degli ospedali la prevalenza della trombosi è sottostimata, poiché quasi il 50% dei casi è subclinico. Inoltre, per una diagnosi affidabile di trombosi è quasi sempre necessario utilizzare test complementari, e all’interno delle cartelle cliniche analizzate non era sempre chiaro come si raggiungesse la diagnosi. Pertanto, avere solo una valutazione clinica senza ricerca sistematica di trombosi nei pazienti a rischio provoca una sottodiagnosi.
Il profilo dei fattori di rischio dei pazienti studiati è coerente con quello riportato in letteratura, ma una particolarità dell’ospedale era il numero di nefropati che richiedevano un aggiustamento della dose. Nonostante la clearance della creatinina non sempre descritta, l’adattamento è stato considerato adeguato in questo gruppo di pazienti. Un’altra relazione importante è che maggiore è il numero di fattori di rischio, minore è la possibilità che il paziente riceva un’adeguata profilassi. Sebbene vi sia la paura del rischio di sanguinamento, poiché le controindicazioni sono rispettate, non vi è alcun supporto in letteratura per adottare questa condotta. Al contrario, i pazienti con molti fattori di rischio trombosamo di più e la loro morbilità e mortalità aumentano rispetto a quelli non adeguatamente anticoagulati (CARNEIRO, 2010).
5. CONCLUSIONE
Pertanto, si osserva che un’adeguata profilassi per TEV è stata sottoutilizzata, seguendo tendenze globali e nazionali, strategie quali: la formulazione di un protocollo chiaro per la prevenzione del TEV – il cui completamento era obbligatorio – e che è stato allegato alle cartelle cliniche; l’uso di cartelle cliniche elettroniche e la formazione continua degli operatori sanitari sono strategie preziose per aumentare un’adeguata copertura della profilassi TEV, mitigando i tempi di ospedalizzazione, i decessi evitabili e i costi per il sistema sanitario
RIFERIMENTI
ALCKMIN, Carolina. Venous thromboembolism risk assessment in hospitalized patients: A new proposal. Clinics, São Paulo, v.68, n.11, p.1416-1420, nov. 2013. Disponível em:( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180759322013001101416&lng=pt&nrm=iso). Acesso em: 24/02/2019.
ANDRADE, Edson de Oliveira. Fatores de risco e profilaxia para tromboembolismo venoso em hospitais da cidade de Manaus. J. bras. pneumol., São Paulo, v. 35, n. 2, p. 114-121, Fev. 2009. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132009000200003&lng=en&nrm=iso). Acesso em: 30/11/2020.
BUSATO, Cesar Roberto. Avaliação de tromboprofilaxia em hospital geral de médio porte. J Vasc Bras., v. 13, n. 1, p. 5-11. Jan.-Mar 2014. Disponível em: (https://www.scielo.br/pdf/jvb/v13n1/pt_1677-5449-jvb-13-01-00005.pdf) Acesso em: 30/11/2020.
CARNEIRO, João Luiz de Aquino. Avaliação da profilaxia do tromboembolismo venoso em hospital de grande porte. Rev. Col. Bras. Cir., Rio de Janeiro, v. 37, n. 3, p. 204-210, Jun. 2010. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S010069912010000300008&lng=en&nrm=iso). Acesso em: 30/11/2020.
CHARLO, Patricia Bossolani. Relação entre trombose venosa profunda e seus fatores de risco na população feminina. Glob Acad Nurs, Maringá-Paraná. V.1, n. 1, p. 1-7, 2020. Disponívelem:(http://globalacademicnursing.com/index.php/globacadnurs/article/download/35/19). Acesso em: 30/11/2020.
COMPLEXO HOSPITALAR UNIVERSITÁRIO PROFESSOR EDGARD SANTOS. Prevenção de Fenômenos Tromboembólicos Venosos em Pacientes Internados. Salvador, v.1, n.1, p. 4-12, jan. 2013. Disponível em: (http://www2.ebserh.gov.br/documents/1975526/2520527/diretriz_1_prevencao_de_fenomenos_tromboembolicos_venosos_em_pacientes_internados_revisada.pdf/0a924d80-6b7b-430a-b75c-2bd11211a1b9). Acesso em: 24/02/2019.
FARHAT, Fátima. Avaliação da profilaxia da trombose venosa profunda em um hospital geral. J. vasc. bras., Porto Alegre, v. 17, n. 3, p. 184-192, set. 2018. Disponível em (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492018000300184&lng=pt&nrm=iso). Acesso em: 24/02/2019.
KALISCH, Beatrice. Outcomes of inpatient mobilization: a literature review. J Clin Nurs. 2014 Jun;23(11-12):1486-501. doi: 10.1111/jocn.12315. Epub 2013 Sep 13. PMID: 24028657. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/24028657). Acesso em: 24/02/2019.
LOPES, Bruno Abdala Candido. Sabemos prescrever profilaxia de tromboembolismo venoso nos pacientes internados? J Vasc Bras. V. 16, n. 3, p.199-204, Jul-Set. 2017. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/29930647/) Acesso em? 30/11/2020.
LEAL, Lisiane Freitas. Implementação de protocolo para profilaxia de tromboembolismo venoso: um estudo antes e depois em pacientes clínicos e cirúrgicos. J. bras. pneumol., São Paulo, v. 46, n. 4, p. 1-7, 2020. Disponível em: ( http://www.scielo.br/scielo.php?script=sci_arttext&pid=S180637132020000400200&lng=en&nrm=iso). Acesso em: 30/11/2020.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Internações por Região segundo Região Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa Período: Jan/2008-Nov/2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MINISTÉRIO DA SAÚDE. Banco de dados do Sistema Único de Saúde-DATASUS. Óbitos por Região segundo Região/Unidade da Federação
Lista Morb CID-10: Flebite tromboflebite embolia e trombose venosa
Período: 2008-2018. Disponível em (http://www.datasus.gov.br). Acesso em: 02/03/2019.
MAYNARD, Greg. Preventing hospital-associated venous thromboembolism: a guide for effective quality improvement. Agency for Healthcare Research and Quality, US Department of Health and Human Services, 2016. Disponível em: (https://www.ahrq.gov/sites/default/files/publications/files/vteguide.pdf). Acesso em: 24/02/2019.
PATRÍCIO, Camila Mendes. O prontuário eletrônico do paciente no sistema de saúde brasileiro: uma realidade para os médicos? Scientia Medica (Porto Alegre), volume 21, número 3, p. 121-131, maio 2011. Disponível em: (https://revistaseletronicas.pucrs.br/ojs/index.php/scientiamedica/article/viewFile/8723/6722). Acesso em: 30/11/2020.
PEREIRA, Nikacia Torres. A frequência do uso de profilaxia mecânica em pacientes com trombose venosa profunda: uma revisão integrativa de literatura. Trabalho de Conclusão de Curso (Bacharelado em Fisioterapia) – Curso de Fisioterapia, Centro Universitário CESMAC, Maceió, 2018. V. 1, p. 1-19, 2020. Disponível em: (https://ri.cesmac.edu.br/handle/tede/677). Acesso em: 30/11/2020.
RAYMUNDO, Selma Regina. O que mudou nas últimas décadas na profilaxia do tromboembolismo venoso em pacientes internados: artigo de revisão. J. vasc., Porto Alegre, v. 18, fev. 2019. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167754492019000100402&lng=en&nrm=iso&tlng=en). Acesso em: 25/02/2019.
ROCHA, Ana Thereza Cavalcanti. Protocolos de profilaxia de tromboembolismo venoso (TEV) em hospitais brasileiros – PROTEV Brasil. J. vasc. bras., Porto Alegre, v. 19, p. 1-7, jan. 2020. Disponível em: (http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1677-54492020000100314&lng=en&nrm=iso). Acesso em 30/11/2020.
SILVA, Ana Maria Nunes. Fatores que contribuem para o tempo de internação prolongada no ambiente hospitalar. J. res.: fundam. care. online. v. 6, n. 4, p. 1590-1600, out./dez 2014. Disponível em: (http://www.redalyc.org/pdf/5057/505750770023.pdf). Acesso em: 30/11/2020.
SOCIEDADE BENEFICENTE ISRAELITA BRASILEIRA ALBERT EINSTEIN. Protocolo de Profilaxia de Tromboembolismo Venoso, 2016. Disponível em:(http://pubdiretrizes.einstein.br/download.aspx?ID={CD7022C363284063930B3D3E68D5F967}). Acesso em: 25/02/2019.
SOCIEDADE BRASILEIRA DE ANGIOLOIG A E CIRURGIA VASCULAR. Trombose venosa profunda diagnóstico e tratamento, 2015. Disponível em: http://www.sbacv.org.br/lib/media/pdf/diretrizes/trombose-venosa-profunda.pdf. Acesso em: 24 /02/ 2019.
YAMADA, Norikazu. Occurrence of deep vein thrombosis among hospitalized non-surgical Japanese patients, junho 2015. Disponível em: (https://www.ncbi.nlm.nih.gov/pubmed/26421068). Acesso em: 25 /02/ 2019.
[1] Studente della facoltà di medicina dell’Università Statale del Pará.
[2] Studente della scuola di medicina dell’Università Statale del Pará.
[3] Master in Salute, Ambiente e Società in Amazzonia di PPGSAS / UFPA.
[4] Master in Chirurgia e Ricerca Sperimentale – CIPE presso l’Università Statale del Pará. Dottorando nel programma di Virologia – PPGV dell’Istituto Evandro Chagas. Professore efficace della Facoltà di Medicina dell’Università Statale del Pará negli assi della gestione dell’interazione e dell’educazione comunitaria (GIESC) e della ricerca scientifica 1 (PC1).
Inviato: Marzo 2021.
Approvato: Aprile 2021.


