ORIGINALER ARTIKEL
FACCO, Lucas [1], ALMENDRO, Lucas Pablo [2], MARQUES, Cristiane Peres [3], RIBEIRO, Edson Fábio Brito [4], FECURY, Amanda Alves [5], DENDASCK, Carla Viana [6], ARAÚJO, Maria Helena Mendonça de [7], OLIVEIRA, Euzébio de [8], DIAS, Claudio Alberto Gellis de Mattos [9]
FACCO, Lucas. Et al. Bösartige neubildung des hodens: epidemiologische analyse der in Brasilien zwischen 2015 und 2019 gemeldeten fälle. Revista Científica Multidisciplinar Núcleo do Conhecimento. Jahr. 06, Hrsg. 10, Vol. 07, S. 62-74. Oktober 2021. ISSN: 2448-0959, Zugangslink: https://www.nucleodoconhecimento.com.br/gesundheit/neubildung, DOI: 10.32749/nucleodoconhecimento.com.br/gesundheit/neubildung
ZUSAMMENFASSUNG
Hodenneoplasie ist eine relativ seltene maligne Pathologie, die 0,5% aller männlichen Neoplasmen ausmacht und bei Personen im Alter von 15 bis 34 Jahren häufiger vorkommt. Die häufigste klinische Präsentation ist Hodenmasse oder Skrotalschwellung mit oder ohne damit verbundene Schmerzen oder Trauma, und die Standard-Bestätigungs Diagnose ist Orchiektomie. Diese Studie zielte darauf ab, die gemeldeten Fälle von maligner Hodenneoplasie in Brasilien zwischen 2015 und 2019 epidemiologisch zu analysieren. Daten für die epidemiologische Forschung wurden von DATASUS gewonnen und bibliographische Forschung wurde durch wissenschaftliche Artikel durchgeführt. Aus den in dieser Forschung aufgedeckten Informationen ist es möglich, eine zunehmende Diagnose von malignen Neoplasmen der Hoden in Brasilien zu beobachten, mit fast doppelt so vielen Fällen, die zwischen den Jahren 2015 und 2019 beobachtet wurden. Obwohl relativ selten, ist Hodenkrebs potenziell tödlich und seine Schwere sollte nicht unterschätzt werden und sollte so früh wie möglich diagnostiziert und behandelt werden. Es hat eine hohe Heilungschance, mit definitiver chirurgischer Behandlung, nach einer bestätigenden Diagnose, in den meisten Fällen, so dass die betroffene Person ein normales Leben haben kann. Daher sind weitere Studien erforderlich, um die Gründe für die Zunahme von Hodenkrebs Fällen in Brasilien und weltweit aufzudecken, um zu verstehen, ob regionale Unterschiede mit der Anzahl der Fälle zusammenhängen oder ob es sich um ein Versagen bei der Diagnose und Registrierung handelt, sowie als Grundlage für Maßnahmen der Regierung, um Maßnahmen zur Bekämpfung der auslösenden Faktoren dieser Krankheit zu planen und durchzuführen.
Schlüsselwörter: Bösartige Neoplasmen, Urologische Tumoren, Hodenkrebs, Leisten Orchiektomie, Epidemiologie.
EINLEITUNG
Krebs oder Neoplasie tritt durch die Proliferation von Zellen des Organismus auf, die morphologische und funktionelle Veränderungen aufweisen und Störung Gewebe. Solche Veränderungen können genetische oder umweltbedingte Ursachen haben (Dias et al., 2017).
Hodenneoplasie ist eine relativ seltene maligne Pathologie, die 0,5% aller männlichen Neoplasien und 5% der urologischen Tumoren ausmacht (Rosen et al. 2011; Nci, 2021) und ist häufiger bei Personen im Alter von 15 bis 34 Jahren (Baird et al., 2018). Darüber hinaus war die häufigste Variante der Keimzelltumor mit 95% der Fälle und die häufigste Diagnose in klinisch lokalisierten tastbaren Massen im Stadium I (Adra und Einhorn, 2017; Pierorazio et al., 2018).
Risikofaktoren für die Entwicklung dieser Art von Krebs wurden aufgezeigt: Vorgeschichte, mit einem Risiko von 5 bis 6% der Überwindung des kontralateralen Hodens; Familienanamnese, mit einem Risiko von 8 bis 10 mal bei Geschwistern und 4 bis 6 mal bei Kindern eines Trägers; Kryptorchismus, mit Odds Ratio (OR) 4,3, 95% Konfidenzintervall 3,6-5,1; späte Orchidopexie (Hodenfixierung im Skrotalstiel) mit OR von 5,8 im Vergleich zu früh; und Klinefelter-Syndrom (Hemminki e Li, 2004; Walsh et al., 2007; Cook et al., 2010; Lip et al., 2012; Chan et al., 2014; Kier et al., 2016; Nery, 2019). Die häufigste klinische Präsentation ist Hodenmasse oder Skrotalschwellung mit oder ohne assoziierte Schmerzen/Trauma, mit differential differ Diagnose Orchitis oder Epididymitis, kann dann mit der Behandlung mit Antibiotika beginnen (Nery, 2019). Metastasen können je nach Ort auftreten, wie zum Beispiel: gastrointestinale Symptome; Gynäkomastie; Kopfschmerzen; Schmerzen im unteren Rückenbereich; Halsmasse; Symptome (Dyspnoe, Husten und Hämoptyse) (Shaw, 2008).
Die diagnostische Methodik für solche Neoplasie beginnt während der körperlichen Untersuchung, mit der Palpation des skrotums, aber dies erzeugt mehrdeutige Ergebnisse, so die Verwendung von radiologischen Untersuchungen mit transscrotaler Ultraschall, die die zunehmende Verwendung bei der Erkennung von ungreifbaren oder mehrdeutigen Läsionen festgestellt hat (Dieckmann et al. 2013; Cheng et al., 2018). Die Standard-Bestätigungs diagnose ist eine radikale Orchiektomie (Operation zur Entfernung eines oder beider Hoden und des gesamten Samenstrangs), die es ermöglicht, den Charakter festzustellen und oft bereits bei der Behandlung verwendet wird (Ghoreifi und Djaladat, 2019). Die Goldstandard behandlung für Hodenmassen mit Verdacht auf Malignität, ohne Anzeichen von Metastasen, wurde als radikale Orchiektomie mit Entfernung bis zur Ebene des inneren Leistenrings etabliert, die häufig während eines diagnostischen Eingriffs durchgeführt wird und die Möglichkeit eines Ersatzes durch bietet (Krege et al. 2008; Robinson et al., 2015; Ghoreifi e Djaladat, 2019). Dennoch werden Serumtumormarker (Alpha-Fetoprotein – AFP – und humane kaionische Beta-Gonadotrophie – Beta-HCG) verwendet, um die Wirksamkeit der Behandlung zu bewerten und die Prognose für den Patienten zu beurteilen, da sie vor und nach der Behandlung sowie während des Überwachungszeitraums festgelegt werden müssen (Gilligan et al. 2019).
Im globalen Kontext gab es 72.000 Diagnosen und 9.000 Todesfälle pro Jahr für diesen neoplastischen Prozess, und das Risiko, dass ein Mann während einiger Zeit in seinem Leben Hodenkrebs entwickelt, wurde auf 1 von 250 Männern geschätzt (Fitzmaurice et al., 2017; Acs, 2021). Die geschätzte Projektion für 2021 neuer Fälle von Hodenkrebs in den Vereinigten Staaten von Amerika betrug 9.470 Diagnosen und 440 Todesfälle, zusätzlich zu einer höheren Häufigkeit bei weißen Personen (6,9 Personen, die von 100.000 Männern betroffen waren) im Vergleich zu Afroamerikanern (1,2 Personen, die von 100.000 Männern betroffen waren) (Ghazarian et al., 2014; Acs, 2021).
Auf nationaler Ebene gab es wiederum einen gewissen Mangel an epidemiologischen Daten zu diesem Neoplasma, aber es gab einen Anstieg der Mortalität im Vergleich zu den Daten aus den Jahren 2015 (359 Todesfälle, die 0,05% der allgemeinen Mortalität entsprichten) und 2019 (446 Todesfälle, die 0,06% der Gesamtsterblichkeit repräsentieren) des Atlas of Mortality from Cancer – Mortality Information System (Nery, 2019; Inca, 2021).
ZIEL
Epidemiologische Analyse der gemeldeten Fälle von maligner Hodenneoplasie in Brasilien zwischen 2015 und 2019.
METHODE
Die Forschung verwendete eine quali quantitative Methodik (gemischte Methode) mit Regierungsdaten, da neben numerischen Daten auch die Interpretation von Phänomenen (Facco et al., 2021).
Die Datenerhebung erfolgte in der Datenbank DATASUS (http://datasus.saude.gov.br/). Die nationalen Daten wurden nach folgenden Schritten erhoben: A) Der datasus.saude.gov.br Link aufgerufen wurde, wurde der Pfeil mit der Maus auf die Registerkarte “Featured Services” geschoben, unmittelbar nachdem die Option “TABNET” ausgewählt wurde; B) Auf der nächsten Seite “TABNET” wurde die Option “Epidemiologisch und Morbidität” geklickt und daher die Option “Zeit bis zum Beginn der Krebsbehandlung – PANEL – Onkologie” gewählt. Von dort aus wurden die Schritte befolgt: A) In der Box “Linie” wurde während des gesamten Prozesses “Jahr der Diagnose” ausgewählt; B) Im Feld “Maßnahmen” wurden während des gesamten Prozesses “Fälle” ausgewählt; C) Und in der Box “Spalte” wurden die folgenden ausgewählt: “Staging”, “Altersgruppe”, “Therapeutische Modalität”, “Behandlungszeit”, “UF des Wohnsitzes”, “UF der Diagnose” und “UF der Behandlung”. Alle im System erhobenen Daten decken die Zeiträume 2015 bis 2019 ab. D) Im Feld “Verfügbare Auswahl” in der Option “Diagnose” wurde die Option “Bösartige Neubildungen (Gesetz Nr. 12.732/12) und in “Detaillierte Diagnose” die Option “C62-Bösartige Neubildungen der Hoden” ausgewählt. In den anderen verfügbaren Kontrollkästchen wurden die Standardoptionen des DATASUS-Systems beibehalten. Die Daten wurden in der Excel-Anwendung, einer Komponente der Office-Suite der Microsoft Corporation, zusammengestellt, und die Daten aus den Regionen Brasiliens wurden aus den Daten der jeweiligen Bundesstaaten der entsprechenden Regionen agglutiniert. Die bibliographische Forschung wurde in wissenschaftlichen Artikeln unter Verwendung von PCs der Autoren der vorliegenden Studie durchgeführt.
ERGEBNISSE
Abbildung 1 zeigt die Anzahl der Fälle von malignen Neoplasmen der Hoden in Brasilien zwischen 2015 und 2019 durch Staging. Es wird darauf hingewiesen, dass die Staging der Klasse 3 die umfassendste war (789 Fälle), gefolgt von der Stufe 1 (742), der Stufe 2 (596) und der 0 (141). Es wird festgestellt, dass in der überwiegenden Mehrheit der gemeldeten Fälle das Staging-Kriterium als “trifft nicht zu” eingestuft wurde, zusätzlich zu 193 Fällen, die als “ignoriert” gemeldet wurden.
Abbildung 1 – Zeigt die Anzahl der Fälle von malignen Neoplasmen der Hoden in Brasilien zwischen 2015 und 2019 durch Staging.
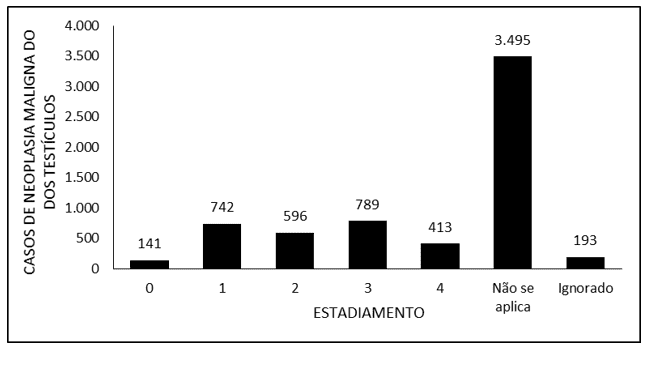
Tabelle 1 gibt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen den Jahren 2015 und 2019 an, je nach Altersgruppe. Es wird darauf hingewiesen, dass die 5 Altersgruppen mit der höchsten Anzahl von gemeldeten Fällen von Hodenmalignität sind: 25 bis 29 Jahre (1.312), 30 bis 34 Jahre (1.157), 20 bis 24 Jahre (1.072), 35 bis 39 Jahre (811) und 0 bis 19 Jahre (563). Darüber hinaus wurde festgestellt, dass die höchste Anzahl der gemeldeten Fälle im Jahr 2019 mit 1.841 Fällen auftrat.
Tabelle 1 – Zeigt die Anzahl der Fälle von malignen Neoplasmen der Hoden in Brasilien zwischen den Jahren 2015 und 2019, nach Altersgruppe.
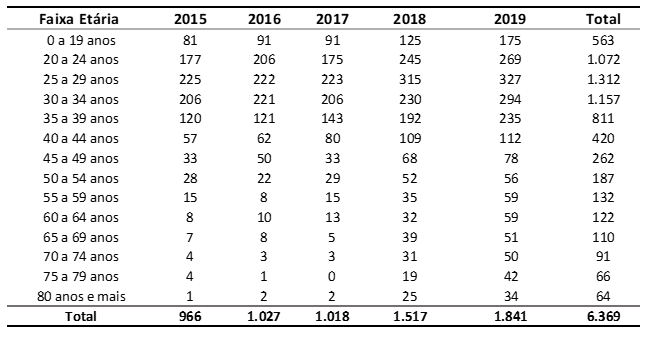
Abbildung 2 beschreibt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die verwendete therapeutische Modalität. Es wird darauf hingewiesen, dass der größte Anteil der Patienten (3.495) chirurgisch und 2.594 mit Chemotherapie behandelt wurden. Die Strahlentherapie wurde bei 86 Patienten angewendet und nur 1 Patient nutzte die drei therapeutischen Modalitäten. Bei 193 Patienten gab es keine Informationen über die Behandlung.
Abbildung 2 – Zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die therapeutische Modalität.
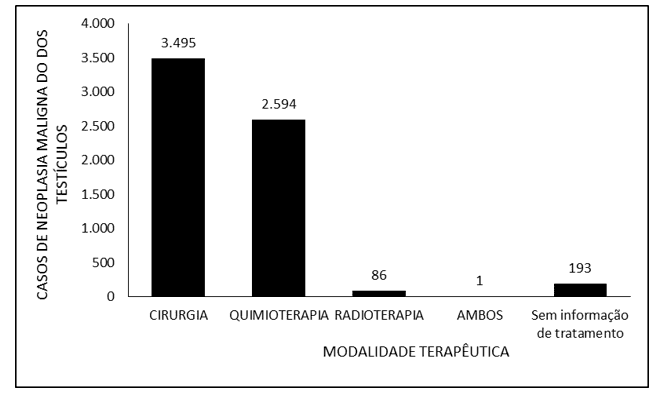
Abbildung 3 zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 bis zum Zeitpunkt der Behandlung. Die überwiegende Mehrheit der gemeldeten Fälle bezieht sich auf eine Behandlungszeit von bis zu 30 Tagen (4.216), gefolgt von mehr als 60 Tagen (1.211) und 31 bis 60 Tagen (749). Für 193 Patienten gab es keine Informationen über den Behandlungszeit zeitpunkt.
Abbildung 3 – Zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 bis zum Zeitpunkt der Behandlung.
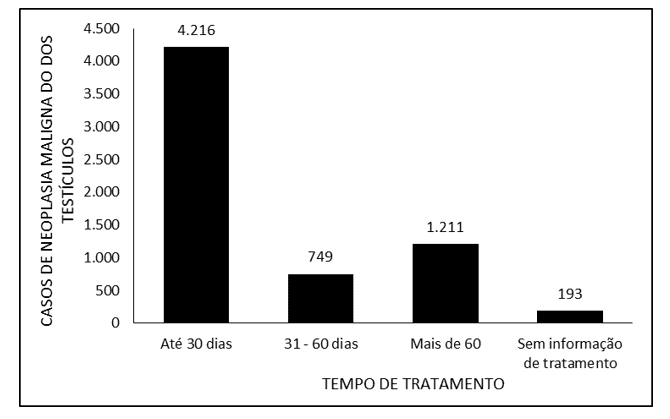
Abbildung 4 zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Region des Wohnsitzes. Die meisten Fälle beziehen sich auf den Südosten (2.785), gefolgt von den Regionen Süden (2.232), Nordosten (743), Mittlerer Westen (374) und Norden (235).
Abbildung 4 – Zeigt die Anzahl der Fälle von bösartigen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Region des Wohnsitzes.
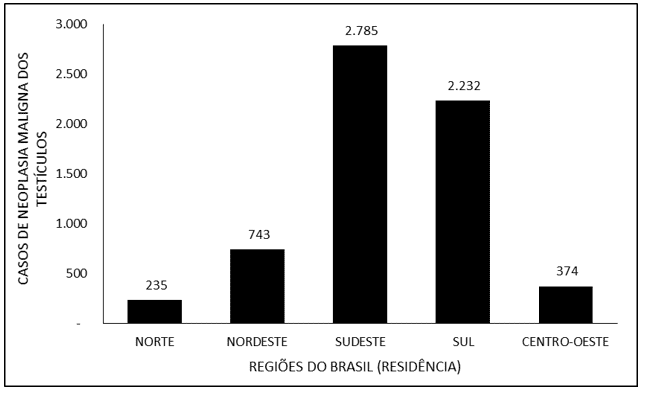
Abbildung 5 zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Region der Diagnose. Es wird darauf hingewiesen, dass der größte Anteil der Diagnosen im Südosten (2.829) auftrat, gefolgt vom Süden (2.245), Nordosten (731), Mittleren Westen (333) und Norden (231).
Abbildung 5 – Zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Region der Diagnose.
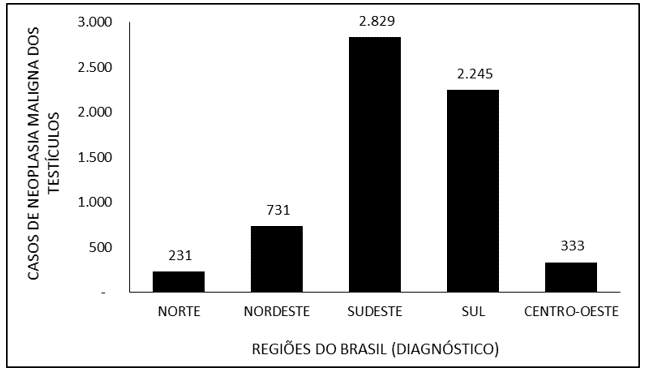 Abbildung 6 deckt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Behandlungsregion ab. Die meisten Fälle (2.859) wurden als “ignoriert” gemeldet. Die Südöstliche Region hatte mit 2.731 Meldungen die höchste Meldung von Behandlungen für Hodenmalignität, gefolgt vom Süden (2.211), Nordosten (689), Mittleren Westen (327) und Norden (218).
Abbildung 6 deckt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Behandlungsregion ab. Die meisten Fälle (2.859) wurden als “ignoriert” gemeldet. Die Südöstliche Region hatte mit 2.731 Meldungen die höchste Meldung von Behandlungen für Hodenmalignität, gefolgt vom Süden (2.211), Nordosten (689), Mittleren Westen (327) und Norden (218).
Abbildung 6 – Zeigt die Anzahl der Fälle von malignen Neubildungen der Hoden in Brasilien zwischen 2015 und 2019 durch die Behandlungsregion.
DISKUSSION
Wie aus Tabelle 1 ersehen ist, stieg die Zahl der Fälle von maligner Hodenneoplasie in Brasilien zwischen 2015 und 2019 zunehmend an, was dem weltweiten Trend folgt, der seit Jahrzehnten die Inzidenzrate von Hodenkrebs in vielen Ländern erhöht. Die Gründe für dieses Phänomen sind jedoch noch unbekannt (Acs, 2021).
Die hohe Anzahl von Diagnosen von malignen Neoplasmen der Hoden im Stadium 3 kann auf der stillen Entwicklung einer schmerzlosen festen Masse beruhen, die oft schlecht bewertet und als Orchitis oder Epididymitis diagnostiziert wird, die am Ende unangemessen (gutartig) behandelt wird, was zu einer Verzögerung des richtigen Ansatzes führt, die bis zu 20 Wochen betragen kann. die Entstehung von Metastasen ermöglichen (Moul, 2007; Shaw, 2008; Nery, 2019). Diese wiederum stellen klinische Symptome dar und ermöglichen so die Diagnose des bereits vorhandenen neoplastischen und metastatischen Prozesses wie Atemwegssymptome (Dyspnoe, Husten und Hämoptyse) (Shaw, 2008).
Wie in anderen Studien gezeigt wurde, betrug die häufigste Altersgruppe für die Entwicklung von Hodenkrebs 15 bis 34 Jahre, was die in dieser Studie vorgestellten Daten bestätigt (Baird et al., 2018). Darüber hinaus können Faktoren, die zur Erkennung von Neoplasie in dieser Altersgruppe geführt haben können, frühe Sexarche und aktives Sexualleben sein, die eine größere Körperselbkenntnis und mehrere Sexualpartner ermöglichen, die es ermöglichen, die Bildung eines Skrotalödems unbekannter Ursache und die daraus resultierende Suche nach medizinischer Versorgung früher zu bemerken (Adra und Einhorn, 2017). Es ist wichtig zu erwähnen, dass hodenkrebsvorsorge nicht empfohlen wird, da es Hinweise darauf gibt, dass seine Praxis mehr Nutzen als Risiken bringt (Inca, 2021).
Das chirurgische Verfahren wurde als Goldstandardbehandlung etabliert, da es den neoplastischen Fokus vom Samenstrang auf die Ebene des unteren Leistenrings entfernt, eine übermäßige Manipulation der Lymphknotenkette und des neoplastischen Fokus selbst erspart und so eine zelluläre Extravasation des Krebsprozesses vermeidet (Krege et al., 2008; Rajpert-De-Meyts et al., 2016; Ghoreifi e Djaladat, 2019; Eau, 2021).
Eine Rechtfertigung für die Behandlung mit dreifacher Modalität ist das Vorhandensein von Fernmetastasen, die es notwendig machen, Chemotherapie und Strahlentherapie zusammen mit dem chirurgischen Eingriff zu verwenden, wodurch das Überleben in 10 Jahren auf 96% erhöht wird (Nery, 2019; Nci, 2021), variieren die Kombinationen und Zyklen der Chemoradiotherapieje nach klinischem Stadium und einzelnen Variablen, wie 4 Zyklen von BEP (Cisplatin 20 mg/m2 , intravenös an Tag 1 bis Tag 5; Etoposid 100 mg/m2, intravenös von Tag 1 bis Tag 5; Bleomycin 30 iu intravenös an Tag 2, Tag 9 und Tag 16; Alle 21 Tage wiederholen) (Nery, 2019).
Es versteht sich, dass während des bestätigungs diagnostischen Prozesses oft eine Leisten orchiektomie gewählt wird, die als therapeutisches Verfahren gilt, da sie den primären Fokus der Neoplasie entfernt (Ghoreifi und Djaladat, 2019). Darüber hinaus müssen wir zum Zeitpunkt der Formulierung der diagnostischen Hypothese mit radiologischen Untersuchungen und der Wahl für eine radikale Orchiektomie bis zur Ebene des unteren Leistenrings und des Ersatzes durch Prothesen das chirurgische Risiko untersuchen und ob in anderen Regionen metastatische Herde mittels Tumormarkern vorliegen. (Krege et al., 2008; Robinson et al., 2015; Ghoreifi e Djaladat, 2019; Gilligan et al., 2019).
Wenn man bedenkt, dass sich 49,5% der Krankenhäuser, die für das Management neoplastischer Prozesse qualifiziert sind, in der südöstlichen Region des Landes befinden, gefolgt von der Südregion mit 24,2%, und dass beide über eine größere Verfügbarkeit von Erkennungseinheiten verfügen, kann man daraus schließen, dass sie auch ein besseres System zur diagnostischen Erkennung dieses Neoplasmas haben. Darüber hinaus befinden sich die höchsten Behandlungsraten in den südlichen und südöstlichen Regionen Brasiliens, wobei 37,9% aller Diagnosen nur im Bundesstaat São Paulo registriert wurden (Inca, 2019a; 2019b; 2019c; 2019d; 2019e; 2019f; 2019g; 2019h).
Hodenkrebs ist eine bösartige Neubildung, die eine beträchtliche Anzahl junger Erwachsener mit aktivem Sexualleben betrifft und zum Tod führen kann (Park et al., 2018). Es stellt jedoch eine der heilbarsten Malignome dar, wenn es leicht identifiziert und mit einem multimodalen Ansatz behandelt wird. Bei effektivem Management ist die Prognose ausgezeichnet, mit Heilungsrate> 90% und Fünf-Jahres-Überlebensrate> 95% (Smith et al., 2018).
SCHLUSSFOLGERUNG
Aus den in dieser Forschung aufgedeckten Informationen ist es möglich, eine zunehmende Diagnose von malignen Neoplasmen der Hoden in Brasilien zu beobachten, mit fast doppelt so vielen Fällen, die zwischen den Jahren 2015 und 2019 beobachtet wurden. Obwohl relativ selten, ist Hodenkrebs potenziell tödlich und seine Schwere sollte nicht unterschätzt werden und sollte so früh wie möglich diagnostiziert und behandelt werden. Es hat eine hohe Heilungschance, mit definitiver chirurgischer Behandlung, nach einer bestätigenden Diagnose, in den meisten Fällen, so dass die betroffene Person ein normales Leben haben kann. Daher sind weitere Studien erforderlich, um die Gründe für die Zunahme von Hodenkrebsfällen in Brasilien und weltweit aufzudecken, um zu verstehen, ob regionale Unterschiede mit der Anzahl der Fälle zusammenhängen oder ob es sich um ein Versagen bei der Diagnose und Registrierung handelt, sowie als Grundlage für Maßnahmen der Regierung, um Maßnahmen zur Bekämpfung der auslösenden Faktoren dieser Krankheit zu planen und durchzuführen.
VERWEISE
ACS. Key Statistics for Testicular Cancer. New York NY, 2021. Disponível em: < https://www.cancer.org/cancer/testicular-cancer/about/key-statistics.html#references >. Acesso em: 05 mar 2021.
ADRA, N.; EINHORN, L. H. Testicular Cancer Update. Clinical Advances in Hematology & Oncology, v. 15, n. 5, p. 386-396, 2017.
BAIRD, D. C.; MEYERES, G.; HU, J. S. Testicular Cancer: Diagnosis and Treatment. American Family Physician, v. 97, n. 4, p. 261-268, 2018.
CHAN, E.; WAYNE, C.; NASR, A. Ideal timing of orchiopexy: a systematic review. Pediatric Surgery International, v. 30, n. 1, p. 87–97, 2014.
CHENG, L. et al. Testicular cancer. Nature Reviews Disease Primers, v. 4, n. 29, p. 1-24, 2018.
COOK, M. B. et al. Systematic review and meta-analysis of perinatal variables in relation to the risk of testicular cancer—experiences of the son. International Journal of Epidemiology, v. 39, n. 6, p. 1605-1618, 2010.
DIAS, A. D. A. et al. Update on the Main Aspects Related to Breast Cancer. Revista Científica Multidisciplinar Núcleo do Conhecimento, v. 4, p. 5-17, 2017. Disponível em: < https://www.nucleodoconhecimento.com.br/health/breast-cancer >.
DIECKMANN, K. P.; FREY; LOCK, G. Contemporary diagnostic work-up of testicular germ cell tumours. Nat Rev Urol v. 10, p. 703–712, 2013.
EAU. Testicular Cancer. Düsseldorf DE, 2021. Disponível em: < https://uroweb.org/guideline/testicular-cancer/#1 >. Acesso em: 06 mar 2021.
FACCO, L. et al. Neoplasia maligna de esôfago: uma análise epidemiológica dos casos notificados no Brasil entre 2015 e 2019. Research, Society and Development, v. 10, n. 2, p. 1-14, 2021. Disponível em: < https://rsdjournal.org/index.php/rsd/article/view/12750/11622 >.
FITZMAURICE, C. et al. Global, Regional, and National Cancer Incidence, Mortality, Years of Life Lost, Years Lived With Disability, and Disability-Adjusted Life-years for 32 Cancer Groups, 1990 to 2015: A Systematic Analysis for the Global Burden of Disease Study. .JAMA Oncol, v. 3, n. 4, p. 524-548, 2017.
GHAZARIAN, A. A. et al. Recent trends in the incidence of testicular germ cell tumors in the United States. Andrology, v. 3, n. 1, p. 13–18, 2014.
GHOREIFI, A.; DJALADAT, H. Management of Primary Testicular Tumor. Urologic Clinics of North America, v. 46, n. 3, p. 333–339, 2019.
GILLIGAN, T. et al. Testicular Cancer, Version 2.2020, NCCN Clinical Practice Guidelines in Oncology. Journal of the National Comprehensive Cancer Network, v. 17, n. 12, p. 1529-1554, 2019.
HEMMINKI, K.; LI, X. Familial risk in testicular cancer as a clue to a heritable and environmental aetiology. British Journal of Cancer, v. 90, n. 9, p. 1765–1770, 2004.
INCA. Onde tratar pelo SUS. Brasília DF, 2019a. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus#:~:text=Existem%20atualmente%20317%20unidades%20e,exame%20até%20cirurgias%20mais%20complexas >. Acesso em: 06 mar 2021.
______. Paraná. Brasília DF, 2019b. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/parana >. Acesso em: 06 mar 2021.
______. Santa Catarina. Brasília DF, 2019c. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/santa-catarina >.
______. Rio Grande do Sul. Brasília DF, 2019d. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/rio-grande-sul >. Acesso em: 06 mar 2021.
______. Minas Gerais. Brasília DF, 2019e. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/minas-gerais >. Acesso em: 12 jan 2021.
______. São Paulo. Brasília DF, 2019f. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/sao-paulo >. Acesso em: 15 jan 2021.
______. Rio de Janeiro. Brasília DF, 2019g. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/rio-janeiro >. Acesso em: 15 jan 2021.
______. Espírito Santo. Brasília DF, 2019h. Disponível em: < https://www.inca.gov.br/onde-tratar-pelo-sus/espirito-santo >. Acesso em: 01 jul 2021.
______. Câncer de testículo. Brasilia DF, 2021. Disponível em: < https://www.inca.gov.br/tipos-de-cancer/cancer-de-testiculo >. Acesso em: 06 mar 2021.
KIER, M. G. et al. Second Malignant Neoplasms and Cause of Death in Patients With Germ Cell Cancer. JAMA Oncology, v. 2, n. 12, p. 1624–1627, 2016.
KREGE, S. et al. European consensus conference on diagnosis and treatment of germ cell cancer: a report of the second meeting of the European Germ Cell Cancer Consensus group (EGCCCG): part I. Eur Urol v. 53, n. 3, p. 478–496, 2008.
LIP, S. Z. L. et al. A meta-analysis of the risk of boys with isolated cryptorchidism developing testicular cancer in later life. Archives of Disease in Childhood, v. 98, n. 1, p. 20–26, 2012.
MOUL, J. W. Diagnosis of Testicular Cancer. Urologic Clinics of North America, v. 34, n. 2, p. 109–117, 2007.
NCI. Cancer Stat Facts: Testicular Cancer. USA, 2021. Disponível em: < https://seer.cancer.gov/statfacts/html/testis.html >. Acesso em: 03 mar 2021.
NERY, R. C. Câncer de Testículo. In: SANTOS, M. (Ed.). Diretrizes oncológicas 2. São Paulo SP: Doctor Press Ed. Científica, 2019.
PARK, J. S. et al. Recent global trends in testicular cancer incidence and mortality. Medicine, v. 97, n. 37, p. 1-7, 2018. Disponível em: < https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6155960 >.
PIERORAZIO, P. M. et al. Non–risk-adapted Surveillance for Stage I Testicular Cancer: Critical Review and Summary. European Urology, v. 73, n. 6, p. 899–907, 2018.
RAJPERT-DE-MEYTS, E. et al. Testicular germ cell tumours. The Lancet, v. 387, n. 10029, p. 1762–1774, 2016.
ROBINSON, R. et al. Is it safe to insert a testicular prosthesis at the time of radical orchidectomy for testis cancer: an audit of 904 men undergoing radical orchidectomy. BJU International, v. 117, n. 2, 2015.
ROSEN, A. et al. Global Trends in Testicular Cancer Incidence and Mortality. European Urology, v. 60, n. 2, p. 374–379, 2011.
SHAW, J. Diagnosis and Treatment of Testicular Cancer. American Family Physician, v. 7, n. 4, p. 469-474, 2008.
SMITH, Z. L.; WERNTZ, R. P.; EGGENER, S. E. Testicular Cancer: Epidemiology, Diagnosis, and Management. Medical Clinics of North America, v. 102, n. 2, p. 251-264, 2018. Disponível em: < https://www.sciencedirect.com/science/article/abs/pii/S0025712517301578?via%3Dihub >.
WALSH, T. J. et al. Prepubertal Orchiopexy for Cryptorchidism May be Associated With Lower Risk of Testicular Cancer. The Journal of Urology, v. 178, n. 4, p. 1440–1446, 2007.
[1] Student des Medizinkurses der Föderalen Universität Amapa (UNIFAP).
[2] Student des Medical Course der Federal University of Acre (UFAC).
[3] Student des Kurses Produktionstechnik der Bundesuniversität Mato Grosso do Sul (UFMS).
[4] Student des Medizinkurses der Föderalen Universität Amapa (UNIFAP).
[5] Biomedizin, PhD in Tropenkrankheiten, Professor und Forscher des Medizinischen Studiengangs der Föderalen Universität Amapa (UNIFAP).
[6] Theologe, PhD in Klinischer Psychoanalyse. Er arbeitet seit 15 Jahren mit wissenschaftlicher Methodik (Forschungsmethode) in der wissenschaftlichen Produktionsberatung für Master- und Doktoranden. Spezialist für Markt- und Gesundheitsforschung, Doktorand in Kommunikation und Semiotik (PUC SP).
[7] Doktor, Master in Lehr- und Gesundheitswissenschaften, Professor und Forscher des Medical Course of Macapa Campus, Federal University of Amapa (UNIFAP).
[8] Biologe, PhD in Tropenkrankheiten, Professor und Forscher des Physical Education Course, Federal University of Para (UFPA).
[9] Biologe, PhD in Theorie- und Verhaltensforschung, Professor und Forscher des Graduiertenprogramms für berufliche und technologische Bildung (PROFEPT), Bundesinstitut für Amapa (IFAP).
Eingereicht: Oktober 2021.
Genehmigt: Oktober 2021.


