RAPPORT DE CAS
ALVES, Larissa de Jesus [1], WILLIAMS, Heloise Adele Costa [2], CORDEIRO, Naildo Aguiar [3], PEREIRA, Everaldo de Aquino [4]
ALVES, Larissa de Jesus. Et al. Chirurgie parendodontique avec greffe biomatérielle et utilisation du système de fibrine plaquettaire-riche (PRF) : Rapport de cas. Revista Científica Multidisciplinar Núcleo do Conhecimento. An 05, Ed. 04, vol. 06, p. 41 à 60. Avril 2020. ISSN: 2448-0959, Lien d’accès: https://www.nucleodoconhecimento.com.br/dentisterie/chirurgie-parendodontica
RÉSUMÉ
Quand un patient subit des traitements dentaires qui n’entraînent pas d’effets positifs et à la suite de ces faits commence à courir le risque de perdre des dents en plus d’être affecté par d’autres désordres, ce patient peut être présenté avec la possibilité de subir la procédure de chirurgie parendodontique. L’endodontie vise à éviter des dommages à la santé des patients victimes d’interventions dentaires, souvent causées par l’incapacité du professionnel, l’utilisation d’instruments inadéquats à la procédure, entre autres. Cette procédure augmente le contact avec l’anatomie interne du canal, par conséquent, une procédure largement utilisée lorsque le professionnel est confronté à des traitements plus conventionnels qui ont échoué en conséquence. L’objectif de cet article était de présenter un rapport clinique de cas de chirurgie parendodontique utilisant la greffe biomatérielle et le système prf, décrivant l’ensemble de la procédure employée de la consultation au rétablissement de la période postopératoire du patient en question, cherchant ainsi à prouver l’efficacité de cette procédure. Il s’agit d’un patient féminin de 20 ans, présentant une lésion périaparique étendue, et un instrument fracturé à l’intérieur du canal, observé et vérifié par l’examen radiographique. Dans ce cas, la procédure a été exécutée sous l’anesthésie infiltrative locale sans soumettre le patient à n’importe quelle situation douloureuse. Après l’ensemble de la procédure, l’étude a été conclue et l’efficacité de la technique chirurgicale parendodontique associée à l’utilisation d’une membrane plasmatique riche en fibrine et greffe osseuse du matériel de Bio-Oss a été vérifiée®, ce qui témoigne du succès du traitement, empêchant la perte précoce ou dispensable de l’élément dentaire.
Mots clés: Procédures, dentisterie, chirurgie, endodontie.
1. INTRODUCTION
Le choix du thème Paredodontic Surgery avec greffe biomatériale et l’utilisation du système de fibrine riche en plaquettes (PRF), est dû au fait que l’endodontie est un domaine qui étudie la pulpe dentaire, le système de canal radiculaire et les tissus péripals et aussi que le traitement endodontique conventionnel a été une option pertinente et efficace pour prévenir la perte précoce ou préscindible de l’élément dentaire , étant indiqué en cas de pulpite irréversible, dans laquelle la pulpe peut être dans un état qui indique la performance de biopulpectomie ou de necropulpectomie (quand il y a infection).
Vous pouvez également faire l’option pour la chirurgie endodontique, selon le besoin, dans les cas de: drainage chirurgical, traitement endodontique, remplissage sans chances de récupération du canal et de sa racine, matériau avec pilier intraradiculaire, métamorphose calcifiée de l’espace de la pulpe, erreurs iatrogènes telles que la séparation des instruments, bord non négociable, perforation des racines, débordement symptomatique, ainsi que dans la correction chirurgicale que les défauts de résorption racine , caries de racine, résection, hémisection, bicuspidation, biopsie et chirurgie exploratoire.
Le rapport abordé dans cette étude fait référence à la fois à un cas donné d’échec, ainsi qu’au traitement primaire et au retraitement, qui peut être une conséquence de la mauvaise santé du patient, de l’iatrogène ou de la complexité de l’élément dentaire en question, où la chirurgie endodontique a été choisie comme alternative thérapeutique pour un pronostic satisfaisant, considérant que cette façon assure également le nettoyage et le remplissage complet du canal , enlever adéquatement le tissu pathologique, contribuant au succès de cette technique et empêchant la répétition des lésions périapic.
Ce choix thérapeutique comprend des techniques telles que le curetage périrradiculaire, l’apicectomie et l’obturation rétro, bien que tous aient une seule conception, pour garder la dent dans la bouche et en fonction, libre de tout type d’inflammation et d’infection. Cependant, en dépit de la grande validité de l’endodontique conventionnelle, il est très difficile de s’assurer que toutes les branches du canal passent par la préparation chimique-mécanique et sont en contact direct avec le matériau obturateur, et avec un étanchéité adéquat pouraminal, empêchant la permanence et la reproduction des micro-organismes. C’est à partir de là que la chirurgie parendodontique devient extrêmement importante, car elle peut être appliquée dans plusieurs cas, étant suffisante pour enlever le corps étranger dans la région racinaire, inflammations et lésion périapique continue, perte de matériel obturateur et impossibilité de traitement de canal coronaire.
La chirurgie parendodontique a été utilisée afin de résoudre des problèmes dans lesquels le traitement endodontique n’est pas efficace. Cette technique a obtenu le succès et une plus grande application en ayant une connaissance de toutes les structures anatomiques impliquées, résultant en une excellente évolution.
Sur la base de ces déclarations, l’objectif principal de cet article est de présenter un rapport de cas clinique de la chirurgie parendodontique qui prouve l’efficacité de l’utilisation de la greffe biomatérielle et du système PRF.
2. RAPPORT DE CAS CLINIQUE
2.1 DIAGNOSTIC
Une patiente de 20 ans a fréquenté la clinique dentaire de l’Université De Nilton Lins (Manaus-AM) se plaignant de douleur et de sensibilité dans la région des incisives supérieures pendant la mastication des aliments, rapportant une histoire de traitement endodontique et réparateur dans la région.
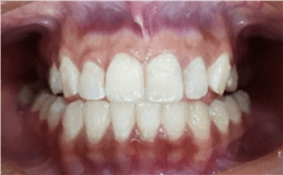
Après examen clinique, il a été constaté que la dent d’algogen était l’élément 22, où il y avait une restauration insatisfaisante (figure 1).
Figure 1 – Examen clinique initial
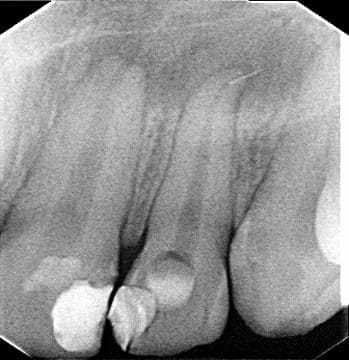
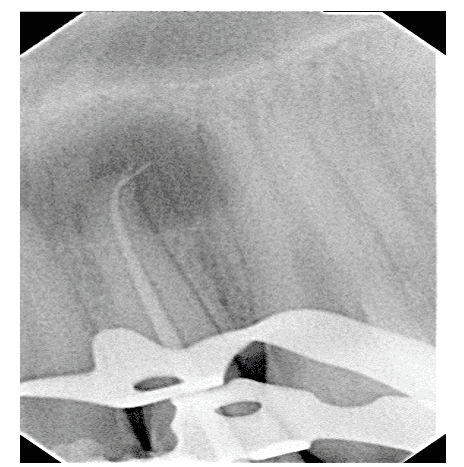
L’examen radiographique a prouvé que la dent n’a pas présenté le traitement endodontique, mais plutôt une lésion apical étendue et l’instrument fracturé au sommet (figure 2).
Figure 2 – Radiographie périamique initiale
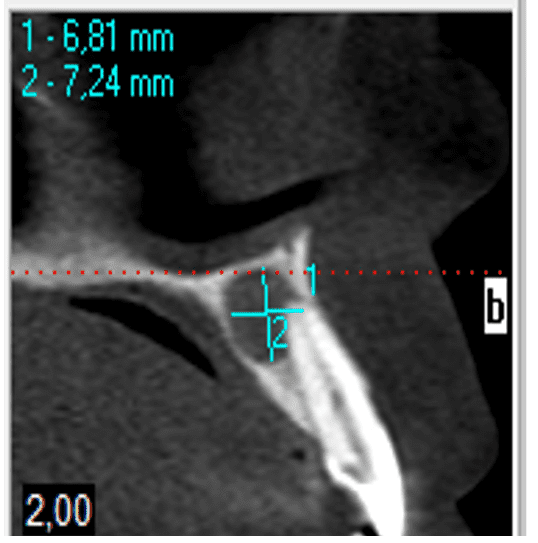
Pour confirmer le diagnostic, une tomographie calculée a été demandée afin de vérifier l’étendue et l’emplacement de la lésion et la fermeture du diagnostic (figure 3 et figure 4).
Figure 3 – Tomodensitométrie 1
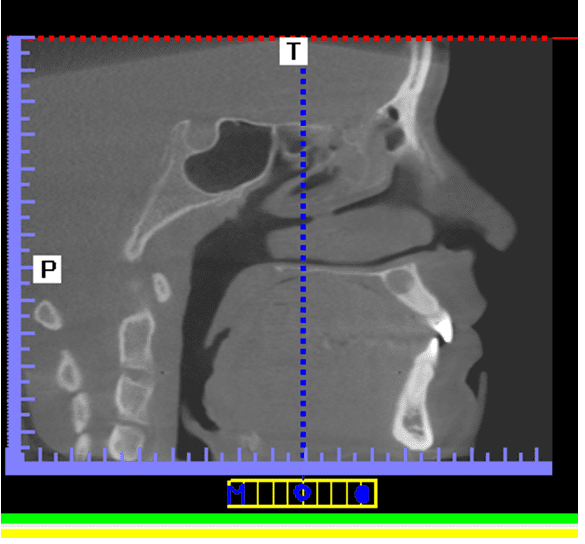
Figure 4 – Tomographie calculée 2
2.2 PLAN DE TRAITEMENT
Pour le traitement, nous avons prévu d’effectuer le traitement endodontique, combiné avec la chirurgie parendodontique, sous la technique associée à la membrane plasmatique fibrine-riche et greffe d’os avec Bio-Oss®.
Après discussion et approbation du patient de son plan de traitement, les procédures ont été commencées.
Après prophylaxie, l’analgésie de l’élément a été exécutée par le bloc de nerf alvéolaire supérieur antérieur, et le bloc de champ par le palatin. L’isolement absolu de dent 22 a été exécuté conventionnellement, suivi de chirurgie d’accès.
Le système de réciprocité (Reciproc, VDW, Allemagne) avec Lima R25 a été utilisé comme instrumentation. 08, permettant la modélisation de canaux radiculaires avec un seul instrument.
La durée de travail réelle a été obtenue par le localisateur apical (Root Zx II, Morita, Japon).
L’odontométrie du patient a été confirmée dans 19 mm. La dent a été instrumentée avec l’irrigation d’hypochlorite de 5,5%.
L’essai et la radiographie de cône ont été exécutés pour la confirmation, immédiatement après l’instrumentation, puis ont introduit l’acide éthylène acétique de tétra (EDTA) à l’intérieur du canal pendant 3 minutes, le secouant avec le fichier pendant 1 minute.
La dernière irrigation du canal a été effectuée pour l’enlèvement de l’EDTA, puis le séchage du canal radiculaire.
La dent était tachée de ciment endodontique (Endométhasone N, Septodont, Brésil) et scellant avec du ciment Ionomère en verre (Vidrion R, SS White, Brésil) comme restauration temporaire (figure 5).
Figure 5 – Traitement endodontique terminé
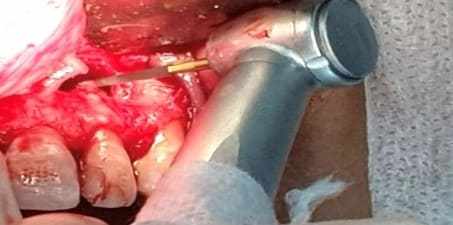
Par la suite, la procédure chirurgicale a été initiée, complétant avec l’anesthésie infiltrative locale par le vestibulaire et le palatine.
Puis, une incision de Newman modifiée a été faite, favorisant un rabat de la distale de l’élément 11 à la distale de l’élément 23. Le détachement de mucus periosteal s’est produit, permettant le curetage et l’observation des dommages d’os dans cette région.
Après curetage de la lésion, la perceuse #702 a été employée pour améliorer le magasin chirurgical. La procédure a été constamment irriguée avec 0,9% saline.
Après le nettoyage de la région, la dent 22 était une apicectomie, avec une coupure d’environ 3 mm de la partie apicale, avec la perceuse #Endo Z à un angle de 90°(figure 6).
Figure 6 – Apicectomie dentaire 22
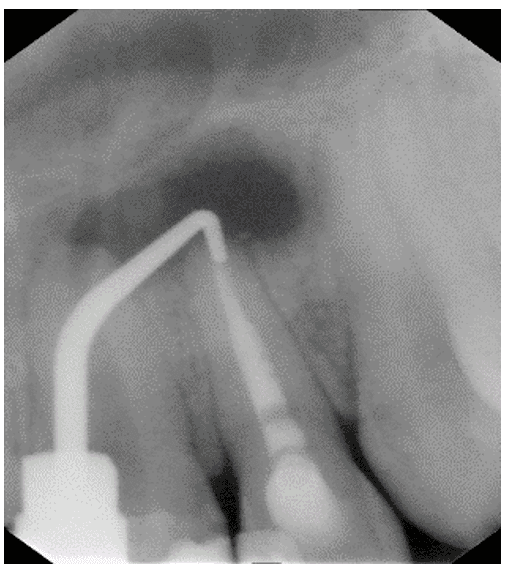
Poursuivant la procédure, le gutta-percha de 3 mm a été retiré de l’apex, le laissant prêt à être rempli de MTA blanc (MTA, Angelus, Brésil), qui a été inséré et scellé à l’aide de condensateurs (figure 7 et figure 8).
Figure 7 – Remplissage rétro avec Mta

Figure 8 – Radiographie du remplissage rétro avec mta
L’atelier chirurgical était rempli de bio-oss biomatériaux® et la membrane de plasma riche en fibrine (PRF) a stimulé l’ostéoinduction et l’ostéoconduction (figure 9 et figure 10).
Figure 9 – Greffe avec bio-oss®
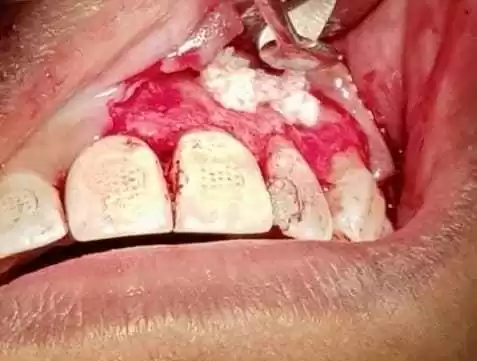
Figure 10 – Système Prf
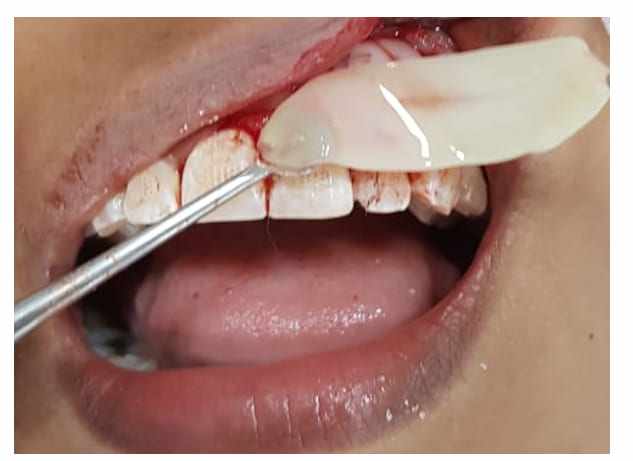
Après le remplissage, l’excédent de matériel a été enlevé et l’atelier chirurgical a été nettoyé (figure 11) et le rabat a été repositionné, se terminant par une suture interdentaire pour une meilleure adaptation des bords (figure 12).
Figure 11 – Radiographie postopératoire immédiate
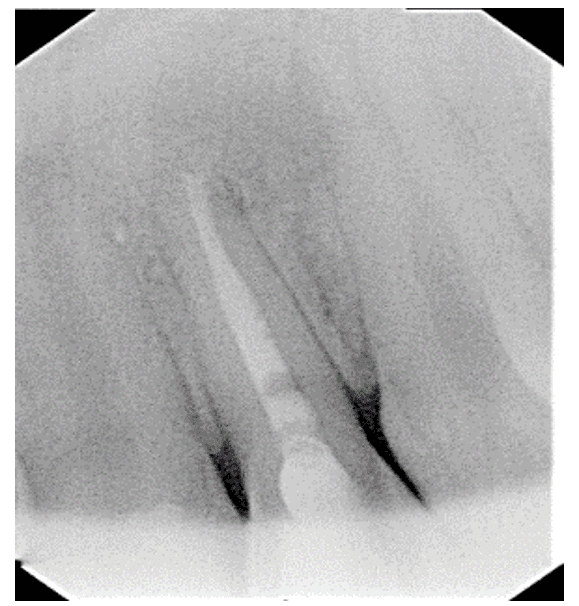
Figure 12 – Suture de fil de nylon 5-O dans postopératoire immédiat
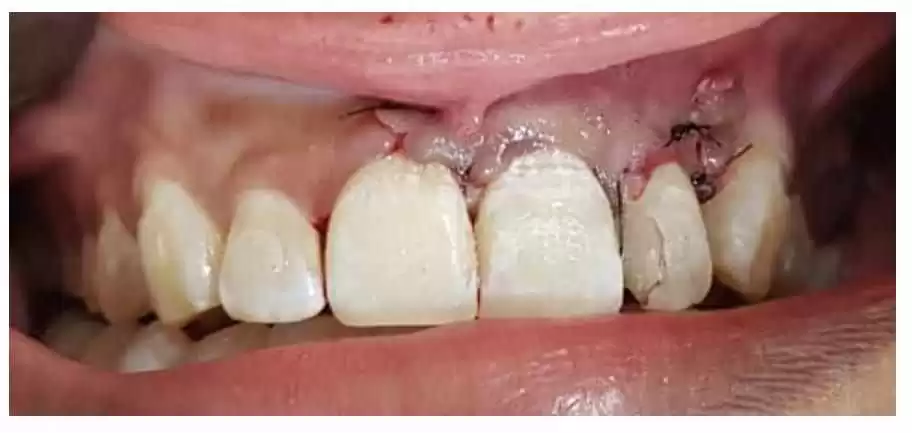
2.3 PROSERVATION
Parmi les soins postopératoires, les médicaments suivants ont été prescrits : l’amoxicilline antibiotique associée à l’acide clavulanique 875 mg (1 comprimé toutes les 12 heures pendant 7 jours); Ibuprofène anti-inflammatoire 600 mg (1 comprimé toutes les 8 heures pendant 6 jours); et, anti-inflammatoire Dexaméthasone de 4 mg (1 comprimé pendant 3 jours).
Le patient a été chargé de suivre l’alimentation liquide/pâteuse pendant 10 jours, jusqu’à la date de son retour pour l’enlèvement et la proservation de suture (figure 13).
Figure 13 – Aspect intraoral de la proservation après 10 jours
-ERR:REF-NOT-FOUND–ERR:REF-NOT-FOUND-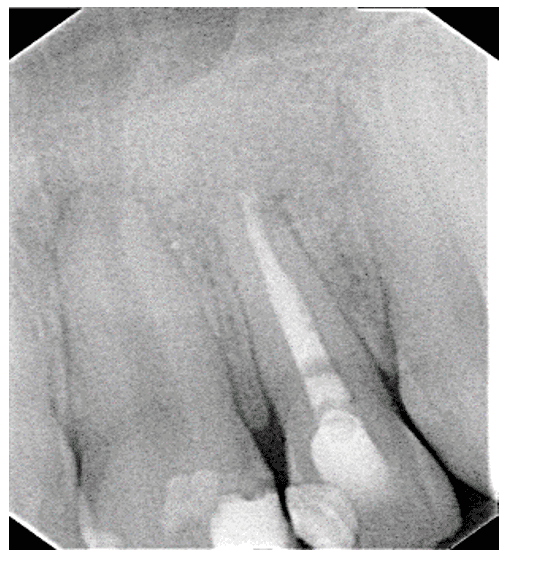
3. Discussion
3.1 ENDODONTIQUE
Espíndola et al. (2002) ils conceptualisent l’endodontique comme la spécialité dentaire qui traite de la prévention, le diagnostic et le traitement des maladies ou des blessures qui affectent la pulpe dentaire, le principal responsable du développement des dents.
Pour Cohen; Hargreaves (2007), un moyen assez sûr et efficace quand il s’agit de préserver les dents, qui par divers facteurs pourraient être perdus.
Ainsi, comme les commentaires Gabardo et coll. (2009) e Occhi et al. (2011), l’endodontie a comme objectif principal, le maintien de l’élément dentaire en tant que fonction dans le système stomatognathique, évitant ainsi des dommages à la santé du patient.
3.2 CHIRURGIE PARÉDODONTIQUE
Selon Gabardo et coll. (2009), il est extrêmement nécessaire que les principes scientifiques et biologiques soient maintenus pour assurer la minimisation des défaillances et des accidents, qui peuvent également résulter de nombreux autres facteurs, tels que le diagnostic incorrect, l’incapacité professionnelle, etc. selon Alvares (1997), ces diagnostics peuvent également être les conséquences d’un iatrogène, qui se produit en raison du non-respect de certains soins de base, l’utilisation de techniques erronées, telles que le fichier endodontique peut avoir été largement utilisé précédemment et n’a pas été exclu, ou son choix peut avoir été fait de manière inadéquate.
La chirurgie apicale est indiquée, habituellement dans les cas de traitement endodontique qui n’ont pas été réussis dans la réparation de dent.
Selon Bramante et Berbet apud Cappellari (2015, p.11):
c’est au professionnel de savoir quand indiquer la chirurgie de périapex. Il est d’une importance capitale de souligner que la procédure ne doit être indiquée que lorsque les autres solutions de rechange effectuées par la méthode conventionnelle sont épuisées. Parmi les indications, nous pouvons mettre en évidence ce qui suit: complications anatomiques, problèmes iatrogènes, traumatismes, échecs, problèmes pendant le traitement conventionnel et le besoin de biopsie.
Selon Oliveira; Bernabé (2003) et Hollande (2004), la chirurgie parendodontique peut également résoudre beaucoup d’autres cas tels que des lésions périapic persistantes, avec des caractéristiques cystiques et des canaux radiculaires calcifiés avec des lésions périapic. Dans ce dernier cas, il est impossible d’accéder par la chambre de pâte, les instruments fracturés, les perforations aticales et les marches.
Bramante, Bramante; Berbert (2000) et Kuga et coll. (1992) guident ce type de chirurgie en facilitant l’instrumentation avec les mains, comme les fichiers, les perceuses, les rameurs, etc. du canal radiculaire, ainsi que d’éviter la sortie forcée du matériel utilisé pour la septicémie, la douleur apaisante et d’autres problèmes, en plus d’avoir des préoccupations avec le patient ayant des contre-indications pour la chirurgie.
Orso et Filho apud Cappellari (2015, p.7), recommandent que:
Il existe différentes méthodes pour l’approche chirurgicale, et il est commun pour tous de promouvoir la désinfection qui n’a pas été réalisée par la procédure endodontique conventionnelle. Ils soulignent également que, quelle que soit la technique choisie, il est extrêmement utile d’atteindre l’objectif proposé, c’est-à-dire d’obtenir la régénération des tissus. Ceci est habituellement réalisé par l’enlèvement du tissu pathologique périamique et en excluant toute substance irritante.
Ce type de chirurgie parendodontique facilite également, dans le cas d’un remplissage, en condensant mieux, sans fuite du matériel utilisé.
Selon ce que traite Orso et Filho apud Cappellari (2015, p.20):
La chirurgie périaptique est la ressource la plus largement utilisée quand il n’est pas possible d’enlever l’agent causatif de la pathologie apicale par le traitement endodontique conventionnel. Toute technique utilisée est valide, tant qu’elle atteint l’objectif d’enlever la lésion de l’apex. Pour cela, nous devons avoir une bonne planification de la chirurgie et suivre le protocole de la technique chirurgicale afin de réussir.
Pour la chirurgie de ce rapport clinique de cas, la procédure radiographique a été employée pour vérifier l’étendue de la lésion et quel type de traitement serait employé.
Selon Von Arx apud Cappellari (2015, p. 11), « l’objectif de la chirurgie périapice est de garder la dent dans la cavité buccale, mais avant la pratique chirurgicale, il est essentiel d’effectuer un bon examen clinique et radiographique afin d’évaluer si la procédure chirurgicale doit être effectuée ou non ».
On peut observer le nettoyage du site, puis l’apicectomie avec la perceuse #ENDO Z avant le début de la chirurgie.
À Kuga et coll. (1992), le traçage correct de l’incision facilite l’accès à la région chirurgicale.
Il a été possible d’observer un remplissage rétro avec l’utilisation de MTA blanc pour l’étanchéité de l’apex, car il est un matériau biocompatible avec les tissus péripales, et avec la capacité de les régénérer, si elles ont été modifiées par la pulpe et les maladies périapic. C’est le matériau le plus utilisé dans l’étanchéité et la régénération des tissus.
3.2 GREFFE BIOMATÉRIELLE
La greffe dentaire d’os est conceptualisée comme procédure chirurgicale dont la procédure se réfère à l’enlèvement d’un fragment d’os d’un emplacement approprié et, consécutivement, le placer ou l’implanter là où il est destiné à être réparé. Il est également utilisé pour reconstruire la zone qui a perdu de la hauteur ou de l’épaisseur.
À propos de la greffe, Soares (2015, p.13) commente que :
La greffe est un morceau de tissu qui est transféré d’un site donneur à un site de receveur dans le but de reconstruire le site du receveur. Ce tissu peut ou non recevoir un traitement pendant le transfert. Il implique la présence de tissu avec la vitalité qui a été obtenue et utilisée en même temps chirurgical. Exemple : greffe gingivale libre, greffe de tissu conjonctif, particule autogénéire ou greffe osseuse de bloc.
À propos des produits biomatériaux, Soares (2015, p.11) déclare que :
En dentisterie, de nouveaux produits sont constamment lancés sur le marché. Ces produits sont utilisés en contact étroit avec des tissus biologiques tels que la pulpe, la dentine, les tissus parodontaux et les os alvéolaires. Ainsi, les biomatériaux doivent être utilisés avec prudence. Son indication dans les différentes situations cliniques doit toujours être bien évaluée, en tenant compte des critères cliniques et éthiques concernant les risques et les avantages du traitement. Pour cela, il est nécessaire pour le dentiste de connaître les caractéristiques et les propriétés des biomatériaux.
En ce qui concerne l’utilisation des tissus vivants, Soares (2015, p.11) explique que :
L’humanité, depuis l’Antiquité, cherche des moyens de remplacer les tissus vivants, soit parce qu’ils sont perdus, soit malades, en utilisant des substances synthétiques ou naturelles comme substituts, qui, plus récemment, ont été appelés biomatériaux. Les biomatériaux lorsqu’ils sont utilisés en contact avec des systèmes biologiques dont le but est de réparer ou de remplacer les tissus, les organes ou les fonctions de l’organisme, doivent avoir des propriétés physiques et biologiques compatibles avec les tissus biologiques de l’hôte, afin de stimuler une réponse adéquate de leur.
Deuxième Bernabé; Hollande (2004), l’utilisation de biomatériaux pour aider à la promotion de la régénération osseuse est fortement indiquée dans les grandes destructions osseuses entourant l’apex racinaire.
Comme l’indique Soares (2015, p. 13), « le biomatériau est une substance ou une combinaison de substances, naturelles ou non, autres que les drogues ou les médicaments, qui interagissent avec les systèmes biologiques, qui traitent, augmentent ou remplacent les tissus, les organes ou les fonctions du corps. »
Il n’y a toujours pas de consensus général sur l’utilisation de ces biomatériaux comme méthode indispensable dans la formation d’un nouvel os et d’un remodelage. Cependant, il est convenu de son utilisation en cas de destruction osseuse majeure.
Soares (2015, p.11) commente la nécessité d’une reconstruction des tissus osseux, qui :
Le besoin de reconstructions des tissus osseux perdus a conduit à l’amélioration technique et à l’avancement de l’étude des biomatériaux qui pourraient remplacer ou améliorer les procédures de greffage. Les greffes osseuses peuvent être obtenues à partir de différentes origines : autogénés (du même individu), allogénique (des individus d’une même espèce), xénogénogène (de différentes espèces) ou alloplastique (synthétique).
Les matériaux pour la greffe ont la fonction d’agir comme une structure de soutien mécanique pour la membrane et les tissus mous et agissent également comme un composant biologique améliorant ou récupérant la néoformation osseuse.
Selon Soares (2015, p.11) : « La nécessité de reconstruire les tissus osseux perdus a conduit à l’amélioration technique et à l’avancement de l’étude des biomatériaux qui pourraient remplacer ou améliorer les procédures de greffage ».
En général, ce matériel peut être classé comme: ostéoconducteur, ceux qui fournissent un cadre pour le développement des os; et les ostéoducteurs, qui stimulent la prolifération de nouvelles cellules de sorte que la guérison osseuse se produit plus rapidement. C’est au professionnel de discuter de son utilisation avec le patient, en déclarant que l’utilisation de ce type de matière entraîne un coût supplémentaire dans la chirurgie, la nécessité de plus de temps pour le traitement de la plaie et les complications possibles dans la période postopératoire.
Le biomatériau utilisé dans cette procédure a été sélectionné en fonction de la recherche par rapport à d’autres types, parce qu’il présente d’excellentes propriétés ostéoconductrices, conduisant la régénération osseuse d’une manière prévisible et efficace, où les particules deviennent une partie intégrante de la structure osseuse nouvellement formée, permettant une régénération simple dans la zone greffée, en plus d’avoir comme caractéristique la conservation du volume à long terme.
3.3 SYSTÈME FIBRIN RICHE EN PLAQUETTES (PRF)
Selon Rodrigues et coll. (2015), les fibrillams riches en plaquettes sont apparus en France spécifiquement pour une utilisation dans les chirurgies orales et maxillofaciales. Une technique qui ne nécessite pas d’anticoagulant ou tout autre agent gélifiant. Il s’agit de sang centrifuge sans ajout, ce qui permet d’éviter toutes les restrictions existantes dans la Français loi de l’époque, qui avait un rapport avec la réimplantation d’un produit dérivé du sang.
La fibrine est conceptualisée comme une protéine qui, chaque fois que le corps a une blessure, agit comme une première réponse et dont le but est la coagulation du sang, c’est-à-dire, un rôle extrêmement important et important.
Lorsque la fuite de sang se produit suivie de la coagulation, puis le corps commence la production de fibrine. Sous forme de fils longs, chaque molécule de fibrine s’entrelace pour former un mince maillage autour de la lésion. Le maillage formé par la fibrine, qui est présenté sous la forme de longs fils entrelacés, conduit à la stagnation du sang. C’est parce qu’il ya une capture de globules rouges, leucocytes et plaquettes, provoquant un caillot de générer un caillot et l’apparition à l’emplacement blessé d’une sorte de tampon. Ainsi, dans le but d’accélérer la régénération et la guérison dans diverses procédures chirurgicales, la fibrine riche en plaquettes (PRF) a été utilisée dans les chirurgies dans divers domaines de la santé tels que les chirurgies orthopédiques, neurologiques et plastiques. Cependant, il est habituellement employé dans diverses procédures dentaires, telles que dans de petites greffes d’os pour des implants dentaires, dans la chirurgie parodontale et maxillofaciale.
L’utilisation de Fibrin Rich Plasma (PRF) en dentisterie est très similaire à un pansement fibrine et sert à accélérer la guérison des bords de la plaie, car il élimine le danger de rejet ou d’infection, bien que ce matériel est retiré du patient lui-même. Cette technique est actuellement très étudiée en raison de son efficacité dans l’accélération de la régénération des tissus, son intégration et le remodelage du biomatériau qui a été greffé. Il forme un caillot qui reconstitue la greffe faite avec les cellules, la guérison très rapide.
Comme le font remarquer Peterson et coll. apud Cappellari (2015, p.15-16):
La réalisation du succès de la chirurgie périamique dépend de certains facteurs. Le suivi clinique et radiographique, comme nous l’avons mentionné, est essentiel pour juger le succès après chirurgie endodontique. En général, le patient est asymptomatique et, dans ces cas, l’évaluation est faite seulement par des résultats radiographiques.
Bramante et Berbet (2000) ont souligné : « qu’aucune chirurgie parendodontique n’aboutira à un succès si le canal n’est pas bien rempli ou s’il n’est pas possible, par la chirurgie, d’améliorer ses conditions d’étanchéité ».
On peut séquentiellement, après une nouvelle évaluation clinique et radiographique, organiser les cas selon Zuolo et Peterson et al. apud Cappellari (2015, p.16):
-
-
- Succès : absence de signes et de symptômes cliniques. Le patient ne signale pas l’inconfort ou n’importe quelle symptomatologie et, dans l’analyse radiographique, présente la réparation complète ou la formation de cicatrice dans la région chirurgicale ;
- Succès douteux/incertitude du succès : le patient ne présente pas de signes et de symptômes cliniques et, dans la classification radiographique, la réparation est incertaine ;
- Échec : le patient signale la présence des symptômes cliniques et, dans la classification radiographique, la réparation est insatisfaisante, et peut présenter l’image radio lucide du periapex.
-
Après le résultat d’essai, un bon pronostic de la chirurgie a été observé, cependant, il est nécessaire que le patient soit suivi pendant au moins 4 ans et que la proservation soit continue pendant au moins 1 an.
La radiographie et les sutures présentes proviennent de la période postopératoire immédiate. Après 10 jours, une nouvelle radiographie de proservation a été exécutée.
Il a été observé que la chirurgie parendodontique, bien qu’invasive, peut être considérée comme un traitement chirurgical réussi, puisqu’elle préserve la dent.
4. CONSIDÉRATIONS FINALES
Après cette étude, il a été conclu que :
- Lorsque la manœuvre chirurgicale est choisie, il est extrêmement nécessaire et essentiel que les professionnels impliqués soient conscients de leur technique, en raison de la recommandation des protocoles cliniques existants, qui consistent en: anesthésie profonde de la zone opérée, le choix du rabat approprié et curetage du tissu pathologique;
- L’indication de la greffe avec le biomatériau comme proposition pour aider à la guérison et à la régénération de l’os alvéolaire est totalement efficace ;
- Lorsque l’association des structures naturelles de fibrine avec la greffe de biomatériaux se produit, ce matériel stimule la régénération de tissu et d’os, facilement démontré par l’examen clinique et radiographique post-chirurgical, dont le résultat, dans ce cas, a présenté la formation d’os et l’absence de symptomatologie douloureuse et a également confirmé la conservation de la dent et de sa fonction.
- Le suivi clinique et radiographique est essentiellement essentiel et vise à confirmer le succès après l’intervention chirurgicale impliquant l’aide de la technique guidée de régénération de tissu.
- La réparation des tissus peut être classée comme étant complète, incomplète ou incertaine. Mais, généralement, seulement après un an de la procédure chirurgicale periapex peut-on remarquer la réparation définitive de la lésion.
- Lorsque cette procédure est associée à la greffe biomatériale biomatérielle Bio-Oss®, une excellente régénération osseuse est observée, en raison de la similitude avec l’os humain et l’utilisation de membranes plasmatiques riches en fibrine du propre sang du patient, ce qui contribue à la réduction du rejet et de la contamination.
- D’après la recherche bibliographique, il a été observé que beaucoup d’auteurs apprécient son utilisation dans les cas qui présentent la grande destruction d’os, et aussi, ces mêmes auteurs prétendent présenter la qualité et la quantité d’os supérieures aux cas sans son utilisation.
Après l’achèvement de toutes les procédures décrites, au cours de la période de proservation, les résultats observés ont révélé que :
- Le contrôle clinique était positif et manquait de fistule ;
- L’efficacité de la guérison concernant le curetage apical concomitant avec l’utilisation de greffe avec le biomatériau ;
- Les interventions chirurgicales utilisant des greffes membrane-associées peuvent favoriser la réparation de défaut d’os à des degrés divers.
- Une amélioration dans la réparation du défaut d’os ;
- Avec l’examen radiographique, la résorption dentaire, en plus de l’amélioration de la zone aticale.
Enfin, après toutes ces procédures présentées, il a été entendu que la chirurgie parendodontique était la meilleure option thérapeutique choisie dans le cas décrit, principalement parce qu’elle a donné accès à la région apicale de l’élément dentaire, fournissant l’enlèvement du corps étranger à l’intérieur du conduit et de la lésion périamique, prouvant ainsi l’efficacité de la méthode.
5. RÉFÉRENCES
ALVARES, S. Resoluções clínicas: procedimentos endodônticos e cirurgico-paraendodôtico. 1. ed. São Paulo: Santos, 1997.
ALVES, L. J.. Cirurgia Paredodôntica com Enxerto de Biomaterial e Utilização do Sistema Fibrina Rica em Plaquetas (PRF): relato de caso. 2020. 19 folhas. Trabalho de Conclusão de Curso (Graduação em Odontologia) – Universidade Nilton Lins, MManaus-AM, 2020.
BERNABÉ, PFE; HOLLAND, R.. Cirurgia paraendodôntica: como praticá-la com embasamento científico. In: Estrela C. Ciência endodôntica. v. 2. São Paulo: Artes Médicas. 2004; 657-797.
BRAMANTE CM, BERBERT A.. Cirurgia paraendodôntica. São Paulo: Santos; 2000.
CAPPELLARI, Tuane. Cirurgia do periápice associada a enxerto com biomaterial – estudo de caso. Santa Cruz do Sul, 2015.
COHEN, S.; HANGREAVES, KM.. Caminhos da Polpa. 9.ed. (Português). Rio de Janeiro: Elsevier Editora Ltda, 2007;1079.
ENXERTO ÓSSEO. In: WIKIPÉDIA, a enciclopédia livre. Flórida: Wikimedia Foundation, 2019. Disponível em: <https://pt.wikipedia.org/w/index.php?title=Enxerto_%C3%B3sseo&oldid=54806516>. Acesso em: 13 abr. 2019.
ESPÍNDOLA, ACS, et al.. Avaliação do grau de sucesso e insucesso no tratamento endodôntico em dentes uni-radiculares. Ver. Gaúcha de Odontol. 2002; 50(3):164-6.
GABARDO, MCL, et al.. Microbiologia do insucesso do tratamento endodôntico. Ver. Gestão & Saúde. 2009; 1(1): 11-17.
KUGA, MC; TANOMARU, Filho M; BRAMANTE, CM; NISHIYAMA, CK.. Cirurgia parendodôntica com obturação simultânea dos canais radiculares. Rev. Assoc. Paul Cir. Dent. 1992; 46:817-20.
OCCHI, IGP, et al.. Avaliação de sucesso e insucesso dos tratamentos endodônticos realizados na clínica odontológica da UNIPAR, UNINGÁ Review. 2011; 8(2):39-46.
OLIVEIRA, MDC.. Remoção de instrumento endodôntico fraturado no interior do canal radicular. Caso clínico. Jornal Brasileiro de Endodontia. 2003;4(14):186-90.
REZENDE, J. M.. Proservação. Publicado no livro Linguagem Médica, 3a. ed., Goiânia, AB Editora e Distribuidora de Livros Ltda., 2004.
RODRIGUES, G.; FABRIS, Vinicius, MALLMANN, Fernando; RECHB, Carlos Alberto; CARVALHO, Rodrigo Varella de; RUSCHELC, George Herbert. Fibrinas ricas em plaquetas, uma alternativa para regeneração tecidual: revisão de literatura. DOI: 10.18256/2238-510X/j.oralinvestigations.v4n2p57-62.
SOARES, Murilo Vila Real. Biomateriais utilizados na prática odontológica: uma revisão de literatura. 2015. 27 folhas. Trabalho de Conclusão de Curso (Graduação em Odontologia) – Universidade Estadual de Londrina, Londrina, 2015.
[1] Academic of the Undergraduate Course in Dentistry, Nilton Lins University, Manaus – AM, Brésil.
[2] Spécialisation en endodontie et prothèse, Amazonas State University (UEA), Manaus-AM, Brésil.
[3] Spécialiste endodontique, Coordinateur de cours de dentisterie, Université De Nilton Lins, Manaus – AM, Brésil.
[4] Maîtrise en endodontie – Professeur de dentisterie – Université De Nilton Lins, Manaus – AM, Brésil.
Envoyé : Avril, 2020.
Approuvé : avril 2020.


