ARTICLE ORIGINAL
SANTOS, Isadora Alice Fachini dos [1], SILVA, Franklin Barbosa da [2], AGUIAR, Felipe Muniz [3], PINHEIRO, Tiago Novaes [4], BRAGA, Francisco Pantoja [5]
SANTOS, Isadora Alice Fachini dos. Et al. Procédures de prothèse bucomaxillofacial après traitement chirurgical de néoplasie : rapport de cas. Revue scientifique pluridisciplinaire de la base de connaissances. An 05, Ed. 07, vol. 01, p. 87-111. juillet 2020. ISSN: 2448-0959, Lien d’accès: https://www.nucleodoconhecimento.com.br/dentisterie/protese-bucomaxillofacial-de
RÉSUMÉ
Face aux néoformations malignes de la tête et du cou, le carcinome mucoepidormoïde est l’une des manifestations d’une grande occurrence, la région du palais étant la plus impliquée. Le traitement peut entraîner des mutilations dans la cavité buccale, causant la communication bucosinusale, qui peut être restaurée par des prothèses obturateurs. Le but de cette étude est de rapporter un cas clinique de la fabrication d’une prothèse d’obturateur palatine creuse dans un patient présentant le carcinome mucoepidermoid après maxilectomy partiel, et la technique de moulage facial avant le traitement chirurgical de la répétition. Le patient a cherché des soins dentaires, mentionnant présentant sa prothèse totale d’obturateur mal adaptée en raison du temps d’utilisation. Son plan de traitement consistait en la fabrication de la prothèse obturateur par la technique de clonage et la prothèse partielle amovible conventionnelle. Après quelques mois, la répétition de la lésion a été médicalement détectée, où une nouvelle procédure chirurgicale a été exécutée, qui n’a pas été réussie. Ensuite, nous avons opté pour une autre approche, le développement de moulage du visage, parce qu’une chirurgie plus invasive serait nécessaire, ce qui pourrait avoir des conséquences sur le visage. Le patient subissait le traitement de radiothérapie, et la nouvelle intervention médicale a été choisie. La prothèse obturateur est une alternative efficace dans la réadaptation des patients subissant des résections chirurgicales, qui ont eu comme conséquence des mutilations. Ainsi, le choix de la technique de clonage avec quelques modifications, dans ce cas en plus du coût-bénéfice, les étapes cliniques et de laboratoire ont été réduites et, par conséquent, le remplacement de la prothèse a été plus rapide efficace. En outre, le rôle de cette réhabilitation dans la réintégration de l’individu dans l’environnement biopsychosocial, la restauration de la fonction, l’esthétique et le confort, est d’une grande pertinence.
Mots clés: carcinome mucoepidermoid, volets palatin, prothèse maxillofaciale, prothèse partielle amovible.
1. INTRODUCTION
Les néoformations malignes de tête et de cou constituent environ 5% de toutes les tumeurs existantes, il est en grande partie noté par le carcinome squamois de cellules également appelé carcinome épidermoid ou squamous de cellules, étant parmi les maladies cancéreuses les plus récurrentes au Brésil (RETTIG e D’SOUZA, 2015). Les études montrent une prédominance plus élevée dans les pays sous-développés, les hommes étant plus touchés que les femmes dans un rapport de 2:1 entre la quatrième et la septième décennie de vie. Les principales menaces qui pèsent sur ce type de cancer de la bouche sont la consommation de tabac et d’alcool combinés, le faible niveau socio-économique et éducatif (REZENDE, 1997; SOUSA et al., 2016).
La distinction du traitement dans les maladies malignes de la tête et du cou peut être effectuée par la chirurgie, la radiothérapie, la chimiothérapie ou la thérapie combinée. La thérapie dans la phase préliminaire par la chirurgie ou la radiothérapie, résultera de la préférence du patient, le confort, le coût, l’emplacement et la maîtrise de la maladie. La radiothérapie, qui révèle même des résultats satisfaisants, peut laisser des séquelles dans la peau, la muqueuse, les glandes salivaires et la dent (ARTOPOULOU et al., 2017). Et la chimiothérapie dans de nombreux épisodes est appliquée comme une alternative palliative ou en thérapie combinée. Ainsi, la chirurgie est toujours le traitement répandu, dont le but est l’ablation chirurgicale intégrale avec des marges libres réduisant la morbidité des maladies (CAMPANA e GOIATO, 2013; REZENDE, 1997).
Lorsqu’il y a des occurrences de tumeur maxillaire, l’excision maxillaire sera exécutée, avec la maxilectomie totale ou partielle, affectant directement la fonctionnalité du maxillaire (GASTALDI et al., 2017), qui joue son rôle dans la phonation, la mastication et la déglutition (CAMPANA e GOIATO, 2013). À cet égard, la performance de ce type de traitement favorisera les déformations fonctionnelles dans la cavité bucco-sinus causant la communication buco-sinus, qui peut être restaurée par des prothèses obturateurs, s’abstenant de la parole anasalad et des fuites de liquide à l’intérieur de la cavité nasale (BADADARE et al., 2014).
Les prothèses obturateurs sont classées selon la zone d’opération et peuvent être divisées en : prothèse réparatrice interne (tuteur du périoste et réparatrice du squelette facial); externe immédiat (prophylactique de rétraction de cicatrice, tuteur du périoste) et tardif (courtier de guérison et de restauration) (REZENDE, 1997). La préparation de la prothèse d’obturateur palatine est primordiale dans la restructuration des imperfections résultant de la maxilectomie totale ou partielle. Pour chaque déformation maxillaire a une possibilité d’élaboration d’un obturateur palatin, si elle est de grande épaisseur, la stabilité de la prothèse peut être altérée. Un facteur très significatif est le poids de la prothèse et recommander la production de l’obturateur creux, ce qui permet le bien-être du patient (LIKHTEROV et al., 2017). En plus des défauts dans la cavité buccale, les résections chirurgicales peuvent affecter des déformations dans le visage, et il est essentiel d’effectuer le moulage facial pour la planification plus loin, dans lequel le modèle facial est la reproduction du visage du patient pour la réadaptation prothétique suivante (AQUINO et al., 2012).
Le but de cette étude est de rapporter un cas clinique de la fabrication d’une prothèse d’obturateur palatine creuse dans un patient présentant le carcinome mucoepidermoid après maxilectomie partielle, et la technique de moulage facial avant la procédure chirurgicale invasive.
2. RAPPORT DE CAS
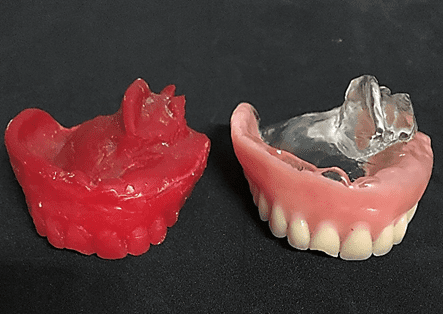
Une patiente de 49 ans a assisté à la clinique de prothèses à l’Université de Nilton Lins, mentionnant l’insatisfaction avec sa prothèse totale d’obturateur, parce qu’elle avait une « dent avant cassée » et la prothèse « tombait », soulignant le désir de maintenir la forme de la même. Dans l’anamnèse a rapporté qu’auparavant en 2012 il a été diagnostiqué avec le carcinome mucoepidormoïde de degré intermédiaire dans le palais (Annexe 1) et en 2013 après avoir effectué l’enlèvement chirurgical et l’exécution de nouveaux tests, qui n’a pas indiqué la présence de malignité (Annexe 2), a été attesté comme guéri, en plus d’être hypertendu et en utilisant les médicaments losartan potassium 50 mg deux fois par jour et le levallodipine besidate 2,5 mg une fois par jour. Aucune altération n’a été observée à l’examen clinique extraoral. Dans l’examen clinique intraoral, il n’y avait pas de dents de l’arche supérieure, de la communication bucosinusale et du bord maxillaire partiel et dans la région inférieure seulement la présence des dents 31, 32, 33, 41, 42, 43, 44 et 45 (figures 1 et 2).
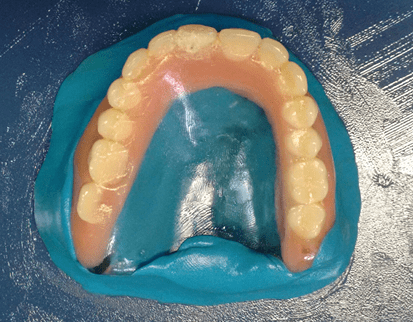
Le plan de traitement consistait à effectuer un obturateur de prothèse supérieur total par la technique de clonage et la préparation d’une prothèse partielle amovible conventionnelle (PPR). Le clonage de la prothèse totale supérieure d’obturateur a commencé avec l’application de vaseline solide sur le banc et dans la vieille prothèse, le silicone de condensation (Clonage®, Nova DFL, Brésil) a été manipulé pour modéliser la partie intérieure de la prothèse, couvrant une partie du bord extérieur, la laissant expulsive (figure 3).
Figure 1 : Défaut chirurgical de l’arc supérieur.
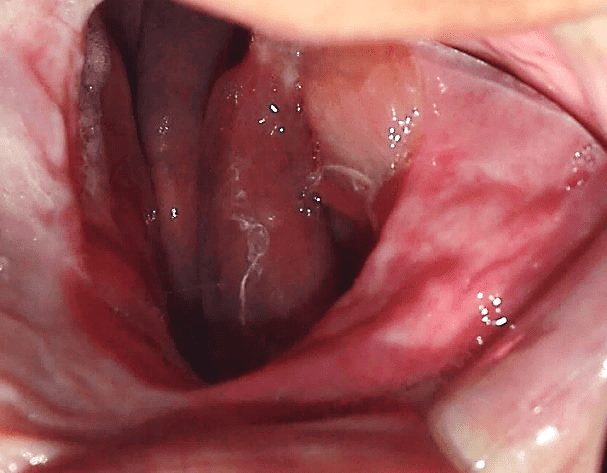
Figure 2 : Aspect initial du patient dans l’occlusion.
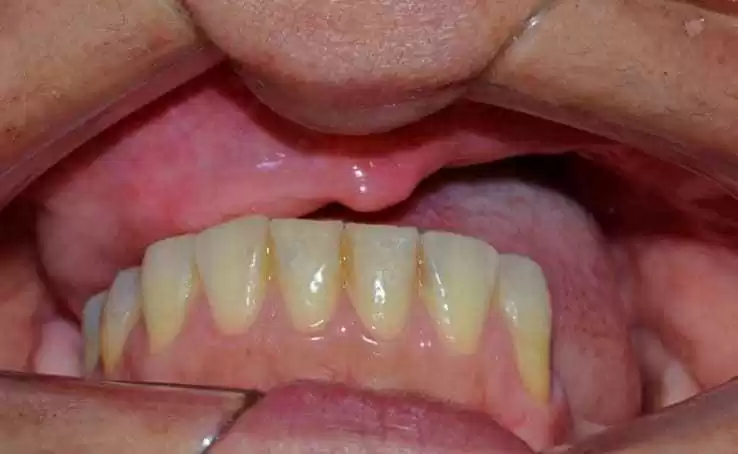
Figure 3 : Fabrication de moisissures.
Ensuite, une fine couche de vaseline solide a été insérée dans la base déjà modélisée et la couverture et la copie des dents ont été faites (figures 4 et 5). Peu de temps après, une base de la prothèse a été élaborée avec de la résine acrylique (Duralay®, Reliance, USA) par la technique de brosse introduisant la résine dans de petites proportions, parce que ce type de matériau a moins de contraction de polymérisation (figure 6). Ensuite, des perforations ont été faites dans la région postérieure de chaque côté de la couverture, afin de remplir le moule avec de la cire 7 (figure 7). Lorsque d’abord la cire a été chauffée à ébullition et à l’aide d’un goutte-à-goutte en verre les incréments ont été ajoutés en remplissant complètement le moule (figure 8). Et, après refroidissement de la cire, le silicone de couverture de base a été enlevé, obtenant ainsi le clonage correctement mentionné de l’ancienne prothèse (figure 9).
Figure 4 : Moule interne.

Figure 5 : Moule externe.

Figure 6 : Augmentation de la résine acrylique auto-curante.

Figure 7 : Perforations dans la région postérieure.
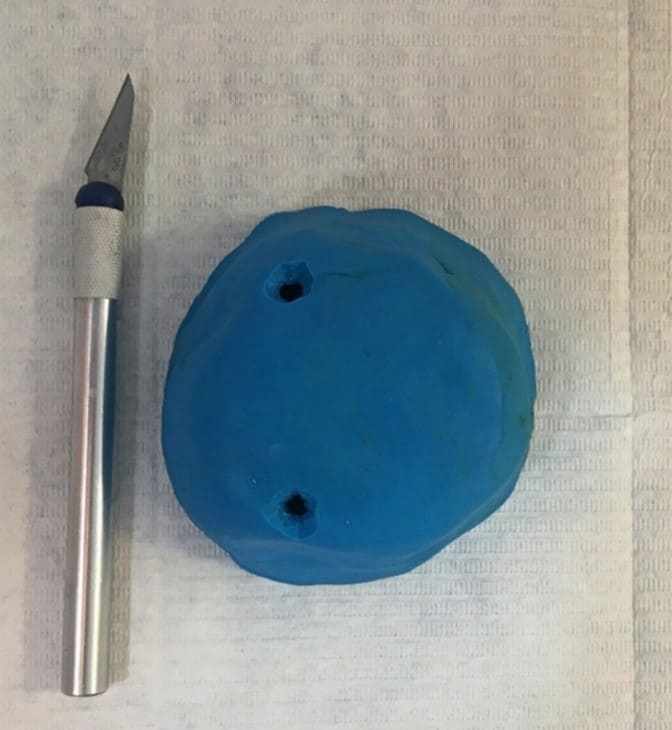
Figure 8 : Incréments de cire 7 ajoutés.

Figure 9 : Clone de la prothèse totale d’obturateur.
Le clone a été pris dans la bouche pour vérifier l’adaptation, sans besoin d’ajustements. L’assemblage a ensuite été effectué sur l’articulateur semi-réglable (ASA) (Bio-Art 4000-S, Brésil), pour cela il a été chauffé à la godiva bâton, qui a été inséré dans les perforations de fourche, le chauffage ultérieur a été effectué et la fourchette transportée dans la bouche avec le clone pour l’enregistrement des sangles molaires et les bords incisuels des dents antérieures. Ensuite, l’arc facial a été monté en ajustant les vis de fixation (figure 10). Après avoir obtenu les dossiers, la base a été faite avec du silicone à condensation lourde (Zetaplus®, Zhermack, Italie) et le plan d’orientation supérieure a été monté sur l’ASA (figure 11).
Figure 10 : Assemblage d’arc facial.

Figure 11 : Modèle supérieur monté sur l’ASA.

Par la suite, le moulage anatomique de l’arc inférieur a été produit avec de l’alginate (jeltrate sans poussière®, Dentsply, Argentine) (figure 12) et a réussi par la préparation du modèle d’étude en plâtre de type IV (Durone®, Dentsply, Argentine) et la conception (figure 13). Dans ce dernier, les pinces circonférentielles ont été choisies dans les dents 44 et 45, et, t-staple dans la dent 33, la barre linguale a été choisie comme le connecteur plus grand. Après cela, la bouche II a été préparée, les niches ont été faites et le moulage du travail avec du silicone de condensation (Zetaplus®, Zhermack, Italie) (figure 14), qui a été envoyé au laboratoire dans le but de coulée le cadre métallique. Après s’être adapté au modèle, le plan d’orientation avec de la cire rose 7 a été développé, faisant les ajustements nécessaires.
Figure 12 : Moule anatomique de l’arc inférieur.
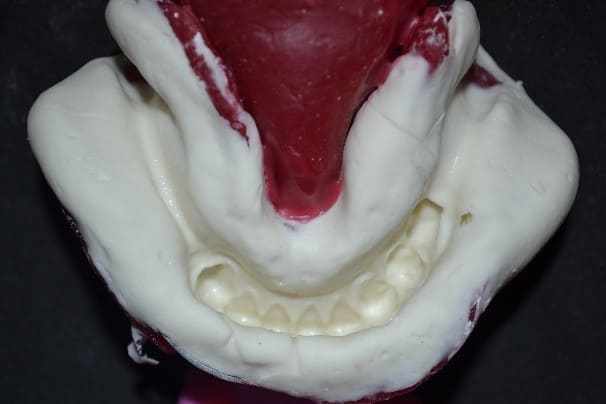
Figure 13 : Conception.
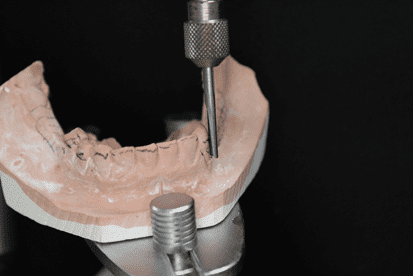
Figure 14 : Moulage en état de marche de l’arc inférieur.

Ensuite, comme le clone a été utilisé dans l’arc supérieur, il n’était pas nécessaire d’effectuer des ajustements, de sorte que la dimension verticale a été déterminée et enregistrée dans la position de relation centrée. Ensuite, les plans d’orientation ont été fixés à l’aide de pinces en papier chauffée (figure 15), et emmenés à l’ASA pour fixer le modèle inférieur. Enfin, l’ensemble a été transmis au laboratoire pour assembler les dents, avec elle étant terminée, et l’essai a été effectué, dans lequel il a été constaté qu’aucun ajustement dans la position des dents de stock n’était nécessaire (figure 16). L’étape suivante consistait en le sceau périphérique avec le bâton de godiva, qui était possible d’obtenir les détails anatomiques de la zone plaquée désirée et la rétention (figure 17).
Figure 15 : Pinces fixées bilatéralement.
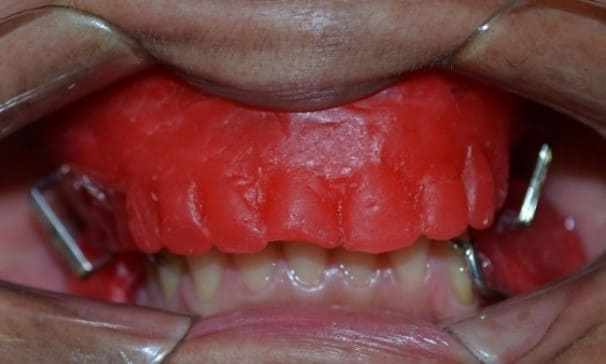
Figure 16 : Preuve de l’assemblage des dents.
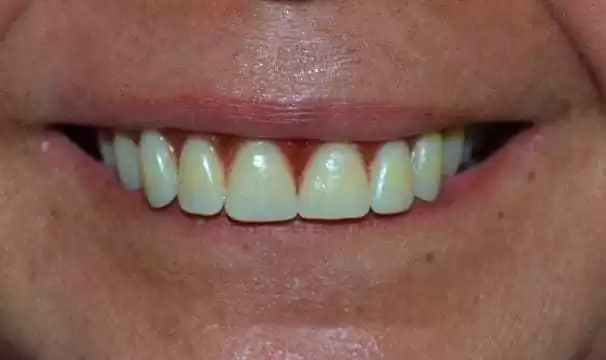
Figure 17 : Fermeture périphérique terminée.

Poursuivant, le dernier moulage de la base d’essai du clone avec silicone de condensation fluide (Oranwash L®, Zhermack, Italie) (figures 18 et 19) a été fait, et le patient est resté avec les dents en occlusion pour le moulage (technique de bouche fermée). Les bases d’essai et le moulage ont été transmis à l’acrilisation.
Après l’acrilisation de la prothèse obturateur, il a été installé afin de vérifier les ajustements nécessaires encore avec la base d’essai PPR, sans besoin d’ajustements (figure 20). Le PPR a été envoyé pour l’acrylisation et à la fin les prothèses ont été installées vérifiant les ajustements à nouveau, vérifiant l’adaptation favorable, rétablissant le confort, la fonction et l’esthétique pour le patient (figure 21).
Figure 18 : Moulage effectué avec la technique de la bouche fermée.

Figure 19 : Vue latérale du moulage fonctionnel.

Figure 20 : Preuve de la prothèse obturateur après acryllisation basée sur le test PPR.
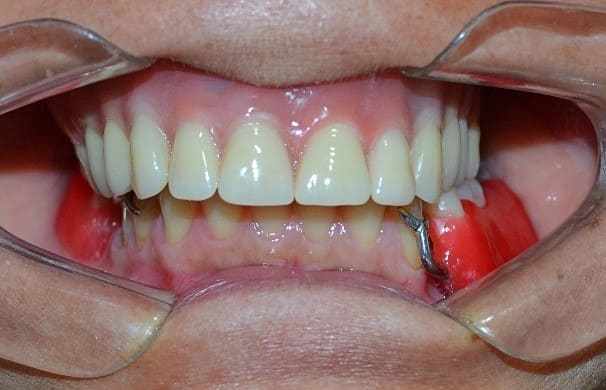
Figure 21 : Aspect final.
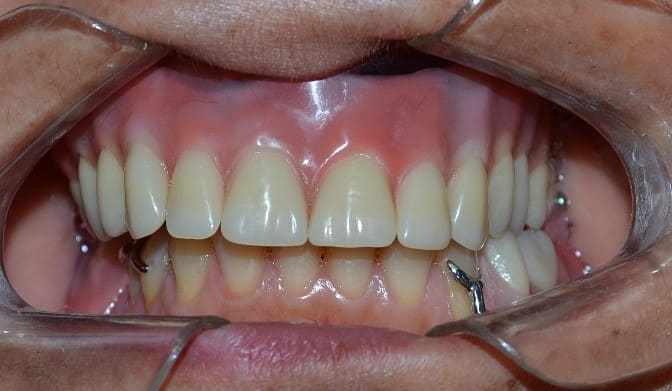
Après trois mois utilisant la prothèse d’obturateur, de nouveaux essais de commande ont été exécutés, et l’intervention chirurgicale immédiate était nécessaire, parce que la lésion néoplastique s’est reproduite (figure 22). Au retour du patient, après la première chirurgie (figure 23) et avec le résultat de l’examen histopathologique (appendice 3), qui a indiqué la participation de marge. L’équipe médicale est intervenue et a élaboré un autre plan de traitement, qui consistait en l’enlèvement chirurgical avec l’élargissement de marge. Lors d’une nouvelle visite dentaire, douze jours après la deuxième chirurgie (figure 24), l’examen histopathologique a de nouveau indiqué des marges compromises (annexe 4). Par conséquent, une chirurgie plus invasive a été planifiée par l’équipe médicale, ce qui peut conduire à la participation faciale.
Figure 22 : Répétition de la lésion.
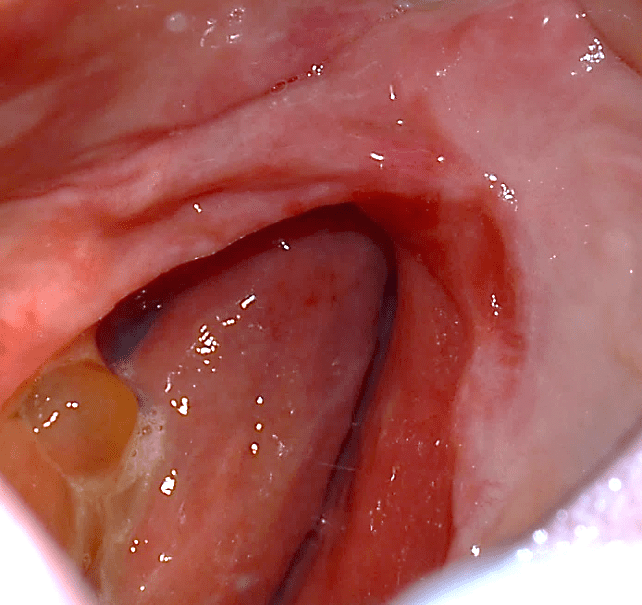
Figure 23 : Étape chirurgicale 1 de l’enlèvement.
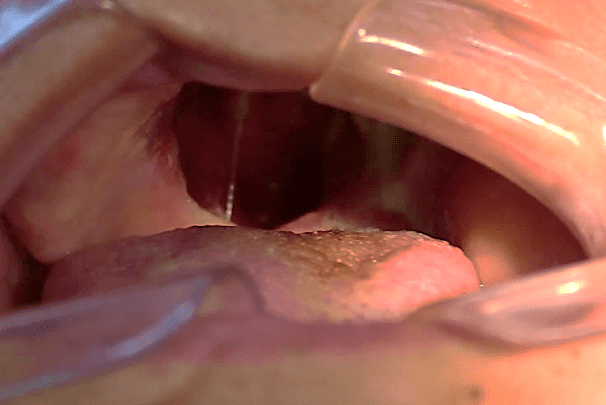
Figure 24 : Étape chirurgicale 2 de l’enlèvement.
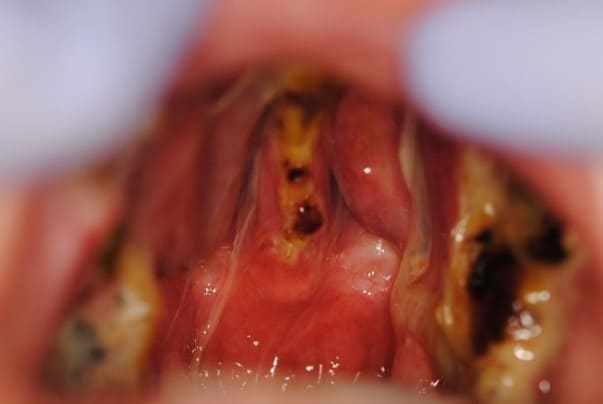
Ainsi, une nouvelle planification pour la réhabilitation a été exécutée, ayant comme point de départ le moulage facial. La séquence clinique utilisée était : nettoyage de la peau en enlevant le maquillage et l’huile, protection des cheveux avec bandage, application de vaseline solide dans les poils du visage, tamponne des nostols avec de la laine de coton et un canudo pour la respiration de la bouche (figure 25). Puis, l’alginate (Jeltrate Dustless®, Dentsply, Argentine) a été commencé à utiliser deux parties, avec la proportion d’eau / poudre étant 4:4. Après avoir été manipulé, il a été déposé en petites parties de la région pour être moulé à l’aide d’une spatule (figure 26), puis la rétention avec du coton sur l’alginate a été effectuée et le plâtre commun de type II (Asfer®, Brésil) a été ajouté, afin de conférer la rigidité (figure 27), empêchant la déformation pendant son enlèvement.
Figure 25 : Préparation au début du moulage du visage.
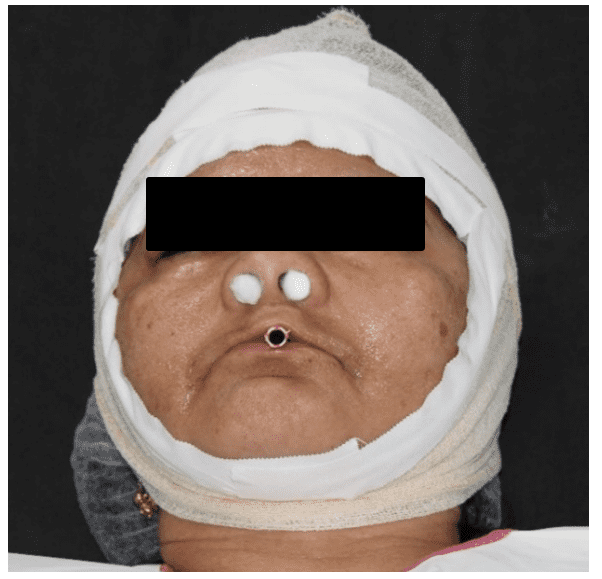
Figure 26 : Dépôt d’alginate sur le visage.

Figure 27 : Insertion de plâtre sur la rétention.
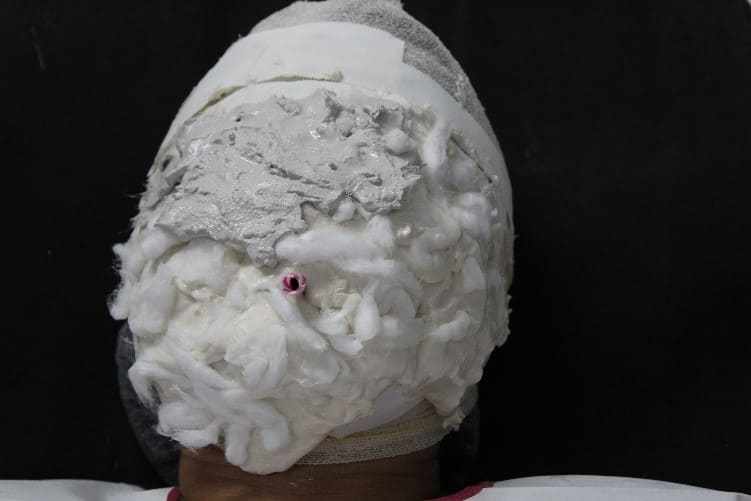
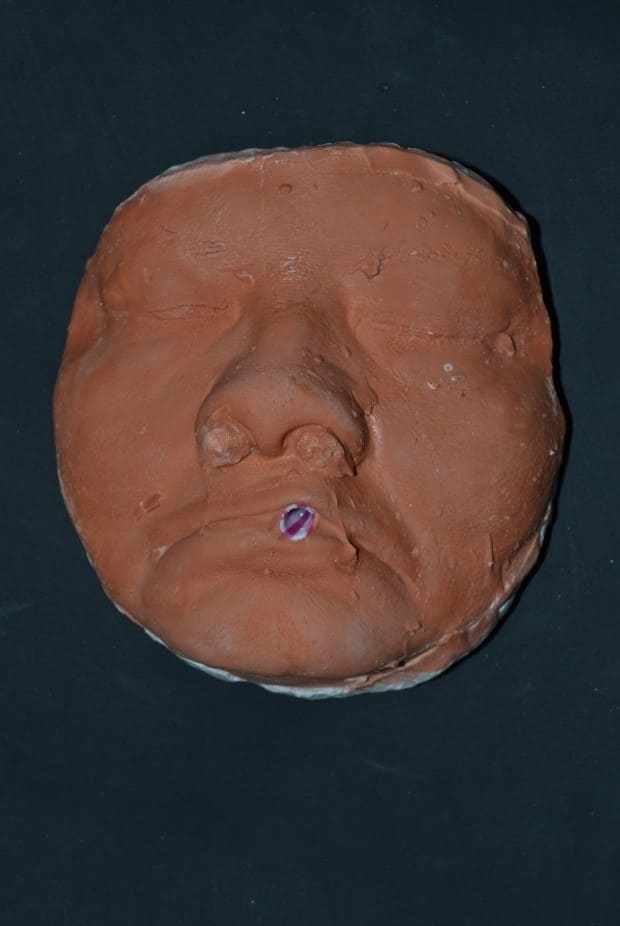
Le moule a été enlevé avec de légers mouvements, incitant le patient à déplacer les muscles de mime (figure 28). Immédiatement après le moulage, le moule a été rempli de plâtre de type IV (Durone®, Dentsply, Argentine) pour obtenir le modèle facial. À l’aide d’un vibromasseur, le plâtre a été déposé sur le moule pour empêcher la formation de bulles et lors de la prise de proie, le modèle a été enlevé, de sorte que les finitions ont été exécutées (figure 29). Les ablations chirurgicales suivantes, le plan de traitement de choix était la radiothérapie, étant exécutée pendant deux mois, où elle a déjà commencé et est sous le suivi médical.
Figure 28 : Moule enlevé.

Figure 29 : Modèle de la face finie.
3. Discussion
Les néoplasmes malins des glandes salivaires sont légèrement récurrents (DE SOUSA BARBOSA et al., 2005). Selon des études de Santos et al. (2003) qui a montré que de tels néoplasmes représentent environ 2% à 6,5% des tumeurs dans la région de la tête et du cou. En ce qui concerne ces néoformations, le carcinome mucoepidormoïde est le type le plus commun (GIOVANINI et al., 2007), représentant environ 5% de toutes les tumeurs de glande salivaire (SOUSA et al., 2016). Certains auteurs affirment qu’il y a une prédilection pour une plus grande incidence sur le sexe féminin, d’autre part, certaines études indiquent une répartition égalitaire du sexe (FRANÇA et al., 2008; SOUSA et al., 2016), se manifestant entre la 2e et la 8e décennie de vie avec une moyenne d’âge de 45 ans (REZENDE, 1997). En ce qui concerne les glandes salivaires plus petites, le palais est la région la plus touchée (GIOVANINI et al., 2007; HYAM et al., 2004). Dans le cas rapporté, même si le patient n’a présenté aucune prédisposition liée à ses habitudes de vie, elle a été affectée par le carcinome mucoepidermoid de degré intermédiaire dans la région de palais, et, au début après traitement et confirmé par des examens, a été considérée guérie. Cependant, quelques années plus tard il y avait répétition de la lésion, et selon des études, il est rapporté que le carcinome mucoepidermoid du degré intermédiaire et élevé ont le taux de répétition dans 42% dans la période de 10 ans (KROLLS et autres, 1972).
Il a été rapporté dans la littérature que les formes des traitements de carcinome mucoepidermoid dépendent du degré de différenciation, de présence ou non des métastases et de leur mise en scène (GIOVANINI et al., 2007 ; REZENDE, 1997). Par conséquent, selon Guzzo et al. (2010), la radiothérapie est considérée comme une thérapie auxiliaire dans ces cas et recommandée dans les situations de métastase, degré histologique élevé et marges chirurgicales compromises, et dans des circonstances inopérables, est la première ligne de traitement. Des circonstances défavorables telles que la xérostomie, la mucosite, la candidose et l’osteradionecrosis peuvent se produire. En revanche, des études menées par Ozawa et al. (2008) indiquent que les patients présentant le carcinome mucoepidormoïde, dans lequel ils ont subi la radiothérapie adjuvante, ont eu la survie plus mauvaise par rapport aux patients qui ont été opérés seulement. Une autre thérapie trouvée est la chimiothérapie, qui représente un traitement palliatif dans les cas de haut grade, mais aucune étude n’a été définie (ADELSTEIN et al., 2012).
Ainsi, le premier choix pour le traitement du carcinome mucoepidermoid est la résection chirurgicale avec des marges (BRANDWEIN et al., 2001). Dans les situations de faible et intermédiaire degré de malignité, le traitement chirurgical est indiqué (GIOVANINI et al., 2007). Toutefois, cette méthode de traitement peut entraîner des mutilations temporaires ou définitives (GUZZO et al., 2010). Dans le cas présent, nous avons opté pour la procédure chirurgicale, exécutant l’hemimaxiectomy comme première intervention, et, après répétition, maxilectomy total. Malgré les tentatives, la thérapie abordée a apporté des mutilations au patient, conduisant à des problèmes fonctionnels, esthétiques et de qualité de vie.
Parce que le traitement génère des mutilations, selon Costa et al. (2010) une alternative pour la reconstruction maxillaire est par la chirurgie, mais elle dépendra de l’étendue du défaut, et les greffes d’os et de caritillamid, les volets pédiclés, les volets libres microvascularisés, les implants intraoral, extraoral ou zygomatique peuvent être utilisés. Une autre méthode de réadaptation est par la prothèse obturateur, qui a été considérée comme l’étalon-or dans la reconstruction palatine, parce qu’en plus de fournir la réparation rapide de patient, elle permettra le suivi plus soigneux dans les épisodes de répétition (DEPPRICH et al., 2011). Il est recommandé pour les situations où la chirurgie pour fermer le défaut est contre-indiquée, les cas d’étendue de la mutilation, l’âge du patient et dans les situations de preuve pour la répétition de la lésion (SANTOS et al., 2003). Par conséquent, le traitement de choix pour le patient était conservateur par la prothèse d’obturateur, qui était une alternative favorable, parce qu’il était possible de suivre et de détecter la répétition de la lésion.
Pour la fabrication de l’obturateur palatin, la littérature a un système plus rapide et plus efficace appelé Computer Aided Design-Computer Aided Manufacturing (CAD-CAM) (KAWAHATA et al., 1997). Cependant, en raison de son coût élevé, il est devenu irréalisable pour le cas en question, étant la technique la plus pratique pour l’élaboration de la prothèse obturateur. Sa préparation est complexe, et toute procédure qui peut être utilisée pour minimiser la souffrance du patient doit être adoptée. Le patient a utilisé une prothèse avec des problèmes de rétention
Ainsi, parce que le patient fait déjà usage d’une prothèse d’obturation, il est possible de choisir d’effectuer la technique de clonage (DA CUNHA DINIZ et al., 2015), même si elle était sans rétention adéquate parce qu’il avait passé la durée de vie utile de 3 ans (ANTUNES et al., 2008), il a été correctement construit et restauré l’espace fonctionnel adéquat. Selon Gomes et Castro (2009), la technique consiste en la réalisation de la matrice de silicone, et l’inclusion dans le silencieux et pour la duplication des dents recommandent silicone fluide, car il permettra d’empêcher la formation de bulles et d’irrégularités. Dans ce cas, la technique a subi quelques modifications apportées par les auteurs pour assurer une plus grande agilité à la procédure. Le matériau de choix pour obtenir la réplique de la base était la résine acrylique duralay, parce qu’il présente peu de contraction de polymérisation. Quant à la région des dents, elle a été faite avec de la cire 7, où dans la phase suivante les dents copiées dans la cire ont été remplacées directement par les dents de stock. Les modifications ont montré un bon rapport coût-bénéfice, ne nécessitant pas le stade de laboratoire de l’acrylisation dans un four conventionnel ou un four à micro-ondes pour la préparation du clone.
Pour effectuer l’étape finale de la prothèse, un facteur très pertinent est l’acrylisation. Wu & Schaaf (1989) a montré que l’acrylisation des obturateurs creux diminue le poids de 33,06 à 6,55 %, selon la taille du défaut. La littérature indique que les prothèses plus légères fournissent la rétention et la stabilité favorables. Parmi ses avantages est à l’aide de la déglutition, l’amélioration de la rétention, la prévention du dépassement des aliments et des liquides par le défaut maxillaire. Facteurs qui étaient fondamentaux pour le choix de l’acrylisation de la prothèse en preuve.
Grâce à des examens histopathologiques des dernières chirurgies effectuées sur le patient, qui ont indiqué le compromis de marge, une chirurgie plus invasive a été prévue par ses médecins, qui peut compromettre les structures nobles du soutien facial. Ainsi, le moulage facial a été proposé, étant comme guide pour la réadaptation esthétique-fonctionnelle possible, après la procédure chirurgicale inavasive. Les matériaux décrits dans la littérature pour la préparation du moulage facial sont élastomères, hydrocolloïdes et plâtres (AQUINO et al., 2012). La technique choisie est assez habituelle, peu coûteuse et facile à exécuter, le matériau de choix pour le cas était irréversible hydrocolloside et plâtre. Alsiyabi et Minsley (2006) mentionnent que la technique conventionnelle utilisant l’hydrocolloide irréversible peut avoir comme conséquence l’inexactitude et la distorsion du moulage. Ensuite, les auteurs proposent l’utilisation de silicone, qui réduira les vêtements cliniques et le fait que le matériau présente la stabilité dimensionnelle, la résistance à la déformation et une forte résistance aux déchirures. D’autre part, le principal inconvénient est le coût élevé du matériau. Ainsi, le moulage facial effectué avec l’hydrocolloide irréversible s’est avéré efficace, sans distorsions et à faible coût.
4. CONCLUSION
La prothèse obturateur est une alternative efficace dans la réadaptation des patients subissant des résections chirurgicales, qui ont eu comme conséquence des mutilations. Ainsi, le choix de la technique de clonage avec quelques modifications, dans ce cas, en plus d’un meilleur coût-bénéfice, a réduit le nombre d’étapes cliniques et de laboratoire, résultant en le remplacement de l’ancienne prothèse plus rapidement et efficacement. En outre, le rôle de cette réhabilitation dans la réintégration de l’individu dans l’environnement biopsychosocial, la restauration de la fonction, l’esthétique et le confort, est d’une grande pertinence. Quant au moulage facial, parce qu’il s’agit d’une procédure non invasive, il peut être effectué avant la chirurgie des lésions néoplastiques de la région du visage, parce que le modèle résultant sera d’une grande aide dans la reconstruction prothétique future.
5. RÉFÉRENCES
ADELSTEIN, David J. et al. Biology and management of salivary gland cancers. In: Seminars in radiation oncology. WB Saunders, 2012. p. 245-253.
ALSIYABI, Abdullah S.; MINSLEY, Glenn E. Facial moulage fabrication using a two‐stage poly (vinyl siloxane) impression. Journal of Prosthodontics: Implant, Esthetic and Reconstructive Dentistry, v. 15, n. 3, p. 195-197, 2006.
AQUINO, Luana Maria Martins de et al. Técnicas de moldagem da máscara facial. Revista de Odontologia da UNESP, v. 41, n. 6, p. 438-441, 2012.
ANTUNES, Antonio Azoubel et al. Utilização de implantes ósseointegrados para retenção de próteses buco-maxilo-faciais: revisão da literatura. Rev cir traumatol buco-maxilo-fac, v. 8, n. 2, p. 9-14, 2008.
ARTOPOULOU, Ioli Ioanna et al. Effects of sociodemographic, treatment variables, and medical characteristics on quality of life of patients with maxillectomy restored with obturator prostheses. The Journal of prosthetic dentistry, v. 118, n. 6, p. 783-789. e4, 2017.
BADADARE, Mokshada M. et al. Comparison of obturator prosthesis fabricated using different techniques and its effect on the management of a hemipalatomaxillectomy patient. Case Reports, v. 2014, p. bcr2014204088, 2014.
BRANDWEIN, Margaret S. et al. Mucoepidermoid carcinoma: a clinicopathologic study of 80 patients with special reference to histological grading. The American journal of surgical pathology, v. 25, n. 7, p. 835-845, 2001.
CAMPANA, Igor Gusmão; GOIATO, Marcelo Coelho. Tumores de cabeça e pescoço: epidemiologia, fatores de risco, diagnóstico e tratamento. Revista Odontológica de Araçatuba, p. 20-31, 2013.
CASTRO, Osmar; GOMES, Tomaz. Execução da clonagem até a instalação da prótese. In: CASTRO, Osmar; GOMES, Tomaz. Técnica da clonagem terapêutica em prótese total. São Paulo: Santos, 2009. p. 41-8.
COSTA, Sérgio Moreira et al. Reconstrução da maxila. Rev Bras Cir Craniomaxilofac, v. 13, n. 3, p. 165-8, 2010
DA CUNHA DINIZ, Alexandre et al. Duplicação rápida de prótese total: passo-a-passo. Revista Ciência Plural, v. 1, n. 3, p. 85-92, 2015.
DEPPRICH, R. et al. Evaluation of the quality of life of patients with maxillofacial defects after prosthodontic therapy with obturator prostheses. International journal of oral and maxillofacial surgery, v. 40, n. 1, p. 71-79, 2011.
DE SOUSA BARBOSA, Renata Pereira et al. Neoplasias malignas de glândulas salivares–estudo retrospectivo. Revista Odonto Ciência, v. 20, n. 50, p. 361-366, 2005.
FRANÇA, Diurianne Caroline Campos et al. Carcinoma mucoepidermóide: relato de caso. Rev. Odontol. Araçatuba, p. 20-23, 2008.
GASTALDI, G. et al. Prosthetic management of patients with oro-maxillo-facial defects: a long-term follow-up retrospective study. Oral Implantology, v. 10, n. 3, p. 276, 2017.
GIOVANINI, Ellen Greves et al. Carcinoma mucoepidermóide de palato–descrição de um caso clínico. Revista da Faculdade de Odontologia-UPF, v. 12, n. 1, 2007.
GUZZO, Marco et al. Major and minor salivary gland tumors. Critical reviews in oncology/hematology, v. 74, n. 2, p. 134-148, 2010.
HYAM, D. M.; VENESS, M. J.; MORGAN, G. J. Minor salivary gland carcinoma involving the oral cavity or oropharynx. Australian dental journal, v. 49, n. 1, p. 16-19, 2004.
KAWAHATA, N. et al. Trial of duplication procedure for complete dentures by CAD/CAM. Journal of oral rehabilitation, v. 24, n. 7, p. 540-548, 1997.
KROLLS, Sigurds O.; TRODAHL, John N.; BOYERS, Col Robert C. Salivary gland lesions in children. A survey of 430 cases. Cancer, v. 30, n. 2, p. 459-469, 1972.
LIKHTEROV, Ilya et al. Locoregional recurrence following maxillectomy: implications for microvascular reconstruction. The Laryngoscope, v. 127, n. 11, p. 2534-2538, 2017.
OZAWA, Hiroyuki et al. Mucoepidermoid carcinoma of the head and neck: clinical analysis of 43 patients. Japanese journal of clinical oncology, v. 38, n. 6, p. 414-418, 2008.
RETTIG, Eleni M.; D’SOUZA, Gypsyamber. Epidemiology of head and neck cancer. Surgical Oncology Clinics, v. 24, n. 3, p. 379-396, 2015.
REZENDE, José Roberto Vidulich. Prótese nas grandes perdas da maxila. In: REZENDE, José Roberto Vidulich et al. Fundamentos da prótese buco-maxilo-facial. 1997.
SANTOS, Gilda da Cunha et al. Neoplasias de glândulas salivares: estudo de 119 casos. Jornal Brasileiro de Patologia e Medicina Laboratorial, v. 39, n. 4, p. 371-375, 2003.
SOUSA, Andréa Rodrigues de et al. Perfil clínico-epidemiológico de pacientes com câncer de cabeça e pescoço em hospital de referência. Rev. Soc. Bras. Clín. Méd, v. 14, n. 3, p. 129-132, 2016.
WU, Yn-low; SCHAAF, Norman G. Comparison of weight reduction in different designs of solid and hollow obturator prostheses. The Journal of prosthetic dentistry, v. 62, n. 2, p. 214-217, 1989
Pièces jointes
Annexe 1
Annexe 3
Annexe 4


[1] Diplômé en dentisterie, Université Nilton Lins.
[2] Docteur en santé publique. Spécialiste en prothèse dentaire. Professeur de prothèse totale et occlusion, cours de dentisterie, Université De Linton Lins.
[3] Spécialiste en chirurgie buccale maxillofaciale et traumatologie. Professeur de stage en chirurgie buccale I, cours de dentisterie, Université Nilton Lins.
[4] Doctorat en dentisterie – Orthophonie. Spécialiste en pathologie buccale. Professeur de pathologie buccale, Cours de dentisterie, Amazonas State University.
[5] Maîtrise en clinique dentaire. Spécialiste en prothèse dentaire. Professeur de prothèse totale, prothèse fixe, prothèse amovible et occlusion, cours de dentisterie, Amazonas State University.
Envoyé : Avril, 2020.
Approuvé : juillet 2020.






