ARTICLE ORIGINAL
SILVA, Agnaldo Plácido da [1], PLÁCIDO, Eloá Jessica Mendes dos Santos [2], SILVA, Gustavo Henrique Ramos da [3]
SILVA, Agnaldo Plácido da. PLÁCIDO, Eloá Jessica Mendes dos Santos. SILVA, Gustavo Henrique Ramos da. Fracture de la mandibule comminutive bilatérale par arme à feu: rapport de cas clinique. Revista Científica Multidisciplinar Núcleo do Conhecimento. An 05, Ed. 11, vol. 17, pp. 05-13. novembre 2020. ISSN: 2448-0959, Lien d’accès: https://www.nucleodoconhecimento.com.br/dentisterie/arme-a-feu, DOI: 10.32749/nucleodoconhecimento.com.br/dentisterie/arme-a-feu
RÉSUMÉ
La fracture mandibulaire a comme causes les plus courantes accidents de voiture, agressions physiques, chutes et accidents dans l’enlèvement des dents, entre autres. Cependant, les blessures faciales causées par les armes à feu sont toujours une cause de grand problème de santé, ce qui peut causer de grands dommages esthétiques et fonctionnels au patient, en plus de la perte de qualité de vie. Le choix thérapeutique pour le traitement dépendra de la gravité du cas et de la maîtrise de la technique choisie par le professionnel. Le but de cet article est de rapporter le traitement d’un patient présentant la rupture bilatérale du corps et la branche mandibule, résultant de l’agression par projectile d’arme à feu. Avoir comme traitement établi l’accès extraoral avec l’installation de plaques et de vis de 2,0 mm sur le côté droit et gauche, parce que c’est une bonne option de traitement pour les fractures comminuted causées par le projectile d’arme à feu, retournant à l’aspect esthétique, fonctionnel et psychologique du patient.
Mots-clés: Fixation des fractures, blessures par balle, fractures mandibulaires, chirurgie buccale.
INTRODUCTION
« La mandibule se présente comme le seul os mobile du squelette facial, articulé avec la tête à travers deux articulations; il a la forme de fer à cheval, dans lequel il y a une zone centrale résistante, étant plus faible à ses extrémités » (SIQUEIRA ; CARVALHO et al., 2012). La mandibule se présente comme l’un des os les plus souvent fracturés en raison de sa proéminence (BAIRRAL; DUARTE et al., 2011), occupant la deuxième place parmi toutes les fractures du squelette facial (SAKR; FARAG et ZEITOUN, 2006).
Les agents étiologiques des ruptures mandibulaires peuvent varier selon la région étudiée ; les causes les plus courantes sont : accidents de voiture, agression physique, accidents sportifs, armes à feu et fractures pathologiques (SCARIOT; OLIVEIRA et al., 2009).
Selon Côrtes (2010), les fractures mandibules sont parmi les lésions les plus fréquentes trouvées dans les centres de traitement des traumatismes. Ces derniers temps, l’une des principales causes de fracture de la mandibule a été l’agression physique par arme à feu (CÔRTES; MARQUES et GUEDES, 2010), ces lésions se sont présenté comme un problème de santé publique important en raison de leur morbidité et taux de mortalité (BERMEJO; COLÉTE et al., 2016).
Les blessures par balle au visage peuvent avoir des conséquences dévastatrices pour les patients, selon le calibre de l’arme utilisée et la distance entre le patient et le lieu de la fusillade, ce qui peut avoir des conséquences esthétiques et fonctionnelles dévastatrices (HOLLIER; GRANTCHAROVA et KATTASH, 2001).
La gestion des patients présentant des blessures par balle au visage reste tout à fait controversée en ce qui concerne le traitement (CLARK ; BIRELY et al., 1996); la littérature sur la thérapie pour les blessures par balle au visage est rare (MCLEAN; MOORE et YELLIN, 2005), certains professionnels conseillent d’effectuer une intervention chirurgicale à l’étape initiale (CLARK; BIRELY et al., 1996), cependant, certaines études font état d’une approche plus conservatrice, sans effectuer d’interventions chirurgicales dans les premiers instants (WEIDER; HUGHES et al., 1999).
Certaines innovations importantes ont permis un meilleur traitement des fractures mandibulaires, telles que l’utilisation de plaques de système de verrouillage, qui peuvent faciliter la gestion des fractures, qu’elles soient simples ou compliquées, cependant, cela n’élimine pas totalement les complications (MORAIS; CARVALHO et al., 2010).
CAS CLINIQUE
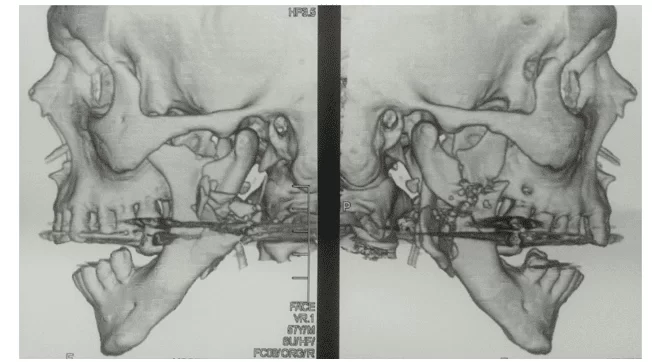
Un patient masculin de leucoderma de 67 ans a été admis à l’hôpital régional d’Agreste, situé dans la ville de Caruaru, victime de PAF-Polyneuropathie amyloïdotique familiale sur le visage, dans lequel il a été évalué par la chirurgie générale qui a choisi, comme conduite initiale, le patient a été tracheostomized afin de maintenir une voie aérienne pervious. Le lendemain, le patient a été transféré au service bucomaxillofacial traumatologie de l’hôpital de Santa Efigênia, dans la même ville. Pendant l’anamnésie, un orifice oral supplémentaire du projectile était entrant dans la région droite du visage au niveau de l’angle mandibulaire et du trou de sortie au niveau de l’angle mandibulaire gauche extraoral ; le patient a présenté l’ecchymosis dans la région jugal et la solution de continuité dans la région d’angle et le corps droit et gauche de la mandibule. La formation image a été exécutée (Tomographie calculée), confirmant les résultats cliniques de la rupture mandibule bilatérale, avec la comminution étendue des corps et des angles mandibulaires, bilatéralement a causé un déplacement entre les fragments et avec la perte du nivellement basilaire, générant ainsi un défaut dans la continuité de la mandibule. (Figure 1).
Figure 1 – Tomographie calculée désignant la comminution étendue des corps et des angles mandibulaires.
Le patient est resté hospitalisé, utilisant des médicaments antibiotiques, l’al-inflammatoire stéroïde, analgésique et anti-inflammatoire non stéroïdiens parentéral (intraveineux), en plus du régime liquide et du maintien de la trachéostomie.
La chirurgie a été exécutée après 14 jours avec l’intubation nasale et le bloc maxillaire mandibulaire, nous avons opté pour l’accès extraoral, couvrant la région submandibulaire bilatéralement avec la dilution des avions, exposition des secteurs de la mandibule fracturée ; la réduction et la fixation chirurgicale de la mandibule et des fragments ont été exécutés avec des miniplaques droites de titane de 2,0 mm, les plaques ont été modélisées pour fixer les fragments d’os comminuted, fournissant la stabilité de la mandibule et sauvant le cadre mandibulaire. (Figure 2 et 3)
Figure 2 – Accès submandibulaire à angle droit et fixation de plaques de 2,0 mm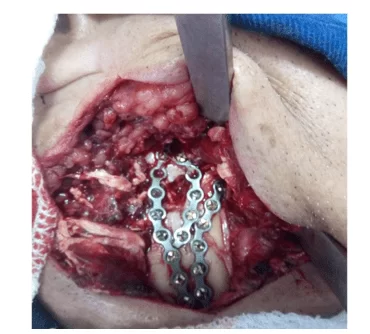 Figure 3 – Accès submandibulaire à angle gauche et fixation de plaques de 2,0 mm
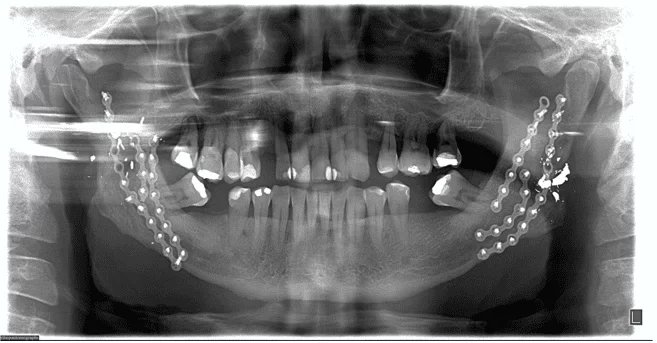
Figure 3 – Accès submandibulaire à angle gauche et fixation de plaques de 2,0 mm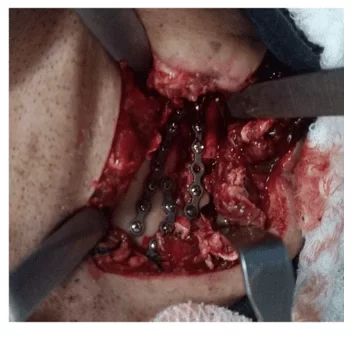 Après le quatrième jour postopératoire et l’hospitalisation, le patient a été déchargé de l’hôpital parce qu’il était dans un état général, asymptomatique ; il n’y avait aucun déficit des structures nerveuses, présentant les mouvements mandibulaires préservés, a seulement manifesté une petite difficulté pour ouvrir la bouche, indiquant une occlusion satisfaisante. Lors de l’examen radiographique postopératoire, la continuité des segments osseux a été observée, sans autres altérations (figure 3). La physiothérapie a été demandée pour récupérer, dès que possible, l’éventail des mouvements, stimulant et contribuant au retour de la sensibilité affectée pendant la chirurgie.
Après le quatrième jour postopératoire et l’hospitalisation, le patient a été déchargé de l’hôpital parce qu’il était dans un état général, asymptomatique ; il n’y avait aucun déficit des structures nerveuses, présentant les mouvements mandibulaires préservés, a seulement manifesté une petite difficulté pour ouvrir la bouche, indiquant une occlusion satisfaisante. Lors de l’examen radiographique postopératoire, la continuité des segments osseux a été observée, sans autres altérations (figure 3). La physiothérapie a été demandée pour récupérer, dès que possible, l’éventail des mouvements, stimulant et contribuant au retour de la sensibilité affectée pendant la chirurgie.
Figure 3 – Examens radiographiques (panoramiques) désignant la reconstruction de la mandibule avec le système de fixation interne.
DISCUSSION
Il est d’une grande importance que les professionnels qui s’occupent des victimes de la PAF prennent en compte le protocole ATLS. Souvent, les lésions apparemment anodines peuvent présenter des surprises désagréables pour le professionnel, il est de la responsabilité du chirurgien de savoir que la présence d’une équipe qualifiée et bien formée, peut indiquer ou contre-indiquer la chirurgie définitive au premier moment (RODRIGUES; ALMEIDA et al., 2020) (MORAIS; CARVALHO et al., 2010) (DANTAS; SILVA et al., 2018).
La plupart du temps, les blessures causées par la PAF sont dues à des activités criminelles (MORAIS; CARVALHO et al., 2010) (RODRIGUES; ALMEIDA et al., 2020), ces blessures graves peuvent inclure des ecchymoses, une hémorragie abondante, une contamination et une pression intracrânienne accrue (GIESE; KOOPS et al., 2002) . Lorsque ces projections atteignent les os du visage, les fractures du modèle cominuído dans la mandibule et la blessure transfixe dans le maxillaire prédominent (MORAIS; CARVALHO et al., 2010).
L’approche tardive ou immédiate des fractures présente de nombreuses controverses dans la littérature, mais c’est au chirurgien bucomaxillofacial, avec une équipe d’assistants, d’examiner le potentiel d’infection à qui de telles lésions sont associées, en ce qui concerne la décision de maintenir le projectile, il faut tenir compte de son emplacement dans les espaces anatomiques affectés (RODRIGUES; ALMEIDA et al., 2020). Chaque situation doit être soigneusement évaluée et la décision du moment idéal pour le traitement doit être choisie en fonction de chaque situation, visant à la restauration complète des fonctions du patient dès que possible (KROON; VAN BEEK et VAN DAMME, 2007).
Une autre perspective liée aux cas de blessures par balle au visage, dans la plupart des situations, est l’entretien ou non du projectile (RODRIGUES; ALMEIDA et al., 2020). Il est essentiel que la prise de décision, par approche chirurgicale ou conservatrice, par rapport aux objets logés puisse prendre en compte les critères cliniques, chirurgicaux et anatomiques, afin d’apporter une meilleure qualité de vie et une morbidité plus faible au patient (SUASSUNA; SILVA JÚNIOR et al., 2017). Ces critères doivent être considérés avec une parcimonie significative, parce que l’emplacement du projectile est proche de structures nobles, telles que les veines, les artères et les nerfs, en outre que l’emplacement où se trouve le projectile peut entraver ou entraver son enlèvement (RODRIGUES; ALMEIDA et al., 2020).
Le chirurgien doit comprendre que toutes les blessures par balle ne nécessitent pas de traitement chirurgical. Les blessures dans lesquelles le projectile a transfixé les structures sans causer de fracture ou de lésion vasculaire ne nécessitent pas d’intervention chirurgicale, le protocole est le nettoyage des bords de la plaie (DEMETRIADES; CHAHWAN et al., 1998). Cependant, dans les blessures de PAF avec des ruptures dans la mandibule, l’utilisation des plaques de reconstruction prédomine comme traitement parce qu’elle a des avantages par rapport à d’autres systèmes de stabilisation (ROCTON ; CHAINE et al., 2007). L’utilisation de systèmes de fixation interne élimine ou réduit le besoin de bloc intermaxillaire, ce système de fixation présente comme avantages la possibilité pour le patient de parler, mâcher, améliorer l’état nutritionnel. Cependant, le manque de compétence professionnelle dans la technique est un événement fréquent dans l’application de dispositifs internes pour la fixation des fractures comtinutives mandibulaires, cette cause de manque de capacité peut causer des dommages aux racines des dents, fracture de la vis pendant l’insertion, absence de structures osseuses stables pour la fixation du matériel d’ostéosynthèse et la séquestration osseuse au site de perforation (RODRIGUES; ALMEIDA et al., 2020) (IMAZAWA; KOMURO et al., 2006).
Compte tenu de tous les facteurs mentionnés, le cas décrit a été mené de la meilleure façon possible. Le système de plaque de 2.0 millimètres a été employé pour réduire et fixer adéquatement les fragments multiples d’os, permettant à la charge masticatoire d’être soutenue, montrant que la conduction du cas a présenté des résultats satisfaisants, la fonction de rétablissant et le contour esthétique, avec l’exposition minimale des complications au patient.
CONCLUSION
Le traumatisme facial impliquant des armes à feu représente un défi pour le chirurgien bucomaxillofacial, puisque le niveau destructeur causé par un tel traumatisme est important, conduisant toujours à des questions concernant la meilleure méthodologie pour le traitement, parce qu’il implique des structures anatomiques de grande importance. Le cas mentionné a prouvé que l’utilisation de la fixation interne rigide par la réduction ouverte a amélioré le bien-être du patient dans la période postopératoire, considérant que cette technique chirurgicale permet un retour rapide à la fonction physiologique normale, parce qu’elle est plus prévisible optimise le résultat de traitement et réduit des complications, permettant la réintégration du patient à la société dans un court laps de temps , réduire l’impact socio-économique.
BIBLIOGRAPHIE
BAIRRAL, J. V. et al. Otite Média e Anquilose na Região Temporomandibular Causada por Fratura de Arma de Fogo. Relato de Caso. Rev. Cir. Traumatol. Buco-Maxilo-Fac., Camaragibe, v. 11, n. 2, p. 27-32, abr./jun. 2011.
BERMEJO, P. R. et al. Tratamento cirúrgico de fratura mandibular decorrente de projétil de arma de fogo: relato de caso. Arch Health Invest, v. 5, n. 6, p. 330-335, 2016.
CLARK, N. et al. High-energy Ballistic and Avulsive Facial Injuries: Classification, Patterns, and an Algorithm for Primary Reconstruction. Plast Reconstr Surg, v. 98, n. 4, p. 583-601, Sep. 1996.
CÔRTES, M. G. W.; MARQUES, A. C.; GUEDES, L. J. Fratura cominutiva grave de mandíbula por arma de fogo: relato de caso. Rev Méd Minas Gerais, v. 20, p. 415-418, 2010.
DANTAS, A. C. G. C. et al. Fratura cominutiva de mandíbula por fogos de artifício. Relato de caso. Rev. Cir. Traumatol. Buco-Maxilo-Fac., Camaragibe, v. 18, n. 3, p. 17-21, jul./set. 2018.
DEMETRIADES, D. et al. Initial Evaluation and Management of Gunshot Wounds to the Face. J Trauma, v. 45, n. 1, p. 38-41, Jul. 1998.
GIESE, A. et al. Head Injury by Gunshots From Blank Cartridges. Surg Neurol, v. 67, n. 4, p. 268-277, Apr. 2002.
HOLLIER, L.; GRANTCHAROVA, E. P.; KATTASH, M. Facial Gunshot Wounds: A 4-year Experience. J Oral Maxillofac Surg, v. 59, n. 3, p. 277-82, Mar. 2001.
IMAZAWA, T. et al. Mandibular Fractures Treated With Maxillomandibular Fixation Screws (MMFS Method). J Craniofac Surg, v. 17, n. 3, p. 544-549, May. 2006.
KROON, F. H. M.; VAN BEEK, G. J.; VAN DAMME, P. A. Cranio-maxillofacial Traumatology. Ned Tijdschr Tandheelkd, v. 114, n. 1, p. 23-33., jan. 2007.
MCLEAN , J. N.; MOORE, C. E.; YELLIN, S. A. Gunshot Wounds to the Face-Acute Management. Facial Plast Surg, v. 21, n. 3, p. 191-198, Aug. 2005.
MORAIS, H. H. A. D. et al. Tratamento imediato de fratura de mandíbula por projétil de arma de fogo. RGO – Rev Gaúcha Odontol., Porto Alegre, v. 58, n. 3, p. 399-403, jul./set. 2010.
ROCTON, S. et al. Mandibular Fractures: Epidemiology, Therapeutic Management, and Complications in a Series of 563 Cases. Rev Stomatol Chir Maxillofac, v. 108, n. 1, p. 3-10, Feb. 2007.
RODRIGUES, C. M. D. C. et al. Tratamento conservador de ferimento por arma de fogo em face, associado remoção cirúrgica tardia de projetil sob anestesia local – relato de caso. Brazilian Journal of health Review, Curitiba, v. 3, n. 2, p. 3044-3053, mar./apr 2020.
SAKR, ; FARAG, I. A.; ZEITOUN, I. M. Review of 509 Mandibular Fractures Treated at the University Hospital, Alexandria, Egypt. Br J Oral Maxillofac Surg, v. 44, n. 2, p. 107-111, Apr. 2006.
SCARIOT, R. et al. Maxillofacial Injuries in a Group of Brazilian Subjects Under 18 Years of Age. J Appl Oral Sci., v. 17, n. 3, p. 195-195, 2009.
SIQUEIRA, P. et al. Fratura mandibular após injúria por projétil de arma de fogo: relato de caso clínico. Revista de Odontologia da UNESP, v. 41, n. 2, p. 133-138, Mar-Apr. 2012.
SUASSUNA, T. M. et al. Retenção de Projéteis de arma de fogo na face – relato de casos. Rev. Cir. Traumatol. Buco-Maxilo-Fac., Camaragibe , v. 17, n. 1, p. 46-50, jan./mar. 2017.
WEIDER, L. et al. Early Versus Delayed Repair of Facial Fractures in the Multiply Injured Patient. Am Surg, v. 65, n. 8, p. 790-793, Aug. 1999.
[1] Doctorant en sciences biomédicales à l’IUNIR – Institut universitaire italien de Rosario. Spécialiste en chirurgie et traumatologie bucomaxillofacial par Ciodonto – Clinique de dentisterie intégrée. Diplômé en dentisterie de l’ASCES – Caruaruense Association of Higher Education. Diplômé en biologiste de l’UPE – Université de Pernambuco.
[2] Diplômé du cours de physiothérapie du Collège UNISSAU.
[3] Diplômé en dentisterie d’Asces Unita. Assister à la spécialisation en orthodontie – Cruzeiro do Sul College.
Envoyé : juillet 2020.
Approuvé : novembre 2020.