ARTIGO ORIGINAL
JÚNIOR, Wilson Pereira da Costa [1], SILVA, Tammyse Araújo da [2]
JÚNIOR, Wilson Pereira da Costa. SILVA, Tammyse Araújo da. Diabetes Mellitus: Principais características e perspectivas para a aviação civil. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 05, Ed. 08, Vol. 05, pp. 146-164. Agosto de 2020. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/ciencias-aeronauticas/aviacao-civil, DOI: 10.32749/nucleodoconhecimento.com.br/ciencias-aeronauticas/aviacao-civil
RESUMO
O presente artigo possui como escopo discorrer sobre o diabetes mellitus, doença relevante e de alcance global que em muitos casos utiliza a insulina como tratamento, ou como uma espécie de compensação, tendo em vista que alguns organismos não conseguem produzir essa substância. Quando essa doença acomete um piloto de avião ou um candidato a essa profissão, há restrições quanto à emissão de capacitação, devido à dependência da insulina, e esse fato reflete diretamente na realidade do aeronauta. O diagnóstico de diabetes em pilotos levou à discussão sobre os limites para exercer a profissão quando se faz uso rotineiro de insulínicos. Portanto, por meio de uma metodologia qualitativa documental e bibliográfica, objetivou-se com a pesquisa, verificar o cenário atual quanto às decisões sobre os protocolos nacionais e internacionais adotados referentes à doença. Paralelamente, observou-se seus reflexos na atividade profissional do aviador. Desse modo, constatou-se que a insulina, a hipoglicemia, a glicose e as demais condições biológicas referentes ao diabetes, são aspectos importantes e influenciadores na saúde dos indivíduos que são portadores da referida doença. Por isso no Brasil, pessoas que carecem de insulina são consideradas inaptas para serem pilotos de avião, embora aos diabéticos que não façam uso desse tratamento, há a possibilidade de terem seus certificados. Também se verificou que nos Estados Unidos, na vanguarda do que pode ser o futuro mundial sobre o tema, pilotos que utilizam a insulina, são considerados aptos, desde que sigam um rigoroso protocolo de cuidados e prevenções. A partir da pesquisa realizada por estudiosos da Europa, descobriu-se que o uso de análogos de insulina pode controlar a hipoglicemia e que pilotos diabéticos autoimunes, exercerão sua função se monitorarem e seguirem as diretrizes rigorosamente. Conclui-se, que, com o estudo de que brasileiros portadores do diabetes tipo 1, não podem exercer a profissão de piloto de avião e que nos dias atuais, não há horizonte para mudanças, visto que o Regulamento Brasileiro da Aviação Civil (RBAC) 67, que trata desta questão, foi atualizado e emendado em 2020. Por outro lado, as discussões não cessam, e em cenários internacionais as perspectivas são mais promissoras.
Palavras-Chave: Diabetes Mellitus, perspectivas para a aviação, segurança de voo, fator humano na aviação, pilotos de avião com diabetes mellitus.
INTRODUÇÃO
O diabetes mellitus é uma doença que atinge uma significativa parte da população mundial e brasileira. Essa moléstia está relacionada ao metabolismo da glicose, causada a partir da ausência da insulina no organismo, ou simplesmente pela má absorção deste hormônio no corpo humano. O diabetes se desdobra em três tipos, quais sejam, o 1, 2 e o gestacional. Os sintomas da doença são vários e cada organismo reage de forma diferente. Seus reflexos são graves à saúde física, ao ponto de afetar até a vida social do indivíduo. Deste modo, é essencial o diagnóstico precoce com vistas à uma rotina habitual de cuidados.
Trata-se de uma doença que atinge vários segmentos sociais. Em alguns casos, é possível que a dependência de insulina, reduza a participação no mundo laboral e que isso se estenda à atividade de piloto de avião. Aparentemente, há indícios que o aeronauta, quando acometido de diabetes que carecem de insulina seja considerado inapto ao exercício profissional.
Considerando o exposto, e objetivando analisar as discussões que estão em evidência sobre o tema, o intuito dessa pesquisa, é examinar, no cenário nacional e internacional, as questões mais atuais a respeito do piloto diabético, além do provável comprometimento de sua carreira, e em paralelo, identificar se existe possibilidade de reverter a aparente condição de inaptidão.
O estudo se justifica em razão de que em alguns casos, o uso permanente de insulina pode possibilitar ao portador uma melhor qualidade de vida, de forma que não limite as suas atividades profissionais, mesmo que o piloto ainda dependa de monitoramento constante.
Para a realização dessa pesquisa, optou-se por utilizar uma metodologia de natureza básica, com objetivos descritivos, realizando uma abordagem qualitativa de procedimentos bibliográfico e documental. Assim, a estrutura do estudo segue coerente ao método adotado, onde dividiu-o em duas seções. A primeira demonstrará as principais caraterísticas do diabetes mellitus e apresentará um panorama sobre a doença, sobre o seu tratamento, além de descrever algumas recomendações. Em seguida, buscará examinar o diabetes na ótica da aviação civil.
Espera-se, com este estudo, encontrar indícios que possibilitem ao piloto, o exercício da sua profissão, ainda que este seja portador de diabetes e careça de insulina, permitindo ao aviador exercer sua profissão, sem colocar em risco a segurança do voo.
1. CONCEITO E TIPOS DE DIABETES MELLITUS
A World Health Organization – WHO[3] (2019) define o termo diabetes como um grupo de distúrbios metabólicos caracterizados e identificados pela presença de hiperglicemia. Esta doença está associada a disfunções e à insuficiência de vários órgãos, quais sejam, o cérebro, o coração, os vasos sanguíneos, os olhos, os rins, dentre demais órgãos. Ao final, resulta na destruição das células beta do pâncreas, e são estas células as responsáveis pela produção da insulina, hormônio este totalmente influente na vida de um indivíduo portador desta doença.
Compreende-se, que, o diabetes, ao longo dos anos, passou a fazer parte da realidade de muitos indivíduos de variados países, mesmo após a realização de vários estudos científicos que visam uma melhor abrangência dos tipos da doença. Deste modo, observa-se, que a precaução e os cuidados antecipados são de fato uma forma de várias pessoas manterem a atenção básica no que se refere o diabetes mellitus e a sua prevenção.
Cabe ressaltar que a Sociedade Portuguesa de Diabetologia – SPD (2020) considera que o diabetes mellitus tem se tornado foco de muitas pesquisas internacionais em relação ao seu diagnóstico e classificação. Portanto, o foco desta pesquisa é a doença mellitus, definida pelo SPD como uma desordem metabólica de etiologia múltipla, caracterizada por uma hiperglicemia crônica com distúrbios no metabolismo, resultante de deficiências na secreção ou ação da insulina que a longo prazo leva à disfunção e falência de vários órgãos e, na ausência de tratamento adequado também leva à morte.
Ademais, a WHO (2019) entende se tratar de uma doença que atinge amplamente a população mundial, que aumenta a cada ano, e que seus efeitos vão além do indivíduo, afetando família e sociedades. A International Diabetes Federation – IDF[4] (2019) apresenta o número estimado de adultos com diabetes em 2019, conforme se verifica na Figura 1:
Figura 1 – Número total estimado de adultos entre 20 e 79 anos com diabetes em 2019:
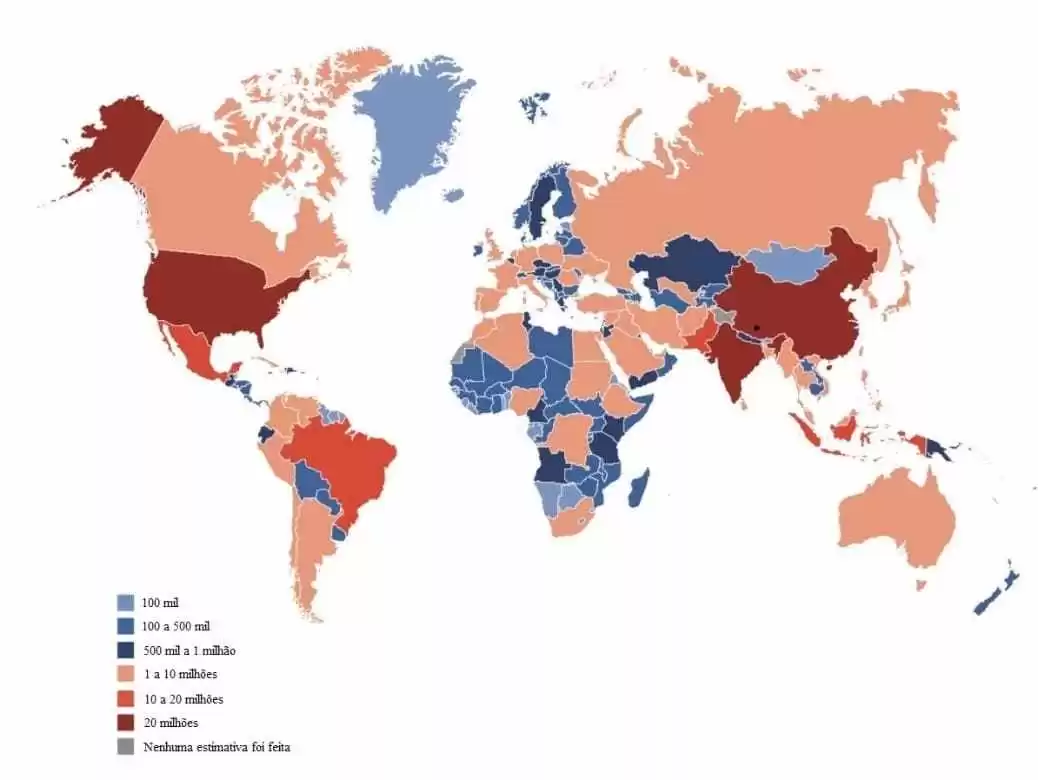
A International Diabetes Federation (2019), conforme demonstra a Figura 1, estima que 463 milhões de adultos com idades entre 20 e 79 anos em todo o mundo (cerca de 9,3% de todos os adultos nessa faixa etária) tem diabetes. Além disso, projeta o número total estimado de adultos de 20 a 79 anos e 79,4% que vivem em países de baixa e média renda.
Com base nessas estimativas de 2019, a IDF projeta também que, independentemente do tipo, até 2030 serão 578,4 milhões de pessoas vivendo com diabetes e que até 2045, esse número aumenta para 700,2 milhões. Quadro 1 mostra essa estimativa:
Quadro 1 – Número total estimado de pessoas (20 a 79 anos) com diabetes em 2019, 2030 e 2045
| 2019 | 2030 | 2045 | |
| População total do mundo | 7,7 bilhões | 8,6 bilhões | 9,5 bilhões |
| População adulta (20-79 anos) | 5,0 bilhões | 5,7 bilhões | 6,4 bilhões |
| Diabéticos (20-79 anos) | |||
| Prevalência Global | 9,30% | 10,20% | 10,90% |
| Número de pessoas com diabetes | 463,0 milhões | 578,4 milhões | 700,2 milhões |
| Número de mortes por diabetes | 4,2 milhões | ||
| Total de gastos em Saúde para diabetes | 760,3 bilhões de dólares | 824,7 bilhões de dólares | 845,0 bilhões de dólares |
| Hiperglicemia na gravidez | |||
| Proporção de nascidos vivos afetados | 15,80% | 14,00% | 13,30% |
| Número de nascidos vivos afetados | 20,4 milhões | 18,3 milhões | 18,0 milhões |
| Tolerância a glicose diminuída (20-79 anos) | |||
| Prevalência Global | 7,50% | 8,00% | 8,6 milhões |
| Número de pessoas com deficiência de tolerância a glicose | 373,9 milhões | 453,8 milhões | 548,4 milhões |
| Diabetes tipo 1 (0 a 19 anos) | |||
| Número de crianças e adolescentes com diabetes tipo 1 | 1.110.100 | ||
| Número de casos recentemente diagnosticados a cada ano | 128.900 |
Fonte: Adaptado de IDF (2019).
De acordo com a American Diabetes Association[5] – ADA (2019) é importante classificar o tipo de diabetes para que se possa determinar o tratamento adequado, ainda que alguns indivíduos não possam ser claramente classificados quanto ao tipo de diabetes no momento do diagnóstico.
Os autores Balda e Pacheco-Silva (1999) informam que as principais categorias de diabetes, são do tipo 1, tipo 2 e gestacional. O tipo 1 é a principal causa de diabetes na infância e carece de tratamento ininterrupto de insulina, o tipo 2 é responsável pela grande maioria de diabetes em todo mundo (cerca de 90%), enquanto a gestacional, aumenta o risco de complicações durante a gravidez e no nascimento, tanto para a mãe, quanto para o bebê.
A Sociedade Brasileira de Diabetes – SBD (2019) considera que o diabetes tipo 1, também conhecido como diabetes insulinodependente, diabetes infanto-juvenil e diabetes imunomediado, se desenvolve em crianças, adolescentes ou em jovens adultos, podendo também aparecer em adultos e em idosos, e podendo ser hereditária.
Para a International Diabetes Federation (2019) o tipo 1 é o mais agressivo, pois a pessoa produz anticorpos que agem contra as células produtoras de insulina do pâncreas (células β), resultando em pouca, ou em nenhuma produção de insulina, carecendo, portanto, de injeções diárias para manter um nível de glicose na faixa apropriada.
Neste sentido, a pesquisa dos autores Balda e Pacheco-Silva (1999) demonstrou uma incapacidade súbita do pâncreas em produzir insulina por causa da destruição completa das células. Essa destruição é causada pelo próprio sistema imunitário da pessoa com diabetes, que normalmente protege o organismo de infeções e outras agressões externas e, às vezes, destrói partes do próprio organismo. Por isso o diabetes tipo 1 é uma doença dita como autoimune.
Segundo o Ministério da Saúde (2019), os portadores de diabetes tipo 1 necessitam de injeções diárias de insulina como tratamento para prevenir a cetoacidose, o estado de coma, os eventos micro e macrovasculares e até mesmo o óbito.
Para Balda e Pacheco-Silva (1999), as pessoas com diabetes tipo 1 geralmente são mais magras, pois o corpo compensa a falta de combustível quebrando as reservas de gordura. Indivíduos com o peso normal são bastante instáveis, sendo difícil o controle metabólico da doença, podendo assim ocorrer quadros de cetoacidose diabética. A cetoacidose diabética ocorre nas pessoas com diabetes tipo 1, mas pode ocorrer também em pessoas com tipo 2.
Neste sentido, Soares (2014) explica que a cetoacidose diabética é uma emergência médica, e ocorre quando os níveis de açúcar no sangue encontram-se elevados, bem como o aumento da quantidade de cetonas no sangue. As cetonas são substâncias ácidas que desequilibram o pH do sangue e causam um desequilíbrio na composição sanguínea que pode levar ao coma e até a morte, se não for tratado.
Para evitar casos extremos, é necessário que seja realizado um diagnóstico, e que este seja mais uniforme, especialmente em diabetes mellitus, conforme esclarece a SPD (2020), mas para isso, é preciso compreender os sintomas.
A International Diabetes Federation (2019) descreve que os sintomas mais comuns incluem o excesso de sede (polidipsia), a micção frequente (poliúria), visão embaçada, perda de peso, fadiga e falta de energia, entretanto, alguns destes fatores podem não ser sintomáticos, o que leva ao diagnóstico tardio.
O tratamento de pessoa com diabetes mellitus possui cinco componentes: educação em diabetes, insulinoterapia, automonitorização glicêmica, orientação nutricional e prática monitorada de exercício físico (AMERICAN DIABETES ASSOCIATION, 2019; MINISTÉRIO DA SAÚDE, 2019).
O outro tipo de diabetes, o 2, responsável por cerca de 90% a 95% dos casos de diabetes, é considerado um problema de saúde global. O problema evolui com o consumo de alimentos processados, bebidas açucaradas, obesidade e atividades físicas reduzidas. É comum em adultos, mas tem apresentado um número crescente entre crianças e adolescentes, sendo que a maioria das pessoas com diabetes tipo 2, está acima do peso, ou até mesmo com obesidade, o que causa o agravamento a resistência à insulina, segundo a WHO (2019).
Segundo o autor Dib (2006), grande parte das pessoas com diabetes tipo 2 são resistentes a insulina. Essa resistência se dá pela diminuição da ação da insulina nos músculos e no tecido adiposo. Com o tempo e com o aumento dessa resistência, a doença pode evoluir e o paciente apresentar dificuldade na secreção da insulina em razão da exaustão da capacidade secretora das células.
A Sociedade Brasileira de Endocrinologia e Metabologia – SBEM (2007), explica que esse tipo é chamado de diabetes não insulinodependente ou diabetes do adulto que surge da deficiência relativa de insulina e obesidade.
O The Global Diabetes Community[6] (2019) complementa que nestes casos, o pâncreas secreta insulina normalmente, mas ocorre sobras de insulina e glicose no sangue e células com pouca glicose. Assim, o pâncreas libera muita insulina levando as células a se deteriorarem, e as células destruídas não têm produção de insulina, e, consequentemente o indivíduo passa a ter a necessidade de tomar insulina e medicamentos para aumentar a sensibilidade a este hormônio.
Os estudos dos autores Reis e Velho (2002) advertem que o diabetes mellitus tipo 2 (DM2) resulta de defeitos na secreção e na ação da insulina, sendo que a patogênese de ambos os mecanismos está relacionada a fatores genéticos e ambientais. Sua incidência vem aumentando em várias populações e, assim, tornando-se uma das doenças mais prevalentes no mundo. Fato é que o diabetes está associado ao aumento da mortalidade e ao alto risco de desenvolvimento de complicações, micro e macro vasculares, como também de neuropatias, podendo resultar em cegueira, insuficiência renal e até mesmo em amputações de membros.
O diabetes tipo 2 é causada pela redução da sensibilidade dos tecidos alvo ao efeito da insulina. Para poder superar essa resistência e evitar o acúmulo de glicose no sangue, deve haver um aumento na quantidade de insulina secretada. Embora não se saiba o que causa esse tipo de diabetes, considera-se que o fator hereditário tem uma importância bem maior do que no tipo 1. Existindo também uma conexão entre a obesidade e DM2, ainda que a obesidade não necessariamente leve à diabetes (RUIZ; PRADO, 2018).
Conforme SBD (2019), qualquer pessoa pode ter diabetes tipo 2, porém, existem casos em que o risco pode ser maior, como em pessoas que fazem o consumo de álcool exagerado, possuem hipertensão, triglicerídeos elevados, sedentarismo, baixos níveis de colesterol HDL, diabetes gestacional anterior, pré-diabetes, obesidade e sobrepeso, que tenha idade acima de 45 anos, incluindo o fator que é mais comum, o histórico familiar de diabetes tipo 2. O Quadro 2, lista os principais fatores de risco.
Quadro 2 – Fatores de risco para desenvolver diabetes
| N. | Fatores de riscos |
| 1 | Pressão alta |
| 2 | Diagnóstico de pré-diabetes |
| 3 | Colesterol alto ou alteração na taxa de triglicérides no sangue |
| 4 | Sobrepeso, principalmente se a gordura estiver concentrada |
| 5 | Parentes próximos com diabetes |
| 6 | Uso de medicamentos de classe dos glicocorticoides |
| 7 | Apneia do sono |
| 8 | Esquizofrenia, depressão, transtorno bipolar |
| 9 | Síndrome de ovários policísticos |
| 10 | Diabetes gestacional |
| 11 | Mulher que deu à luz a criança com mais de 4 kg |
| 12 | Doenças renais ou crônicas |
Fonte: Adaptado do Ministério da Saúde (2019).
Conforme adverte o Ministério da Saúde (2019) as pessoas com diabetes tipo 2, assim como as portadoras do tipo 1, são assintomáticas no início, podendo ter a doença por anos sem perceber. Os primeiros sintomas do diabetes tipo 2 são infecções frequentes, como as de pele e a urinária, também pode o paciente apresentar sede constante, fome fora do normal, vontade de urinar por diversas vezes ao dia, formigamento nos pés e mãos, problemas na visão como dificuldade de enxergar, visão embaçada, ou aumento exagerado do grau, e por fim, feridas que demoram a cicatrizar.
Conforme evidenciado anteriormente, um detalhe importante referente ao diabetes é o que diz respeito cicatrização, a dificuldade de regeneração de um machucado ocorre devido a problemas cardiovasculares, que causam um bloqueio da circulação do sangue nas veias, e pelo excesso de glicose na corrente sanguínea, o que prejudica diretamente o sistema imunológico. Desta forma, casos como amputação em pessoas com diabetes são extremamente comuns.
O Ministério da Saúde (2019) ressalta a importância de realizar atividades físicas com o fim de manter um bom fluxo sanguíneo, para melhorar o processo de cicatrização, e que isto pode ser feito através de medidas que baixem os níveis de colesterol e de pressão alta.
Além dos dois tipos de diabetes mencionados anteriormente, há também o diabetes gestacional. Os riscos proporcionados por esse tipo de diabetes são inúmeros, o que coloca a vida da gestante e do feto em risco.
O terceiro tipo de diabetes, a gestacional, conforme explica a SBEM (2007) ocorre quando é diagnostica a alta taxa de glicose no sangue (hiperglicemia) na gravidez, podendo ocorrer complicações durante a gestação e até mesmo depois do parto, tanto para a mulher quanto para o bebê.
A autora Zajdenverg (2019) compreende, que, em função da alteração hormonal que toda gestante sofre durante a gravidez, o corpo produz uma quantidade maior de insulina para transportar a glicose dos alimentos ingeridos para as células. No entanto, outros hormônios que a placenta libera, atrapalham esse processo e obrigam o pâncreas a produzir mais insulina, trabalhando mais e mantendo os níveis da substância normal.
Apesar disso, nem sempre esse trabalho é suficiente, e os níveis de açúcar no sangue sobem mais que o normal, se transformando em diabetes gestacional. O bebê recebe mais glicose pela placenta, o pâncreas acaba se sobrecarregando, a glicose não é transformada em energia, e o que sobra de açúcar acaba virando gordura, aumentando o peso da criança drasticamente. Importante ressaltar que a diabete gestacional gera o risco de haver um parto prematuro (ZAIDENVERG, 2019).
Para Zajdenverg (2019), alguns sintomas do diabetes gestacional são similares aos do tipo 1 e 2, como cansaço frequente, sede constante e muita vontade de urinar. Os riscos são diabetes em gestações anteriores, histórico familiar de diabetes, gravidez de gêmeos, sobrepeso, obesidade, síndrome dos ovários policísticos, triglicérides altas, colesterol alto, ganho de peso fora do normal na gravidez, pressão alta e gestação em idade mais avançadas. Os testes para o diagnóstico da doença são feitos no pré-natal, conferindo-se a taxa de triglicérides, glicemia de jejum e colesterol. São feitos também exames de ultrassom e, na vigésima quarta semana de gravidez, é solicitado um teste oral de tolerância a glicose (curva glicêmica). O diabetes gestacional é confirmado se o diagnostico for igual ou maior que 95 mg/dl.
Geralmente o diabetes gestacional se resolve logo após o parto, mas em alguns casos acaba retornando anos depois. Por isso, métodos preventivos são importantes, como fazer uma dieta balanceada e exercícios físicos frequentemente (SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA, 2007).
Como visto, os três tipos de diabetes geram consequências que, às vezes, se desenvolvem de forma silenciosa e que exercício físico e os cuidados com a alimentação são a base da prevenção. Desse modo, as dietas balanceadas são essenciais para reduzir o nível de glicose no sangue (MINISTÉRIO DA SAÚDE, 2019).
Do ponto de vista de Haber (2001) a glicose é regulada pelo pâncreas, por ação conjunta do glucagon, e principalmente insulina. A insulina é produzida por células beta do pâncreas, e é responsável pela diminuição dos níveis de glicose no sangue, e por isso é de extrema importância a pessoas com diabetes, principalmente por pessoas com diabetes tipo 1, facilitando a absorção da glicose pelas células dos músculos esqueléticos, do tecido adiposo e do fígado. O glucagon é produzido por células alfa do pâncreas e realiza processo contrário a insulina, assim aumentando os níveis de glicose do sangue por estimulação da quebra do glicogênio.
A SBD (2017) explica que se a pessoa não seguir a dieta proposta, exagerar na medicação, pular refeições, aumentar a quantidade de exercícios sem orientações ou ajustes na alimentação e ter o consumo de bebidas alcoólicas frequentemente pode ocorrer a hipoglicemia.
Segundo a SBD (2017), os sintomas da hipoglicemia são: Fome e náuseas, sonolência, visão embaçada, sensação de formigamento ou dormência nos lábios e na língua, dor de cabeça, fraqueza, fadiga, tristeza ou raiva, tremedeira, nervosismo, ansiedade, suores e calafrios, confusão mental, delírios, taquicardia, tontura ou vertigem, irritabilidade e impaciência, falta de coordenação motora, pesadelos, choros durante o sono, convulsões e inconsciência.
Conforme o autor Pimazoni Netto (2018), a diabete é uma doença que não é tratada somente com remédios, mas sim com uma modificação geral no estilo de vida. A pessoa deve mudar totalmente a sua rotina para se manter saudável, praticando exercícios físicos diariamente e principalmente mudando sua alimentação. Deve-se manter uma dieta saudável, se alimentando de pequenas refeições de 3 em 3 horas.
Portanto, pode-se compreender, que, as refeições realizadas ao longo do dia devem ser baseadas em alimentos ricos em vitaminas essenciais, evitando o consumo excessivo de alimentos que possuem alto índice de gorduras e alto índice de açúcares. Ressalta-se nesse momento, a relevância que o café da manhã possui, já que esta é a primeira refeição do dia, e deste modo, deve ser manipulada a partir de ingestão de alimentos saudáveis, e que possuam nutrientes.
Segundo a SBD (2017), muitos alimentos devem ser evitados, tais como, o açúcar, as gorduras trans, os carboidratos refinados, a farinha branca, as gorduras saturadas, a comida dietética, os alimentos processados e principalmente as frituras.
É comprovado cientificamente que o organismo responde de forma negativa quando portadores do diabetes mantêm uma dieta baseada em alimentos ricos em gorduras e amidos, o que altera o quadro clínico promovendo consequentemente risco maior à saúde do indivíduo.
Muitos alimentos são essenciais na dieta de quem tem diabetes, por exemplo, as que possuem bagaço são ricas em fibras e dão maior saciedade, enquanto a maçã, além da saciedade, ajuda a regular o intestino. A canela possui propriedades que auxiliam no controle glicêmico, regula os níveis de glicose no sangue e impedindo a hiperglicemia, enquanto a aveia retarda o esvaziamento do estômago e absorção de glicose pelo sangue, além de melhorar a sensibilidade a insulina.
2. TRABALHO, DIRETRIZES E EXIGÊNCIAS DOS ÓRGÃOS REGULADORES NOS CASOS DE DIABETES
Como visto, a IDF (2019) apontou estimativas alarmantes, tanto em números atuais quanto projetados a longo prazo. Isto sugere que a doença atinja uma elevada parcela da sociedade, inclusive no âmbito profissional. A Associação Nacional de Atenção aos Diabetes, ANAD (2016) assegura que o diabetes geralmente não tem impacto sobre a capacidade de trabalho de um indivíduo e que muitos empregadores desconhecem funcionários diabéticos.
Para a ANAD (2016) as legislações norte-americanas, por exemplo, protegem o indivíduo diabético quanto aos atos discriminatórios, visando classificá-lo como portador de uma deficiência no sistema endócrino, capaz de exercer suas atividades.
A ANAD (2016) sugere que a decisão de empregar um portador de diabetes deve levar em consideração uma avaliação individual adequada e utilizar diretrizes e protocolos que avaliem, entre outras dimensões, o risco para a segurança dos trabalhadores com diabetes.
Neste sentido, o autor Pimazoni Netto (2014) alerta que a Agência Nacional de Aviação Civil (ANAC) determinou, caso o exame médico para pilotos de avião, especialmente os destinados à aviação comercial, constate que o indivíduo tenha diagnóstico clínico de diabetes mellitus insulino-dependente, este não poderá exercer a profissão de piloto.
O exame ao qual se refere o autor Pimazoni Netto (2014) é o Certificado Médico Aeronáutico (CMA) que tem classes diferentes em razão do tipo de atividade em que o futuro profissional deseja atuar, conforme se verifica no Quadro 3 a seguir:
Quadro 3 – Tipos de exame de saúde para piloto: CMA
| Classe | Tipo de atividade |
| 1ª | Piloto de linha aérea, piloto comercial e piloto de tripulação múltipla. |
| 2ª | Piloto privado com habilitação IFR, piloto privado, comissário de voo, operador de equipamentos especiais, mecânico de voo e piloto de balão livre. |
| 3ª | Piloto aerodesportivo e piloto de planador. |
| 4ª | Piloto remoto de aeronave remotamente pilotada |
Fonte: Agência Nacional de Aviação Civil (2016).
Os exames CMA de primeira classe são os mais rigorosos, a exemplo de sua validade, onde se verifica que são 12 meses e, nos casos de pilotos com mais de 60 anos que opere no transporte aéreo públicos sejam de 6 meses.
Já os de segunda classe, a validade do CMA é de 24 e 12 meses, sendo este último, aplicado aos pilotos acima de 60 anos. Assim, o Regulamento Brasileiro de Aviação Civil (RBAC) traça uma série de requisitos para obtenção do CMA, dentre eles, os comportamentais, neurológicos, cardiológicos, pneumonológicos, digestivos, metabólicos, nutricionais e endocrinológicos, hematológicos, nefrológicos e urológicos, auditivos e outros (AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL, 2020).
Segundo a ANAC (2020), dentre estes requisitos há os que caracterizam o indivíduo como não apto para a atividade, e outros que a consideram a avaliação do examinador ou da agência reguladora.
Conforme organização que será demonstrada, de acordo com a Tabela 1 a partir dos transtornos do metabolismo, é possível verificar que há três casos causadores de inaptidão para o exercício da profissão de piloto de avião, sobretudo porque sugerem que sua ocorrência afete a segurança de voo e que os demais casos, só permitirão o exercício se houver comprovação de acompanhamento e controle da doença. O que se evidencia é que o diabético que faz uso de insulina é considerado inapto. A Tabela 1 demonstrará a seguir estes casos:
Tabela 1 – Requisitos metabólicos, nutricionais e endocrinológicos (CMA primeira e segunda classe):
| N. | Transtornos no que se refere a casos de diabetes | Causam | |
| Aptidão | Inaptidão | ||
| 1 | Antecedentes ou diagnóstico clínico de diabetes mellitus insulino-dependente | X | |
| 2 | Diabetes mellitus não tratada com insulina desde que comprove que seu estado metabólico possa controlar-se de maneira satisfatória somente com dieta, ou dieta combinada com ingestão por via oral de medicamentos antidiabéticos, cujo uso seja compatível com o exercício seguro das atribuições do tripulante em voo. | X1 | |
| 3 | Ser portador de glicemia inferior a 50mg/dl ou superior a 140mg/dl, confirmada após duas repetições, em dias diferentes. | X | |
| 4 | Ser portador de glicemia entre 50 e 69 mg/dl, ou entre 115 e 139 mg/dl, confirmadas após duas repetições, em dias diferentes. | X1 | |
| 5 | Utilizar hipoglicemiantes por via oral, desde que fique constatado, após um período de observação de 60 dias, um controle satisfatório da glicemia, que deve ser superior a 69mg/dl e inferior a 140mg/dl. | X2 | |
| 6 | Portador de hipoglicemia reativa ou outra hipoglicemia de difícil controle ou fora de possibilidade de controle. | X | |
Fonte: ANAC (2020).
Legenda: X1 – Pode ser considerado apto, a critério do examinador ou da ANAC, desde que cumpra os requisitos estipulados por este documento e não afetem a segurança de voo, X2 – Pode ser considerado apto, a critério do examinador ou da ANAC, desde que cumpra os requisitos estipulados por este documento e não afetem a segurança de voo, todavia, a validade máxima a ser concedida para o CMA reavaliado deve ser de 6 meses.
O autor Pimazoni Netto (2015), compreende, que, na prática, existem cinco intervenções que devem ser seguidas em relação aos pilotos com diabetes que compreendem inicialmente, o diagnóstico preciso e precoce, através de avaliações anuais quando o piloto tiver histórico familiar ou fatores de risco para diabetes. Em seguida, tratam da intervenção intensiva de automonitorização domiciliar da glicemia com o objetivo de se determinar o perfil glicêmico diário e sequencial.
A terceira, inclui a definição e revisões contínuas das abordagens terapêuticas. A quarta, consiste na avaliação permanente da adesão do piloto às recomendações recebidas da equipe de saúde. Por fim, a rígida avaliação do controle glicêmico para se constatar a eficácia do tratamento que está sendo seguido. Embora esta pesquisa não tenha obtido estudos que evidenciem o atual cenário de pilotos no Brasil acometidos por diabetes e quais as consequências trabalhistas sobre eles, há relatos que sugerem discussões a respeito do uso de insulina, especialmente no que tange a aviação comercial.
Verificou-se, que foi realizado até mesmo um abaixo-assinado digital, em prol do retorno à carreira, Change.org (2017), com 1.058 assinaturas, esse fato causou muitas discussões na SBD (2015), onde há apontamentos que sugerem que o tratamento insulínico não pode ser o único parâmetro que inviabilize a atividade profissional, e que devem ser avaliados os casos, levando em consideração o conhecimento sobre a doença por parte do piloto, sua rígida adesão às recomendações médicas e a eficácia de seu tratamento.
Em cenários internacionais, as discussões figuram em um patamar de evolução, vistos os protocolos mais recentes lançados pela Federal Aviation Administration (FAA) em novembro de 2019, onde inauguram para os pilotos estadunidenses, a permissão para que aqueles com diabetes mellitus Tipo 1 ou 2 tratados com insulina, obtenham o certificado médico de primeira ou segunda classe, desde que não apresentem risco à segurança de voo. Este documento é o Parte 67.401 da FAR.
De acordo com a FAA (2019a; 2019b) o piloto para ser autorizado a voar necessita de Monitoramento Contínuo de Glicose (CGM)[7] e sem CGM. Aplica-se a opção sem o CGM apenas a candidatos de terceira classe, entretanto, a opção com CGM é exigida para candidatos de classe 1 e 2.
Conforme o FAA (2019a; 2019b), os protocolos permitem a certificação médica emitida especialmente para alguns candidatos tratados com insulina ou para aqueles que considerados clinicamente estáveis em seu regime de tratamento por um período igual ou superior a 6 meses. Além disso, todos devem fornecer documentação médica sobre seu histórico de tratamento, acidentes e status médico atual.
O protocolo estabelece que nos casos que exigem CGM, para considerar a certificação de pilotos de primeira e de segunda classe, o aviador deve enviar os dados referentes a este monitoramento e todos os requisitos de certificação, inclusive os que mostram as informações sobre o diabetes tratada com insulina e a planilha de glicose no sangue (FEDERAL AVIATION ADMINSTRATION, 2019a).
Além disso, para requerer o certificado terceira classe, episódios de hipoglicemia devem ser inexistentes nos últimos 05 anos. Ele deverá fornecer, ainda, cópias de todos os registros médicos ou de acidentes e incidentes, e apresentar relatório médico detalhado completo, preferencialmente disponibilizado por profissional especializado no tratamento de diabetes (FEDERAL AVIATION ADMINSTRATION, 2019b).
A FAA (2019b) considera que para a garantia de um voo seguro, devem ser aplicadas as medidas existentes de monitoramento e de ações necessárias durante sua operação, para aqueles pilotos que não utilizam o CGM. Deve ser levado durante o voo um glicosímetro de registro, além de suprimento para obter amostras de sangue e de glicose rapidamente absorvível em porções de 10g para toda uma duração planejada do voo.
Algumas ações devem ser seguidas para a operação do voo, tais como, 30 minutos antes do voo, o piloto deve auferir a concentração de glicose no sangue, devendo o resultado ser superior a 100 mg/dl, se for o caso, o piloto deverá ingerir glicose apropriada e medir a concentração de glicose 30 minutos depois. Se estiver entre 100 a 300 mg/dl poderá realizar o voo normalmente, e caso for superior a 300 mg/dl o voo deverá ser cancelado.
A cada 1 hora de voo, e a cada 30 minutos antes do pouso, o piloto deverá auferir a sua concentração de glicose no sangue, e se caso não for a esperada, deverá tomar as medidas necessárias (FEDERAL AVIATION ADMINSTRATION, 2019b).
Na esteira dos Estados Unidos da América, Simons, Stüben e Maher (2011) em um estudo afiliado à Sociedade Europeia de Medicina Aeroespacial (ESAM[8], 2011) consideram que é possível manter os tipos 1 e 2 de diabetes tratados com insulina, visto que se pilotos diabéticos em status de voo usarem a glicose continuamente e monitorarem os níveis glicêmicos no pré-voo, não resultará prejuízo às operações. No entanto, faz ressalva aos riscos de hipoglicemia, que estes podem ser reduzidos com o uso de análogos de insulina, e que a certificação médica deve ser considerada caso a caso.
CONSIDERAÇÕES FINAIS
Compreende-se, que, o presente estudo abordou sobre os tipos de diabetes, sobre as suas consequências no organismo humano e verificou que em ambos os casos, a doença precisa de monitoramento e cuidados, o que inclui uma boa alimentação.
Todavia, quando o diagnóstico da referida doença é discutido no âmbito da aviação, constata-se que no Brasil, o diabete tipo 2 não produz consequências para o aeronauta, entretanto, o piloto, ou candidato a piloto com diabetes tipo 1, é considerado inapto para a profissão. Isto se deve em razão das complicações que a doença causa.
Ainda é questionável por muitos estudiosos se uso da insulina é realmente eficaz, ou seja, se o tratamento com o referido hormônio auxilia efetivamente na realidade do indivíduo que foi diagnosticado com o diabetes mellitus insulino-dependente, e se consequentemente, aquele poderá ser ou não, piloto de avião.
Por outro lado, a pesquisa constatou que o cenário internacional, mais precisamente o cenário norte-americano, está à frente do Brasil, comparando os estudos científicos que foram realizados nos últimos anos, no que se refere ao piloto, se este realmente poderá exercer a profissão, se for portador da referida doença, e que se caso o profissional da aviação manter um tratamento contínuo e se estiver seguindo um protocolo rigoroso e monitorado, poderá manter-se constantemente em exercício. Observou-se, que, na Europa, também é analisado o presente caso com um posicionamento similar.
Deste modo, conclui-se, que, as reflexões sobre o uso de insulina por pilotos devem vislumbrar novos horizontes no Brasil, já que inovadoras formas de controlar e acompanhar a doença estão sendo amplamente discutidas a nível global. Em termos práticos, para que haja um avanço significativo a respeito dessa temática no Brasil, sugere-se que as entidades como SBD e SBEM, figuras importantes à temática da aviação civil brasileiro, elaborem pesquisas mais aprofundadas e estudos significativos que possam levar ao reposicionamento das normas brasileiras, com o fim de aprimorar a realidade profissional de inúmeros aviadores que sofrem com os reflexos da doença do diabetes mellitus.
Portanto, compreende-se, que, impedir que um aviador exerça sua profissão pelo fato de que este realiza um tratamento de saúde a partir do uso de insulina, não é correto, devem ser analisados critérios realmente relevantes, como a realização de um acompanhamento seguro, adequando a saúde física do profissional da aviação e a doença existente com a sua realidade de trabalho.
REFERÊNCIAS
AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL. CMA – exame médico. 2016. Disponível em: <https://www.anac.gov.br/assuntos/setor-regulado/profissionais-da-aviacao-civil/processo-de-licencas-e-habilitacoes/cma>. Acesso em 25 abr. 2020
. Regulamento brasileiro da aviação civil: RBAC n. 67, Emenda n. 04. Brasília: ANAC, 2020. Disponível em: https://www.anac.gov.br/assuntos/legislacao/legislacao-1/rbha-e-rbac/rbac/rbac-067/@@display-file/arquivo_norma/RBAC67EMD04%20-%20Retificado.pdf. Acesso em: 19 mar. 2020.
AMERICAN DIABETES ASSOCIATION. Classification and diagnosis of diabetes: standards of medical care in diabetes – 2019, Diabetes Care, v. 42, supplement 1, January, p. S13-S28, 2019.
ASSOCIAÇÃO NACIONAL DE ATENÇÃO AO DIABETES. Diabetes e emprego. 2016. Disponível em: <https://www.anad.org.br/diabetes-e-emprego/>. Acesso em: 28 abr. 2020.
BALDA, C. A.; PACHECO-SILVA, A. Aspectos imunológicos do diabetes melito tipo 1. Revista da Associação Médica Brasileira, São Paulo, v. 45, n. 2, p. 175-180, 1999.
DIB, S. A. Resistencia a insulina e síndrome metabólica no diabetes mellitus tipo 1, Arquivos Brasileiros de Endocrinologia & Metabólica. São Paulo, v.50, n. 2, p. 250-263, 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302006000200011>. Acesso em 19 mar. 2020.
FEDERAL AVIATION ADMINSTRATION. Guide for aviation medical examiners: decision considerations disease protocols – diabetes mellitus type I or type II – insulin treated – CGM option. Washington: FAA, 2019a. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/itdm/. Acesso em: 30 abr. 2020.
. Guide for aviation medical examiners: disease protocols – diabetes mellitus type I and type II – insulin treated – non-CGM – third class option. Washington: FAA, 2019b. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/diabetes_insulin/. Acesso em: 01 maio 2020.
GHANGE.ORG. ANAC autorize pilotos diabéticos que fazem uso de análogos de insulina a obter CMA. 2017. Disponível em: https://www.change.org/p/anac-ag%C3%AAncia-nacional-de-avia%C3%A7%C3%A3o-civil-anac-autorize-pilotos-diab%C3%A9ticos-que-fazem-uso-de-an%C3%A1logos-de-insulina-a-obter-cma. Acesso em 10 maio 2020.
HABER, E. P. Secreção da insulina: efeito autócrino da insulina e modulação por ácidos graxos. Arquivos Brasileiros de Endocrinologia & Metabólica, São Paulo, v. 45, n. 3, p. 2019-227, junho 2001. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302001000300003>. Acesso em 03 abr. 2020.
INTERNATIONAL DIABETES FEDERAL. IDF Atlas. 9th. Brussels, Belgium: IDF, 2019.
MINISTÉRIO DA SAÚDE. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Protocolo clínico e diretrizes terapêuticas diabetes mellitus tipo 1: relatório de recomendação. Brasília: CONITEC, 2019.
PIMAZONI NETTO, A. Análogos de insulina e hipoglicemia em pilotos de aeronaves. 2014. Disponível em: <https://www.diabetes.org.br/publico/component/content/article?id=892:a-importancia-ea-flexibilidade-do-tratamento>. Acesso em 05 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2015. Disponível em: <https://www.diabetes.org.br/publico/artigos-sobre-diabetes/1190-o-uso-da-insulina-por-piloto-de-aeronave-pode-impedir-o-exercicio-de-sua-profissao-de-voar>. Acesso em 5 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2017. Disponível em: <https://www.diabetes.org.br/publico/conte-sua-historia/1551-monica-supera-dificuldades-de-cegueira-e-lanca-seu-segundo-livro>. >. Acesso em 04 abr. 2020.
. Viva saudável com diabetes. 2018. Disponível em: <https://www.diabetes.org.br/publico/viva-saudavel-com-diabetes>. Acesso em 03 abr. 2020.
REIS, A. F.; VELHO, G. Bases genéticas do diabetes mellitus tipo 2, Arquivos Brasileiros de Endocrinologia & Metabologia, São Paulo, v. 46, n. 4, p.426-432, agosto, 2002.
RUIZ, L. V. B.; PRADO, R. P. Nefropatia diabética: diabetes melittus na nefropatia diabética. In: Anais da Semana Acadêmica, Científica e Cultural da FSP – 2017, Campus Itapetininga, São Paulo, Curso de Biomedicina, 2018. Disponível em: <http://unifsp.edu.br/itapetininga/wp-content/uploads/2018/08/Anais-da-Semana-Acad%C3%AAmica-Cient%C3%ADfica-e-Cultural-da-FSP-2018-Curso-de-Biomedicina.pdf>. Acesso em: 02 abr. 2020.
SIMONS, R.; STÜBEN, U.; MAHER, D. Insulin treated diabetic pilot applicants: recommendations. Brussels: ESAM, 2011. Disponível em: <http://www.esam.aero/images/docs/Position_Paper_Insulin_treated_diabetic_pilot_applicants.pdf>. Acesso em 1 maio 2020.
SOARES, A. H. Cetoacidose diabética é uma grave emergência médica. 2014. Disponível em: <https://www.diabetes.org.br/publico/ultimas/774-cetoacidose-diabetica-e-uma-grave-emergencia-medica>. Acesso em: 15 mar. 2020.
SOCIEDADE BRASILEIRA DE DIABETES. Tipos de diabetes. 2017. Disponível em: <https://www.diabetes.org.br/publico/diabetes-tipo-1/66-tudo-sobre-diabetes/581-tipos-de-diabetes>. Acesso em: 10 mar. 020.
. Tipos de diabetes, fatores de riscos. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes/tipos-de-diabetes>. Acesso em: 11 mar. 2020.
SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA. O que é diabetes? 2007. Disponível em: <https://www.endocrino.org.br/o-que-e-diabetes/>. Acesso em 14 mar. 2020.
. Diabetes mellitus gestacional, Revista da Associação Médica Brasileira, São Paulo, v. 54, n. 6, p´. 471-486, nov./dez., 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302008000600006>. Acesso em 14 mar. 2020
SOCIEDADE PORTUGUESA DIABETOLOGIA. Definição, diagnóstico e classificação do diabetes mellitus. 2020. Disponível em: <https://www.spd.pt/index.php/grupos-de-estudo-mainmenu-30/28-classificao-de-diabetes-mellitus/58-definio-diagnstico-e-classificao-da-diabetes-mellitus>. Acesso em: 25 mar. 2020.
THE GLOBAL DIABETES COMMUNITY. Pancreas and diabetes. 2019. Disponível em: <https://www.diabetes.co.uk/body/pancreas-and-diabetes.html>. Acesso em: 25 mar. 2020.
WORLD HEALTH ORGANIZATION. Classification of diabetes mellitus 2019. Geneva: WHO, 2019.
ZAJDENVERG, L. Diabetes gestacional. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes-gestacional>. Acesso em 03 abr. 2020.
APÊNDICE – REFERÊNCIAS DE NOTA DE RODAPÉ
3. Organização Mundial de Saúde (OMS)
4. Federação Internacional de Diabetes (FID)
5. Associação Americana de Diabetes.
6. Comunidade Global de Diabetes.
7. Continuous Glucose Monitoring.
8. European Society of Aerospace Medicine.
[1] Graduação em Ciências Aeronáuticas.
[2] Graduação em Artes Visuais. Especialização em Docência Universitária.
Enviado: Junho, 2020.
Aprovado: Agosto, 2020.
