ARTICLE ORIGINAL
JÚNIOR, Wilson Pereira da Costa [1], SILVA, Tammyse Araújo da [2]
JÚNIOR, Wilson Pereira da Costa. SILVA, Tammyse Araújo da. Diabète sucré: principales caractéristiques et perspectives pour l’aviation civile. Revista Científica Multidisciplinar Núcleo do Conhecimento. An 05, Ed. 08, vol. 05, pp. 146-164. août 2020. ISSN: 2448-0959, Lien d’accès: https://www.nucleodoconhecimento.com.br/science-aeronautique/aviation-civile
RÉSUMÉ
Le présent article a pour champ d’application pour discuter du diabète sucré, une maladie pertinente et d’envergure mondiale qui, dans de nombreux cas, utilise l’insuline comme traitement, ou comme une sorte de compensation, considérant que certains organismes ne peuvent pas produire cette substance. Lorsque cette maladie touche un pilote d’avion ou un candidat à cette profession, il existe des restrictions sur la délivrance de la formation, en raison de la dépendance à l’insuline, et ce fait reflète directement sur la réalité de l’aéronaute. Le diagnostic de diabète chez les pilotes a mené à la discussion sur les limites de la pratique de la profession lors de l’utilisation systématique de l’insuline. Par conséquent, grâce à un documentaire qualitatif et une méthodologie bibliographique, l’objectif était la recherche pour vérifier le scénario actuel concernant les décisions sur les protocoles nationaux et internationaux adoptés concernant la maladie. Dans le même temps, ses réflexes ont été observés dans l’activité professionnelle de l’aviateur. Ainsi, il a été constaté que l’insuline, l’hypoglycémie, le glucose et d’autres conditions biologiques liées au diabète sont importants et influencent les aspects dans la santé des personnes qui ont cette maladie. Par conséquent, au Brésil, les personnes qui n’ont pas d’insuline sont considérées comme inaptes à être des pilotes d’avion, bien que les diabétiques qui n’utilisent pas ce traitement, il ya la possibilité d’avoir leurs certificats. Il a également été constaté qu’aux États-Unis, à l’avant-garde de ce que l’avenir du monde sur le sujet peut être, les pilotes qui utilisent l’insuline sont considérés comme aptes, à condition qu’ils suivent un protocole strict de soins et de préventions. D’après des recherches menées par des chercheurs en Europe, il a été constaté que l’utilisation d’analogues de l’insuline peut contrôler l’hypoglycémie et que les pilotes diabétiques auto-immuns exerceront leur fonction s’ils surveillent et suivent des directives strictes. On conclut qu’avec l’étude que les Brésiliens atteints de diabète de type 1, ne peuvent pas exercer la profession de pilote d’avion et qu’aujourd’hui, il n’y a pas d’horizon pour le changement, puisque le Règlement brésilien sur l’aviation civile (RBAC) 67, qui traite de cette question, a été mis à jour et modifié en 2020. D’autre part, les discussions ne cessent pas et, dans les scénarios internationaux, les perspectives sont plus prometteuses.
Mots-clés: Diabète sucré, perspectives de l’aviation, sécurité des vols, facteur humain dans l’aviation, pilotes de ligne atteints de diabète sucré.
INTRODUCTION
Le diabète sucré est une maladie qui touche une partie importante de la population mondiale et brésilienne. Cette maladie est liée au métabolisme du glucose, causée par l’absence d’insuline dans le corps, ou tout simplement par la malabsorption de cette hormone dans le corps humain. Le diabète se déroule en trois types, tels que 1, 2 et gestationnel. Les symptômes de la maladie sont nombreux et chaque organisme réagit différemment. Ses réflexes sont graves pour la santé physique, au point d’affecter même la vie sociale de l’individu. Ainsi, le diagnostic précoce est essentiel en vue d’une routine de soins de routine.
C’est une maladie qui touche plusieurs segments sociaux. Dans certains cas, il est possible que la dépendance à l’insuline réduise la participation au monde du travail, ce qui s’étend à l’activité d’un pilote d’avion. Apparemment, il ya des indications que l’aéronaute, lorsqu’il est affecté par le diabète qui manquent d’insuline, est considéré comme impropre à la pratique professionnelle.
Compte tenu de ce qui précède, et visant à analyser les discussions qui sont en évidence sur le sujet, le but de cette recherche est d’examiner, dans le scénario national et international, les questions les plus récentes concernant le pilote diabétique, en plus de l’affaiblissement probable de sa carrière, et en parallèle, d’identifier s’il ya une possibilité d’inverser l’état apparent d’ineptie.
L’étude est justifiée parce que, dans certains cas, l’utilisation permanente de l’insuline peut permettre au patient d’avoir une meilleure qualité de vie, de sorte qu’elle ne limite pas ses activités professionnelles, même si le pilote dépend toujours d’une surveillance constante.
Pour mener à bien cette recherche, nous avons choisi d’utiliser une méthodologie de nature fondamentale, avec des objectifs descriptifs, en effectuant une approche qualitative des procédures bibliographiques et documentaires. Ainsi, la structure de l’étude est conforme à la méthode adoptée, où elle a été divisée en deux sections. Le premier démontrera les principales caractéristiques du diabète sucré et présentera un aperçu de la maladie, de son traitement, en plus de décrire certaines recommandations. Il cherchera ensuite à examiner le diabète du point de vue de l’aviation civile.
On s’attend, avec cette étude, à trouver des preuves qui permettent au pilote d’exercer sa profession, même s’il est diabétique et manque d’insuline, ce qui permet à l’aviateur d’exercer sa profession, sans mettre en danger la sécurité du vol.
1. CONCEPT ET TYPES DE DIABÈTE SUCRÉ
L’Organisation mondiale de la Santé – OMS[3] (2019) définit le terme diabète comme un groupe de troubles métaboliques caractérisés et identifiés par la présence d’hyperglycémie. Cette maladie est associée à des dysfonctionnements et l’insuffisance de divers organes, tels que le cerveau, le cœur, les vaisseaux sanguins, les yeux, les reins, entre autres organes. En fin de compte, il en résulte la destruction des cellules bêta du pancréas, et ces cellules sont responsables de la production d’insuline, une hormone qui est totalement influent dans la vie d’un individu avec cette maladie.
Il est entendu que le diabète, au fil des ans, est devenu une partie de la réalité de nombreuses personnes de divers pays, même après avoir effectué plusieurs études scientifiques visant à une meilleure couverture des types de la maladie. Ainsi, il est observé que la prudence et les soins précoces sont en fait un moyen pour plusieurs personnes de maintenir les soins primaires en ce qui concerne le diabète sucré et sa prévention.
Il convient de mentionner que la Société portugaise de diabétologie – SPD (2020) considère que le diabète sucré est devenu l’objet de nombreuses études internationales en ce qui concerne son diagnostic et sa classification. Par conséquent, l’accent de cette recherche est la maladie mellitus, définie par le SPD comme un trouble métabolique de l’étiologie multiple, caractérisée par une hyperglycémie chronique avec des troubles du métabolisme, résultant de carences dans la sécrétion ou l’action de l’insuline qui, à long terme conduit à un dysfonctionnement et l’échec de divers organes et, en l’absence de traitement approprié conduit également à la mort.
En outre, l’OMS (2019) comprend qu’il s’agit d’une maladie qui touche largement la population mondiale, qui augmente chaque année, et que ses effets vont au-delà de l’individu, affectant la famille et les sociétés. La International Diabetes Federation – IDF[4] (2019) présente le nombre estimatif d’adultes diabétiques en 2019, comme le montre la figure 1 :
Figure 1 – Nombre total estimatif d’adultes âgés de 20 à 79 ans atteints de diabète en 2019 :
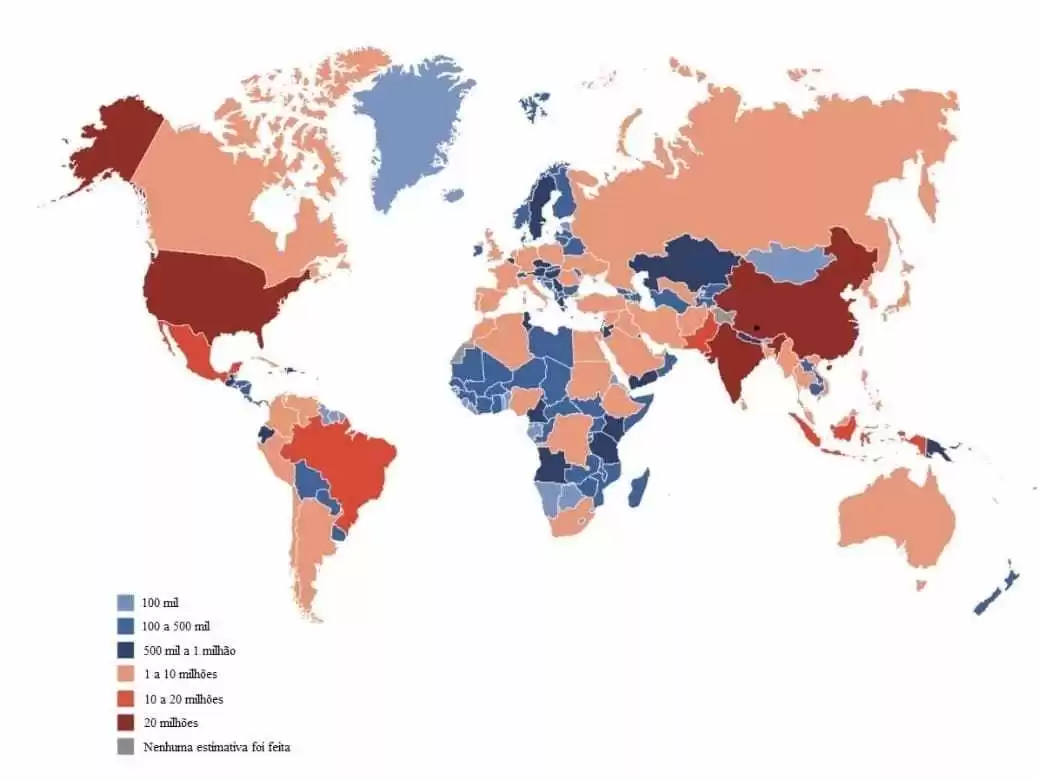
Source: Adapté de Tsahal (2019).
La International Diabetes Federation (2019), comme le montre la figure 1, estime que 463 millions d’adultes âgés de 20 à 79 ans dans le monde (environ 9,3 % de tous les adultes de ce groupe d’âge) sont atteints de diabète. En outre, il prévoit le nombre total estimé d’adultes âgés de 20 à 79 ans et 79,4 % vivant dans des pays à revenu faible ou intermédiaire.
Sur la base de ces estimations pour 2019, le IDF prévoit également que, quel que soit le type, d’ici 2030, il y aura 578,4 millions de personnes atteintes de diabète et que d’ici 2045, ce nombre passera à 700,2 millions. Le tableau 1 montre cette estimation :
Tableau 1 – Nombre total estimatif de personnes (20 à 79 ans) atteintes de diabète en 2019, 2030 et 2045
| 2019 | 2030 | 2045 | |
| Population totale du monde | 7,7 milliards | 8,6 milliards | 9,5 milliards |
| Population adulte (20-79 ans) | 5,0 milliards | 5,7 milliards | 6,4 milliards |
| Diabétiques (20-79 ans) | |||
| Prévalence mondiale | 9,30% | 10,20% | 10,90% |
| Nombre de personnes atteintes de diabète | 463,0 millions | 578,4 millions | 700,2 millions |
| Nombre de décès dus au diabète | 4,2 millions | ||
| Dépenses totales de santé pour le diabète | 760,3 milliards de dollars | 824,7 milliards de dollars | 845,0 milliards de dollars |
| Hyperglycémie pendant la grossesse | |||
| Proportion de naissances vivantes affectées | 15,80% | 14,00% | 13,30% |
| Nombre de naissances vivantes touchées | 20,4 millions | 18,3 millions | 18,0 millions |
| Diminution de la tolérance au glucose (20-79 ans) | |||
| Prévalence mondiale | 7,50% | 8,00% | 8,6 millions |
| Nombre de personnes atteintes d’une carence en tolérance au glucose | 373,9 millions | 453,8 millions | 548,4 millions |
| Diabète de type 1 (0 à 19 ans) | |||
| Nombre d’enfants et d’adolescents atteints de diabète de type 1 | 1.110.100 | ||
| Nombre de cas nouvellement diagnostiqués chaque année | 128.900 |
Source: Adapté de Tsahal (2019).
Selon l’American Diabetes Association[5] – ADA (2019), il est important de classer le type de diabète afin de déterminer le traitement approprié, bien que certaines personnes ne puissent pas être clairement classées quant au type de diabète au moment du diagnostic.
Les auteurs Balda et Pacheco-Silva (1999) rapportent que les principales catégories de diabète sont le diabète de type 1, le type 2 et le diabète gestationnel. Le type 1 est la principale cause de diabète dans l’enfance et n’a pas de traitement ininterrompu à l’insuline, le type 2 est responsable de la grande majorité du diabète dans le monde (environ 90 %), tandis que gestationnel, augmente le risque de complications pendant la grossesse et à la naissance, tant pour la mère que pour le bébé.
La Société brésilienne du diabète – SBD (2019) considère que le diabète de type 1, également connu sous le nom de diabète insulinodépendant, de diabète infantile et de diabète immunomédié, se développe chez les enfants, les adolescents ou les jeunes adultes, et peut également apparaître chez les adultes et les personnes âgées, et peut être héréditaire.
Pour la International Diabetes Federation (2019), le type 1 est le plus agressif, car la personne produit des anticorps qui agissent contre les cellules productrices d’insuline du pancréas (cellules β), ce qui entraîne peu ou pas de production d’insuline, manquant ainsi d’injections quotidiennes pour maintenir un taux de glucose dans la fourchette appropriée.
En ce sens, la recherche des auteurs Balda et Pacheco-Silva (1999) a démontré une incapacité soudaine du pancréas à produire de l’insuline en raison de la destruction cellulaire complète. Cette destruction est causée par le système immunitaire lui-même de la personne atteinte de diabète, qui protège normalement le corps contre les infections et autres agressions externes et détruit parfois certaines parties du corps lui-même. C’est pourquoi le diabète de type 1 est une maladie qui serait auto-immune.
Selon le ministère de la Santé (2019), les patients atteints de diabète de type 1 ont besoin d’injections quotidiennes d’insuline comme traitement pour prévenir l’acidocétose, l’état de coma, les événements micro et macrovasculaires et même la mort.
Pour Balda et Pacheco-Silva (1999), les personnes atteintes de diabète de type 1 sont généralement plus minces parce que l’organisme compense le manque de carburant en brisant les réserves de graisse. Les individus avec le poids normal sont tout à fait intestables, et le contrôle métabolique de la maladie est difficile, ainsi l’acidocétose diabétique peut se produire. L’acidocétose diabétique survient chez les personnes atteintes de diabète de type 1, mais peut également survenir chez les personnes atteintes de type 2.
En ce sens, Soares (2014) explique que l’acidocétose diabétique est une urgence médicale, et se produit lorsque les niveaux de sucre dans le sang sont élevés, ainsi que l’augmentation de la quantité de ketonas dans le sang. Les créons sont des substances acides qui déséquilibrent le pH du sang et provoquent un déséquilibre dans la composition sanguine qui peut conduire au coma et même à la mort si elle n’est pas traitée.
Pour éviter les cas extrêmes, il est nécessaire de faire un diagnostic, et qu’il est plus uniforme, en particulier dans le diabète sucré, comme clarifié par le SPD (2020), mais pour cela, il est nécessaire de comprendre les symptômes.
La International Diabetes Federation (2019) décrit que les symptômes les plus courants incluent la sur domicile (polydipsie), la miction fréquente (polyurie), la vision floue, la perte de poids, la fatigue et le manque d’énergie, cependant, certains de ces facteurs peuvent ne pas être symptomatiques, ce qui conduit à un diagnostic tardif.
Le traitement des personnes atteintes de diabète sucré a cinq composantes : l’éducation sur le diabète, l’insulinothérapie, l’autosurveillance glycémique, l’orientation nutritionnelle et la pratique surveillée de l’exercice physique (AMERICAN DIABETES ASSOCIATION, 2019; MINISTÉRIO DA SAÚDE, 2019).
L’autre type de diabète 2, qui représente environ 90% à 95% des cas de diabète, est considéré comme un problème de santé mondial. Le problème évolue avec la consommation d’aliments transformés, de boissons sucrées, d’obésité et d’activités physiques réduites. Il est fréquent chez les adultes, mais il a montré un nombre croissant chez les enfants et les adolescents, et la majorité des personnes atteintes de diabète de type 2 sont en surpoids, voire obèses, ce qui provoque une aggravation de la résistance à l’insuline, selon OMS (2019).
Selon l’auteur Dib (2006), la plupart des personnes atteintes de diabète de type 2 sont résistantes à l’insuline. Cette résistance est due à la diminution de l’action de l’insuline dans les muscles et les tissus adipeux. Au fil du temps et avec l’augmentation de cette résistance, la maladie peut évoluer et le patient présente des difficultés dans la sécrétion d’insuline en raison de l’épuisement de la capacité sécrétaire des cellules.
La Société brésilienne d’endocrinologie et de métaabologie – SBEM (2007), explique que ce type est appelé diabète non insulino-dépendant ou diabète adulte qui découle d’une carence relative en insuline et l’obésité.
La The Global Diabetes Community[6] (2019) ajoute que dans ces cas, le pancréas sécrète normalement de l’insuline, mais qu’il y a des restes d’inuline et de glucose dans le sang et les cellules à faible taux de glucose. Ainsi, le pancréas libère beaucoup d’insuline causant les cellules à se détériorer, et les cellules détruites n’ont pas de production d’insuline, et par conséquent l’individu a maintenant la nécessité de prendre de l’insuline et des médicaments pour augmenter la sensibilité à cette hormone.
Des études menées par les auteurs Reis e Velho (2002) avertissent que le diabète sucré de type 2 (DM2) résulte de défauts dans la sécrétion et l’action de l’insuline, et que la pathogénie des deux mécanismes est liée à des facteurs génétiques et environnementaux. Son incidence a augmenté dans plusieurs populations et est ainsi devenue l’une des maladies les plus répandues dans le monde. Le fait est que le diabète est associé à une mortalité accrue et le risque élevé de développer des complications, micro et macro vasculaires, ainsi que des neuropathies, qui peuvent entraîner la cécité, l’insuffisance rénale et même des amputations des membres.
Le diabète de type 2 est causé par une sensibilité réduite des tissus cibles à l’effet de l’insuline. Afin de surmonter cette résistance et de prévenir l’accumulation de glucose dans le sang, il doit y avoir une augmentation de la quantité d’insuline sécrète. Bien qu’on ne sait pas ce qui cause ce type de diabète, on considère que le facteur héréditaire a une importance beaucoup plus grande que dans le type 1. Il existe également un lien entre l’obésité et le DM2, bien que l’obésité ne conduise pas nécessairement au diabète (RUIZ; PRADO, 2018).
Selon le SBD (2019), n’importe qui peut avoir le diabète de type 2, cependant, il y a des cas où le risque peut être plus élevé, comme chez les personnes qui consomment l’alcool excessif, ont l’hypertension, les triglycérides élevés, le mode de vie sédentaire, les niveaux bas de cholestérol de HDL, le diabète gestationnel précédent, les prediabetes, l’obésité et l’embonpoint, qui sont plus de 45 ans, y compris le facteur qui est le plus commun , antécédents familiaux de diabète de type 2. Le tableau 2 énumère les principaux facteurs de risque.
Tableau 2 – Facteurs de risque de développer le diabète
| ¡n. | Facteurs de risque |
| 1 | Haute pression |
| 2 | Diagnostic des prédiabétètes |
| 3 | Taux élevé de cholestérol ou variation du taux de triglycérides dans le sang |
| 4 | Surpoids, surtout si la graisse est concentrée |
| 5 | Parents proches atteints de diabète |
| 6 | Utilisation de médicaments glucocorticoideclass |
| 7 | Apnée du sommeil |
| 8 | Schizophrénie, dépression, trouble bipolaire |
| 9 | Syndrome polykystique d’ovaire |
| 10 | Diabète gestationnel |
| 11 | Femme qui a donné naissance à un enfant de plus de 4 kg |
| 12 | Maladies chroniques ou chroniques |
Source: Adapté du ministère de la Santé (2019).
Comme le ministère de la Santé (2019) met en garde les personnes atteintes de diabète de type 2, ainsi que les porteurs de type 1, sont asymptomatiques au début, et peuvent avoir la maladie pendant des années sans s’en rendre compte. Les premiers symptômes du diabète de type 2 sont des infections fréquentes, telles que la peau et les infections urinaires, et le patient peut également présenter constamment, la faim en dehors de la normale, la volonté d’uriner plusieurs fois par jour, des pointes dans les pieds et les mains, des problèmes de vision tels que la difficulté à voir, vision floue, ou une augmentation exagérée du degré, et enfin, les blessures qui prennent du temps à guérir.
Comme démontré précédemment, un détail important concernant le diabète est ce qui concerne la guérison, la difficulté de régénération d’une ecchymose se produit en raison de problèmes cardiovasculaires, qui provoquent un blocage de la circulation sanguine dans les veines, et l’excès de glucose dans le sang, qui nuit directement au système immunitaire. De cette façon, les cas tels que l’amputation chez les personnes atteintes de diabète sont extrêmement fréquents.
Le ministère de la Santé (2019) souligne l’importance d’effectuer des activités physiques afin de maintenir un bon flux sanguin, d’améliorer le processus de guérison, et que cela peut se faire par des mesures qui abaissent le taux de cholestérol et d’hypertension artérielle.
En plus des deux types de diabète mentionnés ci-dessus, il ya aussi le diabète gestationnel. Les risques liés à ce type de diabète sont nombreux, ce qui met en danger la vie de la femme enceinte et du fœtus.
Le troisième type de diabète, gestationnel, comme l’explique le SBEM (2007) se produit lorsque le taux élevé de glucose sanguin (hyperglycémie) est diagnostiqué pendant la grossesse, et des complications peuvent survenir pendant la grossesse et même après l’accouchement, tant pour la femme que pour le bébé.
L’auteur Zajdenverg (2019) comprend qu’en raison du changement hormonal que chaque femme enceinte souffre pendant la grossesse, le corps produit une plus grande quantité d’insuline pour transporter le glucose des aliments ingérés vers les cellules. Cependant, d’autres hormones que le placenta libère, entraver ce processus et forcer le pancréas à produire plus d’insuline, travailler plus dur et maintenir les niveaux de la substance normale.
Malgré cela, ce travail n’est pas toujours suffisant, et les niveaux de sucre dans le sang augmentent plus que la normale, se transformant en diabète gestationnel. Le bébé reçoit plus de glucose à travers le placenta, le pancréas finit par surcharger, le glucose n’est pas transformé en énergie, et ce qui reste de sucre finit par se transformer en graisse, augmentant le poids de l’enfant de façon spectaculaire. Il est important de souligner que le diabète gestationnel génère un risque d’accouchement prématuré (ZAIDENVERG, 2019).
Selon Zajdenverg (2019), certains symptômes du diabète gestationnel sont similaires à ceux des types 1 et 2, tels que la fatigue fréquente, la mer constante et beaucoup de volonté d’uriner. Les risques sont le diabète dans les grossesses précédentes, les antécédents familiaux de diabète, la grossesse jumelle, l’embonpoint, l’obésité, le syndrome des ovaires polykystiques, les triglycérides élevés, l’hypercholestérolémie, le gain de poids hors de la normale pendant la grossesse, l’hypertension artérielle et les grossesses plus âgées. Les tests pour le diagnostic de la maladie sont effectués dans les soins prénatals, en vérifiant le taux de triglycérides, glycémie à jeun et le cholestérol. Des examens échographiques sont également effectués et, au cours de la vingt-quatrième semaine de grossesse, un test oral de tolérance au glucose (courbe glycémique) est demandé. Le diabète gestationnel est confirmé si le diagnostic est égal ou supérieur à 95 mg/dl.
Habituellement, le diabète gestationnel se résout peu de temps après l’accouchement, mais dans certains cas finit par revenir des années plus tard. Par conséquent, les méthodes préventives sont importantes, comme une alimentation équilibrée et l’exercice fréquemment (SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA, 2007).
Comme on le voit, les trois types de diabète génèrent des conséquences qui se développent parfois en silence et que l’exercice physique et les soins alimentaires sont à la base de la prévention. Ainsi, une alimentation équilibrée est essentielle pour réduire le taux de glucose sanguin (MINISTÉRIO DA SAÚDE, 2019).
Du point de vue de Haber (2001), le glucose est régulé par le pancréas, par l’action conjointe du glucagon, et principalement par l’insuline. L’insuline est produite par les cellules bêta du pancréas, et est responsable de la diminution des niveaux de glucose sanguin, et il est donc de la plus haute importance pour les personnes atteintes de diabète, en particulier les personnes atteintes de diabète de type 1, facilitant l’absorption du glucose par les cellules musculaires squelettiques, les tissus adipeux et le foie. Glucagon est produit par les cellules alpha du pancréas et effectue un processus contraire à l’insuline, augmentant ainsi les niveaux de glucose sanguin en stimulant la dégradation du glycogène.
Le SBD (2017) explique que si la personne ne suit pas le régime proposé, exagérer les médicaments, sauter des repas, augmenter la quantité d’exercice sans conseils ou ajustements dans l’alimentation et avoir la consommation de boissons alcoolisées peut souvent se produire hypoglycémie.
Selon le SBD (2017), les symptômes de l’hypoglycémie sont : faim et nausées, somnolence, vision floue, gicleurs ou engourdissements dans les lèvres et la langue, maux de tête, faiblesse, fatigue, tristesse ou colère, tremblements, nervosité, anxiété, transpiration et frissons, confusion mentale, délires, aquicardie, étourdissements ou vertiges, irritabilité et impatience, manque de coordination motrice, cauchemars, pleurs pendant le sommeil, convulsions et inconscience.
Selon l’auteur Pimazoni Netto (2018), le diabéte est une maladie qui n’est pas seulement traitée avec des médicaments, mais avec un changement général de mode de vie. La personne doit totalement changer sa routine pour rester en bonne santé, pratiquer des exercices physiques tous les jours et surtout changer son alimentation. Il faut maintenir une alimentation saine, se nourrissant de petits repas 3 en 3 heures.
Par conséquent, il peut être entendu que les repas effectués tout au long de la journée devraient être basés sur des aliments riches en vitamines essentielles, en évitant la consommation excessive d’aliments qui ont une teneur élevée en matières grasses et une teneur élevée en sucre. Il est souligné en ce moment, la pertinence que le petit déjeuner a, puisque c’est le premier repas de la journée, et donc, il devrait être manipulé à partir de la consommation d’aliments sains, et qui ont des nutriments.
Selon SBD (2017), de nombreux aliments devraient être évités, tels que le sucre, les gras trans, les glucides raffinés, la farine blanche, les graisses saturées, les aliments diététiques, les aliments transformés et surtout les aliments frits.
Il est scientifiquement prouvé que le corps réagit négativement lorsque les personnes atteintes de diabète maintiennent un régime alimentaire basé sur des aliments riches en graisses et amidons, ce qui modifie l’image clinique, par conséquent la promotion d’un risque plus élevé pour la santé de l’individu.
Beaucoup d’aliments sont essentiels dans l’alimentation de ceux qui ont le diabète, par exemple, ceux qui ont la bagasse sont riches en fibres et donnent une plus grande satiété, tandis que la pomme, en plus de la satiété, aide à réguler l’intestin. La cannelle a des propriétés qui aident au contrôle glycémique, régulent les niveaux de glucose sanguin et empêchent l’hyperglycémie, tandis que l’avoine ralentit la vidaisie de l’estomac et l’absorption du glucose par le sang, ainsi que l’amélioration de la sensibilité à l’insuline.
2. TRAVAIL, LIGNES DIRECTRICES ET EXIGENCES DES ORGANISMES DE RÉGLEMENTATION EN CAS DE DIABÈTE
Comme on l’a vu, les IDF (2019) ont fait état d’estimations alarmantes, tant en chiffres actuels que prévus à long terme. Cela suggère que la maladie atteint une part élevée de la société, y compris dans la sphère professionnelle. La National Diabetes Care Association, ANAD (2016) veille à ce que le diabète n’ait généralement aucun impact sur la capacité professionnelle d’une personne et que de nombreux employeurs ne connaissent pas les employés diabétiques.
Pour l’ANAD (2016), la législation américaine, par exemple, protège les personnes diabétiques contre les actes discriminatoires, dans le but de les classer comme ayant un handicap dans le système endocrinien, capable d’accomplir leurs activités.
L’ANAD (2016) suggère que la décision d’employer un patient diabétique devrait tenir compte d’une évaluation individuelle appropriée et utiliser des lignes directrices et des protocoles qui évaluent, entre autres dimensions, le risque pour la sécurité des travailleurs atteints de diabète.
En ce sens, l’auteur Pimazoni Netto (2014) prévient que l’Agence nationale de l’aviation civile (ANAC) a déterminé, si l’examen médical des pilotes de ligne, en particulier ceux destinés à l’aviation commerciale, constate que la personne a un diagnostic clinique de diabète sucré insulino-dépendant, il / elle ne sera pas en mesure d’exercer la profession de pilote.
L’examen auquel fait référence l’auteur Pimazoni Netto (2014) est le certificat médical aéronautique (CMA) qui a des classes différentes en raison du type d’activité dans lequel le futur professionnel souhaite agir, comme le montre le tableau 3 ci-dessous :
Tableau 3 – Types d’examen de santé pilote : CMA
| Classe | Type d’activité |
| Première | Pilote de ligne, pilote professionnel et pilote d’équipage multiple. |
| Deuxième | Pilote privé avec qualification IFR, pilote privé, agent de bord, opérateur d’équipement spécial, mécanicien de vol et pilote de ballon libre. |
| Troisième | Pilote aérien et pilote de planeur. |
| 4e | Pilote à distance d’un aéronef piloté à distance |
Source: Agence nationale de l’aviation civile (2016).
Les examens CMA de première classe sont les plus rigoureux, car ils sont valides, où il s’avère que c’est 12 mois et, dans le cas des pilotes de plus de 60 ans qui opèrent dans le transport aérien public sont de 6 mois.
De deuxième classe, la validité de l’CMA est de 24 et 12 mois, ce dernier étant appliqué aux pilotes sur une période de 60 ans. Ainsi, le Règlement brésilien sur l’aviation civile (RBAC) décrit une série d’exigences pour l’obtention de l’CMA , parmi celles-ci, comportementales, neurologiques, cardiologiques, pneumomonologiques, digestives, métaboliques, nutritionnelles et endocriniennes, hématologiques, néphrologiques et urologiques, auditives et autres (AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL, 2020).
Selon l’ANAC (2020), parmi ces exigences, il y a celles qui caractérisent la personne comme n’étant pas adaptée à l’activité, et d’autres qui la considèrent comme l’évaluation de l’examinateur ou de l’organisme de réglementation.
Selon l’organisation qui sera démontrée, selon le tableau 1 fondé sur les troubles du métabolisme, il est possible de vérifier qu’il y a trois cas qui causent l’incapacité d’exercer la profession de pilote d’avion, principalement parce qu’ils suggèrent que son occurrence affecte la sécurité des vols et que les autres cas ne permettront l’exercice que s’il existe une preuve de suivi et de contrôle de la maladie. Ce qui est évident, c’est que les diabétiques qui utilisent l’insuline sont considérés comme inaptes. Le tableau 1 montrera ci-dessous :
Tableau 1 – Besoins métaboliques, nutritionnels et endocriniens (CMA première et deuxième classe) :
| ¡n. | Troubles en ce qui concerne les cas de diabète | La cause | |
| aptitude | Handicap | ||
| 1 | Antécédents ou diagnostic clinique de diabète sucré insulinodépendant | X | |
| 2 | Diabète sucré non traité avec de l’insuline à condition qu’il prouve que son état métabolique ne peut être contrôlé de manière satisfaisante qu’avec l’alimentation, ou l’alimentation combinée avec la prise orale de médicaments antidiabétiques, dont l’utilisation est compatible avec l’exercice sûr des affectations du membre d’équipage de conduite. | X1 | |
| 3 | Être avec une glycémie inférieure à 50mg/dl ou supérieure à 140mg/dl, confirmée après deux répétitions, à des jours différents. | X | |
| 4 | Être avec une glycémie comprise entre 50 et 69 mg/dl, ou entre 115 et 139 mg/dl, confirmée après deux réplications, à des jours différents. | X1 | |
| 5 | Utilisez des agents hypoglycémiques par voie orale, à condition que, après une période d’observation de 60 jours, un contrôle satisfaisant de la glycémie, qui devrait être supérieure à 69mg/dl et inférieure à 140mg/dl. | X2 | |
| 6 | Les patients atteints d’hypoglycémie réactive ou d’autres hypoglycémies difficiles à contrôler ou hors de la possibilité de contrôle. | X | |
Source : ANAC (2020).
Légende: X1 – Peut être considéré comme apte, à la discrétion de l’examinateur ou de l’ANAC, à condition qu’il respecte les exigences prévues par ce document et n’affecte pas la sécurité des vols, X2 – Peut être considéré comme apte, à la discrétion de l’examinateur ou de l’ANAC, à condition qu’il respecte les exigences stipulées par ce document et n’affecte pas la sécurité des vols, cependant, la validité maximale à accorder pour l’CMA réévaluée doit être de 6 mois.
L’auteur Pimazoni Netto (2015) comprend que, dans la pratique, il y a cinq interventions qui devraient être suivies par rapport aux pilotes diabétiques qui comprennent d’abord un diagnostic précis et précoce, par le biais d’évaluations annuelles lorsque le pilote a des antécédents familiaux ou des facteurs de risque de diabète. Ensuite, ils traitent de l’intervention intensive de l’autosurveillance de la glycémie à domicile afin de déterminer le profil glycémique quotidien et séquentiel.
Le troisième comprend la définition et les examens continus des approches thérapeutiques. La quatrième consiste en l’évaluation permanente de l’appui du pilote aux recommandations reçues de l’équipe de santé. Enfin, l’évaluation stricte du contrôle glycémique pour vérifier l’efficacité du traitement suivi. Bien que cette recherche n’ait pas obtenu d’études qui témoignent du scénario actuel des pilotes au Brésil touchés par le diabète et quelles sont les conséquences du travail sur eux, il ya des rapports qui suggèrent des discussions sur l’utilisation de l’insuline, en particulier en ce qui concerne l’aviation commerciale.
Il a été constaté que même une pétition numérique avait été faite pour le retour à une carrière, Change.org (2017), avec 1058 signatures, ce fait a provoqué de nombreuses discussions dans SBD (2015), où des notes suggèrent que le traitement à l’insuline ne peut pas être le seul paramètre qui rend l’activité professionnelle irréalisable, et les cas doivent être évalués en tenant compte de la connaissance de la maladie par le pilote, de son strict respect des recommandations médicales et de l’efficacité de son traitement.
Dans les scénarios internationaux, les discussions sont à un niveau d’évolution, compte tenu des protocoles les plus récents lancés par la Federal Aviation Administration (FAA) en novembre 2019, où elles inaugurent pour les pilotes américains, l’autorisation pour les personnes atteintes de diabète sucré de type 1 ou 2 traités à l’insuline d’obtenir le certificat médical de première ou deuxième classe, à condition qu’ils ne présentent pas de risque pour la sécurité des vols. Ce document est FAR Partie 67.401.
Selon la FAA (2019a; 2019b), le pilote pour être autorisé à voler nécessite une surveillance continue de la glycémie (CGM) [7] et sans CGM. L’option sans CGM s’applique uniquement aux candidats de troisième classe, cependant, l’option avec CGM est requise pour les candidats de classe 1 et 2.
Selon la FAA (2019a; 2019b), les protocoles autorisent la certification médicale délivrée spécialement pour certains candidats traités à l’insuline ou pour ceux qui ont considéré cliniquement stable dans leur régime de traitement pour une période de 6 mois ou plus. En outre, chacun doit fournir des documents médicaux sur ses antécédents de traitement actuels, les accidents et l’état de santé.
Le protocole établit que dans les cas nécessitant la CGM, pour envisager la certification des pilotes de première et deuxième classe, l’aviateur doit envoyer les données relatives à cette surveillance et à toutes les exigences de certification, y compris celles montrant les informations sur le diabète traitées à l’insuline et la feuille de travail sur la glycémie (FEDERAL AVIATION ADMINSTRATION, 2019a).
En outre, pour demander le certificat de troisième classe, les épisodes d’hypoglycémie doivent être inexistants au cours des 05 dernières années. Il doit également fournir des copies de tous les dossiers médicaux ou accidents et incidents, et soumettre un rapport médical détaillé complet, de préférence mis à disposition par un professionnel spécialisé dans le traitement du diabète (FEDERAL AVIATION ADMINSTRATION, 2019b).
La FAA (2019b) estime que pour garantir un vol sûr, les mesures de surveillance et les mesures de surveillance nécessaires pendant son fonctionnement devraient être appliquées aux pilotes qui n’utilisent pas le CGM. Un glucomètre en rondins doit être prélevé pendant le vol, ainsi qu’un approvisionnement pour obtenir des échantillons de sang et de glucose rapidement absorbables en parties de 10 g pendant toute la durée prévue du vol.
Certaines mesures devraient être suivies pour le fonctionnement du vol, par exemple, 30 minutes avant le vol, le pilote devrait obtenir la concentration de glucose dans le sang, et le résultat devrait être supérieur à 100 mg/dl, le cas échéant, le pilote doit ingérer le glucose approprié et mesurer la concentration de glucose 30 minutes plus tard. Si vous avez entre 100 et 300 mg/dl, vous pouvez voler normalement, et si vous avez plus de 300 mg/dl, le vol devrait être annulé.
Toutes les 1 heure de vol, et toutes les 30 minutes avant l’atterrissage, le pilote doit recevoir sa glycémie et, si on ne s’y attend pas, il doit prendre les mesures nécessaires (FEDERAL AVIATION ADMINSTRATION, 2019b).
Dans le sillage des États-Unis d’Amérique, Simons, Stüben et Maher (2011) dans une étude affiliée à l’European Society for Aerospace Medicine (ESAM [8], 2011) considèrent qu’il est possible de garder les types 1 et 2 de diabète traités par insuline, car si les pilotes diabétiques en état de vol utilisent du glucose en continu et surveillent leur glycémie en pré-vol, il n’y aura aucun dommage aux opérations. Cependant, il met l’accent sur les risques d’hypoglycémie, qui peuvent être réduits avec l’utilisation d’analogues de l’insuline, et que la certification médicale doit être envisagée au cas par cas.
CONSIDÉRATIONS FINALES
Il est entendu que la présente étude a abordé les types de diabète, ses conséquences dans le corps humain et a constaté que dans les deux cas, la maladie a besoin de surveillance et de soins, qui comprend une bonne alimentation.
Cependant, lorsque le diagnostic de cette maladie est discuté dans le domaine de l’aviation, il est observé qu’au Brésil, le diabète de type 2 ne produit pas de conséquences pour l’aéronaute, cependant, le pilote, ou candidat pilote avec le diabète de type 1, est considéré comme inapte à la profession. Cela est dû aux complications que la maladie provoque.
De nombreux chercheurs se demandent encore si l’utilisation de l’insuline est effectivement efficace, c’est-à-dire si le traitement par lade hormone aide efficacement dans la réalité de la personne qui a reçu un diagnostic de diabète sucré insulinodépendant, et si, par conséquent, cela peut être ou non, pilote d’avion.
D’autre part, la recherche a révélé que le scénario international, plus précisément le scénario nord-américain, est en avance sur le Brésil, en comparant les études scientifiques qui ont été menées ces dernières années, en ce qui concerne le pilote, s’il peut effectivement exercer la profession, s’il est porteur de cette maladie, et que si le professionnel de l’aviation maintient un traitement continu et s’il suit un protocole strict et surveillé , vous pouvez suivre et tenir constamment. On a observé qu’en Europe, le présent cas ayant une position similaire est également analysé.
Ainsi, il est conclu que les réflexions sur l’utilisation de l’insuline par les pilotes devraient envisager de nouveaux horizons au Brésil, puisque des moyens novateurs de contrôler et de surveiller la maladie sont largement discutés à l’échelle mondiale. Concrètement, afin de faire des progrès significatifs sur ce thème au Brésil, il est suggéré que des entités telles que SBD et SBEM, des personnalités importantes sur le thème de l’aviation civile brésilienne, développent d’autres recherches et des études significatives qui pourraient conduire au repositionnement des normes brésiliennes, afin d’améliorer la réalité professionnelle de nombreux aviateurs qui souffrent des réflexes de la maladie mellitus diabétique.
Par conséquent, il est entendu que, empêchant un aviateur d’exercer sa profession parce qu’il effectue un traitement de santé à partir de l’utilisation de l’insuline, n’est pas correct, des critères vraiment pertinents devraient être analysés, tels que l’exécution d’un suivi sûr, en fonction de la santé physique du professionnel de l’aviation et la maladie existante avec sa réalité professionnelle.
RÉFÉRENCES
AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL. CMA – exame médico. 2016. Disponível em: <https://www.anac.gov.br/assuntos/setor-regulado/profissionais-da-aviacao-civil/processo-de-licencas-e-habilitacoes/cma>. Acesso em 25 abr. 2020
. Regulamento brasileiro da aviação civil: RBAC n. 67, Emenda n. 04. Brasília: ANAC, 2020. Disponível em: https://www.anac.gov.br/assuntos/legislacao/legislacao-1/rbha-e-rbac/rbac/rbac-067/@@display-file/arquivo_norma/RBAC67EMD04%20-%20Retificado.pdf. Acesso em: 19 mar. 2020.
AMERICAN DIABETES ASSOCIATION. Classification and diagnosis of diabetes: standards of medical care in diabetes – 2019, Diabetes Care, v. 42, supplement 1, January, p. S13-S28, 2019.
ASSOCIAÇÃO NACIONAL DE ATENÇÃO AO DIABETES. Diabetes e emprego. 2016. Disponível em: <https://www.anad.org.br/diabetes-e-emprego/>. Acesso em: 28 abr. 2020.
BALDA, C. A.; PACHECO-SILVA, A. Aspectos imunológicos do diabetes melito tipo 1. Revista da Associação Médica Brasileira, São Paulo, v. 45, n. 2, p. 175-180, 1999.
DIB, S. A. Resistencia a insulina e síndrome metabólica no diabetes mellitus tipo 1, Arquivos Brasileiros de Endocrinologia & Metabólica. São Paulo, v.50, n. 2, p. 250-263, 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302006000200011>. Acesso em 19 mar. 2020.
FEDERAL AVIATION ADMINSTRATION. Guide for aviation medical examiners: decision considerations disease protocols – diabetes mellitus type I or type II – insulin treated – CGM option. Washington: FAA, 2019a. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/itdm/. Acesso em: 30 abr. 2020.
. Guide for aviation medical examiners: disease protocols – diabetes mellitus type I and type II – insulin treated – non-CGM – third class option. Washington: FAA, 2019b. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/diabetes_insulin/. Acesso em: 01 maio 2020.
GHANGE.ORG. ANAC autorize pilotos diabéticos que fazem uso de análogos de insulina a obter CMA. 2017. Disponível em: https://www.change.org/p/anac-ag%C3%AAncia-nacional-de-avia%C3%A7%C3%A3o-civil-anac-autorize-pilotos-diab%C3%A9ticos-que-fazem-uso-de-an%C3%A1logos-de-insulina-a-obter-cma. Acesso em 10 maio 2020.
HABER, E. P. Secreção da insulina: efeito autócrino da insulina e modulação por ácidos graxos. Arquivos Brasileiros de Endocrinologia & Metabólica, São Paulo, v. 45, n. 3, p. 2019-227, junho 2001. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302001000300003>. Acesso em 03 abr. 2020.
INTERNATIONAL DIABETES FEDERAL. IDF Atlas. 9th. Brussels, Belgium: IDF, 2019.
MINISTÉRIO DA SAÚDE. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Protocolo clínico e diretrizes terapêuticas diabetes mellitus tipo 1: relatório de recomendação. Brasília: CONITEC, 2019.
PIMAZONI NETTO, A. Análogos de insulina e hipoglicemia em pilotos de aeronaves. 2014. Disponível em: <https://www.diabetes.org.br/publico/component/content/article?id=892:a-importancia-ea-flexibilidade-do-tratamento>. Acesso em 05 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2015. Disponível em: <https://www.diabetes.org.br/publico/artigos-sobre-diabetes/1190-o-uso-da-insulina-por-piloto-de-aeronave-pode-impedir-o-exercicio-de-sua-profissao-de-voar>. Acesso em 5 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2017. Disponível em: <https://www.diabetes.org.br/publico/conte-sua-historia/1551-monica-supera-dificuldades-de-cegueira-e-lanca-seu-segundo-livro>. >. Acesso em 04 abr. 2020.
. Viva saudável com diabetes. 2018. Disponível em: <https://www.diabetes.org.br/publico/viva-saudavel-com-diabetes>. Acesso em 03 abr. 2020.
REIS, A. F.; VELHO, G. Bases genéticas do diabetes mellitus tipo 2, Arquivos Brasileiros de Endocrinologia & Metabologia, São Paulo, v. 46, n. 4, p.426-432, agosto, 2002.
RUIZ, L. V. B.; PRADO, R. P. Nefropatia diabética: diabetes melittus na nefropatia diabética. In: Anais da Semana Acadêmica, Científica e Cultural da FSP – 2017, Campus Itapetininga, São Paulo, Curso de Biomedicina, 2018. Disponível em: <http://unifsp.edu.br/itapetininga/wp-content/uploads/2018/08/Anais-da-Semana-Acad%C3%AAmica-Cient%C3%ADfica-e-Cultural-da-FSP-2018-Curso-de-Biomedicina.pdf>. Acesso em: 02 abr. 2020.
SIMONS, R.; STÜBEN, U.; MAHER, D. Insulin treated diabetic pilot applicants: recommendations. Brussels: ESAM, 2011. Disponível em: <http://www.esam.aero/images/docs/Position_Paper_Insulin_treated_diabetic_pilot_applicants.pdf>. Acesso em 1 maio 2020.
SOARES, A. H. Cetoacidose diabética é uma grave emergência médica. 2014. Disponível em: <https://www.diabetes.org.br/publico/ultimas/774-cetoacidose-diabetica-e-uma-grave-emergencia-medica>. Acesso em: 15 mar. 2020.
SOCIEDADE BRASILEIRA DE DIABETES. Tipos de diabetes. 2017. Disponível em: <https://www.diabetes.org.br/publico/diabetes-tipo-1/66-tudo-sobre-diabetes/581-tipos-de-diabetes>. Acesso em: 10 mar. 020.
. Tipos de diabetes, fatores de riscos. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes/tipos-de-diabetes>. Acesso em: 11 mar. 2020.
SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA. O que é diabetes? 2007. Disponível em: <https://www.endocrino.org.br/o-que-e-diabetes/>. Acesso em 14 mar. 2020.
. Diabetes mellitus gestacional, Revista da Associação Médica Brasileira, São Paulo, v. 54, n. 6, p´. 471-486, nov./dez., 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302008000600006>. Acesso em 14 mar. 2020
SOCIEDADE PORTUGUESA DIABETOLOGIA. Definição, diagnóstico e classificação do diabetes mellitus. 2020. Disponível em: <https://www.spd.pt/index.php/grupos-de-estudo-mainmenu-30/28-classificao-de-diabetes-mellitus/58-definio-diagnstico-e-classificao-da-diabetes-mellitus>. Acesso em: 25 mar. 2020.
THE GLOBAL DIABETES COMMUNITY. Pancreas and diabetes. 2019. Disponível em: <https://www.diabetes.co.uk/body/pancreas-and-diabetes.html>. Acesso em: 25 mar. 2020.
WORLD HEALTH ORGANIZATION. Classification of diabetes mellitus 2019. Geneva: WHO, 2019.
ZAJDENVERG, L. Diabetes gestacional. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes-gestacional>. Acesso em 03 abr. 2020.
ANNEXE – RÉFÉRENCES DE NOTES DE BAS DE PAGE
3. Organisation mondiale de la Santé (OMS)
4. Fédération internationale du diabète (FID)
5. Association américaine du diabète.
6. communauté mondiale du diabète.
7. Continuous Glucose Monitoring.
8. European Society of Aerospace Medicine.
[1] Diplôme en sciences aéronautiques.
[2] Diplôme en arts visuels. Spécialisation en enseignement universitaire.
Envoyé : juin 2020.
Approuvé : août 2020.


