ARTICOLO ORIGINALE
JÚNIOR, Wilson Pereira da Costa [1], SILVA, Tammyse Araújo da [2]
JÚNIOR, Wilson Pereira da Costa. SILVA, Tammyse Araújo da. Diabete mellito: principali caratteristiche e prospettive per l’aviazione civile. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 05, Ed. 08, Vol. 05, pp. 146-164. nell’agosto 2020. ISSN: 2448-0959, Collegamento di accesso: https://www.nucleodoconhecimento.com.br/scienza-aeronautica/aviazione-civile
RIEPILOGO
Il presente articolo ha lo scopo di discutere del diabete mellito, una malattia rilevante e di portata globale che in molti casi utilizza l’insulina come trattamento, o come una sorta di compensazione, considerando che alcuni organismi non possono produrre questa sostanza. Quando questa malattia colpisce un pilota di aereo o un candidato per questa professione, ci sono restrizioni sull’emissione di formazione, a causa della dipendenza da insulina, e questo fatto riflette direttamente sulla realtà dell’aeronauta. La diagnosi di diabete nei piloti ha portato alla discussione sui limiti per praticare la professione quando l’uso di routine dell’insulinica. Pertanto, attraverso una metodologia documentaria e bibliografica qualitativa, l’obiettivo era la ricerca di verificare lo scenario attuale riguardante le decisioni sui protocolli nazionali e internazionali adottati in merito alla malattia. Allo stesso tempo, i suoi riflessi sono stati osservati nell’attività professionale dell’aviatore. Pertanto, è stato scoperto che insulina, ipoglicemia, glucosio e altre condizioni biologiche legate al diabete sono importanti e influenzano gli aspetti nella salute degli individui che hanno questa malattia. Pertanto, in Brasile, le persone che non hanno insulina sono considerate inadatte ad essere piloti di aerei, anche se i diabetici che non usano questo trattamento, c’è la possibilità di avere i loro certificati. È stato anche scoperto che negli Stati Uniti, in prima linea in quello che potrebbe essere il futuro del mondo in materia, i piloti che usano l’insulina sono considerati idonei, a condizione che seguano un rigoroso protocollo di cura e prevenzione. Da una ricerca condotta da studiosi in Europa, è stato scoperto che l’uso di analoghi dell’insulina può controllare l’ipoglicemia e che i piloti diabetici autoimmuni svolgeranno la loro funzione se monitorano e seguono linee guida rigorose. Si conclude che, con lo studio che i brasiliani con diabete di tipo 1, non possono praticare la professione di pilota di aeroplani e che oggi non c’è spazio per il cambiamento, dal momento che il regolamento brasiliano sull’aviazione civile (RBAC) 67, che si occupa di questo problema, è stato aggiornato e modificato nel 2020. D’altro canto, le discussioni non cessano e negli scenari internazionali le prospettive sono più promettenti.
Parole chiave: Diabete Mellito, prospettive aeronautiche, sicurezza del volo, fattore umano nell’aviazione, piloti di compagnie aeree con diabete mellito.
INTRODUZIONE
Il diabete mellito è una malattia che colpisce una parte significativa del mondo e la popolazione brasiliana. Questa malattia è correlata al metabolismo del glucosio, causato dall’assenza di insulina nel corpo, o semplicemente dal malassorbimento di questo ormone nel corpo umano. Il diabete si svolge in tre tipi, come 1, 2 e gestazionale. I sintomi della malattia sono diversi e ogni organismo reagisce in modo diverso. I suoi riflessi sono gravi per la salute fisica, al punto da influenzare anche la vita sociale dell’individuo. Pertanto, la diagnosi precoce è essenziale in vista di una routine di cura.
È una malattia che colpisce diversi segmenti sociali. In alcuni casi, è possibile che la dipendenza da insulina riduca la partecipazione al mondo del lavoro e questo si estende all’attività di un pilota di aeroplani. Apparentemente, ci sono indicazioni che l’aeronauta, quando è affetto da diabete privo di insulina, è considerato inadatto alla pratica professionale.
Considerando quanto sopra, e con l’obiettivo di analizzare le discussioni che sono in evidenza sull’argomento, lo scopo di questa ricerca è quello di esaminare, nello scenario nazionale e internazionale, le domande più attuali riguardanti il pilota diabetico, oltre alla probabile compromissione della sua carriera, e, parallelamente, identificare se esiste la possibilità di invertire l’apparente condizione di inettitudine.
Lo studio è giustificato perché in alcuni casi, l’uso permanente di insulina può consentire al paziente di avere una migliore qualità della vita, in modo che non limiti le sue attività professionali, anche se il pilota dipende ancora da un monitoraggio costante.
Per svolgere questa ricerca, abbiamo scelto di utilizzare una metodologia di base, con obiettivi descrittivi, eseguendo un approccio qualitativo delle procedure bibliografiche e documentali. Pertanto, la struttura dello studio è coerente con il metodo adottato, dove è stato diviso in due sezioni. Il primo dimostrerà le principali caratteristiche del diabete mellito e presenterà una panoramica della malattia, del suo trattamento, oltre a descrivere alcune raccomandazioni. Cercherà quindi di esaminare il diabete dal punto di vista dell’aviazione civile.
Si prevede, con questo studio, di trovare prove che consentano al pilota di esercitare la sua professione, anche se ha il diabete e manca di insulina, permettendo all’aviatore di esercitare la sua professione, senza mettere in pericolo la sicurezza del volo.
1. CONCETTO E TIPI DI DIABETE MELLITO
L’Organizzazione Mondiale della Sanità – OMS[3] (2019) definisce il termine diabete come un gruppo di disturbi metabolici caratterizzati e identificati dalla presenza di iperglicemia. Questa malattia è associata a disfunzioni e insufficienza di vari organi, come il cervello, il cuore, i vasi sanguigni, gli occhi, i reni, tra gli altri organi. Alla fine, si traduce nella distruzione delle cellule beta del pancreas, e queste cellule sono responsabili della produzione di insulina, un ormone che è totalmente influente nella vita di un individuo con questa malattia.
È chiaro che il diabete, nel corso degli anni, è diventato parte della realtà di molti individui provenienti da vari paesi, anche dopo aver effettuato diversi studi scientifici volti a una migliore copertura dei tipi di malattia. Pertanto, si osserva che la cautela e l’assistenza precoce sono in realtà un modo per diverse persone di mantenere l’assistenza primaria per quanto riguarda il diabete mellito e la sua prevenzione.
Vale la pena ricordare che la Società portoghese di diabetologia – SPD (2020) ritiene che il diabete mellito sia diventato al centro di molti studi internazionali in relazione alla sua diagnosi e classificazione. Pertanto, il fulcro di questa ricerca è la malattia del mellito, definita dall’SPD come un disturbo metabolico dell’eziologia multipla, caratterizzata da un’iperglicemia cronica con disturbi nel metabolismo, derivante da carenze nella secrezione o nell’azione dell’insulina che a lungo termine porta alla disfunzione e al fallimento di vari organi e, in assenza di un trattamento appropriato porta anche alla morte.
Inoltre, l’OMS (2019) comprende che si tratta di una malattia che colpisce ampiamente la popolazione mondiale, che aumenta ogni anno, e che i suoi effetti vanno oltre l’individuo, colpendo la famiglia e le società. L’International Diabetes Federation IDF[4] (2019) presenta il numero stimato di adulti con diabete nel 2019, come mostrato nella figura 1:
Figura 1 – Numero totale stimato di adulti tra i 20 e i 79 anni con diabete nel 2019:
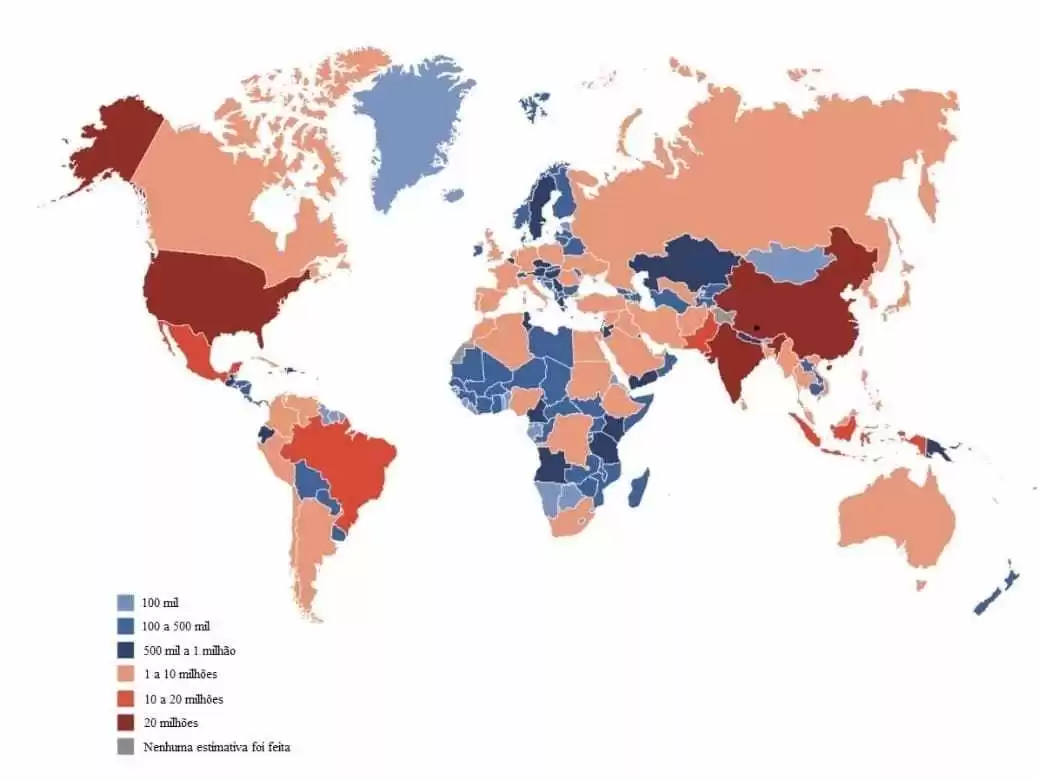
Fonte: Adattato da IDF (2019).
L’International Diabetes Federation (2019), come mostrato nella figura 1, stima che 463 milioni di adulti di età compresa tra 20 e 79 anni in tutto il mondo (circa il 9,3% di tutti gli adulti in questa fascia di età) abbiano il diabete. Inoltre, proietta il numero totale stimato di adulti di età compresa tra 20 e 79 anni e il 79,4% che vivono in paesi a basso e medio reddito.
Sulla base di queste stime del 2019, le IDF prevede anche che, indipendentemente dal tipo, entro il 2030 ci saranno 578,4 milioni di persone che vivono con il diabete e che entro il 2045, questo numero aumenterà a 700,2 milioni. La tabella 1 mostra questa stima:
Tabella 1 – Numero totale stimato di persone (da 20 a 79 anni) con diabete nel 2019, 2030 e 2045
| 2019 | 2030 | 2045 | |
| Popolazione totale del mondo | 7,7 miliardi di euro | 8,6 miliardi di euro | 9,5 miliardi di euro |
| Popolazione adulta (20-79 anni) | 5,0 miliardi di euro | 5,7 miliardi di euro | 6,4 miliardi di euro |
| Diabetici (20-79 anni) | |||
| Prevalenza globale | 9,30% | 10,20% | 10,90% |
| Numero di persone con diabete | 463,0 milioni di abitanti | 578,4 milioni di abitanti | 700,2 milioni di abitanti |
| Numero di decessi per diabete | 4,2 milioni di abitanti | ||
| Spesa sanitaria totale per il diabete | 760,3 miliardi di dollari | 824,7 miliardi di dollari | 845,0 miliardi di dollari |
| Iperglicemia in gravidanza | |||
| Percentuale di nati vivi interessati | 15,80% | 14,00% | 13,30% |
| Numero di nati vivi interessati | 20,4 milioni di abitanti | 18,3 milioni di abitanti | 18,0 milioni di abitanti |
| Riduzione della tolleranza al glucosio (20-79 anni) | |||
| Prevalenza globale | 7,50% | 8,00% | 8,6 milioni di abitanti |
| Numero di persone con deficit di tolleranza al glucosio | 373,9 milioni di abitanti | 453,8 milioni di abitanti | 548,4 milioni di abitanti |
| Diabete di tipo 1 (da 0 a 19 anni) | |||
| Numero di bambini e adolescenti con diabete di tipo 1 | 1.110.100 | ||
| Numero di casi di nuova diagnosi ogni anno | 128.900 |
Fonte: Adattato da IDF (2019).
Secondo l’American Diabetes Association[5] – ADA (2019) è importante classificare il tipo di diabete al fine di determinare il trattamento appropriato, anche se alcuni individui non possono essere chiaramente classificati sul tipo di diabete al momento della diagnosi.
Gli autori Balda e Pacheco-Silva (1999) riferiscono che le principali categorie di diabete sono di tipo 1, tipo 2 e gestazionale. Il tipo 1 è la principale causa di diabete nell’infanzia e manca di un trattamento insulinico ininterrotto, il tipo 2 è responsabile della stragrande maggioranza del diabete in tutto il mondo (circa il 90%), mentre gestazionale aumenta il rischio di complicanze durante la gravidanza e alla nascita, sia per la madre che per il bambino.
La Società brasiliana del diabete – SBD (2019) ritiene che il diabete di tipo 1, noto anche come diabete insulino-dipendente, diabete infantile e diabete immunomediato, si sviluppi nei bambini, negli adolescenti o nei giovani adulti e possa anche apparire negli adulti e negli anziani e possa essere ereditario.
Per l’International Diabetes Federation (2019) il tipo 1 è il più aggressivo, in quanto la persona produce anticorpi che agiscono contro le cellule produttrici di insulina del pancreas (cellule β), con conseguente produzione di insulina scarsa o nessuna, quindi priva di iniezioni giornaliere per mantenere un livello di glucosio nell’intervallo appropriato.
In questo senso, la ricerca degli autori Balda e Pacheco-Silva (1999) ha dimostrato un’improvvisa incapacità del pancreas di produrre insulina a causa della completa distruzione cellulare. Questa distruzione è causata dal sistema immunitario stesso della persona con diabete, che normalmente protegge il corpo da infezioni e altre aggressioni esterne e talvolta distrugge parti del corpo stesso. Ecco perché il diabete di tipo 1 è una malattia che si dice sia autoimmune.
Secondo il Ministero della Salute (2019), i pazienti con diabete di tipo 1 richiedono iniezioni giornaliere di insulina come trattamento per prevenire chetoacidosi, stato coma, eventi micro e macrovascolari e persino la morte.
Per Balda e Pacheco-Silva (1999), le persone con diabete di tipo 1 sono generalmente più sottili perché il corpo compensa la mancanza di carburante rompendo le riserve di grasso. Gli individui con peso normale sono abbastanza intestabili e il controllo metabolico della malattia è difficile, quindi può verificarsi chetoacidosi diabetica. La chetoacidosi diabetica si verifica nelle persone con diabete di tipo 1, ma può verificarsi anche nelle persone con tipo 2.
In questo senso, Soares (2014) spiega che la chetoacidosi diabetica è un’emergenza medica e si verifica quando i livelli di zucchero nel sangue sono alti, così come l’aumento della quantità di chetonas nel sangue. I keoni sono sostanze acide che sbilanciano il pH del sangue e causano uno squilibrio nella composizione sanguigna che può portare al coma e persino alla morte se non trattata.
Per evitare casi estremi, è necessario fare una diagnosi e che è più uniforme, specialmente nel diabete mellito, come chiarito dall’SPD (2020), ma per questo, è necessario comprendere i sintomi.
L’International Diabetes Federation (2019) descrive che i sintomi più comuni includono la casa eccessiva (polidipsia), la minzione frequente (poliuria), la visione offuscata, la perdita di peso, l’affaticamento e la mancanza di energia, tuttavia, alcuni di questi fattori potrebbero non essere sintomatici, il che porta alla diagnosi tardiva.
Il trattamento delle persone con diabete mellito ha cinque componenti: educazione al diabete, terapia insulinica, autocontrolli glicemici, guida nutrizionale e pratica monitorata dell’esercizio fisico (AMERICAN DIABETES ASSOCIATION, 2019; MINISTERO DELLA SALUTE, 2019).
L’altro tipo di diabete, il 2, responsabile di circa il 90-95% dei casi di diabete, è considerato un problema di salute globale. Il problema si evolve con il consumo di alimenti trasformati, bevande zuccherate, obesità e attività fisiche ridotte. È comune negli adulti, ma ha mostrato un numero crescente tra bambini e adolescenti, e la maggior parte delle persone con diabete di tipo 2 sono in sovrappeso, o anche obesi, il che causa un peggioramento della resistenza all’insulina, secondo l’OMS (2019).
Secondo l’autore Dib (2006), la maggior parte delle persone con diabete di tipo 2 è resistente all’insulina. Questa resistenza è dovuta alla diminuzione dell’azione dell’insulina nei muscoli e nel tessuto adiposo. Nel tempo e con l’aumento di questa resistenza, la malattia può evolversi e il paziente presenta difficoltà nella secrezione di insulina a causa dell’esaurimento della capacità secretoria delle cellule.
La Società Brasiliana di Endocrinologia e Metabologia – SBEM (2007), spiega che questo tipo è chiamato diabete non insulino-dipendente o diabete adulto che deriva da relativa carenza di insulina e obesità.
La The Global Diabetes Community[6] (2019) aggiunge che in questi casi, il pancreas secedenti normalmente l’insulina, ma ci sono avanzi di inulina e glucosio nel sangue e nelle cellule a basso glucosio. Pertanto, il pancreas rilascia molta insulina causando il deterioramento delle cellule, e le cellule distrutte non hanno produzione di insulina, e di conseguenza l’individuo ora ha la necessità di assumere insulina e farmaci per aumentare la sensibilità a questo ormone.
Studi degli autori Reis e Velho (2002) avvertono che il diabete mellito di tipo 2 (DM2) deriva da difetti nella secrezione e nell’azione dell’insulina, e la patogenesi di entrambi i meccanismi è correlata a fattori genetici e ambientali. La sua incidenza è aumentata in diverse popolazioni e quindi è diventata una delle malattie più diffuse al mondo. Il fatto è che il diabete è associato all’aumento della mortalità e all’alto rischio di sviluppare complicazioni, micro e macro vascolari, nonché neuropatie, che possono causare cecità, insufficienza renale e persino amputazioni degli arti.
Il diabete di tipo 2 è causato da una ridotta sensibilità dei tessuti bersaglio all’effetto dell’insulina. Per superare questa resistenza e prevenire l’accumulo di glucosio nel sangue, ci deve essere un aumento della quantità di insulina secreta. Sebbene non sia noto cosa causi questo tipo di diabete, si ritiene che il fattore ereditario abbia un’importanza molto maggiore rispetto al tipo 1. C’è anche una connessione tra obesità e DM2, anche se l’obesità non porta necessariamente al diabete (RUIZ; PRADO, 2018).
Secondo SBD (2019), chiunque può avere diabete di tipo 2, tuttavia, ci sono casi in cui il rischio può essere più alto, come nelle persone che consumano alcol eccessivo, hanno ipertensione, alti trigliceridi, stile di vita sedentario, bassi livelli di colesterolo HDL, diabete gestazionale precedente, prediabete, obesità e sovrappeso, che hanno più di 45 anni, incluso il fattore più comune , storia familiare del diabete di tipo 2. La tabella 2 elenca i principali fattori di rischio.
Tabella 2 – Fattori di rischio per lo sviluppo del diabete
| N. | Fattori di rischio |
| 1 | Alta pressione |
| 2 | Diagnosi dei prediabete |
| 3 | Colesterolo alto o variazione del tasso di trigliceridi nel sangue |
| 4 | Sovrappeso, soprattutto se il grasso è concentrato |
| 5 | Parenti stretti con diabete |
| 6 | Uso di farmaci glucocorticoideclass |
| 7 | apnea notturna |
| 8 | Schizofrenia, depressione, disturbo bipolare |
| 9 | Sindrome dell’ovaio policistico |
| 10 | Diabete gestazionale |
| 11 | Donna che ha dato alla luce un bambino di oltre 4 kg |
| 12 | Malattie croniche o croniche |
Fonte: Adattato dal Ministero della Salute (2019).
Come il Ministero della Salute (2019) avverte le persone con diabete di tipo 2, così come i portatori di tipo 1, all’inizio sono asintomatici e possono avere la malattia per anni senza rendersene conto. I primi sintomi del diabete di tipo 2 sono infezioni frequenti, come infezioni della pelle e urinarie, e il paziente può anche presentare costantemente, fame al di fuori del normale, disponibilità a urinare più volte al giorno, formicolio ai piedi e alle mani, problemi alla vista come difficoltà a vedere, visione offuscata o aumento esagerato del grado e, infine, ferite che ci tano tempo per guarire.
Come evidenziato in precedenza, un dettaglio importante per quanto riguarda il diabete è ciò che riguarda la guarigione, la difficoltà di rigenerazione di un livido si verifica a causa di problemi cardiovascolari, che causano un blocco della circolazione sanguigna nelle vene e l’eccesso di glucosio nel flusso sanguigno, che danneggia direttamente il sistema immunitario. In questo modo, casi come l’amputazione nelle persone con diabete sono estremamente comuni.
Il Ministero della Salute (2019) sottolinea l’importanza di svolgere attività fisiche al fine di mantenere un buon flusso sanguigno, migliorare il processo di guarigione e che ciò può essere fatto attraverso misure che abbassano i livelli di colesterolo e ipertensione.
Oltre ai due tipi di diabete sopra menzionati, c’è anche il diabete gestazionale. I rischi forniti da questo tipo di diabete sono numerosi, il che mette a rischio la vita della donna incinta e del feto.
Il terzo tipo di diabete, gestazionale, come spiegato da SBEM (2007) si verifica quando l’alto tasso di glucosio nel sangue (iperglicemia) viene diagnosticato in gravidanza e possono verificarsi complicazioni durante la gravidanza e anche dopo il parto, sia per la donna che per il bambino.
L’autore Zajdenverg (2019) capisce che, a causa del cambiamento ormonale che ogni donna incinta soffre durante la gravidanza, il corpo produce una maggiore quantità di insulina per trasportare il glucosio dal cibo ingerito alle cellule. Tuttavia, altri ormoni che la placenta rilascia, ostacolano questo processo e costringono il pancreas a produrre più insulina, lavorando di più e mantenendo i livelli della sostanza normale.
Nonostante ciò, questo lavoro non è sempre sufficiente e i livelli di zucchero nel sangue aumentano più del normale, trasformandosi in diabete gestazionale. Il bambino riceve più glucosio attraverso la placenta, il pancreas finisce per sovraccaricarsi, il glucosio non viene trasformato in energia e ciò che rimane dello zucchero finisce per trasformarsi in grasso, aumentando drasticamente il peso del bambino. È importante sottolineare che il diabete gestazionale genera il rischio di parto prematuro (ZAIDENVERG, 2019).
Secondo Zajdenverg (2019), alcuni sintomi del diabete gestazionale sono simili a quelli di tipo 1 e 2, come stanchezza frequente, mare costante e molta disponibilità a urinare. I rischi sono diabete nelle gravidanze precedenti, storia familiare del diabete, gravidanza gemella, sovrappeso, obesità, sindrome dell’ovaio policistico, alti trigliceridi, colesterolo alto, aumento di peso fuori dal normale in gravidanza, ipertensione e gravidanza più anziana. I test per la diagnosi della malattia vengono eseguiti in cura prenatale, controllando il tasso di trigliceridi, glicemia a digiuno e colesterolo. Vengono inoltre eseguiti esami ecografici e, nella ventiquattresima settimana di gravidanza, viene richiesto un test orale di tolleranza al glucosio (curva glicemica). Il diabete gestazionale è confermato se la diagnosi è uguale o superiore a 95 mg/dl.
Di solito il diabete gestazionale si risolve subito dopo il parto, ma in alcuni casi finisce per tornare anni dopo. Pertanto, i metodi preventivi sono importanti, come una dieta equilibrata e l’esercizio fisico frequentemente (SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA, 2007).
Come visto, i tre tipi di diabete generano conseguenze che a volte si sviluppano silenziosamente e che l’esercizio fisico e la cura del cibo sono la base della prevenzione. Pertanto, diete equilibrate sono essenziali per ridurre il livello di glucosio nel sangue (MINISTÉRIO DA SAÚDE, 2019).
Dal punto di vista di Haber (2001) il glucosio è regolato dal pancreas, dall’azione congiunta del glucagone e principalmente dall’insulina. L’insulina è prodotta dalle cellule beta del pancreas ed è responsabile della diminuzione dei livelli di glucosio nel sangue, e quindi è della massima importanza per le persone con diabete, in particolare le persone con diabete di tipo 1, facilitando l’assorbimento del glucosio da parte delle cellule muscolari scheletriche, del tessuto adiposo e del fegato. Il glucagone è prodotto da cellule alfa del pancreas ed esegue un processo contrario all’insulina, aumentando così i livelli di glucosio nel sangue stimolando la rottura del glicogeno.
L’SBD (2017) spiega che se la persona non segue la dieta proposta, esagerare i farmaci, saltare i pasti, aumentare la quantità di esercizio fisico senza guida o regolazioni nel mangiare e avere il consumo di bevande alcoliche può spesso verificarsi ipoglicemia.
Secondo l’SBD (2017), i sintomi dell’ipoglicemia sono: Fame e nausea, sonnolenza, visione offuscata, formicolio o intorpidimento delle labbra e della lingua, mal di testa, debolezza, affaticamento, tristezza o rabbia, tremiling, nervosismo, ansia, sudorazione e brividi, confusione mentale, delusioni, aquicardia, vertigini o vertigini, irritabilità e impazienza, mancanza di coordinazione motoria, incubi, pianto durante il sonno, convulsioni e incoscienza.
Secondo l’autore Pimazoni Netto (2018), il diabete è una malattia che non viene trattata solo con farmaci, ma con un cambiamento generale nello stile di vita. La persona dovrebbe cambiare totalmente la propria routine per rimanere in salute, praticando esercizi fisici ogni giorno e soprattutto cambiando la propria dieta. Si dovrebbe mantenere una dieta sana, nutrendosi di piccoli pasti 3 in 3 ore.
Pertanto, si può capire che i pasti eseguiti durante il giorno dovrebbero essere basati su alimenti ricchi di vitamine essenziali, evitando un consumo eccessivo di alimenti con alto contenuto di grassi e alto contenuto di zucchero. È sottolineato in questo momento, la rilevanza che la colazione ha, dal momento che questo è il primo pasto della giornata, e quindi, dovrebbe essere manipolato dall’assunzione di cibi sani e che hanno sostanze nutritive.
Secondo SBD (2017), molti alimenti dovrebbero essere evitati, come zucchero, grassi trans, carboidrati raffinati, farina bianca, grassi saturi, alimenti dietetici, cibi trasformati e soprattutto cibi fritti.
È scientificamente provato che il corpo risponde negativamente quando i malati di diabete mantengono una dieta a base di alimenti ricchi di grassi e amidi, che altera il quadro clinico, promuovendo di conseguenza un rischio più elevato per la salute dell’individuo.
Molti alimenti sono essenziali nella dieta di coloro che hanno il diabete, ad esempio quelli che hanno la bagassa sono ricchi di fibre e danno maggiore sazietà, mentre la mela, oltre alla sazietà, aiuta a regolare l’intestino. La cannella ha proprietà che aiutano nel controllo glicemico, regolano i livelli di glucosio nel sangue e prevengono l’iperglicemia, mentre l’avena rallenta lo svuotamento dello stomaco e l’assorbimento del glucosio da parte del sangue, oltre a migliorare la sensibilità all’insulina.
2. LAVORO, LINEE GUIDA E REQUISITI DEGLI ORGANISMI DI REGOLAMENTAZIONE IN CASO DI DIABETE
Come si è visto, le IDF (2019) hanno indicato stime allarmanti, sia nel numero attuale che in quello previsto a lungo termine. Ciò suggerisce che la malattia raggiunge un’alta quota della società, anche nella sfera professionale. La National Diabetes Care Association, ANAD (2016) assicura che il diabete generalmente non abbia alcun impatto sulla capacità lavorativa di un individuo e che molti datori di lavoro non siano a conoscenza dei dipendenti diabetici.
Per l’ANAD (2016), la legislazione statunitense, ad esempio, protegge gli individui diabetici da atti discriminatori, con l’obiettivo di classificarli come con disabilità nel sistema endocrino, in grado di svolgere le loro attività.
L’ANAD (2016) suggerisce che la decisione di assumere un paziente diabetico dovrebbe tenere conto di un’adeguata valutazione individuale e utilizzare linee guida e protocolli che valutano, tra le altre dimensioni, il rischio per la sicurezza dei lavoratori con diabete.
In questo senso, l’autore Pimazoni Netto (2014) avverte che l’Agenzia Nazionale dell’Aviazione Civile (ANAC) ha stabilito, se la visita medica per i piloti delle compagnie aeree, in particolare quelli destinati all’aviazione commerciale, rileva che l’individuo ha una diagnosi clinica di diabete mellito insulino-dipendente, non sarà in grado di praticare la professione di pilota.
L’esame a cui fa riferimento l’autore Pimazoni Netto (2014) è il Certificato Medico Aeronautico (CMA) che ha classi diverse a causa del tipo di attività in cui il futuro professionista desidera agire, come mostrato nella tabella 3 seguente:
Tabella 3 – Tipi di esame sanitario pilota: CMA
| Classe | Tipo di attività |
| Prima | Pilota di linea, pilota commerciale e pilota di più membri dell’equipaggio. |
| Secondo | Pilota privato con qualifica IFR, pilota privato, assistente di volo, operatore di equipaggiamento speciale, meccanico di volo e pilota di palloncini gratuiti. |
| Terzo | Pilota aereo e pilota di alianti. |
| 4° | Pilota remoto di aerei a pilotaggio remoto |
Fonte: Agenzia nazionale per l’aviazione civile (2016).
Gli esami CMA di prima classe sono i più rigorosi, in quanto validi, dove risulta che sono 12 mesi e, nel caso di piloti di età superiore ai 60 anni che operano nel trasporto aereo pubblico sono di 6 mesi.
Di seconda classe, la validità della CMA è di 24 e 12 mesi, quest’ultima applicata ai piloti per oltre 60 anni. Pertanto, il Regolamento brasiliano sull’aviazione civile (RBAC) delinea una serie di requisiti per ottenere la CMA, tra cui comportamentale, neurologico, cardiologico, pneumonologico, digestivo, metabolico, nutrizionale ed endocrino, ematologico, nefrologico e urologico, uditivo e altri (AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL, 2020).
Secondo l’ANAC (2020), tra questi requisiti ci sono quelli che caratterizzano l’individuo come non adatto all’attività, e altri che lo considerano la valutazione dell’esaminatore o dell’agenzia di regolamentazione.
Secondo l’organizzazione che sarà dimostrata, secondo la tabella 1 basata sui disturbi del metabolismo, è possibile verificare che ci siano tre casi che causano l’incapacità di esercitare la professione di pilota di aereo, principalmente perché suggeriscono che il suo verificarsi influisce sulla sicurezza del volo e che gli altri casi consentiranno l’esercizio fisico solo se vi è prova di follow-up e controllo della malattia. Ciò che è evidente è che i diabetici che usano l’insulina sono considerati inadatti. La tabella 1 mostrerà i seguenti casi:
Tabella 1 – Fabbisogno metabolico, nutrizionale ed endocrino (CMA prima e seconda classe):
| N. | Disturbi per quanto riguarda i casi di diabete | Causa | |
| Fitness | Disabilità | ||
| 1 | Storia o diagnosi clinica del diabete mellito insulino-dipendente | X | |
| 2 | Diabete mellito non trattato con insulina a condizione che dimostri che il suo stato metabolico può essere controllato in modo soddisfacente solo con la dieta, o dieta combinata con l’assunzione orale di farmaci antidiabetici, il cui uso è compatibile con l’esercizio sicuro degli incarichi del membro dell’equipaggio di volo. | X1 | |
| 3 | Essere con glucosio nel sangue inferiore a 50mg / dl o superiore a 140mg / dl, confermato dopo due ripetizioni, in giorni diversi. | X | |
| 4 | Essere con glucosio nel sangue tra 50 e 69 mg/dl, o tra 115 e 139 mg/dl, confermato dopo due repliche, in giorni diversi. | X1 | |
| 5 | Utilizzare agenti ipoglicemici per via orale, a condizione che, dopo un periodo di osservazione di 60 giorni, un controllo soddisfacente della glicemia, che dovrebbe essere superiore a 69 mg/dl e inferiore a 140 mg/dl. | X2 | |
| 6 | Pazienti con ipoglicemia reattiva o altra ipoglicemia difficile da controllare o fuori dalla possibilità di controllo. | X | |
Fonte: ANAC (2020).
Legenda: X1 – Può essere considerato idoneo, a discrezione dell’esaminatore o dell’ANAC, a condizione che sia conforme ai requisiti stabiliti dal presente documento e non incida sulla sicurezza del volo, X2 – Può essere considerato idoneo, a discrezione dell’esaminatore o dell’ANAC, a condizione che sia conforme ai requisiti stabiliti dal presente documento e non incida sulla sicurezza del volo, tuttavia, la validità massima da concedere per la CMA rivalutata deve essere di 6 mesi.
L’autore Pimazoni Netto (2015), comprende che, in pratica, sono cinque gli interventi da seguire in relazione ai piloti con diabete che inizialmente comprendono diagnosi accurate e precoci, attraverso valutazioni annuali quando il pilota ha una storia familiare o fattori di rischio per il diabete. Successivamente, si occupano di un intervento intensivo dell’autocontrollo della glicemia domestica al fine di determinare il profilo glicemico quotidiano e sequenziale.
Il terzo comprende la definizione e le revisioni continue degli approcci terapeutici. Il quarto consiste nella valutazione permanente del sostegno del pilota alle raccomandazioni ricevute dal gruppo sanitario. Infine, la rigorosa valutazione del controllo glicemico per verificare l’efficacia del trattamento seguito. Sebbene questa ricerca non abbia ottenuto studi che dimostrino l’attuale scenario dei piloti in Brasile affetti da diabete e quali sono le conseguenze del lavoro su di loro, ci sono rapporti che suggeriscono discussioni sull’uso dell’insulina, in particolare per quanto riguarda l’aviazione commerciale.
Si è riscontrato che anche una petizione digitale è stata fatta per il ritorno a una carriera, Change.org (2017), con 1.058 firme, questo fatto ha causato molte discussioni in SBD (2015), dove ci sono note che suggeriscono che il trattamento insulinico non può essere l’unico parametro che rende impraticabile l’attività professionale, e i casi dovrebbero essere valutati, tenendo conto della conoscenza della malattia del pilota, della sua stretta aderenza alle raccomandazioni mediche e dell’efficacia del suo trattamento.
Negli scenari internazionali, le discussioni sono a un livello di evoluzione, visti i più recenti protocolli lanciati dalla Federal Aviation Administration (FAA) nel novembre 2019, dove inaugurano per i piloti statunitensi, il permesso per coloro che hanno diabete mellito di tipo 1 o 2 trattato con insulina per ottenere il certificato medico di prima o seconda classe, a condizione che non presentino un rischio per la sicurezza del volo. Questo documento è FAR Parte 67.401.
Secondo la FAA (2019a; 2019b) il pilota per essere autorizzato a volare richiede il monitoraggio continuo del glucosio (CGM) [7] e senza CGM. L’opzione senza CGM si applica solo ai candidati di terza classe, tuttavia, l’opzione con CGM è richiesta per i candidati di classe 1 e 2.
Secondo la FAA (2019a; 2019b), i protocolli consentono la certificazione medica rilasciata soprattutto per alcuni candidati trattati con insulina o per coloro che sono considerati clinicamente stabili nel loro regime di trattamento per un periodo di 6 mesi o più. Inoltre, tutti devono fornire documentazione medica sulla loro attuale storia di trattamento, incidenti e stato medico.
Il protocollo stabilisce che nei casi che richiedono CGM, per considerare la certificazione dei piloti di prima e seconda classe, l’aviatore deve inviare i dati relativi a questo monitoraggio e a tutti i requisiti di certificazione, compresi quelli che mostrano le informazioni sul diabete trattato con insulina e il foglio di lavoro per la glicemia (FEDERAL AVIATION ADMINSTRATION, 2019a).
Inoltre, per richiedere il certificato di terza classe, gli episodi di ipoglicemia devono essere inesistenti negli ultimi 05 anni. Fornisce inoltre copie di tutte le cartelle cliniche o incidenti e presenta una relazione medica dettagliata completa, preferibilmente resa disponibile da un professionista specializzato nel trattamento del diabete (FEDERAL AVIATION ADMINSTRATION, 2019b).
La FAA (2019b) ritiene che, per garantire un volo sicuro, le misure di monitoraggio esistenti e le azioni necessarie durante il suo funzionamento dovrebbero essere applicate ai piloti che non utilizzano il CGM. Durante il volo deve essere prelevato un glucometro di tronchi, più una fornitura per ottenere campioni di sangue e glucosio rapidamente assorbibili in parti da 10 g per una durata di volo pianificata completa.
Alcune azioni dovrebbero essere seguite per il funzionamento del volo, come, 30 minuti prima del volo, il pilota dovrebbe ottenere la concentrazione di glucosio nel sangue e il risultato dovrebbe essere superiore a 100 mg / dl, se applicabile, il pilota dovrebbe ingerire glucosio appropriato e misurare la concentrazione di glucosio 30 minuti dopo. Se hai tra i 100 e i 300 mg/dl puoi volare normalmente e se hai più di 300 mg/dl il volo deve essere cancellato.
Ogni 1 ora di volo, e ogni 30 minuti prima dell’atterraggio, il pilota deve ricevere la sua concentrazione di glucosio nel sangue e, se non previsto, deve prendere le misure necessarie (FEDERAL AVIATION ADMINSTRATION, 2019b).
Sulla scia degli Stati Uniti d’America, Simons, Stüben e Maher (2011) in uno studio affiliato alla European Society for Aerospace Medicine (ESAM [8], 2011) ritengono che sia possibile mantenere i tipi 1 e 2 di diabete trattati con insulina, poiché se i piloti diabetici in stato di volo utilizzano il glucosio continuamente e monitorano i livelli di glucosio nel sangue durante il pre-volo, non ci saranno danni alle operazioni. Tuttavia, sottolinea i rischi di ipoglicemia, che possono essere ridotti con l’uso di analoghi dell’insulina, e che la certificazione medica dovrebbe essere considerata caso per caso.
CONSIDERAZIONI FINALI
È chiaro che il presente studio ha affrontato i tipi di diabete, le sue conseguenze nel corpo umano e ha scoperto che in entrambi i casi, la malattia ha bisogno di monitoraggio e cura, che include una buona dieta.
Tuttavia, quando la diagnosi di questa malattia viene discussa nel campo dell’aviazione, si osserva che in Brasile il diabete di tipo 2 non produce conseguenze per l’aeronauta, tuttavia, il pilota, o candidato pilota con diabete di tipo 1, è considerato inadatto alla professione. Ciò è dovuto alle complicazioni che la malattia causa.
Molti studiosi si interrogano ancora sul fatto che l’uso di insulina sia effettivamente efficace, cioè se il trattamento con detto ormone aiuti efficacemente nella realtà dell’individuo a cui è stato diagnosticato il diabete mellito insulino-dipendente e se, di conseguenza, possa essere o meno, pilota di aeroplani.
D’altra parte, la ricerca ha scoperto che lo scenario internazionale, più precisamente lo scenario nordamericano, è davanti al Brasile, confrontando gli studi scientifici che sono stati condotti negli ultimi anni, per quanto riguarda il pilota, se può effettivamente praticare la professione, se è portatore di questa malattia, e che se il professionista dell’aviazione mantiene un trattamento continuo e se sta seguendo un protocollo rigoroso e monitorato , puoi tenere il passo e tenere costantemente. È stato osservato che, in Europa, viene analizzato anche il caso di specie con una posizione simile.
Pertanto, si conclude che le riflessioni sull’uso dell’insulina da parte dei piloti dovrebbero immaginare nuovi orizzonti in Brasile, poiché modi innovativi di controllare e monitorare la malattia sono ampiamente discussi a livello globale. In termini pratici, al fine di compiere progressi significativi su questo tema in Brasile, si suggerisce che entità come SBD e SBEM, figure importanti sul tema dell’aviazione civile brasiliana, sviluppino ulteriori ricerche e studi significativi che possano portare al riposizionamento delle norme brasiliane, al fine di migliorare la realtà professionale di numerosi aviatori che soffrono dei riflessi della malattia del diabete mellito.
Pertanto, è chiaro che, impedendo a un aviatore di svolgere la sua professione perché esegue un trattamento sanitario dall’uso dell’insulina, non è corretto, dovrebbero essere analizzati criteri davvero pertinenti, come l’esecuzione di un follow-up sicuro, adattando la salute fisica del professionista dell’aviazione e la malattia esistente con la sua realtà lavorativa.
RIFERIMENTI
AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL. CMA – exame médico. 2016. Disponível em: <https://www.anac.gov.br/assuntos/setor-regulado/profissionais-da-aviacao-civil/processo-de-licencas-e-habilitacoes/cma>. Acesso em 25 abr. 2020
. Regulamento brasileiro da aviação civil: RBAC n. 67, Emenda n. 04. Brasília: ANAC, 2020. Disponível em: https://www.anac.gov.br/assuntos/legislacao/legislacao-1/rbha-e-rbac/rbac/rbac-067/@@display-file/arquivo_norma/RBAC67EMD04%20-%20Retificado.pdf. Acesso em: 19 mar. 2020.
AMERICAN DIABETES ASSOCIATION. Classification and diagnosis of diabetes: standards of medical care in diabetes – 2019, Diabetes Care, v. 42, supplement 1, January, p. S13-S28, 2019.
ASSOCIAÇÃO NACIONAL DE ATENÇÃO AO DIABETES. Diabetes e emprego. 2016. Disponível em: <https://www.anad.org.br/diabetes-e-emprego/>. Acesso em: 28 abr. 2020.
BALDA, C. A.; PACHECO-SILVA, A. Aspectos imunológicos do diabetes melito tipo 1. Revista da Associação Médica Brasileira, São Paulo, v. 45, n. 2, p. 175-180, 1999.
DIB, S. A. Resistencia a insulina e síndrome metabólica no diabetes mellitus tipo 1, Arquivos Brasileiros de Endocrinologia & Metabólica. São Paulo, v.50, n. 2, p. 250-263, 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302006000200011>. Acesso em 19 mar. 2020.
FEDERAL AVIATION ADMINSTRATION. Guide for aviation medical examiners: decision considerations disease protocols – diabetes mellitus type I or type II – insulin treated – CGM option. Washington: FAA, 2019a. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/itdm/. Acesso em: 30 abr. 2020.
. Guide for aviation medical examiners: disease protocols – diabetes mellitus type I and type II – insulin treated – non-CGM – third class option. Washington: FAA, 2019b. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/diabetes_insulin/. Acesso em: 01 maio 2020.
GHANGE.ORG. ANAC autorize pilotos diabéticos que fazem uso de análogos de insulina a obter CMA. 2017. Disponível em: https://www.change.org/p/anac-ag%C3%AAncia-nacional-de-avia%C3%A7%C3%A3o-civil-anac-autorize-pilotos-diab%C3%A9ticos-que-fazem-uso-de-an%C3%A1logos-de-insulina-a-obter-cma. Acesso em 10 maio 2020.
HABER, E. P. Secreção da insulina: efeito autócrino da insulina e modulação por ácidos graxos. Arquivos Brasileiros de Endocrinologia & Metabólica, São Paulo, v. 45, n. 3, p. 2019-227, junho 2001. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302001000300003>. Acesso em 03 abr. 2020.
INTERNATIONAL DIABETES FEDERAL. IDF Atlas. 9th. Brussels, Belgium: IDF, 2019.
MINISTÉRIO DA SAÚDE. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Protocolo clínico e diretrizes terapêuticas diabetes mellitus tipo 1: relatório de recomendação. Brasília: CONITEC, 2019.
PIMAZONI NETTO, A. Análogos de insulina e hipoglicemia em pilotos de aeronaves. 2014. Disponível em: <https://www.diabetes.org.br/publico/component/content/article?id=892:a-importancia-ea-flexibilidade-do-tratamento>. Acesso em 05 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2015. Disponível em: <https://www.diabetes.org.br/publico/artigos-sobre-diabetes/1190-o-uso-da-insulina-por-piloto-de-aeronave-pode-impedir-o-exercicio-de-sua-profissao-de-voar>. Acesso em 5 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2017. Disponível em: <https://www.diabetes.org.br/publico/conte-sua-historia/1551-monica-supera-dificuldades-de-cegueira-e-lanca-seu-segundo-livro>. >. Acesso em 04 abr. 2020.
. Viva saudável com diabetes. 2018. Disponível em: <https://www.diabetes.org.br/publico/viva-saudavel-com-diabetes>. Acesso em 03 abr. 2020.
REIS, A. F.; VELHO, G. Bases genéticas do diabetes mellitus tipo 2, Arquivos Brasileiros de Endocrinologia & Metabologia, São Paulo, v. 46, n. 4, p.426-432, agosto, 2002.
RUIZ, L. V. B.; PRADO, R. P. Nefropatia diabética: diabetes melittus na nefropatia diabética. In: Anais da Semana Acadêmica, Científica e Cultural da FSP – 2017, Campus Itapetininga, São Paulo, Curso de Biomedicina, 2018. Disponível em: <http://unifsp.edu.br/itapetininga/wp-content/uploads/2018/08/Anais-da-Semana-Acad%C3%AAmica-Cient%C3%ADfica-e-Cultural-da-FSP-2018-Curso-de-Biomedicina.pdf>. Acesso em: 02 abr. 2020.
SIMONS, R.; STÜBEN, U.; MAHER, D. Insulin treated diabetic pilot applicants: recommendations. Brussels: ESAM, 2011. Disponível em: <http://www.esam.aero/images/docs/Position_Paper_Insulin_treated_diabetic_pilot_applicants.pdf>. Acesso em 1 maio 2020.
SOARES, A. H. Cetoacidose diabética é uma grave emergência médica. 2014. Disponível em: <https://www.diabetes.org.br/publico/ultimas/774-cetoacidose-diabetica-e-uma-grave-emergencia-medica>. Acesso em: 15 mar. 2020.
SOCIEDADE BRASILEIRA DE DIABETES. Tipos de diabetes. 2017. Disponível em: <https://www.diabetes.org.br/publico/diabetes-tipo-1/66-tudo-sobre-diabetes/581-tipos-de-diabetes>. Acesso em: 10 mar. 020.
. Tipos de diabetes, fatores de riscos. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes/tipos-de-diabetes>. Acesso em: 11 mar. 2020.
SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA. O que é diabetes? 2007. Disponível em: <https://www.endocrino.org.br/o-que-e-diabetes/>. Acesso em 14 mar. 2020.
. Diabetes mellitus gestacional, Revista da Associação Médica Brasileira, São Paulo, v. 54, n. 6, p´. 471-486, nov./dez., 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302008000600006>. Acesso em 14 mar. 2020
SOCIEDADE PORTUGUESA DIABETOLOGIA. Definição, diagnóstico e classificação do diabetes mellitus. 2020. Disponível em: <https://www.spd.pt/index.php/grupos-de-estudo-mainmenu-30/28-classificao-de-diabetes-mellitus/58-definio-diagnstico-e-classificao-da-diabetes-mellitus>. Acesso em: 25 mar. 2020.
THE GLOBAL DIABETES COMMUNITY. Pancreas and diabetes. 2019. Disponível em: <https://www.diabetes.co.uk/body/pancreas-and-diabetes.html>. Acesso em: 25 mar. 2020.
WORLD HEALTH ORGANIZATION. Classification of diabetes mellitus 2019. Geneva: WHO, 2019.
ZAJDENVERG, L. Diabetes gestacional. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes-gestacional>. Acesso em 03 abr. 2020.
APPENDIX – RIFERIMENTI FOOTNOTE
3. Organizzazione Mondiale della Sanità (OMS)
4. Federazione Internazionale del Diabete (FID)
5. American Diabetes Association.
6. Comunità globale del diabete.
7. Continuous Glucose Monitoring.
8. European Society of Aerospace Medicine.
[1] Laurea in Scienze Aeronautiche.
[2] Laurea in Arti Visive. Specializzazione in Didattica Universitaria.
Inviato: giugno 2020.
Approvato: agosto 2020.


