SILVA, Valdete Lourenço [1]
SILVA, Valdete Lourenço. Urgências e emergências com síndromes hipertensivas em gestantes de alto risco no contexto hospitalar nos serviços de saúde pública brasileiro. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 03, Ed. 09, Vol. 06, pp. 18-47 Setembro de 2018. ISSN:2448-0959
RESUMO
Este trabalho é o resultado de uma revisão bibliográfica acerca das síndromes hipertensivas em gestantes de alto risco no contexto hospitalar da saúde pública brasileira. Objetivos: avaliar repercussões perinatais nas síndromes hipertensivas em gestações de alto risco no contexto hospitalocêntrico dos serviços de saúde públicos. A hipertensão arterial é um dos principais problemas de saúde pública, se tratando de uma doença crônica, que aumenta o risco para o desenvolvimento de doenças cardiovasculares. A síndrome hipertensiva específica da gravidez é uma ocorrência de grande morbimortalidade materna e perinatal, com uma elevada taxa de incidência e de prevalência no Brasil, ocupando o primeiro lugar dentre as afecções próprias do ciclo grávido-puerperal e, a primeira causa de morte materna, principalmente quando se transforma em uma de suas formas graves, como a eclâmpsia e a síndrome de HELLP, interferindo, de forma significativa, nas gestações de mulheres primíparas e multíparas. Recomenda-se mais estudos que envolvam o tema proposto remetendo à reflexão sobre o elevado número de síndromes hipertensivas e mortalidade maternas para formação e aprimoramento dos profissionais de saúde, refletindo diretamente no aumento da qualidade dos serviços, otimizando a perspectiva de reduzir mortes, maior adesão e acessibilidade das gestantes aos serviços de saúde básica. Com base no estudo observa-se que por caracterizarem gestações de alto risco, as síndromes hipertensivas merecem maior atenção, com um atendimento especializado, profissionais capacitados e com acompanhamento digno, deve-se adotar um acompanhamento pré-natal de qualidade, principalmente para as gestantes de risco, fornecendo todas as ferramentas necessárias para que a gestante possa ter uma gestação normal e sem intercorrências.
Palavras–chave: Gestantes de Alto Risco, Síndromes Hipertensivas, Saúde Pública, Urgência e Emergência.
INTRODUÇÃO
Durante a gestação ocorrem várias alterações fisiológicas e anatômicas que podem intervir na avaliação da gestante, é imprescindível que os profissionais de saúde atentem para este fato durante a avaliação para que a mesma seja feita de forma adequada e satisfatória.
O Ministério da Saúde (2010) enfatiza sobre o fato de que mesmo que uma gestação mesmo transcorrendo bem, pode se tornar de risco a qualquer momento, durante a evolução da mesma ou durante o trabalho de parto. A cada consulta de pré-natal e durante o trabalho de parto é importante fazer a reclassificação de risco, no intuito de oferecer assistência precoce e não tardia que pode ocasionar morte materna ou perinatal. A gravidez de risco está fortemente relacionada com uma maior morbimortalidade materna e perinatal, caracterizada por gestantes que apresentam maior probabilidade de evolução adversa, em nível hospitalar uma das situações mais comuns, são as gestantes com algum risco gestacional.
A hipertensão arterial durante a gestação destaca-se como sendo a doença que mais provoca efeitos nocivos no organismo materno, fetal e neonatal. É definida pela presença de pressão arterial maior ou igual a 140/90mmhg e para ser constatada, devem ser realizadas duas aferições com um intervalo de 4 horas, a paciente deve estar sentada, evitando assim a compressão da veia cava pelo útero grávido. Para a medida da pressão arterial, deve-se dar preferência aos aparelhos de coluna de mercúrio ou aneroides calibrados. Os aparelhos automáticos (digitais) só devem ser utilizados se forem corretamente validados para uso em pré-eclâmpsia. (MOURA et al. 2010).
A hipertensão arterial pode ser uma condição pré-existente coincidente: hipertensão arterial que antecede a gravidez e persiste após o parto; agravada pela gravidez: hipertensão prévia e/ou subclínica que se agrava com a gravidez; ou ainda, transitória: hipertensão que se desenvolve após a primeira metade da gestação e caracteriza-se por elevação leve da pressão arterial, sem prejuízo para a gravidez. Essa forma de hipertensão arterial regride após o parto, mas retorna em gestações subsequentes (FRIGO et al. 2013).
A gravidez pode ser complicada devido às síndromes hipertensivas gestacionais alguns dos fatores que aumentam o risco do desenvolvimento são: obesidade, diabetes, doença renal, gravidez múltipla, primiparidade e antecedentes pessoais ou familiares. São consideradas a primeira causa de mortalidade no Brasil e a terceira no mundo. Em países desenvolvidos, a cada 100 gestantes, no mínimo 2 e no máximo 8, desenvolvem tal evento. Diante desse fato, merecem maior importância na saúde pública mundial. São classificadas em pré-eclâmpsia/eclâmpsia que consiste em doença hipertensiva específica da gravidez; hipertensão crônica, de qualquer etiologia; pré-eclâmpsia sobreposta à hipertensão crônica ou nefropatia e hipertensão gestacional. (NORONHA NETO, et al. 2010)
Vettore et al. (2011), corrobora que as síndromes hipertensivas podem levar há várias complicações destacando-se encefalopatia hipertensiva, função renal comprometida, falência cardíaca, hemorragia retiniana, associação com pré-eclâmpsia, coagulo patias, além de causar riscos ao feto que fica sujeito à restrição de crescimento intrauterino, deslocamento prematuro de placenta, sofrimento fetal, baixo peso, prematuridade e morte intraútero.
O presente estudo tem o objetivo de destacar os principais aspectos das repercussões perinatais nas síndromes hipertensivas em gestações de alto risco no contexto hospitalocêntrico dos serviços de saúde públicos. Para identificar os procedimentos metodológicos na realização desta pesquisa, trata-se de uma pesquisa bibliográfica, pois o estudo foi desenvolvido com base em referencial teórico baseado na literatura científica, em materiais já publicados sobre o assunto em livros, artigos, revistas eletrônicas, que pudessem elucidar e identificar soluções para o seguinte problema: A elevação do número de síndromes hipertensivas em gestantes de alto risco no contexto hospitalar da saúde pública brasileira?
METODOLOGIA
Trata-se de pesquisa bibliográfica com referencial de teórico científico realizada em livros, artigos, revistas eletrônicas; sobre os riscos causados por uma gestação acompanhada de Síndromes Hipertensivas, com a finalidade de contribuir para o aprofundamento do conhecimento sobre o tema investigado. Foi realizado por meio de busca por artigos científicos dos bancos de dados online, através da utilização do MEDLINE/Pubmed e Scielo publicados no período de 2010 até 2016. As palavras-chave utilizadas na busca foram: Gestantes de Alto Risco, Síndromes Hipertensivas, Saúde Pública, Urgência e Emergência. Foram inicialmente obtidos 180 artigos, que após critério de inclusão através do refinamento com os descritores, tempo de publicação, relevância, leitura de título e resumo dos trabalhos, foram selecionados 77 artigos científicos para leitura na íntegra. Destes, 30 foram utilizados para a escrita do artigo.
RESULTADOS E DISCUSSÃO
As doenças crônicas representam uma questão de saúde pública a nível mundial. Neste contexto destaca-se a hipertensão que ocorre com a elevação dos níveis da pressão arterial e são responsáveis pela maior parte dos problemas cardiovasculares que resultam em grandes gastos devido a hospitalizações, mortes e invalidez. No Brasil a hipertensão é um grave problema para a saúde pública e está entre uma das prioridades do Ministério da Saúde; devido à alta prevalência, morbidade e mortalidade, além de representarem um desafio para os profissionais da área, devido ao fato que muitos pacientes abandonam o tratamento após o desaparecimento dos sintomas, acarretando em prejuízos ainda maiores para sua própria saúde e elevação dos custos para a precária saúde pública no país (GUEDES et al. 2011).
A doença hipertensiva da gravidez se caracteriza por ser uma das mais importantes complicações do ciclo gravídico-puerperal por apresentar alto risco de morbidade e mortalidade para o binômio mãe/filho. As situações de vulnerabilidade que envolve mulheres de baixa renda em idade fértil, que possuem condições de saúde desfavoráveis; e menor acesso e utilização de serviços de saúde merecem mais atenção, no intuito de proporcionar facilidade de acesso, aos serviços de saúde e oportunidade de estar bem informadas e na melhor condição física possível antes de engravidar. No contexto desta pesquisa percebe-se que o ideal é que as mulheres hipertensas antes de engravidar estejam com os níveis pressóricos integralmente controlados, e após engravidar fazer o acompanhamento de pré-natal para diminuir possíveis riscos durante a gestação. E que os fatores de risco gestacional podem ser prontamente identificados no decorrer da assistência pré-natal, os profissionais de saúde devem estar aptos e atentos a todas as etapas da anamnese, exame físico geral e exame gineco-obstétrico (BRASIL, 2010).
O Manual Técnico de Gestação de Alto Risco do Ministério da Saúde 2012, aponta os marcadores e fatores de risco gestacionais presentes anteriormente à gestação se dividem em:
Quadro 1 – Marcadores e Fatores de risco Gestacionais Presentes Anteriormente à Gestação:


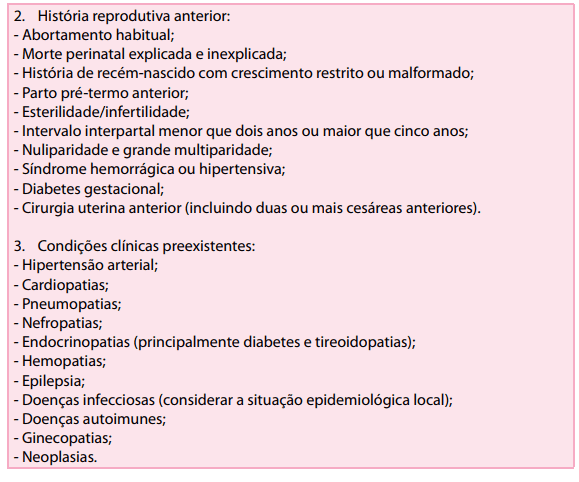
Quadro 2 – Os Outros Grupos de Fatores de Risco Referem-se a Condições ou Complicações que Podem Surgir no Decorrer da Gestação Transformando-a em uma Gestação de Alto Risco


SÍNDROMES HIPERTENSIVAS
As causas das doenças hipertensivas na gestação ainda são incertas, o que acaba dificultando a sua prevenção, mas os fatores de risco já identificados auxiliam a diminuir a frequência da doença através da criação de estratégias para melhorar a assistência as mulheres hipertensas, proporcionando o tratamento com pré-natal diferenciado. Considerada um dos principais problemas em obstetrícia em países em desenvolvimento, a hipertensão durante a gestação ainda apresenta dificuldades para um diagnóstico precoce, alguns testes possuem um custo elevado, além de invasivos, impede a utilização durante a rotina (DALMÁZ et al. 2011).
Uma análise realizada no Brasil sobre as causas da prematuridade aponta que as Síndromes Hipertensivas da gestação foram responsáveis por 38% dos nascimentos pré- termo, sendo as gestantes que receberam tratamento com anti-hipertensivos as que foram consideradas grupo de maior risco para a prematuridade. Entretanto, faz-se necessário o conhecimento da fisiopatologia, o diagnóstico precoce e acompanhamento pré-natal de qualidade para evitar resultados materno-fetal desfavoráveis. É fundamental a realização do pré-natal para uma gestação saudável, quanto melhor a assistência pré-natal, menores são os índices de complicações obstétricas (SOUZA; ARAÚJO; COSTA, 2011).
HIPERTENSÃO CRÔNICA
É a hipertensão que está presente antes da gravidez ou diagnosticada antes de 20 semanas de gestação. É considerada hipertensão quando a pressão arterial sistólica (PAS) é > 140 mmHg e/ou a pressão arterial diastólica (PAD) > 90 mmHg, medidas em duas ocasiões com 4 horas de intervalo. O diagnóstico é mais difícil de ser realizado em gestantes hipertensas sem diagnóstico prévio, pela presença do descenso fisiológico da pressão arterial (PA), que ocorre na primeira metade da gestação. Também é considerada Hipertensão Crônica aquela diagnosticada pela primeira vez durante a gravidez e que não normaliza no pós-parto. São reconhecidas duas categorias de gravidade: leve (até 179 mm Hg sistólica e 109 mm Hg) e grave (≥ 180 sistólica ou 110 diastólica). A hipertensão crônica complica cerca de 5% de todas as gravidezes, e as taxas de prevalência estão aumentando devido à primiparidade tardia (BATEMAN et al. 2012).
O baixo risco estará associado à hipertensão essencial controlada, que apresentará um risco de Pré-Eclâmpsia (PE) sobreposta em torno de 10-25%, risco de descolamento prematuro de placenta (DPP) (0,7-1,5%), ocorrência de prematuridade (33,3%) e baixo peso ao nascer (11,1%). O alto risco na hipertensão essencial descontrolada ou secundária, ocorrendo um risco de apresentar lesão em órgão alvo, risco de PE em torno de 50%, risco de DPP (5-10%), ocorrência de prematuridade (62-70%), baixo peso ao nascer (31-40%) e a possibilidades de complicações clínicas graves (edema agudo de pulmão, encefalopatia hipertensiva, hemorragia cerebral, insuficiência renal) (NI; CHENG, 2015).
HIPERTENSÃO GESTACIONAL
É caracterizada com o aumento da pressão arterial após 20 semanas de idade gestacional sem presença de proteinúria, podendo retornar aos limites normais transcorridas 12 semanas após o parto. Nas gestantes normotensas, a pressão diastólica diminui progressivamente até a metade do período gestacional (COSTA et al., 2011). Outro termo usado para hipertensão gestacional é hipertensão transitória, sendo diagnosticada, retrospectivamente, quando o paciente não desenvolve pré-eclâmpsia e se a pressão arterial retorna ao normal na visita pós-parto de 12 semanas (TRANQUILI et al, 2014).
As causas das doenças hipertensivas na gestação ainda são incertas, o que acaba dificultando a sua prevenção, mas os fatores de risco já identificados auxiliam a diminuir a frequência da doença. Considerada um dos principais problemas em obstetrícia em países em desenvolvimento, a hipertensão durante a gestação ainda apresenta dificuldades para um diagnóstico precoce, alguns testes possuem um custo elevado, além de invasivos, impede a utilização durante a rotina (DALMÁZ et al., 2011).
Para MALACHIAS et al, (2016), a prevalência de hipertensão gestacional em mulheres em idade reprodutiva vai de 0,6 a 2,0%, na faixa de idade entre 18 e 29 anos, e de 4,6 a 22,3% na faixa de idade entre 30 e 39 anos. A hipertensão arterial na gestação prevalece como a primeira causa de morte materna direta no Brasil (37%), onde a maior incidência está nas regiões Norte e Nordeste e em menor proporção nas outras regiões do país.
A hipertensão gestacional está associada a aumento da pressão arterial sem a presença de proteinúria; a pré-eclâmpsia apresenta as mesmas características, mas com a presença de proteinúria acima de 300 mg/ 24 horas; a eclâmpsia está associada também com distúrbios do sistema nervoso central e presença de convulsões (TRANQUILI et al., 2014).
ROUSE et al, (2016), destaca que cerca de cinquenta por cento das mulheres diagnosticadas com hipertensão gestacional entre 24 e 35 semanas desenvolvem pré-eclâmpsia.
O diagnóstico de hipertensão gestacional exige maior vigilância gravidez, pois aumenta o risco materno quando induz alterações metabólicas e vasculares a longo prazo, associadas ao aumento do risco cardiovascular. As mulheres que progridem para a hipertensão gestacional grave com base no grau de elevação da pressão arterial têm piores resultados perinatais do que as mulheres com pré-eclâmpsia leve e necessitam de tratamento semelhante àquelas com pré-eclâmpsia grave. O diagnóstico requer que o paciente tenha: pressão arterial elevada (sistólica ≥ 140 ou diastólica ≥ 90 mm Hg, esta última medida utilizando o quinto som de Korotkoff), pressões sanguíneas previamente normais, nenhuma proteína na urina, sem manifestações de pré-eclâmpsia eclâmpsia. (TONIN et al, 2013),
A hipertensão em Gestantes com alterações nos níveis pressóricos elevados, têm quatro vezes mais chances de desenvolver hipertensão crônica e quase duas vezes maior risco de doença arterial coronariana, AVC e tromboembolismo venoso num intervalo de tempo de até 14 anos após a gestação considerada. Gestantes hipertensas apresentam maior risco de alterações no fluxo de sangue na placenta, restrição do crescimento fetal, descolamento prematuro da placenta e parto prematuro. As complicações são mais comuns nas mulheres que apresentam hipertensão gestacional grave, caracterizada por níveis de pressão arterial persistentemente acima de 160/110 mmHg. (HENRIQUE et al, 2012).
Algumas características clínicas no momento da apresentação de hipertensão gestacional predizem um aumento do risco de progressão para a pré-eclâmpsia. São elas: aparecimento da hipertensão antes da 34ª semana de gestação, hipertensão arterial grave, alterações no fluxo da artéria uterina, detectáveis através do ultrassom com Doppler, níveis de ácido úrico elevados, muitos dos medicamentos utilizados habitualmente no tratamento da hipertensão são contraindicados na gravidez, o que torna o controle da pressão arterial na gestação uma tarefa mais complicada. Além disso, a margem de segurança é menor, já que uma redução além do desejada da pressão arterial pode provocar grave redução do fluxo sanguíneo para a placenta, trazendo malefícios para o feto. Portanto, exceto nos casos graves, os obstetras costumam optar por não tratar com remédios a hipertensão arterial durante a gravidez. (Coelho et al, 2012).
Em relação ao risco fetal a restrição de crescimento intrauterino é reconhecida como grande fator de risco de desenvolvimento de aterosclerose precoce. E a síndrome da resistência à insulina parece ser a ligação de um ambiente intrauterino adverso, como o que ocorre na pressão elevada grave e compromete o crescimento fetal, com o comprometimento da saúde dessas crianças na vida adulta. Em vista disso, neonatos com baixo peso também devem ser avaliados precocemente e orientados a manter um estilo de vida saudável desde a infância. (CARLO, TAVARES, 2016).
Segundo VETORI et al. (2011),O tratamento da grávida hipertensa depende do grau de hipertensão arterial menor que 160/110 mmHg – hipertensão gestacional não-grave, deverá ser acompanhada com consultas semanais ou bissemanais para medir a pressão arterial e a excreção de proteínas na urina, orientar a gestante a aferir sua pressão arterial diariamente em casa e na redução nas atividades do dia-a-dia, exercício físico deve ser evitado e se o trabalho profissional for muito estressante ou extenuante, o ideal é se afastar, informar e esclarecer dúvidas das gestantes sobre os sinais e sintomas de gravidade, tais como cefaléia, alterações visuais, dor abdominal, diminuição dos movimentos fetais ou sangramento vaginal.
Se a gestante não apresentar valores da pressão arterial acima de 160/110 mmHg, não é preciso iniciar nenhuma droga anti-hipertensiva. O parto na hipertensão gestacional costuma ser realizado entre a 37º e a 39ª semanas de gravidez, de acordo com a situação clínica da gestante e do feto. (SILVA, 2016).
Nos casos de pressão arterial maior que 160/110 mmHg – hipertensão gestacional grave as gestantes têm taxas de complicações semelhantes às da pré-eclâmpsia, precisa ser tratada com medicamentos anti-hipertensivos e o parto costuma ser realizado entre 34 e 36 semanas de gravidez; se a gestante tiver menos de 34 semanas, a internação hospitalar para controle e monitorização do feto e da pressão arterial costuma ser indicada no intuito de tentar levar a gravidez de forma segura até, pelo menos, 34 semanas. As drogas mais utilizadas para o controle da pressão arterial são a Metildopa, Hidralazina, Nifedipina e Labetalol. (Coêlho et al., 2012).
SILVA (2016), enfatiza que a doença hipertensiva específica da gestação (DHEG) Toxêmia gravídica, termo utilizado há muitas décadas, inapropriadamente, para definir esta doença, pois se pensava que havia interferência de agentes tóxicos na circulação sanguínea causando os distúrbios hipertensivos. Porém, atualmente é usado o termo Doença Hipertensiva Específica da Gestação (DHEG), por melhor expressar as características desta entidade em estudos mais recentes tem se usado o nome de Síndrome Hipertensiva Específica da Gestação.
PRÉ-ECLÂMPSIA/ ECLÂMPSIA
Segundo FACCA et al 2012, a pré-eclâmpsia uma doença multissistêmica de etiologia desconhecida exclusiva da gestação que tem incidência em 3 a 14% entre as gestações é uma das principais complicações do período gravídico puerperal. O parto é a única cura conhecida para a pré-eclampsia, por isso é importante prevenir suas complicações precocemente. Alguns fatores de risco estão relacionados ao desenvolvimento da pré-eclâmpsia são: hipertensão, diabetes, obesidade e etnia, porém algumas gestantes não apresentam tais fatores e acabam tendo está complicação, tornando-se necessário o uso de marcadores bioquímicos. É de suma importância definir quais mulheres poderá desenvolver a doença para que as equipes multiprofissionais possam elaborar medidas preventivas que ajudarão a minimizar os riscos maternos e fetais.
A pré-eclâmpsia geralmente é constatada no terceiro trimestre da gestação, podendo apresentar intensa inflamação, lesão endotelial, agregação plaquetária, ativação do sistema de coagulação e aumento da resistência vascular generalizada, entre outros, a pré-eclâmpsia pode interferir em todos os órgãos. A pré-eclâmpsia gestacional é caracterizada por apresentar níveis altos de PA, proteinúria e, na maior parte dos casos, edema; e quando associada à convulsão, recebe a denominação de eclampsia. Ocorre um aumento de 30mmhg na pressão sistólica ou 15mmhg na diastólica quando os valores absolutos estejam abaixo de 140/90mmhg não deve ser usado como critério diagnóstico. Diante de um aumento de 30mmhg na sistólica ou 15mmHg na diastólica, deve-se fazer medidas de pressão, consultas mais frequentes, especialmente se houver proteinúria e hiperuricemia (ácido úrico maior ou igual a 6mg/dl). Devido a esta gravidade, estima-se que no Brasil cerca de três gestantes morrem por dia (OLIVEIRA; KARUMANCHI; SASS, 2010).
O desenvolvimento da pré-eclâmpsia segue três fases, no início ocorre uma quebra de tolerância, em que há produção inadequada de citocinas e quimiocinas que tornam a interface materno-fetal inadequada para uma gestação normal, resposta inflamatória e consequente pré-eclâmpsia. Esta hipertensão ocorre após 20 semanas de gestação, ou antes, em casos de doença trofoblástica gestacional ou hidrópsia fetal acompanhada de proteinúria, com desaparecimento até 12 semanas pós-parto. Na ausência de proteinúria, a suspeita se fortalece quando o aumento da pressão aparece acompanhado por cefaleia, distúrbios visuais, dor abdominal, plaquetopenia e aumento de enzimas hepáticas. (KIRSZTAJN et al 2012).
Não existe um consenso para classificar a pré-eclampsia, de acordo com o momento de seu surgimento durante a gestação, utiliza-se o método de início precoce e tardio o corte em 34 semanas gestacionais. A pré-eclampsia precoce que antecede a 34ª semana de gestação é menos frequente, mas está relacionada à forma mais grave clinicamente. A partir da 34ª semana de gestação a pré-eclâmpsia é denominada tardia, sendo considerada a mais frequente e está associada a uma placentação normal ou pouco alterada A pré-eclâmpsia é responsável por inúmeras indicações de interrupção prematura da gestação e uma das principais causas de internação em unidade de terapia intensiva obstétrica e quando ocorre uma evolução desfavorável, pode levar a óbito, a pré-eclâmpsia é apontada como a maior responsável pela mortalidade materna no Brasil (REIS et al., 2010).
Segundo O Manual Técnico de Gestação de Alto Risco do Ministério da Saúde 2012, a pré-eclâmpsia é classificada em leve ou grave, de acordo com o grau de comprometimento. Considera-se grave quando presente um ou mais dos seguintes critérios:
- Pressão arterial diastólica igual/maior que 110mmHg
- Proteinúria igual/maior que 2,0g em 24 horas ou 2+ em ta urinária
- Oligúria (menor que 500ml/dia, ou 25ml/hora)
- Níveis séricos de creatinina maiores que 1,2mg/dL
- Sinais de encefalopatia hipertensiva (cefaleia e distúrbios visuais)
- Dor epigástrica ou no hipocôndrio direito
- Evidência clínica e/ou laboratorial de coagulopatia
- Plaquetopenia
A antecipação do parto é o único tratamento definitivo para a pré-eclâmpsia e sendo indicado com o aumento persistente da pressão arterial até níveis de gravidade; restrição grave do crescimento fetal; cefaleia grave e distúrbios visuais persistentes, suspeita ou comprometimento da vitalidade fetal; dor epigástrica grave persistente, náuseas ou vômitos. Oligohidrâmnio (Índice de líquido amniótico).
NA AVALIAÇÃO DAS CONDIÇÕES MATERNAS DEVE CONSTAR
- PA de 4/4h durante o dia;
- Pesagem diária;
- Pesquisa de sintomas de iminência de eclâmpsia:
- Cefaleia frontal ou occipital persistente;
- Distúrbios visuais (escotomas, diplopia, amaurose);
- Dor epigástrica ou no hipocôndrio direito, acompanhada ou não de náuseas e vômitos;
- Hiperreflexia;
- Proteinúria na ta ou proteinúria de 24 horas;
- Hematócrito e plaquetas;
- Provas de função renal e hepática. Não há necessidade de tratamento medicamentoso.
AVALIAÇÃO DAS CONDIÇÕES FETAIS:
- Contagem de movimentos fetais diariamente;
- Avaliação do crescimento fetal e do líquido amniótico. Se os resultados estiverem normais, repetir o teste a cada três semanas;
- Cardiotocografia basal (CTB), se disponível. Se a CTB for reativa, repetir semanalmente;
- A reavaliação materna e fetal deve ser imediata se ocorrerem mudanças abruptas nas condições maternas, redirecionando a conduta.
- Nas gestações pré-termo, o controle ambulatorial pode ser iniciado após a hospitalização se confirmadas condições materno-fetais estáveis, com as seguintes recomendações:
- Consultas semanais;
- Repouso relativo (evitar grandes esforços);
- Pesar diariamente pela manhã;
- Proteinúria na ta semanalmente pela manhã;
- Medir a pressão arterial pelo menos uma vez ao dia.
A PRESENÇA DOS SEGUINTES SINAIS E SINTOMAS DEMANDA RETORNO IMEDIATO AO HOSPITAL
- PA ≥ 150/100mmHg;
- Proteinúria na ta ++ ou mais;
- Aumento exagerado de peso;
- Cefaleia grave e persistente,
- Dor abdominal persistente, principalmente na região epigástrica e hipocôndrio direito;
- Sangramento vaginal;
- Presença de contrações uterinas regulares;
- Presença de distúrbios visuais como diplopia, fotofobia, escotomas etc.;
- Náusea ou vômitos persistentes;
- Diminuição dos movimentos fetais.
O Manual Técnico de Gestação de Alto Risco do Ministério da Saúde 2012, preconiza que as gestantes com pré-eclâmpsia leve, de preferência, devem ser hospitalizadas para avaliação diagnóstica inicial e mantidas com dieta normossódica e repouso relativo.
Quadro 3 – Fluxograma de decisões na pré-eclâmpsia leve

PRÉ-ECLÂMPSIA GRAVE
As gestantes com diagnóstico de pré-eclâmpsia grave deverão ser internadas, solicitados os exames de rotina e avaliadas as condições maternas e fetais. Avaliar necessidade de transferência para unidade de referência, após a estabilização materna inicial. Se a idade gestacional for maior ou igual a 34 semanas de gestação, devem ser preparadas para interrupção da gestação. A conduta conservadora pode ser adotada em mulheres com pré-eclâmpsia grave com idade gestacional entre 24 e 33:6 semanas, através de monitoração maternofetal rigorosa, uso de sulfato de magnésio e agentes anti-hipertensivos. (Manual Técnico de Gestação de Alto Risco do Ministério da Saúde 2012).
O Manual Técnico de Gestação de Alto Risco 2012, enfatiza-que gestantes nessas condições devem ser admitidas e observadas por 24 horas para determinar a elegibilidade para a conduta e nesse período serão manejadas como se segue:
- Administração de sulfato de magnésio (ver adiante);
- Uso de corticoide (betametasona 12mg, a cada 24 horas, 2 aplicações IM);
- Administração de anti-hipertensivos de ação rápida (Hidralazina ou Nifedipina);
- Infusão de solução de ringer lactato a 100-125ml/h;
- Exames laboratoriais: hemograma completo com plaquetas, creatinina sérica, ácido úrico, AST/TGO, ALT/TGP, desidrogenase lática, proteinúria de 24 horas;
- Dieta suspensa (permitir pequenas ingestões de líquidos claros e medicação oral).
Após o período inicial de observação, confirmando-se a elegibilidade materno fetal para a conduta expectante, adota-se o seguinte:
- Interrupção do sulfato de magnésio;
- Determinação da PA a cada 4-6 horas;
- Contagem de plaquetas diariamente;
- TGO/ AST, ALT/TGP, creatinina e bilirrubina de 2 em 2 dias;
- Repetir a proteinúria de 24 horas semanalmente; 33
- Uso de medicação anti-hipertensiva para manter a pressão entre 140/90 e 150/100mmHg (Alfametildopa até 2g, associada a Nifedipina, ou Betabloqueador, ou Hidralazina);
- Se as condições maternas estão estáveis, realizar CTB diariamente e PBF duas vezes por semana;
- Avaliação do crescimento fetal por ultrassonograa a cada duas semanas;
- Doppler fluxometria fetal semanalmente. Nas gestantes em manejo conservador, o parto deve ser realizado pela via apropriada.
Critérios para antecipação terapêutica do parto segundo as condições maternas na pré-eclâmpsia grave conduta para achados clínicos antecipação do parto um ou mais dos seguintes:
- Pressão arterial persistentemente ≥160/110mmHg apesar de doses máximas de duas medicações anti-hipertensivas;
- Evolução para eclâmpsia;
- Plaquetas 2x acima do limite de normalidade com dor epigástrica ou em hipocôndrio direito;
- Edema pulmonar;
- Elevação progressiva da creatinina sérica;
- Oligúria (diurese 5g/ 24 horas;
- Descolamento de placenta;
- Cefaleia ou distúrbios visuais persistentes.
- Expectante Nenhum dos achados acima
Critérios para antecipação do parto segundo as condições fetais na pré-eclâmpsia grave longe do termo Conduta Achados Clínicos Antecipação do parto. Um ou mais dos seguintes:
- Comprometimento dos testes de avaliação da vitalidade fetal;
- Oligohidrâmnio;
- Restrição do crescimento fetal. Expectante Nenhum dos achados acima.
Guimarães et al. (2014) corrobora que a Síndrome de HELLP é uma das complicações da pré-eclampsia que atinge de 2 a 12% das pacientes com pré-eclâmpsia grave, é caracterizada por apresentar hemólise, aumento das enzimas hepáticas e diminuição na contagem de plaquetas, pode apresentar sinais e sintomas extremamente variáveis, dentre eles: cefaléia, distúrbios visuais e mal-estar generalizado, os quais são também encontrados nos casos de uma pré-eclâmpsia grave.
Para Lopes et al. (2013) o quadro clínico geralmente se inicia com náuseas, vômito, dispnéia, dor epigástrica em quadrante superior do lado direito do abdômen com irradiação para escápula, acompanhada de hepatomegalia dolorosa á palpação. Podendo desencadear quadros de insuficiência cardíaca e pulmonar, hemorragia interna, hematoma hepático, insuficiência renal aguda, acidente vascular cerebral, eclâmpsia e outras complicações graves que podem levar a óbito. Caracterizada por proteinúria maior que 300 mg em 24 horas, creatinina sérica elevada, oligúria, edema pulmonar, cianose, hemólise microangiopática, trombocitopenia (diminuição do número de plaquetas no sangue e distúrbio dos fatores responsáveis pela coagulação), disfunção hepatocelular, crescimento intra-uterino restrito ou oligoâmnio (diminuição do líquido aminiótico na cavidade aminiótica na gestação). Deve se atentar para a diminuição do número de plaquetas no sangue e distúrbio dos fatores responsáveis pela coagulação, para o aumento de enzimas hepáticas, para a presença de líquido amniótico em quantidade diminuída, e feto pequeno para a idade gestacional (menor do que o esperado).
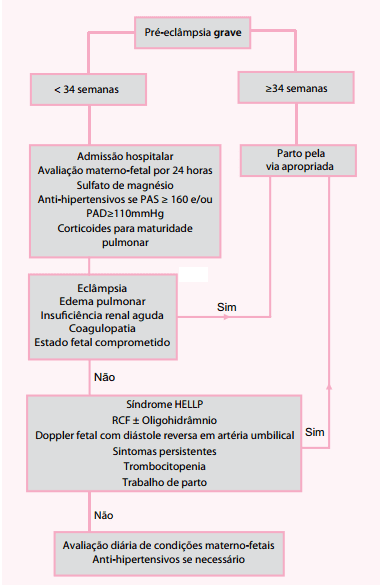
Quadro 4 – Fluxograma de decisões na pré-eclâmpsia grave
ECLÂMPSIA
A eclâmpsia caracteriza-se pela presença de convulsões tônico-clônicas generalizadas ou coma em mulher com qualquer quadro hipertensivo, não causadas por epilepsia ou qualquer outra doença convulsiva. Pode ocorrer na gravidez, no parto e no puerpério imediato. A presença de aumento rápido de peso, edema facial ou outros sintomas sugestivos da doença requerem uma monitoração mais rigorosa da pressão arterial e a detecção de proteinúria. Se a pressão começar a aumentar, a gestante deve ser reavaliada dentro de 1 a 3 dias. Assim que se tiver o diagnóstico, a conduta dependerá da gravidade e da idade gestacional. A Eclâmpsia apresenta com as características da pré-eclâmpsia grave e outros sintomas próprios da doença, tais como crises convulsivas de caráter tônico – clônicas, cefaléia, diplopia, visão turva, escotomas, epigastralgia, dor em hipocôndrio direito, podendo estar acompanhada de alterações funcionais no sistema cardiovascular, sistema nervoso central, rins e fígado. Está mais presente no final da gestação, no terceiro trimestre (VON DADELSZEN; MAGEE, 2016).
No início de seu surgimento, a eclâmpsia era tratada com a sangria materna, porque acreditavam que a toxina presente na doença deveria ser eliminada, posteriormente, era feita a administração de drogas anti-hipertensivas e anticonvulsivantes, o que levava em muitos casos, o feto ao óbito. A eclâmpsia é a forma mais grave dentre os distúrbios hipertensivos, apresenta evolução insidiosa e grave em proporções mundiais. Nos países desenvolvidos estima-se incidência em torno de 1:330 partos. Vários são os motivos que levam a morte materna decorrente da eclâmpsia, dentre eles, hemorragia cerebral, insuficiência renal aguda, insuficiência hepática, e complicações respiratórias (NOVO; GIANINI, 2010).
A conduta clínica visa ao tratamento das convulsões, da hipertensão e dos distúrbios metabólicos, além de cuidados e controles gerais. Cuidados Gerais
- Manter o ambiente tranquilo, o mais silencioso possível
- Decúbito elevado a 30º e face lateralizada;
- Cateter nasal com oxigênio;
- Punção de veia central ou periférica calibrosa;
- Cateter vesical contínuo;
A conduta obstétrica visa à estabilização do quadro materno, à avaliação das condições de bem-estar fetal e a antecipação do parto, em qualquer idade gestacional. Após a estabilização do quadro, iniciar os preparativos para interrupção da gestação. A terapia anticonvulsivante é indicada para prevenir convulsões recorrentes em mulheres com eclâmpsia, assim como o aparecimento de convulsões naquelas com pré-eclâmpsia. O sulfato de magnésio é a droga de eleição para tal.
Deve ser utilizado nas seguintes situações:
- Gestantes com eclâmpsia;
- Gestantes com pré-eclâmpsia grave admitidas para conduta expectante nas primeiras 24 horas;
- Gestantes com pré-eclâmpsia grave nas quais se considera a interrupção da gestação;
- Gestantes com pré-eclâmpsia nas quais se indica a interrupção da gestação e existe dúvida se a terapia anticonvulsivante deve ser utilizada (a critério do médico assistente);
Segundo BERHAN e BERHAN (2015), a utilização de sulfato de magnésio é recomendada para a prevenção e tratamento da eclâmpsia. Nas situações de emergência hipertensiva ou de urgência hipertensiva requerendo hospitalização, monitoração intensiva, antecipação do parto e administração parenteral de anti-hipertensivos, recomenda-se a administração de sulfato de magnésio, considerado medicamento de escolha para prevenção e tratamento da eclâmpsia.
O sulfato de magnésio pode ser utilizado durante o trabalho de parto, parto e puerpério, devendo ser mantido por 24 horas após o parto se iniciado antes do mesmo. Quando iniciado no puerpério, deve ser mantido por 24 horas após a primeira dose. A dose do sulfato de magnésio de ataque corresponde a 4,0g (8,0ml de sulfato de magnésio a 50% com 12,0ml de água bidestilada) em infusão endovenosa lenta (aproximadamente 15 minutos) ou 5,0g (10 ml de sulfato de magnésio a 50%) intramuscular em cada nádega. Para a dose de manutenção – 1,0g/hora (10 ml de sulfato de magnésio a 50% com 490 ml de solução glicosada a 5% a 100 ml/hora em bomba de infusão) ou 2,0g/hora (20 ml de sulfato de magnésio a 50% com 480 ml de solução glicosada a 5% a 100 ml/ hora em bomba de infusão) ou 5,0g (10 ml de sulfato de magnésio a 50%) intramuscular de 4 em 4 horas. (Ministério da Saúde 2012).
O Manual Técnico de Gestação de Alto Risco do Ministério da Saúde 2012 destaca que caso haja recorrência de convulsões, deve – se utiliza mais 2g IV e aumenta-se a velocidade de infusão do sulfato de magnésio. Na persistência delas, com crises subentrantes, pode-se optar pela fenil-hidantoína, segundo o esquema: Dose de ataque: 250mg + SG 5% 250 ml IV em gotejamento até completar a dose total de 750mg. Dose de manutenção: 100mg 8/8h IV e, a seguir, 100mg 8/8 h VO, até a alta.
Na realização do parto a via vaginal é preferível à cesariana para mulheres com pré-eclâmpsia/ eclâmpsia, visando evitar o estresse adicional de uma cirurgia em uma situação de alterações fisiológicas múltiplas. A indução do parto deve ser realizada de forma intensiva assim que a decisão para a interrupção for tomada. Se o parto vaginal não puder ser efetuado dentro de um período razoável de tempo, deve-se realizar a cesariana. A anestesia neuraxial (epidural, espinhal ou combinadas) deve ser a técnica
de eleição para o parto (vaginal ou cesárea), devendo-se evitar bloqueio motor no caso do parto vaginal. Na cesariana deve-se evitar a hipotensão por meio de técnica adequada e uso cuidadoso de expansão de volume. Deve-se discutir com o anestesiologista a melhor técnica de acordo com o estado da gestante. Nos casos de Síndrome Hellp, adotar anestesia geral.
PRÉ-ECLÂMPSIA SOBREPOSTA A HIPERTENSÃO CRÔNICA OU NEFROPATIA
Consiste no surgimento de pré-eclâmpsia em gestantes com hipertensão crônica ou doença renal; condição que se agrava quando a proteinúria surge ou piora após a 20a semana de gravidez. Pode surgir trombocitopenia (plaquetas <100.000/mm3) e ocorrer aumento nas enzimas hepáticas, bem como um aumento súbito da PA em quem apresentava níveis controlados previamente, ou alteração clínica ou laboratorial característica de pressão elevada.
KHALIL et al. (2016), corrobora que a hipertensão crônica superajuntada à pré-eclampsia ocorre quando a presença de proteinúria ≥ 300 mg/ 24 horas em gestante com hipertensão que não apresentava proteinúria antes de 20 semanas de gestação ou aumento importante da proteinúria, pressão arterial ou plaquetas < 100.000/mm3 em gestante hipertensa com proteinúria presente antes de 20 semanas de gestação.
CONCLUSÃO
Este estudo aponta que a elevação do número de casos de Síndromes Hipertensivas em gestantes de alto risco no contexto hospitalar da saúde pública brasileira, está relacionada à falta de qualidade na assistência ao pré-natal, déficit de profissionais nas unidades básicas de saúde, condições precárias de trabalho, a evasão e abandono do tratamento das pacientes nestas unidades, vulnerabilidade social, a falta de recursos, de políticas públicas voltadas para o tema e maior atuação das esferas governamentais para sanar ou amenizar o problema; a deficitária gestão da Atenção Básica de Saúde; entre outros.
A hipertensão arterial na gestação pode apresentar complicações e ocasionar danos irreparáveis para a gestante e para o feto, quanto mais precoce for o diagnóstico e as intervenções necessárias, maiores são as possibilidades de reversão do quadro.
A conduta da equipe multidisciplinar de saúde é ajudar a mulher a ajustar-se às mudanças fisiológicas do início ao término da gravidez, nos casos de síndromes hipertensivas devem buscar através da prevenção e melhora das complicações acometidas. A fase gravídica-purperal sendo realizada de forma concisa, e a análise dos riscos sendo frequentemente assistidos através da triagem e dos exames, analisando a evolução do quadro clínico da paciente nas unidades básicas de saúde, poderá evitar os riscos ocasionados pelas síndromes hipertensivas; e assim assegurar uma gravidez e o parto mais seguro, bem como a diminuição da crescente demanda nos hospitais, diminuição dos elevados custos com internação e tratamento destas pacientes. O acesso ao atendimento médico e medicamentos adequados tem fundamental importância no desfecho no ciclo gravídico da hipertensão gestacional. Sendo assim a persistência de valores pressóricos elevados na gestação se não conduzido de forma adequada, continuará sendo a principal causa de mortalidade materno-fetal, e os profissionais de saúde que lidam com essa realidade precisam estar aptos a agir de forma para reversão deste cenário atual brasileiro.
Faz- se necessário a elaboração e instituição de campanhas educativos e de grupos de convívio para que as gestantes possam tomar consciência da severidade desta doença, adotar hábitos de vida saudáveis, como uma dieta com baixa ingestão de sódio, abolir o uso de bebidas alcoólicas e realizar atividades físicas regulares, proporcionando assim uma gestação mais tranquila e um futuro saudável para o feto.
Diante do exposto neste trabalho apontam para a necessidade de realização de outros trabalhos de investigação para a melhor compreensão da problemática das Síndromes Hipertensivas e do perfil do risco reprodutivo no Brasil e sua distribuição segundo características sócio demográficas, vulnerabilidades sociais; e permite alertar para o problema na carência no registro de informações essenciais. Que contribuam para práticas assistenciais adequadas e satisfatórias que promovam aumento da qualidade da assistência às pacientes. Visto que o adoecimento carrega junto consigo questões de classe social, gênero, raça/etnia, entre outras.
Maior incentivo aos cuidados com a saúde nos períodos fora da gravidez e durante o pré-natal para melhor controle dos fatores de risco reprodutivo e na redução da morbimortalidade materna e perinatal. Salienta-se a precariedade dos registros nos prontuários, nas cadernetas das gestantes; tais como dados sócio demográficos, obstétricos, resultados de exames e das consultas de pré-natal, evidenciando-se negligência uma vez que estas informações são necessárias durante todo o processo de internamento e pós-internamento da gestante necessário a elaboração e implementação da assistência.
Que haja incentivo por parte do governo aos profissionais de saúde para participarem e se envolverem com estratégias voltadas à vigilância epidemiológica para melhoria dos indicadores que envolvem assuntos relacionados a síndromes hipertensivas, bem como aprimoramento profissional através da educação continuada para capacitar os mesmos para lidar e atuar de forma humanizada, eficaz e resolutiva; fomentar condições dignas de trabalho.
Os diversos aspectos comprometedores da qualidade da assistência hospitalar, como os relacionados aos recursos humanos, condições de trabalho adequadas e à organização de Redes de Atenção Básica que são a porta de entrada para as pacientes, merecem não apenas ser objeto de avaliação, mas de efetiva intervenção para que estas questões não permaneçam intactas como se apresenta no cenário atual. As intervenções identificadas mais eficazes para que seja possível a melhoria no atendimento são: identificação precoce das pacientes em possível gestação de alto risco na atenção primária na Rede Básica de Saúde, a qualificação e o treinamento dos profissionais atuantes para que eles estejam preparados para receber estas pacientes e para que erros tornem-se nulos; a contratação de mais profissionais, para que a quantidade de trabalhadores seja compatível com a demanda; assim como, a reflexão sobre o objeto, a finalidade, os instrumentos e a força de trabalho e a motivação dos profissionais de saúde , para que eles possam trabalhar com eficiência, efetividade e eficácia. Desta forma haverá a redução da elevação do número de Síndromes Hipertensivas em gestantes de alto risco no contexto hospitalar da saúde pública brasileira, pois a atenção básica atuará de forma resolutiva no que lhe compete.
REFERÊNCIAS
BATEMAN, B.T. et al. Prevalence, trends, and outcomes of chronic hypertension: a nationwide sample of delivery admissions. American Journal of Obstetrics and Gynecology, [s.l.], v. 206, n. 2, p.134-144, fev. 2012. Elsevier BV. Disponível em:http://dx.doi.org/10.1016/j.ajog.2011.10.878. Acessado em: 07/09/2017.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Gestação de alto risco: manual técnico. 4. ed. Brasília: Ministério da Saúde, 2010.Disponivel em:
bvsms.saude.gov.br/bvs/publicacoes/gestacao_alto_risco.pdf.Acessado em: 09/09/17.
_________. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Gestação de alto risco: manual técnico. 4. ed. Brasília: Ministério da Saúde, 2010.Disponivel em:
bvsms.saude.gov.br/bvs/publicacoes/gestacao_alto_risco.pdf. Acessado em: 09/09/17.
BERHAN, Y; BERHAN, A. Should magnesium sulfate be administered to women with mild pre-eclampsia? A systematic review of published reports on eclampsia. Journal of Obstetrics and Gynaecology Research, [s.l.], v. 41, n. 6, p.831-842, 1 abr.2015. Wiley-Blackwell. Disponível em: http://dx.doi.org/10.1111/jog.12697. Acessado em:10/09/2017.
BRASIL. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf Acessado em: 20/08/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf
Acessado em: 20/08/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdfAcessado em: 20/08/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf. Acessado em: 20/08/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf
Acessado em: 20/08/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf
Acessado em: 10/08/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf
Acessado em: 20/09/17.
_______. Ministério da Saúde (MS). Gestação de alto risco: manual técnico. 5ªed. Brasília: MS; 2012. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf
Acessado em: 11/08/17.
CARLO WA, Travers CP. Maternal and neonatal mortality: time to act. J Pediatr (Rio J). 2016; 92:543-5.Disponível em:
http://www.scielo.br/scielo.php?pid=S002175572016000700543&script=sci_arttext&tlng=pt. Acessado em 10/10/17.
COÊLHO MAL, Katz L, Coutinho I, Hofmann A, Miranda L; Amorin M. Perfil de mulheres admitidas em uma UTI obstétrica por causas não obstétricas. Rev. Assoc. Med. Bras. Recife; 2012 jun/jan; 58(2):160-7. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302012000200011.Acessado em 10/10/2017.
COELHO TM, Martins MG, Viana E, Mesquita MRS, Camano L, Sass N. Proteinúria nas síndromes hipertensivas da gestação: prognóstico materno e perinatal. Rev Assoc Med Bras 2012; 50:207-13. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302004000200040. Acessado em 05/10/2017.
COSTA, F. S. et al. Early screening for preeclampsia. Revista Brasileira de Ginecologia e Obstetrícia. v. 33, n. 11, p. 367-375, 2011. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0100. Acessado em 16/09/2017.
DALMAZ, C. A. et al. Risk factors for hypertensive disorders of pregnancy in Southern Brazil. Revista da Associação Médica Brasileira. v. 57, n. 6, p. 692-696, 2011.Disponível em: www.scielo.br/scielo.php?script=sci_arttext&pid=S0104. Acessado em 07/10/2017.
_______. Risk factors for hypertensive disorders of pregnancy in Southern Brazil. Revista da Associação Médica Brasileira. v. 57, n. 6, p. 692-696, 2011.Disponível em: www.scielo.br/scielo.php?script=sci_arttext&pid=S0104Acessado em 07/10/2017.
FACCA et al. Jornal Brasileiro de Nefrologia. Sociedade Brasileira de Nefrologia, v. 34, n. 1, p. 87-93, 2012.Disponivel em: http://repositorio.unifesp.br/handle/11600/6985. Acessado em 20/08/2017.
FRIGO J, Bringhenti LM, Gollo AA, Ascari RA, Kolhs M., Marin, SM. Perfil epidemiológico de gestantes com doença hipertensiva específica da gestação atendidas no serviço de referência municipal. Enferm Foco 2013;4(2):109-11. Disponível em: revista.portalcofen.gov.br › Capa › v. 4, n. 2 (2013) › Frigo. Acessado em 10/10/2017.
KIRSZTAJN, G. M.; SASS, N. Pré-eclâmpsia (indicador de doença renal crônica): da gênese aos riscos futuros. Jornal Brasileiro de Nefrologia. v. 34, n. 1, p. 87-93, 2012. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0101-28002012000100015.
Acessado em 29/09/2017.
GUEDES, M. V. C. et al. Barreiras ao tratamento da hipertensão arterial. Revista Brasileira de Enfermagem. v. 64, n. 6, p. 1038-42, 2011. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0034-71672011000600008.Acessado em 29/09/2017.
GUIMARÃES JP, Medeiros LGS, Oliveira FCS de, Oliveira SF. A prevalência de gestantes portadoras de SHEG que evoluíram para síndrome HELLP em uma maternidade pública. REBES. Paraíba; 2014 jan/mar; 4(1):1-17. Disponível em:
www.gvaa.com.br/revista/index.php/REBES/article/view/2572.Acessado em 18/06/17.
HENRIQUE AJ, Borrozzino NF, Gabrielloni MC, Barbieri M, Schirmer J. Resultado perinatal em mulheres portadoras de hipertensão arterial crônica: revisão integrativa da literatura. Rev. Bras. Enfermagem. Brasília; 2012 nov/dez. 65(6):1000-10. Disponível em:
http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0034-71672012000600017. Acessado em 10/10/17.
KHALIL, A; O’BRIEN, P; TOWNSEND, R. Current best practice in the management of hypertensive disorders in pregnancy. Integrated Blood Pressure Control, [s.l.], v. 9, p.79-94, jul. 2016. Dove Medical Press Ltda.
Disponível em: http://dx.doi.org/10.2147/ibpc.s77344. Acessado em 15/09/17.
LOPES, G., et al. Hipertensão Gestacional e a Síndrome Hellp: Ênfase nos Cuidados de Enfermagem. Revista Augustus, v.18, n. 36, p. 77-89, 2013. Disponível em: Acessado em 05/10/17.
MALACHIAS MVB, Souza WKSB, Plavnik FL, Rodrigues CIS, Brandão AA, Neves MFT, et al. 7ª Diretriz Brasileira de Hipertensão Arterial. Arq Bras Cardiol 2016; 107(3Supl.3):1-83. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0066…lng=es&nrm. Acessado em 06/10/17.
MOURA ERF, Oliveira CGS de, Damasceno AKD, Pereira MQ. Fatores de risco para síndrome hipertensiva específica da gestação entre mulheres hospitalizadas com pré-eclâmpsia. Cogitare Enferm. Fortaleza; 2010 set/mar; 15(2):250-55.Disponivel em:
revistas.ufpr.br/cogitare/article/viewFile/17855/11650. Acessado em: 09/07/17.
NI, Y; CHENG, W. Clinical characteristics of early-onset pre-eclampsia in singleton versus multiple pregnancies. International Journal of Gynecology & Obstetrics, [s.l.], v. 132, n. 3, p.325-328, 21 nov. 2015. Wiley-Blackwell.
Disponível em: http://dx.doi.org/10.1016/j.ijgo.2015.07.029 . Acessado em: 05/10/17.
Novo JLVG, Gianini RJ. Mortalidade materna por eclâmpsia. Rev. Bras. Saúde Matern. Infant. Recife; 2010 abr/jun; 10(2):209-17. Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S1519-38292010000200008.Acessado 08/10/2017.
NORONHA NETO, C.; SOUZA, A. S. R.; AMORIM, M. M. R. Tratamento da pré-eclâmpsia baseado em evidências. Revista Brasileira de Ginecologia e Obstetrícia. v. 32, n. 9, p. 459-468, 2010. NOVO, J. L. V. G.; Disponível em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S010072032010000900008.
Acessado em 09/08/17.
OLIVEIRA, L. G.; KARUMANCHI, A.; SASS, N. Pré-eclâmpsia: estresse oxidativo, inflamação e disfunção endotelial. Revista Brasileira de Ginecologia e Obstetrícia. v. 32, n. 12, p. 609-616, 2010.Disponivel em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-72032010001200008. Acessado em: 06/09/2017.
REIS, Z. S. N. et al. Pré-eclâmpsia precoce e tardia: uma classificação mais adequada para o prognóstico materno e perinatal? Revista Brasileira de Ginecologia e Obstetrícia. v. 32, n. 12, p. 584-590, 2010.Disponível em:
http://www.academia.edu. Acessado em:20/08/2017.
ROUSE, CE. et al. Hypertensive disorders of pregnancy: Case definitions & guidelines for data collection, analysis, and presentation of immunization safety data. Vaccine, [s.l.], v. 34, n. 49, p.6069-6076, dez. 2016. Elsevier BV. Disponível em:
http://dx.doi.org/10.1016/j.vaccine.2016.03.038. Acessado 21/09/17.
SILVA, V. T. de S. Doença hipertensiva específica da gestação (DHEG): Repercussão no recém-nascido. Biblioteca Digital – Universidade Estadual da Paraíba, Campina Grande, 2016.Disponível em:
http://dspace.bc.uepb.edu.br/jspui/handle/123456789/10055. Acesso em 01/10/2017.
SOUZA, N. L.; ARAÚJO A. C. P. F.; COSTA I. C. C. Significados atribuídos por puérperas às síndromes hipertensivas da gravidez e nascimento prematuro. Rev. Latino-Am. Enfermagem. Natal; 2013 mai/jun. 21(3):8. Disponível em:
www.scielo.br/scielo.php?pid=S0080-62342011000600002&script=sci…tlng.
Acessado em: 27/08/2017.
TRANQUILLI, A. L. et al. The classification, diagnosis and management of the hypertensive disorders of pregnancy: a revised statement from the ISSHP. Pregnancy Hypertension: An International Journal of Women’s Cardiovascular Health, v. 4, n. 2, p. 97-104, 2014. Disponível em: isshp.org/wp-content/…/08/Revised-statement-ISSHP-2014.pdf. Acessado em 07/07/2017.
_____________. The classification, diagnosis and management of the hypertensive disorders of pregnancy: a revised statement from the ISSHP. Pregnancy Hypertension: An International Journal of Women’s Cardiovascular Health, v. 4, n. 2, p. 97-104, 2014. Disponível em: isshp.org/wp-content/…/08/Revised-statement-ISSHP-2014.pdf. Acessado em 07/07/2017.
TONIN KA, Oliveira JLC de, Fernandes LM, Sanshes MM. Internação em unidade de terapia intensiva por causas obstétricas: estudo em hospital público de ensino. Rev. Enferm. Paraná; 2013 set/dez; 3(3):518-27.
Disponível em: bases.bireme.br/cgi-bin/wxislind.exe/iah/online/? IsisScript…xis. Acessado em: 29/09/2017.
VETTORE, M. V. et al. Cuidados pré-natais e avaliação do manejo da hipertensão arterial em gestantes do SUS no Município do Rio de Janeiro, Brasil. Cadernos de Saúde Pública. v. 27, n. 5, p. 1021-1034, 2011.Disponivel em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0102-311X2011000500019.
Acessado em: 29/09/2017.
_____________. Cuidados pré-natais e avaliação do manejo da hipertensão arterial em gestantes do SUS no Município do Rio de Janeiro, Brasil. Cadernos de Saúde Pública. v. 27, n. 5, p. 1021-1034, 2011.Disponivel em:
www.scielo.br/scielo.php?script=sci_arttext&pid=S0102-311X2011000500019.
Acessado em: 29/09/2017.
VON DADELSZEN, P; MAGEE, L A. Preventing deaths due to the hypertensive disorders of pregnancy. Best Practice & Research Clinical Obstetrics & Gynaecology, [s.l.], v. 36, p.83-102, out. 2016. Elsevier BV. Disponível em:
http://dx.doi.org/10.1016/j.bpobgyn.2016.05.005. Acessado em: 18/09/2017.
[1] Enfermeira, graduada em Enfermagem pela PUC – Pontifícia Universidade Católica de Minas Gerais, Especialista em Gestão dos Serviços Saúde – USFM – Universidade Federal Santa Maria RS; Especialista em Saúde do Trabalhador – IPEMIG – Instituto Pedagógico de Minas Gerais; Pós-Graduação Docência do Ensino Superior Exército Brasileiro Universidade – Unisul – Universidade do Sul de Santa Catarina RS; Pós-Graduação em Saúde da Família IPEMIG Instituto Pedagógico de Minas Gerais
