ARTIGO DE REVISÃO
SILVA, Jenifher Cabral da [1]
SILVA, Jenifher Cabral da. Assistência da enfermagem aos recém-nascidos em hipotermia terapêutica na unidade de terapia intensiva neonatal: uma proposta de sistematização dos cuidados críticos. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 08, Ed. 01, Vol. 02, pp. 152-185. Janeiro de 2023. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/terapia-intensiva-neonatal, DOI: 10.32749/nucleodoconhecimento.com.br/saude/terapia-intensiva-neonatal
RESUMO
A asfixia perinatal é definida como uma lesão ao recém-nascido, caracterizada por privação de oxigênio (hipóxia) e distúrbio de perfusão, que pode produzir múltiplas repercussões sistêmicas. A encefalopatia hipóxico-isquêmica é a consequência mais grave da asfixia perinatal e está entre as principais causas de mortalidade e morbidade perinatal. A hipotermia terapêutica tem sido empregada na última década nas Unidades de Terapia Intensivas (UTI) Neonatais como um tratamento adjuvante nos Recém-Nascidos com diagnóstico de Encefalopatia Hipóxico-Isquêmica. O tratamento reduz sequelas neurológicas e mortalidade desde que seja aplicada antes de seis horas de vida, porém o sucesso da terapia requer da capacitação do enfermeiro, a fim de prestar uma assistência qualificada e segura. O estudo teve como objetivo refletir sobre a atuação do enfermeiro frente essa terapia em UTI Neonatal, evidenciar o conhecimento sobre a hipotermia terapêutica, analisar os critérios para a inclusão e exclusão, conhecer os dispositivos necessários para o sucesso da terapia, de acordo com as publicações, bem como elucidar sobre o Processo de Enfermagem (PE) e a Sistematização da Assistência de Enfermagem (SAE) frente a esse estudo. Trata-se de uma revisão bibliográfica de literatura, utilizando a estratégia PICO, tendo como questão norteadora: existe sistematização dos cuidados críticos na assistência da enfermagem aos recém-nascidos em hipotermia terapêutica na Unidade de Terapia Intensiva Neonatal? As buscas foram realizadas nas bases de dados LILACS, MEDLINE e PUBMED, de artigos publicados de 2015 a 2021, utilizando a análise temática para o tratamento dos dados coletados, objetivando discutir os resultados encontrados, ou seja, os cuidados críticos na assistência da enfermagem aos recém-nascidos em hipotermia terapêutica na UTI neonatal identificados nos artigos. Conclui-se que o sucesso da terapia dependerá, dentre outros fatores, de uma sistematização do processo de trabalho do profissional enfermeiro, sendo essa a proposta do presente trabalho.
Palavras-chave: Hipotermia terapêutica, Recém-nascidos, Asfixia perinatal, Encefalopatia hipóxico isquêmica, Unidade de Terapia Intensiva Neonatal.
INTRODUÇÃO
A atenção ao cuidado à saúde do recém-nascido (RN) é essencial para a redução da mortalidade infantil, ainda elevada no Brasil. É no período neonatal, momento de grande fragilidade da vida humana, onde se concentram os riscos biológicos, ambientais, socioeconômicos e culturais, demandando, assim, maior atenção aos cuidados, com necessidade de atuação oportuna, integral e qualificada de proteção social e de saúde, direitos que são reconhecidos pelo Estatuto da Criança e do Adolescente (ECA) (UFRJ, 2015).
A mortalidade neonatal (entre 0 e 27 dias de vida) representa cerca de 60% a 70% da mortalidade infantil. Portanto, maiores avanços na saúde da criança brasileira requerem maior atenção à saúde do RN. Encontra-se registrado, ainda, no Sistema de Informação sobre Mortalidade (SIM), que 39.870 crianças morreram no país antes de completar 1 ano de vida, o que corresponde a uma taxa de mortalidade de 16,2 por mil nascidos (AZZOPARDI, 2010).
Atualmente, o cuidado adequado ao recém-nascido tem sido um dos desafios para reduzir os índices de mortalidade infantil no Brasil, destacando-se que, na primeira semana de vida, em especial no primeiro dia de vida, concentram-se as mortes infantis no país (25%) (AZZOPARDI, 2010).
A asfixia perinatal é definida como um agravo ao feto ou ao recém-nascido que ocorre com maior frequência nos períodos pré e intraparto, caracterizado por privação de oxigênio (hipóxia) e distúrbio perfusional (isquemia), com repercussões sistêmicas múltiplas e de magnitude suficiente para produzir alterações bioquímicas e/ou funcionais (AWAL et al., 2016).
Sendo assim, em dados, a agressão hipóxico-isquêmico ocorre quando há falta de oxigênio e de perfusão para o feto intraútero, sendo estas: 20% por causas maternas e fetais, 70% durante o trabalho de parto e 10% após o nascimento por complicações hemodinâmicas. Dentre os órgãos e/ou sistemas afetados pela asfixia, destaca-se o sistema nervoso central, cujo envolvimento configura a chamada encefalopatia hipóxico-isquêmica (EHI) (CHIANG; JONG e LIN, 2017).
A encefalopatia hipóxico-isquêmica é uma causa de dano neurológico ao recém-nascido, responsável por muitos óbitos e deficiências. É uma síndrome neurológica caracterizada pela dificuldade em iniciar e manter a respiração, pela alteração do nível de consciência, pela depressão dos reflexos e do tônus muscular e, na maioria dos casos, pela presença de convulsões (AWAL et al., 2016).
Há, no mundo, dois a quatro recém-nascidos com encefalopatia hipóxico-isquêmica para cada 1.000 nascidos vivos a termo, com uma taxa de mortalidade dos recém-nascidos asfixiados que desenvolvem encefalopatia de 10 a 60%, sendo que, no mínimo, 25% dos sobreviventes apresentam sequelas neurológicas a longo prazo. Dentre os com encefalopatia severa, 60% morrem e, a maioria, senão todos os sobreviventes, tornam-se portadores de deficiências (AWAL et al., 2016; BRASIL, 2012; BINKOWSKI e WEINMANN, 2015).
A extensão da lesão cerebral após um insulto hipóxico-isquêmico depende de um balanço entre os mecanismos causadores de lesão irreversível, como necrose neuronal e inflamação, e uma proteção endógena (resposta de fase aguda, recuperação e reparo neuronal) (AWAL et al., 2016; BRASIL, 2012; BINKOWSKI e WEINMANN, 2015). O método neuroprotetor da hipotermia terapêutica engloba a modulação de alguns aspectos dos mecanismos de lesão irreversível, como: a inibição da cascata inflamatória, redução de moléculas reativas de oxigênio, redução da taxa metabólica basal, com a redução do consumo de oxigênio e produção de gás carbônico, e algum efeito neuroprotetor endógeno.
O enfermeiro da UTI Neonatal, enquanto integrante da equipe multiprofissional em saúde, possui papel fundamental nos cuidados oferecidos diretamente a esses recém-nascidos, bem como a sua família. Além de todas as práticas inerentes a este profissional inserido neste setor hospitalar, o cuidado requer atenção específica à manutenção dos parâmetros neurológicos. O desenvolvimento e a aplicação de neuromonitoramento à beira do leito e as terapias neuroprotetoras são importantes variáveis para o cuidado neurológico desses neonatos (ANTONUCCI; PORCELLA e PILLONI, 2014; COMMITTEE ON FETUS AND NEWBORN et al., 2014; CRUZ e CECCON, 2010).
O monitoramento neurológico não invasivo, com eletroencefalografia de amplitude integrada (aEEG), espectroscopia de infravermelho próximo (NIRS) e vídeo EEG contínuo (cEEG), permitem a triagem e avaliação de problemas neurológicos à beira do leito (ANTONUCCI; PORCELLA e PILLONI, 2014; COMMITTEE ON FETUS AND NEWBORN et al., 2014; CRUZ e CECCON, 2010). A avaliação neurológica realizada pelo enfermeiro no âmbito da UTI neonatal tem a finalidade de identificar os sinais relacionados ao desequilíbrio de funções neurológicas e quais serão as suas implicações sobre as necessidades básicas do sujeito. Esse planejamento das ações de enfermagem contribui para uma melhoria da qualidade da assistência, bem como possibilita um cuidado mais individualizado (ANTONUCCI; PORCELLA e PILLONI, 2014).
Nesse contexto, o objetivo do presente estudo é identificar, na literatura científica atual, os cuidados críticos da assistência da enfermagem aos recém-nascidos em hipotermia terapêutica no contexto da UTI neonatal. Espera-se uma proposta de sistematização desses cuidados críticos da assistência de enfermagem a esses recém-nascidos em uma linguagem que possa conferir maior segurança no cuidado, melhora da qualidade de assistência e maior autonomia a estes profissionais, a fim de elaborar um protocolo para os procedimentos mais realizados no cuidado a esse público. Ressalta-se que basear-se em protocolos específicos e elaborados a partir de fontes atualizadas e confiáveis permite a atuação de forma planejada, ao documentar procedimentos, sedimentar e avaliar as práticas e padrões de trabalho, sendo estes recursos que visam garantir a qualidade do serviço prestado.
METODOLOGIA
O presente estudo trata-se de uma revisão bibliográfica desenvolvida nas seguintes etapas: elaboração da questão norteadora, busca bibliográfica na literatura, coleta de dados, análise dos dados e discussão dos resultados.
Para responder à pergunta de pesquisa: “Existe sistematização dos cuidados críticos na assistência da enfermagem aos recém-nascidos em hipotermia terapêutica na UTI neonatal?”, foi utilizada a estratégia PICO, que representa um acrônimo a ser utilizado neste estudo (Paciente, Intervenção e Contexto), buscando identificar os termos e descritores relacionados a cada um dos componentes, conforme pode ser observado na Tabela 1.
Tabela 1. Descrição da estratégia PICO
| Acrônimo | Descrição | Análise |
| P | População | Recém-nascido |
| I | Fenômeno de interesse | Hipotermia terapêutica/ encefalopatia |
| Hipóxico- isquêmica/ cuidados de enfermagem | ||
| Co | Contexto | Unidade de terapia intensiva neonatal |
Fonte: Elaboração do autor (2022).
A busca dos estudos foi realizada no mês de janeiro de 2022, nas bases de dados eletrônicas: Literatura Latino-americana e do Caribe em Ciências da Saúde (LILACS), Science Direct e US National Library of Medicine (PUBMED), Medical Literature Analysis and Retrieval System Online (MEDLINE).
Para a realização da busca, utilizaram-se os Descritores em Ciências da Saúde (DeCS), e termos, nos idiomas português, inglês e espanhol. A estratégia de pesquisa se estrutura na lógica de combinar os termos de busca, os operadores booleanos (OR e AND) e os componentes da estratégia PICO, da seguinte forma: ((neoborn) OR (neonatal asphyxia OR (hypoxic ischemic encephalopathy)) AND (neonatal hypothermia) AND (neonatal intensive care unit)). Foram utilizados na pesquisa os termos e descritores relacionados à: hipotermia terapêutica; recém-nascidos; asfixia perinatal; encefalopatia hipóxico isquêmica; Unidade de Terapia Intensiva Neonatal; conforme demonstrado no Quadro 1.
Quadro 1. Termos e Descritores utilizados
| P | I | Co |
| Recém-nascido | Cuidados de enfermagem na hipotermia terapêutica | Na unidade de terapia intensiva neonatal |
|
Neoborn |
Neonatal asphyxia
Hypoxic ischemic encephalopathy Neonatal hypothermia |
Neonatal intensive care unit |
Fonte: Elaboração do autor (2022).
Os critérios de inclusão para a seleção dos artigos relevantes foram: publicados nos últimos sete anos (2015 a 2021), disponíveis para acesso gratuito e na íntegra, na língua inglesa, portuguesa ou espanhola. Foram excluídos: estudos de caso, relatos de experiência, teses, dissertações, editoriais e cartas ao leitor. Após a busca inicial, a partir da estratégia explicitada acima, aplicaram-se os filtros para o refinamento da pesquisa em cada uma das bases de dados com a utilização das ferramentas eletrônicas disponíveis nos portais eletrônicos.
Para coletar os dados dos estudos selecionados, foi elaborado um instrumento no Software Microsoft Excel, contendo as seguintes informações extraídas: ano da publicação, título, resumo, tipo de estudo e cuidados recomendados, sendo todas elas analisadas posteriormente na íntegra.
O processo de busca e seleção dos estudos seguiu as recomendações do Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA), que consiste em um checklist com itens a serem incluídos no relato da revisão e um fluxograma de quatro etapas (identificação, seleção, elegibilidade e inclusão), como pode ser observado na Figura 1 (BRASIL, 1990).
Figura 1. Fluxograma do processo de seleção dos estudos
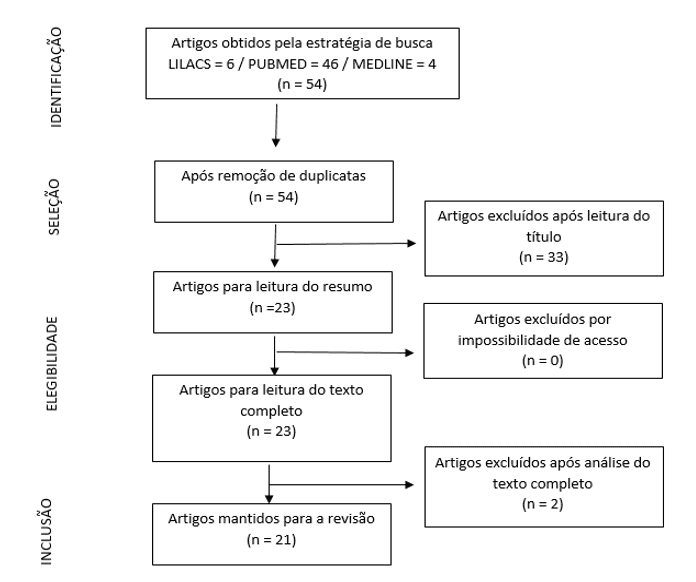
RESULTADOS
Dos 21 artigos selecionados, 14 (66,6%) estão indexados no PUBMED. Os demais artigos foram encontrados nas seguintes bases de dados: três (14,2%) no MEDLINE e quatro (19%) na LILACS. Os artigos selecionados foram identificados por códigos, compostos por uma letra e um número, sendo a letra referente à base de dados de procedência e o número referente ao número de artigos encontrados na base de dados. Assim, os códigos iniciados pela letra P indicam que o artigo proveio da base PUBMED, a letra M da base MEDLINE e a letra L, da base LILACS. Os dados podem ser apreciados no Quadro 2.
Quadro 2. Tabela de artigos selecionados para compor a revisão
| ANO | TÍTULO | RESUMO | TIPO DE ESTUDO | CUIDADOS RECOMENDADOS | |
| L1 | 2014 | Utilidade clínica do EEG integrado de amplitude precoce no monitoramento de recém-nascidos a termo com risco de lesão neurológica | Testar a utilidade clínica de uma eletroencefalografia precoce integrada em amplitude (aEEG) para prever o resultado neurológico de curto prazo em recém-nascidos a termo com risco de lesão neurológica. | Ensaio clínico randomizado | O aEEG forneceu uma melhor classificação da gravidade da encefalopatia, detectou convulsões subclínicas precoces e permitiu o monitoramento da resposta ao tratamento. O aEEG foi uma ferramenta útil na unidade de terapia intensiva neonatal para prever resultados neurológicos de curto prazo ruins para todos os recém-nascidos doentes. |
| L2 | 2013 | Avaliação do nível de consciência do recém-nascido com asfixia neonatal: uma proposta para unidades de terapia intensiva neonatal | A asfixia perinatal se constitui em uma das três principais causas de mortalidade neonatal. A encefalopatia hipóxico-isquêmica (EHI) é causada pela associação entre a hipóxia sanguínea e a isquemia tecidual. Esta associação, acompanhada de alterações metabólicas, resulta em manifestações clínicas secundárias ao comprometimento fisiológico ou estrutural, com disfunção múltipla de órgãos e presença de lesão cerebral grave. Acomete cerca de 50% a 60% dos recém-nascidos com asfixia perinatal. O objetivo do trabalho foi realizar uma revisão da literatura sobre asfixia neonatal. | revisão de literatura | A encefalopatia hipóxico-isquêmica (EHI) é causada pela associação entre a hipóxia sanguínea e a isquemia tecidual. Esta associação, acompanhada de alterações metabólicas, resulta em manifestações clínicas secundárias ao comprometimento fisiológico ou estrutural, com disfunção múltipla de órgãos e presença de lesão cerebral grave. Acomete cerca de 50% a 60% dos recém-nascidos com asfixia perinatal |
| L3 | 2013 | Hipotermia no tratamento de pacientes neonatais encefalo-hipóxicos isquêmicos | Identificar as evidências sobre o uso seguro da hipotermia terapêutica em recém-nascidos. | Revisão integrativa | As indicações para a inclusão no protocolo foram: primeiras seis horas de vida, idade gestacional maior de 35 semanas e acidose na primeira hora de vida. O cuidado essencial inclui monitoramento hemodinâmico, observação da pele, controle térmico retal, vigilância integrada de eletroencefalograma de amplitude |
| L4 | 2013 | Utilização de um novo método de eletroencefalografia modificada (SIAC): aplicável a recém-nascidos com encefalopatia hipóxico-isquêmica – Utilização de um novo método de eletroencefalografia modificada (SIAC) | A eletroencefalografia computadorizada é atualmente um complemento na prática das unidades de terapia intensiva neonatal. Recentemente, registros computadorizados de longo prazo da atividade elétrica do cérebro ganharam popularidade. O “eletroencefalograma integrado de amplitude contínua” (SAIC) é um método altamente específico e fácil que pode ser usado e interpretado on-line pela equipe de neonatologia após um treinamento um pouco complexo. | Estudo de incidência/ rastreamento | A eletroencefalografia computadorizada é atualmente um complemento na prática dos serviços de unidade de terapia intensiva neonatal |
| M1 | 2019 | Terapia combinada na encefalopatia hipóxico-isquêmica neonatal. | A encefalopatia hipóxico-isquêmica neonatal por falta de oxigênio ao nascimento pode ter consequências neurológicas graves, como paralisia cerebral, ou mesmo a morte do recém-nascido asfixiado. A hipotermia é atualmente a única terapia incluída nas unidades neonatais de terapia intensiva. Isso mostra um benefício clínico em neonatos que sofrem de encefalopatia hipóxico-isquêmica, principalmente devido à sua capacidade de diminuir o acúmulo de aminoácidos excitatórios e seus efeitos anti-inflamatórios, antioxidantes e antiapoptóticos. No entanto, a hipotermia não é eficaz em metade dos casos, sendo necessária a busca de novas terapias ou a otimização das terapias atuais, com o objetivo de reduzir as consequências neurológicas decorrentes da asfixia, seja como tratamento único ou em combinação com resfriamento. | Revisão integrativa | Dentro das terapias potenciais atuais, melatonina, alopurinol, e eritropoietina se destacam entre os demais, com ensaios clínicos a caminho. Enquanto isso, células-tronco, N-acetilcisteína e gases nobres obtiveram resultados pré-clínicos promissores. A melatonina produz um poderoso efeito antioxidante e anti-inflamatório, atuando como eliminador de radicais livres e regulando mediadores pró-inflamatórios. Através da inibição da xantina oxidase, o alopurinol pode diminuir o estresse oxidativo. A eritropoietina tem como principais alvos terapêuticos a morte celular e a neurogênese. Tendo em vista todo o cenário das terapias atuais, o manejo de neonatos com asfixia neonatal poderia contar com a combinação de um ou alguns desses tratamentos, juntamente com a hipotermia terapêutica. A N-acetilcisteína e os gases nobres obtiveram resultados pré-clínicos promissores. A melatonina produz um poderoso efeito antioxidante e anti-inflamatório, atuando como eliminador de radicais livres e regulando mediadores pró-inflamatórios. Através da inibição da xantina oxidase, o alopurinol pode diminuir o estresse oxidativo. |
| M2 | 2014 | Utilidade clínica do EEG integrado de amplitude precoce no monitoramento de recém-nascidos a termo com risco de lesão neurológica. | Testar a utilidade clínica do aEEG precoce em recém-nascidos a termo com risco de lesão neurológica, para prever resultados neurológicos de curto prazo. | Estudo prospectivo e descritivo | Em neonatos com encefalopatia ou outra doença grave, os distúrbios no aEEG ocorrem com mais frequência. O aEEG forneceu uma classificação melhor da gravidade da encefalopatia, detectou convulsões subclínicas precoces e permitiu que fosse feito o monitoramento da resposta ao tratamento. O aEEG é uma ferramenta útil para prever resultados neurológicos de curto prazo em todos os bebês doentes na UTIN |
| M3 | 2013 | Prognostic value of the electroencephalogram in hypoxic ischemic encephalopathy | Uma revisão abrangente das bases de dados Embase, Cochrane e PubMed foi realizada para identificar estudos que avaliaram o valor prognóstico de testes clínicos para desfechos neurológicos em TC recém-nascidos a termo e a termo com asfixia perinatal e encefalopatia hipóxico-isquêmica. | meta-análise | A hipotermia terapêutica por 72 h fornece neuroproteção que melhora significativamente a sobrevida e os resultados neurológicos em recém-nascidos a termo com EHI moderada a grave. No entanto, a capacidade prognóstica desses parâmetros pode variar em condições hipotérmicas, e permanece uma necessidade clínica não atendida de marcadores que predizem resultados em bebês tratados com hipotermia (HT) |
| P4 | 2020 | Dano hipóxico-isquêmico perinatal: revisão das possibilidades atuais de tratamento. | A encefalopatia hipóxico-isquêmica neonatal é um distúrbio com manifestação heterogênea devido à asfixia durante o período perinatal. Afeta aproximadamente 3-12 crianças por 1.000 nascidos vivos e causa a morte de 1 milhão de neonatos por ano em todo o mundo. Além disso, deficiências motoras, convulsões, diminuição do tônus muscular e epilepsia são algumas das consequências da encefalopatia hipóxico-isquêmica. | Revisão integrativa | Alcançar um tratamento eficaz para a HIE é um dos grandes desafios da medicina moderna. Esforços substanciais têm sido feitos para analisar os mecanismos que levam ao dano das células cerebrais após a asfixia perinatal com o objetivo de desenvolver um tratamento eficaz; no entanto, ainda existem algumas lacunas em nosso conhecimento sobre a fisiopatologia dos mecanismos neurodegenerativos. A hipotermia terapêutica com tratamento de suporte da UTIN é o único tratamento aprovado para lactentes com EHI. É um exemplo importante de como a compreensão fisiológica combinada com modelos animais leva ao desenvolvimento de abordagens de tratamento eficazes. Estudos recentes sugerem que os protocolos de tratamento atuais são apenas parcialmente eficazes, pois muitos bebês ainda sofrem de danos cerebrais graves e apresentam deficiências neurológicas. Portanto, mais pesquisas para testar sistematicamente tratamentos neuroprotetores promissores em combinação com hipotermia são essenciais. |
| P5 | 2020 | Hipotermia terapêutica para encefalopatia hipóxico-isquêmica neonatal na Índia (estudo THIN): um estudo controlado randomizado. | Avaliar o efeito neuroprotetor da hipotermia terapêutica (HT) induzida por material de mudança de fase (PCM) em biomarcadores de ressonância magnética em lactentes com encefalopatia hipóxico-isquêmica (HIE) em um ambiente de poucos recursos. | Ensaio controlado randomizado | Este estudo confirmou que o HT induzido por PCM reduziu a lesão cerebral detectada na ressonância magnética em lactentes com EHI moderado em uma unidade de terapia intensiva neonatal na Índia. Pesquisas futuras devem se concentrar no tratamento de suporte ideal durante a hipotermia, em vez de analisar a eficácia do HT em ambientes de poucos recursos. |
| P6 | 2021 | Valor prognóstico do EEG neonatal após hipotermia terapêutica em sobreviventes de encefalopatia hipóxico-isquêmica. | A previsão precoce de déficits neurológicos após encefalopatia hipóxico-isquêmica neonatal (HIE) pode ajudar a direcionar o suporte. | Ensaio controlado randomizado | O EEG clínico após o 3º dia pós-natal pode fornecer informações prognósticas adicionais, indexando mecanismos ativos persistentes que apoiam a recuperação ou exacerbam o dano cerebral, especialmente em bebês com encefalopatia menos grave. |
| P7 | 2016 | Monitoramento de recém-nascidos de alto risco para lesão cerebral | Devido ao crescente número de recém-nascidos prematuros sobreviventes e ao reconhecimento da hipotermia terapêutica como padrão ouro atual em recém-nascidos com encefalopatia hipóxico-isquêmica, tem havido um interesse crescente na implementação de ferramentas de monitoramento cerebral em recém-nascidos de alto risco para distúrbios neurológicos. | revisão integrativa | Entre as condições e apresentações neurológicas mais frequentes no período neonatal, as convulsões neonatais e o estado de mal epiléptico neonatal, os fenômenos motores não epilépticos paroxísticos, a encefalopatia hipóxico-isquêmica, a lesão da substância branca da prematuridade e o acidente vascular cerebral requerem abordagens diagnósticas específicas. Nesta revisão, descreveremos as características, objetivos, indicações e limitações das técnicas diagnósticas rotineiramente disponíveis, como EEG convencional e integrado em amplitude, potenciais evocados, ultrassonografia craniana e ressonância magnética cerebral. Concluiremos descrevendo brevemente potenciais perspectivas futuras a partir de estudos de pesquisa. |
| P8 | 2017 | Gestão e investigação da encefalopatia neonatal: atualização de 2017 | Esta revisão discute uma abordagem para determinar a causa da encefalopatia neonatal, bem como as evidências atuais sobre ressuscitação e manejo subsequente da encefalopatia hipóxico-isquêmica (HIE). A | Revisão integrativa | I. O cuidado ideal pode exigir tratamentos personalizados de acordo com sexo, risco genético, gravidade da lesão e estado inflamatório. Sugerindo que é necessária a tomada de decisão individualizada sobre a interrupção da ressuscitação, com base no acesso à unidade de tratamento intensivo e resfriamento precoce. O benefício total do resfriamento parece ter sido explorado em nossos protocolos de tratamento atuais de 72 horas a 33,5°C; resfriamento mais profundo e mais longo mostrou resultado adverso. O desafio nos próximos 5 a 10 anos será avaliar quais terapias adjuvantes são seguras e otimizar a proteção cerebral hipotérmica nos estudos de fase I e fase II. O cuidado ideal pode exigir tratamentos personalizados de acordo com sexo, risco genético, gravidade da lesão e estado inflamatório. O desafio nos próximos 5 a 10 anos será avaliar quais terapias adjuvantes são seguras e otimizar a proteção cerebral hipotérmica nos estudos de fase I e fase II. O cuidado ideal pode exigir tratamentos personalizados de acordo com sexo, risco genético, gravidade da lesão e estado inflamatório. O desafio nos próximos 5 a 10 anos será avaliar quais terapias adjuvantes são seguras e otimizar a proteção cerebral hipotérmica nos estudos de fase I e fase II. O cuidado ideal pode exigir tratamentos personalizados de acordo com sexo, risco genético, gravidade da lesão e estado inflamatório. |
| P9 | 2020 | A gravidade das convulsões durante o reaquecimento pode prever os resultados das convulsões de bebês com encefalopatia hipóxico-isquêmica neonatal após hipotermia terapêutica | O objetivo deste estudo foi examinar o valor preditivo da eletroencefalografia integrada em amplitude (aEEG) em resultados de convulsões de 12 meses de bebês com encefalopatia hipóxico-isquêmica neonatal (HIE) tratados com hipotermia terapêutica. | Estudo de coorte retrospectivo | Identificamos uma alta incidência de convulsões eletrográficas em lactentes com EHI neonatal tratados com hipotermia terapêutica e epilepsia pós-neonatal nas crianças que sobreviveram após EHI. Convulsões repetitivas ou padrão de estado de mal epiléptico durante as primeiras 24 horas após o reaquecimento, mas não nas primeiras 24 horas após o resfriamento, foram associados à presença de epilepsia aos 12 meses. |
| P 10 |
2016 | A hipotermia reduz a carga convulsiva e melhora o resultado neurológico na encefalopatia hipóxico-isquêmica grave: um estudo observacional | Avaliar o efeito antiepiléptico da hipotermia e sua associação com desfecho neurológico em lactentes com encefalopatia hipóxico-isquêmica (EHI) moderada e grave. | Ensaio clínico randomizado | A hipotermia tem efeito antiepiléptico em EHI neonatal moderada e grave. A menor carga de convulsões em recém-nascidos resfriados com EHI grave é mais comumente associada a um resultado normal aos 24 meses. |
| P 11 |
2019 | Changes in brain perfusion in successive arterial spin labeling MRI scans in neonates with hypoxic-ischemic encephalopathy. | O objetivo primário deste estudo foi avaliar as alterações no fluxo sanguíneo cerebral (FSC) usando RM de rotulagem de rotação arterial entre o dia 4 de vida (DOL4) e o dia 11 de vida (DOL11) em recém-nascidos com encefalopatia hipóxico-isquêmica (HIE) tratados com hipotermia. Os objetivos secundários foram comparar os valores do FSC entre as diferentes regiões de interesse (ROIs) e entre lactentes com lesões isquêmicas na RM e lactentes com achados normais de RM. | ensaio clínico randomizado | Nosso estudo é um dos primeiros a observar as mudanças ao longo do tempo durante a primeira e a segunda semana de vida em dois exames sucessivos. Dado que as diferenças de perfusão observadas na RM precoce entre indivíduos com vs. sem lesão na RM não foram mais significativas na varredura tardia em nosso estudo, as sequências ASL nesta patologia parecem ser mais relevantes quando adquiridas relativamente precocemente, nos primeiros dias de vida, em consonância com estudos anteriores e refletindo o fenômeno da reperfusão. No entanto, hiperperfusão persistente em exames tardios de RM em alguns de nossos pacientes, como também visto na literatura, indica que essa fase pode ser de duração inconstante. A correlação das alterações intra-sujeito na perfusão entre a RM precoce e tardia com o resultado do neurodesenvolvimento justifica a investigação em uma coorte maior, para determinar se o padrão de alteração do FSC pode fornecer informações prognósticas adicionais. |
| P12 | 2019 | Efeito do reaquecimento na oxigenação e condição respiratória após exposição neonatal à hipotermia terapêutica moderada. | Avaliar as alterações na condição clínica e oxigenação em recém-nascidos após reaquecimento após hipotermia terapêutica moderada (HTM) para encefalopatia neonatal. | Estudo retrospectivo | Os recém-nascidos submetidos a MTH apresentaram redução da oxigenação após o reaquecimento, seja pela diminuição da SpO 2 ou pelo aumento das exigências de FiO 2. O declínio da SpO 2 foi maior do que o declínio da SaO 2. Sugerimos o monitoramento cuidadoso dos neonatos após o reaquecimento. |
| P13 | 2017 | A frequência e gravidade das anormalidades de imagem por ressonância magnética em bebês com encefalopatia neonatal leve | Avaliar e contrastar a incidência e gravidade de anormalidades na ressonância magnética (RM) cerebral entre lactentes com encefalopatia neonatal leve, moderada e grave que receberam hipotermia terapêutica. | Coorte retrospectiva | A encefalopatia neonatal leve é comumente associada a anormalidades na RM após hipotermia terapêutica. O grau de encefalopatia neonatal durante as primeiras horas de vida pode não discriminar adequadamente entre bebês com e sem lesão cerebral observada na RM após hipotermia terapêutica. |
| P14 | 2017 | A Técnica de Monitorização Influencia o Manejo das Convulsões Hipóxico-Isquêmicas em Recém-nascidos Submetidos a Hipotermia Terapêutica. | As técnicas de monitoramento de eletroencefalograma (EEG) para hipóxia-isquemia neonatal (HI) estão evoluindo ao longo do tempo, e o tipo específico de EEG utilizado pode influenciar o diagnóstico e o manejo das crises. | Coorte retrospectiva | Recomendamos que o uso de vídeo-EEG contínuo seja considerado sempre que possível, tanto para tratar as convulsões mais especificamente quanto para evitar o tratamento excessivo. |
Fonte: Elaboração do autor (2022).
DISCUSSÃO
HIPOTERMIA TERAPÊUTICA
O “manejo clássico” do recém-nascido gravemente acometido por asfixia inclui medidas de: suporte ventilatório, oxigenação adequada, estabilização hídrica, hemodinâmica e metabólica, bem como controle de convulsões e quadros infecciosos subjacentes. Nos últimos anos intensificaram-se as pesquisas e o uso de estratégias de neuroproteção, com o objetivo de reduzir os efeitos das lesões hipóxico-isquêmicas na morbidade e na mortalidade desses pacientes (BRASIL, 2012; REYNOLDS, 2017).
A hipotermia terapêutica iniciada dentro de 6 h de nascimento é recomendada desde 2010 como padrão de tratamento para recém-nascidos de 36 semanas ou mais de gestação, com 1.800 gramas ou mais de peso ao nascer, e que apresentem encefalopatia neonatal moderada a grave (GONZÁLEZ-IBARRA; VARON e LÓPEZ-MEZA, 2011; BRASIL, 2012b). A hipotermia terapêutica é a primeira estratégia neuroprotetora testada em seres humanos por meio de estudos clínicos randomizados, controlados e com grande poder amostral. Atualmente, pode-se afirmar que esse seja o tratamento de escolha para recém-nascidos com encefalopatia hipóxico-isquêmica moderada ou grave, desde que sejam obedecidos protocolos claramente definidos e que esta seja administrada nas instituições com recursos para tratamento multidisciplinar e acompanhamento (CRUZ e CECCON, 2010; ERGENEKON, 2016).
O manejo clínico desses pacientes acometidos pela asfixia perinatal e pela EHI moderada a grave requer uma atenção abrangente do cuidado que começa desde a sala de parto e continua na unidade de terapia intensiva. A implantação de um protocolo clínico randomizado de atendimento permite a aplicação da hipotermia terapêutica com segurança a fim de reduzir a mortalidade.
CRITÉRIOS DE SELEÇÃO E EXCLUSÃO: QUEM É ELEGÍVEL PARA A TERAPIA
O Ilcor (International Consensus on Cardiopulmonary Resus-citation) de 2010 recomenda a aplicação da hipotermia terapêutica a todos os recém-nascidos a termo ou próximo do termo que evoluiu para EHI moderada a grave. O recém-nascido candidato a hipotermia terapêutica, de modo geral, segue as recomendações que estão presentes no site da Sociedade Brasileira de Pediatria (SPB) e do Ilcor.
Os critérios de inclusão são: recém-nascidos com idade gestacional > 35 semanas, peso de nascimento > 1.800 gramas, que tenham menos de seis horas de vida e atendam aos seguintes critérios: evidência de asfixia perinatal: gasometria arterial do sangue de cordão umbilical ou da primeira hora de vida pH < 7,0 ou excesso de base (EB) < -16 ou história de evento agudo perinatal, como o descolamento abrupto de placenta, prolapso de cordão umbilical, ou escore de Apgar 5 ou menos no 10º minuto de vida ou, ainda, necessidade de ventilação mecânica além do 10º minuto de vida. Destaca-se a importância de que qualquer um desses critérios deverá ser associado à evidência de encefalopatia moderada à severa antes de seis horas de vida: convulsão, nível de consciência, atividade espontânea, postura, tônus, reflexos e sistema autonômico (MONTANHOLI; MERIGHI e JESUS, 2011).
A evidência de encefalopatia moderada à severa é apontada com achados de convulsão, alterações no nível de consciência, atividade espontânea, postura, tônus, reflexos e sistema autonômico (os critérios de Sarnat apresentados no quadro 3 são úteis para essa avaliação). Os critérios de exclusão são semelhantes nos diversos protocolos de ensaios clínicos realizados, sendo, em geral, idade superior a seis horas de vida e os RN em condições de morte iminente ou com malformações complexas ou anomalias genéticas, onde a conduta já fora discutida com os familiares responsáveis para a condução, com foco nos cuidados paliativos.
Quadro 3. Estágios da encefalopatia hipóxico-isquêmica, segundo Sarnat e Sarnat (1976)
| Estágio 1 (leve) | Estágio 2 (moderada) | Estágio 3 (grave) | |
| Nível de consciência | Hiperalerta | Letargia | Torpor, coma |
| Controle neuromuscular |
Super-reativo |
Movimentos espontâneos diminuídos | Movimentos espontâneos diminuídos ou ausentes |
| Tônus muscular | Normal | Hipotonia leve | Flácido |
| Postura | Flexão distal suave | Forte flexão distal | Descerebração intermitente |
| Reflexos tendinosos | Aumentados | Aumentados | Diminuídos ou ausentes |
| Mioclonia segmentar | Presente | Presente | Ausente |
| Reflexos complexos | Normais | Suprimidos | Ausentes |
| Sucção | Ativa ou pouco fraca | Fraca ou ausente | Ausente |
| Moro | Exacerbado | Incompleto | Ausente |
| Oculovestibular | Normal | Exagerado | Fraco ou ausente |
| Tônico-cervical | Leve | Forte | Ausente |
| Funções autonômicas | Simpáticas generalizadas | Parassimpáticas generalizadas | Ambos os sistemas deprimidos |
| Pupilas | Dilatadas, reativas | Miose, reativas | Médias, pouco reativas, Anisocoria |
| Respirações | Espontâneas, regulares | Periódicas | Periódicas, apneia |
| Ritmo cardíaco | Normal ou taquicardia | Bradicardia | Variável, bradycardia |
| Secreções de vias
Aéreas |
Escassa | Profusa | Variável |
| Motilidade gastroin-
Testinal |
Normal ou diminuída | Aumentada | Variável |
| Convulsões | Ausentes | Frequentes; focal ou
Multifocal |
Incomuns (excluindo
descerebração) |
| Eletroencefalograma (EEG) |
Normal |
Baixa voltagem, padrão periódico (desperto) | Periódico ou isoelétrico |
| Duração dos sintomas | < 24 horas | 2 a 14 dias | Horas a semanas |
|
Seguimento |
100% normal |
80% normal, anormal se sintomas por mais
de 5 a 7 dias |
50% óbito, as demais sequelas graves |
Fonte: Sarnat e Sarnat (1976).
QUANDO INTERROMPER O PROTOCOLO DE HIPOTERMIA
Nas situações em que o RN apresentar hipotermia sustentada definida como temperatura esofágica ou retal menor que 33 °C, não responsiva às medidas de aquecimento. Outras indicações para interromper a hipotermia e reaquecer o RN incluem: hipotensão, apesar do uso de inotrópicos; hipertensão pulmonar persistente com hipoxemia, apesar do tratamento adequado; e coagulopatia grave, refratária ao tratamento (GONZÁLEZ-IBARRA; VARON e LÓPEZ-MEZA, 2011).
METODOLOGIA E EQUIPAMENTOS
O tratamento com hipotermia terapêutica consiste em uma redução controlada da temperatura do recém-nascido seguida por um período de manutenção e posterior reaquecimento. Para maior efetividade, o resfriamento deve começar o mais rápido possível, com menos de 1 hora de nascimento e obrigatoriamente dentro de 6 horas de vida. Alguns pacientes atingem a temperatura alvo de forma passiva, apenas com a não realização de aquecimento na sala de parto e transporte para a UTI Neonatal. Porém, caso apresente temperatura central acima do alvo, a hipotermia deve ser induzida ativamente (ERGENEKON, 2016).
Destaca-se que, para o desenvolvimento da técnica, o RN deverá ser admitido em UTI, com garantia dos dispositivos necessários: berço aquecido, monitor multiparâmetros com módulo de ECG e módulo para termômetro central, bolsas de gelo ou colchão térmico, termômetro esofágico/retal, material para cateterismo umbilical e sondagem vesical de demora, sonda orogástrica e coletor graduado, bombas de infusão e de seringa, material para aspiração endotraqueal/orotraqueal, ventilador mecânico com capnógrafo e materiais para intubação ou ventilação não invasiva, caso necessite.
A redução da temperatura corpórea pode ser obtida de forma ativa com o uso de colchões térmicos servo controlados, sendo essa a forma mais eficiente de alcançar um ajuste adequado e evitar grandes variações de temperatura. Como opções seguras, porém, mais trabalhosas, encontram-se os colchões com sistema de água circulante, mas com ajuste manual da temperatura ou os métodos de resfriamento artesanais por meio da utilização de ar condicionado, da aplicação de compressas frias ou pacotes de gelo resfriados (gelpacks) próximos à superfície corporal do recém-nascido. Todos os métodos de resfriamento exigem uma monitorização contínua e rigorosa da temperatura, seja ela retal ou esofágica. O sucesso do método de resfriamento artesanal depende do trabalho continuado das equipes de enfermagem e médica para evitar oscilações importantes de temperatura central, devendo ela ser monitorada de forma contínua e registrada em prontuário regularmente (SHANKARAN, 2012).
A comparação entre os estudos que utilizaram a hipotermia leve (temperatura central maior que 34 °C) e moderada (temperatura central entre 32 e 34 °C) mostrou que recém-nascidos submetidos a hipotermia moderada têm menor risco de morte, sequelas neurológicas, atraso cognitivo ou psicomotor e paralisia cerebral, comparados aos que receberam o resfriamento leve (ERGENEKON, 2016; GUINSBURG; FIGUEIRA e SANTOS, 2012). Dessa forma, os diversos protocolos estabelecem uma temperatura alvo, entre 33,5 e 34,5 °C, que deve ser obtida o mais rápido possível, de preferência dentro de 1 hora do início do resfriamento. Uma vez atingida a temperatura alvo, ela deve ser mantida por 72 horas. Se houver oscilação da temperatura para fora dos limites de 33,5 a 34,5 °C, devem ser utilizados os métodos de resfriamento ou aquecimento (berço aquecido, incubadora, colchão com fluxo de água, icepacks/gelpacks) (ERGENEKON, 2016; GUINSBURG; FIGUEIRA e SANTOS, 2012).
Recomenda-se nutrição parenteral (com aporte hídrico: 50-60 ml/kg/dia; VIG (velocidade de infusão de glicose): 5 mg/kg/minuto; Aminoácidos: 1 g/kg no primeiro dia; aumentar 1 g/kg/dia se a criança estiver com diurese presente e a acidose estiver controlada ou melhorando; e uma nutrição enteral mínima ou nutrição trófica (deve iniciar com o leite materno da própria mãe ou leite humano com 10 ml/kg/dia a 20 ml/kg/dia, logo após estabilização). É seguro e apresenta efeitos benéficos na morbidade gastrointestinal e na tolerância alimentar. Entretanto, volumes maiores que 20 ml/kg/dia, como nutrição trófica, podem não ser seguros, pois a perfusão do trato gastrointestinal pode estar diminuída durante o procedimento da hipotermia (ERGENEKON, 2016; TSUDA et al., 2017).
O paciente deve ser mantido sob monitoração cardíaca, com oximetria de pulso e controle rigoroso da diurese e da pressão arterial. Devem ser oferecidas medidas de suporte ventilatório e hemodinâmico de acordo com o quadro clínico apresentado pelo paciente, não sendo obrigatório que o paciente esteja em ventilação invasiva para realizar a hipotermia. Recomenda-se analgesia com opióides (morfina EV contínua na dose 5 a 10 mcg/kg/ hora ou fentanil, 1 mcg/kg/hora); uso de drogas vasoativas em doses habituais; uso de antibióticos (ampicilina e gentamicina, se indicado por infecção precoce, em doses habituais); e tratamento de convulsão clínica ou eletroencefalográfica (ERGENEKON, 2016; TSUDA et al., 2017).
Deve-se monitorar rigorosamente os sinais vitais de 15/15 minutos por 4 horas, 1/1 hora por 12 horas e de 2/2 horas até 72 horas. Realizar coleta para exames laboratoriais no início do procedimento (hemograma, plaquetas, glicose, uréia, creatinina, cálcio, magnésio, TP, TTPA, TGO e TGP) e repetir em 24, 48 e 72 horas.
O reaquecimento deve ser iniciado 72 horas após o início da hipotermia. O aumento da temperatura corpórea deve ser lento (aproximadamente de 0,2 a 0,5 °C por hora) até que seja atingida a temperatura entre 36,5 e 37 °C. Como método de aquecimento, podem ser usados o aquecedor próprio do berço ou colchão térmico. Após alcançar a temperatura de 36,5 ºC, retirar o colchão e reposicionar o RN na incubadora. O controle contínuo da temperatura central com o registro da temperatura a cada 60 minutos deve ser realizado até 24 horas após o término do reaquecimento para prevenir a hipertermia de rebote (BINKOWSKI e WEINMANN, 2015; FLORES, 2015).
Caso não haja condições de fazer a hipotermia na unidade em que o paciente se encontra, sendo necessário transporte até centro capacitado, deve-se ressaltar a necessidade de monitorização frequente da temperatura corporal, evitando-se sempre a hipertermia, que agrava a lesão cerebral. Além disso, o transporte deve ser realizado dentro das primeiras 6 horas de vida rebote (BINKOWSKI e WEINMANN, 2015; FLORES, 2015).
IMPLEMENTAÇÃO E CUIDADOS DE ENFERMAGEM NA EFETIVIDADE DO TRATAMENTO
MANEJO CLÍNICO DURANTE A HIPOTERMIA TERAPÊUTICA
Os enfermeiros têm fundamental participação na identificação e nos cuidados dos recém-nascidos com encefalopatia hipóxico isquêmica. Observar esses neonatos é um grande desafio. Portanto, para que haja êxito no tratamento destes, é necessário que se tenha as avaliações e os cuidados de enfermagem de forma adequada (REYNOLDS, 2013).
O enfermeiro deve, juntamente com a equipe médica, avaliar o grau da encefalopatia hipóxico isquêmica, para, assim, propor a indicação da hipotermia terapêutica. Uma monitorização clínica e laboratorial cuidadosa é essencial em recém-nascidos com encefalopatia hipóxico-isquêmica. Alguns recursos podem ser úteis para atingir tal objetivo, como: cateterismo umbilical arterial e venoso para extração de sangue, monitorização da pressão arterial e administração de dieta, e cateterismo urinário para medições de produção de urina. É recomendada monitorização completa, incluindo frequência cardíaca, frequência respiratória, pressão arterial, temperatura e saturação periférica de oxigênio. A monitorização da temperatura central com sonda esofágica ou retal deve continuar até que a fase de reaquecimento esteja completa a fim de evitar a hipertermia (BINKOWSKI e WEINMANN, 2015; ERGENEKON, 2016; FAINGOLD et al., 2016).
O recém-nascido deverá ser mantido apenas de fraldas para facilitar a perda de calor natural. O neonato precisará estar sedado, visto que o estresse causado pela exposição ao frio poderá impedir a ação neuroprotetora da hipotermia. O resfriamento deve iniciar-se desligando a incubadora e pré esfriando o colchão térmico a 4 ºC. Deverá ser colocado um lençol em cima do colchão para auxiliar na mudança de decúbito do RN (UFRJ, 2015; BRASIL, 2012b).
Alguns cuidados de enfermagem devem ser prestados ao RN com EHI submetido à hipotermia terapêutica. Ressalta que, ao admitir o RN em UTIN, o enfermeiro, deverá acomodá-lo em berço aquecido com servo controle desligado, somente de fralda, monitorá-lo com multiparâmetros, com módulo para ECG e termômetro esofágico, obter temperatura central 33,5º C em 90 minutos, utilizar bolsas de gelo ou colchão térmico para obtenção da temperatura. Monitorar rigorosamente os sinais vitais de 15/15 minutos por 4 horas, 1/1 hora por 12 horas e de 2/2 horas até 72 horas. Realizar coleta para exames laboratoriais no início do procedimento (hemograma, plaquetas, glicose, uréia, creatinina, cálcio, magnésio, TP, TTPA, TGO e TGP) e repetir em 24, 48 e 72 horas.
Deve-se ajustar a temperatura do paciente em 33,5 ºC. Caso a temperatura retal atinja < 33,5ºC algumas medidas deverão ser tomadas, como: colocar uma bolsa de gel aquecida ou uma luva com água quente dentro da incubadora, sem que haja contato direto com o recém-nascido, cobrir o recém-nascido com cobertas. Quando a temperatura retal estiver > 35 ºC, deverá tirar os processos de aquecimento e colocar luvas com água fria ou bolsa de gel a uma temperatura de 10 ºC próximo ao recém-nascido (UFRJ, 2015; BRASIL, 2012b).
No decorrer do tratamento, o enfermeiro deve fazer a monitorização completa do RN, avaliar o estado neurológico de forma criteriosa, observando se há reação a estímulos, além disso, observar o esforço respiratório, frequência cardíaca, pressão arterial, os movimentos espontâneos, se há sinais de convulsão e monitorização do eletrocardiograma (UFRJ, 2015; BRASIL, 2012b).
É preciso que o enfermeiro se atente aos recém-nascidos que estão sendo submetidos à ventilação, para que não ocorra uma hiperóxia, devendo manter a saturação entre 92% e 98%, aos sinais de bradicardia sinusal, arritmia, hipotensão, trombocitopenia, hipertensão pulmonar, tempo de sangramento prolongado, anemia, leucopenia, hipoglicemia, hipocalemia, retenção urinária e coagulopatia, visto que é uma resposta esperada nos pacientes submetidos à hipotermia, como também aos cuidados com a pele do neonato, já que a hipotermia causa uma redução da perfusão tecidual. Por este motivo, deve-se proteger proeminências ósseas com hidrocolóide e realizar mudança de decúbito frequentemente (UFRJ, 2015; BRASIL, 2012b).
Além disso, deve-se, também, verificar a glicemia capilar a cada 4 horas, mantendo os parâmetros da glicose de 50 a 150 MG/dl. Estudos relatam a relação de hiperglicemia, mas não a hipoglicemia associada a pior função cerebral global, maior frequência de convulsões no monitoramento de eletroencefalograma de amplitude integrada (aEEG) e pior pontuação no ciclo sono-vigília, bem como associação ao desenvolvimento de perda auditiva e, no caso de hipoglicemia, deficiência visual grave ou cegueira (UFRJ, 2015; BRASIL, 2012b).
Deve-se, ainda, avaliar a presença e sinais sugestivos de dor, e, em casos de dor, comunicar a equipe médica para avaliar se é preciso o uso de farmacológicos; instalar balanço hídrico a cada 6 horas e fazer o controle da diurese por meio de cateter vesical de demora, além de manter cuidados com esse cateterismo, mantendo o balanço hídrico negativo e ingesta hídrica restrita (60 ml/kg/dia)12; reaquecer o recém-nascido após 72 horas do início da hipotermia. Importante reaquecer lentamente, aumentando 0,2 a 0,5 ºC a cada hora até alcançar a temperatura de 36,5 e 37 °C (UFRJ, 2015; BRASIL, 2012b). Deve-se monitorar sinais vitais do RN continuamente ou, no mínimo, a cada 30 minutos durante o reaquecimento. Após alcançar a temperatura de 36,5 ºC, retirar o colchão e reposicionar o RN na incubadora (UFRJ, 2015; BRASIL, 2012b).
O reaquecimento tem que ser lento. Podem surgir crises convulsivas durante o procedimento de hipotermia e, principalmente, no processo de reaquecimento. Em caso de crises convulsivas, o paciente deve ser tratado com drogas anticonvulsivantes, sendo que, inicialmente, está indicado fenobarbital na dose de ataque de 20 mg/kg e manutenção de 5 mg/kg/dia, em duas doses diárias (BINKOWSKI e WEINMANN, 2015; FLORES, 2015).
A avaliação neurológica pelos critérios de Sarnat deve ser realizada e documentada diariamente, durante, pelo menos, até uma semana após a hipotermia terapêutica. Convulsões sutis podem ser perdidas se a monitoração de eletroencefalografia/aEEG não for realizada. O momento em que os achados neurológicos se normalizaram e os reflexos normais do recém-nascido foram obtidos é importante para determinar o prognóstico a longo prazo. Sendo assim, estes precisam ser bem documentados. O impacto de sedativos ou medicamentos anticonvulsivantes também deve ser levado em consideração durante a avaliação neurológica, uma vez que esses medicamentos podem ter efeitos mais duradouros em recém-nascidos submetidos à hipotermia terapêutica (BINKOWSKI e WEINMANN, 2015; FAINGOLD et al., 2016; FLORES, 2015).
Exames complementares são úteis e recomendados. A avaliação ecocardiográfica diária é útil para determinar as funções cardíacas e o tratamento de suporte, se necessário. A ressonância magnética de crânio é o exame de imagem de escolha para avaliar a distribuição de lesões e prováveis prognósticos, com informações mais precisas, podendo ser obtidas 7 a 10 dias após o nascimento (GUINSBURG; FIGUEIRA e SANTOS, 2012). A ultrassonografia craniana diária é necessária para o diagnóstico oportuno de possíveis hemorragias intracranianas que podem se prolongar durante a hipotermia terapêutica. As avaliações com Doppler cerebral são úteis para determinar o fluxo sanguíneo cerebral e excluir a trombose dos seios venosos (BINKOWSKI e WEINMANN, 2015; GUINSBURG; FIGUEIRA e SANTOS, 2012). As avaliações adicionais serão descritas nos tópicos a seguir.
MANEJO DA DOR
Os recém-nascidos submetidos à hipotermia terapêutica estão sujeitos a estresse e dor, e isso pode se opor ao impacto de neuroproteção da hipotermia terapêutica. Assim, é altamente recomendável proporcionar sedação e analgesia adequadas durante a hipotermia terapêutica (BINKOWSKI e WEINMANN, 2015). Ao contrário dos adultos, os recém-nascidos podem não apresentar os sinais clássicos de dor, podendo esta passar despercebida. Por causa disso, alguns achados indiretos, como o aumento da frequência cardíaca devido ao aumento das catecolaminas, podem fornecer pistas para reconhecer o estresse e a dor em recém-nascidos. A avaliação da dor por meio de escalas validadas pode ser útil para avaliação e ajuste da dose da medicação analgésica (BINKOWSKI e WEINMANN, 2015; ERGENEKON, 2016; PROCIANOY, 2012).
A utilização da escala NIPS (Neonatal Infant Pain Scale) auxilia na avaliação da dor em recém-nascidos (Quadro 4). É uma escala multidimensional composta por cinco parâmetros comportamentais e um indicador fisiológico, avaliados antes, durante e após procedimentos invasivos agudos em recém-nascidos a termo e pré-termo. Define-se a presença de dor quando a pontuação é superior a três (NIPS > 3).
Quadro 4. Escala NIPS para avaliação da dor em recém-nascido
| Parâmetros | 0 ponto | 1 ponto | 2 pontos |
| Expressão facial | Relaxada | Contraída | – |
| Choro | Ausente | Resmungos | Vigoroso |
| Respiração | Relaxada | Diferente do basal | – |
| Braços | Relaxados | Fletidos/estendidos | – |
| Pernas | Relaxados | Fletidos/estendidos | – |
| Estado de consciência | Dormindo / calmo | Desconfortável | – |
NIPS – Neonatal Infant Pain Scale Significados: 0 = ausência de dor; 1-2 = dor fraca; 3-5 = dor moderada; 6-7 = dor forte. Fonte: Motta (2013).
A indicação de opioides, morfina ou fentanil em infusão contínua, simultânea ao período de resfriamento, é obrigatória durante o período de vigência do tratamento, mesmo que o paciente não esteja em ventilação mecânica. É válido ressaltar que durante a hipotermia pode haver diminuição da função hepática, comprometendo o metabolismo do opióide e promovendo seu acúmulo. Assim, deve-se sempre iniciar com doses baixas e evitar aumentar em excesso a dose do analgésico durante a hipotermia (BINKOWSKI e WEINMANN, 2015; ERGENEKON, 2016; PROCIANOY, 2012).
CUIDADOS COM A PELE
Os cuidados com a pele são essenciais devido à redução de sua perfusão durante a hipotermia, aliada à possibilidade de edema periférico e ao risco de necrose gordurosa subcutânea. A necrose de gordura subcutânea, geralmente, aparece na primeira semana de vida (após o término da hipotermia terapêutica) e é uma condição que gera dor e cicatrizes, podendo causar hipercalcemia refratária que resulta, por vezes, em nefrocalcinose. Dessa forma, a hidratação da pele, a mudança frequente de decúbito e o exame detalhado são fundamentais para evitar necrose, inflamação e infecção cutânea (BINKOWSKI e WEINMANN, 2015; GUINSBURG; FIGUEIRA e SANTOS, 2012; HIGGINS et al., 2011).
SISTEMATIZAÇÃO DA ASSISTÊNCIA DE ENFERMAGEM
A análise dos artigos possibilitou descrever os cuidados de enfermagem aos recém-nascidos em hipotermia terapêutica, bem como visualizar as evidências científicas que subsidiaram esses cuidados. Sendo assim, compete privativamente ao enfermeiro os cuidados diretos ao RN grave devido à maior complexidade técnica, exigindo conhecimentos com base científica e capacidade de tomada de decisões imediatas, cuidados esses evidenciados em UTIN. O enfermeiro realizará todo atendimento ao RN em UTI Neonatal, para que se tenha uma assistência de enfermagem de qualidade, com um planejamento sobre as ações e os procedimentos através da Sistematização da Assistência de Enfermagem (SAE), e realização do Processo de Enfermagem (PE) em todas as suas etapas.
Cabe privativamente ao enfermeiro os cuidados diretos ao RN grave devido à maior complexidade técnica, exigindo conhecimentos com base científica e capacidade de tomada de decisões imediatas, cuidados esses evidenciados em UTIN. O enfermeiro realizará todo atendimento ao RN em UTI Neonatal, para que se tenha uma assistência de enfermagem de qualidade, com um planejamento sobre as ações e os procedimentos através da Sistematização da Assistência de Enfermagem (SAE), e realização do Processo de Enfermagem (PE) em todas as suas etapas.
O PE é organizado em cinco etapas, inter-relacionadas, interdependentes e recorrentes, como: histórico de enfermagem (anamnese e exame físico); diagnósticos de enfermagem (com base na asfixia perinatal, levantando-se os diagnósticos expostos no quadro 4); planejamento dos resultados esperados, implementação da assistência de enfermagem e avaliação da assistência de enfermagem. Etapas essas imprescindíveis para uma assistência de excelência e sucesso durante todas as fases do protocolo assistencial de hipotermia terapêutica.
A sistematização da assistência de enfermagem é um método científico aplicado na prática assistencial que promove mais segurança e qualidade no cuidado aos pacientes, bem como a autonomia dos profissionais de enfermagem. O foco é no diagnóstico primário de enfermagem, no resultado esperado dos cuidados prestados e nas possíveis intervenções de enfermagem, com base nos diagnósticos de enfermagem da NANDA-I: definições e classificação 2018-2020 (Quadro 5).
Quadro 5. Sistematização da assistência de enfermagem
| Nutrição alterada | |
| Diagnóstico de enfermagem | Nutrição alterada: relacionada com idade gestacional, alterações anatômicas e fisiológicas do sistema gastrintestinal |
| Resultado esperado | Melhora da ingestão nutricional e promoção do crescimento, com ganho de peso de 10 a 20 g por dia, bem como tolerância a alimentação enteral |
| Intervenções de enfermagem | 1. Monitoramento do balanço hídrico: ingestão e eliminação;2. Administração de alimentação enteral por meio de sonda gástrica ou copinho; 3. Oferta constante de sucção não nutritiva durante a gavagem; 4. Medidas antropométricas: peso e perímetro cefálico (diariamente), comprimento (semanalmente); 5. Administração de nutrição parenteral, quando prescrita; 6. Verificação de resíduo gástrico antes de iniciar a alimentação, quando o paciente estiver recebendo alimentação por gavagem; oferta de sucção não nutritiva;7. Manutenção do neonato na posição lateral direita para facilitar o esvaziamento do estômago no caso de tendência a resíduos volumosos;8. Posicionamento em decúbito lateral esquerdo em caso de refluxo gastroesofágico; 9. Monitoramento de sinais de intolerância alimentar: resíduo gástrico, distensão abdominal, presença ou não de ruídos hidroaéreos abdominais, alças intestinais distendidas; 10. Medida da circunferência abdominal a cada 12 h; 11. Coleta de amostras para exames laboratoriais quando prescritos para monitoramento das necessidades nutricionais; 12. Balanço hídrico a cada 12 h; 13. Monitoramento de evacuações: frequência, consistência, cor e anormalidades; 14. Notificação ao médico se houver resíduo gástrico acima de 30% do total de leite oferecido.
|
| Alterações da integridade da pele | |
| Diagnóstico de enfermagem | Alterações da integridade da pele: relacionadas com fragilidade da pele no prematuro extremo, desidratação, edema, infecções, circulação periférica comprometida e diminuição de perfusão do tecido. |
| Resultado esperado | Pele do neonato intacta, cor natural, limpa e seca, sem áreas de descoloração ou de hiperemia, e sem infecções. |
| Intervenções de enfermagem | 1. Avaliação das condições da pele sempre que for necessário manusear o neonato; 2. Registro das condições da pele a cada plantão; notificação ao médico se houver alguma anormalidade; 3. Manuseio cuidadoso, principalmente de neonatos extremamente prematuros (< 30 semanas de gestação); 4. Utilização de tenda de umidificação aquecida nos prematuros com menos de 30 semanas de gestação de acordo com a rotina); 5. Utilização do mínimo possível de fita adesiva e, se for necessário, utilização de produtos menos agressivos à pele. Remoção dos adesivos com solução apropriada; 6. Prevenção de queimaduras ao aquecer o calcanhar para glicemia periférica; utilização apenas de compressas mornas; 7. Utilização de produtos menos corrosivos para antissepsia da pele, caso necessário antes de alguns procedimentos (p. ex., colocação de cateter central). Limpeza da pele com água morna após os procedimentos; 8. Prevenção de lesões relacionadas com o posicionamento ou lesões por pressão. Mudança de decúbito de acordo com a tolerância e gravidade do neonato; 9. Deve-se colocar os pacientes graves e instáveis deitados sobre a pele sintética de carneiro, espuma tipo caixa de ovo ou colchão de água; 10. O banho não deve ser diário. Quando realizado, deve-se utilizar sabonete neutro; 11. Troca de fraldas quando necessário. |
| Risco de glicemia instável | |
| Diagnóstico de enfermagem | Risco de glicemia instável – risco de variação dos níveis de glicose no sangue em relação aos parâmetros normais. |
| Resultado esperado | Equilíbrio dos níveis glicêmicos |
| Intervenções de enfermagem | 1. Monitoramento do quadro clínico; 2. Monitoramento da glicemia de acordo com a prescrição médica, ou quando indicado; 3. Hipoglicemia: níveis de glicose < 40 mg/dℓ nos neonatos a termo e < 45 mg/dℓ nos neonatos prematuros:
· Aferição dos níveis de glicose por via capilar ou venosa, quando indicado · Balanço hídrico rigoroso · Administração de soro glicosado de acordo com a prescrição em infusão contínua · Administração de glicose intravenosa ou em bolus, de acordo com a prescrição, se necessário · Terapia hormonal, se necessário, pois promove glicogênese · Administração de glucagon quando prescrito, pois promove a estimulação da glicogenólise 4. Hiperglicemia: níveis de glicose > 180 mg/dℓ · Observação da diurese. Pode ocorrer diurese osmótica, eliminação de glicose na urina e desidratação relacionada com diurese osmótica · Glicemia sanguínea e urinária quando necessário · Balanço hídrico rigoroso · Monitoramento de sinais de septicemia · Administração de insulina de acordo com a prescrição |
| Regulação térmica corporal ineficaz | |
| Diagnóstico de enfermagem | Regulação térmica corporal inefetiva |
| Resultado esperado | Manutenção da regulação térmica evidenciada por: temperatura conforme os parâmetros normais (36,5 a 37°C), demandas de oxigênio estáveis, sem apneia, atividade normal. |
| Intervenções de enfermagem | 1. Verificação da temperatura axilar a cada 3 a 4 h, nos horários de toque; 2. Manutenção de ambiente térmico neutro; 3. Quando se está utilizando incubadora ou berço de calor radiante, é preciso certificar-se de que a sonda de temperatura esteja corretamente no abdome, no local recomendado (quadrante anterolateral direito); 4. Tentativa de posicionar o berço distante das saídas de ar-condicionado, ventiladores e janelas; 5. Manutenção do neonato seco. Troca das fraldas assim que ocorrer eliminação; 6. Observação de umidade nos lençóis ou cobertas ao tocar o neonato. Caso estejam úmidos, deve-se trocar assim que possível. |
| Risco de desequilíbrio eletrolítico | |
| Diagnóstico de enfermagem | Risco de desequilíbrio eletrolítico – Risco de mudança nos níveis de eletrólitos séricos capaz de comprometer a saúde. |
| Resultado esperado | Volta do equilíbrio hidroeletrolítico com diurese adequada, níveis de eletrólitos em conformidade com os parâmetros normais, diminuição do edema generalizado. |
| Intervenções de enfermagem | 1. Manutenção do registro do balanço hídrico (entradas e saídas); 2. Coleta de exames laboratoriais para avaliação dos eletrólitos de acordo com a prescrição médica. Notificação dos resultados, caso estejam fora dos níveis normais; 3. Exame da pele a cada tomada de sinais vitais: turgor, seca ou úmida, ressecada, edema, elasticidade diminuída etc.; 4. Peso diário, se possível na mesma escala; |
| Troca de gases prejudicada | |
| Diagnóstico de enfermagem | Troca de gases prejudicada – Excesso ou déficit na oxigenação e/ou na eliminação de dióxido de carbono na membrana alveolocapilar. |
| Resultado esperado | Melhoria do padrão respiratório |
| Intervenções de enfermagem | 1. Manter vigilância constante 2. Fornecer oxigênio suplementar 3. Monitorar a administração e eficácia de oxigenoterapia 4. Verificar temperatura, frequência cardíaca, frequência respiratória e pressão arterial 5. Atentar para mudança de coloração da pele, principalmente cianose de extremidades 6. Promover repouso absoluto 7. Avaliar nível de ansiedade 8. Proporcionar conforto 9. Evitar estimulação excessiva 10. Umedecer o ar 11. Elevar a cabeceira 12. Aspirar vias aéreas |
| Risco de infecção | |
| Diagnóstico de enfermagem | Risco de infecção – Risco de ser invadido por organismos patogênicos. |
| Resultado esperado | Controle da infecção |
| Intervenções de enfermagem | 1. Controle de doenças transmissíveis 2. Estimulação à tosse 3. Cuidados com o local de incisão 4. Controle de infecção 5. Proteção contra infecção 6. Controle de medicamentos 7. Terapia nutricional 8. Promoção da saúde oral 9. Cuidados com o períneo 10. Identificação de riscos 11. Supervisão da pele 12. Cuidados com lesões 13. Verificar temperatura, pulso e respiração 14. Realizar higiene oral 15. Auxiliar na higiene oral 16. Realizar higiene corporal 17. Auxiliar na higiene corporal 18. Verificar sinais flogísticos em acesso venoso periférico |
| Risco de lesão | |
| Diagnóstico de enfermagem | Risco de lesão – Risco de lesão, como resultado de condições ambientais interagindo com os recursos adaptativos e defensivos do indivíduo |
| Resultado esperado | Ausência de lesões |
| Intervenções de enfermagem | 1. Apoio a proteção contra abuso: infantil 2. Controle de alergias 3. Precauções contra sangramento 4. Controle de doenças transmissíveis 5. Controle do ambiente: segurança 6. Prevenção contra quedas 7. Controle de imunização/vacinação 8. Controle de infecção 9. Precauções no uso de artigos de látex 10. Precauções contra a hipertermia maligna 11. Monitoração nutricional 12. Prevenção de úlceras de pressão 13. Identificação de risco 14. Aumento da segurança 15. Precauções contra convulsões 16. Supervisão |
| Dor aguda | |
| Diagnóstico de enfermagem | Dor aguda – Experiência sensorial e emocional desagradável que surge de lesão tissular real ou potencial ou descrita em termos de tal lesão (Associação Internacional para o Estudo da Dor); início súbito ou lento, de intensidade leve a intensa, com término antecipado ou previsível e duração de menos de seis meses. |
| Resultado esperado | Controle/Ausência de dor |
| Intervenções de enfermagem | 1. Administração de analgésicos 2. Aromaterapia 3. Distração 4. Massagem 5. Redução da ansiedade 6. Apoio emocional 7. Controle do ambiente: conforto |
| Atraso no crescimento e no desenvolvimento | |
| Diagnóstico de enfermagem | Atraso no crescimento e no desenvolvimento – desvios em relação aos padrões do grupo etário. |
| Resultado esperado | Melhora do desenvolvimento psicomotor |
| Intervenções de enfermagem | 1. Promoção de vínculo 2. Orientação dos pais: bebês 3. Ensino: estimulação do bebê de 0 a 4 meses 4. Controle do ambiente: processo para o estabelecimento de vínculo 5. Manutenção do processo familiar 6. Sucção não nutritiva 7. Promoção da paternidade/maternidade 8. Melhora da segurança 9. Brinquedo terapêutico |
| Risco de volume de líquidos deficientes | |
| Diagnóstico de enfermagem | Risco de volume de líquidos deficientes – risco de diminuição do líquido intravascular, intersticial e/ou intracelular. Refere-se a um risco de desidratação, apenas perda de água, sem mudança no sódio. |
| Resultado esperado | Controle hidroeletrolítico |
| Intervenções de enfermagem | 1. Controle hidroeletrolítico 3. Monitoração hídrica 4. Reposição rápida de líquidos 5. Controle de medicamentos 6. Registrar aceitação da dieta |
Fonte: Elaboração do autor (2022).
CONCLUSÃO
A hipotermia terapêutica tem mostrado eficácia na redução de sequelas neurológicas, essencialmente em RNs com EHI moderada e grave, e, além disso, aponta melhor prognóstico a longo prazo dos recém-nascidos com encefalopatia hipóxico isquêmica. Os enfermeiros desempenham um papel fundamental na identificação e cuidados com as crianças com EHI. Entender a dinâmica desse processo e assistir essas crianças complexas é um desafio. Portanto, as avaliações e cuidados de enfermagem no conduzimento no tratamento de hipotermia são essenciais para o êxito da gestão desses RN de alto risco.
A hipotermia terapêutica, quando realizada de forma adequada por profissionais aptos, diminui os riscos de morte e de sequelas neurológicas. É importante que os recém-nascidos com EHI sejam identificados de forma precoce. Os estudos apontam que os enfermeiros devem, juntamente com a equipe médica, avaliar o grau da encefalopatia hipóxico isquêmica, para assim, propor a indicação da hipotermia terapêutica sendo que o procedimento deve se iniciar nas primeiras 6 horas de vida.
Sendo assim, os enfermeiros têm fundamental participação na identificação e nos cuidados com recém-nascidos com este agravo. Para que haja êxito no tratamento é necessário a Sistematização da Assistência de Enfermagem (SAE), e realização do Processo de Enfermagem (PE) em todas as suas etapas. É importante que se criem protocolos e treinamentos para os profissionais, para que haja um suporte perinatal adequado. Se houver um protocolo organizado, e uma equipe treinada, a hipotermia terapêutica se tornará segura e eficaz e, por consequência, os prognósticos destes recém-nascidos serão bem melhores.
Assim, ao analisar os resultados dos artigos incluídos nesta revisão, observou-se que o enfermeiro desempenha o principal papel no cuidado ao recém-nascido submetido à hipotermia terapêutica. Um cuidado de enfermagem especializado possibilita a implementação segura e eficaz da terapia e a prevenção de possíveis complicações no decorrer do tratamento.
REFERÊNCIAS
ANTONUCCI, Roberto; PORCELLA, Annalisa; PILLONI, Maria Dolores Perinatal asphyxia in the term newborn. Journal of Pediatric and Neonatal Individualized Medicine, v. 03, n. 02, 2014. Disponível em: DOI:10.7363/030269. Acesso em: 17 jan. 2023.
AZZOPARDI, Denis. Clinical management of the baby with hypoxic ischaemic encephalopathy. Early Human Development, vol. 086, n. 06, p. 345-50, 2010. Disponível em: DOI: 10.1016/j.earlhumdev.2010.05.008. Acesso em: 17 jan. 2023.
AWAL, Md Abdul; LAI, Melissa M; AZEMI, Ghasem; BOASHASH, Boualem; COLDITZ, Paul B. EEG background features that predict outcome in term neonates with hypoxic ischaemic encephalopathy: A structured review. Clinical Neurophysiology, v. 127, n. 01, p. 285–296, jan. 2016. Disponível em: DOI: 10.1016/j.clinph.2015.05.018. Acesso em: 17 jan. 2023.
BRASIL. Lei n° 8.069, de 13 de julho de 1990. Dispõe sobre o Estatuto da Criança e do Adolescente e dá outras providências. Diário Oficial da União, Brasília, DF, 16 jul. 1990. Disponível em: http://www.planalto.gov.br/ccivil_03/leis/l8069.htm Acesso em: 05 nov. 2021.
BRASIL. Atenção à saúde do recém-nascido: guia para os profissionais de saúde. Ministério da Saúde, Secretaria de Atenção à Saúde, Departamento de Ações Programáticas Estratégicas. 2ª Ed. Brasília: Ministério da Saúde, 2012a.
BRASIL. Ministério Da Saúde. Gestação de Alto Risco: Manual Técnico. 5ª ed. Brasília: Ministério da Saúde, 2012b.
BINKOWSKI, Raquel Trautenmüller Kerber; WEINMANN, Angela Regina Maciel. Hipotermia terapêutica em recém-nascidos com diagnóstico de encefalopatia hipóxico isquêmica: Revisão de Literatura. Saúde (Santa Maria), v. 41, n. 1, p. 37–48, jun. 2015. Disponível em: DOI: https://doi.org/10.5902/2236583410649. Acesso em: 17 jan. 2023.
COMMITTEE ON FETUS AND NEWBORN; PAPILE, Lu-Ann; BALEY, Jill E; BENITZ, William; CUMMINGS, James; CARLO, Waldemar A; EICHENWALD, Eric; KUMAR, Praveen; POLIN, Richard A; TAN, Rosemarie C; WANG, Kasper S. Hypothermia and Neonatal Encephalopathy. Pediatrics, vol. 133, n. 06, p. 1146-1150, 2014. Disponível em: DOI: 10.1542/peds.2014-0899. Acesso em: 17 jan. 2023.
CRUZ, Ana Cristina Silvestre da; CECCON, Maria Esther Jurfest. Prevalência de Asfixia Perinatal e Encefalopatia Hipóxico-Isquêmica em recém-nascidos de termo considerando dois critérios diagnósticos. Revista Brasileira Crescimento e Desenvolvimento Humano, vol. 20, n. 02, p. 302-316, 2010. Disponível em: http://pepsic.bvsalud.org/pdf/rbcdh/v20n2/13.pdf. Acesso em: 17 jan. 2023.
CHIANG, Ming-Chou; JONG, Yuh-Jyh; LIN, Chyi-Her. Therapeutic Hypothermia for Neonates with Hypoxic Ischemic Encephalopathy. Pediatrics & Neonatology, vol. 58, n. 06, p. 475-483, mar. 2017. Disponível em: DOI: 10.1016/j.pedneo.2016.11.001. Acesso em: 17 jan. 2023.
ERGENEKON, Ebru. Therapeutic hypothermia in neonatal intensive care unit: Challenges and practical points. Journal of Clinical Neonatology, v. 05, n. 01, p. 8-17, 2016. Disponível em: https://www.jcnonweb.com/article.asp?issn=2249-4847;year=2016;volume=5;issue=1;spage=8;epage=17;aulast=Ergenekon. Acesso em: 17 jan. 2023.
FAINGOLD, Ricardo; CASSIA, Guilherme; PREMPUNPONG, Chatchay; MORNEAULT, Linda; SANT’ANNA, Guilherme M. Intestinal ultrasonography in infants with moderate or severe hypoxic-ischemic encephalopathy receiving hypothermia. Pediatr Radiol., vol. 46, n. 01, p. 87–95, 2016. Disponível em: DOI: 10.1007/s00247-015-3447-0. Acesso em: 17 jan. 2023.
FLORES, Geraldo. Protocolo de hipotermia terapeutica neonatal en encefalopa- tia hipoxico isquemica moderada a severa. Hospital Puerto Montt, 2015. Disponível em: http://www.neopuertomontt.com/Protocolos/protocolo_hipotermia_neonatal.pdf. Acesso em: 17 jan. 2023.
GONZÁLEZ-IBARRA, Fernando Pavel; VARON, Joseph; LÓPEZ-MEZA, Elmer G. Therapeutic hypothermia: critical review of the molecular mechanisms of action. Frontiers in neurology, v. 02, p. 04, 2011. Disponível em: https://doi.org/10.3389/fneur.2011.00004. Acesso em: 17 jan. 2023.
GUINSBURG, Ruth; FIGUEIRA, Simone de Araújo Negreiros; SANTOS, Amélia Miyashiro Nunes dos. Asfixia perinatal grave no recém-nascido e o uso de hipotermia terapêutica: uma análise crítica. In: PROCIANOY, Renato S.; LEONE, Cléa R. (Org.). PRORN: Programa de Atualização em Neonatologia. 2ª Ed. Porto Alegre: Artmed/Panamericana, 2012.
HIGGINS, Rosemary D.; RAJU, Tonse; EDWARDS, David A.; AZZOPARDI, Denis V.; BOSE, Carl L.; CLARK, Reese H.; FERRIERO, Donna M.; GUILLET, Ronnie; GUNN, Alistair J.; HAGBERG, Henrik; HIRTZ, Deborah; INDER, Terrie E.; JACOBS, Susan E.; JENKINS, Dorothea; JUUL, Sandra; LAPTOOK, Abbot R.; LUCEY, Jerold F.; MAZE, Mervyn; PALMER, Charles; PAPILE, Luann; PFISTER, Robert H.; ROBERTSON, Nicola J.; RUTHERFORD, Mary; SHANKARAN, Seetha; SILVERSTEIN, Faye S.; SOLL, Roger F.; THORESEN, Marianne; WALSH, William F.; SHRIVER, Eunice Kennedy; National Institute of Child Health and Human Development Hypothermia Workshop Speakers and Moderators. Hypothermia and other treatment options for neonatal encephalopathy: an executive summary of the Eunice Kennedy Shriver NICHD workshop. J Pediatr., vol. 15p, n. 05, p. 851- 858, 2011. Disponível em: DOI: 10.1016/j.jpeds.2011.08.004. Acesso em: 17 jan. 2023.
MONTANHOLI, Liciane Langona; MERIGHI, Miriam Aparecida Barbosa; JESUS, Maria Cristina Pinto de. Atuação da enfermeira na unidade de terapia intensiva neonatal: entre o ideal, o real e o possível. Revista Latino-Americana de Enfermagem, v. 19, n. 02, p. 301-308, 2011. Disponível em: https://www.scielo.br/j/rlae/a/gmXY4v9ZsjYSshpyK9CCvcf/?format=pdf&lang=pt. Acesso em: 17 jan. 2023.
MOTTA, Giordana De Cássia Pinheiro Da. Adaptação transcultural e validação clínica da neonatal infant pain scale para uso no Brasil. Dissertação (Mestrado em Enfermagem) – Programa de PósGraduação em Enfermagem da Escola de Enfermagem da Universidade Federal do Rio Grande do Sul. Porto Alegre, 2013.
PROCIANOY, Renato S. Hipotermia Terapêutica. Departamento de Neonatologia da SBP, 2012. Disponível em: sbp.com.br/fileadmin/user_upload/pdfs/hipotermia-terapeutica.pdf. Acesso em: 17 jan. 2023.
REYNOLDS, Peter. Neonatal Encephalopathy Guideline. Ashford and Peter´s Hospitals, 2013. Disponível em: https://ashfordstpeters.net/Guidelines_Neonatal/Neonatal%20Encephalopathy%20Guideline%20Mar%202015.pdf. Acesso em: 14 fev. 2022.
SHANKARAN, Seetha. Therapeutic Hypothermia for Neonatal Encephalopathy. Current Treatment Options in Neurology, vol. 14, n. 06, p. 608–619, 2012. Disponível em: http://doi.org/10.1007/s11940-012-0200-y. Acesso em: 17 jan. 2023.
SARNAT, Harvey B.; SARNAT, Margaret S. Neonatal Encephalopathy Following Fetal Distress. Archi- ves of Neurology, v. 33, n. 10, p. 696, 1976. Disponível em: DOI: 10.1001/archneur.1976.00500100030012. Acesso em: 17 jan. 2023.
TSUDA, Kennosuke; MUKAI, Takeo; IWATA, Sachiko; SHIBASAKI, Jun; TOKUHISA, Takuya; IOROI, Tomoaki; SANO, Hiroyuki; YUTAKA, Nanae; TAKAHASHI, Akihito; TAKEUCHI, Akihito; TAKENOUCHI, Toshiki; ARAKI, Yuko; SOBAJIMA, Hisanori; TAMURA, Masanori; HOSONO, Shigeharu; NABETANI, Makoto; IWATA, Osuke; The Baby Cooling Registry of Japan Collaboration Team. Therapeutic hypothermia for neonatal encephalopathy: a report from the first 3 years of the Baby Cooling Registry of Japan. Scientific Reports, v. 7, n. 39508, 2017. Disponivel em: DOI: 10.1038/srep39508. Acesso em: 17 jan. 2023.
UNIVERSIDADE FEDERAL DO RIO DE JANEIRO – UFRJ. Assistência de Enfermagem na encefalopatia hipóxico-isquêmica e hipotermia terapêutica. Rotinas assistências da Maternidade Escola da Universidade Federal do Rio de Janeiro, 2015. Disponível em:http://www.me.ufrj.br/images/pdfs/protocolos/enfermagem/assist_de_enf_na_encefalopatia_hipoxico_isquemica.pdf. Acesso em: 18 fev. 2022.
[1] Graduada em Enfermagem e Obstetrícia pela Universidade Federal do Rio de Janeiro (UFRJ); Pós-graduanda em Neonatologia pelo Instituto de Neonatologia e Pediatria Ltda (CEPLIN);Pós-graduanda em Auditoria em Saúde; Pós-graduanda em Gestão de Serviços de Enfermagem (UniBF). ORCID: 0000-0002-9552-4434.
Enviado: Dezembro, 2022.
Aprovado: Janeiro, 2023.
