ARTIGO DE REVISÃO
GRIGOLLI, Bárbara Fontanelli [1], ROSA, Bruna Nakamura de [2], DÁCIA, Marília Flaviane [3]
GRIGOLLI, Bárbara Fontanelli, ROSA, Bruna Nakamura de, DÁCIA, Marília Flaviane. Ressuscitação cardiopulmonar em circunstâncias especiais: gravidez, opioide e afogamento. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 04, Ed. 03, Vol. 11, pp. 60-73. Março de 2019. ISSN: 2448-0959.
RESUMO
O presente estudo tem como objetivo discutir os aspectos teóricos e assistenciais envolvidos na ressuscitação cardiopulmonar (RCP) em circunstâncias especiais: gravidez; opioide e afogamento. Trata-se de estudo descritivo, do tipo revisão narrativa da literatura, ancorada nas Diretrizes da American Heart Association para Circunstâncias Especiais de Ressuscitação Cardiopulmonar. Para realizar RCP na gestante é recomendado o deslocamento uterino manual para a esquerda, na segunda metade da gestação, o parto cesariana pós-morte pode ser considerado parte da ressuscitação materna, independentemente da viabilidade fetal. A RCP padrão de alta qualidade deve ter prioridade sobre a administração de naloxona em paciente com alta suspeita de PCR por opioide. A consequência de maior importância clínica da submersão é a hipóxia, deste modo, oxigenação, ventilação e perfusão devem ser restauradas o mais rápido possível. A RCP para vítimas de afogamento deve usar a seguir a abordagem A-B-C (aberturas da vias aéreas – ventilação – compressão) tradicional, tendo em vista a natureza hipóxica. A PCR em situações especiais como na gestação, overdose por opiode e na vítima de afogamento, o profissional deve possuir conhecimento e habilidades específicas para o atendimento, em virtude da ressuscitação nesse contexto possuir abordagens diferentes das convencionais.
Palavras-chave: Ressuscitação, Reanimação Cardiopulmonar, Parada Cardíaca, Medicina de Emergência, Afogamento.
INTRODUÇÃO
A parada cardiorrespiratória (PCR) é definida como a cessação da atividade mecânica do coração sendo confirmada pela ausência de sinais de circulação e respiração. (1) Para tentar restaurar a circulação espontânea, devem ser realizadas as manobras de ressuscitação cardiopulmonar (RCP), as quais devem ser realizadas de forma rápida, adaptada, ordenada e padronizada, para alcançar o retorno à circulação espontânea o mais rápido possível. (2,3)
A ressuscitação cardiopulmonar em situações especiais que se baseia na abordagem a PCR em situações que exigem tratamentos específicos ou procedimentos diferentes daqueles fornecidos habitualmente durante o suporte básico de vida (SBV) e o suporte avançado de vida cardiovascular (SAVC), envolvendo condições clínicas distintas como a intoxicação por opioide, gravidez e afogamento. (4)
A PCR que ocorre durante a gravidez é, sem dúvida, um dos eventos mais dramáticos que abrangem os atendimentos de emergência, sendo considerado o envolvimento de duas vidas nesta situação. (5) A frequência de PCR na gravidez é 1:30.000.(6) Nos Estados Unidos ocorre em aproximadamente 1:12000 internações podendo ser considerada rara em países de alta renda. A maioria das gestantes que sofre PCR, as taxas de sobrevivência são bastante baixas, em torno de 6.9%. (6,7)
Muitas causas obstétricas e não-obstétricas podem levar à PCR materna. (8) As causas mais comuns são hemorragia, doenças cardiovasculares (incluindo infarto do miocárdio, dissecção da aorta e miocardite), embolia do líquido amniótico, sepse, pneumonite por aspiração e eclampsia. (6) Seja qual for a causa, um atendimento rápido e eficaz é essencial para otimizar as chances de sobrevivência da mãe e do feto. (7)
O Brasil tem um vasto litoral, a ocorrência de afogamento torna-se freqüente e uma das principais causas de mortes acidentais especialmente em crianças. (5,9) A consequência fisiopatológica de PCR no afogamento é a hipoxia que geralmente se deve ao edema não cardiogênico induzido pela aspiração. (9) A vítima pode demandar desde suporte ventilatório apenas até RCP no local da ocorrência. (5)
A cada ano, o afogamento é responsável por mais de 500.000 mortes em todo o mundo, sendo uma das principais causas evitáveis de morbidade e mortalidade não intencionais. (4)
Estudos norte-americanos e europeus mostram que a PCR por overdose de opioides tem um mau prognóstico, entre 0% e 12,7% sobrevivem até a alta hospitalar. (10-14)
A PCR em razão da ingestão de substâncias tóxicas pode promover lesão celular, alteração de receptores, canais iônicos, organelas e disfunção orgânica incompatível com a vida. O atendimento a PCR associada às intoxicações segue o tratamento padrão adotado do SBV e SAVC, sendo indicado o uso de antídoto ou intervenções específicas. (5)
Embora potencialmente fatal, o tratamento com naloxona para pacientes com overdose de opioides pode ser considerada uma das terapias mais eficazes na assistência extra-hospital.(15) Um estudo demonstrou que a mortalidade por uso de opioides foi significativamente menor onde foi administrado naloxona comparado a não administração da naloxona no atendimento extra-hospitalar. (16)
MÉTODO
Trata-se de estudo descritivo, tipo revisão narrativa da literatura, ancorada nas Diretrizes da American Heart Association para Circunstâncias Especiais de Ressuscitação Cardiopulmonar.
A questão norteadora for elaborada pela estratégia PICO: “Quais os aspectos assistenciais e teóricos durante a ressuscitação cardiopulmonar na vitimas de afogamento, overdose por opioide e na gestante segundo as diretrizes vigentes da American Heart Association?
A busca das publicações indexadas foi feita em junho de 2018. O material base constituiu-se da Web-based Integrated 2010 & 2015 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Foram incluídos artigos científicos das seguintes bases de dados eletrônicas: Scielo, Lilacs, Pubmed e Medline. Para a busca dos artigos foram utilizados os seguintes descritores: “Parada Cardíaca” e “Ressuscitação Cardiopulmonar” e suas combinações em português e inglês com o termo “and” como operador, sendo incluídos artigos relacionados com situações especiais em ressuscitação cardiopulmonar publicados em português e inglês.
DISCUSSÃO
PCR NA GRAVIDEZ
A posição da gestante em PCR emergiu como uma estratégia importante para melhorar a qualidade da RCP e a resultante força de compressão e débito cardíaco. O útero gravídico pode comprimir a veia cava inferior, impedindo o retorno venoso, reduzindo assim o volume sistólico e o débito cardíaco. Em geral, a compressão aortocava pode ocorrer em gestações únicas com aproximadamente 20 semanas de idade gestacional. (17) Embora as compressões torácicas na posição de inclinação lateral esquerda sejam viáveis em um estudo com manequins,(18) elas resultam em diminuição da qualidade da RCP da que é possível na posição supina.(19)
O deslocamento uterino manual para a esquerda efetivamente alivia a pressão aortocava em pacientes com hipotensão (20) ( Figura 1 ). Na segunda metade da gestação, o parto cesariana pós-morte pode ser considerado parte da ressuscitação materna, independentemente da viabilidade fetal.(21)
Figura 1: A – Deslocamento uterino manual para a esquerda, realizada com técnica de uma mão. B – Técnica de duas mãos durante a ressuscitação.
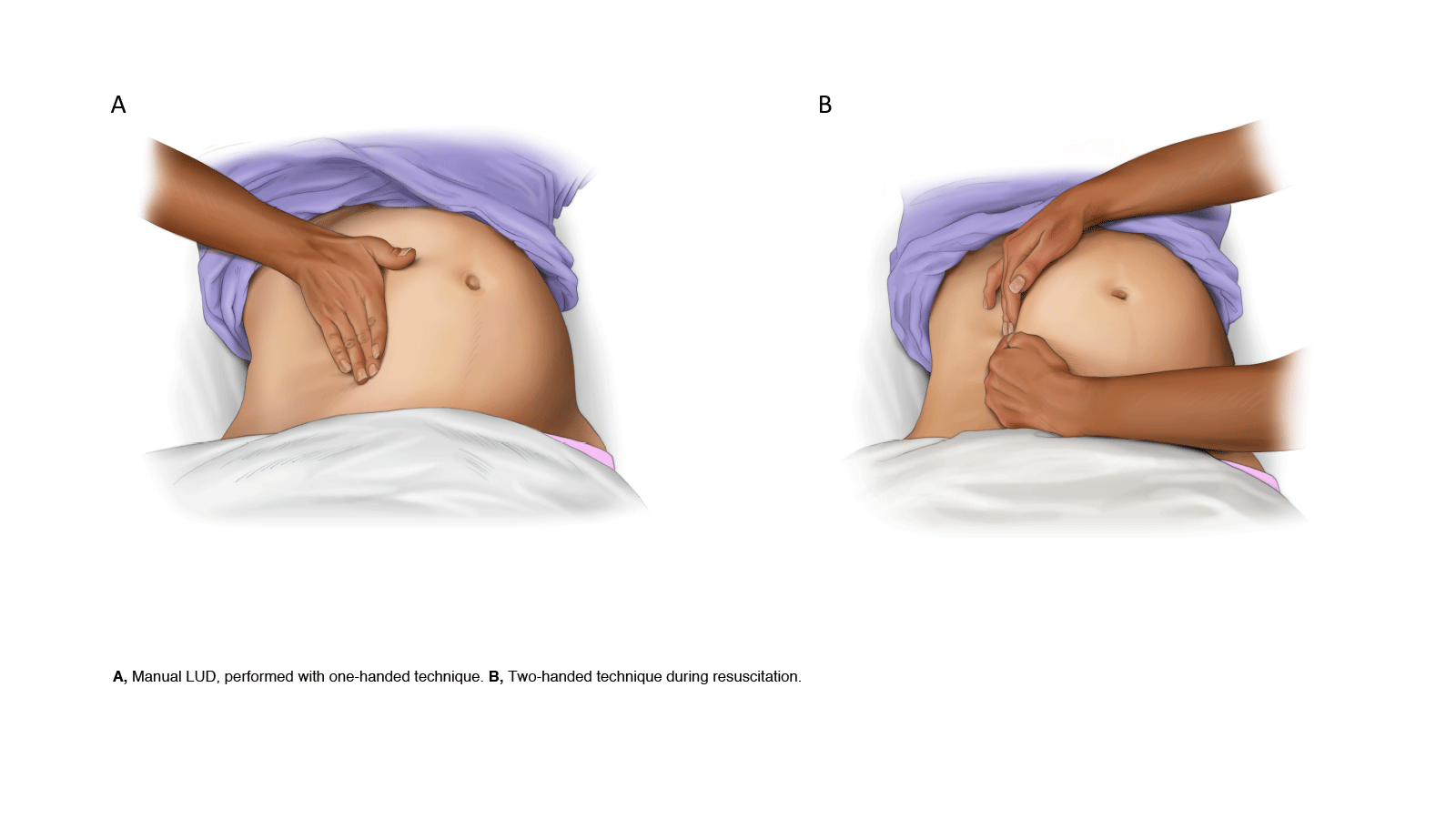
Para atendimento em SBV as prioridades da gestante em PCR são as manobras de RCP de alta qualidade e o alívio da compressão aortocava. Se a altura do fundo uterino estiver no nível do umbigo ou acima, o deslocamento uterino manual para a esquerda pode ser benéfico no alívio da compressão aortocava durante as compressões torácicas.(4)
O retorno a circulação espontânea (RCE) nem sempre pode ser alcançado de imediato, os recursos de suporte avançado para um parto cesariana pós-morte deve ser considerado assim que a PCR for reconhecida em uma mulher na segunda metade da gravidez.(4)
Durante a PCR, se a gestante com uma altura do fundo do útero no umbigo ou acima dele não tiver alcançado o RCE com as medidas usuais de ressuscitação, além do deslocamento uterino manual para a esquerda, é aconselhável que se prepare para esvaziar o útero enquanto a ressuscitação continua. Em situações como trauma materno em que os esforços de ressuscitação materna são obviamente inúteis, não há razão para retardar a realização do parto cesariana pós-morte.(4)
O parto cesariana pós-morte deve ser considerado 4 minutos após o início da PCR materna ou esforços de ressuscitação (para a parada não testemunhada) se não houver RCE. (4)
A decisão clínica de realizar parto cesariana pós-morte e seu momento em relação à PCR materna é complexa devido à variabilidade no nível de treinamento da equipe, fatores do paciente (por exemplo, etiologia da parada, idade gestacional) e recursos do sistema. (4)
PCR ASSOCIADA A OPIÁCEOS
A toxicidade isolada de opioides está associada ao sistema nervoso central (SNC) e à depressão respiratória, que podem evoluir para parada respiratória e cardiorrespiratória. A maioria das mortes por opiáceos envolve a co-ingestão de múltiplas drogas ou comorbidades médicas e de saúde mental.(22)
As emergências de RCP associadas a opioides são definidas pela presença de PCR; parada respiratória; ou instabilidade grave com risco de vida (depressão respiratória, hipotensão ou arritmia cardíaca) que é suspeito de ser devido à toxicidade dos opiáceos.(4)
A naloxona é um potente antagonista do receptor opióide no SNC e no sistema gastrointestinal. Tem um excelente perfil de segurança e pode reverter rapidamente as alterações no SNC e a depressão respiratória em um paciente com uma situação de emergência por opiáceos. Com base no treinamento e nas circunstâncias clínicas do socorrista, a naloxona pode ser administrada por via intravenosa, (23-26) via intramuscular, (24,25,27) intranasal, (24,27,28) ou subcutânea (29) sendo que a dose e as concentrações adequadas diferem por via.(4)
A dose ideal de naloxona não é conhecida. Nas Diretrizes de 2010, uma dose inicial empírica de 0,04 a 0,4 mg intravenosa (IV) ou intramuscular (IM) foi recomendada para evitar a retirada grave de opioides em pacientes com dependência e permitir a consideração de uma faixa de doses, dependendo do cenário clínico. (30, 31) Repetir doses ou escalonamento de dose para 2 mg IV ou IM foi recomendado se a resposta inicial foi inadequada. Existem poucos dados comparativos sobre a dose apropriada de naloxona intranasal (IN); a maioria dos estudos utilizou uma dose fixa de 2 mg, repetida em 3 a 5 minutos, se necessário. (32-34)
As vias de administração por via intramuscular, intramuscular e nebulizada também têm sido usadas para tratar emergências de ressuscitação associadas a opioides nas configurações de SBV e SAVC.(4)
As recomendações de atuais apontam que é aconselhado fornecer educação e treinamento em recomendações de BLS e prestadores de serviços de saúde em resposta a overdose de opiáceos, isoladamente ou em conjunto com distribuição de naloxona, a pessoas com risco de overdose de opiáceos.(4)
Grupos que podem se beneficiar da do treinamento incluem: pessoas que abusam de opioides prescritos ou heroína; pacientes que necessitaram de atendimento de emergência para overdose de opioides; pacientes inscritos em programas de tratamento de dependência de opioides; pessoas com histórico de abuso ou dependência de opioides que estão sendo libertados da prisão.(4)
Embora a naloxona não tenha um papel claro no manejo da PCR, a ressuscitação padrão, incluindo a ativação de serviços médicos de emergência, não deve ser atrasada para administração de naloxona.(4)
O atendimento em SBV para pacientes em parada respiratória ou apenas ofegante com overdose de opiáceos, além de fornecer cuidados padrão de SBV, é aconselhável que os profissionais de saúde com treinamento adequado administrem naloxona IM ou IN.(4)
Pacientes sem pulso definido ou com pulso fraco ou lento, medidas de RCP padrão em SBV devem ter prioridade sobre a administração de naloxona, com foco em RCP de alta qualidade (compressões e ventilação). Pode ser razoável administrar naloxona IM ou IN com base na possibilidade de o paciente não estar em PCR.(4)
Os provedores de suporte avançado devem fornecer ventilação e administrar naloxona na parada respiratória associada a opioides ou depressão respiratória grave. A ventilação com bolsa-máscara deve ser mantida até que a respiração espontânea retorne, e as medidas padrão de suporte avançado devem continuar se o retorno da respiração espontânea não ocorrer.(4)
Após o RCE ou o retorno da respiração espontânea, os pacientes devem ser mantidos em observação em um ambiente de atendimento até que o risco de toxicidade recorrente por opioides seja baixo e o nível de consciência e os sinais vitais do paciente tenham se normalizado.(4)
A administração de naloxona em cuidados pós-PCR pode ser considerada a fim de alcançar os objetivos terapêuticos específicos de reverter os efeitos de opioides de ação prolongada. (4)
PCR POR AFOGAMENTO
Todas as vítimas de afogamento que necessitem de qualquer forma de ressuscitação (incluindo respiração de resgate) devem ser transportadas para o hospital para avaliação e monitoramento, mesmo que alertas e demonstrarem função cardiorrespiratória efetiva no local.(4)
Embora a sobrevivência seja incomum em vítimas que tenham sido submetidos a submersão prolongada e requerem reanimação, prolongadas(35) a reanimação bem sucedida com recuperação neurológica completa ocorreu ocasionalmente após a submersão prolongada na água gelada(36,37) e, em alguns casos, a água quente.(38,40) Por essa razão, a RCP na cena deve ser iniciada e a vítima transportada para a emergência, a menos que haja morte óbvia (por exemplo, rigidez cadavérica, decomposição, hemisecção, decapitação).(4)
A consequência de maior importância clínica da submersão é a hipóxia; deste modo, oxigenação, ventilação e perfusão devem ser restauradas o mais rápido possível. Com as Diretrizes da AHA de 2010 para RCP e ECC, a RCP deve ser iniciada com compressões torácicas em uma sequência C-A-B (compressão – aberturas das vias aéreas – ventilação). No entanto, as diretrizes recomendam que os profissionais de saúde ajustem essa sequência com base na etiologia presumida da parada. A RCP para vítimas de afogamento deve usar a seguir a abordagem A-B-C tradicional, tendo em vista a natureza hipóxica.(4)
O primeiro e mais importante tratamento da vítima de afogamento é o fornecimento imediato de ventilação. O início rápido da respiração de resgate aumenta a chance de sobrevivência da vítima.(40) O manejo da via aérea e da respiração da vítima de afogamento é semelhante ao recomendado para qualquer vítima de parada cardiorrespiratória.(4)
A imobilização desnecessária da coluna cervical pode impedir a abertura adequada das vias aéreas e atrasar a realização das respirações de resgate.(4) A estabilização de rotina da coluna cervical na ausência de circunstâncias que sugiram uma lesão medular não é recomendada.(41, 42)
As tentativas de remover a água das vias respiratórias por qualquer meio que não seja a sucção (por exemplo, compressões abdominais ou a manobra de Heimlich) são desnecessárias e potencialmente perigosas.(43) O uso rotineiro de compressões abdominais ou a manobra de Heimlich para vítimas de afogamento não é recomendado.(4)
Assim que a vítima que não responde for removida da água, o socorrista deve abrir a via aérea, verificar a respiração e, se não houver respiração, administrar 2 respirações de resgate suficientes para elevar o tórax. Após as 2 respirações efetivas, se um pulso não for definitivamente sentido, o profissional deve iniciar as compressões torácicas e fornecer ciclos de compressões e ventilações de acordo com as diretrizes do BLS atuais (30 compressões para 02 ventilações). Sempre que disponível o desfibrilador externo automático (DEA) dever ser instalado. É necessário apenas secar a área do tórax antes de aplicar os eletrodos do DEA.(4)
As vítimas de PCR por afogamento podem apresentar assistolia, AESP ou TV / FV sem pulso. Para o tratamento destes ritmos, os profissionais devem seguir as orientações específicas do PALS ou ACLS.(4)
CONSIDERAÇÕES FINAIS
A parada cardiorrespiratória em situações especiais como na gestação, overdose por opioides e na vítima de afogamento, o profissional de saúde para realizar o atendimento inicial em suporte básico de vida ou suporte avançado de vida em cardiologia além do protocolo padrão de intervenções, deve possuir o conhecimento e habilidades específicas para atendimento dessas emergências.
A atualização do conhecimento dos profissionais é fundamental, ressaltando para as novas diretrizes de RCP em vigor, proporcionando em uma maior qualidade da reanimação e da sobrevida de pacientes em parada cardiorrespiratória.
REFERÊNCIAS
1. Jacobs I, Nadkarni V, Bahr J, Berg RA, Billi JE, Bossaert L, Cassan P, Coovadia A, D’Este K, Finn J, Halperin H, Handley A, Herlitz J, Hickey R, Idris A, Kloeck W, Larkin GL, Mancini ME, Mason P, Mears G, Monsieurs K, Montgomery W, Morley P, Nichol G, Nolan J, Okada K, Perlman J, Shuster M, Steen PA, Sterz F, Tibballs J, Timerman S, Truitt T, Zideman D; International Liason Committee on Resusitation. Cardiac arrest and cardiopulmonary resuscitation outcome reports: update and simplification of the Utstein templates for resuscitation registries. A statement for healthcare professionals from a task force of the international liaison committee on resuscitation (American Heart Association, European Resuscitation Council, Australian Resuscitation Council, New Zealand Resuscitation Council, Heart and Stroke Foundation of Canada, InterAmerican Heart Foundation, Resuscitation Council of Southern Africa). Resuscitation. 2004;63(3):233-49.
2. Gonzalez MM, Timerman S, Gianotto-Oliveira R, Polastri TF, Canesin MF, Schimidt A, et al. I Diretriz de Ressuscitação Cardiopulmonar e Cuidados Cardiovasculares de Emergência da Sociedade Brasileira de Cardiologia. Arq Bras Cardiol. 2013;101(2 Supl 3):1-221.
3. Link MS, Berkow LC, Kudenchuk PJ, Halperin HR, Hess EP, Moitra VK, et al. Part 7: Adult Advanced Cardiovascular Life Support: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015;132(18 Suppl 2):S444-64.
4. American Heart Association. Web-based Integrated Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care – Part 10: Special Circumstances of Resuscitation. ECCguidelines.heart.org. disponível em: https://eccguidelines.heart.org/index.php/circulation/cpr-ecc-guidelines-2/part-10-special-circumstances-of-resuscitation/
5. Gonzalez MM, Timerman S, Gianotto-Oliveira R, Polastri TF, Canesin MF, Schimidt A et al . I Diretriz de Ressuscitação Cardiopulmonar e Cuidados Cardiovasculares de Emergência da Sociedade Brasileira de Cardiologia. Arq. Bras. Cardiol. [Internet]. 2013 Aug [cited 2018 June 28] ; 101( 2 Suppl 3 ): 1-221. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0066-782X2013003600001&lng=en. http://dx.doi.org/10.5935/abc.2013S006.
6. Mhyre JM, Tsen LC, Einav S, Kuklina EV, Leffert LR, Bateman BT. Cardiac arrest during hospitalization for delivery in the United States, 1998-2011. Anesthesiology. 2014;120:810–818. doi: 10.1097/ ALN.0000000000000159..
7. Dijkman A, Huisman CM, Smit M, Schutte JM, Zwart JJ, van Roosmalen JJ, et al. Cardiac arrest in pregnancy: increasing use of perimortem caesarean section due to emergency skills training? BJOG. 2010;117(3):282-7
8. Whitty JE. Maternal cardiac arrest in pregnancy. Clin Obstet Gynecol 2002;45:377–92.
9. Weinstein MD, Krieger BP. Near-drowning: epidemiology, pathophysiology, and initial treatment. J Emerg Med. 1996;14(4):461-7.
10. Salcido D, Torres C, Koller AC, Orkin AM, Schnicker RH, Morrison LJ, Nichol G, Stephens S, Menegazzi JJ. “Regional incidence and outcome of Out-of-hospital Cardiac Arrest Associated with Overdose.” Resuscitation, 2016;99:13–19. doi: 12.
11. Koller AC, Salcido DD, Callaway CW, Menegazzi JJ. Resuscitation characteristics and outcomes in suspected drug overdose-related out-of-hospital cardiac arrest. Resuscitation2014, June 26.
12. Elmer J, Lynch MJ, Kristan J, Morgan P, Gerstel SJ, Callaway CW, et al. Recreational drug overdose-related cardiac arrests: Break on through to the other side. Resuscitation 2015, April;89:177–81. doi: 10.1016/j.resuscitation.2015.01.028
13. Sporer KA, Firestone J, Isaacs SM. Out-of-hospital Treatment of Opioid Overdoses in an Urban Setting. Academic Emergency Medicine. 1996;3:660–667.
14. Nielsen K, Nielsen SL, Siersma V, Rasmussen LS. Treatment of opioid overdose in a physician-based prehospital EMS: Frequency and long-term prognosis. Resuscitation. 2011;82:1410–1413. doi: 10.1016/j.resuscitation.2011.05.027
15. Sporer KA, Firestone J, Isaacs SM. Out-of-hospital treatment of opioid overdoses in an urban setting. Acad Emerg Med. 1996;3(7):660-7.
16. Bertini G, Russo L, Cricelli F, et al. Role of a prehospital medical system in reducing heroin-related deaths. Crit Care Med. 1992; 20~493-8
17. Ueland K, Novy MJ, Peterson EN, Metcalfe J. Maternal cardiovascu- lar dynamics. IV. The influence of gestational age on the maternal car- diovascular response to posture and exercise. Am J Obstet Gynecol. 1969;104:856–864.
18. Goodwin AP, Pearce AJ. The human wedge. A manoeuvre to relieve aor- tocaval compression during resuscitation in late pregnancy. Anaesthesia. 1992;47:433–434.
19. Rees GA, Willis BA. Resuscitation in late pregnancy. Anaesthesia. 1988;43:347–349.
20. Cyna AM, Andrew M, Emmett RS, Middleton P, Simmons SW. Techniques for preventing hypotension during spinal anaesthesia for caesarean sec- tion. Cochrane Database Syst Rev. 2006:CD002251.
21. Svinos H. Towards evidence based emergency medicine: best BETs from the Manchester Royal Infirmary. BET 1. Emergency caesarean section in cardiac arrest before the third trimester. Emerg Med J. 2008;25:764–765. doi: 10.1136/emj.2008.066860.
22. Jones CM, Paulozzi LJ, Mack KA; Centers for Disease Control and Prevention (CDC). Alcohol involvement in opioid pain reliever and ben- zodiazepine drug abuse-related emergency department visits and drug- related deaths – United States, 2010. MMWR Morb Mortal Wkly Rep. 2014;63:881–885.
23. Leach M. Naloxone: a new therapeutic and diagnostic agent for emer- gency use. JACEP. 1973;2:21–23.
24. Sporer KA, Firestone J, Isaacs SM. Out-of-hospital treatment of opioid overdoses in an urban setting. Acad Emerg Med. 1996;3:660–667.
25. Robertson TM, Hendey GW, Stroh G, Shalit M. Intranasal nalox- one is a viable alternative to intravenous naloxone for prehospi- tal narcotic overdose. Prehosp Emerg Care. 2009;13:512–515. doi: 10.1080/10903120903144866.
26. Evans LE, Swainson CP, Roscoe P, Prescott LF. Treatment of drug overdosage with naloxone, a specific narcotic antagonist. Lancet. 1973;1:452–455.
27. Kelly AM, Kerr D, Dietze P, Patrick I, Walker T, Koutsogiannis Z. Randomised trial of intranasal versus intramuscular naloxone in prehospital treatment for suspected opioid overdose. Med J Aust. 2005;182:24–27.
28. Wanger K, Brough L, Macmillan I, Goulding J, MacPhail I, Christenson JM. Intravenous vs subcutaneous naloxone for out-of-hospital manage- ment of presumed opioid overdose. Acad Emerg Med. 1998;5:293–299.
20. Baumann BM, Patterson RA, Parone DA, Jones MK, Glaspey LJ, Thompson NM, Stauss MP, Haroz R. Use and efficacy of nebulized nal- oxone in patients with suspected opioid intoxication. Am J Emerg Med. 2013;31:585–588. doi: 10.1016/j.ajem.2012.10.004.
30. Vanden Hoek TL, Morrison LJ, Shuster M, Donnino M, Sinz E, Lavonas EJ, Jeejeebhoy FM, Gabrielli A. Part 12: cardiac arrest in special situations: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010;122(suppl 3):S829–S861. doi: 10.1161/ CIRCULATIONAHA.110.971069.
31. Robertson TM, Hendey GW, Stroh G, Shalit M. Intranasal nalox- one is a viable alternative to intravenous naloxone for prehospi- tal narcotic overdose. Prehosp Emerg Care. 2009;13:512–515. doi: 10.1080/10903120903144866.
32. Kelly AM, Kerr D, Dietze P, Patrick I, Walker T, Koutsogiannis Z. Randomised trial of intranasal versus intramuscular naloxone in prehospital treatment for suspected opioid overdose. Med J Aust. 2005;182:24–27.
33. Doe-Simkins M, Walley AY, Epstein A, Moyer P. Saved by the nose: bystander-administered intranasal naloxone hydrochloride for opi- oid overdose. Am J Public Health. 2009;99:788–791. doi: 10.2105/ AJPH.2008.146647.
34. Walley AY, Doe-Simkins M, Quinn E, Pierce C, Xuan Z, Ozonoff A. Opioid overdose prevention with intranasal naloxone among people who take methadone. J Subst Abuse Treat. 2013;44:241–247. doi: 10.1016/j. jsat.2012.07.004.
35. Quan L, Wentz KR, Gore EJ, Copass MK. Outcome and predictors of outcome in pediatric submersion victims receiving prehospital care in King County, Washington. Pediatrics. 1990;86:586–593.
36. Southwick FS, Dalglish PH Jr.. Recovery after prolonged asystolic cardiac arrest in profound hypothermia: a case report and literature review. JAMA. 1980;243:1250–1253.
37. Gilbert M, Busund R, Skagseth A, Nilsen PÅ, Solb⊘ JP. Resuscitation from accidental hypothermia of 13.7°C with circulatory arrest. Lancet. 2000;355:375–376.
38. Szpilman D, Soares M. In-water resuscitation: is it worthwhile? Resuscitation. 2004;63:25–31.
39. Allman FD, Nelson WB, Pacentine GA, McComb G. Outcome following cardiopulmonary resuscitation in severe pediatric near-drowning. Am J Dis Child. 1986;140:571–575.
40. Kyriacou DN, Arcinue EL, Peek C, Kraus JF. Effect of immediate resuscitation on children with submersion injury. Pediatrics. 1994;94():137–142.
41. Watson RS, Cummings P, Quan L, Bratton S, Weiss NS. Cervical spine injuries among submersion victims. J Trauma. 2001;51:658–662.
42. Hwang V, Shofer FS, Durbin DR, Baren JM. Prevalence of traumatic injuries in drowning and near drowning in children and adolescents. Arch Pediatr Adolesc Med. 2003;157:50–53.
43. Rosen P, Stoto M, Harley J. The use of the Heimlich maneuver in near-drowning: Institute of Medicine report. J Emerg Med. 1995;13:397–405.
[1] Graduanda em Medicina pela Universidade Brasil – Fernandópolis, Brasil, Estudante.
[2] Graduanda em Medicina pela Universidade Brasil – Fernandópolis, Brasil, Estudante.
[3] Médica Especialista em Pneumologia pela Universidade de São Paulo/USP – Ribeirão Preto, Brasil. Especialista em Clínica Médica pela Universidade Brasil – Fernandópolis, Brasil. Graduada em Medicina pela Universidade Brasil – Fernandópolis, Brasil. Professora do Curso de Medicina da Universidade Brasil – Fernandópolis, Brasil, Professora.
Enviado: Janeiro de 2019
Aprovado: Março de 2019

