ARTIGO ORIGINAL
ELIAS, Christian Tales [1], SANTOS, Henrique Amorim [2], FERREIRA, Amanda Karolyne Batista [3], GUIMARÃES, Vinícius Henrique Almeida [4], OLIVEIRA, Jessé Marcos de [5], MELO, Gabriela Rezende [6], ELIAS, Caio Cezar [7], LENZA, Roberto da Mata [8]
ELIAS, Christian Tales. Et al. Linfoma com apresentação de intussuscepção em paciente de 14 anos: relato de caso. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 06, Ed. 04, Vol. 01, pp. 156-165. Abril. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/intussuscepcao, DOI: 10.32749/nucleodoconhecimento.com.br/saude/intussuscepcao
RESUMO
Tendo em vista que a intussuscepção é uma das principais emergências abdominais diagnosticadas em crianças menores de dois anos, verifica-se que, ainda que incomum, tal condição clínica pode submeter pacientes maiores de dois anos por etiologia neoplásica. Sendo assim, este artigo tem por objetivo fazer uma análise clínica da conduta cirúrgica adotada em casos de intussuscepção primária sobre uma paciente de 14 anos que deu entrada de queixa de dores abdominais num hospital de clínicas no interior de Minas Gerais. Trata-se de um estudo de caso, de caráter descritivo, que constatou a necessidade de se levar em conta precedentes neoplásicos como os linfomas na análise etiológica, a fim de que a conduta cirúrgica e o prognóstico revelem resultados satisfatórios a condição clínica do paciente.
Palavras-chave: Intussuscepção, Etiologia neoplásica, Linfomas, Células neoplásicas, Abdome.
INTRODUÇÃO
A intussuscepção ocorre quando um segmento intestinal (o intussuscepto) se projeta para o lúmen de um segmento imediatamente adjacente (o intussuscepiente (EDWARDS et. al., 2017; HONG et. al., 2019; MARSICOVETERE et. al., 2016). Ao se invaginar para o interior do intussuscipiente, o intussuscepto tem sua irrigação arterial e drenagem venosa prejudicadas, iniciando um processo de isquemia tecidual e consequente necrose; ou ainda, pode ocorrer obstrução do trânsito intestinal, impedindo a continuidade dos conteúdos alimentares com consequente distensão abdominal (MARSICOVETERE et. al., 2016).
Dessa forma, frequentemente os pacientes evoluem para um quadro de abdome agudo isquêmico ou obstrutivo, caracterizados por dores intensas. Além disso, podem ocorrer sintomas diversos como: náuseas; vômitos; fezes com sangue e muco (aspecto conhecido como fezes em geleia de groselha); plastrão abdominal palpável; constipação intestinal; e alteração dos hábitos intestinais (MARSICOVETERE et. al., 2016).
Em termos epidemiológicos, a intussuscepção é uma condição clínica frequente, sendo uma das principais emergências abdominais em crianças menores de dois anos, mas depois dessa idade, a frequência da intussuscepção na população pediátrica reduz consideravelmente, representando apenas 30% dos casos (MARSICOVETERE et. al., 2016; GLUCKMAN et. al., 2017).
A etiologia em crianças é comumente primária idiopática, enquanto em adultos o mais frequente é a etiologia ser secundária a outras patologias intestinais, especialmente a processos neoplásicos malignos (HONG et. al., 2019; MARSICOVETERE et. al., 2016).
Apesar de incomum, é possível a ocorrência de intussuscepção em pacientes pediátricos maiores que dois anos, e por etiologia neoplásica. A seguir, evidenciamos um caso de uma paciente de 14 anos com apresentação clínica de intussuscepção, cujo diagnóstico histopatológico revelou um linfoma.
RELATO DE CASO
Paciente de 14 anos, sexo feminino, admitida no pronto-socorro do serviço de cirurgia geral de um hospital de clínicas no interior de Minas Gerais, com queixa de dor abdominal intensa e difusa que aumentou progressivamente desde seu início há uma semana. A dor abdominal não tinha fator de melhora ou piora, e nem se irradiava para outra região, e tinha característica de dor “em aperto” continuamente. Paciente relatava ainda a interrupção da eliminação de fezes e flatos há quatro dias. Negava episódios de vômitos, febre, eventos álgicos prévios semelhantes, comorbidades ou uso de medicações.
Ao exame físico não apresentava plastrão palpável ou sinais de irritação peritoneal, mas os ruídos hidroaéreos estavam diminuídos. Havia dor intensa à palpação superficial e profunda difusamente, dificultando o exame físico da paciente.
Caracterizado o caso como abdome agudo, realizou-se radiografia de abdome que evidenciou distensão difusa de alças de delgado, formando plastrão visível em topografia de fossa ilíaca direita.
Figura 1: A) Radiografia simples de abdome em ortostatismo demonstrando distensão gasosa predominando em alças ileais, com nível hidroaéreo (seta) em topografia de válvula ileocecal. B) Ultrassonografia em modo B da fossa ilíaca direita evidenciando dilatação do ceco por conteúdo líquido associado a protrusão do íleo distal para o seu interior. C) Tomografia computadorizada de abdome em fase portal demonstrando distensão gasosa difusa, com protrusão do íleo distal, associada a gordura e vasos mesentéricos, para o interior do ceco. D) Tomografia computadorizada de abdome em fase portal exibindo linfonodomegalia isolada (seta) em cadeia ilíaca comum direita, sem formação de aglomerados linfonodais.
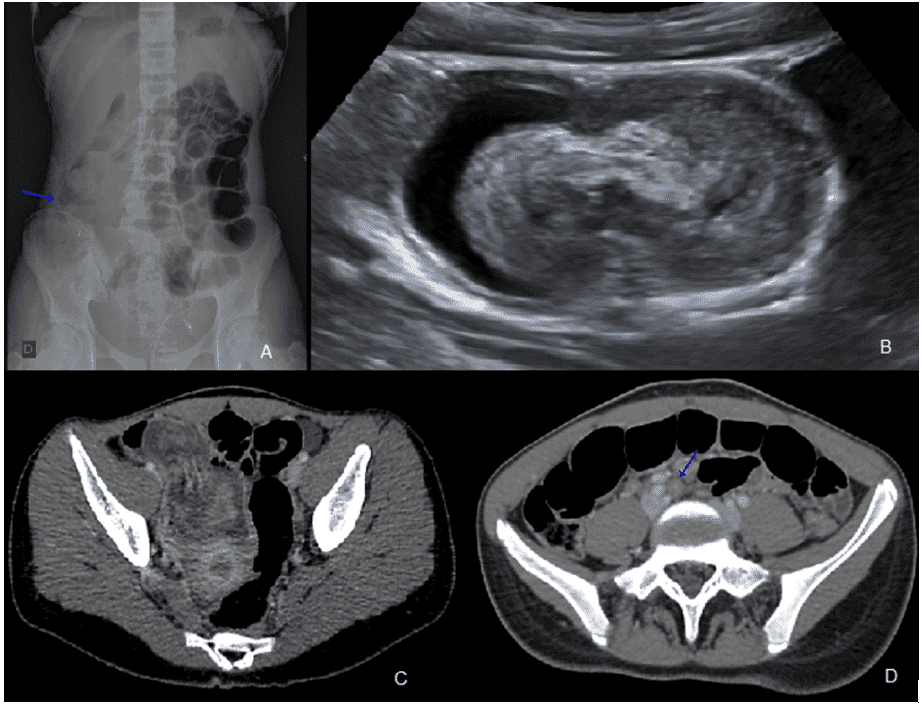
Seguindo com propedêutica, em seguida foi realizada uma tomografia computadorizada com contraste endovenoso que revelou intussuscepção de segmento de 11 centímetros de alças ileais para o interior do ceco (Figura 1B). Não havia líquido livre ou pneumoperitônio. Para fins acadêmicos, foi realizada ainda a ultrassonografia de abdome confirmando os mesmos achados anteriores. (Figura 1C).
A paciente foi então submetida à laparotomia exploradora, na qual confirmou-se a intussuscepção ileocecal. Devido ao fato da baixa incidência de intussuscepção intestinal de origem idiopática nessa faixa etária, com risco de massa de etiologia neoplásica, de modo que se fosse desfeita, possivelmente poderia se disseminar células tumorais, optou-se por ressecção de todo cólon ascendente e ceco, e 20 cm de íleo terminal. Desse modo, foi realizada uma anastomose látero-lateral primário íleo-cólica, manualmente, com sutura em 2 planos com fio absorvível.
Na sequência, a paciente evoluiu com dor abdominal importante nas primeiras 72 horas de pós-operatório, com difícil aceitação da dieta e vômitos persistentes. Foi então repetida a tomografia que evidenciou pneumoperitônio volumoso e presença de líquido livre, laudados como não residuais de pós-operatório. Devido a hipótese de deiscência técnica da anastomose, foi realizada reabordagem cirúrgica, porém sem evidências de deiscências, perfurações ou sofrimento da anastomose ou outros achados intra-abdominais. Após reabordagem paciente evoluiu sem queixas, aceitando dieta, sem vômitos ou queixas álgicas relevantes. Recebeu alta no terceiro dia do pós-operatório da reabordagem.
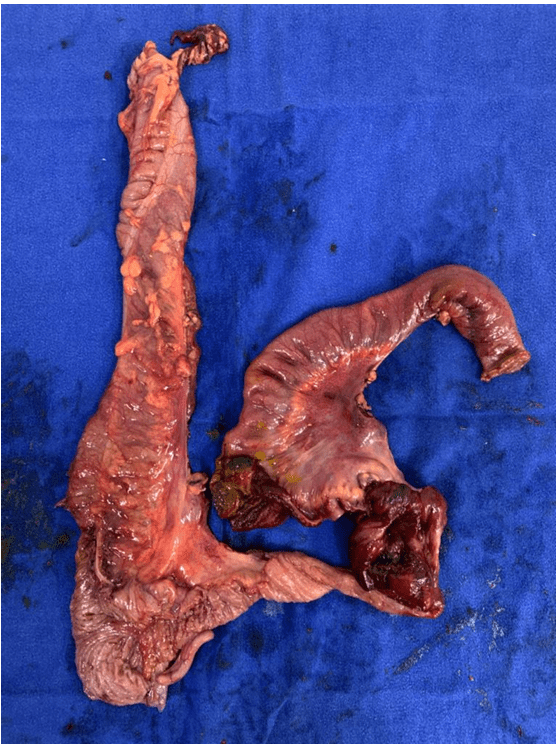
A peça cirúrgica (Figura 2) foi encaminhada para avaliação anatomopatológica e os achados foram compatíveis com linfoma de células B de alto grau (LBAG). O diagnóstico foi estabelecido pelos exames histopatológico e imunohistoquímico. A análise histopatológica mostrou neoplasia com linfócitos maduros, crescimento difuso e dimensões entre intermediárias e grandes. As células neoplásicas apresentaram citoplasmas moderadamente abundantes, levemente eosinofílicos ou claros, com raras figuras de mitose (CONTAR), sem necrose. O estudo imuno-histoquímico mostrou expressão de Bcl 2, Bcl 6, CD10, CD20, CD79a, CD45, MYC e expressão acima de 95% do Ki-67. Não houve expressão de citoceratinas AE1/AE3, CD3, CD5, CD23, sinaptofisina, desoxinucleotidil-transferaseT-terminal (TdT), ciclina D1 e EBER (transcrito da expressão do vírus Epstein- Barr).
Figura 2: Peça cirúrgica mostrando cólon ascendente à esquerda e íleo terminal à direita. No íleo terminal, podemos observar alterações teciduais na região correspondente ao linfoma diagnosticado posteriormente no exame histopatológico.
DISCUSSÃO
Os sinais e sintomas da paciente, similarmente aos casos de intussuscepção em geral, são semelhantes a qualquer outro quadro de abdome agudo obstrutivo: dor abdominal intensa que evolui progressivamente com parada de eliminação de fezes e flatos e distensão abdominal. Esses achados clínicos podem estar presentes em várias causas de abdome agudo, como hérnia encarcerada, divertículo de meckel, bridas, apendicite complicada e doença de Crohn (MARSICOVETERE et. al., 2016). Em crianças, o diagnóstico é ainda mais difícil pela dificuldade de comunicação (EDWARDS et. al., 2017). Entretanto, felizmente os exames de imagem são eficientes em diagnosticar com precisão a intussuscepção (EDWARDS et. al., 2017), e como evidenciado no caso, a ultrassonografia, radiografia e tomografia foram capazes de mostrar com clareza o diagnóstico.
Na abordagem cirúrgica, o fato de a paciente de 14 anos estar distante da faixa etária em que usualmente ocorre intussuscepção por etiologia idiopática (até os dois anos de idade), gerou desconfiança para causas neoplásicas. Desse modo, ao invés de simplesmente realizar a liberação das alças, ou ainda ter realizado enema antes do procedimento com esse mesmo objetivo, optou-se pela laparotomia com ressecção de alças intestinais.
A LBAG é a neoplasia agressiva com características intermediárias entre linfoma B difuso de grandes células (LBDGC) e linfoma de Burkitt (LB). Não preenche os critérios de nenhuma destas entidades. As expressões de CD20 e CD79a definem linfoma B. As positividades para MYC, para CD10, para Bcl6 e a alta expressão de Ki67 (>95%) favorecem a LB. A expressão de Bcl-2 e as células neoplásicas médias e grandes excluem a LB. Este apresenta células monótonas com dimensões intermediárias. Estes mesmos tipos de células excluem LBDGC, também pouco provável com Ki67>95%. Linfoma de células do manto blastoise poderia simular LBAG. As faltas de expressão de ciclina D1 e CD5 excluem essa possibilidade. Linfoma linfoblástico (LL) pode se apresentar com células e dimensões intermediárias e simular LBAG. LL é excluído pela ausência de expressão de TdT. Por estas razões a neoplasia aqui descrita foi classificada como LBAG (SWERDLOW et. al., 2017).
CONCLUSÃO
A intussuscepção como diagnóstico primário idiopático é frequente em pacientes pediátricos, mas principalmente até os dois anos de idade. Após essa idade, é preciso considerar outras etiologias, especialmente neoplásicas como os linfomas, mudando totalmente a conduta cirúrgica e consequentemente o prognóstico do paciente.
REFERÊNCIAS
EDWARDS, E. A. et. al. Intussusception: past, present and future. Pediatric Radiology. 47(9), 1101–1108. doi:10.1007/s00247-017-3878-x. 2017.
GLUCKMAN S. et. al. Management for intussusception in children. Cochrane Database of Systematic Reviews. Issue 6. Art. No.: CD006476. DOI: 10.1002/14651858.CD006476.pub3. 2017.
HONG, K. D. et. al. Adult intussusception: a systematic review and meta-analysis. Techniques in Coloproctology. doi:10.1007/s10151-019-01980-5. 2019.
MARSICOVETERE, P. et. al. Intestinal Intussusception: Etiology, Diagnosis, and Treatment. Clinics in Colon and Rectal Surgery. 30(01), 030–039. doi:10.1055/s-0036-1593429. 2016.
SWERDLOW S. H. et. al. WHO Classification of tumours of Haematopoietic and Lymphoid Tissues. ed. 4. IARC, 2017.
[1] Graduação em Medicina. Residência Médica em Cirurgia Geral.
[2] Médico. Residência Cirurgia Geral.
[3] Médica. Médica Residente Cirurgia Geral.
[4] Acadêmico de Medicina.
[5] Médico. Residente de Radiologia e Diagnóstico por Imagem.
[6] Médica. Residência de Patologia.
[7] Médico.
[8] Orientador. Médico. Residência Médica em Cirurgia do Aparelho Digestivo. Residência Médica em Cirurgia Geral.
Enviado: Fevereiro, 2021.
Aprovado: Abril, 2021.
