REVISÃO INTEGRATIVA
FEITOSA, Germana Filgueira Alcindo [1], SILVA, Marcelane de Lira [2], SEABRA, Cicera Amanda Mota [3], QUENTAL, Ocilma Barros de [4]
FEITOSA, Germana Filgueira Alcindo. Et al. Depressão Senil: Desafios no diagnóstico e tratamento na atenção básica. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 05, Ed. 11, Vol. 25, pp. 05-37. Novembro de 2020. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/depressao-senil, DOI: 10.32749/nucleodoconhecimento.com.br/saude/depressao-senil
RESUMO
Embora o Ministério da Saúde tenha incluído a saúde do idoso como uma prioridade por meio da promulgação de uma nova política nacional de saúde da pessoa idosa, a falta de articulação do sistema de saúde impossibilita o desenvolvimento de ações efetivas que abordem os diversos aspectos da vida da população idosa. Assim, visa-se analisar os desafios relativos ao diagnóstico e tratamento da depressão senil na Atenção Básica. Este estudo pode ser classificado como uma revisão integrativa. Serão realizadas as seguintes etapas: 1. Elaboração da questão norteadora; 2. Busca ou amostragem na literatura; 3. Coleta de dados; 4. Análise crítica dos estudos; 5. Discussão dos resultados. Após a realização da pesquisa, pode-se afirmar tratar-se de uma doença bastante complexa e cujo surgimento entre os idosos possui causa multifatorial. Verificou-se que pacientes idosos com depressão frequentam assiduamente os serviços primários de saúde. Verificou-se, igualmente, que, em função de sua complexidade, a depressão entre a população idosa é de difícil diagnóstico, o que eleva consideravelmente os riscos de morbidade. O principal desafio para o diagnóstico da depressão entre os idosos pelos profissionais de saúde que atuam na Atenção Básica é a dificuldade encontrada em diferenciar, de forma adequada, os sintomas depressivos da sintomatologia de outras doenças que comumente acometem a população idosa. Assim, é essencial que o profissional responsável pelo atendimento do idoso depressivo seja devidamente qualificado e capacitado.
Palavras-chaves: Idosos, depressão, atenção básica.
1. INTRODUÇÃO
O aumento da população idosa é um fenômeno mundial. Em quase todos os pontos do globo, a faixa etária formada por pessoas com mais de 60 anos de idade é a que mais cresce, especialmente nos países desenvolvidos. Nestes países, a expectativa de vida já ultrapassa os 80 anos, o que poderia caracterizar uma “quarta idade”, posterior à já consagrada terceira idade, como forma de diferenciar os idosos “mais novos” dos “mais velhos” (SILVA; BRASIL, 2016). Conforme o Centro Internacional de Longevidade Brasil – ILC Brasil (2015), o mundo está envelhecendo rapidamente em função da expressiva redução das taxas de mortalidade (inclusive nos países com baixa renda) e queda vertiginosa das taxas de fecundidade em todos os países.
De acordo com Alves (2018), em 1950 existiam pouco mais de 200 milhões de pessoas com 60 anos ou mais de idade no mundo. Este número ultrapassou os 600 milhões em 2000, atingiu 760 milhões em 2010 e deve superar 1.378.945.000 (um bilhão e trezentos e setenta e oito milhões e 945 mil) idosos em 2030. No Brasil a população perpassa, também, por um rápido processo de envelhecimento. Segundo o Banco Mundial (2011), a velocidade do envelhecimento da população brasileira será maior do que nas sociedades mais desenvolvidas do século passado. A França, por exemplo, precisou de mais de um século para que sua população com idade de 65 anos ou mais aumentasse de 7% para 14% do total. Essa mesma variação, no Brasil, ocorrerá entre 2011 e 2031, triplicando nas próximas décadas, passando de menos de 20 milhões em 2010 para 65 milhões em 2050.
Ainda conforme o Banco Mundial (2011), durante os últimos 60 anos, a parcela de idosos com 60 anos ou mais no Brasil tem aumentado expressivamente. Em 1950, eram 2,6 milhões, aproximadamente 4,9% da população total. Em 2010, os idosos já eram 19,6 milhões, o que correspondia a 10,2% da população. Nos últimos anos, essa tendência foi mantida, ganhando a população brasileira 4,8 milhões de idosos desde 2012, ultrapassando o quantitativo de 30,2 milhões em 2017, segundo a Pesquisa Nacional por Amostra de Domicílios Contínua – Características dos Moradores e Domicílios, divulgada pelo Instituto Brasileiro de Geografia e Estatística (IBGE, 2018). De acordo com o Instituto de Estudos de Saúde Suplementar – IESS (2014), o rápido envelhecimento da população brasileira é consequência da queda da taxa de fecundidade e significativo aumento da expectativa de vida dos brasileiros nas últimas décadas.
A taxa de fecundidade caiu de 6,28 filhos por mulher, em 1960, para 1,90 filhos, em 2010, o que representa uma redução de, aproximadamente, 70%. Por outro lado, a expectativa de vida ao nascer, no mesmo período, aumentou 25 anos, atingindo o patamar de 73,4 anos em 2010 (IBGE, 2018). Apesar de seu crescimento este segmento populacional ainda encontra muitos desafios quanto ao atendimento de suas demandas, especialmente quanto à assistência médica oferecida pelos serviços públicos de saúde. Embora o Ministério da Saúde tenha incluído a saúde do idoso como uma prioridade por meio da promulgação de uma nova política nacional de saúde da pessoa idosa, visando assegurar uma atenção integral a este público, a falta de articulação do sistema de saúde impossibilita o desenvolvimento de ações efetivas que abordem os diversos aspectos da vida da população idosa, como o surgimento de complicações físicas e mentais entre esta parcela da população.
Dentre as doenças com maior prevalência entre os idosos destaca-se a depressão, moléstia que, por afetar a condição mental do indivíduo, apresenta repercussões sobre o tratamento de outras doenças crônico-degenerativas devido à interferência a respeito do autocuidado. Está ligada, também, à existência de doenças crônicas, pessoas com depressão apresentam alterações biológicas que aumentam os riscos de desenvolvê-las. Além do mais, doentes crônicos podem ter limitações em seu cotidiano que aumentam as possibilidades de terem depressão (BOING et al, 2012). A problemática que ensejou a realização deste estudo está relacionada ao fato de que, apesar do grande prejuízo que causa à qualidade de vida dos idosos, muitos já debilitados por doenças crônicas próprias da idade avançada, de modo geral, os profissionais de saúde que atuam na Atenção Básica encontram dificuldades para lidar com esta questão, já que a depressão, por ser de difícil diagnóstico, não raras as vezes, passa despercebida.
Desta forma, a pergunta que norteia este estudo é: Quais os desafios encontrados no diagnóstico e tratamento da depressão do idoso na atenção básica? A justificativa para a realização deste estudo repousa na relevância social de sua temática, já que a questão da saúde é especialmente delicada e essencial para a população idosa. À medida que envelhecem, as pessoas fazem mais uso dos serviços de saúde, pois o envelhecimento acarreta maior incidência de doenças crônicas, com internações hospitalares mais frequentes e prolongadas. Estas doenças podem ser agravadas pela depressão, o que torna de suma importância sua adequada identificação e tratamento. Assim, o objetivo geral deste estudo é analisar os desafios relativos ao diagnóstico e tratamento da depressão senil na Atenção Básica.
Como objetivos específicos, pode-se destacar: apresentar considerações acerca do envelhecimento populacional da população brasileira abordando aspectos como as mudanças físicas, psicológicas e sociais deste etapa da vida; apresentar conceitos, definições e características sobre da depressão senil; analisar a associação entre multimorbidade, depressão e qualidade de vida em idosos. Quanto aos aspectos metodológicos, este estudo pode ser classificado como uma revisão integrativa, método de pesquisa que visa analisar o conhecimento já construído em pesquisas anteriores sobre determinado assunto, possibilitando a síntese de diferentes estudos já publicados, favorecendo a geração de novos conhecimentos.
2. REFERENCIAL TEÓRICO
2.1 O ENVELHECIMENTO DA POPULAÇÃO MUNDIAL
O envelhecimento da população é um dos maiores triunfos da humanidade e também um grande desafio, pois, ao longo do século XXI, o envelhecimento global causará um aumento das demandas sociais e econômicas em todo o mundo. Segundo a Organização das Nações Unidas (ONU, 2013), já em 2050 mais de 20% da população mundial será formada por sexagenários, o que equivale a mais de dois bilhões de pessoas. Conforme Alves (2012), em 1950, existiam 200 (duzentos) milhões de pessoas com mais de 60 anos no mundo, número que triplicou em apenas 50 anos, atingindo a marca de 600 (seiscentos) milhões em 2000, devendo chegar a 1,4 bilhão até 2030. A figura 1 exibe a evolução da população mundial com mais de 60 anos de idade.
Gráfico 1 – Evolução da população mundial com mais de 60 anos de idade
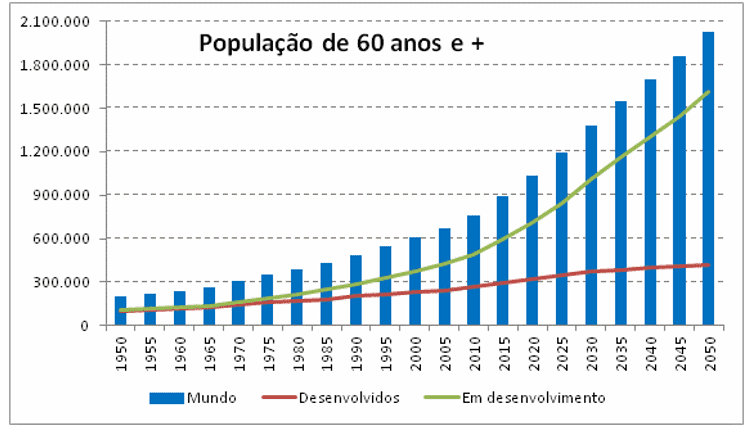
No Brasil, a revolução demográfica será ainda mais drástica, pois se estima que, em 2050, a população com 60 anos ou mais corresponderá a 30% da população do país, consequência da expressiva queda da taxa de fecundidade e significativo aumento da expectativa de vida dos brasileiros nas últimas décadas. De acordo com IBGE, a taxa de fecundidade caiu de 6,28 filhos por mulher, em 1960, para apenas 1,90 filhos, em 2010, enquanto a expectativa de vida ao nascer atingiu o patamar de 73,4 anos (IBGE, 2012). Para Küchemann (2012), o Brasil envelhece a passos largos. Prova incontestável são os mais recentes censos populacionais realizados pelo Instituto Brasileiro de Geografia e Estatística (IBGE). Em 2000 (ver Gráfico 1), constatou-se que somente 1,3% dos homens e 1,4% das mulheres brasileiras tinham mais de 60 anos de idade.
Gráfico 2 – Distribuição da população por sexo, segundo os grupos de idade.
BRASIL – 2000
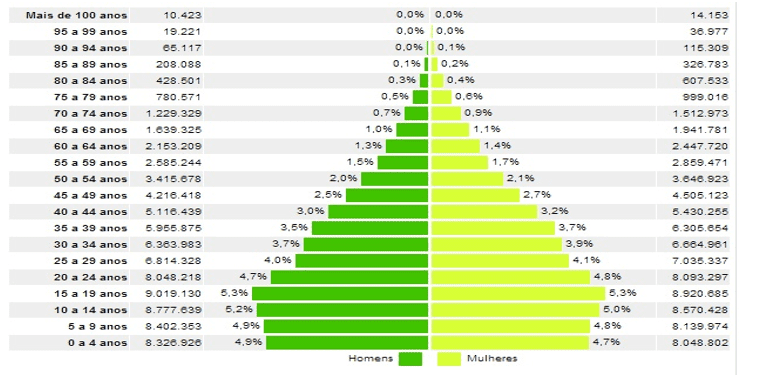
Já em 2010, o IBGE constatou que esse contingente aumentou, respectivamente, para 1,6% e 1,8% do total, (ver Gráfico 2), o que representa um crescimento da ordem de mais de um milhão de pessoas. Desta forma, a população de pessoas idosas saltou de 14,5 milhões em 2000 para 18 milhões em 2010, indicando um crescimento expressivo.
Gráfico 3 – Distribuição da população por sexo, segundo os grupos de idade.
BRASIL – 2010
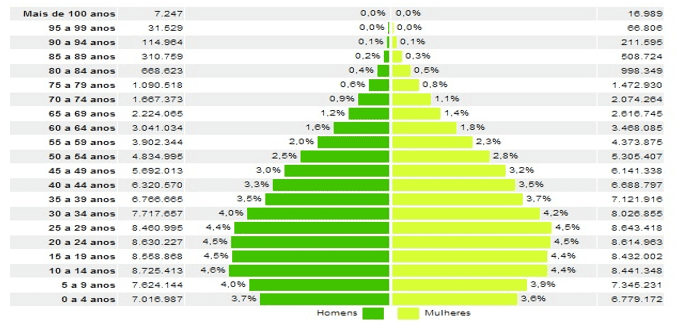
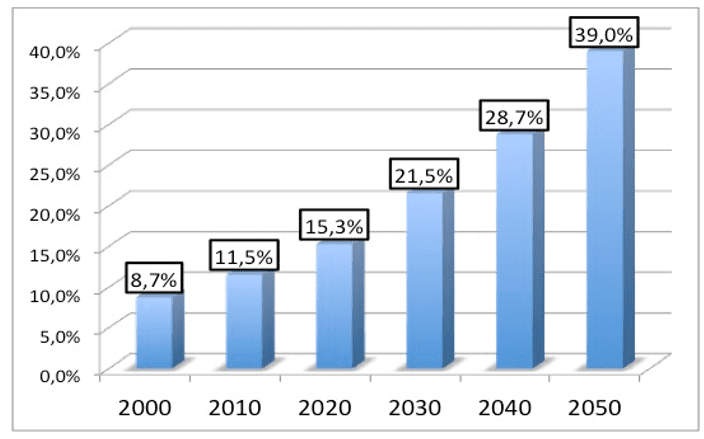
Ainda segundo o IBGE em 2008 existiam, no Brasil, aproximadamente 25 idosos para cada 100 jovens de 0 a 14 anos. Em 2050, estima-se que esta proporção será de mais de 170 idosos para cada grupo de 100 jovens até 14 anos. Graças à evolução da medicina e às melhores condições de vida da população, a expectativa de vida do brasileiro ultrapassará os 81 anos ainda na primeira metade do século XXI, sendo que, em 1940, essa expectativa era de apenas 45,5 anos de idade. De acordo Küchemann (2012), projeções sinalizam que já em 2020 a população de idosos brasileiros ultrapassará a emblemática marca de 30 milhões de indivíduos, totalizando 14% da população total, gerando demandas sociais a exigir respostas adequadas do Poder Público e da sociedade como um todo.
Gráfico 4 – A evolução do envelhecimento da população brasileira
2.2 CONSIDERAÇÕES SOBRE O ENVELHECIMENTO
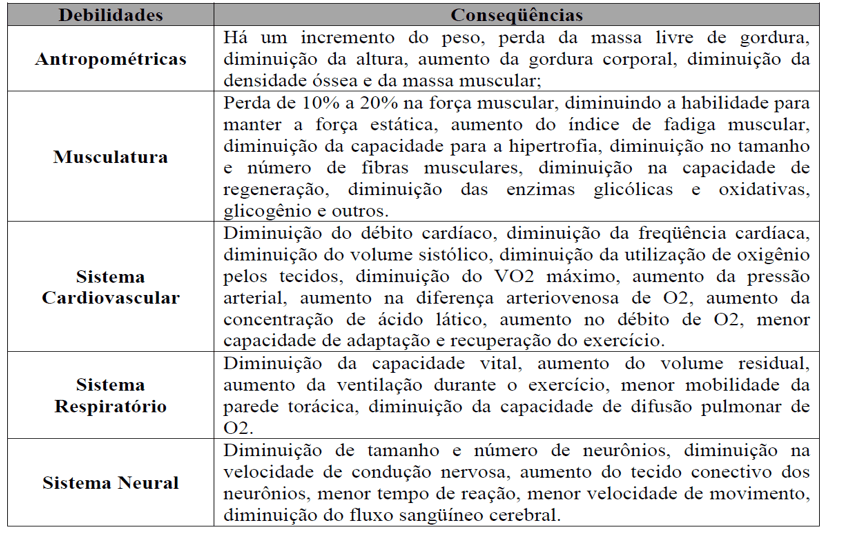
A fase da vida denominada “velhice”, por todas as especificidades que a cercam, somente pode ser plenamente compreendida após a análise minuciosa de diversas variáveis, não apenas de critérios meramente cronológicos. É preciso, igualmente, considerar os aspectos de natureza biológica, psicológica e social, sem olvidar, naturalmente, do indispensável aspecto cultural. Conforme Pessoa et al (2018), o envelhecimento é um processo inevitável para qualquer ser humano na evolução da vida, no qual ocorrem mudanças biológicas, fisiológicas, psicossociais, econômicas e políticas que compõem o cotidiano dos sujeitos. Para Stringueta et al (2014), o envelhecimento é um processo biológico, um etapa natural da vida do homem, caracterizada por mudanças físicas, psicológicas e sociais, parte fundamental do desenvolvimento de cada indivíduo. Matsudo e Matsudo (1992, apud Santos e Bertoldi, 2012) apontam algumas debilidades que podem surgir no processo de envelhecimento (ver quadro 1).
Quadro 1 – Características fisiológicas da terceira idade
Neri (2013), também aponta alguns sinais característicos das mudanças inerentes ao envelhecimento:
- Mudanças Físicas: aparecimento de rugas, perda da elasticidade da pele, diminuição da força muscular, aparição de cabelos brancos, redução da acuidade sensorial, alteração da memória, etc.;
- Mudanças Psicossociais: aposentadoria, sensação de inutilidade, solidão, segregação familiar, declínio no prestígio social, etc.;
- Mudanças Funcionais: necessidade de ajuda para realizar atividades básicas.
2.2.1 DEMANDAS DA PESSOA IDOSA
Expandir a expectativa de vida é um desejo comum a todos, entretanto prolongar a existência humana só faz sentido se este prolongamento se fizer acompanhar de uma real qualidade de vida. Neste sentido, as políticas públicas destinadas aos idosos precisam levar em consideração suas reais necessidades, especialmente num país como o Brasil, de acentuada desigualdade social. Atualmente, os idosos brasileiros se sentem acuados pela violência (praticada até mesmo por familiares), ressentem-se pelas escassas oportunidades de lazer e pela minguada aposentadoria que recebem, incapaz de proporcionar uma vida digna quando estão mais vulneráveis, além de estarem, em sua grande maioria, à mercê de uma assistência médica deficiente oferecida pelos serviços públicos de saúde. Quanto à violência, o Estatuto do Idoso (Lei Federal nº 10. 741, de 1º de outubro de 2003) prevê:
Art. 19. Os casos de suspeita ou confirmação de violência praticada contra idosos serão objeto de notificação compulsória pelos serviços de saúde públicos e privados à autoridade sanitária, bem como serão obrigatoriamente comunicados por eles a quaisquer dos seguintes órgãos:
I – autoridade policial;
II – Ministério Público;
III – Conselho Municipal do Idoso;
IV – Conselho Estadual do Idoso;
V – Conselho Nacional do Idoso (BRASIL, 2003).
Esta medida busca inibir a violência contra os idosos ao obrigar a notificação de casos suspeitos e sua comunicação às autoridades competentes, contudo, para surtir o efeito desejado, é preciso que a fiscalização de sua execução seja aprimorada. Outra importante demanda dos idosos constitui um elemento crucial para a melhora de seu bem estar e equilíbrio biopsicossocial: oportunidades que possibilitem a ocupação do tempo livre e vivenciar momentos de lazer, favorecendo a adaptação à nova fase de vida. Para tanto, uma vez que a maior parte da população idosa é hipossuficiente, faz-se imprescindível que o Poder Público disponibilize equipamentos, praças, áreas de lazer, centros comunitários, etc. Segundo Dumazedier (2001, p. 132), o lazer para os idosos representa:
[…] um conjunto de ocupações as quais o indivíduo pode entregar-se de livre vontade, seja para repousar, seja para divertir-se, recrear-se e entreter-se ou, ainda para desenvolver sua informação ou formação desinteressada, sua participação social voluntária ou sua livre capacidade criadora após livrar-se ou desembaraçar-se das obrigações profissionais, familiares e sociais.
Para Marcellino (2008) o lazer é essencial por seu duplo aspecto educativo: como forma de desenvolvimento pessoal e social, além do descanso e divertimento. Como citado anteriormente, a chegada do envelhecimento é marcada por preconceitos e pela desvalorização social, com a redução da capacidade produtiva, o que pode gerar dificuldades de natureza física e mental. Neste cenário, o lazer cumpre uma relevante função: possibilita, à população idosa, uma vida mais leve, descontraída, com maior participação comunitária e social a partir da interação com outros indivíduos e suas culturas, garantindo a inserção do idoso na sociedade de forma enriquecedora e gratificante. Quanto à saúde, segundo Freitas e Scheicher (2010), o veloz ritmo do crescimento da população de idosos em todo o globo causa grande impacto sobre os serviços de assistência social e de saúde ofertados a este público específico que, de modo geral, possui precários convênios médicos e aposentadoria insuficiente para suprir suas necessidades pessoais.
A situação é ainda mais agravada em função de problemas familiares (financeiros ou emocionais) que impedem os parentes de oferecerem cuidados adequados aos seus anciãos. No Brasil, embora o Ministério da Saúde (MS) tenha incluído a saúde do idoso como uma prioridade por meio da promulgação de uma nova política nacional de saúde da pessoa idosa, visando assegurar uma atenção integral a este público, a falta de articulação do sistema de saúde impossibilita o desenvolvimento de ações efetivas que abordem os diversos aspectos da vida da população idosa. A questão da saúde é especialmente delicada e essencial para a população idosa. À medida em que envelhecem, as pessoas fazem mais uso dos serviços de saúde, pois o envelhecimento acarreta maior incidência de doenças crônicas, com internações hospitalares mais frequentes e prolongadas. De acordo com a Portaria nº 2.528, de 19 de outubro de 2006, são diretrizes da Política Nacional de Saúde da Pessoa Idosa:
a) promoção do envelhecimento ativo e saudável;
b) atenção integral, integrada à saúde da pessoa idosa;
c) estímulo às ações intersetoriais, visando à integralidade da atenção;
d) provimento de recursos capazes de assegurar qualidade da atenção à saúde da pessoa idosa;
e) estímulo à participação e fortalecimento do controle social;
f) formação e educação permanente dos profissionais de saúde do SUS na área de saúde da pessoa idosa;
g) divulgação e informação sobre a Política Nacional de Saúde da Pessoa Idosa para profissionais de saúde, gestores e usuários do SUS;
h) promoção de cooperação nacional e internacional das experiências na atenção à saúde da pessoa idosa; e
i) apoio ao desenvolvimento de estudos e pesquisas (BRASIL, 2006).
O objetivo principal da Política Nacional de Saúde da Pessoa Idosa (PNSPI) é recuperar, manter e promover a autonomia e independência da pessoa idosa. Conforme o Ministério da Saúde (BRASIL, 2006), os fundamentos da PNSPI são: (a) participação ativa dos idosos na sociedade, no desenvolvimento e na luta contra a pobreza; (b) fomento à saúde e bem-estar na velhice: promoção do envelhecimento saudável; (c) criação de um ambiente propício e favorável ao envelhecimento; além de (d) fomento a recursos socioeducativos e de saúde direcionados ao atendimento ao idoso.
2.2 O IDOSO E A DEPRESSÃO
Apesar do crescimento proporcional deste grupo especifico, os idosos, na atualidade, ainda são vítimas de descaso, desprezo e situações vexatórias que culminam com sua exclusão social, em função de serem considerados, pela grande maioria da sociedade, como um “peso morto”, sem qualquer serventia. Não é raro mesmo serem abandonados pela própria família. Isto se deve à percepção errônea da velhice como sinônimo de dependência, improdutividade e transtornos, o que prejudica o convívio social do idoso. Com o aumento dos índices de abandono familiar, aumenta-se, igualmente, a procura por instituições que possam receber os idosos, de forma transitória ou permanente. No Brasil, estas instituições são popularmente conhecidas por Instituição de Longa Permanência para Idosos (ILPI).
Esta moderna denominação foi cunhada pela Sociedade Brasileira de Geriatria e Gerontologia (SBGG) em substituição ao termo “asilo”, vocábulo que assumiu no país um viés pejorativo e carregado de preconceito (LIMA, 2005). Freitas e Scheicher (2010) esclarecem que, historicamente, a maioria das ILPIs sempre prestou um serviço assistencialista, limitando-se a abrigar e alimentar os idosos sob seus cuidados, valendo-se de mão-de-obra barata e não qualificada. As ILPIs, no Brasil, são normatizadas pela Resolução da Diretoria Colegiada (RDC) Nº 283, de 26 de setembro de 2005, da Agência Nacional de Vigilância Sanitária (ANVISA). Para a ANVISA (2005, p. 3): “ILPIs são instituições governamentais ou não-governamentais, de caráter residencial, destinadas a domicílio coletivo de pessoas com idade igual ou superior a 60 anos, com ou sem suporte familiar, em condição de liberdade, dignidade e cidadania”.
Para Duarte (2014) o modelo asilar adotado no Brasil possui uma rotina severa e retrógrada quanto à administração de serviços de saúde ou morada, o que pode comprometer a autonomia e a independência do idoso. Este quadro é agravado pelo fato de que, com o envelhecimento, o idoso tende a modificar seus hábitos de vida e a reduzir suas atividades ativas e desempenho físico, o que acaba dificultando a manutenção de um estilo de vida saudável, gerando apatia, autodesvalorização, insegurança, solidão e, frequentemente, depressão.
2.2.1 CONCEITOS E DEFINIÇÕES
Em um estudo citado por Cordás (2002), o termo depressão adentrou nos dicionários médicos em meados do ano de 1860 e é utilizado desde então, limitando-se cada vez mais o uso do termo melancolia. Segundo Souza et al (2005), a depressão é uma patologia psiquiátrica muito comum, conhecida em todas as culturas, que alcança uma relevante parte da população, independentemente de sexo, idade ou etnia, e é uma das causas de maior dano pessoal, funcional e urbano nos dias de hoje. Estudos dizem que a depressão está ligada a aspectos genéticos e psicossociais. Segundo Terra (2008) a depressão é um distúrbio do humor caracterizado por sentimento de tristeza, desamparo, diminuição ou perda de interesse em realizar atividades.
Estes sintomas podem ser acompanhados de sensação de inutilidade ou culpa excessiva, alterações do apetite (ganho ou perda de peso), insônia ou sonolência excessiva, queixas somáticas, fadiga, pensamentos negativos e diminuição da concentração. Uma parcela importante destes doentes apresenta pensamentos de morte como ideação e tentativa de suicídio. Para Silva et al (2015), a depressão caracteriza-se por continuidade de sintomas depressivos e variação de humor, sendo que o indivíduo que apresenta esse transtorno olha o mundo de forma que a realidade é alterada. Para Neto, Yacubian et al (2001), a pessoa com depressão tem predisposição negativa de enxergar a si e o mundo, que acaba afetando as emoções, comportamento e sustentando os sintomas depressivos.
Conforme Clark e Steer (2004), a descrição intelectual da depressão está ligada a crenças disfuncionais, fracasso nos domínios interpessoal e de realização, autoestima e autoconfiança limitada, e, com isso, acarreta danos ao aproveitamento da vida acadêmica e à formação profissional. De acordo com Organização Mundial da Saúde (OMS, 2017), o número total de pessoas com depressão, em todo o mundo, no ano de 2015, era estimado em mais de 300 milhões, o que caracteriza o distúrbio, indubitavelmente, como um dos maiores problemas de saúde pública da atualidade e que, portanto, precisa ser enfrentado urgentemente por todas as nações do globo. Somente no Brasil, o Ministério da Saúde (2013) divulga o registro de 10 milhões de quadros depressivos.
O manual diagnóstico e estatístico de transtorno mentais (DSM-5), de 2013, foi publicado pela associação psiquiátrica americana. Exibe um capítulo somente acerca de transtornos depressivos, expondo suas manifestações. Transtorno Disruptivo de Desregulação do Humor (caracterizado por temperamento explosivo e frequentes manifestações verbais ou físicas de agressividade desproporcionais à provocação), Transtorno Disfórico Pré-Menstrual, Transtorno Depressivo Persistente, Transtorno Depressivo Importante (Maior), dentre outros (ARAUJO; NETO, 2014). A prevalência na população geral para transtornos depressivos tem alcançado números entre 4% e 10%, sendo observada maior incidência em mulheres. Por ser uma síndrome complexa, torna-se difícil a identificação da fisiopatologia subjacente, o que acaba por complicar ainda mais seu diagnóstico e tratamento (DUMAN, 2014).
2.2.2 TERAPÊUTICA
Kich e Hofmann (2013) informam que os fármacos antidepressivos classificam-se em: Antidepressivos Tricíclicos (ADTs), Inibidores Seletivos da Captação (ou Recaptação) de Serotonina (ISRS), Inibidores da Monoamino Oxidase (IMAO) e Atípicos, os quais se subdividem em Inibidores da Recaptação de Serotonina e de Noradrenalina (IRSN), Antidepressivo Serotonérgico e Noradrenérgico Específico (ANASE), Inibidores da Recaptação de Noradrenalina e Dopamina (IRND) e Inibidores Seletivos da Recaptação de Serotonina e Noradrenalina (ISRN). A evolução da pesquisa no âmbito da psicofarmacologia de antidepressivos vem apresentando, como resultado, a oferta, aos pacientes, de substâncias com perfis farmacocinéticos bem distintos, especialmente quanto à tolerância e interação medicamentosa, embora o seu mecanismo de ação, basicamente, permaneça relacionado ao incremento da oferta de neurotransmissores na fenda sináptica, bem como à redução da sensibilização de receptores pós-sinápticos (MORENO; MORENO; TAVEIRA, 2014).
Para Moreno, Moreno e Taveira (2014) a opção pelo antidepressivo mais adequado depende das evidências de sua eficácia no caso concreto, nas características clínicas da ocorrência depressiva, na avaliação dos possíveis efeitos colaterais negativos e no histórico pessoal do paciente quanto aos efeitos de terapias medicamentosas previas. É preciso considerar, também, a interação medicamentosa e a sua utilização em grupos específicos, como crianças, idosos ou grávidas. Segundo os referidos autores:
Para uma boa prática clínica, recomenda-se usar o antidepressivo em dose terapêutica (dose máxima indicada pela posologia) e reavaliar sua continuidade após 3 semanas, caso não haja nenhum tipo de resposta. O tempo adequado de tratamento varia de 6 a 12 semanas, e, em caso de retirada da medicação, esta deve ser gradual, para evitar o aparecimento de sintomas de descontinuação abrupta (MORENO; MORENO; TAVEIRA, 2014, s/p).
A seguir, são analisadas as características de cada fármaco citado.
2.2.2.1 INIBIDORES DE MONOAMINOOXIDASE (IMAO)
Para Katzung (2006), os inibidores da MAO classificam-se em duas categorias: inibidores irreversíveis e os reversíveis da enzima. Os IMAOs irreversíveis causam a inibição definitiva da enzima e, mesmo havendo a suspensão do medicamento, a ação pode durar por vários dias, acarretando acúmulo e, consequentemente, toxicidade dos substratos da MAO. Pelo fato de ocorrerem crises hipertensivas, é contraindicada para doentes com distúrbios cerebrais, cardiovasculares e doenças hepáticas. Segundo Baldessarini (2006), Inibidores de MAO reversíveis (RIMA) ocasionam a inibição da enzima de forma momentânea, Assim, caso o sujeito consuma alimentos ricos em tiramina, o risco de uma crise hipertensiva é menor. A inibição da MAO pode ser desfeita mais facilmente, normalizando os níveis dos neurotransmissores.
2.2.2.2 OS ADT ANTIDEPRESSIVOS TRICÍCLICOS
De acordo com Stahl (2000), os ADTs são os melhores antidepressivos para o tratamento de depressões graves. Eles não atuam apenas na receptação da noradrenalina, serotonina e dopaminas, mas agem, também, bloqueando os receptores histaminérgicos, alfa-adrenérgicos e muscarínicos. Segundo Baldessarini (2006), por terem sua ação em vários receptores não envolvidos diretamente com a sintomatologia depressiva, (imipramina, amitriptilina, nortriptilina, cloimipramina), não são consideradas drogas seletivas.
2.2.2.3 INIBIDORES SELETIVOS DE RECAPTAÇÃO DE SEROTONINA (IRSS)
Para Baldessarini (2006), os IRSS possuem baixa relação conhecida por receptores adrenérgicos, colinérgicos e histamínicos e maior compatibilidade pelo bloqueio das proteínas de recaptação da serotonina.
2.2.2.4 INIBIDORES DE RECAPTURA DE SEROTONINA E NORADRENALINA (IRSN)
Para Muneoka (2008), os IRSN são inibidores da bomba de recaptura da noradrenalina e serotonina. Segundo Baldessarini (2006), sua semelhança pelo receptor noradrenérgico é de dose dependente. Não possuem atuação no sistema colinérgico e histamínico e impedem os receptores alfa 1 adrenérgicos, apresentando efeitos colaterais semelhantes aos anticolinérgicos, como constipação e boca seca. Há risco de um aumento momentâneo da pressão arterial (PA) durante o tratamento, o que requer o seu controle e monitoramento.
2.3 O SUS E A ATENÇÃO BÁSICA
2.3.1 O SISTEMA ÚNICO DE SAÚDE (SUS) E A ATENÇÃO BÁSICA
A Constituição Federal de 1988 institucionalizou o novo modelo de saúde pública brasileiro: o Sistema Único de Saúde (SUS), atendendo à histórica reinvindicação de um modelo de saúde universal e gratuito à disposição dos cidadãos. O SUS possui princípios finalísticos (universalidade, integralidade e equidade) e organizativos (regionalização, resolubilidade, controle social, complementaridade do setor privado e descentralização). A universalidade assegura o atendimento a todos, sem distinção. A equidade garante o tratamento isonômico e a integralidade trata de combinar ações visando, simultaneamente, a prevenção e a cura das doenças. A regionalização possibilita conhecer de forma mais minuciosa os problemas de saúde prevalentes em áreas delimitadas, o que facilita o desenvolvimento de ações especificas.
A resolubilidade está relacionada à exigência de do SUS em enfrentar com todos os meios à sua disposição os problemas de saúde dos cidadãos brasileiros. O controle social assegura a participação destes mesmos cidadãos por meio de entidades representativas, visando formular políticas públicas de saúde. A complementaridade do setor privado garante alternativas, caso o setor público não consiga atender plenamente à grande demanda, enquanto a descentralização distribui responsabilidades entre as diferentes esferas de governo (federal, estadual e municipal). Historicamente, o relatório final da 8ª Conferência Nacional de Saúde inspirou o capitulo Saúde da Constituição, desdobrando-se, posteriormente nas leis orgânicas da saúde (8.080/90 e 8.142/90), que permitiram a implantação do SUS.
Este sistema é regido pela Lei N.º 8080, aprovada em 19 de setembro de 1990 e pela lei 8.142, aprovada no mesmo ano, que regulamenta as instâncias de controle social na saúde, referindo-se aos Conselhos e Conferências. Vasconcelos e Pasche (2012, p. 531) definem o SUS como:
O arranjo organizacional do Estado brasileiro que dá suporte à efetivação da política de saúde no Brasil, e traduz em ação os princípios e diretrizes desta política. Compreende um conjunto organizado e articulado de serviços e ações de saúde, e aglutina o conjunto das organizações públicas de saúde existentes nos âmbitos municipal, estadual e nacional, e ainda os serviços privados de saúde que o integram funcionalmente para a prestação de serviços aos usuários do sistema, de forma complementar, quando contratados ou conveniados para tal fim.
Para alcançar os seu objetivos, o SUS dividiu a assistência à saúde em várias modalidades, como a atenção básica e a atenção domiciliar. Conforme o Ministério da Saúde (2007), a Atenção Básica compõe um conjunto de ações de saúde, individuais e coletivas, que englobam a promoção e a proteção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação e a manutenção da saúde. A Atenção Básica tem a Saúde da Família como prioridade e tem como fundamentos:
I – Possibilitar o acesso universal e contínuo a serviços de saúde de qualidade e resolutivos, caracterizados como a porta de entrada preferencial do sistema de saúde, com território adscrito de forma a permitir o planejamento e a programação descentralizada;
II – Efetivar a integralidade em seus vários aspectos (integração de ações programáticas e demanda espontânea, articulação das ações de promoção à saúde, prevenção de agravos, vigilância à saúde, tratamento e reabilitação, trabalho de forma interdisciplinar e em equipe, e coordenação do cuidado na rede de serviços);
III – Desenvolver relações de vínculo e responsabilização entre as equipes e a população adscrita garantindo a continuidade das ações de saúde;
IV- Valorizar os profissionais de saúde por meio do estímulo e do acompanhamento constante de sua formação e capacitação;
V – Realizar avaliação e acompanhamento sistemático dos resultados alcançados, como parte do processo de planejamento e programação;
VI – Estimular a participação popular e o controle social (MS, 2007, p. 13).
Como se percebe, a Atenção Básica é desenvolvida a partir de medidas práticas e participativas, com a finalidade de solucionar os problemas de saúde obedecendo, sempre, aos princípios da universalidade, acessibilidade, integralidade, equidade e participação social.
3. METODOLOGIA
3.1 TIPO DE ESTUDO
A metodologia é a forma ou os métodos adotados na pesquisa para que se possa avaliar e tirar conclusões sobre um objeto de estudo. Segundo Matias (2012), a metodologia é a utilização de um grupo de métodos, procedimentos e técnicas que cada ciência coloca em prática para alcançar os seus objetivos, enquanto a pesquisa precisa ser norteada a partir do cuidado e rigores necessários para dar legitimidade às informações nela contidas. Quanto aos aspectos metodológicos, este estudo pode ser classificado como uma revisão integrativa.
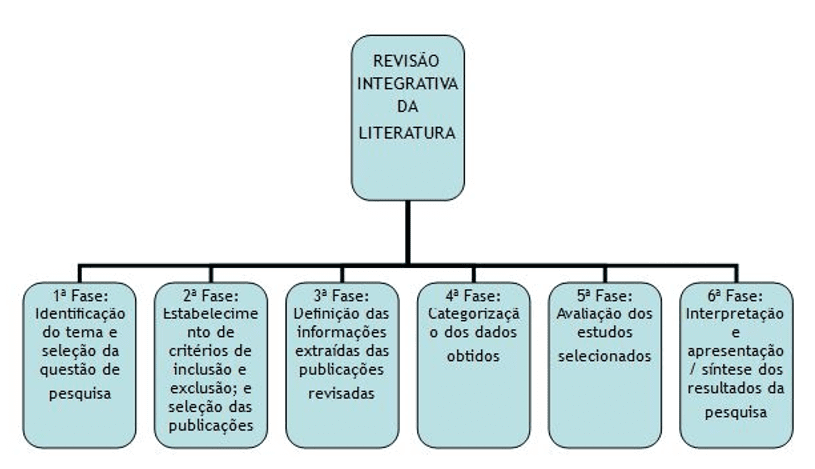
Segundo Mendes, Silveira e Galvão (2008), a revisão integrativa é um método de pesquisa que visa analisar o conhecimento já construído em pesquisas anteriores sobre determinado assunto, possibilitando a síntese de diferentes estudos já publicados, favorecendo a geração de novos conhecimento. Serão realizadas as seguintes etapas: 1. Elaboração da questão norteadora; 2. Busca ou amostragem na literatura; 3. Coleta de dados; 4. Análise crítica dos estudos; 5; Discussão dos resultados; 6. Apresentação da revisão integrativa (SOUZA; SILVA; CARVALHO, 2010).
Figura 1 – Componentes da revisão integrativa da literatura
O presente estudo tem como pergunta norteadora: Quais os desafios encontrados no diagnóstico e tratamento da depressão do idoso na atenção básica? Com base na pergunta norteadora, iniciar-se-á a pesquisa a partir das palavras chaves encontradas nos Descritores em Ciência da Saúde (DeCS): Idoso and depressão or Depressão and atenção básica, utilizando-as associadas para obtenção dos artigos.
3.2 BUSCA DE DADOS E ESTRATÉGIAS DE SELEÇÃO
A seleção das publicações foi realizada entre fevereiro e abril de 2020, por meio da Biblioteca Virtual em Saúde (BVS) nas bases de dados Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS) e Scientific Electronic Library Online (SciELO). Foram selecionados 22 artigos com base nos critérios de inclusão e exclusão. Foram utilizados os descritores nos títulos e resumos e realizadas as buscas pelos textos mediante da leitura dos títulos, seguido da análise dos resumos e, finalmente, a leitura do artigo na íntegra.
3.3 DEFINIÇÃO DOS CRITÉRIOS DE INCLUSÃO E DE EXCLUSÃO
A inclusão das publicações para análise obedeceu aos seguintes critérios: apresentar relação com o tema em questão; responder à questão norteadora; artigos com publicação nos idiomas português e inglês publicados no período de 2011 a 2018; e artigos disponíveis na íntegra. Os critérios de exclusão foram: artigos em que o tema diverge do assunto principal; artigos com resumo não disponíveis, bem como artigos não disponíveis de forma gratuita.
3.4 ARTIGOS SELECIONADOS
Os quadros a seguir apresentam os artigos selecionados para o estudo aprofundado.
Quadro 2 – Base de dados SCIELO
| Título | Autores | Ano de Publicação | Resumo |
| Depressão Senil na Atenção Básica: atenção e abordagem ao paciente sintomatológico da depressão. | PINTO, Larissa Alves. | 2014 | Aborda a relação entre a senilidade e doenças crônicas da fase senil e depressão acompanhados de fatores que interferem no processo do cuidado a esse paciente. |
| Sintomas depressivos em idosos: análise dos itens da Escala de Depressão Geriátrica. | ALVARENGA, M. R. M.; OLIVEIRA, M. A. C.; FACCENDA, O. | 2012 | Evidencia como, em idosos, a depressão, frequentemente, é subdiagnosticada e até mesmo ignorada. |
| Sintomas depressivos em idosos na atenção básica à saúde. | ABRANTES, Gesualdo Gonçalves de et al. | 2019 | Identificar sintomas depressivos em idosos atendidos na atenção básica por meio de pesquisa descritivo-exploratória, com 260 idosos cadastrados nas Unidades de Saúde da Família de João Pessoa, Paraíba, Brasil. |
| Depressão: conhecimento de idosos atendidos em unidades de saúde da família no município de Limoeiro – PE. | SILVA, Georgina Élida Matias da et al. | 2012 | Analisar a compreensão sobre depressão dos idosos atendidos em unidades de saúde da família. |
| Assistência ao idoso que convive com depressão na Atenção Básica: Revisão Narrativa de Literatura. | DANTAS, Isadora Leite Alves. | 2018 | Identificar nos achados literários como ocorre a assistência direcionada ao idoso acometido por depressão. |
| Rastreamento de sintomas depressivos em idosos na Estratégia Saúde da Família, Porto Alegre. | NOGUEIRA, Eduardo Lopes et al. | 2014 | Analisar a prevalência de depressão em idosos e os fatores associados através de um delineamento transversal de 621 indivíduos ≥ 60 anos provenientes de 27 equipes de saúde da família de Porto Alegre. |
| Associação entre o risco de queda e o índice de depressão em idosos. | SILVA, Jefferson Carlos Araújo et al. | 2016 | Avaliar a associação entre o risco de queda e o índice de depressão em idosos da comunidade no município de Cocal (PI), |
| Depressão em idosos: uma revisão sistemática da literatura. | LIMA, Ana Maraysa Peixoto et al. | 2016 | Compreender acerca de depressão na terceira idade, o perfil e o processo de prevenção e tratamento dos sinais e sintomas. |
| Depressão em idosos institucionalizados: as singularidades de um sofrimento visto em sua diversidade. | JUNIOR, José Antônio Spencer Hartmann; GOMES, Giliane Cordeiro. | 2014 | Compreender as singularidades da depressão senil no âmbito institucional. |
| Instrumento para avaliação da condição de saúde da pessoa idosa na Atenção Básica. | WANDERLEY, Renata Maria Mota. | 2018 | Caracterizar a produção científica nacional sobre a avaliação da condição de saúde de pessoa idosa na Atenção Básica. |
| Depressão em idosos institucionalizados: características clinicas, variáveis psicossociais e qualidade de vida. | JUNIOR, José Antonio Spencer Hartmann. | 2012 | Determinar a frequência de depressão em idosos institucionalizados e descrever os sintomas depressivos, associando-os à avaliação da qualidade de vida e perdas cognitivas. |
Fonte: Elaboração própria (2020)
Quadro 3 – Base de dados LILACS
| Título | Autores | Ano de Publicação | Resumo |
| Transtornos depressivos em idosos e demência: uma atualização. | DIAS, Natália S. et al. | 2020 | Revisar descobertas recentes sobre o dilema de transtornos depressivos em idosos. |
| Síndrome do pôr do sol e sintomas de ansiedade e depressão em idosos hospitalizados. | SILVA, Marcello Weynes Barros et al. | 2017 | Avaliar a prevalência da síndrome do pôr do sol em enfermarias de um hospital universitário e sua relação com sintomatologia depressivo-ansiosa e déficit cognitivo. |
| Rastreamento de sintomas depressivos em idosos na Estratégia Saúde da Família. | NOGUEIRA, E. L.; RUBIN, L. L.; GIACOBBO, S. de S.; GOMES, I.; CATALDO NETO, A. | 2014 | Revela achados importantes do ponto de vista estratégico no âmbito da atenção básica, apontando que agentes comunitários de saúde podem ter papel importante na detecção da depressão em idosos. |
| Prevalência de sintomas depressivos e sinais de demência em idosos na comunidade. | LENTSCK, Maicon Henrique. | 2015 | Analisar a prevalência de sintomas depressivos, sinais de demência e fatores associados em idosos residentes em município do sul do Brasil. |
| Saúde mental e envelhecimento: um passo necessário para as políticas públicas. | GROISMAN, Daniel. | 2014 | Aborda políticas de saúde e de saúde mental no Brasil, saúde mental na atenção básica, estratégias de intervenção e terapêuticas. |
| Prevalência de sintomas depressivos em pacientes com demência: correlação com sintomas psiquiátricos e déficits nas atividades de vida diária. | FOLQUITTO, Jefferson Cunha. | 2014 | Investigar sintomas depressivos em indivíduos com demência. |
| Saúde mental do idoso no Brasil: a relevância da pesquisa epidemiológica. | COUTINHO, Evandro Silva Freire; LAKS, Jerson. | 2012 | Evidenciar a importância de expandir o escopo dos estudos epidemiológicos sobre o tema, enfatizando as alterações do processo de envelhecimento. |
| Diagnóstico diferencial entre demência e transtornos psiquiátricos: critérios diagnósticos e exames complementares. | BOTTINO, Cássio M.C. et al. | 2011 | Apresentar evidências encontradas em bases de dados brasileiras e internacionais sobre o diagnóstico diferencial de transtornos psiquiátricos. |
| Sintomas depressivos em idosos residentes em áreas de abrangência das Unidades Básicas de Saúde da zona urbana de Bagé, RS. | BRETANHA, Andréia Ferreira et al. | 2015 | Identificar a prevalência de sintomas depressivos e os fatores associados na população idosa. |
| Cuidado ao indivíduo com depressão na atenção primária em saúde. | DARÉ, Patrícia Kozuchovski; CAPONI, Sandra Noemi. | 2016 | Analisar as tendências medicalizantes e desmedicalizantes das formas de cuidado à indivíduos com diagnóstico de depressão |
| Prevalência de depressão em usuários de unidades de atenção primária. | MOLINA, Mariane Ricardo Acosta Lopez et al. | 2012 | Verificar a prevalência de depressão e de fatores associados em indivíduos que buscaram atendimento na atenção primária. |
Fonte: Elaboração própria (2020)
4. RESULTADOS E DISCUSSÃO
Os principais transtornos psiquiátricos na população idosa, segundo os artigos analisados, são a depressão e a ansiedade. Este resultado é compatível com o obtido por Borin et al (2013) que, ao analisarem os transtornos mentais mais comuns da população idosa de Campinas, município de São Paulo, listaram a depressão e ansiedade como os mais recorrentes.
Tabela 1 – Principais transtornos psiquiátricos na população idosa
| Transtorno | Percentual (%) |
| Depressão | 24 |
| Ansiedade | 18 |
| Fobia | 9 |
| Demência | 6 |
| Quadros psicóticos | 2 |
Fonte: Elaboração própria (2020)
A pesquisa realizada permite afirmar a existência de inequívoca relação entre a idade e a ocorrência de sintomas depressivos, sendo que a prevalência da doença cresce de forma expressiva à medida que o idoso supera o marco de 70 e 80 anos, resultado que corrobora o estudo levado a efeito por Santos e Kassouf (2007), segundo o qual a média de idade entre pessoas depressivas é maior.
Gráfico 5 – Idade e depressão
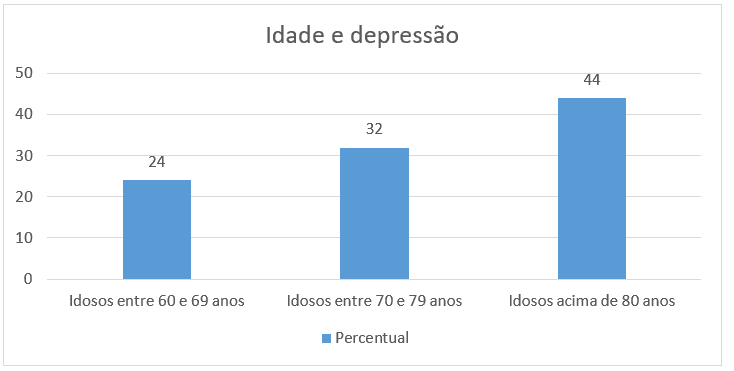
À esse respeito, Fernandes, Nascimento e Costa (2010) verificaram elevada prevalência de sintomas depressivos entre idosos e seu aumento com o incremento da faixa etária, com o surgimento de depressão leve ou moderada na maioria dos casos estudados. Importante achado é digno de nota: a depressão senil é mais elevada em pacientes institucionalizados, isto é, aqueles que vivem em instituições de longa permanência, muitos dos quais abandonados por seus familiares, o que parece sugerir que a ausência de contato com a família funciona como um catalisador para o desencadeamento de sintomas depressivos entre os idosos. Triadó e Villar (2007) alertam que os vínculos familiares, bem como os comunitários, conferem, ao idoso, um sentimento de adequação e pertencimento essencial para um envelhecimento saudável.
Neste sentido Mendes et al (2005) defendem que o grupo familiar tem um impacto significativo sobre o estado emocional dos idosos. Os referidos autores relatam que um estudo realizado com 50 idosos, em domicílio, constatou que, quando a qualidade afetiva familiar é ótima ou boa, os idosos apresentam menor grau de dependência emocional em comparação com aqueles cuja relação afetiva familiar é apenas regular ou mesmo péssima. Para Araújo, Coutinho e Saldanha (2006), a família é essencial para que o idoso sinta-se amparado e protegido e chamam a atenção para o fato de que a perda dos vínculos familiares agrava as limitações físicas próprias da idade e podem piorar a qualidade de vida dos idosos, contribuindo para piorar o seu estado de saúde geral, sendo o abandono um dos principais catalisadores da depressão.
Gráfico 6 – Estimativas de prevalência de depressão senil segundo o núcleo residencial do idoso
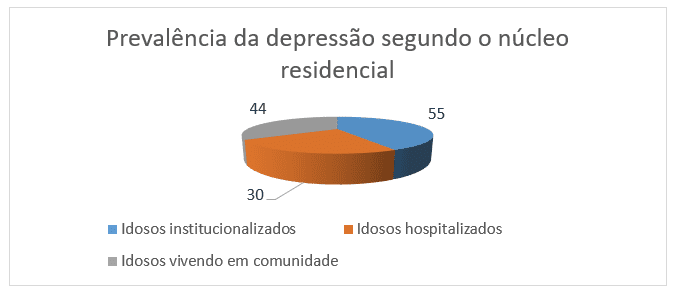
Constatou-se, igualmente, que a população feminina é mais suscetível à depressão, na proporção de 2:1, isto é, sintomas depressivos são duas vezes mais prevalentes em mulheres do que em homens, dados que coadunam com os apresentados por Stopa et al (2015). A partir da leitura dos autores selecionados, também é possível afirmar que pacientes idosos com depressão frequentam com assiduidade os serviços de saúde da Atenção Básica e que a doença afeta, aproximadamente, 15% dos pacientes idosos atendidos na atenção primária, percentual que vai ao encontro do estudo realizado por Pinho, Custódio e Makdisse (2009), os quais concluíram que a incidência de depressão na população idosa residente na comunidade é de 13,23%, em média.
Outro dado relevante quanto ao combate à depressão na Atenção Básica é fato de que a maior parte dos medicamentos antidepressivos são prescritos por clínicos, o que corrobora a conclusão de que a maioria da população acometida pela doença é atendida a partir da rede de Atenção Básica.
Tabela 2 – Prescrições de antidepressivos
| Especialidade | Percentual (%) |
| Clínico Geral | 50 |
| Psiquiatra | 30 |
| Outros | 20 |
Fonte: Dados primários da pesquisa (2020)
É importante ressaltar, contudo, que, não raras as vezes, estes pacientes não recebem o diagnóstico de quadro depressivo. Esta deficiência do diagnóstico se deve pelo que foi relatado nos artigos em destaque, ao fato de a depressão, entre a população idosa, apresentar-se em sua forma mais tênue e discreta, o que pode acarretar equívocos na sua identificação, pois os sintomas se confundem com os de outras doenças. De acordo com Pinho, Custódio e Makdisse (2009, p. 127):
Depressão geriátrica não é frequentemente diagnosticada e, mais importante, não é tratada. Os inúmeros problemas sociais e econômicos dos idosos, adicionados à progressiva debilidade física, levam muitos profissionais de saúde a concluir que depressão é uma consequência normal desses problemas – atitude muitas vezes compartilhada pelos próprios idosos que, em geral, raramente se queixam ou utilizam o termo depressão, mas apresentam queixas somáticas vagas e inespecíficas que podem estar mascarando um transtorno depressivo.
Além disso, muito frequentemente, o enfermeiro ou médico responsável pelo atendimento sequer indaga ao paciente se ele está se sentindo deprimido, o que sugere que os profissionais que atendem aos idosos não estão capacitados para identificar ou tratar os casos. Este, segundo a revisão integrativa realizada, é um dos principais desafios no tratamento dos idosos com sintomas depressivos na Atenção Básica: a ausência de profissionais com formação específica na área de saúde mental. Magalhaes et al (2016, apud Dantas, 2018) destacam que:
A falta de preocupação com a depressão entre os profissionais de saúde que lidam com os idosos ocorre por considerarem as manifestações depressivas como decorrência natural do envelhecimento ou não terem conhecimento da magnitude dessa doença bem como os graus de incapacidade e custos que essa morbidade causa para os idosos, suas famílias, sociedade e sistema de saúde.
A partir da leitura dos artigos, foi possível identificar os principais fatores de risco associados com a depressão entre os idosos: doenças crônicas, limitação funcional, problemas financeiros, isolamento social, episódio depressivo prévio e distúrbio do sono, dentre outros. A identificação destes fatores pode favorecer o diagnóstico precoce da doença e o desenvolvimento de um plano de intervenção adequado pela equipe multiprofissional responsável pelo atendimento dos idosos. Um importante instrumento apontado pela maioria dos autores dos artigos selecionados pode facilitar a detecção de depressão na população idosa: a Escala de Depressão Geriátrica (EDG) em versão simplificada, ferramenta de grande relevância para rastrear sintomas de depressão entre idosos por ser de fácil aplicação e baixíssimo custo.
Trata-se de um questionário desenvolvido por Sheikh e Yesavage (1986) e que possui acurácia diagnóstica e confiabilidade adequadas (ver anexos). A EDG simplificada é formada por 15 perguntas objetivas e sua classificação se dá a partir de escores definidos, apresentados no quadro 4.
Quadro 4 – EDG simplificada
| Escore | Classificação |
| 0 a 4 | Idoso eutímico |
| 5 a 10 | Idoso com suspeita de depressão leve |
| 11 a 15 | Idoso com depressão moderada/grave |
Fonte: Trevisan et al (2016)
A partir da identificação dos fatores riscos, é possível a elaboração de um plano de intervenção que exige, para ser exitoso, conforme os autores consultados, alterar a organização da Atenção Básica, atualmente pouco eficaz no acolhimento dos idosos. As principais mudanças a serem implementadas, de acordo com os artigos selecionados, envolve consolidar o vínculo entre médico e paciente, o que implica em reduzir o elevado nível de rotatividade deste profissional nas equipes de saúde da família, bem como reduzir drasticamente a demora para agendamento de consultas.
CONSIDERAÇÕES FINAIS
Segundo dados oficiais o Brasil tem, atualmente, cerca de 30 milhões de pessoas com mais de 60 anos de idade, o que representa, aproximadamente, 13% da população brasileira, parcela que pode duplicar em poucos anos, segundo projeções do IBGE. O envelhecimento populacional é um fenômeno global, caracterizado por alterações físicas e mentais e pelo surgimento de várias doenças, dentre as quais as de natureza neuropsiquiátrica, como a depressão. O objetivo geral deste estudo foi, precisamente, analisar os desafios relativos ao diagnóstico e tratamento da depressão senil na Atenção Básica.
Para tanto, lançou-se mão de uma revisão integrativa. Após a realização da pesquisa, pode-se afirmar tratar-se de uma doença bastante complexa e cujo surgimento entre os idosos possui causa multifatorial: idade avançada, sexo feminino, perda da capacidade funcional para o desempenho das atividades diárias, doenças crônico-degenerativas, condições econômicas e sociais precárias, isolamento social, abandono pela família, institucionalização, etc. Verificou-se que pacientes idosos com depressão frequentam assiduamente os serviços primários de saúde e que a doença afeta aproximadamente 15% dos pacientes idosos atendidos na Atenção Básica.
Verificou-se, igualmente, que, em função de sua complexidade, a depressão entre a população idosa é de difícil diagnóstico, o que eleva, consideravelmente, os riscos de morbidade e de óbito deste público especifico. O principal desafio para o diagnóstico da depressão entre os idosos pelos profissionais de saúde que atuam na Atenção Básica, segundo os autores dos artigos selecionados para o estudo em profundidade, é a dificuldade encontrada em diferenciar, de forma adequada, os sintomas depressivos da sintomalogia de outras doenças que comumente acometem a população idosa, como a Doença de Alzheimer (DA). Muitos destes profissionais também consideram sintomas depressivos como meras manifestações inerentes ao envelhecimento, falhando no diagnóstico da doença.
Assim, é essencial que o profissional responsável pelo atendimento do idoso depressivo seja devidamente qualificado e capacitado para prestar uma assistência efetiva, ou seja, é imprescindível que esteja familiarizado com processos relacionados à senescência e senilidade sob pena de sérios agravos à saúde do paciente. Além disso, é preciso realizar uma anamnese rigorosa, não esquecendo de colher informações junto aos familiares do idoso. A maioria dos artigos analisados apontou a Escala de Depressão Geriátrica (EDG) como ferramenta de grande eficácia para rastrear a depressão em idosos, por ser fidedigna, de fácil aplicação e por contribuir para caracterizar o grau de evolução da enfermidade.
Os resultados da pesquisa indicam urgente necessidade de maior atenção quanto à prevalência da depressão entre os idosos. Além da capacitação dos profissionais de saúde para reconhecer os sintomas precocemente, possibilitando uma intervenção mais eficaz, a autora sugere, também, a criação de programas, a nível municipal, estadual e federal, que promovam a participação dos idosos em atividades culturais, físicas e de lazer, comprovadamente benéficas para a saúde mental desta população, visando prevenir o surgimento ou agravamento da doença.
REFERÊNCIAS
ALVES, J. E. D. O envelhecimento populacional no Brasil. 2018. Disponível: https://www.ecodebate.com.br/2019/01/04/o-envelhecimento-populacional-no-brasil-artigo-de-jose-eustaquio-diniz-alves/. Acesso em: 10 mar. 2019.
ARAÚJO, A. C.; LOTUFO NETO, F. A nova classificação americana para os transtornos mentais: o DSM-5. Revista brasileira de terapia comportamental e cognitiva, v. 16, n. 1, p. 67-82, 2014.
ARAÚJO, L. F.; COUTINHO, M. P. L.; SALDANHA, A. A. W. Análise comparativa das representações sociais da velhice entre idosos das instituições geriátricas e grupos de convivência. Psicologia & Sociedade, Porto Alegre, v. 18, n. 2, p. 197-204, maio/ago. 2006.
BANCO MUNDIAL. Envelhecendo em um Brasil mais velho: Implicações do envelhecimento populacional sobre o crescimento econômico, redução da pobreza, finanças públicas e prestação de serviços. 2011.
BOING, A. F. et al. Association between depression and chronic diseases: results from a population-based study. Revista de Saúde Pública, v. 46, n. 4, p. 617-623, 2012.
BORIM, F. S. A.; BARROS, M. B. de. A.; BOTEGA, N. J. Transtorno mental comum na população idosa: pesquisa de base populacional no Município de Campinas, São Paulo, Brasil. Cadernos de Saúde Pública, v. 29, p. 1415-1426, 2013.
BOTELHO, L. L. R.; DE ALMEIDA CUNHA, C. C.; MACEDO, M. O método da revisão integrativa nos estudos organizacionais. Gestão e sociedade, v. 5, n. 11, p. 121-136, 2011.
BRASIL. Ministério da Saúde. Depressão é parceira indesejável de 10% dos idosos. 2013.
DUMAN, R.S. Pathophysiology of depression and innovative treatments: remodeling glutamatergic synaptic connections. Dialogues in Clin Neurosci, v. 16, n. 1, p. 11-27, 2014.
FERNANDES, M. G. M., NASCIMENTO, N. F. S., COSTA, K. N. F. M. Prevalência e determinantes de sintomas depressivos em idosos atendidos na atenção primária em saúde. Rev. Rene, v. 11, n. 1, p. 19-27, jan/mar. 2010.
IBGE. Instituto Brasileiro de Geografia e Estatística. Censo Demográfico 2010 Características da população e dos domicílios Resultados do universo. 2011. Disponível em:https://biblioteca.ibge.gov.br/visualizacao/periodicos/93/cd_2010_caracteristicas_populacao_domicilios.pdf. Acesso em: 15 abr. 2019.
__________. Projeção da população do Brasil e das Unidades da Federação. 2018. Disponível em: http://www.ibge.gov.br/apps/populacao/projecao/. Acesso em: 10 mar. 2019.
IESS. Instituto de Estudos de Saúde Suplementar. Envelhecimento populacional e os desafios para o sistema de saúde brasileiro. São Paulo: 2014. Disponível em: http://www.iess.org.br/html/1apresentao.pdf. Acesso em: 11 mar. 2019.
ILC BRASIL. Centro Internacional de Longevidade Brasil. Envelhecimento Ativo: Um Marco Político em Resposta à Revolução da Longevidade. 1ª edição. Rio de Janeiro, RJ, Brasil. 2015.
MATIAS, J. P. Manual de Metodologia da Pesquisa Científica. 3ª ed. São Paulo: Atlas, 2012.
MENDES, K. D. S.; SILVEIRA, R. C. C. P.; GALVÃO, C. M. Revisão Integrativa: método de pesquisa para a incorporação de evidências na saúde e na enfermagem. Texto Contexto Enferm, v. 17, n. 4, p. 758-764, 2008.
MENDES, M. R. S. S. et al. A situação social do idoso no Brasil: uma breve consideração. Acta paulista de enfermagem, v. 18, n. 4, p. 422-426, 2005.
NERI, A. L. Conceitos e teorias sobre envelhecimento. In: MALLOY-DINIZ, L. F.; FUENTES D.; COSENZA, R. M. (Orgs). Neuropsicologia do envelhecimento: uma abordagem multidimensional. Porto Alegre: Artmed, 2013.
OMS. Organização Mundial de saúde. Depressão e outros distúrbios mentais. Estimativa de Saúde Global. 2017. Disponível em: http://apps.who.int/iris/bitstream/10665/254610/1/WHOMSDMER2017.2eng.pdf?utm_source=WHO+List&utm_campaign=d538ec500cEMAIL_CAMPAIGN_2016_12_14&utm_medium=email&utm_term=0_823e9e35c1d538ec500c&utm_source=WHO+List&utm_campaign=d538ec500cEMAIL_CAMPAIGN_2016_12_14&utm_medium=email&utm_term=0_823e9e35c1d538ec500c260570285. Acesso em: 15 mar. 2019.
PESSOA, E. M.; PATTA, V.; SPOHR, G. Envelhecimento e a gestão da doença de Alzheimer. In: 10º Salão Internacional de Ensino, Pesquisa e Extensão, 2018.
SANTOS, R. A. dos.; BERTOLDI, J. Os benefícios da atividade turística para a melhor idade. Revista Cientifica Eletrônica de Turismo, Ano IX, n. 16, 2012.
SANTOS, M. J. dos.; KASSOUF, A. L. Uma investigação dos determinantes socioeconômicos da depressão mental no Brasil com ênfase nos efeitos da educação. Economia Aplicada, v. 11, n. 1, 2007.
SILVA, D. dos. S. D. et al. Depression and suicide risk among nursing professionals: an integrative review. Revista da Escola de Enfermagem da USP, v. 49, n. 6, p. 1023-1031, 2015.
SILVA, R. M. da.; BRASIL, C. C. P. A quarta idade: o desafio da longevidade. Ciênc. Saúde Coletiva, v. 21, n. 11, p. 3631- 3632, 2016.
STOPA, S. R. et al. Prevalência do autorrelato de depressão no Brasil: resultados da Pesquisa Nacional de Saúde, 2013. Revista Brasileira de Epidemiologia, v. 18, p. 170-180, 2015.
STRINGUETA, G. P. et al. O compromisso ético-político do Serviço Social e o Idoso. 2014. Disponível: http://intertemas.toledoprudente.edu.br/revista/index.php/. Acesso em: 11 mar. 2019.
TRIADÓ, C; VILLAR, F. (Org.). Psicología de la vejez. Madrid: Alianza Editorial, 2007.
ANEXOS
Escala de Depressão Geriátrica (EDG)
D.1) Você está basicamente satisfeito com sua vida?
( 0 ) SIM ( 1 ) NÃO
D.2) Você deixou muitos de seus interesses e atividades?
( 1 ) SIM ( 0 ) NÃO
D.3. Você sente que sua vida está vazia?
( 1 ) SIM ( 0 ) NÃO
D.4) Você se aborrece com frequência?
( 1 ) SIM ( 0 ) NÃO
D.5) Você se sente de bom humor a maior parte do tempo?
( 0 ) SIM ( 1 ) NÃO
D.6) Você tem medo que algum mal vá lhe acontecer?
( 1 ) SIM ( 0 ) NÃO
D.7) Você se sente feliz a maior parte do tempo?
( 0 ) SIM ( 1 ) NÃO
D.8) Você sente que sua situação não tem saída?
( 1 ) SIM ( 0 ) NÃO
D.9) Você prefere ficar em casa a sair e fazer coisas novas?
( 1 ) SIM ( 0 ) NÃO
D.10) Você se sente com mais problemas de memória do que a maioria?
(1 ) SIM ( 0 ) NÃO
D.11) Você acha maravilhoso estar vivo?
( 0 ) SIM ( 1 ) NÃO
D.12) Você se sente um inútil nas atuais circunstâncias?
( 1 ) SIM ( 0 ) NÃO
D.13) Você se sente cheio de energia?
( 0 ) SIM ( 1 ) NÃO
D.14) Você acha que sua situação é sem esperanças?
( 1 ) SIM ( 0 ) NÃO
D.15) Você sente que a maioria das pessoas está melhor que você?
( 1 ) SIM ( 0 ) NÃO
[1] Graduação em Medicina pela Faculdade Santa Maria.
[2] Mestrado em Saúde Coletiva. Especialização em andamento em Especialização em Preceptoria no SUS. Especialização em Docência do Ensino Superior. Especialização em Política e Gestão do Cuidado, com ênfase no Apo. Especialização em Enfermagem Obstétrica. Graduação em Enfermagem.
[3] Mestrado profissional em Saúde da Família (MPSF). Especialização – Residência médica. Especialização em andamento Preceptoria Em Residência Médica No SUS. Pós-Graduação Lato Sensu Em Geriatria. Graduação em Medicina.
[4] Orientadora. Doutorado em Ciências da Saúde. Mestrado em Ciências da Saúde. Especialização em Processos Educacionais na Saúde – Aperfeiçoamento Com Ênfase em Avaliação. Especialização em Docência do Ensino Superior. Especialização em Especialização em Preceptoria em Residência Média no SUS. Especialização em Especialização em Saúde da Família. Graduação em Enfermagem.
Enviado: Novembro, 2020.
Aprovado: Novembro, 2020.
