ARTIGO ORIGINAL
JÚNIOR, Roberto Belo Cardoso [1], VASCONCELOS, Maria Heloise Lyra [2], OLIVEIRA, Rodolfo Lee Carvalho de [3], LIMA, Yuri Correia de [4], BORBA, Vinicius José de Andrade [5], BARBOSA, Jhuliene Carla [6], BARROS, Danilo Pontes de Oliveira [7]
JÚNIOR, Roberto Belo Cardoso. Et al. Prevalência de lesões pré-cancerígenas no colo uterino diagnosticada em uma unidade laboratorial. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 05, Ed. 09, Vol. 05, pp. 13-30. Setembro de 2020. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/lesoes-pre-cancerigenas
RESUMO
O câncer no colo uterino é o quarto mais frequente nas mulheres em todo o mundo e essencialmente fomentado pelo Papiloma Vírus Humano (HPV), sendo uma neoplasia maligna, regularmente causada por Infecções Sexualmente Transmissíveis (ISTs), que acomete a porção inferior do útero. O método mais utilizado de detecção precoce do câncer do colo do útero é o Teste de Papanicolau (Preventivo). A análise permite a detecção precoce em mulheres assintomáticas, contribuindo para identificação de lesões precursoras, que podem desenvolver-se para um estágio invasivo entre 10 e 20 anos. Objetivou-se avaliar a prevalência de lesões pré-cancerígenas das mulheres portadoras de HPV no município de Olinda. O trabalho é um estudo descritivo com abordagem quantitativa, durante o período de abril de 2019 a maio de 2020, através da análise de laudos citopatológicos em uma unidade laboratorial. No estudo, foram analisadas 153 mulheres entre 15 a 78 anos, diagnosticadas com lesões pré-cancerígenas, dessas, 35 apresentaram lesões, sendo 34 com LSIL. Percebeu-se durante o estudo, um maior número de ocorrência de lesões intraepiteliais de baixo grau (LSIL), comparado as lesões de alto grau (HSIL), porém um número maior de exames com resultados positivos na faixa etária entre 15 a 25 anos, cerca de (42,87%). Foi possível observar, em diversos casos, dois elementos microbiológicos, como os mais presentes os Cocos (23) e respectivamente a Gardnerella Vaginalis (11). Esses dados demonstram a importância da realização do exame preventivo, pois na maioria das lesões, as mulheres não apresentaram sintomas ou alterações clínicas, dificultando assim, a prevenção e uma maior taxa de cura.
Palavras-chave: Câncer, colo do útero, HPV, prevalência, Teste de Papanicolau.
INTRODUÇÃO
O câncer de colo uterino, também conhecido por câncer cervical é uma das ameaças graves à vida das mulheres. Essa neoplasia maligna pode ser ocasionada por diversos fatores envolvidos, mas é especialmente ocasionada pelo Papiloma Vírus Humano (HPV), comumente transmitido durante as relações sexuais, associada as Infecções Sexualmente Transmissíveis (IST). Uma minoria de infecções por HPV persiste, e nas mulheres isso pode levar ao pré-câncer, associado ao carcinoma do colo do útero, ocorrendo assim, alterações celulares que poderão evoluir para o câncer 10 a 20 anos depois. (SILVA et al., 2014)
Nas últimas décadas, constatou-se uma redução nas taxas de mortalidade por esse tipo de neoplasia nos países da Europa Ocidental e Estados Unidos, onde o rastreamento, por meio do exame citopatológico do colo do útero (Papanicolau), foi implantado com informação, eficiência e adesão das mulheres. (BORTOLON et al., 2012). Segundo a Organização Mundial de Saúde (OMS), se houver uma cobertura da população-alvo, de no mínimo, 80% e a garantia de tratamento e diagnóstico condizente é possível reduzir, em média de 60% a 90% dos casos. (CARVALHO et al., 2018)
No mundo, o Câncer de colo de útero é o quarto mais frequente em mulheres. Estima-se que em 2018, houve quinhentos e setenta mil novos casos, o que representou 7,5% da mortalidade por câncer feminino. Dessas, aproximadamente trezentos e onze mil mortes foram causados por esse tipo de carcinoma registradas a cada ano, e 85% dos casos ocorreram nos países menos desenvolvidos. (WHO, 2008).
No Brasil, é o terceiro tumor mais incidente na população feminina, atrás apenas dos cânceres de mama (29,5%) e de intestino (9,4%), segundo os dados do Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA), em 2018. (INCA, 2018). De acordo com o INCA, no país, para cada ano do triênio 2020-2022, será de 6.540 casos novos. Esse valor corresponde a um risco estimado de 6,07 casos novos a cada 100 mil mulheres. (INCA, 2020) Em 2017, ocorreram 6.385 óbitos por esse carcinoma, representando uma taxa de mortalidade de 1,11 óbitos para cada 100 mil mulheres. (INCA, 2018).
Existem em torno de 200 genótipos de HPV, que é a principal causa para as diversas alterações nas células intraepiteliais cervicais que compõem o colo uterino, porém dezoito estão intimamente relacionados com o desenvolvimento do câncer, com destaques para os genótipos 16 e 18, responsáveis por 90% dos casos. (CARVALHO et al., 2018).
A progressão tumoral, a partir da infecção de células normais por HPV, está associada diretamente aos hábitos de vida das mulheres, como a multiparidade, o início precoce da vida sexual, relações sexuais com múltiplos parceiros, histórico de Infecções Sexualmente Transmissíveis, imunossupressão, o tabagismo e o uso prolongado de anticoncepcional oral. (ANJOS et al., 2010)
É fundamental que as mulheres realizem anualmente o exame de Papanicolau. Caso tenha feito dois exames anuais seguidos e apresentarem resultados negativos para neoplasia ou displasia, poderá fazê-lo no mínimo trienal. (GOMES et al., 2017). Todas as mulheres na faixa etária de 25 a 69 anos e que já tiveram atividade sexual, devem se submeter ao exame com a finalidade de detectar lesões precursoras. Sendo reduzido o risco cumulativo de câncer do colo do útero, em 91% para mulheres que realizam o exame a cada três anos. A repetição de um ano após o primeiro teste, tem como objetivo reduzir a possibilidade de resultados falso-negativo. (BRASIL, 2019)
Outros métodos preventivos são preconizados pelo Ministério da Saúde, como a campanha de uso de preservativos (masculinos e femininos), a vacinação preventiva, que é medida mais eficaz de prevenção contra a infecção, teve seu início de forma gratuita pelo Sistema Único de Saúde (SUS), sendo indicada para meninas de 9 a 14 anos e meninos de 11 a 14 anos, pessoas que vivem com o HIV, além de pessoas transplantadas na faixa etária de 9 a 26 anos. (BRASIL, 2019).
Diante do exposto, e do aumento decorrente, o Ministério da Saúde constituiu o controle de câncer do colo do útero, com uma das prioridades da Agenda de Saúde do país e integra o Plano de Ações Estratégicas para o Enfrentamento das Doenças Crônicas Não Transmissíveis (DCNT). No entanto, a vacina atuará como um meio de prevenção ao câncer de colo de útero somente para os indivíduos que previamente tiveram acesso a ela antes do início da vida sexual. Sendo fundamental o aumentar o rastreamento, conscientizar da importância do exame preventivo, avaliar os grupos de riscos e entender o perfil das mulheres, a fim de pré-estabelecer a causa da ocorrência em tal faixa etária e direcionar as ações de políticas públicas.
Com isso o objetivo desse estudo foi avaliar a prevalência de lesões pré-cancerígenas das mulheres portadoras de HPV no município de Olinda.
MÉTODOS
Foi realizado um estudo descritivo com abordagem quantitativa, de exames citopatológicos em unidades de saúde do município de Olinda, que possui uma população de 392.482 habitantes (IBGE/2019). Os dados foram disponibilizados pela unidade laboratorial Hemolab Diagnósticos LTDA, localizado na cidade de Olinda, que realiza os exames das unidades de saúde do referido município.
Esse centro é uma unidade de saúde privada, que presta serviço à população dos municípios de Olinda e Paulista e está voltado à realização de exames laboratoriais no segmento de análises clínicas, como os exames de: hematologia, bioquímica, uroanálises, parasitologia, imunologia, microbiologia clínica (culturas e secreções), patologia clínica e de citopatologia.
Tornaram-se incluídas na pesquisa, através de exames citopatológicos, resultados de mulheres entre 15 a 80 anos, diagnosticadas com lesões pré-cancerígenas no laboratório mencionado. O estudo foi produzido durante 13 meses devido o corte que o sistema disponibiliza, no período de abril de 2019 a maio de 2020, através dos registros no Sistema de Informação do Câncer no Colo do Útero e Câncer na Mama (SISCAM).
Foram analisadas as variáveis: idade, sintomatologia clínica, alterações colposcopicas, uso de contraceptivos, uso de dispositivo intrauterino (DIU), data da última menstruação (DUM) e se a paciente realizou exame preventivo nos últimos dois anos, entre outros. Os dados coletados para as variáveis estudadas serão digitados e analisados por meio de planilhas. Para tanto, será utilizado o Software Microsoft Excel ® 2016. Os resultados apresentados em forma de gráficos e tabelas construídos através da predominância dos casos analisados, os dados secundários foram utilizados com o consentimento do Hemolab.
RESULTADOS E DISCUSSÃO
No SISCAN, durante o período de abril de 2019 a maio de 2020, constam 18.449 exames citopatológicos do colo uterino, realizados pelo Hemolab. Foram analisados 153 laudos em 35 postos registrados pelo laboratório. Do total estudados, a faixa etária das mulheres que os realizaram foram de 15 anos a 78 anos.
Dentre essas amostras positivas a lesões, a faixa etária mais frequente foi de 15 a 25 anos (42,86%), seguida de 26 a 36 anos (31,43%) (Figura 1). A paciente mais jovem tinha 16 anos e a mais idosa, 59 anos de idade.
Figura 1: Quantitativo de mulheres afetadas com lesões distribuídas por faixa etária.
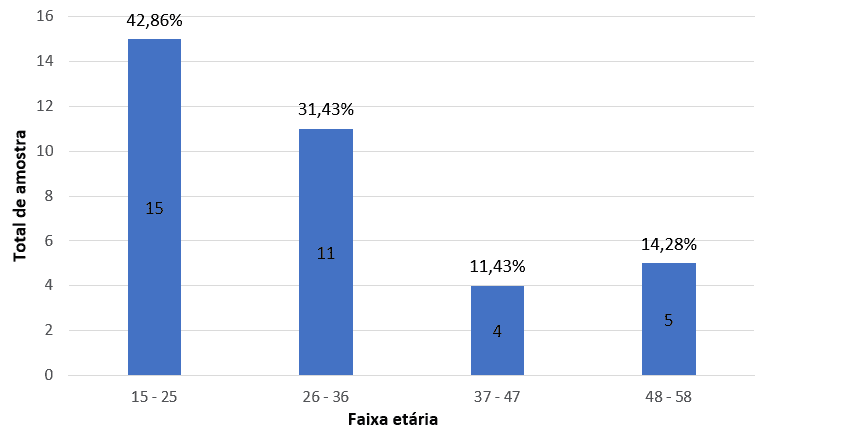
Os resultados presentes, nesse estudo, são semelhantes ao realizado em Goiânia, na capital do estado de Goiás, entre os anos de 2016 e 2017, com 2141 pacientes, foi possível observar que os laudos que apresentavam alguma lesão, cerca de 62,85% (22) são de mulheres com a faixa etária entre 14 a 34 anos e destes 45% (9) possuem menos de 24 anos de idade e estão acometidas com LSIL. (RIBEIRO et al., 2018). Entretanto de acordo com Moreira (2017) as mulheres abaixo dos 25 anos, cerca de 26,30% apresentaram alguma lesão, seja LSIL ou HSIL, um número abaixo em comparação a esse estudo, porém ainda significativo.
A prevalência de lesões menos graves, são mais frequentes em mulheres jovens, vulneráveis aos fatores de risco, por apresentarem a zona de transformação do colo localizada na ectocérvice (MELO et al., 2009), por se encontrarem no período de maior atividade sexual, aumentam sua exposição a fatores de risco, como: a gravidez, os múltiplos parceiros e as infecções sexualmente transmissíveis. (GAGE et al., 2015).
A história do câncer de colo de útero mostrou que neoplasia intraepitelial cervical (NIC 1), ocorrem em região anatômica de fácil acesso, possibilitando o diagnóstico precoce. Entretanto, a persistência da infecção pelo HPV pode provocar o desenvolvimento de uma Displasia Acentuada ou Carcinoma “in situ” (NIC 3), a lesão precursora do câncer. Estima-se que o tempo de infecção até o surgimento de NIC 3 oscile entre um à dez anos. (OKAMOTO et al., 2016). Com o avanço dessa área médica, da última metade do século XX, tratamentos permitiram que com mutilações mínimas e de pequena repercussão clínica, é possível tratar as NIC com probabilidade de cura de 90%. (SARIAN et al., 2010).
Acrescenta-se que durante o exame foi produzido uma anamnese em todas as pacientes que o realizaram, como o motivo do exame preventivo, se fez exame preventivo no último ano, se usou dispositivo intrauterino (DIU), se já fez tratamento com radioterapia, se informou a data da última menstruação (DUM), se faz uso de pílula anticoncepcional e se tem ou teve algum sangramento após a relação sexual. Foi constatado que nenhuma das pacientes com LSIL e HSIL, fez o preventivo por outro motivo senão o rastreamento, nenhuma usou DIU, nunca realizou tratamento por radioterapia e não tem ou teve sangramento após a relação sexual.
Tabela 1: Anamnese realizada em resultados das mulheres com LSIL e HSIL.
| Realizaram | Não Realizaram | |
| Preventivo no último ano | 54,29% | 45,71% |
| Informaram | Não Informaram | |
| Data da última menstruação (DUM) | 85,71% | 14,29% |
| Utilizam | Não Utilizam | |
| Uso de pílulas anticoncepcional | 5,71% | 94,29% |
Fonte: O autor, 2020.
De acordo com o Ministério de Saúde (MS), mulheres entre 25 e 64 anos são a população-alvo. O método disponível no Brasil para o rastreamento do câncer do colo do útero e de suas lesões precursoras é o exame de Papanicolau, (BRASIL, 2019) que é um exame eficaz, simples e de baixo custo. (IRION et al., 2009). O rastreamento antes dos 25 anos tem impacto muito limitado, uma vez que é considerada muito baixa a incidência do câncer do colo do útero. Porém, o início precoce do rastreamento possibilita diagnósticos de lesões de baixo grau, não precursoras do câncer e com grande probabilidade de regressão espontânea. (CELOIN et al., 2020).
Foi realizado no município de Anápolis, em Goiás, no período entre 2012 e 2013, um estudo com números próximos, no qual mostra que 54,16% das mulheres encontravam-se no período de até dois anos de intervalo de um exame a outro. (LIBERA et al., 2016). Um dos principais fatores de risco para o desenvolvimento do câncer cervical é a não realização do exame preventivo (ALBUQUERQUE et al., 2009), que é fundamental para detectar lesões precursoras do câncer. (INCA, 2016).
O uso de anticoncepcionais por tempo prolongado, por mais de 10 anos, seria um fator de risco para o aparecimento de câncer de colo do útero. (CASTELLSAGUÉ et al., 2003). Nesse estudo apenas 5,71% das pacientes afirmaram que utilizaram algum medicamento contraceptivo. Em contrapartida, em outro estudo, foi observado que mulheres em uso de anticoncepcional contínuo apresentavam menor risco de câncer de colo do útero. (SHIELDS et al., 2004). Com isso, nos laudos analisados, não houve diferença estatística quanto a prevalência do HPV entre as usuárias de anticoncepcionais orais e as não usuárias.
Dos laudos analisados quanto à microbiologia, em diversos casos observaram-se dois elementos microbiológicos, sendo os Cocos (23) que apresentaram maior ocorrência e geralmente se encontravam associados a Gardnerella vaginalis (11) e os outros Bacilos (10) (Figura 2). Dentre os exames não foram encontradas algumas microbiologias, como Chlamydia trachomatis, Actinomyces, Trichomonas vaginalis, além de nenhum efeito citopático compatível com vírus do grupo Herpes.
Figura 2: Análise de acordo com a microbiologia dos laudos.
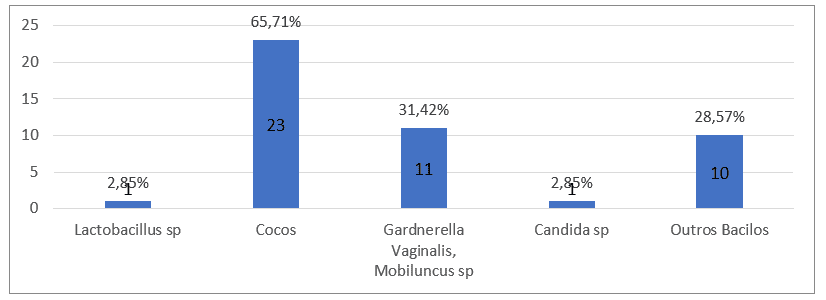
Outro fator prontamente detectado com o exame citopatologico é a microbiota vaginal. Ela é composta predominantemente por Lactobacilos, que no ambiente ácido da vagina, é um fundamental mecanismo de defesa contra a proliferação de patógenos e podem ser preservados por outros microrganismos que conseguem manter-se isolados no colo uterino saudável. (FREDRICH et al., 2019). Os achados microbiológicos compatíveis com Cocos e outros Bacilos são considerados normais, pois também fazem parte da flora vaginal e não caracterizam infecções de que necessitem de tratamento, assim como espécies de Gardnerella vaginalis e Candida albicans, que podem existir em 50% das mulheres sem necessariamente causar infecção. (LINHARES et al., 2010).
Dois estudos encontraram resultados semelhantes, um foi idealizado na cidade de Santa Cruz do Sul, no ano de 2015 e o outro no Hospital Geral de Bonsucesso, no Estado do Rio Janeiro onde encontraram maior colonização por Cocos, em pacientes com lesões. (FREDRICH; SOUZA, 2010). Em Caruaru no estado de Pernambuco, no ano de 2013, Gardnerella vaginalis foi o agente mais frequente na presença de anormalidades (PEDROSA et al., 2019), assim como em outro estudo onde esse agente microbiológico foi mais prevalente e a faixa etária mais acometida eram mulheres entre 21 a 30 anos, apresentando um resultado de 34%. (RIBEIRO et al., 2007). Todos os quatros estudos tendo características próximas a encontradas nesse presente estudo.
Apesar de serem considerados achados microbiológicos normais, os estudos sugerem que as mulheres infectadas por esses agentes patogênicos apresentaram 3,23 mais chances de desenvolverem alterações citológicas. (RIBEIRO et al., 2018). A flora vaginal pode influenciar na infecção pelo HPV, e pode ser identificada como facilitadora da penetração, devido a sua agressão tecidual, aumentando assim o risco de desenvolvimento de câncer do colo uterino. (MURTA et al., 2001).
Figura 3: Quantitativo das Lesões encontradas na pesquisa.
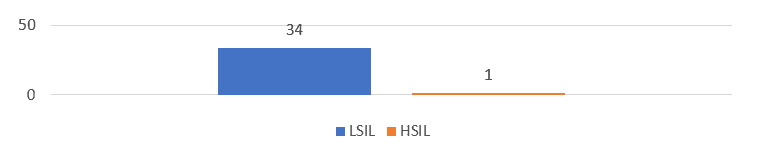
Dentre os resultados analisados, nos exames citológicos, verificou-se a presença de alterações epiteliais em 35 laudos, desses 34 foram Lesões Intraepiteliais escamosas de baixo grau e uma paciente apresentou Lesão Intraepitelial escamosa de alto grau, conforme é possível visualizar na figura acima (Figura 3).
As lesões intraepiteliais de baixo grau (LSIL) possuem um índice elevado. O que ocasiona um processo consecutivo para o aparecimento de HSIL, outro fator preocupante é o alto valor encontrado na faixa etária dos 15 a 25 anos de idade, representando um percentual de 42,86%. Já as pacientes com idades superiores a 37 anos, tiveram um índice mais baixo de LSIL.
As estimativas do Instituto Nacional do Câncer, para o ano de 2020 apontaram que Pernambuco tem uma taxa bruta de 14,64 casos para cada 100 mil mulheres, sendo 1.520 casos de câncer de colo do útero durante o presente ano. (INCA, 2020).
CONCLUSÃO
Os dados evidenciados demonstram a importância da realização do exame preventivo do câncer do colo do útero, suas características clínicas e epidemiológicas para controle dessa enfermidade nas mulheres portadoras do HPV.
Mediante os resultados apresentados foi possível identificar não só o número de lesões, o nível em que se encontra, mas também faixas etárias mais acometidas, além disso, as prevalências microbiológicas, a anamnese das pacientes, para que possamos compreender de forma adequada acerca da epidemiologia da infecção pelo HPV.
Como contribuição o estudo mostra que, apesar de existirem programas e métodos para a prevenção dessa doença, ainda há uma grande parte das mulheres que está exposta aos fatores de risco. É fundamental que tenha acesso as informações sobre o exame, suas vantagens e benefícios, visando sempre um melhor a adesão.
Diante do exposto é necessário que se amplie a política de prevenção, incentivando a realização do Papanicolau, através de entrevistas, programas e espaços educativos, a fim de detectar de forma precoce e assim obter uma chance maior de cura.
REFERÊNCIAS
ALBUQUERQUE KM, FRIAS PG, ANDRADE CLT, AQUINO EML, MENEZES G, SZWARCWALD CL. Cobertura do teste de Papanicolau e fatores associados à não realização: um olhar sobre o programa de prevenção do câncer de colo de útero em Pernambuco, Brasil. Cad. Saúde Pública. Rio de Janeiro, v. 25, supl.2, p.s301-s309, 2009. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0102-311X2009001400012&lng=en&nrm=iso. Acesso em: 22/05/2020.
ANJOS SJSB, VASCONCELOS CTM, FRANCO ES, ALMEIDA PC, PINHEIRO AKB. Fatores de risco para câncer de colo do útero segundo resultados de IVA, citologia e cervicografia. Rev. esc. enferm. São Paulo, v. 44, n. 4, p. 912-920, 2010. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0080-62342010000400008&lng=en&nrm=iso. Acesso em: 13/09/2020.
BORTOLON PC, SILVA MAF, CORRÊA FM, DIAS MBK, KNUPP VMAO, ASSIS M et al. Avaliação da Qualidade dos Laboratórios de Citopatologia do Colo do Útero no Brasil. Rev Bras Cancerol.2012; 58(3):435-44. Disponível em: https://rbc.inca.gov.br/revista/index.php/revista/article/view/600/369. Acesso em: 10/09/2019.
BRASIL. Ministério da saúde. HPV. 2019. Disponível em: <http://www.saude.gov.br/saude-de-a-z/hpv>. Acesso em: 12/09/2019.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Controle dos cânceres do colo do útero e da mama. 2013. Disponível em: <http://189.28.128.100/dab/docs/portaldab/publicacoes/cab13.pdf>. Acesso em: 30/05/2020.
CARVALHO PG, O´DWER, G, RODRIGUES, NCP. Trajetórias assistenciais de mulheres entre diagnóstico e início de tratamento do câncer de colo uterino. Saúde em Debate, Rio de Janeiro, v. 42, n. 118, p. 687-701, 2018. Disponível em http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0103-11042018000300687&lng=pt&nrm=iso. Acesso em: 10/09/2019
CASTELLSAGUÉ X, MUÑOZ N. Cofactors in Human papillomavirus carcinogenesis: role of parity, oral contraceptives, and tobacco smoking. J Natl Cancer Inst Monogr. 2003; (31):20-28. Disponível em: https://doi.org/10.1093/oxfordjournals.jncimonographs.a003477. Acesso em: 20/04/2020.
CELOIN R, NASI C, COELHO D, PAZ A, LACCHINI A. Análise do rastreamento do câncer do colo do útero de um município do sul do Brasil. Revista de Pesquisa: Cuidado é Fundamental Online. 2020; 9:12 (0): 406-420. Disponível em: http://seer.unirio.br/index.php/cuidadofundamental/article/viewFile/8342/pdf_1. Acesso em: 05/05/2020.
FREDRICH EK., RENNER JDP. Alterações citopatológicas em exames de Papanicolaou na cidade de Santa Cruz do Sul, Rio Grande do Sul, Brasil. J. Bras. Patol. Med. Lab. , Rio de Janeiro, v. 55, n. 3, pág. 246-257, 2019. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1676-24442019000300246&lng=en&nrm=iso. Acesso em: 17/05/2020.
GAGE JC, KATKI HA, SCHIFFMAN M, FETTERMAN B, POITRAS NE, LOREY T, CHEUNG LC, CASTLE PE, KINNEY WK. Age-stratified 5-year risks of cervical precancer among women with enrollment and newly detected hpv infection. International Journal of Cancer, 2015; 136:1665-1667. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4314342/. Acesso em: 29/04/2020.
GOMES LCS, RODRIGUES TS, GOIANO PDOL, LOPES JSP. Conhecimento de mulheres sobre a prevenção do câncer de colo do útero: Uma revisão integrativa. Revista UNINGÁ Review. 2017; V.30, n.2, pp.44-51. Disponível em: https://www.mastereditora.com.br/periodico/20170503_211102.pdf Acesso em: 12/09/2020.
INCA. Instituto Nacional do Câncer. Brasileiras para o Rastreamento do Câncer do Colo do Útero. Rio de Janeiro, 2016. Disponível em: <https://www.inca.gov.br/sites/ufu.sti.inca.local/files//media/document//diretrizesparaorastreamentodocancerdocolodoutero_2016_corrigido.pdf>. Acesso em 30/05/2020.
INSTITUTO NACIONAL DO CÂNCER – INCA. Estimativa 2018 – Incidência de Câncer no Brasil. 2018. Disponível em: <https://www.inca.gov.br/sites/ufu.sti.inca.local/files//media/document//estimativa-incidencia-de-cancer-no-brasil-2018.pdf>. Acesso em 10/09/2019.
INSTITUTO NACIONAL DO CÂNCER – INCA. Estimativa 2020 – Incidência de Câncer no Brasil. 2020. Disponível em: <https://www.inca.gov.br/sites/ufu.sti.inca.local/files/media/document/estimativa-2020-incidencia-de-cancer-no-brasil.pdf>. Acesso em 30/05/2020.
IRION CL, BUFFON A. Avaliação da adequabilidade das amostras de exames citopatológicos realizados em um laboratório de Porto Alegre – Rio Grande do Sul no ano de 2000. RBAC. 2009; 41:217-20. Disponível em: http://www.sbac.org.br/pt/pdfs/rbac/rbac_41_03/11.pdf. Acesso em: 04/05/2020.
LIBERA LSD, ALVES GNS, SOUZA HG, CARVALHO MAS. Avaliação da Infecção pelo Papiloma Vírus Humano (HPV) em exames citopatológicos. Encaminhado Faculdade Anhanguera de Anápolis – GO. Revista Brasileiras de Análises Clínicas.2016; 2448-3877. Disponível em: http://www.rbac.org.br/artigos/avaliacao-da-infeccao-pelo-papiloma-virus-humano-hpv-em-exames-citopatologicos-48-n2/. Acesso em: 05/05/2020.
LINHARES IM, GIRALDO PC, BARACAT EC. Novos conhecimentos sobre a flora bacteriana vaginal. Rev. Assoc. Med. Bras., São Paulo, v. 56, n. 3, p. 370-374, 2010. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302010000300026&lng=en&nrm=iso. Acesso em: 15/04/2020.
MELO, SCCS, Prates L, Carvalho MDB, Marcon SS, Pelloso S. Alterações citopatológicas e fatores de risco para a ocorrência do câncer de colo uterino. Rev. Gaúcha Enferm. (Online), Porto Alegre, v.30, n.4, p.602-608, 2009. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1983-14472009000400004&lng=pt&nrm=iso. Acesso em: 13/04/2020.
MOREIRA TR, LIMA ACS, SANTOS MA, AULER ME, TURKIEWICZ M, CHAVES MAF, PLEWKA J. Perfil das mulheres usuárias do SUS com lesões intraepiteliais em um município do oeste do Paraná. Arq Ciênc Saúde UNIPAR.2017; 21(3):181-86. Disponível em: https://www.revistas.unipar.br/index.php/saude/article/view/6181/0. Acesso em: 15/04/2020.
MURTA EFC, SOUZA MAH, ADAD SJ, ARAÚJO JE. Infecção pelo Papilomavírus Humano em Adolescentes: Relação com o Método Anticoncepcional, Gravidez, Fumo e Achados Citológicos. Rev. Bras. Ginecol. Obstet. Rio de Janeiro, v. 23, n. 4, p. 217-221, 2001. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-72032001000400004&lng=en&nrm=iso. Acesso em: 12/05/2020.
OKAMOTO CT, FARIA AAB, SATER AC, DISSENHA BV, STASIEVSKI BS. Perfil do Conhecimento de Estudantes de uma Universidade Particular de Curitiba em relação ao HPV e Sua Prevenção. Rev. bras. educ. med., Rio de Janeiro, v. 40, n.4, p.611-620, 2016. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-55022016000400611&lng=en&nrm=iso. Acesso em: 07/05/2020.
PEDROSA TFM, MAGALHÃES FSD, PERES AL. Perfil das mulheres com alterações cervicais em uma cidade do nordeste brasileiro. J. Bras. Patol. Med. Lab., Rio de Janeiro, v. 55, n. 1, p. 32-43, fev. 2019. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1676-24442019000100032&lng=pt&nrm=iso. Acesso em: 15/04/2020.
RIBEIRO AA, OLIVEIRA DF, SAMPAIO MCN, CARNEIRO AS, TAVARES SBN, SOUZA NLA, FONSECHI CGA, ALCANJOR JDX, SANTOS SHR. Agentes microbiológicos em exames citopatológicos: estudo de prevalência. Revista Brasileira de Análises Clínicas. 2007; 39:179-181. Disponível em: http://www.sbac.org.br/pt/pdfs/rbac/rbac_39_03/rbac_39_3_05.pdf. Acesso em: 10/05/2020.
RIBEIRO, A., FURTADO, L., ARANTES, N. Associação dos Agentes Microbiológicos Patogênicos e Anormalidades Citológicas nos Exames Citopatológicos Encaminhados a um Laboratório Escola de Goiânia – Goiás. Revista EVS – Revista de Ciências Ambientais e Saúde. 2018; 45(1), 115-122.
SARIAN LO, DERCHAIN SFM, BASTOS JFB. Métodos diagnósticos para o rastreamento do câncer de colo. Rev. Bras. Ginecol. Obstet., Rio de Janeiro, v. 32, n.8, p.363-367, 2010. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-72032010000800001&lng=en&nrm=iso. Acesso em: 08/05/2020.
SHIELDS TS, BRINTON LA, BURK RD, WANG SS, WEINSTEIN SJ, REGINA G, et al. A case-control study of risk factors for invasive cervical cancer among U.S. women exposed to oncogenic types of human papillomavirus. Cancer Epidemiol Biomarkers Prev. 2004; 13(10):1574-1582. Disponível em: https://cebp.aacrjournals.org/content/13/10/1574.long. Acesso em: 20/04/2020.
SILVA DSM, SILVA AMN, BRITO LMO, GOMES SRL, NASCIMENTO MDSB, CHEIN MBC. Rastreamento do câncer do colo do útero no Estado do Maranhão, Brasil. Ciênc. Saúde Coletiva. Rio de Janeiro, v. 19, n. 4, p. 1163-1170, 2014. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1413-81232014000401163&lng=en&nrm=iso. Acesso em: 10/09/2019.
SOUZA LG, VIANNA ACC. Análise dos exames colpocitopatológicos de clientes atendidas pelo ambulatório de ginecologia preventiva do Hospital Geral de Bonsucesso, RJ, no período entre maio/2004 e abril/2005. Rev Eletr Novo Enfoque [periódico na Internet]. 2010; 5:1- 16. Disponível em: http://www.castelobranco.br/sistema/ novoenfoque/ files/05/03.pdf. Acesso em: 16/04/2020.
WORLD HEALTH ORGANIZATION – WHO. International Agency for Research on Cancer. World Cancer Report 2008b. Lyon, 2008. Disponível em: <https://publications.iarc.fr/Non-Series-Publications/World-Cancer-Reports/World-Cancer-Report-2008>. Acesso em 10/09/2019.
[1] Farmacêutico graduado no Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil; Graduado em administração na Universidade Católica de Pernambuco, Recife, Pernambuco, Brasil; Graduado em jornalismo do Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil; Pós graduando em Farmácia Clínica e Hospitalar pela FAVENI; Discente de MBA em Gestão de Drogaria e Farmácia pela FAVENI.
[2] Farmacêutica graduada no Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil.
[3] Farmacêutico graduado no Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil.
[4] Farmacêutico graduado no Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil.
[5] Discente do curso de graduação em farmácia do Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil.
[6] Discente do curso de graduação em farmácia do Centro Universitário Maurício de Nassau, Recife, Pernambuco, Brasil.
[7] Especialização em Citologia Clínica. Graduação em Farmácia.
Enviado: Agosto, 2020.
Aprovado: Setembro, 2020.

