LUCAS NETO, João [2], SOARES, Keidy da Silva [3]
LUCAS NETO, João; SOARES, Keidy da Silva. O Papel do Farmacêutico no Controle Racional de Mediamentos: Pacientes em Tratamento de Diabetes Mellitus Tipo 2 na Casa de Repouso da Sociedade São Vicente de Paulo de Coromandel. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 03, Ed. 01, Vol. 03, pp. 68-85, Janeiro de 2018. ISSN: 2448-0959
RESUMO
A Diabetes Mellitus se caracteriza por um distúrbio metabólico que eleva o nível de glicose no sangue no âmbito da resistência à insulina e pela insuficiência parcial ou total de insulina. Os sintomas clássicos são a sede excessiva, a micção frequente e a fome constante. Distingue-se em três grupos a Diabetes Mellitus, sendo Tipo 1, Tipo 2 e Diabetes gestacional. Por se tratar de uma patologia que atinge grande parte da população, e também uma doença de saúde pública sendo acompanhada pelos programas do governo federal. O PSF – Programa Saúde da Família realiza o acompanhamento dos pacientes e famílias dos portadores de diabetes, atuando de forma preventiva, orientando e realizando exames de rotina, mas também atua no tratamento da diabetes fornecendo acompanhamento clínico, medicação e o teste rápido de verificação de glicemia capilar. Acredita-se que o não controle da diabetes está relacionado à dificuldade de realizar uma mudança do estilo de vida e da não administração correta dos medicamentos e ainda pelo não acompanhamento clínico e realização de exames periódicos. Neste trabalho iremos discorrer sobre o papel do farmacêutico no controle racional de medicamentos à paciente em tratamento de Diabetes Mellitus tipo 2 inseridos na Casa de Repouso da Sociedade São Vicente de Paulo de Coromandel.
Palavras-chave: Diabetes Mellitus, Exames de Rotina, Tratamento Medicamentoso.
1. Introdução
A Diabetes Mellitus se caracteriza por um distúrbio metabólico que eleva o nível de glicose no sangue no âmbito da resistência à insulina e pela insuficiência parcial ou total de insulina. Os sintomas clássicos são a sede excessiva, a micção frequente e a fome constante. Distingue-se em três grupos a Diabetes Mellitus, sendo Tipo 1, Tipo 2 e Diabetes gestacional. A Sociedade Brasileira de Endocrinologia e Metabolismo define a Diabetes como:
Diabetes Mellitus é uma doença caracterizada pela elevação da glicose no sangue (hiperglicemia). Pode ocorrer devido a defeitos na secreção ou na ação do hormônio insulina, que é produzido no pâncreas, pelas chamadas células beta. A função principal da insulina é promover a entrada de glicose para as células do organismo de forma que ela possa ser aproveitada para as diversas atividades celulares. A falta da insulina ou um defeito na sua ação resulta, portanto em acúmulo de glicose no sangue, o que chamamos de hiperglicemia (…)
Na diabetes tipo 1 o pâncreas do paciente deixa de produzir esse hormônio, aumentando os níveis de açúcar no sangue. Por se tratar de uma doença que tem relação genética (autoimune), geralmente é diagnosticada na infância. Porém não são somente os fatores genéticos que determinam se um indivíduo terá ou não a doença. Fatores ambientais tem relação na formação da doença, como fatores alimentares, tóxicos, entre outros.
A Sociedade Brasileira de Diabetes publicou as Diretrizes de 2015 – 2016 que conceitua Diabetes Mellitus tipo 1 sendo, “O Diabetes Mellitus tipo 1 é caracterizado pela destruição das células beta que levam a uma deficiência de insulina, sendo subdivido em tipos 1A (autoimune) e 1B (idiopático[4]).”
Diabetes Mellitus tipo 1 autoimune é encontrada de 5 a 10% dos casos de DM registrados atualmente, sendo acometida pela destruição imunomediada de células betapancreáticas com consequente deficiência de insulina. Neste caso os anticorpos podem ser verificados antes do diagnóstico clínico, ou seja, na fase de prevenção e investigação da doença, e em até 90% dos indivíduos quando se inicia o processo de verificação dos níveis de glicemia do sangue (hiperglicemia).
Pela Diretriz 2015-2016 da SBD a DM1 define-se como:
Na Diabetes Mellitus tipo 1 idiopática como o próprio nome indica, não há uma etiologia conhecida para essa forma de DM. Ela corresponde à minoria dos casos de DM1 e é caracterizada pela ausência de marcadores de autoimunidade contra as células beta e não associação a haplótipos do sistema HLA. Os indivíduos com esse tipo de DM podem desenvolver cetoacidose e apresentam graus variáveis de deficiência de insulina.
Já na diabetes tipo 2, que é o tipo mais comum representando 90% dos casos, geralmente acomete adulto acima dos 40 anos e obesos. Nesse tipo de diabetes há união de dois fatores para que ela ocorra: resistência à insulina mais a diminuição da produção de insulina. Nesse caso também há uma predisposição genética que juntamente com os fatores ambientais culminam para o aparecimento da doença, como a obesidade, sedentarismo.
Para a Sociedade Brasileira de Diabetes – SBD a Diabetes Mellitus tipo 2 define-se pela:
O DM2 é a forma verificada em 90 a 95% dos casos e caracteriza-se por defeitos na ação e secreção da insulina e na regulação da produção hepática de glicose. A resistência à insulina e o defeito na função das células beta estão presentes precocemente na fase pré-clínica da doença. É causada por uma interação de fatores genéticos e ambientais.
Ainda existem outros tipos de diabetes, porém menos evidentes na população que apresenta a doença. Dos outros tipos conhecidos o de maior incidência é a Diabetes Mellitus gestacional que é uma condição caracterizada por hiperglicemia (aumento dos níveis de glicose no sangue) que é reconhecida pela primeira vez durante a gravidez.
A condição ocorre em aproximadamente 4% de todas as gestações. Geralmente, o diabetes gestacional se cura logo após o parto, porém se faz necessário o acompanhamento dos níveis de glicose no sangue após o parto, durante os primeiros meses do bebê onde a gestante poderá vir a desenvolver a diabetes tipo 2. Nas diretrizes da SBD a Diabetes gestacional é definhada como:
Trata-se de qualquer intolerância à glicose, de magnitude variável, com início ou diagnóstico durante a gestação. Entretanto, aquelas pacientes de alto risco e que na consulta inicial de pré-natal, no primeiro trimestre de gestação, já preenchem os critérios para diabetes fora da gestação, serão classificadas não como diabetes gestacional, mas como diabetes mellitus tipo 2. Similar ao DM2, o DM gestacional associa-se tanto à resistência à insulina quanto à diminuição da função das células beta.
A incidência da diabetes tem aumentado de forma significativa nos últimos 50 (cinquenta) anos, em paralelo com a obesidade. No ano de 2010 (dois mil e dez) existiam cerca de 285 milhões de pessoas afetadas pela doença, muito mais do que os 30 (trinta) milhões de casos registados em 1985 (mil novecentos e oitenta e cinco).
Entre as possíveis complicações de níveis elevados de glicose no sangue a longo prazo estão: as doenças cardiovasculares, os acidentes vasculares cerebrais, a lesão da retina provocada pela retinopatia diabética, a insuficiência renal, a necessidade de diálise e a má circulação sanguínea nos membros, o que pode levar à sua amputação.
Por se tratar de uma patologia que atinge grande parte da população, e também uma doença de saúde pública sendo acompanhada pelos programas do governo federal. O PSF – Programa Saúde da Família realiza o acompanhamento dos pacientes e famílias dos portadores de diabetes, atuando de forma preventiva, orientando e realizando exames de rotina, mas também atua no tratamento da diabetes fornecendo acompanhamento clínico, medicação e o teste rápido de verificação de glicemia capilar (DEXTRO [5]).
É extremamente importante a educação do paciente, o acompanhamento de sua dieta, exercícios físicos, monitoração própria de seus níveis de glicose, com o objetivo de manter os níveis de glicose a longo e curto prazo adequados. Um controle cuidadoso é necessário para reduzir os riscos das complicações a longo prazo. É fato também que o tratamento da diabetes é rigoroso e de difícil aceitação, pois constitui em:
- Conscientização e educação do paciente, sem a qual não existe aderência;
- Alimentação e dieta adequada para cada tipo de diabetes e para o perfil do paciente;
- Vida ativa, mais do que simplesmente exercícios;
- Medicamentos: Hipoglicemiantes orais, Insulina;
- Monitoração dos níveis de glicose e hemoglobina glicada.
(Diretrizes SBD 2015-2016)
2. Medicamentos Utilizados Para O Controle Da Diabetes Mellitus Tipo 2
2.1 Apresentação
Neste trabalho iremos discorrer sobre o papel do farmacêutico no controle racional de medicamentos à paciente em tratamento de Diabetes Mellitus tipo 2 inseridos na Casa de Repouso da Sociedade São Vicente de Paulo de Coromandel.
A instituição que forneceu dados para a revisão bibliográfica deste trabalho é uma ILPI – Instituição de Longa Permanência para Idosos tem por missão acolher pessoas em vulnerabilidade social com idade igual ou superior a 60 anos conforme determina o Estatuto do Idoso, que vivem em situação de risco social e aqueles cujas famílias não têm condições de cuidar. A Casa de Repouso oferece ações, atividades e projetos no sentido de promover, proteger, prevenir, e recuperar a qualidade de vida vendo o indivíduo como um todo, um ser biopsicossocial, reconhecendo e valorizando a individualidade de cada um, numa atitude humanizada e gerontológica.
Atualmente são residentes da Casa de Repouso 68 (sessenta e oito) moradores sendo, 37 (trinta e sete) homens e 31 (trinta e uma) mulheres. Os moradores residentes na Casa de Repouso contam com uma assistência em saúde ampla e são atendidos por uma equipe multiprofissional, tendo atendimento médico, fisioterápico, nutricional, enfermeiros e cuidadores de idosos.
A instituição conta com uma enfermeira responsável técnica que organiza a assistência multiprofissional, orientando tanto os moradores quanto os profissionais sobre as necessidades e tratamentos individuais. O profissional médico acompanha os moradores em suas patologias de base e as complicações de cada caso devido ao processo natural do envelhecimento, realizando um tratamento paliativo.
2.2 Tratamento medicamentoso
A Casa de Repouso atualmente acompanha 19 (dezenove) portadores de Diabetes Mellitus tipo 2, que representam 28% dos residentes. O médico da instituição acompanha estes moradores com exames laboratoriais periódicos, com a frequência trimestral (de 3/3 meses) os seguintes exames:
- Hemograma com plaquetas;
- Hemoglobina Glicada;
- Glicemia de jejum;
- Urina rotina.
Estes exames acima citados têm por objetivo acompanhar possíveis alterações no controle dos níveis de glicose na correte sanguínea e se está havendo perda de glicose na diurese [6]. Além dos exames laboratoriais também é realizado semanalmente o exame DEXTRO e seus valores anotados no prontuário medico individual.
Através da realização destes exames o médico monitora, avalia e prescreve os medicamentos conforme necessidade individual de cada morador para que os níveis de glicose se mantenham nos parâmetros de normalidade, que de acordo com a SBD é a baixo de 126 mg/dl, conforme descrito no Quadro 1.

O médico preferencialmente opta por prescrever medicamentos que sejam fornecidos pelo Sistema Único de Saúde – SUS através da Farmácia Municipal da Secretaria Municipal de Saúde ou através das farmácias particulares inscritas no programa do governo Farmácia Popular. Caso os medicamentos não estejam sendo suficientes para o tratamento no controle dos níveis de glicose, o médico opta por outros medicamentos independente da forma que a instituição irá adquirir.
Os medicamentos que o profissional médico tem o hábito de prescrever para os moradores da Casa de Repouso para o controle dos níveis da glicemia na correte sanguínea, são os seguintes:
- GLIBENCLAMIDA 5mg
- METFOMINA 850mg
- GLIFAGE XR – metfomina 500mg (as letras XR após o nome comercial da medicação informa que o medicamento é de liberação lenta).
- INSULINA NPH 100mg/ml
- DIAMICRON MR 30mg
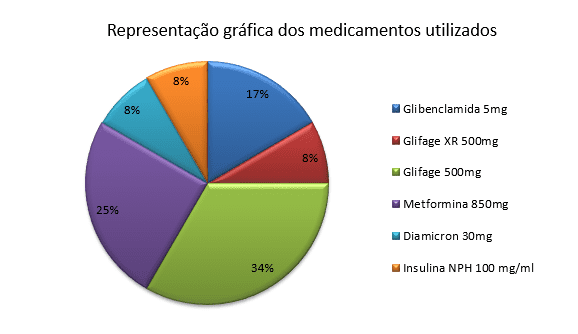
Na representação gráfica a acima (gráfico 1) demonstra de forma visual a porcentagem dos moradores diabéticos em relação dos medicamentos utilizados prescritos pelo médico responsável da instituição alvo deste estudo.
A enfermeira responsável técnica informou que os medicamentos são adquiridos mensalmente, tantos os medicamentos adquiridos gratuitamente quanto os que são comprados nas farmácias particulares. Após a aquisição os medicamentos são distribuídos nos postos de enfermagem da instituição e ficam sob a guarda e responsabilidade da equipe de enfermagem sua administração e vias adequadas conforme prescrição médica.
Segue abaixo quadro 2 com a descrição e quantidades de medicamentos adquiridos mensalmente e anualmente pela instituição:
Quadro 2
| FORMA DE AQUISIÇÃO DE MEDICAMENTOS | |||
| Descrição | Forma de Aquisição | Quantidade Mensal | Quantidade Anual |
| Glibenclamida 5mg | FP | 3 caixas | 36 caixas |
| Glifage XR 500mg | $ | 4 caixas | 48 caixas |
| Glifage 500mg | FP | 6 caixas | 72 caixas |
| Metformina 850mg | FP | 8 caixas | 96 caixas |
| Insulina NPH 100mg/ml | FP | 3 frascos | 36 frascos |
| Diamicron 30mg | $ | 3 caixas | 36 caixas |
| Legenda: | FP – Farmácia Popular | $ – Particular |
O quadro acima exemplifica a forma de aquisição dos medicamentos que demonstra que o médico da instituição preferencialmente opta por medicamentos que sejam dispensados de forma gratuita, porém se não há o controle ideal e adequado dos níveis de glicemia o tratamento medicamentoso é alterado conforme o necessário avaliando cada caso individualmente.
2. Resultados E Discussão
Com base nas informações recebidas foi feito uma análise dos medicamentos de maior incidência nas prescrições feitas pelo médico responsável pela instituição, com o estudo da sua farmacologia visando verificar os efeitos colaterais e informações importantes quanto à dosagem e posologia dos fármacos utilizados para controle dos níveis de glicemia.
2.1 Glibenclamida
Descrição: Glibenclamida é uma sulfonilureia de segunda geração usada no tratamento do diabetes mellitus tipo 2, severa, estável e que não pode ser controlada através de dieta, exercícios e perda de peso. Usada como coadjuvante da insulina quando a metformina não é indicada.
Nomes comerciais: Diabeta, Glynase, Micronase, Daonil, Glucolon, Semi-Daonil, Euglucon
Doses: É vendido em doses de 2,5 e 5 mg. Pode ser tomado uma vez ao dia, antes do café da manhã, ou duas vezes por dia, antes do almoço e jantar. A dose máxima é 15mg por dia.
Associação: Também é usada associada com metformina, mas existem riscos maiores com essa combinação.
Efeitos colaterais: É uma das principais causas de hipoglicemia medicamentosa e colestase, que pode causar icterícia. O risco de hipoglicemia é maior em pacientes com dificuldade de controle glicêmico, como idosos, alcoolistas, pacientes com problemas de tireoide, renais ou hepáticos. Aumenta o risco de mortalidade cardiovascular, especialmente em pacientes com doença coronária diagnosticada. Recém-nascidos de gestantes que tiveram diabetes mellitus gestacional são, em geral, macrossômicos, isto é, têm peso acima da média (maior que 3kg).
2.2 Metformina
Descrição: A metformina (DCI; comercializada como Glifage, Dimefor, Glucoformin, Glucophage, entre outras marcas, e como medicamento genérico) é um antidiabético oral da classe das biguanidas. É um dos medicamentos de escolha no tratamento do diabetes mellitus tipo 2 especialmente em pessoas obesas ou com sobrepeso. É o antidiabético mais usado no Brasil e nos Estados Unidos (onde foi prescrita quase 35 milhões de vezes em 2006 como genérico). A metformina e a glibenclamida (uma sulfoniluréia) são os únicos antidiabéticos orais constantes da Lista Modelo de Medicamentos Essenciais da Organização Mundial de Saúde. No Brasil, faz parte do programa Farmácia Popular do Ministério da Saúde.
Indicações: A principal indicação para a metformina é o diabetes mellitus tipo 2, principalmente em pessoas obesas e quando acompanhado de resistência à insulina. A metformina reduz a ocorrência de todas as complicações do diabetes, inclusive as complicações cardiovasculares, e parece ter a melhor relação risco-benefício dentre todos os antidiabéticos, mesmo os de desenvolvimento mais recente (carece de referência). Ao contrário das sulfoniluréias, a outra classe de medicamentos mais utilizada contra o diabetes, a metformina por si só é incapaz de provocar hipoglicemia, pois não aumenta e não estimula a secreção de insulina (embora raríssimos casos de hipoglicemia após exercício físico intenso tenham sido relatados); portanto, é às vezes considerada um “normoglicemiante”. A metformina não causa aumento de peso, e pode mesmo provocar discreto emagrecimento. Também reduz os níveis de ácidos graxos livres, e pode reduzir discretamente os níveis de LDL e triglicérides.
Efeitos adversos: Os efeitos adversos mais comuns da metformina são de natureza gastrointestinal – náuseas, vômitos, diarreia, gases, cólicas, e falta de apetite – e são mais frequentes no início do tratamento ou após um aumento na dose. A metformina parece provocar desconforto gastrointestinal mais frequentemente que a maior parte dos outros antidiabéticos. Em um estudo clínico norte-americano de 286 pacientes, mais da metade dos que receberam metformina relataram diarreia, contra pouco mais de 11% dos que receberam placebo, e um quarto dos pacientes relatou náuseas ou vômitos, contra pouco mais de 8% dos que tomaram o placebo. Um relato de caso norte-americano envolvendo quatro pessoas com disfunção da tireoide sugere que a metformina pode suprimir os níveis de hormônio tireoestimulante (TSH), sem sintomas de hipertireoidismo ou aumento apreciável nos níveis de tiroxina. O mecanismo pelo qual o efeito é produzido, bem como sua importância clínica, ainda é desconhecido.
Contraindicações: O uso de metformina está contra-indicado em pessoas com qualquer doença que possa aumentar o risco de acidose láctica, como diminuição da função renal (níveis de creatinina no sangue acima de 1,4 a 1,5 mg/dl, embora tais limites sejam arbitrários), doenças do fígado, e estados associados à hipóxia (doenças pulmonares, sepse, infarto do miocárdio). Há muito tempo a insuficiência cardíaca tem sido considerada uma contraindicação à metformina, mas uma revisão sistemática publicada em 2007 demonstrou que a metformina é o único antidiabético oral não prejudicial a pessoas com insuficiência cardíaca. Recomenda-se a suspensão temporária do uso da metformina antes de qualquer exame radiológico (como tomografia ou angiografia) no qual se utilize contraste iodado, pois o meio de contraste pode provocar um comprometimento temporário da função renal, causando um acúmulo de metformina no organismo e indiretamente levando à acidose láctica. No Brasil, recomenda-se que a metformina seja interrompida dois dias antes do exame, embora isso nem sempre seja possível (por exemplo, quando o exame precisa ser realizado em caráter emergencial). Também se recomenda que o uso de metformina seja retomado após não menos de 48 horas, e contanto que a função dos rins esteja normal.
Apresentações/Dosagem: A metformina é administrada por via oral, na forma de comprimidos. Existem formas de liberação imediata (mais comuns) e prolongada, nas dosagens de 500, 850 e 1000 miligramas. A dose máxima recomendada é de 2550 mg. As formas de liberação prolongada (por exemplo, Glifage XR da Merck) têm o intuito de reduzir os efeitos adversos e tornar o tratamento mais fácil. Em termos de eficácia, não há diferença entre a metformina de liberação imediata e a de liberação prolongada. No Brasil, tanto a metformina normal como suas formas de liberação prolongada fazem parte do programa Farmácia Popular do Ministério da Saúde.
2.3 Diamicron
Descrição: Gliclazida, vendido sob o nome da marca Diamicron entre outros, é uma medicação antidiabética usada para tratar diabetes mellitus tipo 2. É usado quando mudanças na dieta, exercício e perda de peso não são suficientes. É tomado por via oral. O efeito colateral pode incluir baixos níveis de açúcar no sangue, vômitos, dor abdominal , erupção cutânea e problemas no fígado . O uso por pessoas com problemas renais significativos, problemas no fígado ou quem está grávida não é recomendado. A gliclazida está na família de medicamentos de sulfonilureia. Funciona principalmente através do aumento da liberação de insulina.
Indicação: A gliclazida é utilizada para controlar a hiperglicemia em diabetes mellitus responsivo a gliclazida de diabetes tipo 2 estável, leve e não cetose . É usado quando o diabetes não pode ser controlado por um manejo e exercício físico adequado ou quando a terapia com insulina não é apropriada.
Contraindicações: Diabetes tipo 1, Hipersensibilidade às sulfonilureias, Insuficiência renal ou hepática grave, Gravidez e aleitamento.
Efeitos adversos: Hipoglicemia – enquanto mostrou ter a mesma eficácia que a glimepirida, uma das sulfonilureias mais recentes, o estudo GUIDE europeu mostrou que tem aproximadamente 50% menos episódios confirmados de hipoglicemia em comparação com a glimepirida. Perturbação gastrointestinal (relatada); Reações cutâneas (raras); Distúrbios hematológicos (raros); Aumenta a enzima hepática (excepcional).
2.4 Insulina
Descrição: Insulina é um hormônio responsável pela redução da glicemia (taxa de glicose no sangue), ao promover a entrada de glicose nas células. Esta é também essencial no metabolismo de sacarideos (hidrato de carbono), na síntese de proteínas e no armazenamento de lípidos (gorduras). É produzida nas células beta das ilhotas de Langerhans, do pâncreas endócrino. Atua numa grande parte das células do organismo, como nas células presentes no fígado, em músculos e no tecido adiposo, contudo não atua em células específicas cujos transportadores membranares não são sensíveis à insulina, como é o caso das células nervosas. Quando a produção de insulina é deficiente, a glicose acumula-se no sangue e na urina, destruindo as células por falta de abastecimento: diabetes mellitus. Para doentes nessa condição, a insulina é providenciada através de injeções, ou bombas de insulina. Recentemente foi aprovado o uso de insulina inalada. Porém, ainda existem controvérsias acerca do uso do produto comercializado pela Pfizer. A agência de saúde britânica não recomenda o uso. A insulina é um polipéptido de estrutura química plenamente conhecida, e pode ser sintetizada a partir de diversos animais. Mais recentemente, surgiram os medicamentos análogos de insulina, que constituem moléculas que, não sendo insulina, possuem as mesmas características químicas e portanto reactivas, são moléculas “de insulina” modificadas em laboratório. O controlo da produção de insulina pelo corpo é um sistema muito complexo.
Estrutura e produção: A insulina é sintetizada nos humanos e em outros mamíferos dentro das células-beta das ilhotas de Langerhans, no pâncreas. Um a três milhões de ilhotas de Langerhans formam a parte endócrina do pâncreas, que é principalmente uma glândula exócrina. A parte endócrina totaliza apenas 2% da massa total do órgão. Dentro das ilhotas de Langerhans, as células-beta constituem 60-80% do todo.
A insulina é sintetizada a partir da molécula precursora proinsulina pela ação de enzimas proteolíticas conhecidas como prohormônio convertases (PC1 e PC2). A insulina ativa tem 51 aminoácidos e é um polipeptídeo. A insulina bovina difere da humana em três resíduos de aminoácidos enquanto que a suína, em um resíduo. A insulina de peixes também é muito próxima à humana. Em humanos, a insulina tem um peso molecular de 5808. Ela é formada por duas cadeias de polipeptídeos ligadas por duas pontes dissulfídicas (veja a figura), com uma ligação dissulfídica adicional na cadeia A (não mostrada). A cadeia A consiste de 21, e a cadeia B, de 30 aminoácidos. A insulina é produzida como uma molécula de prohormônio – proinsulina – que é mais tarde transformada, por ação proteolítica, em hormônio ativo.
A parte restante da molécula de proinsulina é chamada de peptídeo C. Este polipeptídeo é liberado no sangue em quantidades iguais à da insulina. Como insulinas exógenas não contêm peptídeo C, o nível em plasma desse peptídeo é um bom indicador de produção endógena de insulina. Recentemente, descobriu-se que esse peptídeo C também possui atividade biológica, que está aparentemente restrita a um efeito na camada muscular das artérias.
Indicações: Controle da quantidade de certas substâncias que entram nas células, principalmente glicose nos tecidos muscular e adiposo (que são aproximadamente 2/3 das células do organismo); A insulina, mais precisamente; Aumento da replicação de DNA e de síntese de proteínas via o controle de fornecimento de aminoácidos; Modificação da atividade de inúmeras enzimas (controle alostérico); As ações nas células incluem: Aumento da síntese de ácidos graxos: a insulina induz à transformação de glicose em triglicerídeos pela células adiposas; a falta de insulina reverte o processo. Aumento da esterificação de ácidos graxos: estimula o tecido adiposo a compor triglicerídeos a partir de ésteres de ácidos graxos; a falta de insulina reverte o processo. Redução da proteólise: estimula a diminuição da degradação proteica; a falta de insulina aumenta a proteinólise. Redução da lipólise: estimula a diminuição da conversão de suprimento de lipídeos contido nas células adiposas em ácidos graxos sanguíneos; a falta de insulina reverte o processo. Aumento do consumo de aminoácidos: induz células a absorver aminoácidos circulantes; a falta de insulina inibe a absorção; Aumento do consumo de potássio: induz células a absorver potássio plasmático; a falta de insulina inibe a absorção; Tônus dos músculos arteriais: induz a musculatura das paredes arteriais ao relaxamento, o que aumenta o fluxo sanguíneo especialmente em microartérias; a falta de insulina reduz o fluxo por permitir a contração desses músculos. Existem dois tipos de liberação a liberação aguda e a liberação sob secreção.
Apresentação: Suspensão injetável 100 UI/mL (NPH). Solução injetável 100 UI/ mL (Regular).
Contraindicações: Hipersensibilidade a algum componente da formulação; Hipoglicemia;
Precauções: Redução da dose em insuficiência renal e hepática. Condições que reduzem a necessidade de insulina: diarreia, vômitos, hipotiroidismo, insuficiência renal e hepática. Condições que aumentam a necessidade de insulina: febre, hipertireoidismo, traumas, infecções, cirurgias. Monitorização de episódios de hipoglicemia durante exercício físico e longos períodos em jejum. Monitorização diária de glicemia. Monitorização do potássio sérico. Acompanhar o tratamento com dieta adequada.
Esquema de Administração (adultos e crianças)
Insulina NPH (tratamento de manutenção): 0,3 a 1,5 U/kg/dia, por via subcutânea, 1 a 2 vezes ao dia, pela manhã e à noite. Ajustes de 2 a 4 U por dia podem ser feitos, após 2 a 3 dias de observação. Ao alcançar dose de 40 U/dia, é prudente dividi-la em duas.
Precauções: Insulina subcutânea no abdome é absorvida mais rapidamente do que nas coxas; coxas e braços em movimento absorvem insulina mais rapidamente que o abdome; As seringas e as agulhas descartáveis podem ser reutilizadas, desde que a agulha e a capa protetora não tenham sido contaminadas. Devem ser mantidas em geladeira e o número de reutilizações, em geral de 7 a 8, depende de a ponta da agulha não se tornar romba, para não aumentar a dor da injeção; Antes de iniciar a preparação da injeção, lava-se bem as mãos. O frasco de insulina deve ser retirado previamente da geladeira para evitar injeção fria. O frasco deve ser rolado gentilmente entre as mãos para misturar a suspensão, antes de aspirar o conteúdo; Em caso de combinação de dois tipos de insulina, aspirar antes a insulina de ação curta para que o frasco não se contamine com a insulina de ação intermediária (o aspecto da insulina simples deve ser sempre cristalino); Antes de iniciar a aplicação da insulina, limpar a pele com algodão embebido em álcool. Introduzir a agulha de injeção subcutânea por completo, em ângulo de 90 graus; Antes de injetar, puxar o êmbolo para verificar a presença de sangue (se houver, reiniciar a aplicação em outro local); Mudar o local de aplicação de insulina de modo a manter uma distância mínima de 1,5 cm a cada injeção.
Aspectos farmacocinéticos clinicamente relevantes
Insulina Regular: Início de ação: 30 a 60 minutos (via subcutânea); imediato (via intravenosa); Pico de ação: 2 a 3 horas; Duração de ação: 5 a 8 horas.
Insulina NPH: Início de ação: 2 a 4 horas; Pico de ação: 4 a 12 horas; Duração da ação: 18 a 24 horas.
Efeitos adversos: Mais frequentes: hipoglicemia, hipoglicemia grave, hipoglicemia noturna, aumento de peso. Menos frequentes: edema, hipersensibilidade cutânea, reação no local da aplicação.
Orientações aos pacientes:
Educar para reconhecer sintomas de hipoglicemia, como visão borrada, confusão, frio, fome excessiva, cefaléia, náuseas, entre outros, e a conhecer hábitos que podem resultar em hipoglicemia, como atraso ou esquecimento de uma refeição, exercícios intensos e álcool. Caso ocorram esses sintomas, colocar açúcar entre a gengiva e a bochecha.
Educar para reconhecer sintomas de hiperglicemia e cetoacidose, como visão borrada, boca e pele secas, náuseas, vômitos, aumento da frequência e do volume de urina, perda de apetite, entre outros, e a conhecer hábitos e/ou situações que podem resultar em hiperglicemia, como diarreia, febre, infecções e dieta inadequada.
Orientar quanto à importância da adesão aos esquemas de dieta, exercícios e monitoramento de glicemia e da organização de um esquema de administração que previna reaplicação no mesmo local em menos de 15 a 20 dias.
Atualmente a Casa de Repouso não dispõe em seu quadro de funcionários o profissional farmacêutico, devido à instituição ser um órgão filantrópico e sem fins lucrativos e casa não dispõe de recursos necessários para a contratação de tão profissional. Devido este fator é realizado pela Enfermeira RT o controle dos medicamentos da instituição. O processo compreende várias ações voltadas a prestar a melhor assistência farmacológica aos moradores residente da Casa de Repouso SSVP.
A assistência farmacológica inicia-se com a prescrição médica que é acompanhada pela enfermeira para que seja providenciada a aquisição dos medicamentos conforme exposto anteriormente. Em seguida é transcrita para o registro de prescrições mensais e colocada nos postos de enfermagem para administração da medicação.
O acompanhamento dos efeitos desejados e indesejados pelos fármacos é realizado pela equipe de enfermagem, inclusive através da realização de exames diários e laboratoriais e posteriormente encaminhados para analise do médico da instituição.
Conclui-se que o processo acima exemplificado poderia ser realizado por um farmacêutico tendo em vista que este profissional contem conhecimentos mais amplos sobre os medicamentos, dispensação e administração e efeitos adversos dos mesmos. Acredita-se que a assistência pelo farmacêutico poderia otimizar os resultados positivos e minimizar resultados negativos, tanto quanto os benéficos ao tratamento dos moradores, quanto as despesas a cerca de todo o processo.
3. Metodologia
O trabalho desenvolvido é um estudo exploratório, por meio de pesquisa bibliográfica em livros, artigos científicos, teses, monografias, revistas, sites e bancos de dados como Scielo, Pubmed e Bireme. Foram utilizados documentos que abordavam a temática na língua portuguesa e inglesa, dos anos de 2002 a 2016.
Conclusão
O estudo acima demonstrou de forma sucinta a Diabetes mellitus tipo 2 – DM2 está patologia de alta incidência nos dias atuais, sendo uma das doenças atendidas pelos órgãos do governo como uma patologia de saúde pública. Sempre estudada para aliviar os sintomas, diminuir suas complicações e melhorar a qualidade de vida dos portadores da mesma.
O campo de estudo deste trabalho vislumbrou como são atendidos os moradores da ILPI da cidade de Coromandel, a Casa de Repouso da Sociedade São Vicente de Paulo. Nele verificaram-se os medicamentos mais incidentes nas prescrições pelo médico da instituição, assim como a forma de aquisição dos mesmos.
Brevemente exemplificou-se a ficha técnica dos fármacos utilizados levantando suas descrições, indicações, nomes comerciais, efeitos desejados e colaterais, entre outras informações importantes aos usuários.
Com base no estudo apresentado conclui-se que a assistência farmacêutica se faz necessária em vista dos benefícios agregados ao bom andamento do tratamento medicamentoso aos pacientes em tratamento da Diabetes Mellitus tipo 2, sendo de fundamental importância o papel do farmacêutico no controle racional dos medicamentos.
REFERÊNCIAS
1-Sociedade Brasileira de Diabetes – Diretrizes 2015-2016. Disponível no endereço: diabetes.org.br/sbdonline/images/docs/DIRETRIZES-SBD-2015-2016.pdf
2-Associação Nacional de Atenção ao Diabetes. Disponível no endereço: anad.org.br
3-Ministério da Saúde – Portal da Saúde. Disponível no endereço: saude.gov.br/bvs/publicacoes/diabetes_mellitus.PDF
4-American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2015; 38(Suppl): S8-S1
5-American Diabetes Association. Guide to diagnosis and classification of diabetes mellitus and ofter categories of glucose intolerance. Diabetes Care. 1997; 20(Suppl):215-25.
6-Bennet PH. Definition, diagnosis and classification of diabetes mellitus and impaired glucose tolerance. In: Kahn CR, Weir GC, editors. Joslin’s Diabetes Mellitus. 13th ed. Philadelphia: Lea & Febiger; 1994; p. 193-15.
7-Charles MA, Shipley MJ, Rose G et al. Risk factors for NIDDM in white population. Paris Prospective Study. Diabetes. 1991; 40:796-9.
8-Decode Study Group. Glucose tolerance and mortality: Comparison of WHO and American Diabetes Association diagnostic criteria. Lancet. 1999;354:617-21.
9-Fuller JM, Shipley MJ, Rose G et al. Coronary heart diseaserisk and impaired glucose: the Whitehall study. Lancet. 1980; 1:1373-6.
10-Engelgau MM Thompson TJ, Herman WH et al. Comparisonof fasting and 2 hours glucose and HbA1c levels for diagnosingdiabetes. Diagnostic criteria and performance revisited. Diabetes Care. 1997;20:785-91.
11-Report of Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care. 1997; 20:1183-97.
12-The Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Follow-up report on the diagnosis of diabetesmellitus. Diabetes Care. 2003; 26:3160-7.
13-The International Expert Committee. International expert committee report on the role of the A1c assay in the diagnosis of diabetes. Diabetes Care. 2009; 32(7):1327-34.
14-Ziemer DC, Kolm P, Weintraub WS et al. Glucose-Independent, BlackWhite differences in hemoglobin A1c levels. Ann Intern Med. 2010; 152:770-7.
15-John WG; UK Department of Health Advisory Committee on Diabetes. Use of HbA1c in the diagnosis of diabetes mellitus in the UK. The implementation of World Health Organization guidance 2011. Diabet Med. 2012;29(11):1350-7.
16-World Health Organization (WHO). Use of glycated haemoglobin (HbA1c) in the diagnosis of diabetes mellitus. Disponível em: http://www.who.int/diabetes/publications/report-hba1c_2011.pdf. Acesso em: 21 mai. 2013.
17-Tsugava Y, Mukamal KJ, Davis RB et al. Should the hemoglobina A1c diagnostic cutoff differ between blacks and whites?: a crosssectional study. Ann Intern Med. 2012; 157(3):153-9.
18-Zhang X, Gregg EW, Williamson DF et al. A1c levels and future risk of diabetes: a systematic review. Diabetes Care. 2010; 33:1665-1673.
19-Ackerman RT, Cheng YJ, Williamson DF, Gregg EW. Identifying adults at high risk for diabetes and cardiovascular disease using hemoglobin A1c. National Health and Nutrition Examination Survey 2005-2006. Am J Prev Med. 2011; 40:11-7
20-American Academy of Pediatrics; Kimberlin DW LK, Long SS, Brady MT, Jackson MA, editors. Red book: report of the committee on infectious diseases. 30th ed. IL: American Academy of Pediatrics; 2015.
21-Centers for Diseases Control and Prevention (CDC). Recommended adult immunization schedule. United States, february, 2015. MMWR.
22-Centers for Diseases Control and Prevention (CDC); Hamborsky J, Kroger A, Wolfe S, editors. Epidemiology and prevention of vaccine-preventable diseases. The Pink Book: course textbook. 13th ed. Washington D.C.: Public Health Foundation; 2015.
[1] Trabalho de Conclusão de Curso apresentado ao Curso de Farmácia da Faculdade Patos de Minas como requisito de conclusão de graduação.
[2] Aluno do Curso de Farmácia da Faculdade Patos de Minas (FPM)
[3] Professora do Curso de Farmácia da Faculdade Patos de Minas (FPM). Graduada em Farmácia Hospitalar com ênfase em farmacologia.
[4] Idiopático é um adjetivo usado primeiramente na medicina significando surgido espontaneamente ou de causa obscura ou desconhecida. Derivado do grego ἴδιος, idios (de si próprio) + πάθος, pathos (sofrimento). É tecnicamente um termo da nosologia, ramo da medicina que estuda a classificação das doenças.
[5] DEXTRO: Exame de sangue que é realizado com um aparelho digital e tem por objetivo medir a quantidade de glicose presente no sangue.
[6] Diurese termo médico utilizado para eliminação da urina pelo organismo.

