ОРИГИНАЛЬНАЯ СТАТЬЯ
JÚNIOR, Wilson Pereira da Costa [1], SILVA, Tammyse Araújo da [2]
JÚNIOR, Wilson Pereira da Costa. SILVA, Tammyse Araújo da. Сахарный диабет: основные характеристики и перспективы гражданской авиации. Revista Científica Multidisciplinar Núcleo do Conhecimento. 05-й год, Эд. 08, Vol. 05, стр. 146-164. Август 2020 года. ISSN: 2448-0959, Связь доступа: https://www.nucleodoconhecimento.com.br/науко-воздухоплавания/гражданской-авиации
РЕЗЮМЕ
Нынешняя статья имеет в качестве возможности для обсуждения сахарного диабета, болезни, соответствующие и глобального охвата, что во многих случаях использует инсулин в качестве лечения, или в качестве своего рода компенсации, учитывая, что некоторые организмы не могут производить это вещество. Когда это заболевание поражает пилота самолета или кандидата на эту профессию, существуют ограничения на выдачу обучения, из-за инсулиновой зависимости, и этот факт напрямую отражается на реальности воздухоплавайца. Диагноз диабета у пилотов привел к обсуждению пределов практики профессии при рутинном использовании инсулиники. Поэтому с помощью качественной документальной и библиографической методологии цель заключалась в исследовании для проверки нынешнего сценария в отношении решений по национальным и международным протоколам, принятым в отношении этой болезни. При этом его рефлексы наблюдались в профессиональной деятельности летчика. Таким образом, было установлено, что инсулин, гипогликемия, глюкоза и другие биологические условия, связанные с диабетом имеют важное значение и влияющие аспекты в здоровье людей, которые имеют это заболевание. Таким образом, в Бразилии, люди, которые не имеют инсулина считаются непригодными для пилотов самолетов, хотя диабетики, которые не используют это лечение, есть возможность иметь свои сертификаты. Было также установлено, что в Соединенных Штатах, на переднем крае того, что будущее мира по этому вопросу может быть, пилоты, которые используют инсулин считаются нужными, при условии, что они следуют строгому протоколу ухода и профилактики. Из исследований, проведенных учеными в Европе, было установлено, что использование аналогов инсулина может контролировать гипогликемию и что аутоиммунные диабетической пилоты будут выполнять свою функцию, если они контролируют и следовать строгим руководящим принципам. Сделан вывод о том, что при исследовании, что бразильцы с диабетом типа 1, не могут практиковать профессию пилота самолета и что сегодня, нет горизонта для изменений, так как Бразильское положение гражданской авиации (RBAC) 67, который занимается этим вопросом, был обновлен и изменен в 2020 году. С другой стороны, дискуссии не прекращаются, а в международных сценариях перспективы более перспективны.
Ключевые слова: Сахарный диабет, авиационные перспективы, безопасность полетов, человеческий фактор в авиации, пилоты авиакомпаний с сахарным диабетом.
ВВЕДЕНИЕ
Сахарный диабет – это заболевание, которым страдает значительная часть населения мира и Бразилии. Это заболевание связано с метаболизмом глюкозы, вызванным отсутствием инсулина в организме или просто нарушением всасывания этого гормона в организме человека. Диабет делится на три типа: 1, 2 и гестационный. Симптомы болезни разные, и каждый организм реагирует по-разному. Его рефлексы серьезно влияют на физическое здоровье до такой степени, что могут влиять даже на социальную жизнь человека. Таким образом, ранняя диагностика имеет важное значение для повседневного ухода.
Это заболевание, которое затрагивает несколько социальных сегментов. В некоторых случаях, вполне возможно, что инсулиновая зависимость снижает участие в мире работы, и это распространяется на деятельность пилота самолета. По-видимому, Есть признаки того, что воздухоплавай, при диабете, что отсутствие инсулина, считается непригодным для профессиональной практики.
Учитывая вышесказанное, и с целью анализа дискуссий, которые в качестве доказательства по этому вопросу, цель этого исследования заключается в изучении, в национальном и международном сценарии, наиболее актуальные вопросы, касающиеся диабетической пилота, в дополнение к вероятным нарушениям его карьеры, и параллельно, определить, если есть возможность обратить вспять очевидное состояние несостоятельности.
Исследование оправдано тем, что в некоторых случаях постоянное использование инсулина может позволить пациенту иметь лучшее качество жизни, так что это не ограничивает его профессиональную деятельность, даже если пилот все еще зависит от постоянного мониторинга.
Для проведения этого исследования мы решили использовать методологию базового характера, с описательными целями, выполняя качественный подход библиографических и документальных процедур. Таким образом, структура исследования согласуется с принятым методом, где он был разделен на два раздела. Первый продемонстрирует основные характеристики сахарного диабета и представит обзор болезни, ее лечение, в дополнение к описанию некоторых рекомендаций. Затем он будет стремиться изучить диабет с точки зрения гражданской авиации.
Ожидается, что с помощью этого исследования, чтобы найти доказательства того, что позволяет пилоту осуществлять свою профессию, даже если он / она имеет диабет и не хватает инсулина, что позволяет летчику практиковать свою профессию, не ставя под угрозу безопасность полета.
1. КОНЦЕПЦИЯ И ТИПЫ САХАРНОГО ДИАБЕТА
Всемирная организация здравоохранения – ВОЗ[3] (2019) определяет термин диабет как группу метаболических расстройств, характеризующихся и выявленных наличием гипергликемии. Это заболевание связано с дисфункциями и недостаточностью различных органов, таких как мозг, сердце, кровеносные сосуды, глаза, почки, среди других органов. В конце концов, это приводит к разрушению бета-клеток поджелудочной железы, и эти клетки отвечают за выработку инсулина, гормона, который полностью влияет на жизнь человека с этим заболеванием.
Понятно, что диабет, на протяжении многих лет, стал частью реальности многих людей из разных стран, даже после проведения ряда научных исследований, направленных на более высокий охват типов заболевания. Таким образом, отмечается, что осторожность и раннее лечение на самом деле способ для нескольких людей, чтобы сохранить первичную помощь в отношении сахарного диабета и его профилактики.
Стоит отметить, что Португальское общество диабетологии – SPD (2020) считает, что сахарный диабет стал в центре внимания многих международных исследований в связи с его диагностикой и классификацией. Таким образом, в центре внимания этого исследования является болезнь меллитуса, определяется SPD как метаболическое расстройство множественной этиологии, характеризуется хронической гипергликемией с нарушениями в обмене веществ, в результате недостатков в секреции или действия инсулина, что в долгосрочной перспективе приводит к дисфункции и отказу различных органов и, при отсутствии надлежащего лечения также приводит к смерти.
Кроме того, ВОЗ (2019 год) понимает, что это болезнь, которая затрагивает население мира широко, которая увеличивается с каждым годом, и что ее последствия выходят за рамки отдельных, затрагивающих семью и общества. Международная федерация диабета IDF[4] (2019) представляет оценочное число взрослых с диабетом в 2019 году, как показано на рисунке 1:
Рисунок 1 – Расчетное общее количество взрослых в возрасте от 20 до 79 лет с диабетом в 2019 г .:
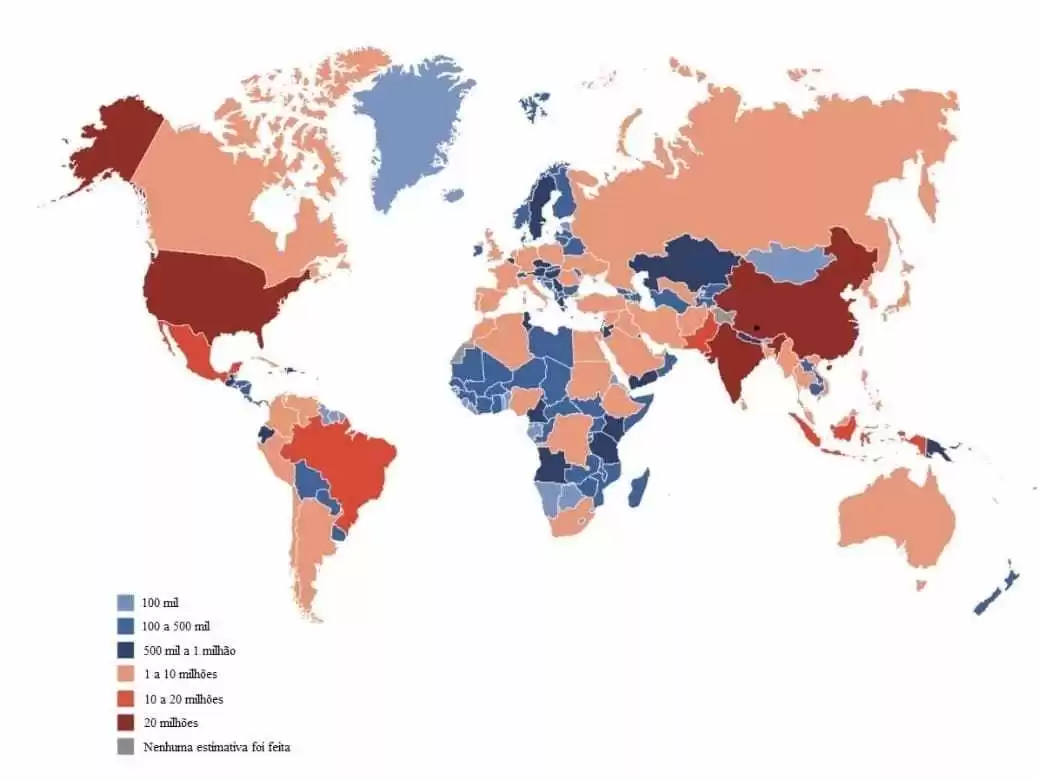
По оценкам International Diabetes Federation (2019 год), как показано на рисунке 1, 463 миллиона взрослых людей в возрасте от 20 до 79 лет во всем мире (около 9,3% всех взрослых в этой возрастной группе) страдают диабетом. Кроме того, в нем прогнозируется общее число взрослых в возрасте от 20 до 79 лет и 79,4% проживающих в странах с низким и средним уровнем дохода.
Исходя из этих оценок 2019 года, IDF также прогнозирует, что, независимо от типа, к 2030 году будет 578,4 миллиона человек, живущих с диабетом, и что к 2045 году это число увеличится до 700,2 миллиона. В таблице 1 показана эта оценка:
Таблица 1 – Оценочное общее число людей (от 20 до 79 лет) с диабетом в 2019, 2030 и 2045 годах
| 2019 | 2030 | 2045 | |
| Общая численность населения мира | 7,7 млрд. | 8,6 млрд. | 9,5 млрд. |
| Взрослое население (20-79 лет) | 5,0 млрд. | 5,7 млрд. | 6,4 млрд. |
| Диабетики (20-79 лет) | |||
| Глобальная распространенность | 9,30% | 10,20% | 10,90% |
| Число людей с диабетом | 463,0 млн. | 578,4 млн. | 700,2 миллиона |
| Число случаев смерти от диабета | 4,2 миллиона | ||
| Общие расходы на здравоохранение для лечения диабета | $760,3 млрд | $824,7 млрд | $845,0 млрд |
| Гипергликемия во время беременности | |||
| Пропорция пострадавших живорождений | 15,80% | 14,00% | 13,30% |
| Число пострадавших живорождений | 20,4 миллиона | 18,3 млн. | 18,0 млн. |
| Снижение толерантности к глюкозе (20-79 лет) | |||
| Глобальная распространенность | 7,50% | 8,00% | 8,6 млн. |
| Число людей с дефицитом толерантности к глюкозе | 373,9 млн. | 453,8 млн. | 548,4 млн. |
| Диабет 1 типа (от 0 до 19 лет) | |||
| Число детей и подростков с диабетом 1 типа | 1.110.100 | ||
| Число вновь диагностированных случаев заболевания каждый год | 128.900 |
Источник: адаптировано из IDF (2019).
По данным American Diabetes Association[5] – ADA (2019) важно классифицировать тип диабета для того, чтобы определить соответствующее лечение, хотя некоторые люди не могут быть четко классифицированы как тип диабета на момент постановки диагноза.
Авторы Balda и Pacheco-Silva (1999) сообщают, что основными категориями диабета являются тип 1, тип 2 и гестационный. Тип 1 является основной причиной диабета в детстве и не хватает непрерывного лечения инсулином, тип 2 несет ответственность за подавляющее большинство диабета во всем мире (около 90%), в то время как гестационный, увеличивает риск осложнений во время беременности и при рождении, как для матери и для ребенка.
Бразильское общество диабета – SBD (2019) считает, что диабет типа 1, также известный как инсулинозависимый диабет, детский диабет и иммуномедиализный диабет, развивается у детей, подростков или молодых взрослых, а также может появиться у взрослых и пожилых людей, и может быть наследственным.
Для International Diabetes Federation (2019) тип 1 является наиболее агрессивным, так как человек производит антитела, которые действуют против инсулина производства клеток поджелудочной железы (β клеток), в результате чего мало, или нет производства инсулина, таким образом, не хватает ежедневных инъекций для поддержания уровня глюкозы в соответствующем диапазоне.
В этом смысле исследования авторов Balda и Pacheco-Silva (1999) продемонстрировали внезапную неспособность поджелудочной железы вырабатывать инсулин из-за полного разрушения клеток. Это разрушение вызвано иммунной системой самого человека с диабетом, который обычно защищает организм от инфекций и других внешних агрессий, а иногда разрушает части самого тела. Вот почему диабет типа 1 является заболеванием, которое считается аутоиммунным.
По данным Министерства здравоохранения (2019), пациенты с диабетом типа 1 требуют ежедневных инъекций инсулина в качестве лечения для профилактики кетоацидоза, состояния комы, микро- и макрососудистых явлений и даже смерти.
Для Balda и Pacheco-Silva (1999), люди с диабетом типа 1, как правило, тоньше, потому что тело компенсирует недостаток топлива, нарушая запасы жира. Лица с нормальным весом довольно непротестные, и метаболический контроль заболевания трудно, таким образом, диабетический кетоацидоз может произойти. Диабетический кетоацидоз встречается у людей с диабетом типа 1, но также может возникнуть у людей с типом 2.
В этом смысле, Soares (2014) объясняет, что диабетический кетоацидоз является неотложной медицинской помощи, и происходит, когда уровень сахара в крови высоки, а также увеличение количества кетонов в крови. Кеоны являются кислыми веществами, которые разбалансировать рН крови и вызвать дисбаланс в составе крови, что может привести к коме и даже смерти, если не лечить.
Чтобы избежать крайних случаев, необходимо поставить диагноз, и чтобы он был более однородным, особенно при сахарном диабете, как уточнили в SPD (2020), но для этого необходимо понимать симптомы.
International Diabetes Federation (2019) описывает, что наиболее распространенные симптомы включают над домом (полипсия), частое мочеиспускание (полиурия), затуманенное зрение, потеря веса, усталость и недостаток энергии, однако, некоторые из этих факторов не могут быть симптоматическими, что приводит к поздней диагностике.
Лечение людей с сахарным диабетом состоит из пяти компонентов: обучение диабету, инсулинотерапия, самоконтроль гликемии, рекомендации по питанию и контролируемые физические упражнения (AMERICAN DIABETES ASSOCIATION, 2019; MINISTÉRIO DA SAÚDE, 2019).
Другой тип диабета, 2, на который приходится от 90% до 95% случаев диабета, считается глобальной проблемой здравоохранения. Проблема развивается с потреблением обработанных пищевых продуктов, сладких напитков, ожирением и снижением физической активности. Это распространено среди взрослых, но растет число таких случаев среди детей и подростков, а большинство людей с диабетом 2 типа имеют избыточный вес или даже страдают ожирением, что вызывает ухудшение инсулинорезистентности. ВОЗ (2019).
По словам автора Dib (2006), большинство людей с диабетом типа 2 устойчивы к инсулину. Эта резистентность обусловлена снижением действия инсулина в мышцах и жировой ткани. Со временем и с увеличением этой резистентности, болезнь может развиваться и пациент представляет трудности в секреции инсулина из-за истощения секретонные возможности клеток.
Бразильское общество эндокринологии и метабологии – SBEM (2007), объясняет, что этот тип называется не-инсулин-зависимых диабета или взрослого диабета, который возникает из-за относительного дефицита инсулина и ожирения.
The Global Diabetes Community[6] (2019) добавляет, что в этих случаях поджелудочная железа выделяет инсулин нормально, но есть остаткиinsulin и глюкозы в крови и низко глюкозных клеток. Таким образом, поджелудочная железа выпускает много инсулина вызывает клетки ухудшаться, и разрушенные клетки не имеют производства инсулина, и, следовательно, человек теперь имеет необходимость принимать инсулин и лекарства для повышения чувствительности к этому гормону.
Исследования, проведенные авторами Reis e Velho (2002) предупреждают, что сахарный диабет 2 типа (DM2) является результатом дефектов секреции и действия инсулина, а патогенез обоих механизмов связан с генетическими и экологическими факторами. Его заболеваемость растет в нескольких популяциях и, таким образом, становится одним из наиболее распространенных заболеваний в мире. Дело в том, что диабет связан с повышенной смертностью и высоким риском развития осложнений, микро- и макрососудист, а также невропатий, которые могут привести к слепоте, почечной недостаточности и даже ампутации конечностей.
Диабет 2 типа вызван снижением чувствительности тканей-мишеней к эффекту инсулина. Для того, чтобы преодолеть эту устойчивость и предотвратить накопление глюкозы в крови, должно быть увеличение количества инсулина выделяется. Хотя не известно, что вызывает этот тип диабета, считается, что наследственный фактор имеет гораздо большее значение, чем в типе 1. Существует также связь между ожирением и DM2, хотя ожирение не обязательно приводит к диабету (RUIZ; PRADO, 2018).
По данным SBD (2019), любой человек может иметь диабет типа 2, однако, Есть случаи, когда риск может быть выше, например, у людей, которые потребляют чрезмерное алкоголя, гипертонии, высокий триглицеридов, сидячий образ жизни, низкий уровень холестерина HDL
, предыдущий гестационный диабет, преддиабет, ожирение и избыточный вес, которые старше 45 лет, в том числе фактор, который является наиболее распространенным фактором, который является наиболее распространенным , семейная история диабета 2 типа. В таблице 2 перечислены основные факторы риска.
Таблица 2 – Факторы риска развития диабета
| N. | Факторы риска |
| 1 | Высокое давление |
| 2 | Диагностика преддиабета |
| 3 | Высокий уровень холестерина или изменение скорости триглицеридов в крови |
| 4 | Избыточный вес, особенно если жир сконцентрирован |
| 5 | Близкие родственники с диабетом |
| 6 | Использование глюкокортикоидных препаратов |
| 7 | Апноэ сна |
| 8 | Шизофрения, депрессия, биполярное расстройство |
| 9 | Синдром поликистозных яичников |
| 10 | Гестационный диабет |
| 11 | женщина, родившая ребенка весом более 4 кг |
| 12 | Хронические или хронические заболевания |
Источник: Адаптировано Министерством здравоохранения (2019).
Как предупреждает Министерство здравоохранения (2019) предупреждает людей с диабетом типа 2, а также носителей типа 1, являются аймптомическими на первый, и может иметь болезнь в течение многих лет, не осознавая этого. Первые симптомы диабета типа 2 являются частые инфекции, такие как кожа и инфекции мочевыводящих путей, и пациент может также представить постоянную ли, голод вне нормы, готовность мочиться несколько раз в день, покалывание в ногах и руках, проблемы со зрением, такие как трудности со зрением, затуманенное зрение, или преувеличенное увеличение степени, и, наконец, раны, которые принимают время, чтобы залечить.
Как было до свидетельствуно ранее, важная деталь в отношении диабета является то, что касается исцеления, трудность регенерации синяк происходит из-за сердечно-сосудистых проблем, которые вызывают закупорку кровообращения в венах, и избыток глюкозы в крови, которая непосредственно вредит иммунной системе. Таким образом, такие случаи, как ампутация у людей с диабетом являются чрезвычайно распространенными.
Министерство здравоохранения (2019) подчеркивает важность выполнения физических нагрузок для поддержания хорошего кровотока, улучшения процесса заживления, и что это может быть сделано с помощью мер, которые снижают уровень холестерина и высокое кровяное давление.
В дополнение к двум типам диабета, упомянутых выше, есть также гестационный диабет. Риски, связанные с этим типом диабета многочисленны, что ставит под угрозу жизнь беременной женщины и плода.
Третий тип диабета, гестационный, как объяснил SBEM (2007) происходит, когда высокий уровень глюкозы в крови (гипергликемия) диагностируется во время беременности, и осложнения могут возникнуть во время беременности и даже после родов, как для женщины и для ребенка.
Автор Zajdenverg (2019) понимает, что из-за гормональных изменений, которые каждая беременная женщина страдает во время беременности, организм производит большее количество инсулина для транспортировки глюкозы из пищи попадает в клетки. Тем не менее, другие гормоны, которые высвобождает плацента, препятствуют этому процессу и заставляют поджелудочную железу вырабатывать больше инсулина, работая усерднее и поддерживая уровень нормального вещества.
Несмотря на это, этой работы не всегда достаточно, а уровень сахара в крови повышается больше, чем обычно, превращаясь в гестационный диабет. Ребенок получает больше глюкозы через плаценту, поджелудочная железа заканчивается перегрузкой, глюкоза не превращается в энергию, а то, что осталось от сахара, превращается в жир, резко увеличивая вес ребенка. Важно подчеркнуть, что гестационный диабет создает риск преждевременных родов (ZAIDENVERG, 2019).
По словам Zajdenverg (2019), некоторые симптомы гестационного диабета похожи на симптомы типа 1 и 2, такие как частая усталость, постоянное море и большая готовность к мочеиспусканию. Риски диабета в предыдущих беременностях, семейная история диабета, двойная беременность, избыточный вес, ожирение, синдром поликистозных яичников, высокий уровень триглицеридов, высокий уровень холестерина, вне нормы увеличение веса во время беременности, высокое кровяное давление, и старше беременности. Тесты на диагностику заболевания проводятся в дородовой помощи, проверяя скорость триглицеридов, гликемии наток и холестерина. Проводятся также ультразвуковые исследования, и на двадцать четвертой неделе беременности запрашивается устный тест на толерантность к глюкозе (гликемическая кривая). Гестационный диабет подтверждается, если диагноз равен или превышает 95 мг/дл.
Обычно гестационный диабет решает вскоре после родов, но в некоторых случаях заканчивается возвращение лет спустя. Поэтому важны профилактические методы, такие как сбалансированное питание и физические упражнения часто (SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA, 2007).
Как видно, три типа диабета порождают последствия, которые иногда развиваются молча и что физические упражнения и уход за пищей являются основой профилактики. Таким образом, сбалансированное питание необходимо для снижения уровня глюкозы в крови (MINISTÉRIO DA SAÚDE, 2019).
С точки зрения Haber (2001) глюкоза регулируется поджелудочной железой, совместным действием глюкагона, и в основном инсулина. Инсулин вырабатывается бета-клетками поджелудочной железы, и отвечает за снижение уровня глюкозы в крови, и поэтому он имеет первостепенное значение для людей с диабетом, особенно людей с диабетом типа 1, способствуя поглощению глюкозы скелетными мышечными клетками, жировой тканью и печенью. Глюкагон вырабатывается альфа-клетками поджелудочной железы и выполняет процесс, противоречащий инсулину, тем самым повышая уровень глюкозы в крови, стимулируя распад гликогена.
SBD (2017) объясняет, что если человек не следует предлагаемой диете, преувеличивать лекарства, пропустить питание, увеличить количество упражнений без руководства или корректировки в еде и есть потребление алкогольных напитков часто может произойти гипогликемия.
По данным SBD (2017), симптомы гипогликемии являются: Голод и тошнота, сонливость, затуманенное зрение, покалывание или онемение в губах и языке, головная боль, слабость, усталость, печаль или гнев, тремилирование, нервозность, тревога, потливость и озноб, умственная путаница, бред, аквикардия, головокружение или головокружение, раздражительность и нетерпение, отсутствие двигательной координации, кошмары, плач во время сна, судороги и бессознательное состояние.
По словам автора Pimazoni Netto (2018), диабет является заболеванием, которое лечится не только лекарствами, но и общим изменением образа жизни. Человек должен полностью изменить свою рутину, чтобы оставаться здоровым, практикуя физические упражнения ежедневно и особенно изменить свою диету. Следует поддерживать здоровое питание, питаясь небольшим питанием 3 в 3 часа.
Таким образом, можно понять, что питание, выполняемое в течение дня, должно основываться на продуктах, богатых необходимыми витаминами, избегая чрезмерного потребления продуктов с высоким содержанием жира и высоким содержанием сахара. Подчеркивается в данный момент, актуальность, что завтрак, так как это первый прием пищи в день, и, таким образом, следует манипулировать от потребления здоровой пищи, и которые имеют питательные вещества.
Согласно SBD (2017), многие продукты питания следует избегать, такие как сахар, транс-жиры, рафинированные углеводы, белая мука, насыщенные жиры, диетические продукты, обработанные пищевые продукты и особенно жареные продукты.
Научно доказано, что организм реагирует негативно, когда больные диабетом поддерживать диету на основе продуктов, богатых жирами и крахмалом, что изменяет клиническую картину, следовательно, содействие более высокий риск для здоровья человека.
Многие продукты имеют важное значение в рационе тех, кто имеет диабет, например, те, которые bagasse богаты клетчаткой и дают больше сытости, в то время как яблоко, в дополнение к сытости, помогает регулировать кишечник. Корица имеет свойства, которые помогают в гликемическом контроле, регулируют уровень глюкозы в крови и предотвращают гипергликемию, в то время как овес медленно опорожняет желудок и усвоение глюкозы кровью, а также улучшает чувствительность к инсулину.
2. РАБОТА, РУКОВОДЯЩИЕ ПРИНЦИПЫ И ТРЕБОВАНИЯ РЕГУЛИРУЮЩИХ ОРГАНОВ В СЛУЧАЯХ ДИАБЕТА
Как видно, IDF (2019 год) указали на тревожные оценки, как в текущих, так и в прогнозируемых долгосрочных цифрах. Это говорит о том, что болезнь достигает высокой доли общества, в том числе в профессиональной сфере. Национальная ассоциация по уходу за диабетом, ANAD (2016) гарантирует, что диабет, как правило, не влияет на работу человека и что многие работодатели не знают о диабетических работников.
Например, для ANAD (2016) законодательство США защищает больных сахарным диабетом от дискриминационных действий, направленных на то, чтобы классифицировать их как инвалидов в эндокринной системе, способных выполнять свою деятельность.
ANAD (2016) предлагает, чтобы решение о найме больного диабетом должно принимать во внимание соответствующую индивидуальную оценку и использовать руководящие принципы и протоколы, которые оценивают, среди прочего, риск для безопасности работников с диабетом.
В этом смысле автор Pimazoni Netto (2014) предупреждает, что Национальное агентство гражданской авиации (ANAC) определило, если медицинское обследование пилотов авиакомпаний, особенно предназначенных для коммерческой авиации, обнаружит, что человек имеет клинический диагноз инсулинозависимого сахарного диабета, он/она не сможет практиковать профессию пилота.
Экзамен, на который ссылается автор Pimazoni Netto (2014), представляет такие аэронавтические медицинские сертификаты (CMA), которые имеют различные классы в связи с видом деятельности, в которой будущий профессионал желает действовать, как показано в таблице 3 ниже:
Таблица 3 – Типы экспериментального медицинского обследования: CMA
| Класса | Вид деятельности |
| Первый | Пилот авиакомпании, коммерческий пилот и пилот нескольких экипажей. |
| Второй | Частный пилот с квалификацией IFR, частный пилот, стюардесса, оператор специального оборудования, бортмеханик и пилот свободного воздушного шара. |
| Третий | Пилот воздушного и планера. |
| 4-е место | Удаленный пилот дистанционно пилотируемого самолета |
Источник: Национальное агентство гражданской авиации (2016).
Экзамены первого класса CMA являются самыми строгими, так как они действительны, где выясняется, что это 12 месяцев, а в случае пилотов старше 60 лет, которые работают в общественном воздушном транспорте 6 месяцев.
Что касается второго класса, то CMA действует в течение 24 и 12 месяцев, причем последний применяется к пилотам старше 60 лет. Таким образом, в Правилах гражданской авиации Бразилии (RBAC) излагается ряд требований для получения CMA, в том числе поведенческие, неврологические, кардиологические, пневмонологические, пищеварительные, метаболические, пищевые и эндокринологические, гематологические, нефрологические и урологические, слуховые и другие. (AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL, 2020).
По данным ANAC (2020), среди этих требований есть и те, которые характеризуют человека как не приспособленного к деятельности, и другие, которые считают его оценкой эксперта или регулирующего органа.
По данным организации, которая будет продемонстрирована, в соответствии с таблицей 1 на основе нарушений обмена веществ, можно проверить, что Есть три случая, вызывающие неспособность практиковать профессию пилота самолета, главным образом потому, что они предполагают, что его возникновение влияет на безопасность полетов и что другие случаи позволят осуществлять только при том, что есть доказательства последующей деятельности и контроля над болезнью. Очевидно, что диабетики, которые используют инсулин считаются непригодными. В таблице 1 будут показаны приведены приведены ниже:
Таблица 1 – Метаболические, питательные и эндокринные требования (ПЕРВЫЙ и второй класс CMA):
| N. | Расстройства в связи со случаями диабета | Вызвать | |
| Фитнес | Инвалидности | ||
| 1 | История или клиническая диагностика инсулинозависимого сахарного диабета | X | |
| 2 | Сахарный диабет, не обработанный инсулином при условии, что он доказывает, что его метаболическое состояние может быть удовлетворительно контролируется только с диетой, или диета в сочетании с устным потреблением антидиабетических препаратов, использование которых совместимо с безопасным осуществлением заданий члена экипажа. | X1 | |
| 3 | Будьте с глюкозой в крови ниже 50 мг/дл или выше 140 мг/дл, подтвержденные после двух повторений, в разные дни. | X | |
| 4 | Будьте с глюкозой в крови между 50 и 69 мг/дл, или между 115 и 139 мг/дл, подтвержденные после двух репликаций, в разные дни. | X1 | |
| 5 | Используйте гипогликемические агенты устно, при условии, что после периода наблюдения 60 дней, удовлетворительный контроль глюкозы в крови, которая должна быть выше, чем 69 мг/дл и менее 140 мг/дл. | X2 | |
| 6 | Пациенты с реактивной гипогликемией или другой гипогликемией, что трудно контролировать или из возможности контроля. | X | |
Источник: ANAC (2020).
Обозначения: X1 – может считаться пригодным по усмотрению экзаменатора или ANAC, при условии, что он соответствует требованиям, предусмотренным данным документом и не влияет на безопасность полета, X2 – может считаться пригодным по усмотрению экзаменатора или ANAC при условии который соответствует требованиям, изложенным в этом документе, и не влияет на безопасность полета, однако максимальный срок действия повторно оцененного CMA должен составлять 6 месяцев.
Автор Pimazoni Netto (2015), понимает, что на практике, Есть пять мероприятий, которые должны следовать в отношении пилотов с диабетом, которые первоначально понимают точную и раннюю диагностику, через ежегодные оценки, когда пилот имеет семейную историю или факторы риска развития диабета. Далее, они имеют дело с интенсивным вмешательством само мониторинга глюкозы в крови дома для того, чтобы определить ежедневный и последовательный гликемический профиль.
Третий включает в себя определение и непрерывные обзоры терапевтических подходов. Четвертый состоит из постоянной оценки поддержки пилотом рекомендаций, полученных от группы по охране здоровья. Наконец, строгая оценка гликемического контроля для проверки эффективности лечения следуют. Хотя это исследование не получило исследований, которые свидетельствуют о текущем сценарии пилотов в Бразилии, пострадавших от диабета и каковы последствия труда на них, Есть сообщения, которые предлагают дискуссии об использовании инсулина, особенно в отношении коммерческой авиации.
Было обнаружено, что даже была подана цифровая петиция о возвращении к карьере, Change.org (2017), с 1058 подписями, этот факт вызвал много дискуссий в SBD (2015), где есть заметки, предполагающие, что Лечение инсулином не может быть единственным параметром, делающим невозможным профессиональную деятельность, и случаи должны оцениваться с учетом осведомленности пилота о заболевании, его строгого соблюдения медицинских рекомендаций и эффективности его лечения.
В международных условиях обсуждения находятся на уровне эволюции, учитывая самые последние протоколы, запущенные Federal Aviation Administration (FAA) в ноябре 2019 года, где они открывают для американских пилотов разрешение для тех, кто страдает сахарным диабетом 1 или 2 типа. лечитесь инсулином, получите медицинское свидетельство первого или второго класса, если они не представляют опасности для безопасности полета. Этот документ является частью 67.401 FAR.
Согласно FAA (2019a; 2019b) пилот, имеющий разрешение на полет, требует непрерывного мониторинга уровня глюкозы (CGM) [7] и без CGM. Вариант без CGM применяется только к кандидатам третьего класса, однако вариант с CGM требуется для кандидатов класса 1 и 2.
Согласно FAA (2019a; 2019b), протоколы позволяют медицинскую сертификацию, выданную специально для некоторых кандидатов, лечения инсулином или для тех, кто считает клинически стабильным в их схеме лечения в течение 6 месяцев или более. Кроме того, каждый должен предоставить медицинскую документацию о своей текущей истории лечения, несчастных случаев и медицинского состояния.
Протокол устанавливает, что в случаях, требующих CGM, рассмотреть вопрос о сертификации пилотов первого и второго класса, летчик должен отправить данные, относящиеся к этому мониторингу и все сертификационные требования, в том числе те, которые показывают информацию о диабете лечение инсулином и лист глюкозы в крови (FEDERAL AVIATION ADMINSTRATION, 2019a).
Кроме того, чтобы подать заявку на получение сертификата третьего класса, эпизоды гипогликемии должны быть несуществующими в течение последних 05 лет. Он также должен предоставить копии всех медицинских записей или несчастных случаев и инцидентов, а также представить полный подробный медицинский отчет, предпочтительно доступный специалистом, специализирующимся на лечении диабета (FEDERAL AVIATION ADMINSTRATION, 2019b).
FAA (2019b) считает, что для гарантии безопасного полета, существующие меры мониторинга и действия, необходимые во время его работы должны применяться к тем пилотам, которые не используют CGM. Глюкометр журнала должен быть взят во время полета, плюс поставка для получения быстро усваивается крови и глюкозы образцов в 10g частей для полного запланированного срока полета.
Некоторые действия должны быть соблюдены для работы полета, например, за 30 минут до полета, пилот должен получить концентрацию глюкозы в крови, и результат должен быть больше, чем 100 мг/ дл, если это применимо, пилот должен поглощать соответствующие глюкозы и измерить концентрацию глюкозы 30 минут спустя. Если вы находитесь между 100 и 300 мг / дл вы можете летать нормально, и если вы старше 300 мг / дл рейс должен быть отменен.
Каждый 1 час полета и каждые 30 минут перед посадкой пилот должен получать концентрацию глюкозы в крови, и если этого не ожидается, он должен принять необходимые меры (FEDERAL AVIATION ADMINSTRATION, 2019b).
Вслед за Соединенными Штатами Америки, Simons, Stüben и Maher (2011) в исследовании, связанном с Европейским обществом аэрокосмической медицины (ESAM[8], 2011) считают, что можно сохранить типы 1 и 2 диабета лечение инсулином, так как если диабетические пилоты в статусе полета использовать глюкозу непрерывно и контролировать гликемические уровни в предполетном полете, это не приведет к ухудшению операций. Тем не менее, он делает предостережение о рисках гипогликемии, которые могут быть уменьшены с использованием аналогов инсулина, и что медицинская сертификация должна быть рассмотрена на случайной основе.
ЗАКЛЮЧИТЕЛЬНЫЕ СООБРАЖЕНИЯ
Понятно, что в настоящем исследовании рассматриваются виды диабета, его последствия в организме человека и обнаружили, что в обоих случаях, болезнь нуждается в мониторинге и уходе, который включает в себя хорошее питание.
Однако, когда диагноз этого заболевания обсуждается в области авиации, отмечается, что в Бразилии диабет 2 типа не приводит к последствиям для воздухоплавайца, однако, пилот, или пилот кандидата с диабетом типа 1, считается непригодным для профессии. Это связано с осложнениями, которые вызывает болезнь.
Это все еще сомнительно многими учеными ли использование инсулина на самом деле эффективным, то есть, является ли лечение с этим гормоном эффективно помогает в реальности человека, который был диагностирован с инсулинозависимым сахарным диабетом, и является ли, следовательно, что может быть или не может быть, пилот самолета.
С другой стороны, исследование показало, что международный сценарий, точнее североамериканский сценарий, опережает Бразилию, сравнивая научные исследования, которые были проведены в последние годы, в отношении пилота, если он действительно может практиковать профессию, если он является носителем этого заболевания, и что если авиационный специалист поддерживает непрерывное лечение, и если он следует строгому и мониторингу протокола , Вы можете идти в ногу и держать постоянно. Было отмечено, что в Европе анализируется и нынешний случай с аналогичной позицией.
Таким образом, сделан вывод о том, что размышления об использовании инсулина пилотами должны предусматривать новые горизонты в Бразилии, поскольку инновационные способы борьбы с этим заболеванием и мониторинга него широко обсуждаются во всем мире. В практическом плане, для того чтобы добиться значительного прогресса по этой теме в Бразилии, предлагается, чтобы такие организации, как SBD и SBEM, важные фигуры на тему бразильской гражданской авиации, разработать дальнейшие исследования и значительные исследования, которые могут привести к перепозиционированию бразильских норм, с тем чтобы улучшить профессиональную реальность многочисленных авиаторов, которые страдают от рефлексов сахарной болезни диабета.
Поэтому понятно, что, препятствуя летчику выполнять свою профессию, потому что он выполняет лечение от использования инсулина, не является правильным, действительно соответствующие критерии должны быть проанализированы, такие как выполнение безопасного последующего, соответствующие физическому здоровью авиационного специалиста и существующих заболеваний с его рабочей реальности.
ССЫЛКИ
AGÊNCIA NACIONAL DE AVIAÇÃO CIVIL. CMA – exame médico. 2016. Disponível em: <https://www.anac.gov.br/assuntos/setor-regulado/profissionais-da-aviacao-civil/processo-de-licencas-e-habilitacoes/cma>. Acesso em 25 abr. 2020
. Regulamento brasileiro da aviação civil: RBAC n. 67, Emenda n. 04. Brasília: ANAC, 2020. Disponível em: https://www.anac.gov.br/assuntos/legislacao/legislacao-1/rbha-e-rbac/rbac/rbac-067/@@display-file/arquivo_norma/RBAC67EMD04%20-%20Retificado.pdf. Acesso em: 19 mar. 2020.
AMERICAN DIABETES ASSOCIATION. Classification and diagnosis of diabetes: standards of medical care in diabetes – 2019, Diabetes Care, v. 42, supplement 1, January, p. S13-S28, 2019.
ASSOCIAÇÃO NACIONAL DE ATENÇÃO AO DIABETES. Diabetes e emprego. 2016. Disponível em: <https://www.anad.org.br/diabetes-e-emprego/>. Acesso em: 28 abr. 2020.
BALDA, C. A.; PACHECO-SILVA, A. Aspectos imunológicos do diabetes melito tipo 1. Revista da Associação Médica Brasileira, São Paulo, v. 45, n. 2, p. 175-180, 1999.
DIB, S. A. Resistencia a insulina e síndrome metabólica no diabetes mellitus tipo 1, Arquivos Brasileiros de Endocrinologia & Metabólica. São Paulo, v.50, n. 2, p. 250-263, 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302006000200011>. Acesso em 19 mar. 2020.
FEDERAL AVIATION ADMINSTRATION. Guide for aviation medical examiners: decision considerations disease protocols – diabetes mellitus type I or type II – insulin treated – CGM option. Washington: FAA, 2019a. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/itdm/. Acesso em: 30 abr. 2020.
. Guide for aviation medical examiners: disease protocols – diabetes mellitus type I and type II – insulin treated – non-CGM – third class option. Washington: FAA, 2019b. Disponível em: https://www.faa.gov/about/office_org/headquarters_offices/avs/offices/aam/ame/guide/dec_cons/disease_prot/diabetes_insulin/. Acesso em: 01 maio 2020.
GHANGE.ORG. ANAC autorize pilotos diabéticos que fazem uso de análogos de insulina a obter CMA. 2017. Disponível em: https://www.change.org/p/anac-ag%C3%AAncia-nacional-de-avia%C3%A7%C3%A3o-civil-anac-autorize-pilotos-diab%C3%A9ticos-que-fazem-uso-de-an%C3%A1logos-de-insulina-a-obter-cma. Acesso em 10 maio 2020.
HABER, E. P. Secreção da insulina: efeito autócrino da insulina e modulação por ácidos graxos. Arquivos Brasileiros de Endocrinologia & Metabólica, São Paulo, v. 45, n. 3, p. 2019-227, junho 2001. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302001000300003>. Acesso em 03 abr. 2020.
INTERNATIONAL DIABETES FEDERAL. IDF Atlas. 9th. Brussels, Belgium: IDF, 2019.
MINISTÉRIO DA SAÚDE. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Protocolo clínico e diretrizes terapêuticas diabetes mellitus tipo 1: relatório de recomendação. Brasília: CONITEC, 2019.
PIMAZONI NETTO, A. Análogos de insulina e hipoglicemia em pilotos de aeronaves. 2014. Disponível em: <https://www.diabetes.org.br/publico/component/content/article?id=892:a-importancia-ea-flexibilidade-do-tratamento>. Acesso em 05 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2015. Disponível em: <https://www.diabetes.org.br/publico/artigos-sobre-diabetes/1190-o-uso-da-insulina-por-piloto-de-aeronave-pode-impedir-o-exercicio-de-sua-profissao-de-voar>. Acesso em 5 abr. 2020.
. O uso de insulina por pilotos de aeronaves pode impedir o exercício de sua profissão de voar? 2017. Disponível em: <https://www.diabetes.org.br/publico/conte-sua-historia/1551-monica-supera-dificuldades-de-cegueira-e-lanca-seu-segundo-livro>. >. Acesso em 04 abr. 2020.
. Viva saudável com diabetes. 2018. Disponível em: <https://www.diabetes.org.br/publico/viva-saudavel-com-diabetes>. Acesso em 03 abr. 2020.
REIS, A. F.; VELHO, G. Bases genéticas do diabetes mellitus tipo 2, Arquivos Brasileiros de Endocrinologia & Metabologia, São Paulo, v. 46, n. 4, p.426-432, agosto, 2002.
RUIZ, L. V. B.; PRADO, R. P. Nefropatia diabética: diabetes melittus na nefropatia diabética. In: Anais da Semana Acadêmica, Científica e Cultural da FSP – 2017, Campus Itapetininga, São Paulo, Curso de Biomedicina, 2018. Disponível em: <http://unifsp.edu.br/itapetininga/wp-content/uploads/2018/08/Anais-da-Semana-Acad%C3%AAmica-Cient%C3%ADfica-e-Cultural-da-FSP-2018-Curso-de-Biomedicina.pdf>. Acesso em: 02 abr. 2020.
SIMONS, R.; STÜBEN, U.; MAHER, D. Insulin treated diabetic pilot applicants: recommendations. Brussels: ESAM, 2011. Disponível em: <http://www.esam.aero/images/docs/Position_Paper_Insulin_treated_diabetic_pilot_applicants.pdf>. Acesso em 1 maio 2020.
SOARES, A. H. Cetoacidose diabética é uma grave emergência médica. 2014. Disponível em: <https://www.diabetes.org.br/publico/ultimas/774-cetoacidose-diabetica-e-uma-grave-emergencia-medica>. Acesso em: 15 mar. 2020.
SOCIEDADE BRASILEIRA DE DIABETES. Tipos de diabetes. 2017. Disponível em: <https://www.diabetes.org.br/publico/diabetes-tipo-1/66-tudo-sobre-diabetes/581-tipos-de-diabetes>. Acesso em: 10 mar. 020.
. Tipos de diabetes, fatores de riscos. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes/tipos-de-diabetes>. Acesso em: 11 mar. 2020.
SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA. O que é diabetes? 2007. Disponível em: <https://www.endocrino.org.br/o-que-e-diabetes/>. Acesso em 14 mar. 2020.
. Diabetes mellitus gestacional, Revista da Associação Médica Brasileira, São Paulo, v. 54, n. 6, p´. 471-486, nov./dez., 2006. Disponível em: <https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-42302008000600006>. Acesso em 14 mar. 2020
SOCIEDADE PORTUGUESA DIABETOLOGIA. Definição, diagnóstico e classificação do diabetes mellitus. 2020. Disponível em: <https://www.spd.pt/index.php/grupos-de-estudo-mainmenu-30/28-classificao-de-diabetes-mellitus/58-definio-diagnstico-e-classificao-da-diabetes-mellitus>. Acesso em: 25 mar. 2020.
THE GLOBAL DIABETES COMMUNITY. Pancreas and diabetes. 2019. Disponível em: <https://www.diabetes.co.uk/body/pancreas-and-diabetes.html>. Acesso em: 25 mar. 2020.
WORLD HEALTH ORGANIZATION. Classification of diabetes mellitus 2019. Geneva: WHO, 2019.
ZAJDENVERG, L. Diabetes gestacional. 2019. Disponível em: <https://www.diabetes.org.br/publico/diabetes-gestacional>. Acesso em 03 abr. 2020.
ПРИЛОЖЕНИЕ – СНОСКИ ССЫЛКИ
3. Всемирная организация здравоохранения (ВОЗ)
4. Международная федерация диабета (FID)
5. Американская диабетическая ассоциация.
6. Глобальное сообщество диабета.
7. Continuous Glucose Monitoring.
8. European Society of Aerospace Medicine.
[1] Степень в области аэронавтики.
[2] Выпускной в области изобразительного искусства. Специализация в области преподавания в университете.
Отправлено: июнь 2020 года.
Утверждено: август 2020 года.