ОРИГИНАЛЬНАЯ СТАТЬЯ
RIBEIRO, Eliane de Oliveira Aranha [1], TABAL, Gabriella Bezerra [2], SOARES, Keuly Sousa [3], PRESTES, Gimol Benchimol Resende [4], SALINO, Alessandra Valle [5], QUEIRÓZ, Ana Karoline de Souza [6]
RIBEIRO, Eliane de Oliveira Aranha. Et al. Особенности и стоматологический подход при синдроме Алагиля: Отчет о случаях. Revista Científica Multidisciplinar Núcleo do Conhecimento. Год 06, эд. 03, Vol. 16, стр. 158-170. Март 2021 года. ISSN: 2448-0959, Ссылка для доступа: https://www.nucleodoconhecimento.com.br/лечение-зубов/стоматологический-подход
СВОДКА
Синдром Алажиля (СА) – это аутосомно-доминантное, мультисистемное, сложное и нечастое заболевание с большим разбросом по клиническим характеристикам. Цель этого отчета состояла в том, чтобы описать эти характеристики, данные о полости рта и стоматологическое лечение пациента с СА с акцентом на уход, который необходимо принять. Пациентка, 31 год, обратилась в Стоматологическую клинику для особых пациентов Государственного университета Amazonas (UEA) для получения плановой стоматологической помощи. В анамнезе она сообщила о наличии СА, трансплантации печени и постоянного приема такролимуса (Prograf®) в качестве лекарства. При физикальном осмотре наблюдались слегка желтоватая кожа, выступающие лоб и нос, а также небольшой экзофтальм. При внутриротовом клиническом осмотре наблюдались желтые зубы, наличие корешковой опоры 36 и зубного камня в области верхних и нижних моляров. Предложено и проведено лечение: удаление десны, соскоб над десной, профилактика и рекомендации по гигиене полости рта. Пациентам с СА можно проводить амбулаторное лечение зубов при соблюдении особенностей синдрома. Роль хирурга-стоматолога в укреплении здоровья полости рта важна для предотвращения наличия инфекционных очагов, особенно у пациентов с ослабленным иммунитетом.
Ключевые слова: синдром Алагиля, клинические особенности, стоматологическое лечение.
ВСТУПЛЕНИЕ
Синдром Алагиля (CA) является аутосомно-доминантным, мультисимемическим и сложным заболеванием с большими различиями в пенетрансе клинических характеристик (MITCHELL et al., 2018). Необычно влияет 1 в 30/50,000 живорождений и был впервые описан в 1970 году на основе печени, сердца, лица клинических результатов, среди других (GILBERT et al., 2019).
Согласно Sousa и Resende (2018), пятью основными признаками являются: хронический холестаз (временная, стойкая или перемежающаяся желтуха; кожный зуд, начинающийся в 6 месяцев; ксантомы в областях трения кожи); дисморфическое лицо (выпирающий лоб; запавшие глаза и незаметный гипертелоризм; заостренный подбородок; приплюснутый нос с луковидным кончиком); сердечно-сосудистые аномалии (стеноз периферической ветви легочной артерии, присутствующий в 90% случаев, с или без ассоциации со сложными аномалиями); дефекты дуг позвонков (позвонки крыла бабочки); и задний эмбриотоксон (сигнал, присутствующий у 10% населения в целом, состоит из утолщения линии, образованной десцеметовой мембраной, и угла передней камеры глаза, видимого через щелевую лампу или при гониоскопии). Считается, что он является полным, если одновременно присутствует не менее четырех признаков, а наличие только трех из них характеризует синдром как неполный. Ферменты щелочная фосфатаза и гамма-глутамилтрансфераза (Диапазон GT или GGT) в большинстве случаев очень высоки.
Другие менее частые клинические выводы в синдроме были также представлены Alagille et al. (1987), такие как гипогонадизм, сокращение дистальных фаланг, деформация полиартикулярного артрита, задержка роста, умственная отсталость, почечные нарушения (мезангиолипидоз, почечный трубчатый ацидоз, нефрокальциноз) и измененный объем и тон голоса.
Диагностика может быть затруднена из-за переменной выразительности клинических проявлений (GUEGAN et al., 2012). Значительная часть пациентов, страдающих синдромом, не имеют семейной истории, что усиливает характеристику неполного пенетранса, помимо возможности новой генетической мутации (SOUSA; RESENDE, 2018). Прогноз заболевания и риск смертности зависят от тяжести участия органов. Ранняя смертность обычно вызвана сердечными заболеваниями или тяжелыми заболеваниями печени, а последующая смертность часто вызвана инсультами (SALEH et al., 2016).
Что касается черт лица Есть мягкие, но узнаваемые дисморфические особенности, в том числе видные лоб, глубокие глаза с умеренным гипертелеоризмом, восходящие косые palpebral трещины, депрессии носовой мост, прямой нос с луковичный кончик, большие уши, видные челюсти, и отметил подбородок. У некоторых детей форма лица удивительно треугольная. Выдающийся лоб кажется менее очевидным у взрослых, в то время как выступ челюсти и заостреный подбородок более очевидны. Считалось, что фенотип лица отличается по отношению к ли глаза закрыты или нет. Те, у кого нет глубоких глаз, как правило, имеют узкие восходящие косые палебральные трещины, с замечательным гипертелеизмом (CIOCCA; ÀLVAREZ, 2012).
Что касается полости рта, то основные эффекты обусловлены дисфункциями печени: гипоплазия эмали, пигментация зубов из-за накопления билирубина, обобщенная задержка извержения, большая восприимчивость к развитию кариеса, среди прочих (SHEEHY et al., 2000; LIN et al., 2003; AMARAL et al., 2008).
Тяжесть этого синдрома варьируется от человека к другому, и может представлять легкие симптомы необходимости пересадки печени (TORRES et al. 2006).
CA может привести к терминальной стадии заболевания печени, требующей лечения путем трансплантации печени. При трансплантации самым большим осложнением является возможность отторжения. Одной из основных причин этого, помимо несовместимости тканей, является до- и послеоперационная инфекция. В полости рта обитают патогенные бактерии, которые могут вызывать бактериемию, потенциально способную вызвать инфекции в других органах тела (AL-MUTAWA, 2002). Демонстрация актуальности мониторинга и сохранения здоровья полости рта этих пациентов.
Таким образом, настоящее исследование направлено на описать клинические характеристики этой патологии, его устные выводы и стоматологическое лечение пациента с CA, подчеркивая уход, который будет принят.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент А.C.C.S.F. 31 лет, женский пол, меланодерма, натуральный и выходец из Manaus-AM, посещал стоматологическую клинику специальных пациентов Государственного университета Amazonas (UEA) для регулярной стоматологической помощи.
В анамнезе она сообщила, что у нее был CA, трансплантация печени с использованием Tacrolimus (Prograf®), иммунодепрессанта, который подавляет активацию Т-лимфоцитов, и она использовала это лекарство с момента трансплантации. Он сообщил, что у него «беспокоит зуб».
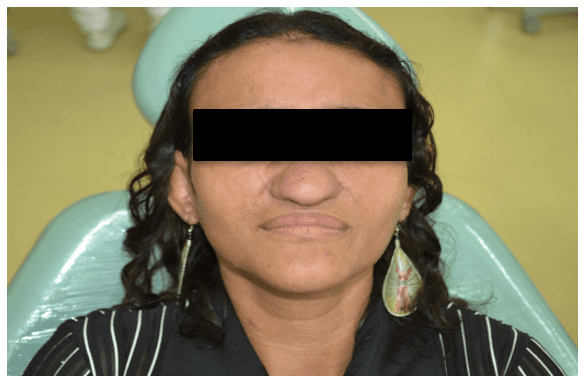
При физическом осмотре наблюдались выдающаяся слегка желтоватая кожа, лоб и нос и небольшая экзофтальемия (рисунок 1).
Рисунок 1 – Лица клинические особенности
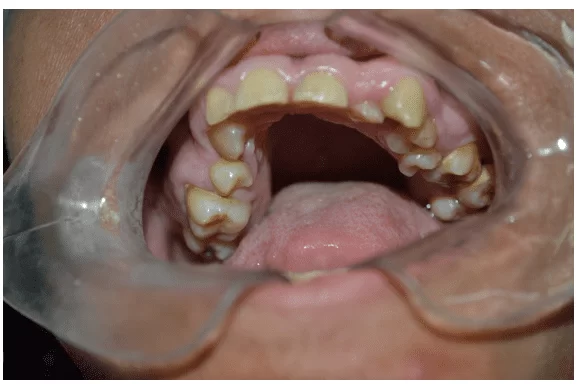
При внутриротовом клиническом обследовании наблюдались желтые зубы с наличием корешковой опоры 36 и зубного камня в области верхних и нижних моляров (рисунки 2 и 3).
Рисунок 2 – Первичное клиническое обследование, показывающее наличие левого нижнего корня (36)
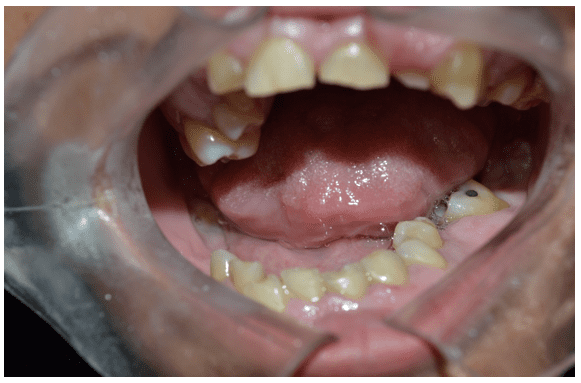
Рисунок 3 – Первичное клиническое обследование
Предложено и проведено лечение: удаление, наддесневое соскоб, профилактика и рекомендации по гигиене полости рта. Для выполнения процедур потребовались дополнительные предоперационные лабораторные анализы (общий анализ крови, коагулограмма, креатинин и глюкоза крови) и рентгенологические исследования. На следующей консультации пациентка принесла обследования в пределах нормы. Затем была проведена антибиотикопрофилактика с использованием 2 граммов амоксициллина за 1 час до хирургической процедуры и хирургического удаления элемента (рисунки 4 и 5). На следующей консультации были выполнены соскоб над десной, профилактика и рекомендации по гигиене полости рта.
Рисунок 4 – Хирургическое удаление зуба 36.
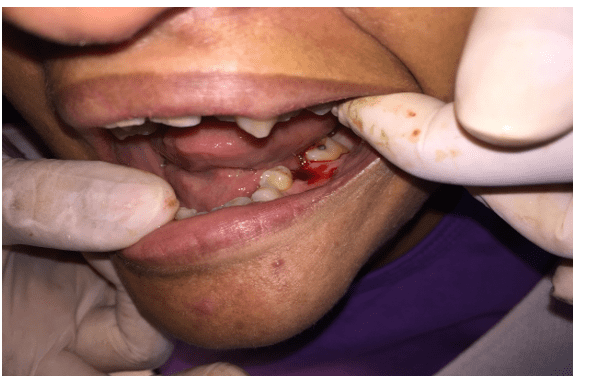
Рисунок 5 – Периапикальная рентгенография нижних моляров.

ОБСУЖДЕНИЕ
С годами количество операций по пересадке печени увеличилось, и с этим выживаемость пациентов значительно улучшилась. Иммуносупрессивная терапия, используя такие препараты, как циклоспорин, такролимус и сиролимус, действуют, чтобы предотвратить отторжение полученного органа. Желаемый иммуносупрессивный эффект заключается в предотвращении отторжения трансплантата иммунной системой при сохранении контроля над инфекциями и неоплазмами (PILLAI и LEVITSKY, 2009). Эти данные подтверждают наше исследование, так как пациент в этом докладе имеет возрастную группу и медикаментозную терапию, совместимую с приведенной литературой.
Наиболее частые осложнения, затрагивающие пациентов с иммунодепрессантами, возникают в результате оппортунистических инфекций, которые, как правило, быстро развиваются до острых системных состояний (OLCZAK et al., 2010; VIVAS, 2012). После проведения трансплантации, пациент подчиняется иммуносупрессивных методов лечения на протяжении всей жизни, которые могут способствовать развитию грибковых и вирусных инфекций, с устным кандидозом и поражениями простого герпеса является наиболее распространенным (SCULLY, 1992). Это до стоматолога, чтобы наблюдать за наличием этих изменений и лечить их. В зависимости от тяжести, иммуносупрессивный препарат может иметь дозу скорректированы или даже быть изменены врачом.
Из-за иммуносупрессивного лечения или препаратов, используемых, трансплантации пациенты могут представить с различными устными поражениями. Этот сайт, где мы можем найти многочисленные микроорганизмы, которые могут включать в себя те, вирусного или грибкового происхождения, злокачественные новообразования, гингивал гиперплазии, среди многих других изменений (SEYMOUR et al., 1997).
Saalman et al. (2010) описал исследование, в котором восемь пересаженных детей с помощью такролимуса представили устные поражения (отек и расщелина губ, угловой хейлит и узелки на задней части языка). Расходясь с этими авторами, этот доклад найден, так как никаких признаков устных изменений не наблюдалось при клиническом обследовании, даже пациент с помощью траколимуса.
Медикаментозная гиперплазия десен, связанная с применением циклоспорина и препаратов, блокирующих кальциевые каналы, таких как нифедипин и амлодипин, уже является хорошо известным эпизодом. Wright et al. (2005) представили в своем обзоре литературы по увеличению десен, связанному с применением циклоспорина, что преобладание этого изменения может варьироваться от 8 до 100% пациентов, перенесших операцию по трансплантации. Vivas (2002) провел исследование в больнице AC Camargo, São Paulo (SP), в котором из 13 пациентов, прошедших оценку, 8 принимали циклоспорин, а еще 5 пациентов принимали тракролимус и блокаторы кальциевых каналов. Ни один пациент с гиперплазией десны не использовал только траколимус (1 использовал нифедипин, а другие 4 – амлодипин). Этот отчет подтверждается литературными данными, показывающими, что траколимус не вызывает гиперплазию десен, а вызывает одновременное применение препаратов, блокирующих кальциевые каналы.
Стоматологические проявления не являются основной особенностью синдрома, но происходят неизменно как осложнение длительного холестаза и связаны с гипербилирубинемией.Вследствие холестатического при одонтогенезе могут возникнуть эмалированные непрозрачности, гипоминерализации и гипоплазия зубной эмали. Как первичные, так и постоянные зубные протезы могут быть сильно затронуты, если разработаны до разрешения желтухи. Авторы сообщают о наличии когтей в лиственных и постоянных зубов у пациентов с CA (PRAVEEN et al., 2011; CHATTERJEE и MASON, 2007). Другие сообщают о макродонтических верхних резцаторах и, в некоторых случаях, тауродонтических лиственных зубах с увеличенной полостью целлюлозы (CALLEA et al., 2013; COZZANI и FONTANA, 2012). И другие отметили, что пациенты с CA имеют гиподонтия и устные ксантомы (BERNICZEI-ROKYO et al., 2014). В отличие от этих ссылок, это исследование найдено, так как ни одно из этих изменений не наблюдалось.
Одним из основных стоматологических изменений, которые можно найти у пациентов с холестатическими заболеваниями является пигментация зуба билирубина. Исследования, представленные Hosey et al. (1995), Wondimu et al. (2001) и Lin et al. (2003), показали распространенность этой внутренней пигментации у 50 до 61,3% пациентов. Эти данные совместимы с пациентом, где произошли изменения, даже если мягкий, в зубном окрашивания.
В полости рта находятся патогенные вещества, которые могут вызвать острое воспаление органов, такое как пневмония, гастрит, язвенная болезнь и инфекционный эндокардит, которые могут быть опасными для пациентов, перенесших трансплантацию. Поэтому пациенту рекомендуется пройти профилактические стоматологические консультации. Перед операцией необходимо обработать и восстановить или удалить все кариозные полости, пародонт должен быть здоровым, а гигиена полости рта должна быть очень хорошей. Считается, что инфицированные зубы увеличивают общую системную воспалительную нагрузку на организм из-за высвобождения метаболитов оральных бактерий в кровоток и через воспалительные и иммунные реакции хозяина (OFFENBACHER et al., 2008). Лечение пациентов с CA не отличается от обычного ни при каких процедурах, кроме профилактической антибиотикотерапии (TORRES et al., 2006). Это следует делать в сотрудничестве с врачом, поскольку может потребоваться рецепт на конкретное лекарство (BERNICZEI-ROKYO et al., 2014). Подтверждая эти исследования, хирургическое стоматологическое лечение пациента проводилось с назначением антибиотикопрофилактики, а также с соблюдением рекомендаций по гигиене полости рта.
Корректировка устных условий, с удалением одонтогенных очагов перед трансплантацией, может уменьшить осложнения во время медицинских процедур, необходимых для твердых реципиентов органов (GULLEÇ et al., 2003). Инструкция по гигиене полости рта является эффективной стратегией для сокращения пародонтопатогенных микроорганизмов, снижения заболеваемости бактериемиями и последующих осложнений в период иммуносупрессии, а также удаления местных инфекционных очагов, в соответствии с стоматологическими показателями, выполненными у пациента этого исследования.
ЗАКЛЮЧЕНИЕ
Амбулаторное стоматологическое лечение может быть выполнено у пациентов с CA, при условии, что особенности синдрома наблюдаются. Роль стоматолога в укреплении здоровья полости рта актуальна, чтобы избежать наличия инфекционных очагов, особенно у пациентов с иммунодепрессией. Стоматолог также должен быть в курсе сердечно-сосудистых и печеночными проблемами, связанными с синдромом; эффективное лечение, способствуя общему благополучию пациента.
РЕКОМЕНДАЦИИ
ALAGILLE, D. et al. Syndromic paucity of interlobular bile ducts (Alagille syndrome or arteriohepatic dysplasia): review of 80 cases. J Pediatr; v.110, p. 195-200, 1987.
AL-MUTAWA, S. et al. Oral findings in Alagille syndrome. Medical Principles and Practice, v.11, n. 3, p.161-163, 2002.
AMARAL TH, de Guerra CS, Bombonato-Prado KF, et al. Tooth pigmentation caused by bilirubin: a case report and histological evaluation. Spec Care Dentist., v. 28, n.6, p. 254–57, 2008.
BERNICZEI-ROYKO, A. et al. Medical and dental management of Alagille syndrome: a review. Med Sci Monit, v.20, p. 476-480, 2014.
CALLEA M, et al. Síndrome de Alagille: uma revisão. J Int Dent Med Research. v.6, n.1, p. 54–58, 2013.
CIOCCA, M.; ÀLVAREZ, F. Síndrome de Alagille. Arch Argent Pediatr, v. 110, n.6, p. 509-515, 2012.
CHATTERJEE, M.; MASON, C. Talon cusps presenting in a child with Alagille’s syndrome – a case report. J Clin Pediatr Dent., v. 32, n. 1, p. 61–64, 2007.
COZZANI, M.; FONTANA, M. Macrodontic maxillary incisor in alagille syndrome. Dent Res J., v. 9, n. 8, p. 251–254, 2014.
GILBERT, M. et al. Hum Mutat. 2019 Dec;40(12):2197-2220.
GUEGAN, K. et al. JAG1 mutations are found in approximately one third of patients presenting with only one or two clinical features of Alagille syndrome. Clin Genet., v. 82, p.33–40, 2012.
GULLEÇ, A.T. et al. Superficial fungical infections in 102 patients renal transplant recipients: a case control study. J Am Acad Dermatol.,v. 49, p.187-192, 2003.
HOSEY, M.T. et al. Oral findings in children with liver transplants. Int J Paediatr Dent., v. 5, n.1,p. 29-34, 1995.
LIN YT, LIN YT, CHEN CL. A survey of the oral status of children undergoing liver transplantation. Chang Gung Med J. v. 26, n.3, p. 184-188, 2003.
MITCHELL, E. et al. Alagille syndrome. Clin Liver Dis., v. 22, p.625–41, 2018.
OFFENBACHER, S. et al. Rethinking periodontal inflammation. J Periodontol, v. 79, p. 1577– 1584, 2008.
OLCZAK, B. et al. Oral candidiasis in immunosuppressed children and young adults after liver or kidney transplantation. Pediatr Dent. v. 32, n. 3, p.189-94, 2010.
PILLAI, A.A.; LEVITSKY J. Overview of immunosuppression in liver transplantation. World J Gastroenterol. v. 15, n.34, p. 4225-4233, 2009.
PRAVEEN P, et al. Cúspide de garra em um dente decíduo. J Dent Sci Res. v. 2, n.1, p. 34–40, 2011.
SAALMAN, R. et al. Long‐standing oral mucosal lesions in solid organ‐transplanted children‐a novel clinical entity. Transplantation 89: 606– 611. 2010.
SALEH, M. et al. Alagille syndrome: clinical perspectives. Appl Clin Genet., v.9, p.75-82, 2016.
SCULLY C. Oral Infectinos in the immunocompromised patient. Br Dent J. v.172, n.11, p. 401-407, 1992.
SEYMOUR, R.A. et al. Oral lesions in organ transplant patients. J Oral Pathol Med., v.26, n.7, p. 297-304, 1997.
SHEEHY EC, et al. Oral Health in children undergoing liver transplantation. Int J Pediatr Dent., v.10, n.2, p. 109-19, 2000.
SOUSA, A. C .M.; RESENDE, L. R. Síndrome de Alagille – relato de caso. Resid Pediatr. v.8, n.2, p.85-88, 2018.
TORRES, C.P. et al. Síndrome de Alagille: relato de caso. J. Health Sci. Inst., v. 24, n.2, p.149-153, 2006.
VIVAS, A. P. M. Avaliação de manifestações bucais em pacientes pediátricos submetidos ao transplante hepático.2012 Dissertação (Mestrado em Patologia Bucal) – Faculdade de Odontologia da Universidade de São Paulo, São Paulo, 2012.
WONDIMU, B.; NEMETH, A.; MODEER, T. Oral health in liver transplant children administered cyclosporin A or tacrolimus. International journal of paediatric dentistry, v. 11, n. 6, p. 424-429, 2001.
WRIGHT G., WELBURY RR., HOSEY MT. Cyclosporin‐induced gingival overgrowth in children. Int J Paediatr Dent., v.15, n.6, p. 403-411, 2005.
[1] Мастер-учитель Государственного университета Amazonas.
[2] Студент Государственного университета Amazonas.
[3] Учитель специалист Университета штата Amazonas.
[4] Доктор Учитель, Университет штата Amazonas.
[5] Доктор Учитель, Университет штата Amazonas.
[6] Стоматолог, специалист по пациентам с особыми потребностями.
Представлено: Февраль 2021.
Утверждено: Mарт 2021 года.