MORAES, Emmanuelle Luana Voltolini Tafner Ruiz de
MORAES, Emmanuelle Luana Voltolini Tafner Ruiz de. Tratamento Conservador na Gravidez Ectópica: Revisão de Literatura. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 03, Ed. 08, Vol. 11, pp. 14-28, Agosto de 2018. ISSN:2448-0959
RESUMO
A gravidez ectópica é uma intercorrência grave e com altas taxas de morbimortalidade materna. O diagnóstico baseado nos fatores de risco, sinais e sintomas e anamnese nem sempre é fácil, no entanto, o estabelecimento do diagnótico precoce através de ultrassonografia endovaginal associada à dosagem do β-hCG reduz a morbimortalidade e a adoção de condutas mutiladoras. O tratamento conservador medicamentoso adotado nos casos de gravidez ectópica com integridade da trompa não expõe a paciente aos riscos cirúrgicos e anestésicos e oferece um melhor prognóstico reprodutivo.
Palavras-chave: Metotrexato, Salpingotomia, Prognóstico de Fertilidade, β-hCG Quantitativo.
INTRODUÇÃO
A gravidez ectópica (GE) é uma das afecções do primeiro trimestre que tem um alto índice de morbimortalidade materna, sendo a principal causa de morte materna neste período.
Nos países desenvolvidos, a sua mortalidade é baixa, em torno de 3,8/10.000 gestações nos Estados Unidos e 3/10.000 no Reino Unido (5). No Brasil, não existem medidas de prevalência nacionais ou mesmo regionais dessa patologia (24), a mortalidade por GE insere-se entre as causas hemorrágicas. Segundo dados do Estado de São Paulo entre os anos de 1991-1995, a taxa de mortalidade materna devido a todas as causas variou de 43,7 a 49,6 por 100.000 nascidos vivos (15).
Todos os profissionais que atendem pacientes em idade fértil devem ter conhecimento sobre GE e sempre suspeitar na presença de sangramento e/ ou dor no início da gestação, ou até mesmo na ausência de gravidez confirmada. A atenção do médico deve estar voltada para o diagnóstico precoce (10).
O diagnóstico de GE tem melhorado significativamente devido aos avanços na ultrassonografia, ensaios hormonais séricos rápidos e sensíveis, o desenvolvimento de unidades especializadas em gestação precoce e uma maior sensibilização e compreensão dos fatores de risco associados (25).
A tríade clássica da GE é atraso menstrual, dor abdominal e sangramento vaginal. A intensidade dos sintomas e proporcional a gravidade do caso. Uma GE deve ser fortemente suspeitada se uma mulher tem um teste de gravidez positivo e apresenta-se com síncope e sinais de choque, incluindo taquicardia, palidez e colapso (25).
A associação entre a dosagem sérica quantitativa da subunidade beta da gonadotrofina coriônica humana (β-hCG) e a ultrassonografia endovaginal possui alta especificidade (95%) e sensibilidade (97%), permitindo o diagnóstico precoce e a conduta antes da ruptura tubária reduzindo, dessa forma, a morbimortalidade materna (5).
O saco (ou sacos) gestacional começa a ser visualizado na ultrassonografia endovaginal entre 5 e 6 semanas de gestação. Na sequência será visualizado saco vitelino, polo cefálico fetal com posterior movimentação cardíaca (2). Quando a idade gestacional é desconhecida, a dosagem do β-hCG pode auxiliar na determinação do mesmo, bem como, ajudar na interpretação da ultrassonografia endovaginal (11).
Na ausência de um saco de gestação intrauterino, uma GE pode ser diagnosticada pela presença de uma massa anexial, muitas vezes visível dentro da tuba uterina. A identificação de uma massa anexial não cística com um útero vazio tem uma sensibilidade de 84-90% e uma especificidade de 94-99% para o diagnóstico de uma GE (25).
Os principais fatores de risco para GE são: gravidez ectópica prévia, doença inflamatória pélvica (DIPA), salpingite, laqueadura tubária, uso de dispositivo intrauterino (DIU), técnicas de reprodução assistida, tabagismo entre outros. O conhecimento destes é muito importante porque, assim, pode-se monitorizar pacientes com potencial risco de GE (2).
O tratamento da GE pode ser clínico ou cirúrgico, dependendo sempre da particularidade de cada caso. Dentro do tratamento clínico pode se ter uma conduta expectante ou medicamentosa e o tratamento cirúrgico pode ser radical ou conservador. O tratamento cirúrgico é o mais adotado para a GE, no entanto, emprego de condutas conservadoras, como o tratamento medicamentoso com Metotrexato, tem evitado muitas cirurgias mutiladoras (11).
1. GRAVIDEZ ECTÓPICA
A gravidez ectópica (GE) é definida como implantação de um ovo fertilizado no exterior do endométrio uterino (29).
A implantação do ovo fora da cavidade corporal uterina em 95% das vezes ocorre na tuba uterina e, em 80% desses casos, na região da ampola da tuba. Entre as outras localizações de gravidez ectópica incluem-se intersticial, cervical, abdominal, ovariana e cicatriz da cesárea (11). A GE fora da tuba uterina é um evento raro. (31).
A agressão tubária pode resultar de inflamação, infecção ou cirurgia. Quando se tem inflamação e infecção pode se causar lesão sem a completa obstrução da tuba. Quando se tem o bloqueio completo ele pode ser oriundo de salpingite, ligadura tubária incompleta, atresia congênita do segmento médio tubário, cirurgia para fertilidade tubária, salpingectomia parcial. A lesão da parte mucosa da tuba ou das fímbrias é responsável por cerca de metade de todas as gestações tubárias (27).
As causas de GE incluem infecção do trato genital causada por gonorréia e clamídia, cirurgia tubária incluindo a esterilização tubária, gravidez ectópica prévia, e exposição do útero ao dietilestilbestrol.
Outros fatores de risco para a gravidez ectópica incluem concepção com um dispositivo intrauterino (DIU) bem posicionado, concepção em uso de método contraceptivo à base apenas de progesterona, procedimentos de reprodução assistida (16).
Embora as mulheres com gravidez ectópica frequentemente não têm fatores de risco identificáveis, um estudo caso-controle prospectivo mostrou que o aumento da consciência de gravidez ectópica e um conhecimento dos fatores de risco associados ajudam a identificar mulheres com maior risco, facilitando o diagnóstico precoce (25).
1.1 DIAGNÓSTICO
As pacientes com GE geralmente se apresentam com dor e sangramento vaginal entre 6ª e 10ª semana de gestação, no entanto, estes são sintomas comuns no início da gravidez. Um terço das mulheres, com gestação tópica, experimenta um pouco de dor e/ ou sangramento neste período (25).
O diagnóstico precoce da GE é importante para reduzir o risco de ruptura tubária e aumentar as taxas de sucesso nas condutas mais conservadoras (5).
Em relação à sintomatologia, o atraso menstrual nem sempre é percebido pela paciente, o sangramento vaginal é, geralmente, discreto, mesmo nos casos de rotura, pois o sangue vai para dentro da cavidade abdominal. A dor está presente em todos os casos, localiza-se geralmente em baixo ventre e de um lado. Pode se apresentar como uma cólica discreta até uma dor lancinante aguda acompanhada de irritação peritoneal (23).
Toda mulher no menacne que apresente atraso menstrual, sangramento vaginal anormal, com ou sem dor abdominal, associados ou não a fatores de risco de GE deve ter acompanhamento médico cuidadoso até elucidação diagnóstica (2).
Na suspeita de GE, deve-se obter uma dosagem sérica da fração beta da gonadotrofina coriônica humana (β-hCG) e ultrassonografia pélvica transvaginal. A análise combinada desses elementos compõe o algoritmo diagnóstico da gestação ectópica (23).
O aspecto ultrassonográfico da gravidez ectópica variará em função da idade gestacional e da sua localização. Aspectos ultrassonográficos clássicos descritos são o sinal do anel tubário, a massa anexial desorganizada que se amolda ao anexo e/ou fundo-de-saco, a massa sólida organizada de contornos regulares que simula nódulo miomatoso pediculado, cursando clinicamente com níveis baixos de β-hCG e a presença de concepto vivo extrauterino (22).
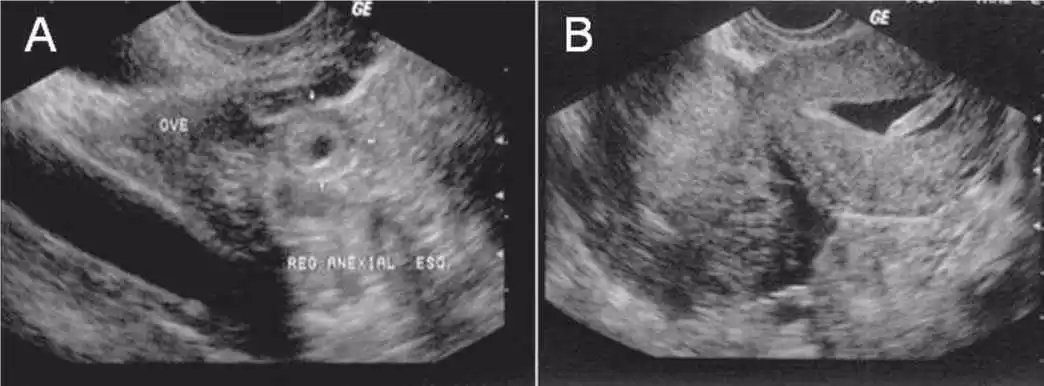
A imagem ultrassonográfica patognomônica da GE é a presença de saco gestacional ectópico, o qual contém o embrião e este apresente batimentos cardíacos (17).
A ausência de imagem de gestação tópica com valores do β-hCG acima da zona discriminatória (1.500 a 2.000 mUI/mL) é indicativo de gestação anormal (11). As exceções são a fase inicial de gravidez múltipla e abortamento muito recente (9). Portanto, deve-se ter cuidado ao interpretar os valores do β-hCG para não intervir em gestações viáveis (11).
A dúvida surge quando não se visualiza saco gestacional intrauterino à ultrassonografia e os níveis séricos de β-hCG estão abaixo da zona discriminatória. Neste caso, deve-se seriar os níveis séricos de β-hCG para definição de gestação potencialmente viável ou inviável (5).
O tempo de duplicação do hCG pode ajudar a diferenciar uma gravidez ectópica de uma gravidez intrauterina (27). Na GE, a quantidade de β-hCG aparece diminuída, em relação àquela das gestações intrauterinas. Em gestações normais, o β-hCG sérico dobra a cada 48 horas, enquanto nas gravidezes inviáveis o aumento, nesse período de 48 horas, é inferior a 53% (4).
O exame de ultrassonografia endovaginal com Doppler colorido foi empregado por alguns autores que obtiveram uma sensibilidade de 95% e uma especificidade de 98% no reconhecimento da GE. Nesse exame é avaliado o grau de vascularização uterina e a presença ou a ausência de fluxo trofoblásticos periendometrial, com o intuito de descartar uma gravidez tópica. A ausência de fluxo sugere a avaliação dos ovários e por fim a avaliação da vascularização na massa anexial (13).
Outro exame diagnóstico é a culdocentese, este era utilizado quando o exame ultrassonográfico era menos utilizado. A culdocentese pode ser muito útil para diferenciar o líquido ralo e róseo proveniente da rotura de um cisto ovariano, cuja conduta pode ser expectante, de uma franca hemorragia causada por gravidez ectópica rota, que requer tratamento cirúrgico (10).
Culdocentese é a punção aspirativa por agulha transvaginal de líquido da região posterior do saco de Douglas. Um resultado positivo significa aspiração de 0,5 ml de sangue, enquanto o resultado negativo é associado com aspiração de 0,5 ml de fluido seroso (30).
Um resultado positivo na culdocentese em combinação com um teste de gravidez positivo prevê a presença de uma gravidez ectópica, em aproximadamente 95% dos casos (30).
1.2 GRAVIDEZ ECTÓPICA ÍNTEGRA
Os sintomas e os achados físicos com que se apresentam as pacientes com gravidez ectópica não rota são semelhantes àqueles de pacientes com gravidez intrauterina normal (28).
Em casos de gestação ectópica íntegra, habitualmente se encontra apenas dor à palpação da pelve e da fossa ilíaca, acompanhada de sangramento genital escuro e discreto, com colo uterino impérvio (23). Ainda no exame ginecológico ressalta-se o achado de tumoração látero-uterina (14).
A conduta clínica é apropriada para algumas pacientes com gravidez ectópica íntegra, com base nos achados clínicos e de ultrassonografia (10).
Quando é possível identificar uma gravidez ectópica antes da ruptura ou lesão tubária irreparável, pode se considerar a otimização da fertilidade futura (27).
1.3 GRAVIDEZ ECTÓPICA ROTA
Nos casos com rotura e sangramento, ocorre dor abdominal localizada ou generalizada, com descompressão brusca dolorosa e sinais de hipovolemia, como hipotensão postural ou absoluta, anemia, palidez cutânea, taquicardia, náuseas e vômitos. O fórnice vaginal posterior pode estar particularmente doloroso à palpação, caracterizando o “grito de Douglas” (23).
O útero apresenta-se ligeiramente aumentado e amolecido e, nos anexos, é detectada tumoração palpável só em metade dos casos (7).
Faz-se necessária muita cautela ao exame bimanual, pois a hemorragia poderá ser exacerbada. (25)
Quando há ruptura, a paciente pode apresentar alívio transitório da dor quando o estiramento da serosa tubária cessa. Dor no ombro e nas costas, considerada resultante da irritação do diafragma por hemoperitôneo, pode indicar hemorragia intra-abdominal (27).
Com a possibilidade de ruptura da gravidez ectópica, torna-se necessário um procedimento de emergência, que na grande maioria dos casos impõe-se a reposição sanguínea (14).
1.4 TRATAMENTO
A gravidez ectópica, se não tratada, pode evoluir para ruptura tubária, com extravasamento de sangue para a cavidade intra-abdominal e até para um quadro grave de choque hemorrágico, se não for diagnosticada e tratada prontamente (5).
Entre as opções terapêuticas destacamos a cirurgia, que pode ser a salpingectomia ou a salpingostomia por via laparotômica ou laparoscópica e o tratamento medicamentoso com uma variedade de substâncias que podem ser ministradas de forma sistêmica ou pelo tratamento local guiado por ultrassonografia endovaginal e, por fim, a conduta expectante (11).
É fundamental compreender que cada opção terapêutica tem sua indicação precisa, e não existe plena liberdade de escolha do médico ou da paciente, sob risco de que o tratamento escolhido seja inadequado (23).
1.4.1 TRATAMENTO MEDICAMENTOSO
O tratamento medicamentoso consiste na utilização de quimioterápico para destruir o tecido trofoblásticos e induzir a absorção da gestação ectópica por processo cicatricial (1).
No manejo clínico da gravidez ectópica íntegra, a droga mais estudada é o metotrexato (5). Trata-se de uma antagonista do ácido fólico que inibe a síntese de novo das purinas e das pirimidinas, interferindo com a síntese do DNA e com a proliferação celular (21). Como resultado, sua ação é mais marcante em populações celulares em fase de crescimento exponencial, o que explica a suscetibilidade do trofoblasto a essa substância (5).
Na gravidez ectópica, a droga impede a proliferação de células citotrofoblasto, reduzindo a viabilidade celular e a secreção de β – hCG e progesterona necessárias para a manutenção da gravidez. Isso facilita a resolução da GE e remodelação do tecido (25).
Optando-se pelo tratamento medicamentoso com metotrexato, ele se mostra vantajoso por ser econômico, podendo em casos selecionados ser realizado de forma ambulatorial e evitando os riscos da cirurgia e da anestesia (26). Por outro lado, quando ocorre o fracasso desta terapêutica, temos uma situação adversa, com possibilidade de rotura da gravidez ectópica, tornando necessário um procedimento de emergência (14).
O ponto principal para o sucesso terapêutico com metotrexato, e consequentemente a diminuição do número de falhas, é a rigorosa escolha das pacientes (26).
Quanto aos critérios para indicação do metotrexato os principais são: estabilidade hemodinâmica, diâmetro de massa anexial menor ou igual a 3,5 cm, ausência de dor abdominal intensa ou persistente, função hepática e renal normais, desejo de gravidez futura e termo de consentimento assinado (11).
Os dois protocolos de tratamento sistêmico frequentemente utilizados na administração do MTX são o de dose única e o de dose múltipla. Estes dois regimes de tratamento apresentam taxas de sucesso semelhantes (21).
No protocolo de dose única, é ministrado o MTX na dose de 50mg/m² por via intramuscular. O acompanhamento se faz pelos níveis séricos do β-hCG no dia da aplicação, e posteriormente no 4º e 7º dia (26).
O acompanhamento dos casos tratados com MTX é realizado com dosagem seriadas de β-hCG quantitativo, já que a imagem ultrassonográfica persiste por um tempo prolongado, sendo um parâmetro ruim de seguimento. Os títulos de β-hCG portanto, são importantes, tanto no momento do diagnóstico de gestação ectópica, quanto no acompanhamento (14).
Pode ocorrer uma subida dos títulos de β-hCG nos primeiros quatro dias de tratamento, pois a ação do MTX acarreta um liberação maior de hormônio gonadotrófico na circulação secundária (12).
A queda dos níveis séricos do β-hCG, associada à estabilidade clínica das pacientes, são indicativos de bom prognóstico e alta hospitalar. O acompanhamento passa a ser ambulatorial com dosagens semanais do β-hCG até que alcance níveis pré-gestacionais(26).
O valor 15% da variação relativa de β-Hcg do 1º ao 4º dia de monitorização após o uso do metotrexato pode ser considerado um valor de corte para um resultado positivo para o tratamento (20).
Quando a redução for menor que 15% no sétimo dia após o emprego do MTX é administrada nova dose, seguindo o mesmo esquema de acompanhamento, pode se administrar até a terceira dose (11).
A completa resolução ocorre entre 2 a 3 semanas, podendo chegar a 6 – 8 semanas, quando os níveis de hCG antes do tratamento estão muito elevados. Se os níveis de hCG em declínio tornarem a subir tem-se o diagnóstico de GEP (2).
O protocolo de múltiplas doses envolve a administração de MTX e ACFOL (ácido folínico) em dias alternados até a queda da concentração dos níveis séricos de β-hCG. Após o decréscimo esperado nos níveis de β-hCG, realiza-se a dosagem semanal desse hormônio até que se torne negativo (5).
O regime de doses múltiplas consiste no tratamento com metotrexato MTX, nos dias 1, 3, 5 e 7 para um máximo de quatro doses e ACFOL a uma dose de 0,1 mg/ kg em dias alternados 2, 4, 6 e 8. Este tratamento pode ser mais apropriado para os pacientes que se apresentam com um maior massas anexiais e maiores níveis de β-hCG inicial (> 5000 UI / l) (25).
Injeção direta de MTX no saco gestacional ectópico, por laparoscopia ou guiada por ultrassonografia, diminui a toxicidade sistêmica e mantém um nível terapêutico superior. No entanto, a injeção local não tem vantagem significativa na maior parte dos pacientes e é acompanhado por um risco de provocar ruptura tubária (25).
O MTX tem como efeitos colaterais mais comuns: náuseas e vômitos, estomatites, diarreia, elevação das transaminases, peritonite e alopecia transitória e reação de fotossensibilidade cutânea (5). Sérios efeitos colaterais como hepatotoxicidade significativa, a toxicidade da medula óssea ou alopecia são extremamente raros com regimes de tratamento de gravidez ectópica (25).
1.4.1.1 CONTRA INDICAÇÕES ABSOLUTAS E RELATIVAS DO METOTREXATO
Como metotrexato afeta os tecidos de proliferação rápida, contraindicações absolutas incluem as condições que podem ser afetados pelos efeitos do metotrexato:
- Doença hepática crônica,
- Discrasias sangüíneas pré-existente,
- Doença pulmonar,
- Doença ulcerosa péptica e,
- Imunodeficiência.
Às pacientes que têm sensibilidade ao metotrexato, na vigência de gravidez intrauterina ou lactante, a terapia com metotrexato não está indicada (3).
São contraindicações relativas (2):
- Atividade cardíaca embrionária detectada pela ultrassonografia endovaginal,
- Concentração inicial do β-hCG > 5.000 mUI/mL,
- Massa anexial > 4cm,
- Recusa de transfusão sanguínea, caso necessário e,
- Paciente inapta ao seguimento.
1.4.2 CONDUTA EXPECTANTE
Algumas gravidezes ectópicas resolvem espontaneamente, através de regressão ou aborto tubário, sem causar danos ao paciente. A conduta expectante é uma estratégia conservadora, consistindo de observação e avaliação do progresso da resolução espontânea, sem intervenção (25).
Os principais critérios para adoção de uma conduta expectante são: a estabilidade hemodinâmica, ausência de embrião vivo na ultrassonografia endovaginal e o declínio dos títulos de β-hCG no intervalo de 24 a 48 horas sem tratamento (11) e o Doppler colorido que denota baixo fluxo na massa tubária (7). O declínio dos títulos de β-hCG é o principal critério para indicação da conduta expectante, pois demonstra que a gravidez está em involução (17)
Ao adotarmos a conduta expectante, o diâmetro transversal máximo da massa tubária deve ser inferior a 5,0 cm (17).
A paciente deve entender que o tratamento expectante não é garantia de sucesso reprodutivo futuro, mas sim uma tentativa de evitar abordagem cirúrgica em casos nos a própria evolução espontânea está favorecendo a resolução do processo (23).
1.4.3 TRATAMENTO CIRÚRGICO
O tratamento cirúrgico conservador corresponde à ressecção segmentar da tuba com anastomose das porções remanescentes ou, então, salpingostomia linear, em que se realiza incisão na porção livre da tuba para ressecção do conteúdo trofoblásticos (23).
A salpingostomia linear é o procedimento de escolha quando a paciente tem uma gravidez ectópica não rota e deseja preservar sua fertilidade (27).
Gravidez Ectópica Persistente (GEP) é um dos riscos da cirurgia conservadora. A GEP é uma condição que ocorre devido à remoção incompleta de
tecido trofoblástico durante a salpingostomia para a gravidez tubária.
De acordo com vários estudos, a incidência tem sido relatada em cerca de 3% a 20% (1). Outra desvantagem é o risco de recidiva de gravidez ectópica na ordem de 15% e o aumento dos custos, caso estes eventos ocorram (11).
Sugere-se a injeção intratubária profilática de MTX depois da salpingostomia linear para GE por ser um método seguro e eficaz para prevenir GEP, aumentado à possibilidade de preservação tubária e contribuindo na melhoria da qualidade de vida no pós-operatório das pacientes (1).
1.5 PROGNÓSTICO REPRODUTIVO
Para as mulheres sem prole constituída e/ ou com desejo de engravidar, o tratamento com MTX demonstra taxas de patência tubária e de gestações subsequentes altas, semelhantes à salpingostomia por laparoscopia (5).
O futuro reprodutivo poderá ser avaliado de forma direta por gestações subsequentes, ou de forma indireta, pela histerossalpingografia (11).
Entre as diversas variáveis que comprometem o prognóstico reprodutivo na gravidez tubária, o valor do β-hCG é a principal variável. Valores superiores a 5.000 mUI/mL refletem invasão trofoblástica até a serosa (6). Nesses casos, quando se adotou o tratamento medicamentoso com MTX observou-se um maior índice de obstrução tubária (11).
Recomenda-se que, após conduta conservadora seja realizada histerossalpingografia. Pacientes submetidas à salpingectomia com obstrução da tuba remanescente são encaminhadas para tratamento com fertilização in vitro (11).
BIBLIOGRAFIA
1-AKIRA, S; Abe, T.; TAKESHITA, T. Persistent Ectopic Pregnancy After Laparoscopic Linear Salpingostomy for Tubal Pregnancy: Prevention and Early Detection. In: KAMRAVA, M. (Org.).Ectopic Pregnancy – Modern Diagnosis and Management. Tóquio: Intech, 2011, p. 97-106.
2-ASRM – American Society For Reproductive Medicine. Medical treatment of ectopic pregnancy: a committee opinion. Fertil Steril. 100, p. 638-646, 2013.
3-BACHMAN, E.A.; BARNHART, K.; Medical Management of Ectopic Pregnancy: A Comparison of Regimens. Clin Obstet Gynecol. v. 55, n. 2, p. 440–447, 2012.
4-BARNHART, K.T.; et al. Symptomatic patients with an early viable intrauterine pregnancy: hCG curves redefined. Obstet Gynecol. v. 104, n. 1, p. 50-55, 2004.
5-BRITO, M.B.; et al . Tratamento clínico da gravidez ectópica com metotrexato. v. 37, n. 1, p. 29 – 34, 2009.
6-CABAR, F.R.; et al. Predictive Factors of trophoblastic invasion into the ampullary region of the tubal wall in ectopic pregnancy. Human Reprod. 21, n. 9, p. 2426-2431, 2006.
7-CAMANO, L.; ELITO, J.J.; HAN, K.K. Gestação Ectópica. In: SCHOR, N. (Org.). Guias de Medicina Ambulatorial e Hospitalar UNIFESP/ Escola Paulista de Medicina – Obstetrícia. Barueri: Manole, 2005. p. 55-64.
8-CASTANHEIRA, C.; et al. Materializando o trauma: Validação portuguesa da Escala de Impacto de Eventos Revista (IES-R). Comunicação apresentada no congresso “O luto em Portugal”, Aveiro. 2012
9-CHUNG, K.; et al. Defining the rise of sérum HCG in viable pregnancies achieved through use of IFV. Human Reprod.; v. 21, n. 3, p. 823-828, 2006.
10-DEUTCHMAN, M.; EISINGER, S.; KELBER, M. Complicações do Primeiro trimestre: Gravidez Ectópica. In: BAXLEY, E. (Org.). ALSO – Advanced Life Support in Obstetrics. 4 ed. Kansas: American Academy of Family Physicians, 2001, p. 11-17.
11-ELITO, J.J.; et al. Gravidez ectópica não rota – diagnóstico e tratamento. Situação atual. Revista Brasileira de Ginecologia e Obstetrícia. v. 30, n. 3, p. 149-159, 2008.
12-ELITO, J.J.; et al. Índice orientador do tratamento sistêmico da gravidez ectópica íntegra com dose única de metotrexato. Revista Brasileira de Ginecologia e Obstetrícia. v. 20, n. 3, p. 123-135, 1998.
13-ELITO, J.J., et al. Ultra-sonografia Transvaginal com Doppler Colorido para Seleção das Pacientes para Tratamento Conservador da Gravidez Ectópica Íntegra. Revista Brasileira de Ginecologia e Obstetrícia. v. 21, n. 3, p. 153-157,1999.
14-ELITO, J.J.; UCHIYAMA, M.; CAMANO, L. Evolução dos níveis de beta-hCG após tratamento sistêmico da gravidez ectópica íntegra. Revista Associação Médica Brasileira. v. 44, n. 1, p. 11-15, 1998.
15-FERNANDES, A.M.S.; et al. Prevalência de Gestação Ectópica de Tratamento Cirúrgico em Hospital Público de 1995-2000. Revista Associação Médica Brasileira. v. 50, n. 4, p. 413-416, 2004.
16-FYLSTRA,L. Ectopic pregnancy not within the (distal) fallopian tube: etiology, diagnosis, and treatment. American Journal Obstetric Gynecol. p. 289-299, Abril 2012.
17-HAN, K.K.; ELITO, J.J.; CAMANO, L. Conduta expectante para gravidez tubária íntegra. Rev Brasileira de Ginecologia e Obstetrícia. v. 21, n. 8, p. 465-470, 1999.
18-ITO, L. M. Escala Revisada do Impacto de Eventos. 1994 Disponível em http://www.psiquiatria.unifesp.br/d/prove/saude/teste1/. Acessada em 07/05/2014.
19-MUSIELLO, R.B.; et al. Gravidez ectópica cervical com embrião vivo: o uso do metotrexato é eficiente? Femina. v. 39, n. 4, p. 201-205, 2011.
20-KOVALEVA, A.; et al. Gravidez Ectópica tratada com metotrexato: alterações séricas da gonadotrofina coriônica humana como preditor de sucesso usando uma validação de modelo matemático. European Journal of Obstetrics & Gynecology and Reproductive Biology. 210, p. 35-38, março 2017.
21-OSÓRIO, M.; et al. Metotrexato em dose única para tratamento de gravidez ectópica tubária: experiência de 7 anos. v.27, n.1, p. 53-59, 2010.
22-RIOS, L.T.M.; et al. Anormalidades do primeiro trimestre da gravidez: ensaio iconográfico. Radiol Bras. 43, n. 2, p. 125-132, marco/abril 2010.
23-ROLNIK, D. L.; FITTIPALDI, F. S. Condutas em Obstetrícia. São Paulo: Segmento Farma, 2009.
24-SILVA, M.L.S.; MARQUES, G.S.B.; NUNES, J.T. Gravidez Ectópica cornual: relato de caso. Revista de Medicina e Saúde de Brasília.2, n.2, p. 74-78, 2013.
25-SIVALINGAM, V.N.; et al. Diagnosis and management of ectopic pregnancy. J Fam Plann Reprod Health Care. 37, n. 4, p. 231–240, 2011.
26-SOARES, R.C.; ELITO, J.J.; CAMANO, L. Relação entre a Espessura Endometrial e os Níveis de β-hCG com a Resposta ao Tratamento da Gravidez Ectópica com Metotrexato. Rev Brasileira de Ginecologia e Obstetrícia. v. 26, n. 6, p. 471-475, 2004.
27-STOVALL, T.G. Abortamento Precoce e Gravidez Ectópica. In: BEREK, J.S. (Org.). Berek & Novak Tratado de Ginecologia. 14 ed. Rio de Janeiro: Guanabara Koogan, 2012, p. 449-473.
28-STOVALL, T.G.; et al. Emergency Departament Diagnosis of ectopic pregnancy. Ann Emerg Med. v. 19, p. 1098-1103, 1990.
29-STULBERG, D.B.; et al. Ectopic pregnancy rates in the Medicaid population. American Journal Obstetric Gynecol. 208-274 e1-7, 2013.
30-TSIKOURAS, P.; et al. Differential Diagnosis of Ectopic Pregnancy. In: KAMRAVA, M. (Org.).Ectopic Pregnancy – Modern Diagnosis and Management. Tóquio: Intech, 2011, p. 1-9.
31-YELA, D.A.; MARCHIANI, N. Tratamento conservador da gravidez ectópica em cicatriz de cesárea: relato de caso. Rev Brasileira de Ginecologia e Obstetrícia. 35, n. 5, p. 233-237, 2013.

Uma resposta
Ótimo artigo!
O leitor consegue facilmente interpretá-lo.