ARTÍCULO DE REVISIÓN
LOPES, Luiz Thiago Oliveira [1], OLIVEIRA, Marcelus de Andrade [2], GONÇALVES, Willian Guilherme Lobato [3], DAHER, Donizete Vago [4], BRITO, Irma da Silva [5], DENDASCK, Carla Viana [6], DIAS, Cláudio Alberto Gellis de Mattos [7], FECURY, Amanda Alves [8], ARAÚJO, Maria Helena Mendonça de [9]
LOPES, Luiz Thiago Oliveira. et al. Secuelas de la COVID-19: revisión integrativa de la literatura. Revista Científica Multidisciplinar Núcleo do Conhecimento. Año 08, Ed. 08, Vol. 01, pp. 68-87. Agosto de 2023. ISSN: 2448-0959, Enlace de acceso: https://www.nucleodoconhecimento.com.br/salud/secuelas-de-la-covid-19, DOI: 10.32749/nucleodoconhecimento.com.br/salud/secuelas-de-la-covid-19
RESUMEN
La gran afinidad entre la proteína Spike del virus SARS-CoV-2 y el receptor de la enzima convertidora de angiotensina 2 se postula como una de las principales razones de la alta tasa de transmisión viral, lo que llevó a la OMS a declarar la COVID-19 como una Emergencia de Salud Pública de Interés Internacional, así como a adoptar medidas para contener la propagación viral. Además, gracias al mecanismo fisiopatológico del virus, se observan síntomas inespecíficos en general, una evolución atípica, principalmente en personas mayores e inmunodeprimidas, y una progresión más rápida y letal. De igual manera, con el avance en el conocimiento de la historia natural de la infección por el virus, se han constatado síntomas persistentes y/o secuelas que causan disfunciones orgánicas e impactan negativamente en la calidad de vida de los pacientes. Frente a esto, el objetivo del artículo fue presentar una revisión integrativa sobre las principales secuelas de la COVID-19 en los años 2021 y 2022. Para ello, se buscaron artículos completos en las bases de datos de investigación Scientific Electronic Library Online, Biblioteca Virtual en Salud y PubMed, en los idiomas portugués e inglés, y se empleó la metodología PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), seleccionando 14 artículos. Entre los resultados destacan: la fisiopatogénesis de la COVID-19 persistente se basa en la teoría de fenómenos inmunes secundarios a la infección, respuesta inmunológica anormal y presencia del virus en lugares inmunológicamente privilegiados; la fatiga, disnea, compromiso cognitivo subjetivo, secuelas neurológicas, enfermedades inflamatorias del sistema nervioso central y disfunción olfativa postviral son complicaciones prevalentes; se presentaron evidencias de una relación causal entre la COVID-19 y la tiroiditis subaguda; se demostró un mayor número de complicaciones e internaciones en pacientes con deficiencia de vitamina D; así como la presencia de síntomas neuropsiquiátricos en la población de profesionales de la salud. En conclusión, se constató la escasez de trabajos que aborden directamente las secuelas de la COVID-19, siendo necesario profundizar en estas investigaciones con miras a la creación de protocolos más específicos para los diagnósticos.
Palabras clave: SARS-CoV-2, COVID-19, Secuelas y Rehabilitación, Síndrome post-COVID-19.
1. INTRODUCCIÓN
Los virus dependen de la infraestructura y metabolismo de la célula huésped a lo largo de su ciclo de replicación, en particular del citoesqueleto y de la membrana celular (CORTINES, 2019). Utilizan, en mayor o menor medida, el sistema de síntesis celular que conduce a la transferencia del genoma viral a otras células. Los virus están compuestos, al menos, por el genoma de ácido nucleico RNA o DNA y una cobertura de proteínas. Muchos de ellos tienen una membrana externa adicional llamada envoltura (ANDINO, 2017; MAERTENS, 2022).
La transmisión viral ocurre de manera indirecta, a partir del contacto con secreciones/excreciones de algún animal infectado, o directa a través de vectores mecánicos o biológicos. Sin embargo, existe la llamada transmisión vertical (colostrum, perinatal o transplacentaria) de la madre al hijo. Las demás formas se llaman transmisión horizontal (ANDINO, 2017; LI, 2022).
El proceso de reproducción de los virus implica mecanismos de adherencia, penetración y desnudamiento viral; síntesis de poliproteínas, replicación genómica, ensamblaje y exocitosis de nuevos viriones (DE ALMEIDA et al., 2020).
Con respecto al virus SARS-CoV-2, el ciclo replicativo comienza con la interacción de la glicoproteína S, que se encuentra en la envoltura viral, con el receptor celular de la Enzima Convertidora de Angiotensina 2 (ECA2) presente en la superficie de la célula huésped. Esta interacción es responsable del tropismo del virus hacia la célula huésped, llevándolo a su adherencia (DE ALMEIDA et al., 2020; LAMERS, 2022).
Con base en evidencias, se postula que la infección por SARS-CoV-2 puede comenzar en el tracto respiratorio superior, como por ejemplo, el epitelio nasal. Así, las vías de endocitosis, asociadas a las etapas de adherencia y penetración viral, dependerán de la expresión de proteínas endocíticas, como la GTPasa (abundante en el epitelio nasal) y proteínas involucradas en la macropinocitosis (presente en los neumocitos) (LAMERS, 2022; GONZALEZ et al., 2023).
Se puede clasificar al SARS-CoV-2 como un virus perteneciente a la familia Coronaviridae y al grupo de los betacoronavirus, como MERS (Middle East Respiratory Syndrome) y SARS (Síndrome Respiratorio Agudo Severo), siendo responsable de provocar una enfermedad respiratoria aguda denominada COVID-19 (OMS, 2022).
Dada la amplia distribución de la ECA2 en múltiples órganos, se plantea un posible motivo para la alta tasa de transmisión del SARS-CoV-2, que se ha extendido por casi todos los continentes, llevando a la declaración de Emergencia de Salud Pública de Interés Internacional (PHEIC) por parte de la Organización Mundial de la Salud (OMS) el 30 de enero de 2020 (YESUDHAS et al., 2021).
A partir de este punto, se reconoció la necesidad de adoptar medidas para contener la propagación viral. Así, las principales formas adoptadas fueron el distanciamiento personal de al menos un metro, el uso de mascarillas de protección individual y el aislamiento de personas infectadas. Además, la OMS publica en su sitio web normas básicas a seguir para evitar la contagio, destacando otros puntos como: evitar lugares cerrados y con grandes aglomeraciones, higiene de manos con agua y jabón o alcohol, y evitar tocarse los ojos, boca y nariz (OMS, 2022).
De acuerdo con el mecanismo fisiopatológico mencionado, es posible percibir que los síntomas presentados son resultado de un proceso inflamatorio que afecta al endotelio de varios órganos. La liberación exagerada de citocinas proinflamatorias como las interleucinas 1 y 6 (IL-1 e IL-6) y interferón-α (TNF-α) causa daño a las funciones endoteliales, resultando en trombosis, extravasación de líquido y pérdida de la barrera endotelial en los pulmones, hígado, riñones, corazón y sistema nervioso central (LIBBY, 2020).
La mayoría de los infectados tendrán formas leves de la enfermedad, con síntomas como fiebre, malestar, disnea leve, fatiga, mialgia, tos, dolor de garganta, dolor de cabeza, congestión nasal, diarrea, náuseas y vómitos. Por otro lado, los pacientes frágiles, como los inmunosuprimidos y los ancianos, pueden tener una condición atípica con una evolución rápida y grave, que puede llevar a la muerte. De esta manera, los principales síntomas son característicos de un Síndrome Gripal (SG), pero cuando hay una evolución hacia un síndrome grave se denomina Síndrome Respiratorio Agudo Grave (SRAG), caracterizado por disnea/dificultad respiratoria o presión persistente en el tórax o saturación de O2 inferior al 95% en aire ambiente o cianosis en labios y rostro (ISER et al., 2020).
Con el avance en el conocimiento de la historia natural de la infección por el SARS-CoV-2, se están observando secuelas de afectación sistémica que se caracterizan por modificaciones en el funcionamiento y/o forma de las células y/u órganos que causan disfunciones permanentes o no en el individuo (CHAVES et al., 2021).
En este sentido, ya se han constatado secuelas en el sistema nervioso central (SNC), manifestadas en forma de cambios de comportamiento, anosmia y aumento de la incidencia de accidentes cerebrovasculares (ACV). En el sistema cardiovascular, hay informes de lesiones cardíacas agudas, miocarditis, inflamación vascular, arritmias, además de elevación de enzimas cardíacas asociadas a la respuesta inflamatoria sistémica o localizada en la placa arterial. En el h
ígado, puede haber insuficiencia hepática y esteatosis microvascular. En los riñones, posibilidad de necrosis tubular e insuficiencia renal. Se pueden encontrar trastornos de coagulación, como alteraciones trombóticas, aumento en la probabilidad de formas graves de trombocitopenia y coagulación intravascular diseminada (CAMPOS et al., 2020).
El estudio de la infección postfase aguda ha indicado que los síntomas persistentes y/o secuelas pueden manifestarse de manera diferente, según la gravedad del cuadro agudo, presentando diferencias entre los pacientes que estuvieron hospitalizados en la Unidad de Cuidados Intensivos (UCI) y fuera de la UCI (ALBU et al., 2021).
2. OBJETIVO
Presentar una revisión integrativa de la literatura correspondiente a los años 2021 y 2022 sobre las principales secuelas de la COVID-19.
3. MÉTODO
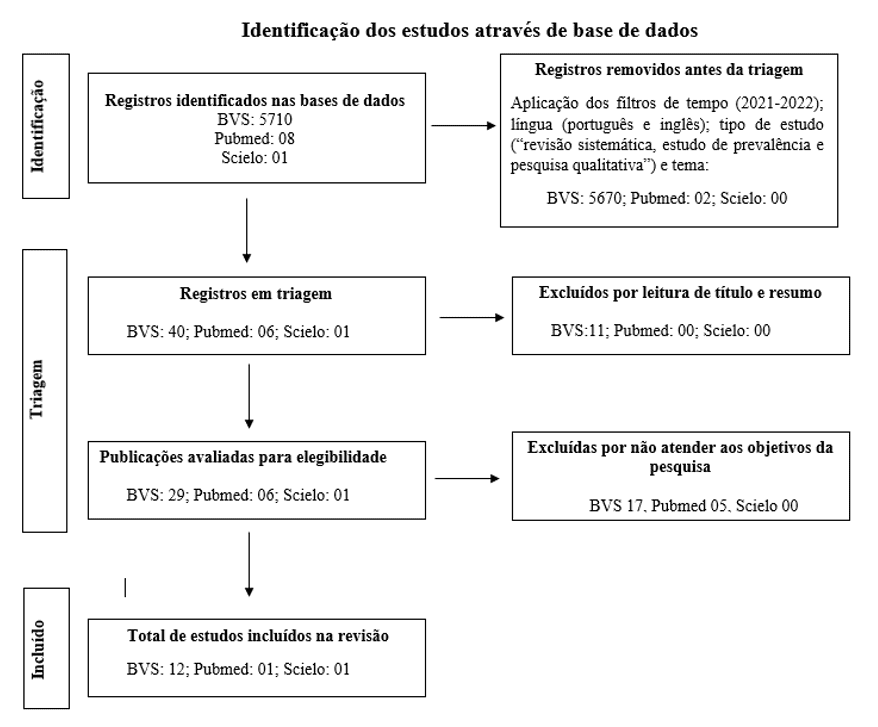
Se realizó una revisión integrativa de la literatura sobre las secuelas de la COVID-19 en las bases de datos de investigación Scientific Electronic Library Online – SciELO, Biblioteca Virtual en Salud-BVS y PubMed. Para esto, en un primer momento, el 19 de octubre de 2022, se utilizaron los descriptores de salud “SARS-CoV-2”, “COVID-19” y “Secuelas y Rehabilitación”, unidos por el conector lógico “AND”. Además, se aplicaron filtros temporales, fijando el período de publicación entre 2021 y 2022; de idioma, para publicaciones en portugués e inglés; y de tipo de estudio, seleccionando artículos de “Revisión Sistemática”, “Estudio de Prevalencia” e “Investigación Cualitativa”.
Al final de estas etapas, se obtuvieron 23 artículos en BVS, 03 artículos en PubMed y 01 artículo en SciELO. Finalmente, se procedió a una etapa de selección de artículos con criterios de inclusión que consideraban artículos disponibles en su totalidad y que cumplían con los objetivos de la investigación, y de exclusión que consideraba artículos incompletos o que no cumplían con el objetivo. De esta manera, quedaron 06 artículos en BVS y 01 en SciELO.
En una segunda etapa, el 8 de diciembre de 2022, se realizó una nueva búsqueda utilizando el descriptor “Síndrome post-COVID-19”, repitiendo todos los pasos descritos anteriormente. Al final de esta etapa, se agregaron 06 artículos en BVS y 01 en PubMed, totalizando un conjunto de 14 artículos para la revisión integrativa.
Finalmente, el 28 de diciembre de 2022, con el objetivo de sistematizar mejor la selección de artículos para esta revisión, se utilizó la metodología PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses). Esta metodología proporciona un flujo de trabajo (Figura 1) en tres etapas: “Identificación”, “Selección” e “Inclusión”, en cada una de las cuales se registra el número de artículos excluidos en cada base de datos y los que continuarán a la etapa de análisis posterior hasta la cantidad final que se utilizará en la revisión.
En la etapa de “Identificación”, se aplicaron filtros de tiempo, idioma, tipo de estudio y tema. En la etapa de “Selección”, se excluyeron las publicaciones después de leer el título y el resumen, y después de leer el texto completo, las publicaciones que no cumplían con los objetivos de la investigación. La etapa de “Inclusión” consolida el número total de artículos en cada base de datos que se trabajarán en la revisión (MOHER et al., 2009).
Figura 1: Diagrama de flujo PRISMA de la investigación realizada el 19 de octubre de 2022 y el 8 de diciembre de 2022
4. RESULTADOS
Los principales resultados relacionados con la fisiopatología de la COVID-19 persistente se basan en la teoría de fenómenos inmunológicos secundarios a la infección, respuesta inmunológica anormal y presencia del virus en lugares inmunológicamente privilegiados.
Las complicaciones prevalentes fueron fatiga, disnea, deterioro cognitivo subjetivo, secuelas neurológicas, disfunción olfativa postviral (PVOD), enfermedades inflamatorias del sistema nervioso central (encefalitis, meningoencefalitis o encefalomielitis) con presentaciones clínicas diferentes a sus formas clásicas, así como síntomas de ansiedad, insomnio y depresión en la población de profesionales de la salud.
Además, se encontraron evidencias de una relación causal entre la COVID-19 y la tiroiditis subaguda (SAT). Asimismo, el SARS-CoV-2 muestra indicios de tener la capacidad de desencadenar un mayor número de complicaciones e internaciones en pacientes con deficiencia de vitamina D. Estos hallazgos se sintetizaron en la Tabla 01, junto con los métodos y conclusiones obtenidos en los artículos seleccionados para esta revisión.
Tabla 1. Síntesis de los resultados encontrados en los artículos seleccionados en los años 2021 y 2022
| AUTOR, AÑO | TIPO DE MÉTODO | RESULTADOS | CONCLUSIÓN |
| MARTÍN-GARRIDO, 2022 | Revisión sistemática | Metaanálisis con 47,910 pacientes, incluyendo 15 publicaciones hasta el 01/01/2021. Se detectaron 55 efectos a largo plazo: el 80% (IC del 95%: 65-92%) de los infectados desarrollaron uno o más síntomas a largo plazo: fatiga (58%), dolor de cabeza (44%), dificultad de atención (27%), pérdida de cabello (25%) y disnea (24%). | La calidad de la evidencia de los estudios incluidos en esta revisión es baja, con un alto riesgo de sesgo y una extensa heterogeneidad en términos de prevalencia de la enfermedad. Además, su validez externa es muy limitada, sin grupos de control y con estudios limitados que incluyen a niños. Es necesario realizar nuevos estudios de cohortes prospectivos controlados que incluyan diferentes poblaciones y contextos de riesgo. |
| ALBU et al., 2021 | Estudio Observacional Transversal de un solo centro | Pacientes con fatiga (86.6%), disnea (66.7%), deterioro cognitivo subjetivo (46.7%) y secuelas neurológicas (33.3%). Los pacientes pos-UCI presentaron secuelas de miopatía y polineuropatía de enfermedad crítica, accidente cerebrovascular y encefalopatía, y menor capacidad vital forzada en comparación con pacientes no hospitalizados en la UCI. El 63.3% de los pacientes presentaba deterioro cognitivo. | La variabilidad en el deterioro físico y neuropsicológico después de la COVID-19 requiere un proceso de cribado complejo para pacientes de la UCI y fuera de la UCI. El alto impacto de los síntomas persistentes en las actividades de la vida diaria y en la calidad de vida indica la necesidad de rehabilitación. |
| KOZATO et al., 2021 | Reporte de caso | Síntomas de insuficiencia respiratoria antes de desarrollar síntomas psicóticos (pensamientos paranoides con alucinaciones auditivas y táctiles). | El caso demuestra la importancia de la identificación temprana y el tratamiento de las complicaciones neuropsiquiátricas resultantes de la COVID-19 en un entorno hospitalario. Es necesario realizar investigaciones en esta área para ayudar en la prevención y tratamiento de estas complicaciones. |
| FONTES et al., 2022 | Consulta telefónica a 99 sobrevivientes. Se aplicaron los cuestionarios: EuroQol Five-Dimensional Five-Level y World Health Disability Assessment Schedule 2.0 – 12 ítems. | La población estudiada tiene una edad media de 63 años. El promedio en la Escala Visual Analógica de EuroQol fue del 65%, siendo que solo el 35,3% de los supervivientes no tuvieron problemas para realizar sus actividades habituales. El World Health Disability Assessment Schedule 2.0 – 12 ítems mostró una marcada incapacidad para volver al trabajo habitual o a las actividades comunitarias y en la movilidad. | El uso de ambas herramientas sugirió que el estado de salud de los sobrevivientes sería peor de lo que percibían.
La identificación temprana de las secuelas puede ayudar a definir flujos y prioridades para la rehabilitación y reinserción después de la COVID-19 grave. |
| CÉNAT et al., 2021 | Metaanálisis. | La mayoría de los estudios se llevaron a cabo en China (k = 45) y en la población en general (k = 41), mientras que el resto se realizó en otros países y en profesionales de la salud, respectivamente. Los datos permitieron comparaciones entre la población general y los profesionales de la salud para todos los síntomas de salud mental, así como comparaciones entre géneros (masculino y femenino) y regiones geográficas (China y otros países) para depresión y ansiedad. La prevalencia de la depresión fue del 15,97%, la ansiedad fue del 15,15%, la insomnio fue del 23,87%, el trastorno de estrés postraumático fue del 21,94% y el sufrimiento psíquico fue del 13,29%. Solo se encontraron diferencias entre los grupos en los profesionales de la salud (z = 2,69, p < 0,05), que presentaron una mayor prevalencia de insomnio que otros. | Los resultados sugieren que las consecuencias a corto plazo para la salud mental en la COVID-19 son igualmente altas en los países afectados y en todos los géneros. Sin embargo, los informes de insomnio son significativamente mayores entre los profesionales de la salud que en la población en general. |
| SOUSA et al., 2022 | Revisión Sistemática de la Literatura | La prevalencia de secuelas fue: depresión (27,5%), ansiedad e insomnio (35,8%) y estrés (51,9%). En tres de los estudios incluidos, los profesionales de la salud reportaron estrés postraumático, somatización y síntomas obsesivo-compulsivos. | La pandemia de COVID-19 presenta un impacto psicológico significativo en los profesionales de la salud, con importantes prevalencias de depresión, ansiedad, insomnio y estrés. |
| ALEMANNO et al., 2021 | Estudio transversal, cuantitativo con aplicación de cuestionario. | De los 87 pacientes, el 80% presentaba déficits neuropsicológicos y el 40% depresión leve a moderada. Se evidenciaron afectaciones en las funciones visuoespaciales/ejecutivas, denominación, memoria a corto y largo plazo, abstracción y orientación. Las deficiencias cognitivas se correlacionaron con la edad de los pacientes. | Los pacientes con compromisos funcionales graves presentaban importantes déficits cognitivos y emocionales que están principalmente relacionados con el envejecimiento. Estos hallazgos deben integrarse para brindar una correcta asistencia neuropsiquiátrica a los pacientes con COVID-19 en la fase subaguda de la enfermedad y resaltan la necesidad de apoyo psicológico y tratamiento a largo plazo para los pacientes post-COVID-19. |
| ZAMANI et al., 2022 | Revisión sistemática | Se diagnosticaron 26 pacientes con meningoencefalitis. La rigidez de cuello y la fotofobia se describieron en 4 pacientes. La disminución de la conciencia fue el hallazgo clínico más común, incluyendo 6 casos de recuperación tardía de la conciencia después de la sedación. Se encontraron 11 casos de leucoencefalitis hemorrágica aguda, con crisis convulsivas y disautonomía asociadas. Doce pacientes fueron diagnosticados con encefalitis necrotizante aguda, incluyendo 5 casos con hemorragia. En total, 49 estudios informaron 109 pacientes con encefalitis en el contexto de la infección por SARS-CoV-2. De los 109 pacientes, 12 casos con encefalitis eran sospechosos de encefalitis autoinmune, de los cuales 7 fueron confirmados. Los trastornos cognitivos, psiquiátricos, de conciencia y motores fueron las presentaciones neurológicas más frecuentes, seguidas de déficits de nervios craneales y convulsiones. | Nuestras evidencias agrupadas sugieren que la encefalitis relacionada con la Covid-19 se presenta con una aparición tardía principalmente de síntomas psiquiátricos, de conciencia, motores y/o craneales.
Las encefalopatías agudas desmielinizantes, hemorrágicas o necrotizantes se informan con frecuencia en adultos con Covid-19 y deben considerarse en el enfoque de pacientes con Covid neuro. Es crucial desarrollar pautas y consideraciones integrales para abordar la neuroinflamación en el contexto de la Covid-19, rastreando y evaluando a los pacientes recuperados meses y años después de la infección. |
| ZELADA-RIOS et al., 2021 | Revisão Sistemática e Relato de Caso | Siete casos (77,8%) con encefalomielitis aguda diseminada moderada/grave. Otros hallazgos neurológicos incluyeron signos piramidales (44,4%), signos del tronco cerebral (11,1%), signos cerebelosos (22,2%), convulsiones (33,3%) y afectación de nervios periféricos (11,1%).
En adultos, el 73,68% eran hombres (14 casos). El número medio de días desde la infección por COVID-19 hasta el diagnóstico de la ADEM fue de 23,2 días (4 a 60 días). Con respecto a los síntomas de COVID-19, el 66,7% fueron graves, el 22,2% leves y el 11,1% asintomáticos. |
La presentación clínica y de neuroimagen de la ADEM fue similar a los informes previos a la COVID-19, pero con casos graves más frecuentes y algunos cambios demográficos debido a la influencia de la epidemiología de la COVID-19 (adultos mayores y hombres). No se encontró asociación entre la gravedad de la COVID-19 y la gravedad de la ADEM durante la hospitalización. La tasa de recuperación fue muy baja en adultos, pero alta en niños. |
| MANZANO et al., 2021 | Revisão sistemática | Cuarenta y seis pacientes (28 hombres, edad mediana de 49,5 años, 1/3 >50 años) fueron analizados, procedentes de 26 informes de casos o series de 8 países, junto con 4 casos de pacientes de los archivos hospitalarios de los autores. La infección por COVID-19 fue confirmada por laboratorio en el 91% de los casos y la gravedad de la infección requirió cuidados intensivos en el 67%. La ADEM ocurrió en 31 casos, mientras que la AHLE ocurrió en 15. | En contraste con los casos de ADEM y AHLE de la era pre-pandémica, los informes posteriores a la COVID-19 generalmente mostraban una edad avanzada al inicio, infección grave previa, presencia de hemorragia marcada en neuroimágenes, afectaciones neurológicas y una alta tasa de mortalidad. Los resultados están limitados por informes de casos no estandarizados, datos de seguimiento truncados y un presunto sesgo de publicación. |
| WANG et al., 2022 | Revisión sistemática | Se utilizaron un total de 48 pacientes diagnosticados con ADEM/AHLE y COVID-19 para el análisis, recopilados de 37 informes de casos y series de casos publicados entre el 1 de diciembre de 2019 y el 5 de junio de 2020. | Em conclusão foi mostrado o quadro clínico da ADEM associada a COVID-19 e, revelou-se que essa associação é rara. SARS-CoV-2 – ADEM parece compartilhar a maioria dos sintomas do ADEM clássico, com discrepâncias moderadas. |
| ZHANG et al., 2021 | Revisión sistemática y metanálisis | Como a disfunção olfativa pós-viral é a causa mais comum de distúrbios do olfato e como os coronavírus são um dos muitos patógenos, é razoável considerar os distúrbios do olfato na COVID-19 como uma classificação de DOPV. | El estudio intentó proporcionar evidencia para demostrar la eficacia y seguridad del entrenamiento olfativo en pacientes con trastornos del olfato relacionados con la COVID-19, siendo necesaria una continuación del estudio para alcanzar este objetivo. |
| CHRISTENSEN et al., 2022 | Revisión sistemática narrativa breve | Se encontraron 17 casos de tiroiditis subaguda (SAT) asociados a COVID-19 en 15 publicaciones. Las características clínicas más comunes fueron: dolor y sensibilidad en el cuello (13/17; 82%) y taquicardia (8/17; 47%). | Es importante considerar la tiroiditis subaguda en personas con COVID-19 y solicitar pruebas de función tiroidea en este escenario. |
| AFAGHI et al., 2021 | Estudo de coorte retrospectivo | Los casos mayores de 60 años tenían una probabilidad 6,2 veces mayor de fallecer por COVID-19 en comparación con los más jóvenes. Los pacientes hombres tenían aproximadamente 2 veces más probabilidades de fallecer por la enfermedad que las mujeres. Un bajo nivel de vitamina D indicó que aquellos con deficiencia de vitamina D tenían aproximadamente 3,3 veces más probabilidades de fallecer. | Un bajo nivel de vitamina D aumentó de forma independiente el riesgo de mortalidad en pacientes hospitalizados con COVID-19. |
Fuente: autores, 2022.
5. DISCUSIÓN
Según Martín-Garrido (2022), la COVID-19 persistente o síndrome de la COVID-19 a largo plazo se define como la presencia de signos y síntomas que persisten o se desarrollan después de la COVID-19 aguda, siendo un hallazgo significativo que afecta a los diversos órganos y sistemas del cuerpo. Según el autor citado, se postula que la explicación de la fisiopatogenia se basa en tres teorías: fenómenos inmunológicos secundarios a la infección, respuesta inmunológica anormal y presencia del virus en lugares privilegiados.
En cuanto a los fenómenos inmunológicos secundarios a la infección y la respuesta inmunológica anormal, se ha utilizado el término “tormenta de citocinas” para describir el alto nivel de citocinas inflamatorias presentes en pacientes con COVID-19 grave. Este estado inflamatorio puede empeorar tanto las condiciones preexistentes como causar nuevas, lo que lleva a secuelas de la COVID-19 (BRITISH SOCIETY FOR IMMUNOLOGY, 2020).
Con respecto a la presencia del virus en lugares privilegiados, el SARS-CoV-2 puede causar problemas a largo plazo a través de daños directos al tejido, generando fibrosis, o a través de daños colaterales debido al exceso de inflamación o como consecuencia de complicaciones trombóticas (BRITISH SOCIETY FOR IMMUNOLOGY, 2020). De esta manera, las teorías mencionadas sobre la fisiopatogenia coinciden con lo presentado por Gárcia-Salido (2020).
Martín-Garrido (2022) presenta que en un grupo de personas de entre 17 y 87 años, los cinco síntomas más comunes fueron fatiga (58%), dolor de cabeza (44%), dificultad para concentrarse (27%), pérdida de cabello (25%) y dificultad para respirar (24%). Albu et al. (2021), además de los hallazgos encontrados por Martín-Garrido (2022), demostraron una mayor prevalencia de fatiga (86.6%), dificultad para respirar (66.7%), deterioro cognitivo subjetivo (46.7%) y secuelas neurológicas (33.3%) en pacientes infectados con el virus de la COVID-19.
La secuela más frecuente fue la fatiga, mencionada tanto por Martín-Garrido (2022) como por Albu et al. (2021). Una de las posibles explicaciones sería la gravedad del cuadro clínico, la tormenta de citocinas en la fase aguda y los medicamentos utilizados, como los corticosteroides (LAM et al., 2009). Otro resultado es que esta secuela impacta directamente en la calidad de vida, principalmente al influir en actividades físicas y cognitivas que son esenciales en la vida diaria (CEBAN et al., 2022). Por último, la fatiga es una de las principales influencias para las complicaciones psicológicas, según Albu et al. (2021).
En cuanto a los trastornos psicológicos, Kozato et al. (2021) documentaron el caso de un hombre sin antecedentes previos de ningún trastorno psiquiátrico, pero con diabetes mellitus tipo 2, hipertensión arterial, esteatosis hepática no alcohólica, tabaquismo y alcoholismo en el pasado, que después de adquirir la infección por COVID-19 necesitó estar 8 días en la UCI y desarrolló episodios de ataques de pánico, insomnio, alucinaciones auditivas y táctiles.
Independientemente del género, grupo o región, se observó una alta prevalencia de depresión, ansiedad, insomnio y trastornos psiquiátricos (KULAGA, 2021; FONTES et al., 2022; CÉNAT et al., 2021). Sin embargo, los síntomas neuropsiquiátricos pueden ser desencadenados por diversos microorganismos además de la COVID-19.
Según Sousa et al. (2022), es evidente la presencia de síntomas aislados o concomitantes de depresión, ansiedad, insomnio, estrés y somatización post-COVID-19 en profesionales de la salud. Estos datos son respaldados por el estudio realizado por Pappa et al. (2020), en el que estos síntomas fueron las principales complicaciones encontradas en estos profesionales durante la pandemia de la COVID-19. De esta manera, esta es una población particularmente vulnerable a los trastornos psiquiátricos, ya que están directamente involucrados en el diagnóstico y manejo de los pacientes, enfrentándose a demandas extremas que amenazan la resiliencia profesional.
En la revisión de Alemanno et al. (2021), al investigar el impacto de la COVID-19 en las funciones cognitivas de los pacientes hospitalizados y utilizando instrumentos de evaluación neuropsicológica como el Mini Examen del Estado Mental (MEEM), Evaluación Cognitiva de Montreal (MoCA) y Escala de Evaluación de Hamilton para la Depresión (HRSD), se observó una correlación entre las deficiencias cognitivas y la edad, siendo la gravedad mayor en los pacientes más mayores.
Se observaron alteraciones en los dominios visuoespaciales/ejecutivos, denominación, memoria a corto y largo plazo, abstracción, orientación, depresión y anosmia, sin embargo, según Schou et al. (2021), no está claro si los déficits cognitivos iniciales están relacionados con los efectos a largo plazo de la COVID-19.
En cuanto a las secuelas relacionadas con el SNC, Zamani et al. (2022) buscó determinar el perfil y los posibles mecanismos desencadenantes de enfermedades inflamatorias en el contexto de la COVID-19, siendo estos: inflamación inmunomediada con migración de agentes inflamatorios al SNC; síntesis intratecal o sistémica de autoanticuerpos resultantes de mimetismo molecular/hiperactividad inmunológica; invasión viral hematógena directa por ruptura de la barrera hematoencefálica; invasión neuronal directa a través de la vía de la placa cribiforme/bulbo u otros nervios craneales, y este mecanismo tiene una relación directa con el compromiso del olfato.
Estos mecanismos fisiopatológicos explican los resultados encontrados por Zelada-rios et al. (2021), que describieron y evaluaron cualitativamente la relación entre la Encefalomielitis Aguda Diseminada (ADEM) y la COVID-19, relacionando el grado de gravedad de la infección con los resultados. En general, la ADEM clásica tiene una incidencia mayor en niños, sin embargo, en los casos precedidos por infección por SARS-COV-2, hubo predominio en la población adulta.
Esta discrepancia sería consecuencia de la menor propensión de los niños a la infección, así como al desarrollo de enfermedad asintomática o leve. De todos modos, el porcentaje de casos pediátricos, el 30% del total, sugiere la necesidad de un seguimiento neurológico en la evaluación pos-COVID-19 en niños. En cuanto al público adulto, se encontró que la edad promedio era de alrededor de 50 años, cuando en la ADEM clásica sería entre 33 y 41 años (Zelada-Rios et al., 2021), este hecho fue explicado por la mayor frecuencia de casos de COVID-19 en la población de mayor edad y una influencia de la gravedad de la infección en el desarrollo de la ADEM.
Además, Manzano et al. (2021) encontró una relación entre el desarrollo de ADEM y Leucoencefalitis Hemorrágica Aguda (AHLE) después de la infección por SARS-COV-2. Así, en cuanto al tiempo, el desarrollo de ADEM y AHLE ocurrió en el intervalo de 15 a 30 días, siendo la encefalopatía (confusión, letargo y dificultad para despertar después de la sedación), déficits motores focales, sensoriales focales, de nervios craneales, cerebelosos y de aprensión los principales signos y síntomas neurológicos.
De esta manera, se evidenció que los casos de ADEM pos-COVID-19 comparten varios síntomas del modelo clásico, con las siguientes diferencias: inicio de los síntomas de la COVID-19 y de la ADEM (25 días pos-COVID-19 y 7-14 días en la clásica), distribución de la edad más avanzada de los pacientes (mediana de 44 años en la pos-COVID-19 y más comúnmente en niños en la clásica), menor tasa de recuperación, distribución de las lesiones encefálicas más frecuentes en la sustancia blanca periventricular y cuerpo calloso y menor frecuencia de lesiones en la sustancia negra profunda (MANZANO et al., 2021; WANG et al., 2022; ZELADA-RIOS et al., 2021).
Zhang et al. (2021) identificaron los principales mecanismos de trastornos del olfato en la infección por SARS-COV-2: el síndrome de la hendidura olfatoria con obstrucción de la mucosa, síndrome de anosmia postviral, tormenta de citocinas y compromiso del sentido debido al daño directo a los neuronas olfativas y/o compromiso de la percepción en el centro del olfato en el cerebro. Además, dado que los coronavirus son uno de los muchos patógenos que causan la Disfunción Olfativa Post Viral (PVOD) y dado el fuerte impacto de la anosmia en la calidad de vida de los pacientes, es necesario establecer un protocolo para su tratamiento, como también señaló Chaves et al. (2021).
El estudio de Christensen et al. (2022) evidenció la relación causal entre la COVID-19 y la tiroiditis subaguda (SAT). Las características clínicas encontradas de la SAT fueron variadas y generales, como palpitaciones, ansiedad, intolerancia al calor, insomnio, pérdida de peso, agitación, menstruación irregular, fiebre, astenia, temblores, hiperreflexia y bocio. La poca especificidad del cuadro clínico dificulta el diagnóstico en el curso inicial de la COVID-19, corroborando los hallazgos de que 16 de los 17 casos encontrados por Christensen et al. (2022) fueron diagnosticados en momentos en que el paciente ya no presentaba síntomas respiratorios, y mucho menos el Síndrome de Respuesta Inflamatoria Sistémica (SRIS). En este caso, todavía no se conoce el mecanismo de cómo el SARS-Cov-2 desencadena la SAT.
Finalmente, Siamak et al. (2021) presentó resultados satisfactorios sobre la relación entre los bajos niveles de vitamina D y el empeoramiento de la infección por COVID-19. En este estudio se dividió a los pacientes en grupos de deficiencia, insuficiencia y suficiencia de vitamina D. Se encontró un mayor número de complicaciones y tiempo de hospitalización en los pacientes con deficiencia de esta vitamina. Además, el 46.8% de los pacientes con deficiencia fallecieron, en comparación con el 29.4% de los que estaban insuficientes y el 5.5% de los que estaban suficientes. Estos datos respaldan la idea de que las concentraciones séricas más altas de vitamina D están asociadas con una reducción del riesgo y la gravedad de la COVID-19 (MERCOLA et al., 2020). Sin embargo, no se ha demostrado que la deficiencia de esta vitamina pueda ocurrir como una secuela de la COVID-19.
6. CONCLUSIÓN
Las secuelas de la COVID-19 son trastornos generados por el virus SARS-CoV-2 que persisten durante mucho tiempo incluso después de la resolución de la infección, afectando la vida de los pacientes y sus actividades diarias.
La fatiga y la disnea fueron las secuelas más mencionadas en los trabajos evaluados. Sin embargo, otras pueden ser evidentes, como trastornos psicológicos y neurológicos. Esta variedad de secuelas y su gravedad, independientemente del curso de la infección, demuestran la necesidad de una evaluación minuciosa en un centro de rehabilitación específico.
Además, hay indicios de que existen factores que pueden empeorar la enfermedad y aumentar las posibilidades de complicaciones, como la deficiencia de vitamina D, que es un objeto de análisis para futuros estudios.
En este sentido, es necesario llevar a cabo nuevas investigaciones científicas para especificar las secuelas y profundizar en el conocimiento sobre ellas, comprendiendo su evolución a lo largo de los años. Esta práctica debe apuntar a la creación de protocolos efectivos para el diagnóstico de pacientes que han contraído la COVID-19 y tienen secuelas.
REFERENCIAS
AFAGHI, Siamak et al. Prevalence and clinical outcomes of vitamin D deficiency in COVID-19 hospitalized patients: a retrospective single-center analysis. The Tohoku Journal of Experimental Medicine, v. 255, n. 2, p. 127-134, 2021.
ALBU, Sergiu et al. What’s going on following acute covid-19? Clinical characteristics of patients in an out-patient rehabilitation program. NeuroRehabilitation, v. 48, n. 4, p. 469-480, 2021.
ALEMANNO, Federica et al. COVID-19 cognitive deficits after respiratory assistance in the subacute phase: A COVID-rehabilitation unit experience. Plos one, v. 16, n. 2, p. e0246590, 2021.
ANDINO, Raul; DIAMOND, Michael. Editorial overview: Viral pathogenesis: Strategies for virus survival—Acute versus persistent infections. Current Opinion in Virology, v. 23, p. v, 2017.
British Society for Immunology. Long-term immunological health consequences of COVID-19, 2020 [acesso em 12 junho de 2023]. Disponível em: https://www.immunology.org/coronavirus/immunology-and-covid-19/report-long-term-immunological-health-consequences-covid-19
CAMPOS, Mônica Rodrigues et al. Burden of disease from COVID-19 and its acute and chronic complications: reflections on measurement (DALYs) and prospects for the Brazilian Unified National Health System. Cadernos de Saúde Pública, v. 36, 2020.
CEBAN, Felicia et al. Fatigue and cognitive impairment in post-COVID-19 Syndrome: A systematic review and meta-analysis. Brain, behavior, and immunity, v. 101, p. 93-135, 2022.
CÉNAT, Jude Mary et al. Prevalence of symptoms of depression, anxiety, insomnia, posttraumatic stress disorder, and psychological distress among populations affected by the COVID-19 pandemic: A systematic review and meta-analysis. Psychiatry research, v. 295, p. 113599, 2021.
CHAVES, Ieda Bezerra et al. Sequelas do COVID 19 em gustação e olfato: uma breve revisão bibliográfica. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 06, Ed. 11, Vol. 01, pp. 150-166. Novembro 2021.
CHRISTENSEN, Jacob et al. Risk factors, treatment, and outcomes of subacute thyroiditis secondary to COVID‐19: a systematic review. Internal Medicine Journal, v. 52, n. 4, p. 522-529, 2022.
CORTINES, Juliana Reis; PREVELIGE JR, Peter. Editorial overview: Virus structure and expression. Current opinion in virology, v. 36, p. iii-v, 2019.
DE ALMEIDA, J. O. et al. COVID-19: Fisiopatologia e alvos para intervenção terapêutica. Rev. Virtual Quim. ISSN, v. 12, n. 6, p. 1464-1497, 2020.
FONTES, Liliana Cristina da Silva Ferreira et al. Impacto da COVID-19 grave na qualidade de vida relacionada com a saúde e a incapacidade: uma perspectiva de follow-up a curto-prazo. Revista Brasileira de Terapia Intensiva, v. 34, p. 141-146, 2022.
GARCÍA-SALIDO, Alberto. Revisión narrativa sobre la respuesta inmunitaria frente a coronavirus: descripción general, aplicabilidad para SARS-COV-2 e implicaciones terapéuticas. In: Anales de Pediatría. Elsevier Doyma, 2020. p. 60. e1-60. e7.
GONZALEZ-GARCIA, Pablo et al. From Cell to Symptoms: The Role of SARS-CoV-2 Cytopathic Effects in the Pathogenesis of COVID-19 and Long COVID. International Journal of Molecular Sciences, v. 24, n. 9, p. 8290, 2023.
ISER, Betine Pinto Moehlecke et al. Definição de caso suspeito da COVID-19: uma revisão narrativa dos sinais e sintomas mais frequentes entre os casos confirmados. Epidemiologia e Serviços de Saúde, v. 29, 2020.
KOZATO, Nana; MISHRA, Monisha; FIRDOSI, Mudasir. New-onset psychosis due to COVID-19. BMJ Case Reports CP, v. 14, n. 4, p. e242538, 2021.
KULAGA, Stephanie S.; MILLER, Christopher WT. Viral respiratory infections and psychosis: a review of the literature and the implications of COVID-19. Neuroscience & Biobehavioral Reviews, v. 127, p. 520-530, 2021.
LAM, Marco Ho-Bun et al. Mental morbidities and chronic fatigue in severe acute respiratory syndrome survivors: long-term follow-up. Archives of internal medicine, v. 169, n. 22, p. 2142-2147, 2009.
LAMERS, Mart M.; HAAGMANS, Bart L. SARS-CoV-2 pathogenesis. Nature reviews microbiology, v. 20, n. 5, p. 270-284, 2022.
LI, Na; RANA, Tariq M. Regulation of antiviral innate immunity by chemical modification of viral RNA. Wiley Interdisciplinary Reviews: RNA, v. 13, n. 6, p. e1720, 2022.
LIBBY, P. Lüscher T. COVID-19 is, in the end, an endothelial disease. Eur Heart J, v. 41, p. 3038-3044, 2020.
MAERTENS, Goedele N.; ENGELMAN, Alan N.; CHEREPANOV, Peter. Structure and function of retroviral integrase. Nature Reviews Microbiology, v. 20, n. 1, p. 20-34, 2022.
MANZANO, Giovanna S. et al. Acute disseminated encephalomyelitis and acute hemorrhagic leukoencephalitis following COVID-19: systematic review and meta-synthesis. Neurology-Neuroimmunology Neuroinflammation, v. 8, n. 6, 2021.
MARTÍN-GARRIDO, I.; MEDRANO-ORTEGA, F. J. Beyond acute SARS-CoV-2 infection: A new challenge for Internal Medicine. Revista Clínica Española (English Edition), 2022.
MERCOLA, Joseph; GRANT, William B.; WAGNER, Carol L. Evidence regarding vitamin D and risk of COVID-19 and its severity. Nutrients, v. 12, n. 11, p. 3361, 2020.
MOHER, David et al. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Annals of internal medicine, v. 151, n. 4, p. 264-269, 2009.
OMS. Organização Mundial de Saúde. Conselhos sobre doença coronavírus (COVID-19) para o público. 2022 Disponível em: < https://www.who.int/pt/emergencies/diseases/novel-coronavirus-2019/advice-for public?adgroupsurvey={adgroupsurvey}&gclid=Cj0KCQiAkMGcBhCSARIsAIW6d0Aq800D4W_6rzawkloiA663gy1wyD9gQgOARMqeG5_zj-ZTgL2CRyAaAu9vEALw_wcB >. Acesso em: 12 Jan 2023.
PAPPA, Sofia et al. Prevalence of depression, anxiety, and insomnia among healthcare workers during the COVID-19 pandemic: A systematic review and meta-analysis. Brain, behavior, and immunity, v. 88, p. 901-907, 2020.
SCHOU, Thor Mertz et al. Psychiatric and neuropsychiatric sequelae of COVID-19–A systematic review. Brain, behavior, and immunity, v. 97, p. 328-348, 2021.
SOUSA, Liliana et al. Impacto psicológico da COVID-19 nos profissionais de saúde: revisão sistemática de prevalência. Acta Paulista de Enfermagem, v. 34, 2021.
WANG, Yumin et al. SARS-CoV-2-associated acute disseminated encephalomyelitis: a systematic review of the literature. Journal of Neurology, v. 269, n. 3, p. 1071-1092, 2022.
YESUDHAS, Dhanusha; SRIVASTAVA, Ambuj; GROMIHA, M. Michael. COVID-19 outbreak: history, mechanism, transmission, structural studies and therapeutics. Infection, v. 49, p. 199-213, 2021.
ZAMANI, Raha; POUREMAMALI, Rozhina; REZAEI, Nima. Central neuroinflammation in Covid-19: a systematic review of 182 cases with encephalitis, acute disseminated encephalomyelitis, and necrotizing encephalopathies. Reviews in the Neurosciences, v. 33, n. 4, p. 397-412, 2022.
ZELADA-RÍOS, Laura et al. Acute disseminated encephalomyelitis and COVID-19: A systematic synthesis of worldwide cases. Journal of Neuroimmunology, v. 359, p. 577674, 2021.
ZHANG, Yu et al. Smell disorders in COVID-19 patients: role of olfactory training: A protocol for systematic review and meta-analysis. Medicine, v. 100, n. 8, 2021.
[1] Estudiante del Curso de Medicina de la Universidad Federal de Amapá (UNIFAP). . ORCID: https://orcid.org/0009-0004-3070-4823. Currículo Lattes: http://lattes.cnpq.br/3498035518296432. E-mail: [email protected].
[2] Estudiante del Curso de Medicina de la Universidad Federal de Amapá (UNIFAP). ORCID: https://orcid.org/0009-0006-9251-1263. Currículo Lattes: http://lattes.cnpq.br/2490105327753523. E-mail: [email protected].
[3] Estudiante del Curso de Medicina de la Universidad Federal de Amapá (UNIFAP). ORCID: https://orcid.org/0009-0004-2383-7695. Currículo Lattes: http://lattes.cnpq.br/0973533830971228. E-mail: [email protected].
[4] Enfermera. Posdoctorado en Salud Pública con doble titulación por el Programa de Posgrado de la Facultad de Enfermería de UERJ, RJ y por la Escuela Superior de Enfermería de Coimbra, Portugal. Doctorado en Salud Colectiva por la Universidad Estatal de Campinas. Maestría en Educación por la Universidad del Estado de Río de Janeiro. Profesora de la Escuela de Enfermería Aurora de Afonso Costa de la Universidad Federal Fluminense. Profesora del Programa Académico en Ciencias del Cuidado en Salud de la UFF. ORCID: http://orcid.org/0000-0001-6249-0808. Currículo Lattes: http://lattes.cnpq.br/6800822152435035. E-mail: [email protected].
[5] Enfermera. Posdoctorado por el Instituto de Ciencias Biomédicas Abel Salazar: Porto, Portugal. Profesora de la Escuela Superior de Enfermería de Coimbra, Portugal. ORCID: https://orcid.org/0000-0002-8825-4923. Currículo Lattes: http://lattes.cnpq.br/4260250781663255. E-mail: [email protected].
[6] Doctor en Psicología y Psicoanálisis. Doctorado en curso en Comunicación y Semiótica por la Pontificia Universidad Católica de São Paulo (PUC/SP). Maestría en Ciencias de la Religión por la Universidad Presbiteriana Mackenzie. Maestría en Psicoanálisis Clínico. Licenciado en Ciencias Biológicas. Licenciado en Teología. Ha trabajado por más de 15 años en Metodología Científica (Método de Investigación) en la Orientación de Producción Científica de Maestrantes y Doctorandos. Especialista en Investigaciones de Mercado e Investigaciones orientadas al área de la Salud. ORCID: 0000-0003-2952-4337. Currículo Lattes: http://lattes.cnpq.br/2008995647080248.
[7] Biólogo. Doctorado y Maestría en Teoría e Investigación del Comportamiento por la Universidad Federal de Pará. Docente e Investigador del Instituto Federal de Amapá – IFAP y del Programa de Posgrado PROF-EPT. ORCID: http://orcid.org/0000-0003-0840-6307. Currículo Lattes: http://lattes.cnpq.br/8303202339219096. E-mail: [email protected].
[8] Biomédica. Doctorado y Maestría en Enfermedades Tropicales por la Universidad Federal de Pará. Docente de la Universidad Federal de Amapá. Profesora del Programa de Posgrado en Ciencias de la Salud de la Universidad Federal de Amapá. ORCID: https://orcid.org/0000-0001-5128-8903. Currículo Lattes: http://lattes.cnpq.br/9314252766209613. E-mail: [email protected].
[9] Orientadora. Médica, Maestría en Enseñanza en Ciencias de la Salud. Alumna del Curso de Doctorado en Ciencias del Cuidado en Salud por la Universidad Federal Fluminense, Escuela de Enfermería Aurora de Afonso Costa. Niterói, Río de Janeiro, Brasil. Docente del Curso de Medicina de la Universidad Federal de Amapá (UNIFAP), Macapá, Amapá, Brasil. ORCID: https://orcid.org/0000-0002-7742-144X. Currículo Lattes: http://lattes.cnpq.br/8427706088023830. E-mail: [email protected].
Enviado: 19 de mayo de 2023.
Aprobado: 21 de junio de 2023.