ARTICOLO DI REVISIONE
LOPES, Luiz Thiago Oliveira [1], OLIVEIRA, Marcelus de Andrade [2], GONÇALVES, Willian Guilherme Lobato [3], DAHER, Donizete Vago [4], BRITO, Irma da Silva [5], DENDASCK, Carla Viana [6], DIAS, Cláudio Alberto Gellis de Mattos [7], FECURY, Amanda Alves [8], ARAÚJO, Maria Helena Mendonça de [9]
LOPES, Luiz Thiago Oliveira. et al. Squilibri da COVID-19: revisione integrativa della letteratura. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 08, Edizione 08, Vol. 01, pp. 68-87. Agosto 2023. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/squilibri-da-covid-19, DOI: 10.32749/nucleodoconhecimento.com.br/salute/squilibri-da-covid-19
RIEPILOGO
L’alta affinità tra la proteina Spike del virus SARS-CoV-2 e il recettore dell’enzima di conversione dell’angiotensina 2 è postulata come una delle principali ragioni per l’alta taxa di trasmissione virale, che ha portato l’OMS a dichiarare la COVID-19 come Emergenza Sanitaria Pubblica di Interesse Internazionale, nonché ad adottare misure di contenimento della diffusione virale. Inoltre, grazie al meccanismo fisiopatologico del virus, si osservano sintomi non specifici, evoluzione atipica, soprattutto negli anziani e nei pazienti immunodepressi, nonché una progressione più rapida e letale. Allo stesso modo, con l’avanzare della conoscenza sulla storia naturale dell’infezione virale, sono state riscontrate sintomi persistenti e/o conseguenze che causano disfunzioni organiche e impattano negativamente sulla qualità della vita dei pazienti. Di fronte a ciò, lo scopo dell’articolo è stato presentare una revisione integrativa sulle principali conseguenze della COVID-19 negli anni 2021 e 2022. A tal fine, sono stati cercati articoli completi nelle basi di dati di ricerca Scientific Electronic Library Online, Biblioteca Virtual em Saúde e PubMed, nelle lingue portoghese e inglese, ed è stata impiegata la metodologia PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), selezionando 14 articoli. Tra i risultati si evidenziano: la fisiopatogenesi della COVID-19 persistente si basa sulla teoria di fenomeni immuni secondari all’infezione, risposta immunitaria anormale e presenza del virus in siti immunologicamente privilegiati; la fatica, la dispnea, il compromesso cognitivo soggettivo, le conseguenze neurologiche, le malattie infiammatorie del sistema nervoso centrale e la disfunzione olfattiva post-virale sono complicazioni prevalenti; sono state presentate prove di una relazione causale tra la COVID-19 e la tireoidite subacuta; è stato dimostrato un maggior numero di complicazioni e ricoveri nei pazienti con carenza di vitamina D; così come la presenza di sintomi neuropsichiatrici nella popolazione di professionisti della salute. In conclusione, è stata riscontrata la scarsità di lavori direttamente correlati alle conseguenze della COVID-19, rendendo necessario l’approfondimento di tali ricerche al fine di sviluppare protocolli più specifici per le diagnosi.
Parole chiave: SARS-CoV-2, COVID-19, Consegne e Riabilitazione, Sindrome post-COVID-19.
1. INTRODUZIONE
I virus dipendono dall’infrastruttura e dal metabolismo della cellula ospite durante tutto il loro ciclo di replicazione, in particolare dal citoscheletro e dalla membrana cellulare (CORTINES, 2019). Utilizzano, in misura maggiore o minore, il sistema di sintesi delle cellule che porta al trasferimento del genoma virale ad altre cellule. I virus sono composti, almeno, dal genoma di acido nucleico RNA o DNA e da una copertura di proteine. Molti di essi hanno una membrana esterna aggiuntiva chiamata involucro (ANDINO, 2017; MAERTENS, 2022).
La trasmissione virale avviene in modo indiretto, attraverso il contatto con secrezioni/escrezioni di animali infetti, o direttamente tramite vettori meccanici o biologici. Tuttavia, esiste la cosiddetta trasmissione verticale (attraverso il colostro, perinatale o transplacentare) dalla madre alla prole. Le altre forme sono chiamate trasmissione orizzontale (ANDINO, 2017; LI, 2022).
Il processo di replicazione dei virus coinvolge meccanismi di adesione, penetrazione e spogliamento del virus; sintesi di poliproteine, replicazione genomica, assemblaggio ed escrezione di nuovi virioni (DE ALMEIDA et al., 2020).
Per quanto riguarda il virus SARS-CoV-2, il ciclo replicativo inizia con l’interazione della glicoproteina S, situata nell’involucro virale, con il recettore cellulare dell’Enzima di Conversione dell’Angiotensina 2 (ECA2) presente sulla superficie della cellula bersaglio. Questa interazione è responsabile del tropismo del virus per la cellula ospite, portandolo alla sua adesione (DE ALMEIDA et al., 2020; LAMERS, 2022).
Sulla base delle prove, si ipotizza che l’infezione da SARS-CoV-2 possa iniziare nelle vie respiratorie superiori, ad esempio nell’epitelio nasale. Pertanto, le vie di endocitosi, associate alle fasi di adesione e penetrazione del virus, dipenderanno dall’espressione di proteine endocitiche, come la GTPasi (abbondante nell’epitelio nasale) e proteine coinvolte nella macropinocitosi (presenti nei pneumociti) (LAMERS, 2022; GONZALEZ et al., 2023).
Il SARS-CoV-2 può essere classificato come un virus appartenente alla famiglia Coronaviridae e al gruppo dei betacoronavirus, come MERS (Middle East Respiratory Syndrome) e SARS (Severe Acute Respiratory Syndrome), ed è responsabile di una malattia respiratoria acuta chiamata COVID-19 (OMS, 2022).
Date le ampie diffusione dell’ECA2 in molti organi, si ipotizza che ciò sia una delle ragioni per l’alta velocità di trasmissione del SARS-CoV-2, che si è diffuso in quasi tutti i continenti, portando all’annuncio da parte dell’Organizzazione Mondiale della Sanità (OMS) di un’Emergenza Sanitaria di Interesse Internazionale (PHEIC) il 30 gennaio 2020 (YESUDHAS et al., 2021).
Da quel momento è emersa la necessità di adottare misure per contenere la diffusione del virus. Le principali misure adottate sono state il distanziamento sociale di almeno un metro, l’uso di maschere per la protezione individuale e l’isolamento delle persone infette. Inoltre, l’OMS fornisce sul suo sito ufficiale linee guida di base da seguire per evitare la contagion, evidenziando altri punti come evitare luoghi chiusi con grandi folle, lavarsi le mani con acqua e sapone o alcol e evitare di toccare occhi, bocca e naso (OMS, 2022).
In base al meccanismo fisiopatologico menzionato, è possibile osservare che i sintomi presentati sono il risultato di un processo infiammatorio che colpisce l’endotelio di vari organi. La liberazione eccessiva di citochine pro-infiammatorie come le interleuchine 1 e 6 (IL-1 e IL-6) e l’interferon-α (TNF-α) provoca danni alle funzioni endoteliali, causando trombosi, fuoriuscita di liquidi e perdita della barriera endoteliale polmonare, epatica, renale, cardiaca e del sistema nervoso centrale (LIBBY, 2020).
La maggior parte delle persone infette presenta sintomi lievi, come febbre, malessere, lieve dispnea, affaticamento, mialgia, tosse, mal di gola, mal di testa, congestione nasale, diarrea, nausea e vomito. Tuttavia, i pazienti fragili, come gli immunodepressi e gli anziani, possono avere una condizione atipica con un’evoluzione rapida e grave, che può portare alla morte. In questo caso, i sintomi principali sono tipici di una Sindrome Influenzale (SG), ma quando si verifica una progressione verso una sindrome grave, viene definita Sindrome Respiratoria Acuta Grave (SRAG), caratterizzata da dispnea/disagio respiratorio o pressione persistente al torace o saturazione di O2 inferiore al 95% in aria ambiente o cianosi delle labbra e del viso (ISER et al., 2020).
Con l’avanzare della conoscenza sulla storia naturale dell’infezione da SARS-CoV-2, sono state identificate conseguenze a livello sistemico che si manifestano come modifiche nella funzionalità e/o nella forma delle cellule e/o degli organi, causando disfunzioni permanenti o temporanee nell’individuo (CHAVES et al., 2021).
In questo contesto, sono già state riscontrate conseguenze nel Sistema Nervoso Centrale (SNC), manifestate sotto forma di cambiamenti comportamentali, anosmia e un aumento della frequenza di ictus. Nel sistema cardiovascolare ci sono segnalazioni di lesioni cardiache acute, miocardite, infiammazione vascolare, aritmie, oltre all’aumento delle enzimi cardiache associate alla risposta infiammatoria sistemica o localizzata nella placca arteriosa. Nel fegato, possono verificarsi insufficienza epatica e steatosi microvascolare. Nei reni, si possono verificare necrosi tubulare e insufficienza renale. Disturbi della coagulazione, come alterazioni trombotiche, un aumento della probabilità di una forma grave di trombocitopenia e coagulazione intravascolare disseminata, possono anch’essi essere riscontrati (CAMPOS et al., 2020).
Lo studio sull’infezione post-fase acuta ha indicato che i sintomi persistenti e/o le sequenze possono manifestarsi in modi diversi a seconda della gravità del quadro acuto, con differenze tra i pazienti che sono stati ricoverati in Terapia Intensiva e quelli che non lo sono (ALBU et al., 2021).
2. OBIETTIVO
Presentare una revisione integrativa della letteratura, riferita agli anni 2021 e 2022, sulle principali conseguenze della COVID-19.
3. METODO
È stata condotta una revisione integrativa della letteratura sulle conseguenze della COVID-19, nelle banche dati di ricerca Scientific Electronic Library Online – SciELO, Biblioteca Virtual em Saúde-BVS e PubMed. Per fare ciò, in un primo momento, il 19 ottobre 2022, sono stati utilizzati i descrittori di salute “SARS-CoV-2”, “COVID-19” e “Conseguenze e Riabilitazione”, collegati dal connettore logico “AND”. Inoltre, sono stati applicati filtri temporali, fissando il periodo delle pubblicazioni tra il 2021 e il 2022; di lingua, per le pubblicazioni in portoghese e inglese; e di tipo di studio, con cui sono stati selezionati articoli di “Revisione Sistematica”, “Studio di Prevalenza” e “Ricerca Qualitativa”.
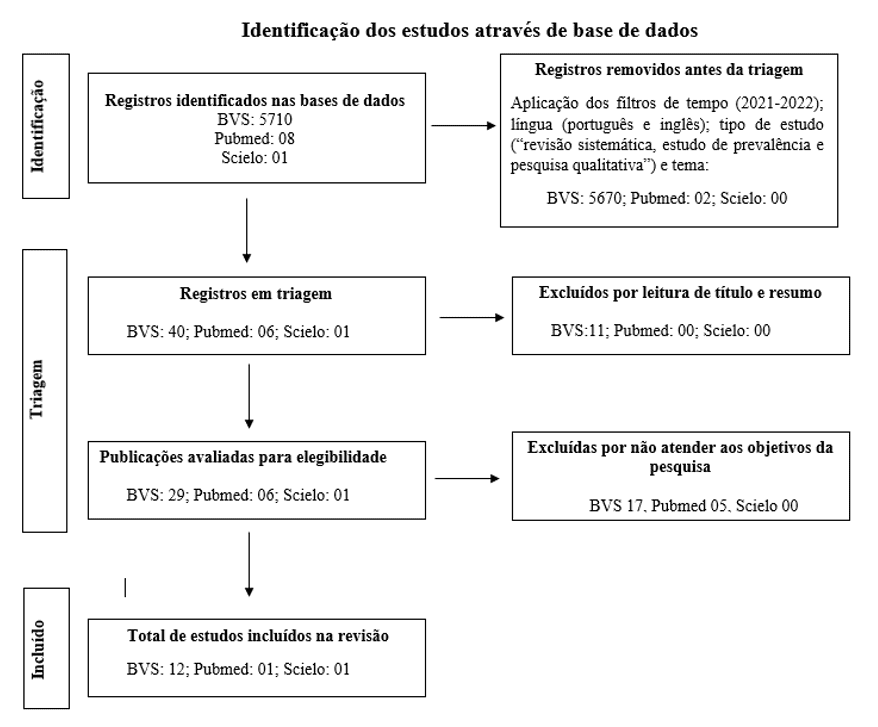
Al termine di queste fasi, sono stati ottenuti 23 articoli nella BVS, 03 articoli nella PubMed e 01 articolo nella SciELO. Infine, è stata effettuata una fase di selezione degli articoli con criteri di inclusione per articoli disponibili integralmente e corrispondenti agli obiettivi della ricerca, e di esclusione per articoli incompleti o che non soddisfacevano gli obiettivi. Pertanto, sono rimasti 06 articoli nella BVS e 01 nella SciELO.
In una seconda fase, l’8 dicembre 2022, è stata effettuata una nuova ricerca utilizzando il descrittore “Sindrome post-COVID-19”, ripetendo tutte le fasi precedentemente descritte. Alla fine di questa fase, sono stati aggiunti 06 articoli nella BVS e 01 nella PubMed, portando il campione totale della revisione integrativa a 14 articoli.
Infine, il 28 dicembre 2022, al fine di meglio sistematizzare la selezione degli articoli per questa revisione, è stata utilizzata la metodologia PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses). Tale metodologia fornisce un flusso di lavoro (Figura 1) in tre fasi: “Identificazione”, “Screening” e “Inclusi”, in ognuna delle quali viene registrato il numero di articoli esclusi, in ciascuna banca dati, e quelli che passeranno alla fase successiva di analisi fino al totale che verrà utilizzato nella revisione.
Nella fase “Identificazione” sono stati applicati filtri temporali, di lingua, di tipo di studio e di argomento. Nella fase “Screening” sono state escluse le pubblicazioni dopo aver letto il titolo e il riassunto e, dopo aver letto il testo completo, le pubblicazioni che non soddisfacevano gli obiettivi della ricerca. La fase “Inclusi” consolida il numero totale di articoli, in ciascuna banca dati, che verranno trattati nella revisione (MOHER et al., 2009).
Figura 1: Flusso di lavoro PRISMA della ricerca effettuata il 19 ottobre 2022 e l’8 dicembre 2022
4. RISULTATI
I principali risultati correlati alla fisiopatogenesi della COVID-19 persistente si basano sulla teoria dei fenomeni immunologici secondari all’infezione, sulla risposta immunitaria anomala e sulla presenza del virus in luoghi immunologicamente privilegiati.
Le complicazioni prevalenti sono state affaticamento, dispnea, compromissione cognitiva soggettiva, conseguenze neurologiche, disfunzione olfattiva post-virale (PVOD), malattie infiammatorie del sistema nervoso centrale (encefalite, meningoencefalite o encefalomielite) con presentazioni cliniche diverse dalle loro forme classiche e sintomi di ansia, insonnia e depressione nella popolazione sanitaria.
Inoltre, sono emerse prove di una relazione causale tra la COVID-19 e la Tireoidite Subacuta (SAT). Inoltre, il SARS-CoV-2 mostra segni di essere in grado di scatenare un maggior numero di complicazioni e ricoveri nei pazienti carenti di vitamina D. Questi risultati sono stati sintetizzati nella Tabella 01 insieme ai metodi e alle conclusioni ottenuti dagli articoli selezionati per questa revisione.
Tabella 1. Sintesi dei risultati trovati negli articoli selezionati negli anni 2021 e 2022
| AUTORE, ANNO | TIPO DI METODO | RISULTATI | CONCLUSIONI |
| MARTÍN-GARRIDO, 2022 | Revisione sistematica | Meta-analisi con 47.910 pazienti, inclusi 15 pubblicazioni fino al 01/01/2021. Sono stati individuati 55 effetti a lungo termine: l’80% (95% CI: 65-92%) dei contagiati ha sviluppato uno o più sintomi a lungo termine: affaticamento (58%), mal di testa (44%), difficoltà di attenzione (27%), perdita di capelli (25%) e dispnea (24%). | La qualità delle prove degli studi inclusi in questa revisione è bassa, con un elevato rischio di bias e un’estesa eterogeneità in termini di prevalenza della malattia. Inoltre, la loro validità esterna è molto limitata, senza gruppi di controllo e studi limitati che includono bambini. C’è bisogno di condurre nuovi studi di coorte prospettici controllati che includano diverse popolazioni e contesti di rischio. |
| ALBU et al., 2021 | Studio osservazionale trasversale a singolo centro | Pazienti con affaticamento (86,6%), dispnea (66,7%), compromissione cognitiva soggettiva (46,7%) e conseguenze neurologiche (33,3%). Dopo l’UTI, si sono manifestate conseguenze di miopatia e polineuropatia da malattia critica, ictus e encefalopatia e una capacità vitale forzata inferiore rispetto ai pazienti non ricoverati in UTI. Compromissione cognitiva in 63,3% dei pazienti. | La variabilità del coinvolgimento fisico e neuropsicologico post-COVID-19 richiede un processo di screening complesso per i pazienti in UTI e fuori dall’UTI. L’alto impatto dei sintomi persistenti sulle attività quotidiane e sulla qualità della vita indica la necessità di riabilitazione. |
| KOZATO et al., 2021 | Relazione di Caso | Sintomi di insufficienza respiratoria prima dello sviluppo di sintomi psicotici (pensieri paranoici con allucinazioni uditive e tattili). | Questo caso dimostra l’importanza dell’identificazione precoce e del trattamento delle complicazioni neuropsichiatriche derivate dalla COVID-19 all’interno di un ambiente ospedaliero. È necessaria la ricerca in questo campo per aiutare nella prevenzione e nel trattamento di tali complicazioni. |
| FONTES et al., 2022 | Consulta telefonica a 99 sopravvissuti. Sono stati somministrati i questionari: EuroQol Five-Dimensional Five-Level e World Health Disability Assessment Schedule 2.0 – 12 domande. | Popolazione studiata con un’età media di 63 anni. La media della Scala Visiva Analogica di EuroQol era del 65%, e solo il 35,3% dei sopravvissuti non aveva problemi a svolgere le loro attività abituali. Il World Health Disability Assessment Schedule 2.0 – 12 domande ha mostrato una marcata incapacità di riprendere il lavoro abituale o le attività comunitarie e nella mobilità. | L’uso di entrambi gli strumenti ha suggerito che lo stato di salute dei sopravvissuti sarebbe peggiore rispetto alla loro percezione. L’identificazione precoce delle conseguenze può aiutare a definire flussi e priorità per la riabilitazione e la reintegrazione dopo la COVID-19 grave. |
| CÉNAT et al., 2021 | Meta-analisi | La maggior parte degli studi è stata condotta in Cina (k = 45) e nella popolazione generale (k = 41), mentre il resto è stato condotto in altri paesi e tra operatori sanitari, rispettivamente. I dati hanno consentito confronti tra la popolazione generale e gli operatori sanitari per tutti i sintomi di salute mentale e confronti tra generi (maschile e femminile) e regioni geografiche (Cina e altri paesi) per depressione e ansia. La prevalenza della depressione (15,97%), ansia (15,15%), insonnia (23,87%), disturbo da stress post-traumatico (21,94%), disagio psichico (13,29%). Le differenze tra i gruppi sono state riscontrate solo tra gli operatori sanitari (z = 2,69, p < 0,05), che presentavano una maggiore prevalenza di insonnia rispetto agli altri. | I risultati suggeriscono che le conseguenze a breve termine per la salute mentale nel contesto della COVID-19 sono ugualmente elevate nei paesi colpiti e in entrambi i generi. Tuttavia, le segnalazioni di insonnia sono significativamente più frequenti tra gli operatori sanitari rispetto alla popolazione generale. |
| SOUSA et al., 2022 | Revisione Sistematica della Letteratura | La prevalenza delle conseguenze è stata: depressione (27,5%), ansia e insonnia (35,8%) e stress (51,9%). In tre degli studi inclusi, gli operatori sanitari hanno riportato stress post-traumatico, somatizzazione e sintomi ossessivo-compulsivi. | La pandemia da COVID-19 ha un impatto psicologico significativo sugli operatori sanitari, con importanti prevalenze di depressione, ansia, insonnia e stress. |
| ALEMANNO et al., 2021 | Studio trasversale, quantitativo con applicazione di un questionario | Dei 87 pazienti, l’80% presentava deficit neuropsicologici e il 40% una depressione lieve-moderata. Sono stati evidenziati deficit nelle funzioni visuo-spaziali/esecutive, denominazione, memoria a breve e lungo termine, astrazione e orientamento. Le disfunzioni cognitive erano correlate all’età dei pazienti. | I pazienti con gravi compromissioni funzionali presentavano significativi deficit cognitivi ed emotivi che sono principalmente correlati all’invecchiamento. Questi risultati dovrebbero essere integrati per una corretta assistenza neuropsichiatrica ai pazienti con COVID-19 nella fase subacuta della malattia e sottolineano la necessità di supporto psicologico e trattamento a lungo termine per i pazienti post-COVID-19. |
| ZAMANI et al., 2022 | Revisione sistematica | 26 pazienti sono stati diagnosticati con meningoencefalite. La rigidità del collo e la fotofobia sono state descritte in 4 pazienti. Il declino della coscienza è stato il reperto clinico più comune, compresi 6 casi di recupero tardivo della coscienza dopo la sedazione. Sono stati riscontrati 11 casi di leucoencefalite acuta emorragica, associati a crisi convulsive e disautonomia. 12 pazienti sono stati diagnosticati con encefalite acuta necrotizzante, compresi 5 casi con emorragia. Complessivamente, 49 studi hanno riportato 109 pazienti con encefalite nel contesto dell’infezione da SARS-CoV-2. Dei 109 pazienti, 12 casi di encefalite erano sospetti di essere autoimmuni, di cui 7 sono stati confermati. Disturbi cognitivi, psichiatrici, della coscienza e motori sono state le presentazioni neurologiche più comuni, seguite da deficit dei nervi cranici e convulsioni. | Le nostre evidenze aggregate suggeriscono che l’encefalite correlata a Covid-19 si presenta con una presentazione tardiva principalmente di sintomi psichiatrici, di coscienza, motori e/o cranici.
Le cefalopatie acute dismielinizzanti, emorragiche o necrotizzanti sono spesso riportate negli adulti con Covid-19 e dovrebbero essere prese in considerazione nell’approccio ai pazienti neuro-Covid. È cruciale sviluppare linee guida e considerazioni complete per affrontare la neuroinfiammazione nel contesto della Covid-19, monitorando e valutando i pazienti guariti nei mesi e negli anni successivi all’infezione. |
| ZELADA-RIOS et al., 2021 | Revisione Sistematica e Relazione di Caso | Sette casi (77,8%) di encefalomielite acuta disseminata moderata/grave. Altri reperti neurologici includevano segni piramidali (44,4%), segni del tronco cerebrale (11,1%), segni cerebellari (22,2%), crisi convulsive (33,3%) e coinvolgimento dei nervi periferici (11,1%).
Negli adulti, il 73,68% erano uomini (14 casi). Il numero medio di giorni dalla diagnosi di COVID-19 al diagnosi di ADEM è stato di 23,2 giorni (da 4 a 60 giorni). Per quanto riguarda i sintomi di COVID-19, il 66,7% erano gravi, il 22,2% lievi e l’11,1% asintomatici. |
La presentazione clinica e di neuroimaging dell’ADEM è stata simile ai rapporti pre-COVID-19, ma con casi gravi più frequenti e alcune variazioni demografiche dovute all’influenza dell’epidemiologia del COVID 19 (anziani e uomini). Non è stata riscontrata alcuna associazione tra la gravità del COVID-19 e la gravità dell’ADEM durante l’ospedalizzazione. Il tasso di recupero è stato molto basso negli adulti, ma elevato nei bambini. |
| MANZANO et al., 2021 | Revisione sistematica | Quarantasei pazienti (28 uomini, età mediana 49,5 anni, 1/3 >50 anni) sono stati analizzati, provenienti da 26 casi clinici o serie di casi in 8 paesi, insieme a 4 casi di pazienti dagli archivi ospedalieri degli autori. L’infezione da COVID-19 è stata confermata dal punto di vista laboratoriale nel 91% dei casi, e la gravità dell’infezione ha richiesto cure intensive nel 67%. L’ADEM è stata riscontrata in 31 casi, mentre l’AHLE è stata riscontrata in 15. | Contrariamente ai casi di ADEM e AHLE nell’era pre-pandemica, i resoconti post-COVID-19 generalmente presentavano un’età avanzata all’inizio, infezioni pregresse gravi, segni di emorragia evidenti nelle immagini neurologiche, coinvolgimento neurologico e un tasso di mortalità elevato. I risultati sono limitati da rapporti di casi non standardizzati, dati di follow-up incompleti e presunto bias di pubblicazione. |
| WANG et al., 2022 | Revisione sistematica | Un totale di 48 pazienti con COVID-19 diagnosticati con ADEM/AHLE sono stati utilizzati per le analisi dei 37 rapporti di casi e serie di casi pubblicati tra il 1 dicembre 2019 e il 5 giugno 2020. | In conclusione, è stato presentato il quadro clinico dell’ADEM associato a COVID-19 e si è rivelato che questa associazione è rara. Il SARS-CoV-2 – ADEM sembra condividere la maggior parte dei sintomi dell’ADEM classico, con moderati divari. |
| ZHANG et al., 2021 | Revisione sistematica e meta-analisi | Poiché il disturbo dell’olfatto post-virale è la causa più comune dei disturbi dell’olfatto e poiché i coronavirus sono uno dei numerosi patogeni, è ragionevole considerare i disturbi dell’olfatto nella COVID-19 come una forma di DOPV (Disturbo Olfattivo Post-Virale) | Lo studio ha cercato di fornire prove per confermare l’efficacia e la sicurezza dell’allenamento dell’olfatto nei pazienti con disturbi dell’olfatto correlati alla COVID-19, e ulteriori studi sono necessari per raggiungere tale obiettivo. |
| CHRISTENSEN et al., 2022 | Breve revisione sistematica narrativa | Sono stati riscontrati 17 casi di tireoidite subacuta (SAT) associati a COVID-19 in 15 pubblicazioni. Le caratteristiche cliniche più comuni erano: dolore e sensibilità al collo (13/17; 82%) e tachicardia (8/17; 47%). | È importante considerare la tireoidite subacuta nei pazienti con COVID-19 e richiedere test di funzione tiroidea in questo contesto. |
| AFAGHI et al., 2021 | Studio di coorte retrospettivo | I casi oltre i 60 anni avevano una probabilità 6,2 volte maggiore di morire a causa del COVID-19 rispetto ai più giovani. I pazienti di sesso maschile avevano circa 2 volte più probabilità di morire a causa della malattia rispetto alle donne. Un basso livello di vitamina D indicava che la carenza di vitamina D aveva circa 3,3 volte più probabilità di portare al decesso. | Il basso livello di vitamina D ha aumentato in modo indipendente il rischio di mortalità nei pazienti ricoverati con COVID-19. |
Fonte: autori, 2022.
5. DISCUSSIONE
Secondo Martín-Garrido (2022), la COVID-19 persistente o la sindrome da COVID-19 a lungo termine è definita come la presenza di segni e sintomi che persistono o si sviluppano dopo la fase acuta della COVID-19 ed è un importante reperto che coinvolge vari organi e sistemi del corpo. Secondo l’autore citato, la fisiopatogenesi è basata su tre teorie: fenomeni immunologici secondari all’infezione, risposta immunologica anomala e presenza del virus in siti privilegiati.
Per quanto riguarda i fenomeni immunologici secondari all’infezione e la risposta immunologica anomala, il termine “tempesta citochinica” è stato utilizzato per descrivere l’alto livello di citochine infiammatorie presenti nei pazienti affetti da COVID-19 grave. Questo stato infiammatorio può peggiorare sia le condizioni preesistenti che causare nuove condizioni, portando a complicanze legate alla COVID-19 (BRITISH SOCIETY FOR IMMUNOLOGY, 2020).
Per quanto riguarda la presenza del virus in siti privilegiati, il SARS-CoV-2 può causare problemi a lungo termine attraverso danni diretti ai tessuti, generando fibrosi, o attraverso danni collaterali dovuti all’eccessiva infiammazione o alle complicanze trombotiche (BRITISH SOCIETY FOR IMMUNOLOGY, 2020). In questo modo, le teorie sulla fisiopatogenesi concordano con quanto presentato da García-Salido (2020).
Martín-Garrido (2022) riporta che in un gruppo di età compresa tra 17 e 87 anni, i cinque sintomi più comuni sono stati fatica (58%), mal di testa (44%), difficoltà di concentrazione (27%), perdita di capelli (25%) e dispnea (24%). Albu et al. (2021), oltre ai risultati di Martín-Garrido (2022), ha evidenziato una maggiore prevalenza di fatica (86,6%), dispnea (66,7%), compromissione cognitiva soggettiva (46,7%) e complicanze neurologiche (33,3%) nei pazienti infettati dal virus della COVID-19.
La complicanza più comune è stata la fatica, menzionata sia da Martín-Garrido (2022) che da Albu et al. (2021). Si ritiene che una possibile spiegazione sia la gravità della presentazione clinica, la tempesta citochinica nella fase acuta e l’uso di farmaci come i corticosteroidi (LAM et al., 2009). Un altro risultato è che questa complicanza influisce direttamente sulla qualità della vita, soprattutto perché influisce sulle attività fisiche e cognitive indispensabili nella vita quotidiana (CEBAN et al., 2022). Inoltre, la fatica è uno dei principali fattori che contribuiscono alle complicanze psicologiche, secondo Albu et al. (2021).
Per quanto riguarda i sintomi psicologici, Kozato et al. (2021) ha documentato il caso di un uomo senza una storia pregressa di disturbi psichiatrici, ma con diabete mellito di tipo 2, ipertensione arteriosa, steatosi epatica non alcolica, tabagismo e alcolismo nel passato. Dopo aver contratto l’infezione da COVID-19 e aver trascorso 8 giorni in terapia intensiva, ha sviluppato attacchi di panico, insonnia, allucinazioni uditive e tattili.
Indipendentemente dal genere, dal gruppo o dalla regione, è stata riscontrata un’alta prevalenza di depressione, ansia, insonnia e disturbi psichiatrici (KULAGA, 2021; FONTES et al., 2022; CÉNAT et al., 2021). Tuttavia, i sintomi neuropsichiatrici possono essere scatenati da vari microrganismi oltre alla COVID-19.
Secondo Sousa et al. (2022), sono evidenti sintomi isolati o concomitanti di depressione, ansia, insonnia, stress e somatizzazione post-COVID-19 in operatori sanitari. Questi dati sono supportati dallo studio condotto da Pappa et al. (2020), in cui questi sintomi sono state le principali complicazioni riscontrate in questi operatori durante la pandemia da COVID-19. Pertanto, questa è una popolazione particolarmente vulnerabile ai disturbi psichiatrici, in quanto sono direttamente coinvolti nella diagnosi e nella gestione dei pazienti ed esposti a forti pressioni che mettono a rischio la loro resilienza professionale.
Nella revisione di Alemanno et al. (2021), che ha indagato l’impatto della COVID-19 sulle funzioni cognitive dei pazienti ricoverati utilizzando strumenti di valutazione neuropsicologica come il Mini Exame do Estado Mental (MEEM), l’Evaluation Cognitive de Montreal (MoCA) e la Hamilton Rating Scale for Depression (HRSD), è stata riscontrata una correlazione tra le disfunzioni cognitive e l’età, con una maggiore gravità nei pazienti più anziani.
Sono state osservate alterazioni nei domini visuospatiali/esecutivi, nella denominazione, nella memoria a breve e lungo termine, nell’astrazione, nell’orientamento, nella depressione e nell’anosmia. Tuttavia, secondo Schou et al. (2021), non è chiaro se i deficit cognitivi iniziali siano correlati agli effetti a lungo termine della COVID-19.
Per quanto riguarda le sequenze legate al sistema nervoso centrale, Zamani et al. (2022) ha cercato di determinare il profilo e i possibili meccanismi scatenanti delle malattie infiammatorie nel contesto della COVID-19, tra cui: infiammazione immunomediata con migrazione di agenti infiammatori nel sistema nervoso centrale; sintesi intratecale o sistemica di autoanticorpi risultanti da mimetismo molecolare/iperattività immunitaria; invasione virale ematogena diretta attraverso la rottura della barriera emato-encefalica; invasione neuronale diretta attraverso la via della lamina cribrosa/bulbo o altri nervi cranici, con questo meccanismo correlato direttamente al coinvolgimento dell’olfatto.
Questi meccanismi fisiopatologici spiegano i risultati trovati da Zelada-Rios et al. (2021), che ha descritto e valutato qualitativamente la relazione tra Encefalomielite Acuta Disseminata (ADEM) e COVID-19, collegando il grado di gravità dell’infezione agli esiti. In generale, l’ADEM classica ha una maggiore incidenza nei bambini, ma nei casi preceduti da infezione da SARS-COV-2 c’è una predominanza della popolazione adulta.
Questa discrepanza sarebbe il risultato della minore suscettibilità dei bambini all’infezione, così come allo sviluppo di malattie asintomatiche o lievi. In ogni caso, la percentuale di casi pediatrici, che rappresenta il 30% del totale, suggerisce la necessità di un monitoraggio neurologico nell’assessment post-COVID-19 nei bambini. Per quanto riguarda il pubblico adulto, si è riscontrato che l’età media era di circa 50 anni, mentre nell’ADEM classica si verificava tra i 33 e i 41 anni (Zelada-Rios et al., 2021). Questo fatto è stato spiegato dalla maggiore frequenza dei casi di COVID-19 nella popolazione anziana e dall’influenza della gravità dell’infezione sullo sviluppo dell’ADEM.
Inoltre, Manzano et al. (2021) ha trovato una relazione tra lo sviluppo dell’ADEM e dell’Encefalomielite Acuta Emorragica (AHLE) dopo l’infezione da SARS-COV-2. Quindi, per quanto riguarda il timing, lo sviluppo dell’ADEM e dell’AHLE è avvenuto tra 15 e 30 giorni, con encefalopatia (confusione, letargia e difficoltà a svegliarsi dopo la sedazione), deficit motori focali, sensoriali focali, dei nervi cranici, cerebellari e delle crisi convulsive come principali segni e sintomi neurologici.
Pertanto, si è constatato che i casi di ADEM post-COVID-19 condividono vari sintomi del modello classico, con le seguenti differenze: l’inizio dei sintomi della COVID-19 e dell’ADEM (25 giorni post-COVID-19 e 7-14 giorni nella forma classica), una distribuzione di età più avanzata nei pazienti (mediana di 44 anni nei pazienti post-COVID-19 e più comune nei bambini nella forma classica), una minore percentuale di recupero, una maggiore distribuzione delle lesioni cerebrali nella sostanza bianca periventricolare e nel corpo calloso e una minore frequenza di lesioni nella sostanza nera profonda (MANZANO et al., 2021; WANG et al., 2022; ZELADA-RIOS et al., 2021).
Zhang et al. (2021) ha identificato i principali meccanismi dei disturbi dell’olfatto nell’infezione da SARS-COV-2: la sindrome della fessura olfattiva con ostruzione delle mucose, la sindrome dell’anosmia post-virale, la tempesta citochinica e il danno diretto ai neuroni olfattivi e/o il coinvolgimento del centro olfattivo nel cervello. Poiché i coronavirus sono tra i tanti patogeni che possono causare Disfunzione Olfattiva Post-Virale (PVOD) e data l’ampio impatto dell’anosmia sulla qualità della vita dei pazienti, è necessario stabilire un protocollo per il suo trattamento, come è stato sottolineato anche da Chaves et al. (2021).
Lo studio di Christensen et al. (2022) ha evidenziato una relazione causale tra COVID-19 e Tireoidite Subacuta (SAT). Le caratteristiche cliniche della SAT riscontrate erano varie e generali, come palpitazioni, ansia, intolleranza al calore, insonnia, perdita di peso, agitazione, mestruazioni irregolari, febbre, astenia, tremori, iperreflessia e gozzo. La scarsa specificità del quadro clinico rende difficile la diagnosi nelle fasi iniziali della COVID-19, sostenendo quanto riscontrato dai 16 dei 17 casi individuati da Christensen et al. (2022), che sono stati diagnosticati quando il paziente aveva già superato i sintomi respiratori e, ancor di più, la Sindrome da Risposta Infiammatoria Sistemica (SRIS). In questo caso, il meccanismo di come la SAT sia innescata dal virus Sars-Cov-2 non è ancora noto.
Infine, Siamak et al. (2021) ha riportato risultati soddisfacenti sulla relazione tra bassi livelli di vitamina D e l’aggravamento dell’infezione da COVID-19. In questo studio, i pazienti sono stati suddivisi in gruppi di carenza, insufficienza e sufficienza di vitamina D. Sono state riscontrate un maggior numero di complicazioni e una maggiore durata dell’ospedalizzazione nei pazienti con carenza di questa vitamina. Inoltre, il 46,8% dei pazienti con carenza è deceduto, rispetto al 29,4% di coloro che erano insufficienti e al 5,5% di coloro che erano sufficienti. Questi dati contribuiscono alla comprensione del fatto che concentrazioni sieriche più elevate di vitamina D sono associate a una riduzione del rischio e della gravità della COVID-19 (MERCOLA et al., 2020). Tuttavia, non è stato dimostrato che la carenza di questa vitamina possa manifestarsi come sequela della COVID-19.
6. CONCLUSIONE
Le sequenze da COVID-19 sono disturbi causati dal virus SARS-CoV-2 che persistono per molto tempo anche dopo la risoluzione dell’infezione, influenzando la vita dei pazienti e le loro attività quotidiane.
La fatica e la dispnea sono state le sequenze più comunemente citate nei lavori esaminati. Tuttavia, possono emergere anche altre sequenze, come disturbi psicologici e neurologici. Questa varietà di sequenze e la loro gravità, indipendentemente dal corso dell’infezione, dimostrano la necessità di una valutazione attenta in un centro di riabilitazione specializzato.
Inoltre, ci sono indizi che suggeriscono l’esistenza di fattori che possono aggravare la malattia e aumentare il rischio di complicazioni, come la carenza di vitamina D, che sarà oggetto di future ricerche.
Pertanto, lo sviluppo di nuove ricerche scientifiche è necessario per definire meglio le sequenze e approfondire la comprensione delle stesse, compreso il loro comportamento nel corso degli anni. Questa pratica dovrebbe mirare a creare protocolli efficaci per la diagnosi di pazienti colpiti da COVID-19 che sviluppano sequenze.
RIFERIMENTI
AFAGHI, Siamak et al. Prevalence and clinical outcomes of vitamin D deficiency in COVID-19 hospitalized patients: a retrospective single-center analysis. The Tohoku Journal of Experimental Medicine, v. 255, n. 2, p. 127-134, 2021.
ALBU, Sergiu et al. What’s going on following acute covid-19? Clinical characteristics of patients in an out-patient rehabilitation program. NeuroRehabilitation, v. 48, n. 4, p. 469-480, 2021.
ALEMANNO, Federica et al. COVID-19 cognitive deficits after respiratory assistance in the subacute phase: A COVID-rehabilitation unit experience. Plos one, v. 16, n. 2, p. e0246590, 2021.
ANDINO, Raul; DIAMOND, Michael. Editorial overview: Viral pathogenesis: Strategies for virus survival—Acute versus persistent infections. Current Opinion in Virology, v. 23, p. v, 2017.
British Society for Immunology. Long-term immunological health consequences of COVID-19, 2020 [acesso em 12 junho de 2023]. Disponível em: https://www.immunology.org/coronavirus/immunology-and-covid-19/report-long-term-immunological-health-consequences-covid-19
CAMPOS, Mônica Rodrigues et al. Burden of disease from COVID-19 and its acute and chronic complications: reflections on measurement (DALYs) and prospects for the Brazilian Unified National Health System. Cadernos de Saúde Pública, v. 36, 2020.
CEBAN, Felicia et al. Fatigue and cognitive impairment in post-COVID-19 Syndrome: A systematic review and meta-analysis. Brain, behavior, and immunity, v. 101, p. 93-135, 2022.
CÉNAT, Jude Mary et al. Prevalence of symptoms of depression, anxiety, insomnia, posttraumatic stress disorder, and psychological distress among populations affected by the COVID-19 pandemic: A systematic review and meta-analysis. Psychiatry research, v. 295, p. 113599, 2021.
CHAVES, Ieda Bezerra et al. Sequelas do COVID 19 em gustação e olfato: uma breve revisão bibliográfica. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 06, Ed. 11, Vol. 01, pp. 150-166. Novembro 2021.
CHRISTENSEN, Jacob et al. Risk factors, treatment, and outcomes of subacute thyroiditis secondary to COVID‐19: a systematic review. Internal Medicine Journal, v. 52, n. 4, p. 522-529, 2022.
CORTINES, Juliana Reis; PREVELIGE JR, Peter. Editorial overview: Virus structure and expression. Current opinion in virology, v. 36, p. iii-v, 2019.
DE ALMEIDA, J. O. et al. COVID-19: Fisiopatologia e alvos para intervenção terapêutica. Rev. Virtual Quim. ISSN, v. 12, n. 6, p. 1464-1497, 2020.
FONTES, Liliana Cristina da Silva Ferreira et al. Impacto da COVID-19 grave na qualidade de vida relacionada com a saúde e a incapacidade: uma perspectiva de follow-up a curto-prazo. Revista Brasileira de Terapia Intensiva, v. 34, p. 141-146, 2022.
GARCÍA-SALIDO, Alberto. Revisión narrativa sobre la respuesta inmunitaria frente a coronavirus: descripción general, aplicabilidad para SARS-COV-2 e implicaciones terapéuticas. In: Anales de Pediatría. Elsevier Doyma, 2020. p. 60. e1-60. e7.
GONZALEZ-GARCIA, Pablo et al. From Cell to Symptoms: The Role of SARS-CoV-2 Cytopathic Effects in the Pathogenesis of COVID-19 and Long COVID. International Journal of Molecular Sciences, v. 24, n. 9, p. 8290, 2023.
ISER, Betine Pinto Moehlecke et al. Definição de caso suspeito da COVID-19: uma revisão narrativa dos sinais e sintomas mais frequentes entre os casos confirmados. Epidemiologia e Serviços de Saúde, v. 29, 2020.
KOZATO, Nana; MISHRA, Monisha; FIRDOSI, Mudasir. New-onset psychosis due to COVID-19. BMJ Case Reports CP, v. 14, n. 4, p. e242538, 2021.
KULAGA, Stephanie S.; MILLER, Christopher WT. Viral respiratory infections and psychosis: a review of the literature and the implications of COVID-19. Neuroscience & Biobehavioral Reviews, v. 127, p. 520-530, 2021.
LAM, Marco Ho-Bun et al. Mental morbidities and chronic fatigue in severe acute respiratory syndrome survivors: long-term follow-up. Archives of internal medicine, v. 169, n. 22, p. 2142-2147, 2009.
LAMERS, Mart M.; HAAGMANS, Bart L. SARS-CoV-2 pathogenesis. Nature reviews microbiology, v. 20, n. 5, p. 270-284, 2022.
LI, Na; RANA, Tariq M. Regulation of antiviral innate immunity by chemical modification of viral RNA. Wiley Interdisciplinary Reviews: RNA, v. 13, n. 6, p. e1720, 2022.
LIBBY, P. Lüscher T. COVID-19 is, in the end, an endothelial disease. Eur Heart J, v. 41, p. 3038-3044, 2020.
MAERTENS, Goedele N.; ENGELMAN, Alan N.; CHEREPANOV, Peter. Structure and function of retroviral integrase. Nature Reviews Microbiology, v. 20, n. 1, p. 20-34, 2022.
MANZANO, Giovanna S. et al. Acute disseminated encephalomyelitis and acute hemorrhagic leukoencephalitis following COVID-19: systematic review and meta-synthesis. Neurology-Neuroimmunology Neuroinflammation, v. 8, n. 6, 2021.
MARTÍN-GARRIDO, I.; MEDRANO-ORTEGA, F. J. Beyond acute SARS-CoV-2 infection: A new challenge for Internal Medicine. Revista Clínica Española (English Edition), 2022.
MERCOLA, Joseph; GRANT, William B.; WAGNER, Carol L. Evidence regarding vitamin D and risk of COVID-19 and its severity. Nutrients, v. 12, n. 11, p. 3361, 2020.
MOHER, David et al. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Annals of internal medicine, v. 151, n. 4, p. 264-269, 2009.
OMS. Organização Mundial de Saúde. Conselhos sobre doença coronavírus (COVID-19) para o público. 2022 Disponível em: < https://www.who.int/pt/emergencies/diseases/novel-coronavirus-2019/advice-for public?adgroupsurvey={adgroupsurvey}&gclid=Cj0KCQiAkMGcBhCSARIsAIW6d0Aq800D4W_6rzawkloiA663gy1wyD9gQgOARMqeG5_zj-ZTgL2CRyAaAu9vEALw_wcB >. Acesso em: 12 Jan 2023.
PAPPA, Sofia et al. Prevalence of depression, anxiety, and insomnia among healthcare workers during the COVID-19 pandemic: A systematic review and meta-analysis. Brain, behavior, and immunity, v. 88, p. 901-907, 2020.
SCHOU, Thor Mertz et al. Psychiatric and neuropsychiatric sequelae of COVID-19–A systematic review. Brain, behavior, and immunity, v. 97, p. 328-348, 2021.
SOUSA, Liliana et al. Impacto psicológico da COVID-19 nos profissionais de saúde: revisão sistemática de prevalência. Acta Paulista de Enfermagem, v. 34, 2021.
WANG, Yumin et al. SARS-CoV-2-associated acute disseminated encephalomyelitis: a systematic review of the literature. Journal of Neurology, v. 269, n. 3, p. 1071-1092, 2022.
YESUDHAS, Dhanusha; SRIVASTAVA, Ambuj; GROMIHA, M. Michael. COVID-19 outbreak: history, mechanism, transmission, structural studies and therapeutics. Infection, v. 49, p. 199-213, 2021.
ZAMANI, Raha; POUREMAMALI, Rozhina; REZAEI, Nima. Central neuroinflammation in Covid-19: a systematic review of 182 cases with encephalitis, acute disseminated encephalomyelitis, and necrotizing encephalopathies. Reviews in the Neurosciences, v. 33, n. 4, p. 397-412, 2022.
ZELADA-RÍOS, Laura et al. Acute disseminated encephalomyelitis and COVID-19: A systematic synthesis of worldwide cases. Journal of Neuroimmunology, v. 359, p. 577674, 2021.
ZHANG, Yu et al. Smell disorders in COVID-19 patients: role of olfactory training: A protocol for systematic review and meta-analysis. Medicine, v. 100, n. 8, 2021.
[1] Studente del Corso di Medicina presso l’Università Federale di Amapá (UNIFAP). ORCID: https://orcid.org/0009-0004-3070-4823. Currículo Lattes: http://lattes.cnpq.br/3498035518296432. E-mail: [email protected].
[2] Studente del Corso di Medicina presso l’Università Federale di Amapá (UNIFAP). ORCID: https://orcid.org/0009-0006-9251-1263. Currículo Lattes: http://lattes.cnpq.br/2490105327753523. E-mail: [email protected].
[3] Studente del Corso di Medicina presso l’Università Federale di Amapá (UNIFAP). ORCID: https://orcid.org/0009-0004-2383-7695. Currículo Lattes: http://lattes.cnpq.br/0973533830971228. E-mail: [email protected].
[4] Infermiera. Dottorato in Sanità Pubblica con doppia titolazione presso il Programma di Dottorato della Facoltà di Infermieristica dell’UERJ, Rio de Janeiro, Brasile, e presso la Scuola Superiore di Infermieristica di Coimbra, Portogallo. Dottorato in Salute Pubblica presso l’Università Statale di Campinas. Laurea in Educazione presso l’Università dello Stato di Rio de Janeiro. Docente presso la Scuola di Infermieristica Aurora de Afonso Costa dell’Università Federale Fluminense. Docente del Programma Accademico in Scienze della Cura in Sanità dell’UFF. ORCID: http://orcid.org/0000-0001-6249-0808. Currículo Lattes: http://lattes.cnpq.br/6800822152435035. E-mail: [email protected].
[5] Infermiera. Dottorato Post-dottorato presso l’Istituto di Scienze Biomediche Abel Salazar: Porto, Portogallo. Docente presso la Scuola Superiore di Infermieristica di Coimbra, Portogallo. ORCID: https://orcid.org/0000-0002-8825-4923. Currículo Lattes: http://lattes.cnpq.br/4260250781663255. E-mail: [email protected].
[6] Dottorato in Psicologia e Psicoanalisi Clinica. Dottorato in corso in Comunicazione e Semiotica presso la Pontificia Università Cattolica di San Paolo (PUC/SP). Laurea in Scienze Biologiche. Laurea in Teologia. Esperienza di oltre 15 anni in Metodologia Scientifica (Metodo di Ricerca) nell’orientamento della Produzione Scientifica di Master e Dottorandi. Specializzata in Ricerche di Mercato e Ricerche nel campo della Salute. ORCID: 0000-0003-2952-4337. Currículo Lattes: http://lattes.cnpq.br/2008995647080248.
[7] Biologo. Dottorato e Master in Teoria e Ricerca del Comportamento presso l’Università Federale del Pará. Docente e Ricercatore presso l’Istituto Federale dell’Amapá – IFAP e presso il Programma di Dottorato PROF-EPT. ORCID: http://orcid.org/0000-0003-0840-6307. Currículo Lattes: http://lattes.cnpq.br/8303202339219096. E-mail: [email protected].
[8] Biomedica. Dottorato e Master in Malattie Tropicali presso l’Università Federale del Pará. Docente presso l’Università Federale dell’Amapá. Professoressa del Programma di Dottorato in Scienze della Salute dell’Università Federale dell’Amapá. ORCID: https://orcid.org/0000-0001-5128-8903. Currículo Lattes: http://lattes.cnpq.br/9314252766209613. E-mail: [email protected].
[9] Supervisore. Medico, Master in Insegnamento delle Scienze della Salute. Studente del Corso di Dottorato in Scienze della Cura in Sanità presso l’Università Federale Fluminense, Scuola di Infermieristica Aurora de Afonso Costa. Niterói, Rio de Janeiro, Brasile. Docente del Corso di Medicina presso l’Università Federale dell’Amapá (UNIFAP), Macapá, Amapá, Brasile. ORCID: https://orcid.org/0000-0002-7742-144X. Currículo Lattes: http://lattes.cnpq.br/8427706088023830. E-mail: [email protected].
Inviato: 19 maggio 2023.
Approvato: 21 giugno 2023.


