PEREIRA, Beatriz Adriane Honorato [1]
MELO, Nathalya Isabel de [2]
PEREIRA, Beatriz Adriane Honorato; MELO, Nathalya Isabel de. Atuação Farmacêutica na Orientação Sobre os Métodos Contraceptivos Hormonais. Revista Científica Multidisciplinar Núcleo do Conhecimento. Edição 06. Ano 02, Vol. 01. pp 313-335, Setembro de 2017. ISSN:2448-0959
RESUMO
Os métodos contraceptivos (MC) são mecanismos usados no período reprodutivo para evitar gestações indesejadas. Neste trabalho, objetivou-se conhecer os métodos contraceptivos hormonais (MCH) disponibilizados nas farmácias e serviços de saúde, discutindo a importância da orientação farmacêutica. Para isso, uma pesquisa bibliográfica foi realizada por meio da busca de materiais em bases científicas e sites da internet, entre janeiro e junho de 2017, compreendendo materiais de 2000 a 2016. Os MC buscam reafirmar o planejamento familiar, assegurando os direitos sexuais e reprodutivos dos cidadãos, deixando-os livres para decidir sobre a reprodução e a promoção de sua saúde. A escolha do tipo de MC deve ser avaliada pelos profissionais de saúde segundo a necessidade de cada casal/mulher/homem, de acordo com a idade, paridade, nível socioeconômico, contexto religioso e social, além da realidade atual do indivíduo. Esses métodos hormonais inibem a ovulação pela ação das gonadotrofinas e dificultam o transporte dos espermatozoides para a fecundação. Os mais conhecidos são a pílula combinada oral, a minipílula, os injetáveis mensais e trimestrais, a pílula de emergência e o DIU. As inovações são o adesivo subcutâneo/transdérmico, as pílulas vaginais, os implantes subcutâneos e o anel vaginal. Com tantas opções de livre acesso no mercado, há necessidade de orientar quanto ao melhor método, desmistificando a cultura de usar aquele indicado pelos vizinhos/amigos.
Palavras-chave: Contracepção, Métodos Contraceptivos Hormonais, Orientação Farmacêutica.
INTRODUÇÃO
Os métodos contraceptivos (MC) são maneiras utilizadas pela mulher para evitar uma gestação. Mas além deste intuito, deve-se reconhecê-los como mecanismos que quaisquer indivíduos em período reprodutivo utilizam (ou deveriam utilizar) para evitar tanto gestações indesejadas quanto doenças sexualmente transmissíveis. (1,2)
Na última década, o índice de gestações indesejadas ou não planejadas aumentou consideravelmente pela falta de adesão aos MC. Dessa forma, as políticas públicas de saúde estão sendo colocadas em prática e novos programas estão sendo implementados para subsidiar as ações voltadas para a promoção da saúde, nos diversos âmbitos de atuação da saúde da mulher. (3-5)
Um desses programas é o planejamento familiar (PF), um direito de homens, mulheres e casais que está amparado pela Constituição Federal, em seu artigo 226, parágrafo 7º, e pela Lei 9.263, de 1996, que o regulamenta. Cabe ao Estado prover recursos educacionais e tecnológicos para o exercício desse direito, bem como profissionais de saúde capacitados para desenvolverem ações que contemplem a concepção e a anticoncepção. (6-8)
Diversos autores afirmam que a falta de um PF eficaz ocasiona diversos problemas sociais frente ao crescente desenvolvimento sociocultural e econômico, como as altas taxas de natalidade, fecundidade, crescimento populacional, migração desordenada e desigualdades sociais. Destaca-se o crescente número de abortos e suas complicações graves para a saúde das mulheres, advindos de gravidez indesejada e/ou não planejada tanto na adolescência quanto na fase adulta. (9)
Assim sendo, sabe-se que o acesso as esses MC deve ser fácil e disseminado. Acredita-se ser de extrema relevância o conhecimento, o funcionamento, a eficácia, as vantagens e desvantagens de cada MC, a fim de evitar seu uso inadequado (10), e influenciar positivamente a escolha do paciente.
O farmacêutico, neste cenário, deve ser capacitado para conseguir confirmar e desenvolver seu papel profissional e social. Ainda, sabe-se que os profissionais de saúde devem atentar-se mais intrinsecamente aos adolescentes, público este que mais procura as farmácias para a compra e orientação sobre os MC. Borges e seus colaboradores afirmam que:
Profissionais de saúde preocupam-se com o início da vida sexual na adolescência porque esse evento insere os adolescentes em contextos de vulnerabilidades às doenças sexualmente transmissíveis e HIV/AIDS, gestação não planejada e aborto. Assim, o uso de métodos contraceptivos, principalmente de preservativo masculino, é desejável e constitui-se em um dos marcos da vivência saudável da sexualidade na adolescência. (11)
Portanto, o objetivo deste estudo é conhecer os métodos contraceptivos disponibilizados nas farmácias e serviços de saúde, e discutir a importância da orientação farmacêutica sobre os mesmos.
METODOLOGIA
O presente trabalho constituiu-se de uma pesquisa bibliográfica, em que se buscou a ampliação científica do estudo, visando a alcançar informações que se acomodam à finalidade do mesmo. A busca de fontes foi realizada através do acesso online aos bancos de dados e sistemas de busca LILACS, SCIELO, Portal CAPES, MEDLINE e Biblioteca Virtual em Saúde em seus documentos disponíveis, utilizando-se as seguintes palavras-chave: contracepção, métodos contraceptivos, orientação farmacêutica. Foram utilizadas publicações que se enquadraram no período compreendido entre 2000 e 2016.
Alguns materiais de data anterior da preconizada neste estudo foram utilizados por se tratarem de conceitos e discussões pertinentes, como os encontrados nos manuais do Ministério da Saúde (MS). Excluíram-se os materiais não relacionados ao campo de abordagem.
O levantamento bibliográfico também decorreu por meio de consulta aos volumes literários e publicações periódicas nacionais, disponíveis na biblioteca da Faculdade Patos de Minas – FPM e ainda através de mecanismos de busca ao site Google Acadêmico. Todo o material impresso pesquisado foi adquirido através de empréstimos, consulta privativa e por meio de financiamento particular.
O levantamento da literatura, seleção, leitura e fichamento ocorreram durante os meses de fevereiro a dezembro de 2016. Com o início deste levantamento, pode-se realizar simultaneamente a etapa de leitura e separação do material de real interesse à pesquisa.
Em seguida, procedeu-se à leitura analítica dos textos selecionados, com a intenção de ordenar e sumarizar as informações nela contidas, de forma que estas permitissem a aquisição de aspectos relacionados ao planejamento familiar. A leitura foi realizada com objetividade e imparcialidade, procurando sugar dos textos as intenções dos autores, tentando identificar as ideias mais expressivas. Ao passo que estas foram organizadas, adotou-se uma ordem de importância marcando as principais das secundárias.
De posse de todo o levantamento literário, seleção, leitura e fichamento foi iniciado o processo de redação do trabalho, com exposição ordenada e pormenorizada sobre o tema proposto. Em seguida, a redação foi finalizada com as considerações e sugestões finais do estudo.
1. MÉTODOS CONTRACEPTIVOS
Recentemente houve uma diminuição do número de filhos por casal. Talvez, a justificativa para isso seja a inserção das mulheres no mercado de trabalho, ou pelo crescimento urbano ou ainda pelo aumento do custo de vida. (10)
Com o passar dos anos, a necessidade de MC mais eficientes fez com este campo fosse mais explorado, iniciando-se novas descobertas. De qualquer forma, os MC buscam, afirmando o PF, assegurar os direitos sexuais e reprodutivos dos cidadãos, deixando a eles a livre escolha sobre a reprodução e a promoção de sua saúde. (12,13)
A escolha do tipo de MC deve ser avaliada pelos profissionais de saúde segundo a necessidade de cada casal/mulher/homem, de acordo com a idade, paridade, nível socioeconômico, contexto religioso e social, além da realidade atual do indivíduo. (14)
Por meio da busca realizada nos artigos e periódicos relacionados ao assunto, encontrou-se diversos tipos de MC comercializados nas farmácias e distribuídos nos serviços de saúde. Os MC podem ser classificados segundo suas funções como comportamentais, de barreira, hormonais, dispositivos intrauterinos (DIU) e cirúrgicos.
Neste trabalho, optou-se por apresentar apenas os métodos hormonais, que são representados pelos medicamentos à base de hormônios, administrados em dosagens diversas e por vias específicas. (15,16)
1.1 Métodos Hormonais
Este tipo de método é formado por fármacos a base dos hormônios estrogênios e progestogênios, ou apenas de progestogênios que objetivam prevenir uma gestação. Este método propõe inibir a ovulação por meio do impedimento de gonadotrofinas pela hipófise, dificultando o acesso e transporte do espermatozoide, evitando a fecundação. (17,18) Baseiam-se na regularidade e previsibilidade dos ciclos menstruais, sendo disponíveis por via oral, intra-uterina, subcutânea, intra-vaginal, transdérmica e intramuscular. (12)
1.1.1 Pílula (ou Anticoncepcional Hormonal Combinado Oral – AHCO)
Na metade do século XX, os cientistas passaram a compreender melhor o funcionamento do ciclo menstrual e dos hormônios que o controlavam, quando surgiu a pílula anticoncepcional, em 1960. À base de progestôgenio e estrogênio, substâncias químicas administradas por via oral para inibir a fertilidade normal da mulher, a pílula passou a ser utilizada em larga escala. No Brasil, especificamente, o comércio da pílula anticoncepcional teve início em 1962, dois anos após ter sido aprovada nos Estados Unidos. Mas somente na década de 1970 que iniciaram os estudos relacionados à sua eficácia, dosagem e efeitos adversos. (19)
A década de 90 trouxe consigo inovações para o campo dos anticoncepcionais hormonais. Frente às diversas notícias alarmantes, divulgadas pelas mídias em todo o mundo com relação aos perigos que os contraceptivos orais traziam para a saúde das mulheres, e ao grande número de queixas referentes aos sinais e sintomas apresentados pelas usuárias desse método como, por exemplo, náusea, vômitos, aumento do peso, cefaleia, cansaço, acne, embolia, infarto, tromboflebite, varizes, dentre outras, foram intensificadas as pesquisas a fim de investigar os reais benefícios e efeitos colaterais dos contraceptivos hormonais. Os resultados da pesquisa mostraram que as altas dosagens hormonais contidas nas pílulas, estavam ocasionando as inúmeras queixas femininas. Desse modo, surgiu uma nova geração de contraceptivos com dosagens de hormônios mais baixas, novas vias de administração, além da associação combinada de vários hormônios fazendo deste, o método reversível mais divulgado e utilizado pelas mulheres. (19)
Os anticoncepcionais hormonais administrados por via oral têm apresentação em comprimidos que devem ser administrados diariamente. Um exemplo encontrado no mercado são as pílulas compostas de drospirenona, um tipo de progesterona com ação diurética, que elimina os sintomas de edema, diminuindo os riscos de aumento da pressão arterial, além de reduzir ainda a acne e o crescimento excessivo de pelos. (21)
Existem dois tipos de pílulas orais. A primeira é a combinação de um estrógeno com uma progesterona, formando a conhecida pílula combinada e a segunda é a minipílula, que contém apenas progestogênio. Por estrogênio, ora utiliza-se o etinilestradiol, mais comumente encontrado; ora o mestranol. Por progesterona pode ser usado, por exemplo, a noretisterona, o levonorgestrel, ou o desogestrel. (21)
Estas pílulas combinadas devem ser tomadas, geralmente, por 21 consecutivos com folga de sete dias. Há também as pílulas que devem ser tomadas por 24 dias, com folga de quatro dias, e as de 28 dias que devem ser tomadas sem folga. Ao iniciar o uso da pílula, esta deve ser usada no primeiro dia do ciclo menstrual, para aumentar sua eficiência e eficácia e também para diagnosticar a possibilidade de amenorreia pós-pílula. Caso haja esquecimento de tomar a pílula, esta deve ser ingerida assim que lembrar (preferencialmente até 12 horas do horário de costume). No entanto, se o tempo exceder o recomendado, sugere-se a combinação da pílula (que deve ser tomada até o fim da cartela) com um método de barreira. (16, 22, 23)
1.1.2 Minipílula
Este método consiste na ingestão de baixas taxas de hormônios, diariamente, a partir do primeiro dia do ciclo menstrual, por um período em que se deseja evitar a gestação. Nestes casos os hormônios utilizados são a norestisterona, o levonorgestrel ou o etinodiol. (23)
Ranieri e Silva afirmam que “a inibição da ovulação pelo uso da pílula com somente progestogênio é variável e inconsciente”. A minipílula possui taxa de segurança muito menor do que a AHCO, já que a não ingestão de um comprimido pode resultar em uma gestação. Ainda, o sangramento irregular faz-se presente como um efeito colateral deste método. (10,24)
A vantagem dessa minipílula é que ela pode ser utilizada durante a amamentação, auxiliando na contracepção das puérperas. O manual do MS ainda orienta que o início do uso das minipílulas pelas puérperas deve acontecer seis semanas após o parto. Os efeitos adversos mais comuns como cefaleia, ganho de peso, náuseas e enjoos, acontecem durante os três primeiros meses do início da administração. (1,26)
1.1.3. Injetável mensal e trimestral
Os contraceptivos injetáveis fazem parte dessa nova geração de contraceptivos. Encontram-se disponíveis sob a forma injetável mensalmente ou trimestralmente, compostos basicamente por progestogênios isolados ou estes, associados a estrogênios. Eles agem inibindo a ovulação e aumentando a viscosidade do muco cervical dificultando a entrada dos espermatozoides no útero. (23)
O injetável mensal, em sua associação mais encontrada, possui em sua fórmula enantato de noretisterona e valerato de estradiol. Seu mecanismo de ação também é o mesmo dos contraceptivos orais. O injetável mensal deve ser administrado por via intramuscular profunda, preferencialmente no primeiro dia do ciclo menstrual ou até o quinto dia do mesmo ciclo. As aplicações posteriores devem acontecer exatamente 30 dias após a primeira aplicação. Ressalta-se que a fase estrogênica do ciclo ocorre no período intermediário da aplicação das injeções, já que o progestógeno da fórmula acaba sendo metabolizado mais rápido. (27)
A injeção trimestral possui, em sua fórmula, acetato de medroxiprogesterona. Atua dificultando a ovulação e aderindo o muco cervical. Apesar de ser indicado para o período de lactação da mulher, esta opção pode alterar o ciclo e o fluxo menstrual nos primeiros meses de uso, além de causar amenorreia, cefaleia e aumentar o tempo de retorno da fertilidade. A indicação é para a administração de 150 mg intramuscular profunda a cada noventa dias, com uma tolerância de no máximo 15 dias. O local da aplicação não deve ser massageado. (27)
Como efeitos adversos, o contraceptivo injetável mensal pode causar alterações menstruais, já o trimestral a longo tempo pode causar perda óssea. (28)
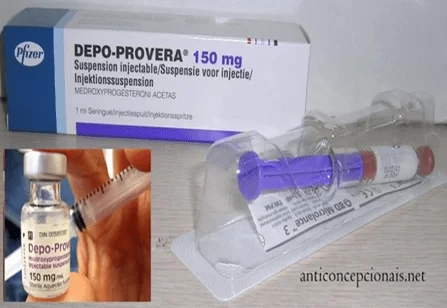
Os especialistas acreditam que os injetáveis combinados, alteram menos os padrões de sangramento vaginal e permitem um retorno mais rápido da ovulação depois que as mulheres interrompem seu uso, se comparados com os que têm somente progestogênio, oferecendo assim, um melhor controle de ciclo. A novidade para este método fica por conta das UnijectTM, seringas americanas descartáveis pré-carregadas, de fácil aplicação que poderiam ser administradas pelas próprias usuárias ou pelos agentes comunitários de saúde. (30)
1.1.4 Anticoncepcional transdérmico ou adesivo contraceptivo cutâneo (Evra)
Os anticoncepcionais hormonais transdérmicos existentes atualmente são em forma de adesivos aplicados sobre a pele, semanalmente, por três semanas consecutivas. Há vantagens em se usar essa via, como diminuir o risco de intoxicação hepática medicamentosa e aumentar a taxa de resposta do hormônio. (31)
Esses contêm hormônios semelhantes aos encontrados nas pílulas sob a forma de adesivos, devendo ser aplicados em regiões de pele saudável, limpa e seca, como nádegas, parte superior e externa do braço, abdômen ou parte superior do tronco, exceto nas mamas, uma vez por semana. Quanto aos efeitos adversos, possui singularidade em relação aos outros métodos, a não ser pela maior incidência de reações no local da aplicação. (31,32)
Os adesivos transdérmicos são fáceis de usar já que não necessitam de cuidados diários. Os adesivos cutâneos contraceptivos (reconhecidos pelo nome comercial EVRA®) permitem a liberação diária da quantidade necessária.
As considerações para os adesivos são os mesmos para os contraceptivos orais, inclusive eficácia, contraindicações e benefícios não contraceptivos. (27)
Encontra-se em estudo a possibilidade de desenvolvimento destes em cores diversas para atender a grande variedade de tons de pele das usuárias. (30)

Como novidade, Upadhyay destaca o desenvolvimento de sprays e géis com capacidade de transferir à pele, progestogênios de secagem rápida, absorção e difusão sanguínea instantânea. (30)
1.1.5 Pílula anticoncepcional de Emergência (PAE)
Nos últimos anos, a vida sexual tem-se iniciado cada vez mais cedo, a partir dos 11 anos de idade. Assim, o número de gestações indesejadas também vem acontecendo em maior número. Por isso, muitas meninas/mulheres recorrem às pílulas do dia seguinte. (34)
A anticoncepção de emergência (ou pílula do dia seguinte) foi normatizada pelo MS, desde 1996, com o intuito de evitar uma gestação indesejada, fruto de violência sexual, ou de uma relação sexual desprotegida, ou no caso de falha dos métodos contraceptivos. (35)Este mecanismo é aprovado pela ANVISA e está citado na Política Nacional de Saúde da Mulher do MS.
A pílula do dia seguinte surgiu na década de 60, após verificar a necessidade de se tomar uma providência das gestações resultantes da violência sexual. Por ter sua eficácia reconhecida há mais de três décadas, a Organização Mundial de Saúde (OMS), em 1995, juntamente com outras instituições que atuam na Saúde reprodutiva e sexual ampliaram o acesso e uso deste método, condenado pela Igreja Católica. (36, 37, 38)
Nos anos 2000 eram vendidos cerca de 1.200.000 doses por ano de pílulas de emergência. (36)
O método contraceptivo de emergência, também conhecido como método Yuzpe, pode acontecer por vários esquemas. Ou ingerem-se duas pílulas, uma tomada 12 horas após a primeira, contendo 100mg de etinilestradiol e 500mg de levonorgestrel; ou duas doses de 750mg de levonorgestrel, também com intervalo de 12 horas. Com efeitos colaterais conhecidos como náuseas e vômitos, contraindicações de gestação, possível redução das chances de gravidez entre 55 a 89%, a eficiência e eficácia das pílulas de emergência são reconhecidas se ingeridas até 72 horas após o coito desprotegido. (27)
Outra forma seria a ingestão de dois comprimidos de levonorgestrel, em dose única até 72 horas após o coito desprotegido. Esta última opção tem a vantagem de não produzir náusea e vômito com a mesma frequência e intensidade, além de proporcionar uma eficácia pouca coisa superior.
Contudo, este método não deve ser utilizado como método anticoncepcional de rotina, pois o uso rotineiro da pílula de emergência pode levar a um aborto inesperado e outros problemas que colocam a vida de mulher em risco. (40)
1.1.6 Pílulas Vaginais
É um método contraceptivo com hormônios artificiais que impede a ovulação da mulher. Esse tipo de método surgiu como alternativa contraceptiva para aproximadamente 70 mil mulheres brasileiras que não se adaptam com as pílulas orais. Os problemas gástricos, o mais comum entre as mulheres, são reduzidos consideravelmente, pois a absorção da pílula acontece na mucosa vaginal, desviando da região gástrica. Outras vantagens ainda existem, como a introdução intravaginal diária da pílula não sendo necessário manter período de abstinência sexual; o retorno da função ovariana imediatamente após cessar o uso da pílula; a regulação do ciclo menstrual com diminuição de fluxo menstrual e cólicas. Ainda, a eficácia equivale a de outras pílulas (95 a 97%). (41)
A forma de introdução da pílula no espaço intravaginal requer alguns cuidados. Diariamente a mulher deve ficar de repouso em decúbito dorsal por aproximadamente meia hora até que ocorra a absorção da pílula. As relações sexuais somente poderão ocorrer uma hora após a sua introdução. No caso de infecções vaginais é indicado suspender o uso. Esses fatores podem ser considerados como desvantagens, assim como o aumento do apetite e do peso das usuárias, não prevenir as doenças sexualmente transmissíveis (DST’s), não ser indicado para mulheres com idade superior a 35 anos, não ser indicado para fumantes e ter um custo mais alto em comparação com as demais pílulas. (41)
1.1.7 Implantes subcutâneos
Método contraceptivo de longa duração, o implante subcutâneo, composto por diferentes hormônios (etonogestrel, levonorgestrel, elcometrina ou nestorona e nomesgetrol) é implantando na parte interna do braço não dominante da mulher na região subcutânea. É utilizada anestesia local e o procedimento total tem duração média de 15 minutos, sendo indolor. Pode permanecer no corpo da mulher por até três anos, e sua retirada deve ser feita também com o uso de anestésicos locais. Após a retirada do implante, os ovários voltam ao funcionamento normal. (41; 42)
É contraindicado para mulheres com histórico pessoal de câncer de mama ou em casos de gestação. Estes fatores são devido a não utilização do estrogênio na composição. No entanto, pode ser utilizado por mulheres que estão amamentando, com histórico de hipertensão e enxaqueca, com histórico de acidente vascular cerebral (AVC) e até trombofilias. Outras vantagens são citadas como a redução da dor associada à endometriose, menores sensações dos sinais e sintomas da tensão pré-menstrual (TPM), controle do fluxo menstrual, dentre outros. (15; 42)
1.1.8 Anel Vaginal ou Nuvaring
O anel vaginal, também conhecido pela sua marca Nuvaring® é um método contraceptivo com uma pequena quantidade de etonogestrel e etinilestradiol que são liberados gradativa e lentamente na corrente sanguínea. Por liberar uma pequena quantidade de hormônios este método é considerado de baixa dosagem hormonal, diminuindo os efeitos adversos. (44)
Sua ação é semelhante à de hormônios combinados mesmo sendo usado durante três semanas seguidas. Mas além do efeito contraceptivo, outros benefícios podem ser observados. Um deles é o encurtamento do período menstrual e a diminuição da intensidade do fluxo, diminuindo o risco de anemia. Ainda, as cólicas menstruais são menos intensas ou até mesmo cessam.
As contraindicações são para mulheres que tenham ou já tiveram tromboses venosas, que já tiveram ataques cardíacos e derrame cerebral. (44)

1.2 Dispositivo Intra-uterino (DIU)
Atualmente o DIU é um dos métodos mais utilizados no mundo por ser um método reversível que apresenta boa eficácia. Pode ser encontrado no mercado DIU de cobre ou de progesterona. O primeiro pode apresentar menor eficiência (com índice de falha entre 0,5-0,7%) com menor ocorrência de efeitos colaterais. O segundo apresenta falha menor (0,2%), com menores índices de efeitos colaterais. (26)

O DIU de cobre consiste em um objeto de plástico com aproximadamente três cm, com forma de T. envolvidos parcialmente por fios de cobre, o DIU possui ação espermicida, destruindo os espermatozoides dentro da cavidade do útero. (16)
Podem provocar inflamação uterina que causa alterações bioquímicas que atrapalham o transporte do espermatozoide e alteram a forma dos óvulos, e deles próprios, impedindo a fecundação. A ação do DIU deve-se às diversas alterações espermáticas, ovulares, cervicais, endometriais e tubárias, que acabam inibindo a fertilização. (17)
Deve-se reconhecer que o DIU pode ser introduzido em qualquer época do ciclo menstrual, mas tem-se uma preferência para o período menstrual, que apresenta condições cervicais mais propícias e com menor risco de gravidez. Não é indicado na suspeita de gravidez, anemia, doenças cardíacas valvulares, sangramento após o período menstrual, dismenorréia, câncer genital, histórico de gravidez ectópica ou infecção pélvica, mulheres com HIV/AIDS, e alergia ao revestimento do DIU. (26)
Efeitos colaterais como dor, sangramento, laceração e/ou perfuração do colo, e bacteremia podem ser presentes. Ainda, a expulsão do DIU, o sangramento anormal e a gravidez ectópica podem acontecer. (26)
No final do século XIX, surgiram também os primeiros DIUs, dispositivo de barreira intra-uterina com a função de interferir na migração dos espermatozoides, no transporte e fixação do óvulo pelas trompas e endométrio, respectivamente, além de estimular uma reação inflamatória uterina, caracterizado, portanto, como contraceptivo. Além dos DIUs, surgiram também os diafragmas e o capuz cervical, dispositivos de barreiras cervicais que são inseridos por completo no interior da vagina, sendo que o capuz cervical se encaixa no cérvix e bloqueando a entrada do esperma no trato reprodutor feminino. (12)
Os métodos contraceptivos devem ser específicos para cada mulher, reconhecendo suas vantagens e desvantagens em cada caso. Abaixo apresenta-se um quadro comparativo entre alguns métodos, elaborado a partir dessa pesquisa (QUADRO 1).
Quadro 1 – Comparação entre métodos contraceptivos.
| Pílula | Método hormonal (estrogênio e progestogêneo, ou apenas progestogêneo). Muito eficaz; 0,5 a 1,5 gravidez em 100 mulheres/ano. Vantagens: Períodos menstruais mais regulares; Diminuição dos odores menstruais; menor risco de cancro do ovário e do endométrio. Desvantagens: Não previne infecções sexualmente transmissíveis (IST’s); exige um compromisso diário da mulher, podendo trazer alguns efeitos secundários. |
| Implante subcutâneo | Método hormonal (progestogêneo colocado abaixo da pele com duração de três anos). Muito eficaz (99,8%). Vantagens: Período útil a quem não pode ou não quer fazer uso de estrogêneos; pode ser usado no período de lactação; método reversível após retirada de implante; duração de até três anos. Desvantagens: Possui alguns efeitos desagradáveis (cefaléia, aumento de peso); não protege contra IST’s. |
| Dispositivo Intrauterino | Podem conter cobre, cobre e prata ou levonorgestrel (hormonal). Muito eficaz; 01 a 02 gravidezes por cada 100 mulheres/ano. Vantagens: A eficácia não depende da mulher e da forma como é utilizado; não diminui a fertilidade; de longa duração e reversível. Desvantagens: Não previne IST’s. O DIU não hormonal pode aumentar o período menstrual. |
| Contracepção Injetável | Método hormonal, de injeções mensais ou trimestrais. Muito eficaz; até 1,3 gravidez a cada 100 mulheres/ano. Vantagens: Eficaz e seguro. Melhora os sintomas da endometriose e os riscos de DIP. Desvantagens: provoca irregularidades menstruais; pode retardar a fertilidades após cessar o uso; aumento do peso; não previne IST’s. |
| Adesivo (EVRA) | Hormonal. Sistema transdérmico contendo norelgetsromina com aplicação em três semanas seguidas. Sabe-se que a eficácia é acima de 98,0%. Vantagens: Fácil utilização; torna as hemorragias mais regulares; curtas e menos dolorosas; método reversível. Desvantagens: Os efeitos secundários são similares ao da pílula; não protege contra as IST’s. |
| Anel Vaginal | Método hormonal com progestogêneo. Anel flexível de plástico com textura suave; colocado no 1º dia da menstruação permanecendo na via por três semanas. Sua eficácia é similar ao das pílulas combinadas. Vantagens: Fácil de colocar; não exige compromisso diários da mulher; método reversível. Desvantagens: Pode ser mais difícil de se utilizar em mulheres que tenham dificuldades de se “tocar”; não previne IST’s. |
Fonte: (21; 26; 27; 31; 42; 44)
Espera-se que o farmacêutico esteja informado sobre estes métodos para melhor orientar o paciente.
2. A ORIENTAÇÃO FARMACÊUTICA SOBRE OS MÉTODOS CONTRACEPTIVOS
O farmacêutico apresenta-se como um profissional que possui uma visão ampla da realidade da saúde brasileira. Ele conhece as doenças mais prevalentes e a terapêutica medicamentosa. Por ser facilmente encontrado nas farmácias, torna-se um profissional de saúde mais acessível, conhecendo a necessidade de cada paciente. (47, 48)
O farmacêutico como especialista em medicamentos e todas as suas especificidades, deve atuar, também, num cenário pedagógico em que a orientação dos pacientes e o envolvimento no seu tratamento torna-se importante para o alcance dos objetivos.
Como parte de uma equipe de saúde, ainda deve oferecer informações importantes sobre o método contraceptivo adequado escolhido, e a forma de uso correto e seguro. Ainda, deve assumir um papel de conselheiro responsável, sabendo, também, o momento correto de encaminhar o paciente aos cuidados médicos. (49)
Em relação aos métodos contraceptivos, o farmacêutico deve conhecer a forma de desenvolvimento dos métodos de barreira e hormonais para saber auxiliar na escolha do melhor método. (50)
Atualmente, reconhece-se a importância da intervenção farmacêutica na dispensação de medicamentos como os anticoncepcionais. Dispensar não é vender. Por isso, o procedimento de dispensação deve assegurar um produto de boa qualidade, nas necessidades de cada paciente. (48)
Muitas vezes o paciente opta pelo medicamento que algum amigo ou parente utiliza, e que talvez pode não ser o mais adequado para ele. Problemas como a interação medicamentosa, podem comprometer a eficácia dos anticoncepcionais. Assim, se houvesse maiores orientações durante a dispensação dos anticoncepcionais, talvez a eficiência e a eficácia do medicamento poderia ser maior. (51)
A interação medicamentosa acontece quando um fármaco tem seu efeito alterado devido ao uso concomitante de outro fármaco, bebidas, alimentos ou agentes químicos. Nessa interação, a resposta farmacológica pode resultar na diminuição ou potencialização dos efeitos de um ou outro medicamento. (52)
Desta forma, a ação farmacêutica pautada em conhecimentos específicos à contracepção contribuirá pontualmente para a promoção da qualidade da vida sexual das mulheres que procuram este serviço.
CONCLUSÃO
Ao finalizar este estudo pode-se assegurar que seus objetivos foram alcançados com êxito. Identificou-se que os métodos contraceptivos mais utilizados ainda são as pílulas orais.
Confirmou-se a necessidade do farmacêutico em conhecer a fundo os métodos contraceptivos dispensados nas farmácias e serviços de saúde para auxiliar na escolha do método mais adequado e assegurar que este método seja usado corretamente.
Ainda, o relacionamento paciente-farmacêutico deve ser profissional e forte, tornando-se imprescindível para uma evolução da farmacoterapia. A comunicação deve ser clara, objetiva, confiável e esclarecedora, minimizando os riscos de automedicação e uso inadequado dos métodos. A orientação farmacêutica deve ser implementada no intuito de personalizar, individualizar e comprovar a importância de um tratamento correto.
Espera-se que este estudo sirva de embasamento para outros pesquisadores sobre esta temática muito relevante para a promoção da saúde dos pacientes.
REFERÊNCIAS
1 – Brasil. Ministério da Saúde. Secretaria de Orientação à Saúde. Departamento de Ações Programáticas Estratégicas. Área Técnica de Saúde da Mulher. Pré-natal e Puerpério: orientação qualificada e humanizada. Manual técnico, Brasília (DF); 2006.
2 – Zampieri MFM. Enfermagem na orientação primária à saúde da mulher. Florianópolis: UFSC/NFR/SBP; 2007:518.
3 – Prietsch SOM, Gonzalez-Chica DA, Cesar JA, Mensoza-Sassi RA. Gravidez não planejada no extremo Sul do Brasil: prevalência e fatores associados. [Internet] Caderno Saúde Pública. 2011; 27(10):1906-16.
4 – Rocha MM, Borrozzino NF, Brito TSP, Santos VTF, Godoy MC. Métodos Contraceptivos: Análise da temática sob a visão de enfermeiros em um serviço de teleorientação em saúde em nível nacional. [Acesso em: 04 de maio de 2017] Revista Ciência et Praxis. [Periódico de Internet] 2013;7(11):25-30. Disponível em: http://revista.uemg.br/index.php/praxys/article/view/2117
5 – Mattos JGS, Teixeira APC. Práticas contraceptivas entre puérperas. In: Anais do IX Fórum Mineiro de Enfermagem – Horizonte Científico – ISSN 1808-3064; Uberlândia, MG; 2016.
6 – Brasil. 1988. Constituição da República Federativa do Brasil. Brasília (DF): Senado; 1988.
7 – Brasil. Lei n. 9.263, de 12 de janeiro 1996. Regula Planejamento Familiar. Diário Oficial da União. Brasília (DF); 1996.
8 – Brasil. Ministério da Saúde. Secretaria de Políticas de Saúde. Programa de Humanização no Pré-natal e Nascimento. Brasília; 2000.
9 – Alves JED. As Políticas populacionais e o planejamento familiar na América Latina e no Brasil. Escola Nacional de Ciências Estatísticas: Rio de Janeiro; 2006.
10 – Ranieri CA, Silva RF. Orientação farmacêutica no uso de métodos contraceptivos [Monografia]. Londrina: Centro Universitário Filadélfia de Londrina – UNIFIL; 2011.
11 – Borges ALV, Fujimori E, Kuschnir MCC, Chofakian CBN, Moraes AJP, Azevedo GD, et al. ERICA: início da vida sexual e contracepção em adolescentes brasileiros. Rev Saúde Pública. 2016;50(supl 1):15s.
12 – Brasil. Ministério da Saúde. Secretaria de Políticas de Saúde. Área Técnica de Saúde da Mulher. Assistência em planejamento familiar. Manual técnico. 4ª ed. Brasília (DF); 2002.
13 – Brasil. Ministério da Saúde. Secretaria de Orientação à Saúde. Departamento de Ações Programáticas Estratégicas. Política Nacional de orientação integral à saúde da mulher: princípios e diretrizes. Brasília (DF); 2004.
14 – Curitiba. Secretaria Municipal de Saúde. Protocolo de orientação à saúde do adolescente. Curitiba; 2006.
15 – Poli MEH, Mello CR, Machado RB, Pinho Neto JS, Spinola PG, Tomas G, et al. Manual de anticoncepção da Febrasgo. Revista Femina. 2009;37(9):459-92.
16 – Marinho LFB, Aquino EML, Almeida MCC. Contraceptive practices and sexual initiation among young people in three Brazilian State capitals. Cad. Saúde Pública. 2009;5(2):227-39.
17 – Curitiba. Secretaria Municipal de Saúde. Planejamento familiar. 2. ed. Curitiba; 2002.
18 – Korolkovas A, França FFAC. Dicionário Terapêutico Guanabara. Rio de Janeiro: Guanabara Koogan; 2010.
19 – Pedro JM. A experiência com contraceptivos no Brasil: uma questão de geração. Ver Bras Hist. São Paulo; 2003;23(45):239-60.
20 – Pontos de Vista. [Internet]. Os riscos de tomar pílula sem orientação médica. [Acesso em: 05 de abril de 2017] Disponível em: http://pontosdevista.pt/tag/pontos-de-vista/page/37/
21 – Camiá GEK, Barbieri M. Planejamento Familiar. In: Barros SMO. Enfermagem Obstétrica e Ginecológica. 2 ed. São Paulo: Roca; 2009.
22 – Rang HP, Dale MM, Ritter JM, Flower RJ. Farmacologia. 2 ed. Rio de Janeiro: Elsevier; 2007.
23 – Silva P. Farmacologia. 7 ed. Rio de Janeiro: Guanabara Koogan; 2006.
24 – Rang HP, Dale MM, Ritter JM. Farmacologia. Rio de Janeiro: Guanabara Koogan; 2001.
25 – Métodos contraceptivos. [Periódico da Internet]. [Acesso em 6 de jun de 2017]. Disponível em: https://pt.slideshare.net/vitorjbf/mtodos-contraceptivos-8245476
26 – Santos Júnior JD, Miranda ATCM. Métodos Contraceptivos. Saúde do adolescente: competências e habilidades. Ministério da Saúde. Secretaria de Orientação à Saúde, Departamento de Ações Programáticas Estratégicas. Brasília: Editora do Ministério da Saúde; 2008.
27 – Poli MEH. Anticoncepção. Manual de Ginecologia; 1997. 97 p.
28 – Pereira SM, Taquette SR. Anticoncepção hormonal na adolescência: novas opções. Revista Adolescência e Saúde. 2005;2(3):6-10.
29 – Anticoncepcionais. [Periódico da Internet]. Melhores e mais usados anticoncepcionais injetáveis. [Acesso em 10 de abril de 2017]. Disponível em: http://anticoncepcionais.net.br/melhores-e-mais-usados-anticoncepcionais-injetaveis/
30 – Upadhyay U. Novas Opções Anticoncepcionais. Population Reports, série M, n. 19. Baltimore, Johns Hopkins Bloomberg School of Public Health, Projeto INFO. [Periódico na Internet] 2005. [acesso em 06 out 2016]. Disponível em: http://www.populationreports.org/m19/
31 – Paz ECM, Ditterich RG. O conhecimento das mulheres sobre os métodos contraceptivos no planejamento familiar. Revista Gestão & Saúde. Curitiba; 2009;1(1):1-10.
32 – Sibai BM, Odlind V, Meador ML, Shangold GA, Fischer AC, Creasy GW. A comparative and pooled analysis of the safety and tolerability of the contraceptive patch (Ortho Evra/Evra). Fertility anda Sterility. 2002;77(supl 2):219-26.
33 – Sociedade Brasileira de Reprodução Humana [homepage da internet]. Contracepção. [Acesso em 11 de abril de 2017]. Disponível em: http://www.sbrh.org.br/sbrh_novo/guidelines/guideline_pdf/guildeline_contracepcao.pdf
34 – Costa NFP, Ferraz EA, Souza CT, Silva CFR, Almeida MG. Acesso à anticoncepção de emergência: velhas barreiras e novas questões. Rev Bras de Ginecol e Obstet. 2008;30(2):55-60.
35 – Souza RA. Pílula do Dia Seguinte: uma revisão de literatura sobre a Anticoncepção de Emergência.[Periódico da Internet] Volta Redonda; 2008; ano III(8). [Acesso em 05 out 2016]. Disponível em: http://www.unifoa.edu/br/pesquisa/caderno/edição/08/58.pdf
36 – Costa JSD, Gigante DP, Menezes AMB, Olinto MTA, Macedo S, Britto MAP, et al. Uso de métodos anticoncepcionais e adequação de contraceptivos hormonais orais na cidade de Pelotas, Rio grande do Sul, Brasil: 1992-1999. Caderno de Saúde Pública. Rio de Janeiro;2002;18(1):93-99.
37 – Castillo CD. Voces em Emergencia: El discurso conservador y la pildora del dia después. Santiago, Chile: FLASCO; 2006.
38 – World Health Organization. Program of racional use of drugs. Geneva: WHO; 2000.
39 – Muito Chique [homepage da internet]. Pílula do dia seguinte: tudo sobre o anticoncepcional de emergência. [Acesso em 8 de jun de 2017]. Disponível em: http://www.muitochique.com/saude/pilula-dia-seguinte-tudo-sobre-o-anticoncepcional-de-emergencia.html
40 – Brasil. Ministério da Saúde. Política Nacional dos Direitos Sexuais Reprodutivos. Brasília; 2005.
41 – ARIE, Wilson Maça Yuki; FONSECA, Ângela Maggio da; ARIE, Patricia Yuki; ARIE, Maria Hermínia A.; BAGNOLI, Vicente Renato. Anticoncepção. Revista Brasileira de Medicina. São Paulo, v. 64, n. 3, p. 95-109, Março/2007.
42 – WANNMACHER, Lenita. Novas opções contraceptivas. Uso Racional de Medicamentos. Brasília, v. 3, n. 7, p. 1-6, Junho/2006.
43 – Mulher. [homepage]. Conheça o implante subcutâneo: método contraceptivo que promete revolucionar a vida das mulheres. [Acesso em 10 de jun de 2017]. Disponível em: http://meuestilo.r7.com/fotos/conheca-o-implante-subcutaneo-metodo-contraceptivo-que-promete-revolucionar-a-vida-das-mulheres-08062017#!/foto/1
45 – Anvisa. [periódico da internet]. Nuvaring (etonogestrel + etinilestradiol). [Acesso em 8 junh de 2017]. Disponível em: http://www.anvisa.gov.br/datavisa/fila_bula/frmVisualizarBula.asp?pNuTransacao=3859492013&pIdAnexo=1612850
46 – Nobile, L. Contracepção: um problema ou uma solução? Parte III Adesivo, anel vaginal, implante sub-dérmico, DIU com hormônio, injeção, contracepção definitiva (laqueadura, histerectomia) e aborto. [Periódico da internet]. Revista Breves da Saúde. 2004/2005:3. [Acesso em 8 de jun de 2017]. Disponível em: http://www.brevesdesaude.com.br/ed03/contracepcao.htm
47 – Saúde e bem estar. [homepage da internet]. 2016. Tipos de DIU mais usados. [Acesso em 6 de jun de 2017]. Disponível em: https://www.dietaeboasaude.com.br/tipos-de-diu-mais-usados/
48 – Santos, JS. Orientação farmacêutica no Brasil. Pharmácia Brasileira. Brasília; 2000;3(19):27-9.
49 – Polakiewics, B. O profissionalismo sempre atento. Guia da Farmácia. 2002;9(115):57.
50 – Zubioli, A. et.al (Org.). A farmácia clínica na farmácia comunitária. Brasília: Ethos Farm; 2001;25-9.
51 – Silva, RS. Condutas em ginecologia: aspectos preventivos. 1 ed. Minas Gerais: MEDSI; 2001.
52 – Santos, VG. A importância da orientação farmacêutica às pacientes que fazem uso concomitante de anticoncepcional e antibiótico da classe das quinolonas. [Periódico da Internet] Revista Ceciliana; 2012;4(1):86-9. ISSN 2175-53-7224 – © 2011/2012 – Universidade Santa Cecília. [Acesso em: 06 de abril de 2017] Disponível em: http://www.unisanta.br/revistaceciliana
53 – Fonseca, AL. Interações Medicamentosas. 4 ed. Rio de Janeiro: EPUB; 2008.
[1] Graduanda em Farmácia pela Faculdade Patos de Minas.
[2] Mestre em Ciências pela Universidade de Franca (UNIFRAN). Docente do Curso de Farmácia da Faculdade Patos de Minas.
