ОРИГИНАЛЬНАЯ СТАТЬЯ
PEREIRA, Holda Maria de Jesus [1], OLIVEIRA, Tatiane Alves Cortez de [2], ALMEIDA, Leandro Augusto [3]
PEREIRA, Holda Maria de Jesus. OLIVEIRA, Tatiane Alves Cortez de. ALMEIDA, Leandro Augusto. Физиотерапевтическое ведение пациентов с COVID-19 в отделении интенсивной терапии. Revista Científica Multidisciplinar Núcleo do Conhecimento. Год 06, эд. 01, Vol. 01, стр. 123-138. Январь 2021 года. ISSN: 2448-0959, Ссылка доступа: https://www.nucleodoconhecimento.com.br/здравоохранение/физиотерапевтическое-ведение
АННОТАЦИЯ
Коронавирус (SARS-COV-2) заразил многих людей в Бразилии и во всем мире. Болезнь показала важность того, чтобы специалист по физиотерапии был в курсе и знал о методах и ресурсах для правильного ведения пациентов в отделении интенсивной терапии. Общая цель этого исследования состояла в том, чтобы разграничить физиотерапию пациентов с COVID-19 в отделении интенсивной терапии. Это библиографический обзор, основанный на анализе научных статей, опубликованных в 2020 году. Данные были найдены в период с марта по сентябрь 2020 года, где статьи были отобраны в соответствии с предлагаемой темой, и библиографическое обследование было проведено в базах данных: Научная электронная библиотека Онлайн (SciELO), Латиноамериканская литература в области науки о здоровье (LILACS), Google Академический, Physiotherapy Evidence Database (PEDro) и PubMed. Хотя большая часть инфицированного населения имеет только легкие симптомы, некоторые из них могут иметь более тяжелую форму заболевания и госпитализации в клинической койке или даже в отделении интенсивной терапии необходимо, так как некоторые случаи пациентов с COVID-19 может прогрессировать до различных уровней тяжести заболевания, что может привести к острой дыхательной недостаточности (ОДН), острый респираторный дистресс-синдром (ОРДС), или даже множественной органной недостаточности. Таким образом, сделан вывод о том, что физиотерапия крайне важна для пациента, как при госпитализации, так и в течение всего времени госпитализации в отделение интенсивной терапии.
Ключевые слова: COVID-19, Острый респираторный дистресс-синдром, отделение интенсивной терапии, физиотерапия, коронавирус.
ВВЕДЕНИЕ
В декабре 2019 года в городе Ухань возникла новая эпидемия, которая распространилась по всему Китаю. Первоначально это была пневмония неизвестного этиологического происхождения и что с помощью генетического секвенирования был классифицирован как бета-коронавирус нового рода, такой же определяется Всемирной организацией здравоохранения (ВОЗ) как новая пневмония (SILVA et al., 2020).
Симптомы аналогичны симптомы распространенного гриппа, однако, пациенты с этой патологией, возможно, потребуется интенсивная помощь (MATOS и SCHAPER, 2020). Согласно исследованию Center for Diseases Control and Prevention Соединенных Штатов, основанному на данных из Китая, уровень смертности выше у пожилых людей, особенно у людей с некоторыми сопутствующими заболеваниями (IMOTO et al., 2020).
Хотя большинство пациентов представляют легкие симптомы, такие как лихорадка, сухой кашель и боль в горле, некоторые из них превратились в серьезные осложнения, такие как органная недостаточность, отек легких, септический шок, тяжелая пневмония и Острый респираторный дистресс-синдром (ОРДС) (SOHRABI et al., 2020).Второй (SILVA et al., 2020) нарушения этого вируса выходят за рамки дыхательной системы, а также отягчающих других систем, таких как сердечно-сосудистые, вызывая декомпенсации этой системы, особенно у пациентов с ишемической болезнью сердца и сердечной недостаточностью.
Передача вируса происходит в основном через дыхательные пути, через вдыхание капель, устранены чихание или кашель, во время процедур, таких как неинвазивная вентиляция легких (НИВЛ), индубации и экстубации, аспирации, сердечно-легочной реанимации и бронхоскопии (FRESCA et al., 2020).
Ввиду высокого уровня инфицированных людей, быстрого распространения вируса и значительного числа людей, нуждающихся в помощи в отделениях интенсивной терапии, в этом обзоре установлена проблема: как физиотерапия может обеспечить качественную помощь этим пациентам? Потому что среди различных профессионалов, которые работают над выздоровлением пациентов с COVID-19, выделяется физиотерапевт. Его обязанности направлены на предотвращение и реабилитацию респираторных заболеваний и вызванных им функциональных ограничений повседневной жизнедеятельности (ADL) (SILVA et al., 2020).
Дыхательная физиотерапия в палатах и отделении интенсивной терапии (ОИТ) может быть показана пациентам с предполагаемыми или подтвержденными случаями заболевания, у которых совместно или позднее развивается гиперсекретия, экссудативная легочная консолидация и/или трудности с удалением секреций дыхательных путей (MATOS, 2020).
Потребность в интубации и инвазивной механической вентиляции (VMI), как правило, необходима, так как некоторые пациенты не проходят кислородную терапию и неинвазивную вентиляцию (НИВЛ) или уже имеют прямое показание для MV и нуждаются в быстрой интубации (SILVA et al., 2020 ).
Это библиографический обзор, основанный на анализе научных статей, опубликованных в 2020 году. Сбор данных проводился с марта по июль 2020 года, отбирая статьи в соответствии с предложенной темой, посредством библиографического обследования в электронных базах данных Scientific Electronic Library Online (SciELO), Латиноамериканской литературы в области медицинских наук (LILACS), Google Scholar, Physiotherapy Evidence Database (PEDro) и PubMed. Дескрипторы наук о здоровье (DCS) будут использоваться COVID-19, острый респираторный дистресс-синдром, отделение интенсивной терапии, физиотерапия и механическая вентиляция легких и его связанные с английском языке острого acute respiratory distress syndrome, intensive care unit, physiotherapy and mechanical ventilation. Критерии включения будут статьи на португальском и английском языках, связанные с темой и опубликованы в этом году.
РАЗРАБОТКА
ИСТОРИЧЕСКИЙ ПРОФИЛЬ COVID-19
Нынешняя пандемия, вызванная коронавирусом 2019 (SARS CoV-2), нанесла серьезный ущерб системам здравоохранения в Бразилии и во всем мире (PINTO и CARVALHO, 2020). 11 марта 2020 года Всемирная организация здравоохранения (ВОЗ) объявила, что вспышка болезни является пандемией. Первый подтвержденный случай заболевания в Бразилии был 25 февраля 2020 года, с постоянным увеличением числа людей, затронутых в нескольких бразильских штатах (GUIMARÃES, 2020).
Быстрое распространение вируса во всем мире и растущее число случаев заболевания привели к краху систем здравоохранения из-за недостаточного числа медицинских работников, отсутствия коек в отделениях интенсивной терапии (ОИТ) для удовлетворения возросшей потребности и отсутствия механических аппаратов искусственной вентиляции легких (WITTMER et al., 2020).
В то время как мир изо всех сил пытается контролировать продвижение болезни, большое напряжение для размещения растущего числа пациентов затронуло города. Это привело к принятию крайних мер по смягчению кризиса, который привел к койко-место, и нехватке специалистов в больницах (YEO et al., 2020).
Эта пандемия показала, что очень инфекционный вирус способен перегружать системы здравоохранения даже в экономически развитых странах, что является одним из основных отягчающих факторов, обучающих отсутствие коек в ОИТ и нехватка ресурсов для лечения пациентов на искусственной вентиляции легких (SEVERIN et al., 2020).
РОЛЬ ФИЗИОТЕРАПЕВТА В COVID-19
В связи с кризисом, который произошел в мире в связи с продвижением нового коронавируса, он подчеркнул важность междисциплинарной группы здравоохранения, среди которых мы можем подчеркнуть важность действий физиотерапевта на переднем поле ухода за пациентами, подозреваемыми в инфекции или даже загрязненными SARSCoV-2 (COSTA и LOIOLA, 2020).
Потому что это новое заболевание, где не было достаточно времени для клинических исследований и систематических обзоров, которые могли бы направить вмешательства, лечение было сделано из опыта стран, которые столкнулись или все еще сталкиваются с рядом высоких случаев, а также в исследованиях по острым респираторным дистресс-синдромом (ОРДС), тяжелый острый респираторный синдром (вызванный коронавирусом SARS-CoV) и ближневосточного респираторного синдрома (вызванный коронавирусом MERS-CoV) (GUIMARÃES, 2020).
Зная признаки и симптомы является решающим условием для выбора методов физической терапии и ресурсов, которые будут использоваться, однако, уход должен быть запланирован и адекватным в соответствии с доступными условиями экосистемы, учитывая, что существует большой риск рассеивания вируса (FURLANETTO et al., 2020).
Исследования, уже опубликованные о роли физиотерапевта в контексте этой патологии, касаются важности того, чтобы этот профессионал был в курсе и обладал необходимой компетенцией для обеспечения качественного ухода на различных уровнях тяжести пациента, в управлении инвазивной и неинвазивной механической вентиляцией легких, во время кислородной терапии, в методах ослабления генерации аэрозолей, в уходе за гиперсекретными пациентами , пациентам с нарушениями дыхательной системы или одышки, среди других сопутствующих заболеваний.
Хотя некоторые публикации направляют уход за пациентами с более тяжелым состоянием здоровья, не указывая на физиотерапию, если пациент с COVID-19 представляет легкие симптомы, при которых нет выразительных нарушений дыхательной системы, в настоящее время физическая терапия стала незаменимой в процессе госпитализации, действуя в профилактике и лечении респираторных заболеваний в результате удержания секреции и ателектаза , а также в сохранении мышечной силы и функциональности во время госпитализации, помогая в иноподъеме, механической вентиляции легких корректировки – программирование первоначальных параметров вентиляции легких – в мониторинге дыхательной механики, отлучение от механической вентиляции легких (МВ) и во время экстубации.
Поэтому рекомендуется производительность специалистов-экспертов и/или с опытом, титрования и/или специальной подготовки в области интенсивной терапии и/или респираторной физиотерапии, в дополнение к знанию имеющихся ресурсов (MUSUMECI et al., 2020). Ибо так же, как легочные изменения требуют значительного внимания, последствия времени, прошедшего от неподвижности в постели таким же образом. Таким образом, упражнения должны быть включены как можно раньше, будь то пассивные, активные, активные упражнения, электростимуляция, позиционирование кровати, дыхательные упражнения, с целью снижения как можно большей потери функциональных возможностей пациента и лучшего восстановления качества жизни после инфекции (MATTE et al, 2020).
Ожидается, что могут быть достигнуты некоторые результаты, в том числе:
- Сокращение числа итубации;
- Сокращение времени пребывания ОИТ и МВ;
- сокращение числа респираторных инфекций;
- Снижение смертности в течение периода госпитализации после выписки из больницы.
Во время лечения существует возможный риск воздушной передачи вируса, вызывающего COVID-19, потому что некоторые методы, используемые для улучшения респираторных дисфункций больших аэрозольных генераторов, которые мы можем выделить ручной гиперинфляции, дыхательных мышц подготовки и НИВЛ. Поэтому необходимо тщательно оценить рекомендацию и использование этих ресурсов, где существует более высокий риск загрязнения (MUSUMECI et al., 2020).
Что касается методов, используемых физиотерапевтом, другая проблема сосредоточена на увеличении чрезмерных затрат энергии, особенно у пациентов в тяжелом состоянии. Потому что эта ситуация, вызванная активной мобилизацией или даже физическими упражнениями, может усугубить дыхательные мышцы и вызвать остановку дыхания (FURLANETTO, 2020).
НЕИНВАЗИВНАЯ ВЕНТИЛЯЦИЯ
Согласно некоторым публикациям, использование НИВЛ не рекомендуется в качестве первой линии вентиляционной стратегии, из-за высокого процента отказа и увеличение вирусного распространения в результате генерации аэрозолей в окружающей среде, вызванных некоторыми методами, такими как гиперинфляция с ручным реаниматологом и использование высокотекущего носового канюли (нТВП). Однако в некоторых случаях, определяемых междисциплинарной группой, тест реагирования НИВЛ может быть выполнен в течение 30 минут, при условии, что пациент имеет периферическое насыщение кислородом (SPO2) <93% no cateter nasal a 5l/min (MARTINEZ et al., 2020).
Тест может быть выполнен до тех пор, пока существуют идеальные обстоятельства для его выполнения, такие как использование маски без экзексациального клапана в сочетании с вентиляционными цепями с двойной ветвью, а также правильное использование фильтров обмена теплом и влажностью, аналогичных стандарту, используемому в MV фильтров и пассивных увлажняемых устройств и личного защитного оборудования (EPIs) (MARTINEZ et al. , 2020).
В случаях, когда показано использование НИВЛ, за пациентом следует тщательно наблюдать, и если нет улучшения клинических стандартов, необходимо предупредить команду о показании VMI, так как задержка интубации из-за длительного использования НИВЛ может быть связано с высоким уровнем смертности, особенно у более тяжелых пациентов (MUSUMECI et al., 2020).
Как ранее видели, Есть авторы в своих публикациях, которые не рекомендуют использовать НИВЛ или высокого потока носовой канюльы (HFNC). Однако некоторые эксперименты, проведенные в Китае, рекомендуют использовать НИВЛ и HFNC на ранних стадиях, могут привести к снижению смертности и снижению случаев инцубации (WINCK и AMBROSINO, 2020).
Несмотря на неопределенность и отсутствие научных данных, положительные результаты большинства наблюдательных исследований уже свидетельствуют о том, что в безопасных условиях, таких, как отрицательное давление комнате, с пациентами тщательно оценены и без каких-либо указаний на IMV, использование NIV может быть рассмотрена (GÓMEZ et al., 2020).
Таким образом, использование НИВЛ в качестве лечения должно быть ресурсом, который необходимо использовать при условии тщательного контроля для проверки того, существует ли риск сбоя или если необходимо внести изменения в VMI.
МЕХАНИЧЕСКАЯ ВЕНТИЛЯЦИЯ
Важно наблюдать признаки гипоксемической дыхательной недостаточности, так как повышенная дыхательная работа и низкий уровень кислорода в крови могут постепенно ухудшаться, несмотря на применение обычной кислородной терапии и эндотрахеальной итонизации следует выполнять как можно скорее (BLANCO и DUDARYK, 2020). Команда здравоохранения должна использовать EPIs (личное защитное оборудование), такие как перчатки, капот, кепка, защитная маска (N95/ PFF2), а также очки или защитный механизм лица. Кроме того, пациенты с тяжелой дыхательной недостаточностью, которые нуждаются в повышенной аппарате искусственной вентиляции легких, так как они могут быстро прогрессировать от спонтанной вентиляции легких до необходимости иноатубации и механической вентиляции легких, которая может длиться до 3 недель. (GUIMARÃES, 2020).
Во время VMI, защитная стратегия вентиляции должна быть предложена для того чтобы уменьшить риск ушиба легкя причиненного вентиляцией, поэтому порекомендовано к:
- режим вентиляции с управлением объемом (VCV) или давление (PCV);
- Поддержание давления дистензии (driving pressure) менее 15 смH2O;
- Индивидуально выполнить корректировку окончательного истекательного положительного давления (PEEP);
- Терпеть вседозволенную гиперкапнию;
- Частота дыхания близка к идеальной 20 irpm.
- Расписание FiO2 с 92 до 96% (REIS, 2020).
Исследования показали, что использование параметров большого объема и давления может быть факторами, вызывающими легочную травму, и связано с большим числом смертей. Поэтому пациентам, представляя клиническую картину ОРДС, следует расставить приоритеты в стратегии защитной вентиляции легких (FURLANETTO, 2020).
ДЕСМАМ И ИЗОБИЛИЕ
Процесс экстубации пациента предполагает постепенный переход от искусственной вентиляции легких к спонтанной вентиляции легких, выполняемый с пациентами на инвазивной механической вентиляции легких в течение более 24 часов. Поэтому спонтанный вентиляционный тест проводится с помощью эндотрахеальной трубки, которая позволяет пациенту проветрить самостоятельно. Пациенты с удовлетворительными результатами анализов должны быть проанализированы для указания вывода пациента из механической вентиляции легких (BRANCO и ARRUDA, 2020). Всемирная организация здравоохранения рекомендует использовать протоколы отевания, где спонтанное дыхание позволяет спонтанное дыхание быть оценены ежедневно, когда клиническая картина пациента позволяет. Для того чтобы процесс отувки произошел, необходимо учитывать следующие условия (CASTRO et al., 2020):
- Уровень сознания (шкала Кома Glasgow > 8).
- Адекватная оксигенация: PaO2 > 60mmHg с FiO2 < 0,40 e Peep < 10.
- Отсутствие гиперсекретии (более 1 аспирации каждые 2 часа).
- Гемодинамическая стабильность: среднее кровяное > 60 мм рт. ст. без необходимости вазопрессоров (или в низких дозах).
- Возможности защиты дыхательных путей: пиковый > 60 л/мин.
- Не присутствует подозреваемых отек дыхательных путей.
В случае отказа от отевания важно исследовать, что привело к сбою. Оцените общую картину пациента, гемодинамическую стабильность, признаки аппарата искусственной вентиляции легких, при необходимости для проведения дальнейших оценок. Перед новой попыткой отевания рекомендуется подождать 24 часа (CASTRO et al., 2020).
ПОЗИЦИЯ ПРОНА
Поскольку у некоторых пациентов быстро нарушена функция легких, вызывающая тяжелую гипоксемию и серьезные изменения в газозамене, требуется немедленное лечение. Таким образом, многие медицинские отделения начали лечить пациентов в прона позиции, а в некоторых случаях, уровень оксигенации значительно возросло. Хотя не все показали улучшение, Есть сообщения о пациентах с COVID-19, которые лечились в проно и получили хорошие результаты в лечении. Поэтому многие центры стали предлагать раннюю пронцию в качестве альтернативы пациентам со спонтанным дыханием, еще до интонации и искусственной вентиляции легких (LINDAHL, 2020).
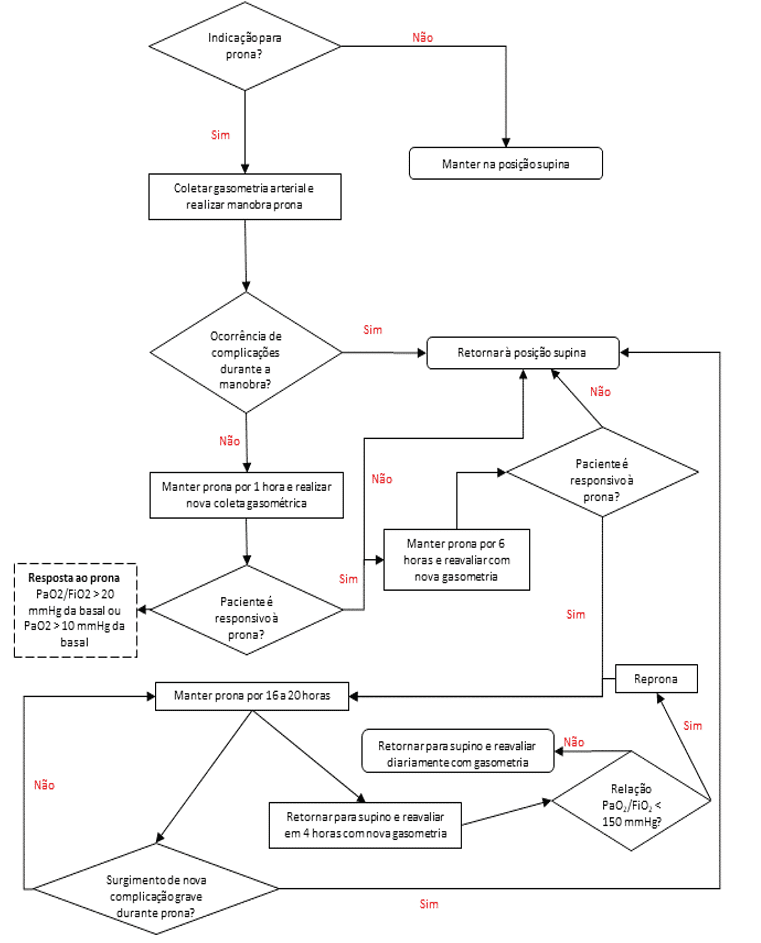
Прона позиция является одним из терапевтических ресурсов, который выделяется в лечении пациентов с ОРДС. Метод состоит из вливания пациента в брюшной декубит, с целью более равномерного распределения напряжения и нагрузки на легкие, улучшения соотношения вентиляции/перфузии, улучшения легочной механики, с тем чтобы уменьшить время и смертность. Важно, чтобы пронация была введена как можно скорее предпочтительно в течение первых 24 часов, или в течение 48 часов, у пациентов с тяжелыми нарушениями обмена газа и в случае ОРДС. Указывается, что пациент остается в этом положении, по крайней мере 16 часов и может достигать до 20 часов, прежде чем позиционировать его снова в положении лежа (лежа) (BORGES et al., 2020).
Одним из ключевых факторов для позиционирования исполнения происходит гладко и безопасно, с большей вероятностью успеха является наличие обученной и опытной команды. Поэтому следует учитывать, что подразделения, которые выполняют пронации, предлагают курсы и обучение всей команде, которая выполняет маневр. (BORGES et al., 2020).
Некоторые факторы анализируются, чтобы увидеть, если реакция на позицию прона в настоящее время удовлетворительным или нет. Анализ артериального газа крови должен быть сделан через 1 час после пронации, чтобы рассмотреть вопрос о том, является ли пациент реагирует на технику, используемую. Позиционирование должно быть сохранено, если пациент имеет хороший ответ, т.е., если он / она имеет 20 мм рт. ст. увеличение PaO2/FiO2 или 10mmHg в PaO2, помня, что некоторые пациенты могут реагировать на этот процесс медленнее и может занять до 6 часов, чтобы показать благоприятный ответ. Через 6 часов должна быть проведена новая оценка, если результат адекватный, если проно в течение 16-20 часов, иначе это произойдет и пациент не представит хороший ответ после новой оценки, пациент возвращается в положение лежа. Мониторинг должен быть постоянным, и предлагается, чтобы новая оценка происходит каждые 6 часов (BORGES et al., 2020).
Рисунок 1: Методика рекомендована Всемирной организацией здравоохранения (ВОЗ).
Рисунок 2: Блок-схема протокола для положения лежа.
ОКОНЧАТЕЛЬНЫЕ СООБРАЖЕНИЯ
Поскольку COVID-19 является новым заболеванием и фактические данные по этому вопросу на сегодняшний день по-прежнему сокращаются, этот обзор литературы охватывает некоторые обязанности физиотерапевта в отделении интенсивной терапии, которое занимается профилактикой и лечением респираторных заболеваний; при поддержании мышечной силы (которая может быть нарушена в связи с длительным периодом постельного режима) с пассивными, активными, активными, мобилизационными упражнениями; использование НИВЛ в качестве одного из ресурсов для лечения пациентов с COVID-19, всегда поддержание тщательного мониторинга этого пациента; оказание помощи в инкубации; в регулировках механической вентиляции легких – программировании первоначальных параметров вентиляции легких и стремлении предложить защитную вентиляцию для снижения риска повреждения легких – в мониторинге дыхательной механики; отлучение от механической вентиляции легких (МВ) и во время экстубации; и преимущества позиции проны для пациента.
Стоит также отметить важность подготовки, обучения и обновления физиотерапевта в отношении методов, используемых в качестве одной из форм лечения.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
BORGES, D. L.; RAPELLO, G. V. G.; DEPONTI, G. N.; et al.. Prone position in the treatment of acute respiratory failure due to COVID-19. ASSOBRAFIR Ciência; Agosto 2020. DOI: https://doi.org/10.47066/2177-9333.AC20.covid19.011
BRANCO, A. B. A.C.; ARRUDA, K. D. S. A.; Atendimento psicológico de pacientes com COVID-19 em desmame ventilatório: proposta de protocolo. Revista Augustus; v. 25 n. 51; 2020. DOI: https://doi.org/10.15202/1981896.2020v25n51p335.
CASTRO, L. A.; RONCALLI, A.; CAMILLO, C. A. Desmame da ventilação mecânica na COVID-19. ASSOBRAFIR; Junho 2020.
CORRÊA, T. D.; MATOS, G. F. J.; BRAVIM, B.A.; et al..Intensive support recommendations for critically-ill patients with suspected or confirmed COVID-19 infection. Einstein (São Paulo). 2020 May 29.
FRESCA et al. Recomendações relacionadas ao fluxo de atendimento para pacientes com suspeita ou infecção confirmada pelo COVID-19 em procedimentos cirúrgicos ou endoscópicos. SOBECC Março 2020.
FURLANETTO, K. C.; HERNANDES, N. A.; MESQUITA, R. B.. Recursos e técnicas fisioterapêuticas que devem ser utilizadas com cautela em pacientes com COVID-19. ASSOBRAFIR; Abril 2020.
GATTINONI, L.; CHIUMELLO, D.; CAIRONI, P.; et al. COVID-19 pneumonia: different respiratory treatments for different phenotypes. Intensive Care Med 46, 1099–1102 (2020). DOI: https://doi.org/10.1007/s00134-020-06033-2.
GÓMEZ, C. C.; RODRÍGUEZ, Ó. P.; TORNÉ, M. L.; et al.. Clinical consensus recommendations regarding non-invasive respiratory support in the adult Patient with acute respiratory failure secondary to SARS-CoV-2 infection. Arch Bronconeumol. Julho de 2020; 56: 11-18.
GUIMARÃES, F. Approach of the physiotherapist in intensive care units in the context of the COVID-19 pandemic. Fisioter. Mov., Curitiba, v. 33, e0033001, 2020. DOI: http://dx.doi.org/10.1590/1980-5918.033.ED01.
GUO, T.; FAN Y.; CHEN M.; et al. Cardiovascular implications of fatal outcomes of patients with coronavirus disease 2019 (COVID-19). JAMA Cardio; March 27, 2020.
IMOTO et al. Cloroquina e hidroxicloroquina no tratamento da COVID-19: sumário de evidências. Com. Ciências Saúde 2020;31 Suppl 1:17-30.
LINDAHL, S. G. E.; Using the prone position could help to combat the development of fast hypoxia in some patients with COVID-19. Acta Paediatr. 2020 Aug;109(8):1539-1544. Epub 2020 Jun 17. DOI: https://dx.doi.org/10.1111%2Fapa.15382
MARTINEZ, B. P.; ANDRADE, F. M. D.; RONCALLI, A. et al..Intervenção na insuficiência respiratória aguda. ASSOBRAFIR; Março 2020.
MATOS, C. M. P.; SCHAPER, F. C.. Manejo fisioterapêutico para COVID-19 em ambiente hospitalar para casos agudos: recomendações para guiar a prática clínica. Dep. de Fisioterapia da Somiti. DOI: http://www.somiti.org.br/arquivos/site/comunicacao/noticias/2020/covid-19/documentos/manejo-fisioterap-utico-para-covid-19.pdf.
MATTE, Darlan Laurício; ANDRADE, Flávio Maciel Dias de; MARTINS, Jocimar Avelar. et al.. O fisioterapeuta e sua relação com o novo SARS-CoV-2 e com a COVID-19. ASSOBRAFIR CIÊNCIA; 2020 Ago;11(Supl 1):17-26. DOI: http://dx.doi.org/10.47066/2177-9333.AC20.covid19.002
MUSUMECI, M. M.; NOGUEIRA, I. C; ALCANFOR, T. A. F. et al.. Recursos fisioterapêuticos utilizados em terapia intensiva. ASSOBRAFIR; Maio 2020.
MUSUMECI, M. M.; MARTINEZ, B. P.; NOGUEIRA, I. C. et al.. Recursos fisioterapêuticos utilizados em unidades de terapia intensiva para avaliação e tratamento das disfunções respiratórias de pacientes com COVID-19. ASSOBRAFIR; Agosto 2020; 11 (Supl 1): 73-86.
PINTO, T. F.; CARVALHO, C .RF..SARS CoV-2 (COVID-19): lessons to be learned by Brazilian Physical Therapists. BJPT Associação Brasileira de Pesquisa e Pós-Graduação em Fisioterapia (ABRAPG-Ft). DOI: https://doi.org/10.1016/j.bjpt.2020.04.004.
REIS, M. A. S.. Suporte ventilatório COVID-19. AMIB – Associação de Medicina Intensiva Brasileira.
SEVERIN, R. et al.. Respiratory Muscle Performance Screening for Infectious Disease Management Following COVID-19: A Highly Pressurized Situation. O American Journal of Medicine. 2020. DOI: https://doi.org/10.1016/j.amjmed.2020.04.003.
SILVA et al. Evidências científicas sobre fisioterapia e funcionalidade em pacientes com COVID-19 adulto e pediátrico. J Hum Growth Dev. 2020; 30(1):148-155. DOI:http://doi.org/10.7322/jhgd.v30.10086.
SOHRABI et al.. World Health Organization declares global emergency: A review of the 2019 novel coronavirus (COVID-19). Int J Surg. 2020 Apr; 76: 71–76.
WINCK, J. C.; AMBROSINO N. COVID-19 pandemic and non invasive respiratory management: Every Goliath needs a David. An evidence based evaluation of problems. Pulmonology. 2020 July-August; 26(4): 213–220.
WITTMER, V. L.; MOULIM, M.C.B.; GUIMARÃES, R. F.; et al.. Diário de exercícios fisioterapêuticos – pacientes estáveis com suspeita de COVID-19.Universidade Federal do Espírito Santo. 21 de abril de 2020.
THOMAS, P.; BALDWIN, C.; BISSETT, B.; et al.. Physiotherapy management for COVID-19 in the acute hospital setting: clinical practice recommendations. Journal of Physiotherapy. Volume 66, Issue 2, April 2020, Pages 73-82. DOI: https://doi.org/10.1016/j.jphys.2020.03.011
YEO, T. J.; WANG, Y. L.; LOW, T. T.. Have a heart during the COVID-19 crisis: Making the case for cardiac rehabilitation in the face of an ongoing pandemic. National Heart Centre, Singapore. Apr, 2020.
[1] Физиотерапевт. Учебный институт Санта-Катарина – колледж Гуараш (IESC/FAG). Курс физиотерапии.
[2] Физиотерапевт. Образовательный институт Санта-Катарина-Факулде-Гуараш (IESC/FAG). Курс физиотерапии.
[3] Магистр биоинженерии с акцентом на здоровье. Физиотерапевт.
Представлено: Декабрь 2020 года.
Утверждено: январь 2021 года.