ИСТОРИЯ БОЛЕЗНИ
SILVA, Alexandre Augusto Ferreira da [1], ROCHA, Roberto de Oliveira [2], MARIANO, Ronaldo Célio [3]
SILVA, Alexandre Augusto Ferreira da. ROCHA, Roberto de Oliveira. MARIANO, Ronaldo Célio. Синдром двусторонней Тапиа после операции по продвижению челюстно-нижнечелюстного сустава. Revista Científica Multidisciplinar Núcleo do Conhecimento. Год. 06, Изготовить. 10, Вол. 08, с. 49-59. Октябрь 2021 года. ISSN: 2448-0959, Ссылка доступа: https://www.nucleodoconhecimento.com.br/здравоохранение/двусторонней-tапии
СВОДКА
Поражения подъязычного и возвратный гортанный нерва в односторонних или двусторонних экстракраниальных путях вызывают двигательный дефицит языка с преходящей, частичной или полной потерей речи, что может быть связано с легкой или тяжелой дисфагией, характерной для синдрома Тапиа. Это необычное состояние обычно связано с манипуляциями с дыхательными путями во время анестезиологической хирургической процедуры, и несколько случаев в литературе связаны с челюстно-лицевой хирургией, что частично объясняет отсутствие знаний об этом осложнении у значительного числа профессионалов. Мы описываем случай двустороннего синдрома тапиа, установленного после операции по продвижению челюстно-нижнечелюстного сустава. Пациенту 55 лет с диагнозом ретрогнатизм и ретромаксилизм. Пациенту выполнено выдвижение челюстно-нижнечелюстного сустава с назотрахеальной интубацией. У него развился двусторонний синдром тапии, он оправился от признаков и симптомов этого осложнения, ему была проведена повторная операция, чтобы исправить эстетические результаты, полученные при первом вмешательстве, которые были ниже приемлемых и не изменились после этой второй операции с синдромом. Мы пришли к выводу, что необходимо принимать профилактические меры, такие как предотвращение резких движений в области головы и длительного перерастяжения шеи во время операции, минимизация травм трахеальной трубки на тканях, покрывающих подъязычный и возвратный гортанный нервы.
Ключевые слова: синдром, возвратный гортанный нерв, подворьенный нерв, нарушения глотания, дисфония.
ВСТУПЛЕНИЕ
Синдром Тапиа – чрезвычайно редкое осложнение, о котором впервые сообщил в 1904 году отоларинголог Антонио Гарсиа Тапиа (VAREDI et al., 2003). Обычно это связано с манипуляциями с дыхательными путями для общей анестезии, характеризуется поражением экстракраниальных путей подъязычного нерва (двигательный нерв языка) и возвратного гортанного нерва (ветвь блуждающего нерва, иннервирующего голосовые связки), вызывая нейропраксию. однако, эти нервы с большей односторонней частотой могут быть двусторонними, что затрудняет движение языка из-за повреждения подъязычного нерва и затрудняет речь из-за поражения возвратного гортанного нерва (VAREDI et al., 2003; FARHAD; SAEID; HAMIDREZA, 2019). Синар et al. (2005) добавляют к признакам и симптомам легкую или тяжелую дисфагию в зависимости от степени повреждения вовлеченных нервов, а также тот факт, что поражение является односторонним или двусторонним, а при одностороннем поражении – затруднения речи, связанные с выступом языка наружу. рот с отклонением его кончика в сторону, противоположную поражению, являются наиболее частыми признаками, тогда как при двустороннем поражении может быть полное отсутствие выпячивания языка и полная неспособность глотать на более ранней стадии синдрома.
Целью этого отчета является описание случая, который развился с двусторонним синдромом Тапиа после челюстно-нижнечелюстной операции. После того, как пациент оправился от признаков и симптомов синдрома, его необходимо было повторно прооперировать, не развиваясь после второго вмешательства с синдромом Тапиа.
ОТЧЕТ О СЛУЧАЕ ЗАБОЛЕВАНИЯ
У 55-летнего пациента мужского пола лейкодермия диагностирован ретрогнатизм с асимметрией нижней челюсти и ретромаксиллизм с вертикальной верхнечелюстной недостаточностью, связанной с клинической картиной обструктивного апноэ сна в средней степени. Причинами, которые заставили пациента обратиться за лечением, были храп, дневная сонливость и нарушение эстетики лица. Пациент проходил общую анестезию с носотрахеальной интубацией для выполнения скелетного всплеска на 12 мм в верхней челюсти и нижней челюсти.
Считалось, что пациент, несмотря на деформацию челюстно-лицевого скелета, легко интубируется, однако интубация была проведена только во время второй попытки ларингоскопии. Манжета назотрахеальной трубки была накачана давлением менее 20 см H2O. Для сведения к минимуму прохождения жидкости в желудок использовали ротоглоточную пробку, соответствующую объему трех марлевых салфеток размером 7,5 x 7,5 см. Во время операции, которая длилась 180 минут, необходимо было повторно накачать потерявшую давление манжету, следя за тем, чтобы уровень H2O не превышал 20 см. Систолическая артериальная гипотензия была установлена на уровне примерно от 90 до 100 мм рт. Ст. На протяжении всего хирургического вмешательства. Пациент оставался в полулежании на спине, голова была немного выше туловища.
После окончания операции пациент был экстубирован без какого-либо вмешательства. Через сорок восемь часов после операции пациент все еще не мог говорить, и мы диагностировали, что язык почти не имеет движения в смысле выпячивания изо рта, латерализуясь или поднимаясь к контакту с небом. В этом случае также было подтверждено, что глотание было очень скомпрометированным и пациент не мог проглотить свою собственную слюну. Была проведена назофиброскопия, где может наблюдаться двусторонний паралич голосовых связок. Из-за трудности глотания пероральную диету приостановили и поместили назогастральный трубку для питания пациента. Через четыре дня после операции состояние не представило никаких изменений. Компьютерно-томографическое исследование черепа не выявило существенных изменений, а магнитно-резонансная томография черепа и шеи установила, что внутричерепной путь подугольного нерва, а также его канал и яремная форамы сохранились. Также не было выявлено никаких изменений в топографии подглазникового нерва на его экстракраниальном пути. После того, как любой тип поражения центральной нервной системы был исключен, был установлен диагноз синдрома Тапиа, связанного с тяжелой дисфагией и дисфонией. Введение кортикостероидов (дмехазона – 4 мг внутривенно каждые 8 часов в течение 2 недель) и витаминов группы В было начато в течение двух месяцев с целью ускорения восстановления поврежденных нервов. Как только послеоперационный отек начал регрессировать, началась логопедия для речи и глотания. Клиническая картина больного оставалась неизменной по отношению к синдрому Тапиа в течение первой послеоперационной недели и в конце послеоперационного периода пневмония, вызванная аспирацией жидкой пищи, диагностировалась в течение первых 48 часов послеоперационно, когда пероральная жидкая диета еще сохранялась. В течение последующих недель пациент полностью оправился от пневмонии, и только через три недели после операции можно было наблюдать, что правая сторона языка начала представлять небольшое вытяжное движение, с отклонением от кончика языка влево, факт, который до тех пор не наблюдался, но без какой-либо способности поднимать кончик языка против неба (рисунок 1). По этому поводу и пациент начал говорить с большой охриплостью и крайним трудом. Каждую неделю пациент немного улучшал движение языка и качество голоса, даже вынужден был питаться через назогастральный трубку и, только через два месяца после операции, после нескольких тестов, проведенных логопедом, чтобы убедиться, что пациент смог глотать и не пылесосить пастерскую пищу, назогастральный трубка был удален и пероральное питание было восстановлено; без риска новой аспирации с развитием новой аспирационной пневмонии. Пациент следовал с логопедией полости рта и для улучшения речи и глотания, и прогресс был медленным, но постоянным, пока через четыре месяца после операции пациент уже не мог совершать все движения языка (рисунок 2), такие как: выпячивание изо рта, создание латеральности и поднятие кончика языка против неба. Голос показал значительное улучшение охриплости, но она все равно сильно отличалась от предоперационного периода. Новая назофиброскопия теперь свидетельствует только о параличе левой голосовой связки.
Пациент продолжал демонстрировать значительное улучшение признаков и симптомов синдрома Тапиа с каждым месяцем, однако ожидаемый эстетический результат челюстно-нижнечелюстной хирургии развития скелета далеко не соответствовал тому, что было запланировано. Затем, через восемнадцать месяцев после операции, при восстановлении всех движений языка и еще с небольшой охриплостью голоса, больному повторно прооперировали.
Мы принимаем меры предосторожности, чтобы уменьшить вероятность повторения признаков и симптомов этого синдрома, такие как: выполнение назотрахеальной интубации с минимально возможной травмой, контроль давления в манжете трубки, отказ от ротоглоточной тампонады, максимальное сокращение времени хирургического вмешательства. по возможности и избегая чрезмерных манипуляций или перерастяжения шеи во время операции. На этот раз мы выполнили операцию только на верхней челюсти, связанную с ментопластикой, целью которой было уменьшить протяженность и продолжительность операции. После этого пациент был снова подвергнут назотрахеальной интубации после венозной индукции и глубокого заживления с минимальным расширением шейки матки и минимальными манипуляциями с голосовой щелью, причем первая попытка была успешной. Как и во время первой операции, пациент находился в полулежачем положении, голова была немного выше туловища, а ротоглоточная пробка на этот раз не использовалась, чтобы предотвратить сдавление подъязычного и возвратного гортанного нервов. Операция длилась 120 минут, и в конце операции пациент был экстубирован с минимальными манипуляциями с дыхательными путями без использования ротоглоточной канюли. Сразу после удаления назотрахеальной трубки пациент уже мог произнести несколько слов и, когда его попросили двигать языком во всех направлениях, он это сделал. Абсолютное голодание сохранялось в течение первых двенадцати часов после операции. Через двадцать один месяц после первой операции и через три месяца после второй операции новое обследование с помощью назофиброскопии все еще показало стойкий паралич левой голосовой связки, и у пациента все еще сохраняется небольшая охриплость голоса, которая не усугубилась после второго вмешательства и это не мешает их социальной жизни, оставаясь все еще на логопеде для улучшения речи. Эстетические результаты, которые послужили основанием для показания ко второй операции, были сочтены адекватными командой и пациентом.
ОБСУЖДЕНИЕ
Синдром Тапиа, хотя и крайне редко, имеет в качестве своей наиболее вероятной причины манипуляции с дыхательными путями у пациентов, подвергающихся общей анестезии, либо путем назо- или оротрахеальной интубации (CINAR et al.,2005; NALLADARU; WESSELS; DUPREEZ, 2012; CARIATI et al., 2016; MUMTAZ; HENRY; SINGH, 2018; FARHAD; SAEID; HAMIDREZA, 2019). Ota et al. (2013) описал этиологию синдрома Тапиа как механическую травму, вызывающую повреждение возвратного гортанного нерва, ветви блуждающего нерва, и подглазникового нерва, которые находятся близко к основанию языка, и это место, где блуждающий и подглазниковый нервы могут быть сдавлены эндотрахертрубой.
Имеются сообщения о синдроме Тапиа после операций на других участках, кроме головы и шеи, например, после кардиохирургии (NALLADARU; WESSELS; DUPREEZ, 2012). Сообщается о случаях, когда трахеальная трубка находится очень близко к месту хирургического вмешательства, например, после восстановления перелома нижней челюсти, ринопластики, операции по исправлению перелома скуловой железы, ортогнатической операции и удаления оставшихся верхних третьих моляров под общей анестезией (KASHYAP et al., 2010; LYKOUDIS; SERETIS, 2012; VAREDI et al., 2013; OTA et al., 2013; MUMTAZ; HENRY; SINGH, 2018). При операциях на лице, как правило, во время трансоперационного периода хирург исправляет, один или несколько раз, положение головы пациента или даже поворачивает ее в одну или другую сторону, в зависимости от региона, в котором он будет действовать. Это может, в некоторых случаях, способствовать смещению трахеальной трубки, и это может привести к поверхностной травме области нервов, вовлеченных в этот синдром (OTA et al., 2013). Поэтому профилактические меры, такие как интубация с минимально возможной травмой, полный контроль давления воздуха в манжете, не превышая 20 см H2O. Избегать резких движений головой во время операции в течение длительного времени может помочь предотвратить этот синдром.
Двусторонняя заболеваемость синдромом Тапиа исключительно редка, и мы нашли в литературе отчет о случае Синар et al. (2005), который описал двустороннее возникновение этого синдрома после ринопластики, с разрешением симптомов полностью через четыре недели. В настоящем докладе, также с двусторонним участием, пациент только начал полностью двигать языком и через два месяца после первой операции ему удалили назогастральный зонд, а через 18 месяцев после операции у пациента все еще был паралич левой голосовой связки и легкая охриплость голоса, которая его не беспокоила, а затем повторная операция, не представляя в этом втором послеоперационном периоде признаки и симптомы синдрома Тапиа, показывая, что профилактическая помощь является фундаментальной стратегией, чтобы избежать этого состояния.
Паралич подгребцальных и возвратных гортанных нервов в одностороннем порядке приводят к классическим признакам синдрома Тапиа, которыми являются: двигательный дефицит языка с отклонением от кончика к противоположной стороне травмированного подглазного нерва во время выпячивания того же и дисфония в результате паралича ипсилатеральной голосовой связки (KASHYAP et al., 2010; LYKOUDIS; SERETIS, 2012). Однако некоторые авторы добавляют, что дисфагия может присутствовать в тех случаях, когда травма вовлеченных нервов была большей, и может возникать в односторонних и двусторонних ситуациях (CINAR et al.,2005; VAREDI et al., 2013; CARIATI et al., 2016). В двусторонних случаях наблюдается почти полное отсутствие языкового движения во всех направлениях, как в случае, о котором здесь сообщается. Ибрагим и Сарпер (2010) классифицировали синдром Тапиа как легкий, умеренный или тяжелый, однако они рассматривали только одностороннее вовлечение синдрома, и только в тяжелом типе пациент представлял трудности в глотании. В настоящем случае, даже потому, что он был двусторонним, пациент имел полную неспособность проглотить свою собственную слюну в течение первого послеоперационного месяца первой операции.
Для лечения этого нежелательного осложнения предлагается проводить кортикостероидную терапию, как только будет поставлен диагноз на период, который может варьироваться около двух недель, а также введение витаминов группы В, направленных на более раннее восстановление функции вовлеченных нервов, до тех пор, пока не произойдет значительное улучшение симптомов (CINAR et al.,2005; LYKOUDIS; SERETIS, 2012; CARIATI et al., 2016; MUMTAZ; HENRY; SINGH, 2018). Существует консенсус в отношении того, что логопедия для стимуляции улучшения дикции, движения языка и дисфагии, когда она присутствует, имеет основополагающее значение для оказания помощи в восстановлении пациента VAREDI et al., 2013; MUMTAZ; HENRY; SINGH, 2018; FARHAD; SAEID; HAMIDREZA, 2019).
Важно подчеркнуть необходимость ранней диагностики синдрома Тапиа даже в первые часы послеоперационного периода, в котором пациент прошел общую анестезию, так как в случаях, когда может присутствовать дисфагия, освобождение от диеты может привести к другим осложнениям, как это произошло в настоящем случае, когда пациент оставался на жидкой диете в первые 48 часов; стремление к содержанию легких с последующим развитием пневмонии, что сильно осложняло его выздоровление. Как только пациент приходит в сознание после общей анестезии и перед введением диеты важно проверить движение языка во всех направлениях, а также сможет ли пациент произнести несколько слов и проглотить собственную слюну. Из-за своего чрезвычайно необычного случая синдром Тапиа неизвестен подавляющему большинству специалистов, в результате чего его диагностика задерживается до тех пор, пока вся команда, которая сопровождает пациента, не сможет лучше понять признаки и симптомы, представленные пациентом, чтобы можно было разработать диагноз и, следовательно, ввести лечение.В данном случае постановка диагноза была отложена и затруднена попыткой найти связь между признаками и симптомами и выполненной операцией.
ОКОНЧАТЕЛЬНЫЕ СООБРАЖЕНИЯ
Операции на лице имеют чрезвычайно низкую связь с развитием синдрома Тапиа при условии принятия профилактических мер, таких как предотвращение внезапных движений в области головы и гиперэкстензии шеи в течение длительных периодов во время операции, минимизация травмы трахеальной трубки на тканях, покрывающих подъядородные и возвратные гортанные нервы.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
CARIATI, Paolo; CABELLO Almudena; GALVEZ, Pablo P; LOPEZ, Dario Sanchez; MEDINA, Blas Garcia. Tapia’s syndrome: pathogenetic mechanisms, diagnostic management, and proper treatment: a case series. J Med Case Rep. v. 10, n. 23, jan. 2016. https://doi.org/10.1186/s13256-016-0802-1
CINAR SO, SEVEN H, CINAR U, TURGUT S. Isolated bilateral paralysis of the hypoglossal and recurrent laryngeal nerves (Bilateral Tapia’s syndrome) after transoral intubation for general anesthesia. Acta Anaesthesiol Scand. v. 49, n. 1, p. 98-99, jan. 2005. https://doi.org/10.1111/j.1399-6576.2004.00553.x
FARHAD, Ghorbani; SAEID Tavanafar; HAMIDREZA Eftekharian. Tapia’s syndrome after cosmetic malar augmentation: a case report. J Dent Shiraz Univ Med Sci. v. 20, n.1, p. 66-70, mar. 2019. doi: https://doi.org/10.30476/DENTJODS.2019.44566
IBRAHIM, Boga; SARPER Aktas. Treatment, classification, and review of Tapia syndrome. J Craniofac Surg. v. 21, n.1, p. 278-280, jan. 2010. https://doi.org/10.1097/SCS.0b013e3181c678f0
KASHYAP, Soumya A; PATTERSON, Alan R; LOUKOTA, Richard A; KELLY, Gerard. Tapia’s syndrome after a repair of a fractured mandible. Br J Oral Maxillofac Surg. v. 48, n. 1, p. 53-54, jan. 2010. https://doi.org/10.1016/j.bjoms.2009.01.021
LYKOUDIS, Efstathios G; SERETIS, Konstantinos. Tapia’s syndrome: An unexpected but real complication of rhinoplasty: case report and literature review. Aesthetic Plastic Surg. v. 36, n. 3, p. 557-559, jun. 2012. https://doi.org/10.1007/s00266-011-9849-y
MUMTAZ, Shadaab; HENRY, Alastair; SINGH, Mark. Tapia’s syndrome. Anesth Prog. v. 65, n. 2, p. 129-130, jun. 2018. https://doi.org/10.2344/anpr-65-04-06
NALLADARU, Zubin; WESSELS, Andre; DUPREEZ, Leon. Tapia’s syndrome – a rare complication following cardiac surgery. Interact Cardiovasc Thorac Surg. v. 14, n. 1, p. 131-132, jan. 2012. https://doi.org/10.1093/icvts/ivr056
OTA, Nobutaka; IZUMI, Kiwako; OKAMOTO, Yoshihiko; TOSHITANI, Koji; NAKAYAMA, Keisuke; FUKUZAWA, Hideaki; OZEKI, Satoru; IKEBE, Tetsuro. Tapia’s syndrome following the orthognatic surgery under general anaesthesia. J Oral Maxillofac Surg Med Pathol. v. 25, n. 1, p. 52-54, jan. 2013. https://doi.org/10.1016/j.ajoms.2012.02.001
VAREDI, Payam; SHIRANI, Gholamreza; KARIMi, Abbas; VAREDI, Peyman; KHIABANI, Kazem; BOHLULI, Behnam. Tapia syndrome after repairing a fractured zygomatic complex: a case report and review of the literature. J Oral Maxillofac Surg. v. 71, n. 10, p.1665-1669, oct. 2003. https://doi.org/10.1016/j.joms.2013.05.019
ФИГУРЫ И ЛЕГЕНДЫ
Рисунок 1: Через три недели после первой операции, когда мы начали наблюдать небольшую проекцию языка изо рта с отклонением от кончика влево.
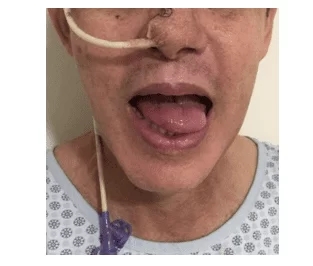
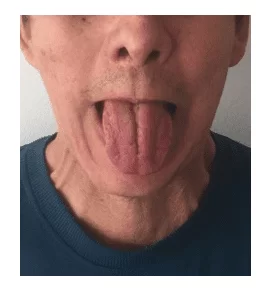
Рисунок 2: Послеоперационные 4 месяца после первой операции, когда все движения языка были восстановлены.
[1] Магистр программы стоматологических наук Федерального университета Альфенас (UNIFAL-MG). Клиническая ординатура по челюстно-лицевой хирургии и травматологии в Центральной больнице Санта-Каса-де-Сан-Паулу-СП. Специалист и действительный член Бразильского колледжа челюстно-лицевой хирургии и травматологии.
[2] Доктор медицины из дисциплины неврологии больницы Das Clínicas, медицинский факультет, Университет Сан-Паулу.
[3] Советник. Профессор, Школа стоматологии, Федеральный университет Альфенаса (UNIFAL-MG). Кандидат наук в области стоматологии, область хирургии и букомаксиллофациальной травматологии, Школа стоматологии Арасатубы, Unesp. Резидентура по букомаксилофациальной хирургии и травматологии, Школа стоматологии Рибейран-Прету, USP.
Представлено: Aвгуст 2021 года.
Утверждено: Oктябрь 2021 года.