REVISÃO BIBLIOMÉTRICA
MARINHO, Poliana de Souza e Sousa [1], PAULO, Thomás de Aquino [2]
MARINHO, Poliana de Souza e Sousa. PAULO, Thomás de Aquino. Mastocitose Papulosa no adulto – Telangiectasia Macular Eruptiva Persistente. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 06, Ed. 01, Vol. 08, pp. 05-25. Janeiro de 2021. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/mastocitose-papulosa
RESUMO
Esta pesquisa de caráter bibliográfico compilou os resultados de artigos científicos a respeito da mastocitose papulosa em adultos. Tal patologia é rara e de difícil detecção e diagnóstico devido ao aspecto das lesões que provoca na pele e que é de pouca familiaridade no meio clínico; por isso, um diagnóstico mais complexo pode exigir a realização de exames complementares ao clínico, tais como hemograma, triptase sérica, raio x de tórax, ultrassom de abdome, mielograma etc. O objetivo deste estudo é investigar sobre mastocitose cutânea máculo-papulosa, suas características e possibilidades de tratamento. Os resultados do estudo demonstraram a raridade da patologia em pacientes em idade adulta, sua peculiaridade quanto à quantidade, morfologia e coloração das lesões cutâneas. A patologia em indivíduos adultos, em regra, tem longa duração. Conclui-se que o tratamento da mastocitose papulosa nem sempre é necessário, mas para minimizar o prurido e melhorar o estilo de vida há uma gama de tratamentos que vão desde anti-histamínicos e corticoides à terapia Puva.
Palavras-chave: Dermatose, mastocitose papular, urticária.
1. INTRODUÇÃO
A mastocitose cutânea máculo-papulosa é comum e prevalente em crianças, surgindo precocemente a partir do primeiro ano de vida e às vezes na adolescência ou somente na idade adulta entre a terceira e quarta década de vida. As lesões variam entre placas e pápulas de 3 a 4 mm acastanhadas ou avermelhadas até lesões hipercrômicas amarronzadas. As lesões geralmente são desagradáveis, gerando moderado a intenso prurido. Infelizmente, em adultos, a urticária pigmentosa tende a persistir por longo prazo melhorando discretamente o quadro pruriginoso. Às vezes, os pacientes podem apresentar sintomas sistêmicos (como rubor, prurido, hipotensão, choque anafilático, diarréia e sangramento gastrointestinal), o que sugere a presença de mastocitose sistêmica levando à um péssimo prognóstico.
A mastocitose é uma afecção caracterizada pela proliferação e acúmulo de mastócitos na pele e/ou em outros órgãos e tecidos. Pode ser classificada como cutânea ou sistêmica. As formas cutâneas da mastocitose incluem urticária pigmentosa, mastocitose cutânea difusa, mastocitose máculo-papulosa, mastocitoma e telangiectasia macular eruptiva perstans (TMEP). (UNTERSTELL et al., 2013)
A mastocitose cutânea apresenta aumento da gravidade quando também encontra-se indício da mesma em outros órgãos, gerando a preocupação quanto uma futura neoplasia devido a manifestação sistêmica.
A mastocitose reúne um grupo heterogêneo e idiopático de várias condições caracterizadas por aumento do número de mastócitos em vários órgãos. A pele é o sítio mais frequentemente acometido, e sua incidência é aproximadamente de 1:1000 a 1:8000 pacientes dermatológicos. A doença não exibe predileção sexual ou racial. (SANTOS, 2006, p. 332)
A mastocitose cutânea máculo-papulosa também é chamada de urticária pigmentosa. É o tipo mais comum de mastocitose cutânea, uma condição em que há máculas amarronzadas ou pápulas na pele devido a coleções anormais de mastócitos. A mastocitose cutânea máculo-papulosa afeta mais frequentemente os lactentes. As máculas são frequentemente confundidas com lesões causadas por picadas de insetos gerando o prurigo estrófulo, porém a suspeita inicia-se a partir da persistência das lesões e surgimento de novas máculas, aumentando em número por vários meses ou anos. Podem aparecer em qualquer parte do corpo, mais frequentemente em tronco anterior, posterior, abdome, membros superiores e podendo se estender para membros inferiores e pés.
2. JUSTIFICATIVA
O presente trabalho sobre mastocitose papulosa no adulto é de suma importância devido a raridade de tal patologia no adulto e por não se conhecer a fundo à clínica desta; Sendo assim este trabalho esclarece e se aprofunda nas características das lesões mais comuns e incomuns da mastocitose, gravidade da doença e diversos tratamentos assim como a eficácia de cada um.
3. OBJETIVO
O objetivo desse estudo é investigar sobre mastocitose cutânea máculo-papulosa, com enfoque principal no adulto, principalmente ao subtipo telangiectasia macular eruptiva persistente e suas características, risco de tornar-se sistêmica, possibilidades de tratamentos, novos medicamentos e condutas existentes no mercado.
4. REVISÃO TEÓRICA
4.1 MASTOCITOSE PAPULOSA NO ADULTO
Os mastócitos que estão presentes na maioria dos tecidos, amadurecem in situ a partir de progenitores hematopoiéticos e adquirem características únicas de células efetoras locais. Esses recursos variam, dependendo do microambiente do tecido. (THEOHARIDES; VALENT; AKIN, 2015)
Os mastócitos compõem o sistema imunológico; tem sua origem na medula óssea, onde são produzidos, passando a outros tecidos, residindo próximo aos capilares sanguíneos ou dos nervos. Não são comuns no sangue periférico e, por isso, sua detecção não se dá por exame de sangue, mas por biópsia tecidual de pele ou de medula óssea. Eles produzem e armazenam substâncias, como a histamina, que quando liberada revela sintomas.(SANTOS et al., 2006)
A mastocitose é a dermatose que se caracteriza pelo acúmulo anormal de mastócitos nos tecidos, podendo o acometimento ser cutâneo ou sistêmico. A pele é o órgão mais acometido, e as lesões podem ser isoladas, como ocorre no mastocitoma, ou generalizadas, como ocorre na urticária pigmentosa, e telangiectasia macularis eruptiva perstans. (CARVALHO; FRIEDMAN; MEDEIROS, 2001)
Os mastócitos originam-se da célula pluripotencial (CD34+) da medula óssea e vão para o tecido específico através da corrente sanguínea, onde sofrem sua maturação, e acabam adquirindo enorme quantidade de grânulos no seu interior e assumindo sua morfologia definitiva. (MALUF et al., 2006)
A regulação da quantidade de mastócitos e sua diferenciação são controlados por fatores produzidos tanto na medula óssea como por influência de células locais (ex.: fibroblastos) adjacentes a eles. (MALUF et al., 2006)
É importante ressaltar que existem outros fatores que são responsáveis pela regulação da apoptose do mastócito, são estes: fatores de crescimento, receptores TNF(tumor necrosis factor alpha), IgE, receptores Toll-like e proteínas bcl-2. (SHOMALI; GOTLIB, 2018)
“Os precursores CD34+, o c-kit e o CD13- se desenvolvem nos mastócitos na presença de um fator específico de crescimento. (MALUF et al., 2006)”
Os mastócitos estão localizados nos tecidos perivasculares e em localizações – sentinelas para apresentarem uma resposta imediata a estímulos de alérgenos que agem como antígenos. Eles, juntamente com os basófilos, expressam grande afinidade pelos receptores da imunoglobulina E (IgE), FcεRI, os quais, ao serem ativados, sofrem degranulação liberando histamina. (SHOMALI; GOTLIB, 2018)
A ativação e degranulação mastocitária também podem ocorrer a partir de outros estímulos: opióides, componentes da cascata de complemento, neuropeptídeo, superóxido aniônico, contraste radiológico, lipoproteínas de baixa densidade, fatores de liberação de histamina, quemoquinas, bactérias patógenas, parasitas, enterotoxina B, etc. Demonstrou-se que a interleucina 1 (IL-1), catecolaminas e interações intercelulares (ex.: mastócito-fibroblasto) podem ativar o mastócito e expressar suas citoquinas. (CARTER; METCALFE; KOMAROW, 2014)
Pelos mastócitos são liberados mediadores pré-formados que são eles:, serotoninas , histamina, proteoglicanas (heparina, sulfato de condroitina E), proteases (triptase, quimase,ß-glucuronidase, catepsina G, etc.),algumas citoquinas (TNF-a) e o fator de crescimento dos fibroblastos. (SANTOS et al., 2006)
Quando há uma liberação dos mediadores pré-formados, há uma inflamação tecidual, causando vasodilatação, recrutamento celular, adesão dessas células, remodelamento, fibrose, e angiogênese. Essa inflamação no tecido justifica a formação local de pápulas e máculas característica na mastocitose. (THEOHARIDES; VALENT; AKIN, 2015)
“No tecido, os mastócitos se diferenciam em dois subgrupos quanto à sua estrutura, bioquímica e função: os mastócitos da mucosa (MM) e os do tecido conjuntivo (MTC). (MALUF et al., 2006)”
Os Mastócitos da mucosa irão expressar a protease triptase e na maioria das vezes estão próximos às célula linfocitárias T-helper 2; Os mastócitos do tecido conjuntivo entretanto, expressam mais triptase, quimase, carboxipeptidase e catepsina G. Os mastócitos do tecido conjuntivo são preponderantes no trato gastrointestinal, pele, sinóvia e tecido subcutâneo. Sua proliferação é presente quando há fibroses, sendo relativamente inalterada nas alergias, nas parasitoses e na infecção pelo HIV. (MALUF et al., 2006)
Existe um receptor da tirosina quinase (c-kit) e o Scf (ligante c-kit) que tem a função primordial de contri+buir para o crescimento e diferenciação dos mastócitos.; portanto sabe-se que mutações no c-kit proto-oncogene levariam ao aumento do tempo de vida médio dessas células e de seus progenitores. É o caso da mutação no c-kitD816V, frequentemente detectada em pacientes com mastocitose sistêmica. (CARTER; METCALFE; KOMAROW, 2014)
Referente a etiopatogenia da mastocitose cutânea, sabe-se ser autolimitada na maioria dos casos na criança. Não está bem esclarecida tanto no adulto como na criança. Há grande hesitação em afirmar que ocorre um acúmulo monoclonal de mastócitos na pele. Há o exemplo da urticária pigmentosa, pois a doença se restringe apenas à pele, e não se encontra mutação no c-kit em um número considerável de pacientes e não há evidências de envolvimento sistêmico da medula óssea pelos critérios da WHO (WORLD HEALTH ORGANIZATION). (SHOMALI; GOTLIB, 2018)
Devido existir poucos pacientes apresentando mutação no ckit, a hipótese mais aceita e que ainda permanece é a hipótese segundo a qual, se houver mutação no códon 816 do c-kit, haverá provável programação para que a doença se torne sistêmica e persistente. Porém foi realizado um estudo em 2008 demonstrando que a expressão do CD25 nos mastócitos cutâneos em adultos com urticária pigmentosa tem valor importante para mastocitose sistêmica, porém não se sabe se está associada à doença sistêmica indolente pré-existente. Esse marcador, quando em expressões excessivas, pode falar a favor de neoplasia de medula óssea. (MALUF et al., 2006)
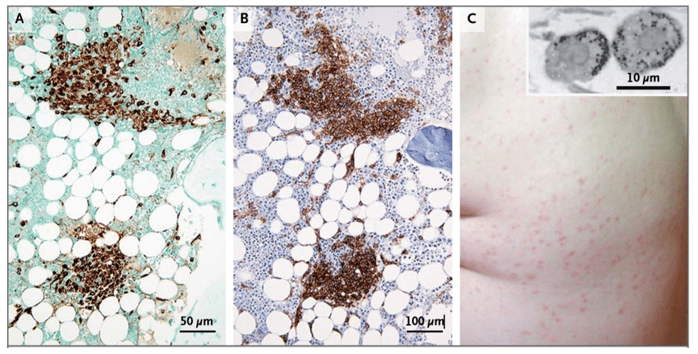
Figura 1 – Fotomicrografias de Espécimes de Medula Óssea-Biópsia Obtidos de um Paciente com Mastocitose Sistêmica Indolente e Pele em um Paciente com Urticária Pigmentosa. O painel A mostra dois aglomerados de mastócitos corados de castanho claro com anticorpos anti-CD25. O painel B mostra outros dois aglomerados de mastócitos corados com um anticorpo anti triptase. Imagens nos Painéis A e B são cortesia de Jason L. Hornick, MD, Ph.D. O painel C mostra o flanco de um paciente com urticária pigmentosa difusa; a inserção mostra uma micrografia eletrônica de transmissão de dois mastócitos da pele obtidos de um espécime de biópsia de uma lesão de urticária pigmentosa. Poucos grânulos de secreção intactos (escuros) estão localizados na periferia, e os demais grânulos (cinza claro) já segregam seu conteúdo (degranulado).
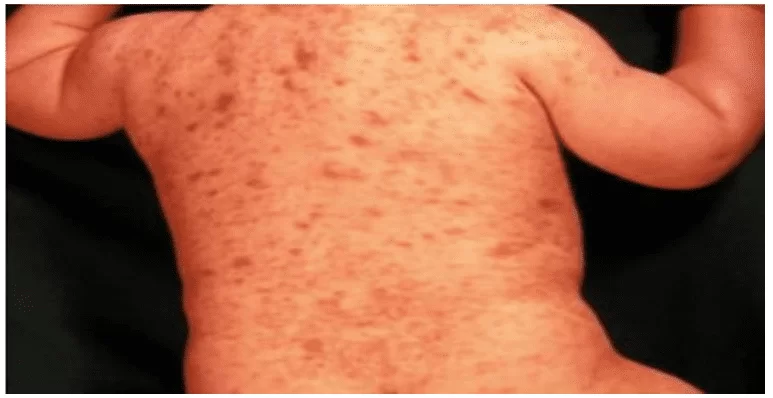
Em crianças pequenas, é comum que as lesões de mastocitose surjam quando friccionadas (sinal de Darier) que também ocorrem na pele do adulto. Se vários lugares da pele forem friccionados ou ativados espontaneamente ao mesmo tempo, a criança pode apresentar múltiplas pápulas e máculas hiperemiadas pruriginosas, mas é incomum que surjam sintomas graves. Com o tempo e com o passar dos meses ou anos, a mastocitose torna-se menos pruriginosa e, eventualmente, as manchas desaparecem. Na adolescência, a maioria das cicatrizes e hipercromia pós inflamatória terão desaparecido. (PINTO, 2010)
Figura 2 – Dorso anterior de bebê com mastocitose papulosa
Pinto (2010) sugere a seguinte terapêutica para pacientes em idade infantil com mastocitose papulosa:
Para alívio sintomático, os anti-histamínicos anti-H1 são o tratamento de eleição, de 1ª linha. Recomenda-se a utilização preferencial dos anti-histamínicos não sedantes, de 2ª geração, não obstante a atual restrição do seu uso, abaixo dos 6 meses. Perante ausência de resposta sugere-se o aumento da dose utilizada e em caso de insucesso, a mudança de anti-histamínico. Se necessário, pode associar-se um antagonista dos leucotrienos e/ou os corticóides sistémicos. Em relação a estes últimos, recomenda-se a utilização por períodos curtos ou na coexistência de compromisso respiratório. Não esquecer que na anafilaxia é fundamental administrar adrenalina por via intramuscular. Quando temos situações graves cujo controle implique utilização prolongada de corticóides sistêmicos deve-se optar pela associação de fármacos imunomoduladores como a dapsona, ciclosporina, omalizumab e a imunoglobulina endovenosa (centros de referência). (PINTO, 2010, p. 285)
Figura 3: Pápulas eritematosas e manchas acastanhadas distribuídas no tronco.
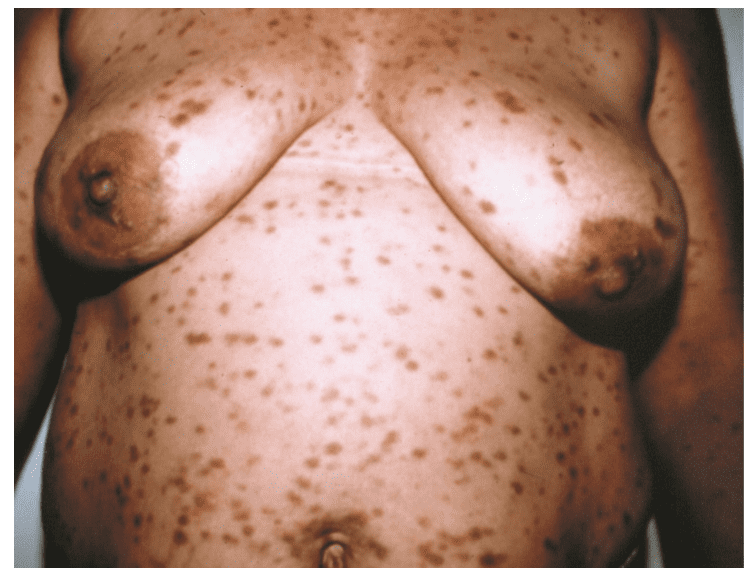
4.2 TRATAMENTO
O tratamento da mastocitose cutânea baseia-se na primeira linha de tratamento que são os anti histamínicos bloqueadores H1 de primeira geração (Hidroxizina, Dexclorfeniramina, Doxepina, Clemastina, Difenidramina), segunda geração (Cetotifeno, acrivastina, Fexofenadina, loratadina, Desloratadina, Cetirizina, Ebastina etc…) seguidos de anti histamínicos H2 (Cimetidina, Ranitidina, Famotidina, Nizatidina), cromoglicato de sódio e Puva (terapia com psoraleno e luz ultravioleta). (CARVALHO et al., 2001)
Apesar de uma grande quantidade de opções de drogas e esquemas terapêuticos, a resposta do paciente ao tratamento é refratária na maioria das vezes. Mesmo com a existência de inúmeros medicamentos ainda não se obteve sucesso absoluto. O mais recente tratamento tem sido com o tratamento com 585nm flashlamp-pumped dye laser, com o qual os pacientes obtiveram boa resposta inicial ao tratamento, porém com o tempo houve recidivas após as 14 aplicações. (CARVALHO et al., 2001)
Notou-se que a combinação dos anti-histamínicos H1, H2, H3 tem sido efetiva com relação ao uso do H1 isolado, pois há melhora do prurido e dos sintomas de pacientes que possuem sintomas de gastrite ou úlcera gástrica secundárias à hipercloridria induzida pela histamina. Também é preconizado o uso de estabilizadores da membrana mastocitária como o cetotifeno e o cromoglicato de sódio devido à observação de melhora em alguns pacientes com mastocitose cutânea. (CARVALHO et al., 2001)
Para Maluf (2009) a doxepina tem a vantagem de ser um H2 antagonista mais ativo e benéfico que as medicações H1 antagonistas. Entretanto, os anti-histamínicos que não apresentam efeitos sedativos são em geral utilizados como primeira linha de escolha no tratamento. Sabe-se que o cetotifeno, é conhecido por seu um estabilizador da membrana do mastócito e mostrou reduzir o prurido nos pacientes com UP( urticária pigmentosa), embora não tenha demonstrado vantagens sobre a hidroxizina.
Uma nova oportunidade de uso dos Psoralenos (8-metoxipsoraleno) e fototerapia com UVA (PUVA) têm sido utilizados nos pacientes com mastocitose cutânea, com bons resultados, porém a parada dos sintomas de prurido é de curta duração, com retorno dos sintomas em prazo de três a seis meses após o término do tratamento. (MALUF et al., 2006)
Utiliza-se a puvaterapia quando não há melhora com nenhum anti-histamínico oral ou há progressão das lesões e dos sintomas. (CARVALHO et al., 2001)
O mecanismo de ação da puvaterapia não foi totalmente descoberto, porém ao verificar os níveis séricos de histamina e na urina notou-se um decréscimo considerável dessa substância. (SANTOS et al., 2006)
Nas lesões que apresentam bolhas, deve-se realizar cuidados locais com assepsia e lavagem cuidadosa das mesmas para evitar infecções locais. Quando há bolhas extensas devem ser tratadas na unidade de grandes queimados, considerando a possibilidade de sangramento de pele e do trato gastrointestinal imaginando que haja atingido órgão alvo. (CARVALHO et al., 2001)
Uma oportunidade para se utilizar o laser nd yag foi vista nas telangiectasias e a na UP, com notória melhora das lesões, porém sem a destruição dos mastócitos. O Dye Laser pulsado também é sugerido para TMEP (telangiectasia macular persistente), que tende a ser crônica e recorrente, reduzindo a reação urticariforme e as lesões maculares. (CARVALHO et al., 2001)
Sobre os corticoides existem alguns autores que afirmam que os corticosteróides parecem apresentar um efeito paliativo, com melhora temporária das lesões e sintomas, de forma isolada ou associada com outras terapias, porém o mesmo pode acentuar o efeito ósseo causando fragilidade moderada; Más o que fica claro é que nenhum dos tratamentos citados foi capaz de levar a total cura ou à involução das lesões cutâneas ou viscerais. (SANTOS et al., 2006)
Outra medicação de ação interessante é a aspirina por ser um potente modulador da histamina, favorecendo o tratamento dos pacientes com episódios recorrentes de flushing, e sua introdução deve ser ainda intra-hospitalar, com monitoramento do paciente devido risco de sangramento mucoso e gastrointestinal, devendo ser sempre utilizado associada a um antagonista H1; nunca isoladamente. (MALUF et al., 2006)
5. RELATO DE CASO
J.P., 53 anos, parda, solteira, moradora de Ceilândia – DF; a paciente deu entrada no serviço de dermatologia do Instituto de Pesquisa e Ensino Médico (IPEMED) no dia 18/01/18 queixando-se de manchas do tipo de placas acastanhadas escuras em todo o corpo com surgimento há aproximadamente 8 anos. Negava sintomas sistêmicos como febre, dor abdominal, dispneia, cefaleia, síncope ou hemorragias; relatou que há 2 anos iniciou constante prurido pelo corpo devido máculas.
J.P não faz uso de medicação controlada ou contínua, refere apenas fazer uso constante de dipirona devido à cefaléia.
A paciente relata ter se consultado anteriormente com dermatologista que prescreveu corticoide Prednisona v.o. (Via Oral), Roacutan por 6 meses v.o e anti-histamínicos sem melhora das lesões.
Realizou anteriormente 02 biópsias para análise histopatológica que apresentaram os seguintes resultados respectivamente:
a) Pele com leve acantose e leve infiltrado inflamatório crônico perivascular superficial;
b) Dermatite perivascular superficial e perifolicular com eosinófilos e atividade de interface focal.
Paciente realizou inúmeros exames antes de dar entrada no IPEMED, tais como: fta abs igg igm: não reagente; VRDL: não reagente; hemograma: hb 15,0 ht 44,2, leucócitos 6,800, segmentados 2.856, plaquetas 298.000; glicemia em jejum 96; creatinina 0,77; ácido úrico 5,2; tgo 26tgp 29.
Durante consulta no IPEMED ao exame físico dermatológico a paciente apresentava máculas de aproximadamente 0,5cm, hipercrômicas e pápulas acastanhadas com telangiectasias finas, disseminadas em tronco anterior, posterior, abdomen, dorso, glúteo, membros inferiores anterior e posterior. Durante o exame físico constatou-se o sinal de Darier positivo (urticação de uma lesão após o atrito).
Devido à singularidade do caso surgiram as seguintes hipóteses diagnósticas para o caso: pitiríase liquenóide crônica, papulose linfomatóide, farmacodermia e mastocitose papulosa no adulto (telangiectasia macular eruptiva persistente).
Durante a primeira consulta no dia 16/05/18 no IPEMED foi realizada no ambulatório biópsia de 2 pápulas acastanhadas por meio de instrumento punch para análise histopatológica e coloração por meio do azul de toluidina.
Foram solicitados exames: USG de abdome total; raio X de tórax pa/perfil; hemograma completo; gama gt;bilirrubinas total ; bilirrubina direta; bilirrubina indireta; glicemia de jejum; tgo, tgp; uréia e creatinina; tsh, t3 e t4livre; ácido úrico e dosagem de enzima triptase a fim de descartar doença sistêmica, principalmente o risco de mastocitose cutânea sistêmica indolente.
Foram prescritos para J. P hidroxizina 01cp vo à noite, Fexofenadina 01cp v.o. pela manhã.
Resultado de 1° amostra de histopatológico realizada no IPEMED:
Acúmulos de mastócitos em derme papilar e na porção superficial da derme reticular, permeados por linfócitos e eosinófilos.
Conclusão: Urticária Pigmentosa.
Resultado de 2° amostra de histopatológico realizado no IPEMED:
Mastocitose. Coloração pelo GIEMSA/ Azul de Toluidina: positiva para grânulos intracitoplasmáticos. Ectasia vascular e extravasamento de hemácias compatível com telangiectasias.
Em 2° consulta no dia 16/06/18 paciente relata melhora discreta das medicações anti-alérgicas prescritas anteriormente. Foi suspenso hidroxizina, fexofenadina prescrito cetotifeno 1mg 2x dia.
Em 3° consulta no dia 21/07/18 paciente trouxe resultado de: USG de abdome total: sem alterações; raio X de tórax pa/perfil: dentro da normalidade; hemograma completo Normal; glicemia de jejum 92; tgo 16 , tgp 16; uréia 23; creatinina 0,77;gama gt: 19, bilirrubinas total 0,91; bilirrubina direta 0,23; bilirrubina indireta 0,61; tsh 2,41, t3 85 e t4 livre 1,26; triptase: 5,56.
Após verificar que todos os exames de paciente estavam dentro da normalidade, a paciente foi encaminhada ao hematologista para avaliação e investigação de possibilidade de doença sistêmica.
Em 4° retorno no dia 18/09/18 paciente relata não ter encontrado no mercado cetotifeno e não evolução de prurido e que lesões mantinham-se sem aumento ou piora das mesmas. Paciente estava sem uso de nenhum anti-histamínico.
Figura 4 – Dermatoscopia constando Telangiectasias discretas e micro máculas eritematosas e acastanhadas localizadas no tronco posterior.
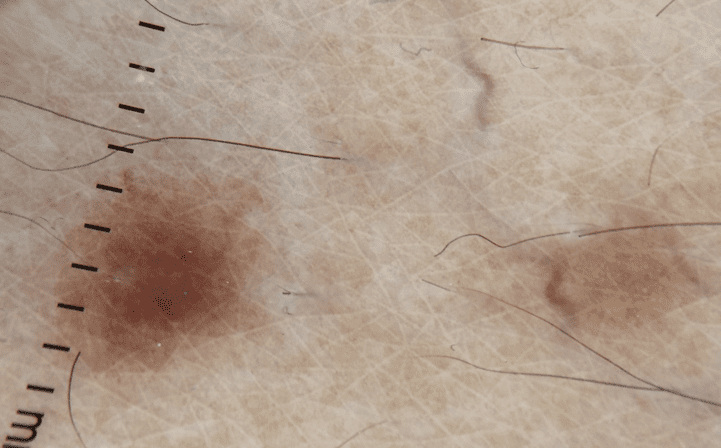
Figura 5 – Exame histopatológico revela acantose irregular de camada espinhosa, acúmulos de mastócitos na derme papilar e na porção superficial da derme reticular, permeado por linfócitos e eosinófilos. Extravasamento de hemácias compatível com aspecto clínico de coloração acastanhada característico das teleangiectasias.
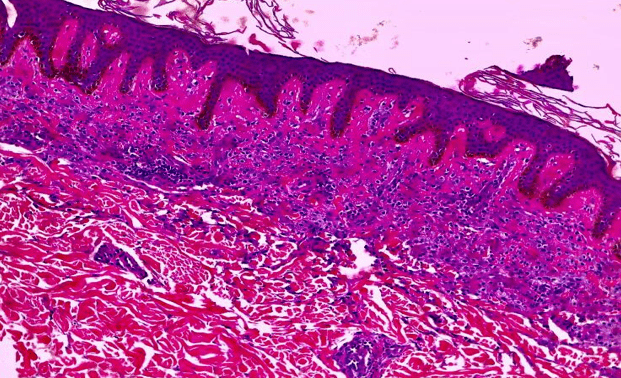
Figura 6 – histopatológico apresentando importante infiltrado de mastócitos na derme papilar. Nota-se presença de ectasia vascular e extravasamento extravasamento de hemácias.
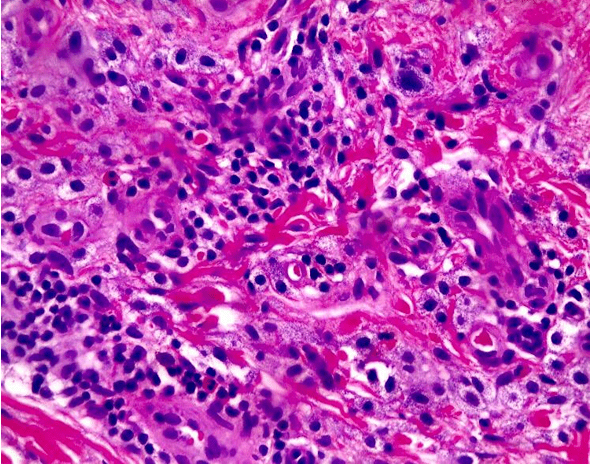
Figura 7 – Sinal de Darier por liberação de histamina por mastócitos após estimulação por fricção
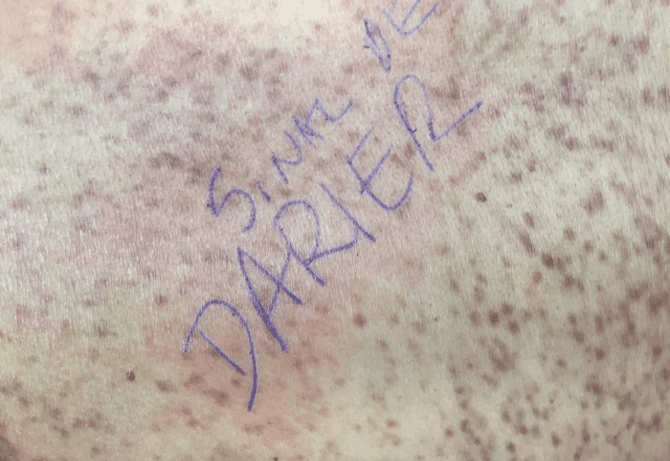
Figura 8 – Sinal de Darier em tronco anterior
Em 5° retorno no dia 20/10/18 paciente relata que houve consulta em hematologista o qual pediu biópsia de medula óssea resultando nenhuma alteração de medula óssea.
Paciente queixava-se novamente do aumento de prurido e escurecimento de máculas. Foi prescrito Asmifen (fumarato de cetotifeno) 1mg 01cp vo 8/8horas ou Zetitec (fumarato de cetotifeno) 1,38 mg 01cp 2xdia, ou Zaditen (fumarato ácido de cetotifeno) 2mg 01cp vo à noite, na tentativa de encontrar alguma das medicações no mercado farmacêutico. A substância cetotifeno foi prescrita devido seu efeito estabilizador das membranas dos mastócitos.
Em 6° Retorno no dia 24/11/18 paciente relata ausência de prurido, não surgimento de novas máculas ou pápulas após início de medicamento Zaditen.
A partir do quadro clínico, exames complementares e do histopatológico foi possível chegar ao diagnóstico de telangiectasia macular eruptiva persistente.
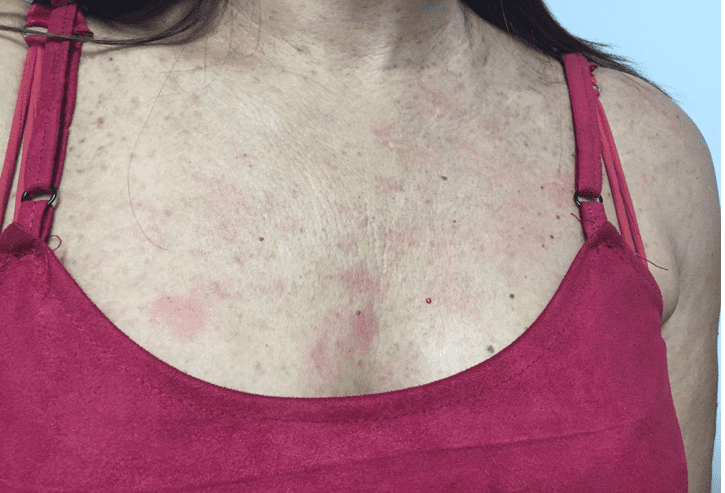
Figura 9 – Imagem A – tronco posterior com pápulas e máculas elevadas acastanhadas disseminadas. Imagem B – tronco anterior com pápulas e máculas elevadas acastanhadas disseminadas.
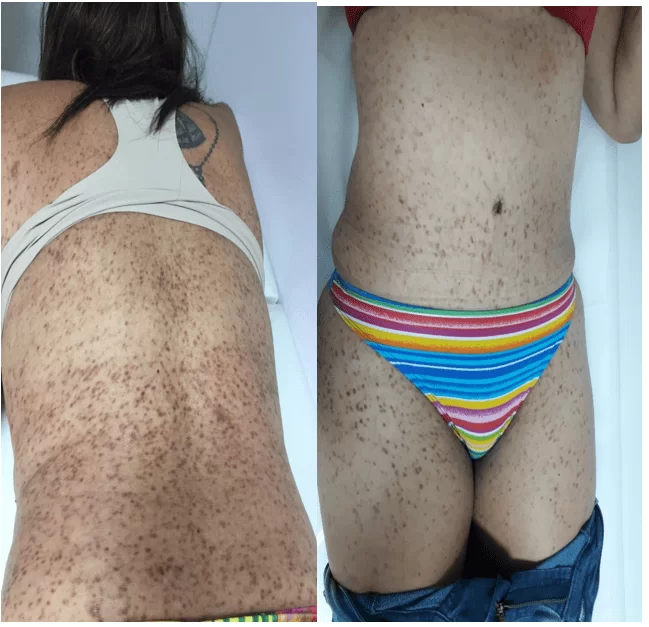
6. APRESENTAÇÃO E ANÁLISE DOS RESULTADOS
O estudo de Severino et al. (2016) demonstrou que a telangiectasia macularis eruptiva perstans (TMEP) não foi completamente caracterizada em pacientes adultos com mastocitose cutânea. Para tanto, foram incluídos 243 pacientes consecutivos avaliados para mastocitose cutânea em dois centros: o Centro de Competência de Mastocitose do Midi-Pyrénées de maio de 2006 a dezembro de 2013 e o Centro de Referência Francês para Mastocitose de janeiro de 2008 a setembro de 2013. Fenótipo cutâneo, histopatologia, presença de mutação do c-kit e a avaliação do envolvimento sistêmico de acordo com os critérios da Organização Mundial da Saúde (OMS) foram investigadas prospectivamente.
Como resultados, o estudo de Severino et al. (2016) mostrou que do total de pacientes com mastocitose cutânea, 34 (14%) receberam diagnóstico de TMEP. O diagnóstico de mastocitose sistêmica foi estabelecido em 16 pacientes (47%) com TMEP. Três pacientes (9%) apresentaram mastocitose sistêmica agressiva (achados-C de acordo com a OMS). No total, 32 pacientes (94%) apresentaram pelo menos 1 sintoma relacionado à ativação de mastócitos.O recrutamento de pacientes foi realizado em dois centros de referência com experiência no diagnóstico e tratamento da mastocitose, de modo que os achados clínicos e a incidência de envolvimento sistêmico possam ser superestimados em comparação com a população geral de pacientes com TMEP. Concluiu-se que a TMEP é responsável por cerca de <1% dos pacientes com mastocitose cutânea. A doença se manifesta como sintoma de ativação de mastócitos em quase todos os pacientes e pode estar associada ao envolvimento sistêmico em cerca de 50% dos casos. (SEVERINO et al., 2016)
A Telangiectasia Macularis Eruptiva Perstans é uma forma raríssima de mastocitose generalizada. Ela é de difícil diagnóstico nos ambulatórios de dermatologia e na maioria das vezes, não acompanhada por sintomas sistêmicos, como cefaléia, febre, hemorragia gengival ou intestinal, dores abdominais e vertigem, o que dificulta ainda mais seu diagnóstico. (USTUN; DEREMER; AKIN, 2011)
Apesar de ser uma patologia de entidade distinta, pode ser confundida com outros diagnósticos diferenciais mais frequentes em nosso meio e ambulatórios de dermatologistas e outras especialidades,como pitiríase liquenóide crônica, papulose linfomatóide, farmacodermia rosácea, telangiectasias essenciais, telangiectasia hemorrágica hereditária, acne rosácea, poiquilodermia e púrpuras. (USTUN; DEREMER; AKIN, 2011)
O diagnóstico foi feito a partir do quadro dermatológico da paciente, que apresentava telangiectasia e máculas levemente elevadas, acastanhadas, e confirmado posteriormente pela histopatologia, com acúmulos de mastócitos em derme papilar e na porção superficial da derme reticular, permeados por linfócitos e eosinófilos. Coloração pelo GIEMSA/ Azul de Toluidina: positiva para grânulos intracitoplasmáticos. (USTUN; DEREMER; AKIN, 2011)
O caso se destaca pelo surgimento tardio da doença em uma mulher de meia idade (comum em crianças de até 2 anos e alguns adolescentes), sem aparecimento de sintomas ou sinais sistêmicos, destacando-se o sinal de Darier altamente presente. (USTUN; DEREMER; AKIN, 2011)
7. METODOLOGIA
Os artigos da literatura científica existentes sobre o caso, o atendimento ambulatorial e o prontuário médico foram os principais materiais para a realização desta revisão de literatura e deste estudo de caso referente à doença da paciente. Informações adicionais foram adquiridas mediante entrevista direta com a paciente.
O prontuário referente ao paciente apresentado neste trabalho, foi obtido a partir do serviço de atendimento prestado no IPEMED no curso de dermatologia localizado em Brasília DF.
No dia 18/01/18 a paciente deu entrada no serviço de dermatologia do Instituto de Pesquisa e Ensino Médico (IPEMED) e no dia 24/11/18 apresentou-se para última consulta e avaliação na unidade até o momento.
8. CONCLUSÕES
O estudo de caso apresentado com uma paciente do sexo feminino com 53 anos está adequado ao quadro diagnóstico apresentado na literatura: as placas acastanhadas escuras por todo o corpo foram de fácil detecção e associadas á prurido. Tratada com corticoide Prednisona v.o. (Via Oral), Roacutan por 6 meses v.o e anti-histamínicos a patologia persistiu com melhora relativa das lesões.
As biópsias revelaram pele com leve acantose e leve infiltrado inflamatório crônico perivascular superficial; dermatite perivascular superficial e perifolicular com eosinófilos e atividade de interface focal.
No IPEMED, o exame físico dermatológico revelou existência de máculas pelo corpo da paciente e seu quadro clínico, complementado com exames e histopatológico que permitiu o diagnóstico para telangiectasia macular eruptiva persistente.
Exercício ou calor podem agravar os sintomas da mastocitose cutânea. Uma reação grave pode resultar em rubor e síncope. Certos medicamentos podem causar degranulação de mastócitos e devem ser evitados se houver extensa urticária pigmentosa. Esses incluem:Aspirina (salicilatos) e outros antiinflamatórios não-esteróides; Codeína e morfina (narcóticos); Álcool; Anticolinérgicos.
A mastocitose cutânea por se tratar de doença incomum e por não haver um tratamento protocolizado, deve ser acompanhada constantemente devido risco de sistematização da doença, em especial quando se trata de telangiectasia macular eruptiva persistente como o caso exemplificado neste trabalho.
9. REFERÊNCIAS
CARTER, Melody C.; METCALFE, Dean D.; KOMAROW, Hirsh D. Mastocytosis. Immunol Allergy Clin North Am. 2014 Feb; 34(1): 10.1016/j.iac.2013.09.001. Disponível em: <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3863935/>. Acesso em: 31 Dez. 2018.
CARVALHO, Izelda Maria; FRIEDMAN, Horácio;MEDEIROS, Beatriz Moreira de. Telangiectasia macularis eruptiva perstans: relato de caso. An bras Dermatol, Rio de Janeiro, 76(5):611-614, set./out. 2001. Disponível em: <http://www.anaisdedermatologia.org.br/detalhe-artigo/10398/Telangiectasia-macularis-eruptiva-perstans–relato-de-caso>. Acesso em: 30 Dez. 2018.
GALVÃO, Maria Cristiane Barbosa.O levantamento bibliográfico e a pesquisa científica. USP. 2009. Disponível em: <http://www2.eerp.usp.br/Nepien/DisponibilizarArquivos/Levantamento_bibliografico_CristianeGalv.pdf>. Acesso em: 31 Dez. 2018.
GIL, Antonio Carlos. Como elaborar projetos de pesquisa. [Livro Digital]. São Paulo: Atlas, 2012.
JUNG, Carlos Fernando. Metodologia Científica com ênfase em pesquisa tecnológica. 3. Edição Revisada e Ampliada, 2003.
MALUF, Luciana Cirillo; BARROS,Jefferson Alfredo de; MACHADO FILHO, Carlos D’Aparecida dos Santos. Mastocitose.An Bras Dermatol. 2009;84(3):213-25.Disponível em: <http://www.scielo.br/pdf/abd/v84n3/v84n03a02.pdf>. Acesso em: 20 Dez. 2018.
PINTO, Paula Leiria. Particularidades na criança. Capítulo 9. 279-282.In: PEREIRA, Celso (Ed.). Urticária: da Clínica à Terapêutica. MSD. Portugal, Maio 2010. Disponível em: <http://rihuc.huc.min-saude.pt/bitstream/10400.4/1306/1/Urticaria%20da%20cl%C3%ADnica%20%C3%A0%20terapeutica.pdf>. Acesso em: 20 Dez. 2018.
SANTOS, Josemir Belo dos, et al. Urticária pigmentosa em adultos com apresentação clínica exuberante. An. Bras. Dermatol. [online]. 2006, vol.81, suppl.3, pp.S332-S335. Disponível em: <http://dx.doi.org/10.1590/S0365-05962006000900019>. Acessoem: 20 Dez. 2018.
SEVERINO, Maella et al. Telangiectasia macularis eruptive perstans (TMEP): a form of cutaneous mastocytosis with potential systemic involvement. J Am Acad Dermatol. 2016 May;74(5):885-91.e1. doi: 10.1016/j.jaad.2015.10.050. Epub 2016 Feb 19. Disponível em: <https://www.ncbi.nlm.nih.gov/pubmed/26899198>. Acesso em: 31 Dez. 2018.
SHOMALI, W.; GOTLIB, J. The new tool “KIT” in advanced systemic mastocytosis. Hematology Am Soc Hematol Educ Program. 2018 Nov 30;2018(1):127-136. Disponível em: <doi: 10.1182/asheducation-2018.1.127>. Acesso em: 20 Dez. 2018.
THEOHARIDES, Theoharis C.; VALENT, Peter; AKIN, Cem. Mast Cells, Mastocytosis, and Related Disorders. N Engl J Med 373;2 nejm.org July 9, 2015. 163-172. Disponível em: <https://www.nejm.org/doi/10.1056/NEJMra1409760>. Acesso em: 20 Dez. 2018.
UNTERSTELL, Natasha et al. Achados dermatoscópicos na telangiectasia macular eruptiva perstans. An Bras Dermatol. 2013;88(4):654-6.Disponível em: <http://dx.doi.org/10.1590/abd1806-4841.20132053>. Acessoem: 31 Dez. 2018.
USTUN, C.; DEREMER, D. L.; AKIN, C. Tyrosine kinase inhibitors in the treatment of systemic mastocytosis. Leuk Res. 2011 Sep;35(9):1143-52. doi: 10.1016/j.leukres.2011.05.006. Epub 2011 Jun 8.Disponível em: <https://www.ncbi.nlm.nih.gov/pubmed/21641642>. Acesso em: 31 Dez. 2018.
YIN. R. K. Estudo de caso: planejamento e métodos. 4. ed. Porto Alegre: Bookman, 2010.
[1] Pós-graduada em Dermatologia.
[2] Orientador. Mestrado Em Dermatologia. Especialista Em Dermatologia. Residência Médica Em Dermatologia. Residência Médica Em Clínica Médica. Graduação Em Medicina.
Enviado: Janeiro, 2021.
Aprovado: Janeiro, 2021.

