ОБЗОР СТАТЬИ
JUNIOR, Maurício Jorge Andrade [1], TORRES, Fernanda Rodrigues [2], RODRIGUES, Simone Alves Pereira [3], ARAÚJO, Diva Floriano Machado de [4]
JUNIOR, Maurício Jorge Andrade. Et al. Инфекции мочевыводящих путей у детей и их почечные последствия. Revista Científica Multidisciplinar Núcleo do Conhecimento. 04 год, Эд. 08, г. 04, стр. 38-45. Август 2019 года. ISSN: 2448-0959
РЕЗЮМЕ
Инфекция мочевыводящих путей (UTI) является общей и важной клинической проблемой в детстве. Высокий UTI, т.е. острый пиелонефрит может привести к заживлению почек, гипертонии и заболеванию почек на конечной стадии. Хотя дети с пиелонефритом, как правило, лихорадка, это часто трудно, по клиническим причинам, чтобы отличить цистит от пиелонефрита, особенно у детей в возрасте до двух лет. Острые инфекции мочевыводящих путей являются относительно распространенными у детей, с 8% девочек и 2% мальчиков, имеющих по крайней мере один эпизод в возрасте семи лет. Наиболее распространенным патогеном является кишечная палочка Escherichia, ответственная за примерно 85% инфекций мочевыводящих путей у детей. Почечные пареатоматные дефекты присутствуют у 3 до 15% детей в течение одного-двух лет после первого диагноза инфекции мочевыводящих путей. Актуальность темы заключается в том, чтобы рассмотреть вопрос о том, как болезнь улаживается, и как почки могут быть скомпрометированы UTI, выступающей в качестве предупреждения в отношении профилактики, ухода, лечения и лекарств. Эта статья была направлена на анализ UTI и его почечных результатов у детей. Метод библиографического обзора используется в научных исследованиях в научных статьях онлайн-платформ, таких как SciElo, Bireme, MedLilacs, связанных с темой, о которой идет речь. Результаты были показаны после анализа научных статей и научных исследований по этому вопросу были обнародованы и опубликованы в ходе обсуждения и результатов.
Ключевые слова: Заболевания почек, инфекции, мочевыводящих путей, детство, пиелонефрит.
ВВЕДЕНИЕ
Инфекция мочевыводящих путей (UTI) может быть концептуализирована бактериальным присутствием в моче, имея как минимум предел, определяемый существованием 100 000 единиц, образующих бактериальные колонии на миллилитр мочи (кфу/мл) (RORIZ-FILHO et al, 2010).
Многие новые случаи, которые сосредоточены на этиологии и патофизиологии инфекций мочевыводящих путей (UTIs) у детей появились с последнего десятилетия, по словам авторов изучали. Роль бактериальной вирулентности в этиологии инфекций мочевыводящих путей была подчеркнута нашими учеными в инфекционных заболеваниях. Было выявлено несколько генетически закодированных факторов бактериальной вирулентности, которые повышают потенциал уропатогенных организмов, вызывающих симптоматические заболевания, такие как способность некоторых штаммов бактерий придерживаться или связываться с уроэпителием человека. Взаимодействие с этими факторами вирулентности является множеством факторов защиты хозяина, которые действуют на всех уровнях мочевыводящих путей, начиная от промежности до почечной паренхимы. Эти сложные взаимодействия паразитов-хозяев определяют восприимчивость человека к инфекции мочевыводящих путей (LOPES E TAVARES, 2004).
Клинические признаки и симптомы инфекции мочевыводящих путей зависят от возраста ребенка, но все лихорадочные дети в возрасте от двух месяцев до двух лет без очевидной причины инфекции должны быть оценены для диагностики UTI (за исключением обрезанных мальчиков старше 12 лет) (KOCH, ЦУККОЛАТТО, 2002; БЕЛЫЙ, 2011).
Согласно Roriz-filho et al, apud Lopes and Tavares (2004): Признаки и симптомы, связанные с инфекцией мочевыводящих путей, включают поллурия, аннулирование срочности, дисурия, изменение цвета и аспекта мочи, с появлением размытой мочи, сопровождаемого изменениями в мочевых отложениях, гематурии и пиурии (10 000 леукоцитов/мЛ). Это обычное возникновение боли в животе более заметно в топографии гипогастроя (проекция мочевого пузыря) и спины (проекция почек) и лихорадка может возникнуть (РОРИЗ-ФИЛХО ET AL, apud LOPES E TAVARES, p.124, 2004).
Новорожденные с UTI могут представлять с желтухой, сепсисом, отказом роста, рвотой или лихорадкой. У младенцев и детей младшего возраста, типичные признаки и симптомы включают лихорадку, сильно пахнущие мочи, гематурии, брюшной или боковой боли, и недавнее начало недержания мочи. Дети школьного возраста могут иметь симптомы, аналогичные взрослым, включая дизурию, частоту или срочность. Мальчики подвергаются повышенному риску UTI, если они менее шести месяцев, или если они менее 12 месяцев и не обрезаны. Девочки, как правило, имеют повышенный риск UTI, особенно если они меньше, чем год назад. Результаты физического исследования могут быть неспецифическими, но могут включать в себя надпапухную чувствительность или чувствительность к чувствительностью к углом к costovertebral (HANSSON et al, 1999).
Может быть симптоматической или бессимптомной, инфекции мочевыводящих путей при отсутствии симптомов называется бессимптомная бактериурия. Что касается местоположения должно быть сделано, это может быть классифицировано как низкий или высокий. UTI может скомпрометировать только низкие мочевыводящие пути, характеризуя диагноз цистита, или одновременно влиять на нижние и верхние мочевыводящие пути, настраивая высокой инфекции мочевыводящих путей, также называемый пиелонефрит (RORIZ-FILHO и др., 2010).
В большинстве случаев неосложненный UTI оперативно реагировать на амбулаторное лечение антибиотиками не оставляя сиквелов. Госпитализация предлагается при появлении у детей (менее двух месяцев) и у всех детей с тяжелыми клиническими доказательствами острого пиелонефрита (высокая температура, токсичная внешность, сильная боль на фланге). Первоначальная антибиотикотерапия должна основываться на возрасте, клинической тяжести, положении инфекции, наличии структурных аномалий и аллергии на некоторые антибиотики (LO, РАГАЗЗИ, GILIO, MARTINEZ, 2010).
Мачадо и Фонсека (2016) объясняют, что лечение обычно начинается с широкого спектра антибиотиков, но, возможно, потребуется изменить на основе результатов культурного теста и чувствительности мочи. Парентеральные антибиотики можно использовать ежедневно с последующей деятельности до тех пор, пока пациент afebril в течение 24 часов, завершив между 10-14 дней терапии с пероральным антибиотиком (который активен против заражения бактерий).
Методы
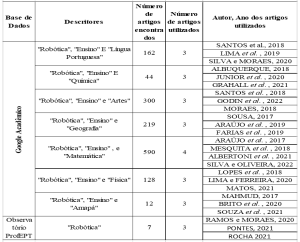
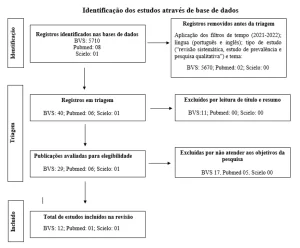
Данный обзор основан на публикациях, посвященных нынешней теме, выбранному путем выборочного обследования в рамках баз данных "скопу", "Скопу", "Сьело", а также данных о средствах массовой информации, анализ данных Детского фонда Организации Объединенных Наций (Детский фонд Организации Объединенных Наций) и Всемирной организации здравоохранения (ВОЗ) в связи с числом кесарева сечения в Бразилии.
Результаты
Инфекция мочевыводящих путей (UTI) является наиболее распространенной тяжелой бактериальной инфекцией у детей младшего возраста. До 8,4% девочек и 1,7% мальчиков будут иметь UTI в первые 6 лет жизни. ИМП вызывают кратковременные заболевания, такие как лихорадка, дизурия и боль, а также могут привести к постоянным рубцам почек.
Считается, что многие факторы, такие как возраст, пол, раса и обрезание, увеличивают риск повторения UTI, но в последние десятилетия, ни один фактор не получил больше внимания, чем vesicoureteral рефлюкс (VUR). В этом состоянии, которое происходит в 30% до 40% детей, которые имели UTI, 9 моча течет обратно к почкам во время сокращения мочевого пузыря.
VUR связан с повышенным риском рецидивирования UTI и почечных рубцов, но это не является ни необходимым, ни достаточным для любого из этих исходов.
В последние годы растет понимание того, что другие факторы, мочевого пузыря и кишечной дисфункции (VID) и дефекты врожденного иммунитета, также могут быть важными факторами для повторения UTI.
DBC, также известный как дисфункциональное мочеиспускание и дисфункциональный синдром ликвидации, относится к аномалиям в заполнении и / или опорожнения мочевого пузыря, которые проявляются как частота, срочность, и недержание мочи; маневры сдерживания; дизурия; длительные интервалы аннулирования; и ненормальные кишечные модели, включая запоры и энкопрезис.
DVI является относительно распространенным в педиатрической популяции, часто недостаточно диагностируется и недостаточное лечение врачами первичной медико-санитарной помощи, и является фактором риска для сохранения VUR и почечных рубцов.
Обсуждения
Подход здравого смысла к профилактике рекомендуется большинством авторов. Хорошая гигиена (в том числе "фронт-к-бэк" очистки после мочеиспускания у девочек), избежать запоров, обрезания и избегать пены ванны, гигиенические средства с химическими ингредиентами, которые могут вызвать раздражение и плотной одежды.
UTI является общей детской проблемой с потенциалом для получения долгосрочной заболеваемости. Маленькие дети с лихорадкой без каких-либо признаков локализации всегда должны быть оценены для UTI (PAIVA, 2009; РОРИС ФИЛЬЮ, 2010).
Инфекция мочевыводящих путей (UTI) является распространенным бактериальным заболеванием у детей. Острый пиелонефрит (АПН) у детей может привести к заживлению почек, что является результатом сложных взаимодействий между хозяином и бактериальными факторами, что приводит к острому пареймиотическому повреждению и последующему необратимому повреждению1). Обширное заживление может прогрессировать до травмы задней почки с последующей гипертензией, снижением функции почек, протеинурии, а иногда и конечной стадии почечной болезни (CRAIG, SIMPSON, WILLIAMS, 2009; ЛО, РАГАЦЦИ, ГИЛИО, МАРТИНЕС, 2010).
Постоянное заживление почек наблюдалось после UTI у 15 до 60% пострадавших детей. Эти большие различия могут быть обусловлены различными размерами выборки и включением неоднородных популяций пациентов с возрастными вариациями, гендерным распределением, диагностическими критериями UTI, степенью рефлюкса, сопутствующими урологическими аномалиями и генетической историей. В последнее время были сообщения о том, что 17% младенцев с APN подтвердили с почечной сцинтивии с Acido Dimercaptossucc'nico (DMSA) с технетиумом Tc 99m были постоянные почечные шрамы на почечной сцинтивии с сопровождающей DMSA, относительно низкая заболеваемость, чем сообщалось ранее (JAKOBSSON, ESBJORNER , HANSSON, 1999, ARAP, TROSTER, 2003, MACHADO, FONSECA, 2016).
Факторы риска образования почечных рубцов у детей после того, как UTI были зарегистрированы в том числе: возраст при представлении; пол; рецидивирующие инфекции; пик лихорадки; задержка лечения; наличие везикуретерального рефлюкса (VUR); лабораторные индексы воспаления, такие как общее количество лейкоцитов (WBC), скорость осаждения эритроцитов и уровень C-реактивного белка (PCR); бактериальная вирулентность; факторы защиты хозяина; и генетическая восприимчивость (SIMOES E SILVA, ОЛИВИРА, 2015 г.; МАЧАДО, ФОНСЕКА, 2016)
Эти факторы варьировались между исследованиями из-за трудностей в точной диагностике UTI у маленьких детей, особенно младенцев, потому что стерильный сбор мочи трудно и симптомы UTI являются неспецифическими. Таким образом, многие исследования могут иметь пациентов, зачисленных без UTI. Кроме того, хотя почечная сцинтиграфия с DMSA считается точной для диагностики NPA из-за его высокой чувствительности и специфичности в обнаружении воспаления почек, этот метод имеет ограниченную способность различать острое воспаление и почечные рубцы (КАРВАЛХАЛ, ROCHA, MONTI, 2006; ВАСКОНСЕЛОС, ЛИМА, CAIAFA, 2006).
Во многих докладах были исследованы дети в широкой возрастной группе. Почечные шрамы, которые, возможно, развились у детей старшего возраста после непризнанных ИМП, не могут быть дифференцированы от острых дефектов фотона в почечной сцинтиграфии с DMSA. Наконец, связь между VUR и образованием почечных шрамов не может быть точно определена у детей старшего возраста, потому что VUR может улучшить или решить с течением времени. Таким образом, дети старшего возраста без VUR во время исследования, возможно, были VUR ранее (КАРВАЛХАЛ, ROCHA, MONTI, 2006, LIMA, 2007, ).
Выводы
Предложение для UTI может исходить от клинической истории и физического обследования, однако, урокультуры, и что позволяет подтвердить, есть ли инфекция. Сбор мочи должен быть выполнен до введения противомикробного агента любого рода. Чтобы избежать ложноположительных результатов, достаточный сбор мочи следует делать в детстве. Диагностика и немедленное лечение имеют основополагающее значение в долгосрочных профилактических рамках заживления почек и мочевого пузыря. Для новорожденных и молодых новорожденных рекомендуется внутривенные антибактериальные средства. Рекомендуется исключить обструктивные уропатии и последующий везико-мочесетальный рефлюкс. Профилактика только в случаях высокой восприимчивости UTI и высокого риска повреждения почек.
ССЫЛКИ
ARAP, M.A., TROSTER, E.J. Infecção urinária em crianças: uma revisão sistemática dos aspectos diagnósticos e terapêuticos. Einstein. 2003;
CARVALHAL, G.F. ROCHA, L.C.A., MONTI, P.R. Urocultura e exame comum de urina: considerações sobre sua coleta e interpretação. Rev Ass Med RS. 2006.
CRAIG, J.C., SIMPSON, J.M., WILLIAMS, G.J., Antibiotic prophylaxis and recurrent urinary tract infection in children. N Engl J Med, 361, 2009
HANSSON, S. et al. Urinary tract infections in children below two years of age: a quality assurance project in Sweden. Swedish Pediatric Nephrology Association Acta Paediatr 1999.
JAKOBSSON B, ESBJORNER E, HANSSON S. Minimum incidence and diagnostic rate of first urinary tract infection. Pediatrics 1999.
KOCH, V. H.; ZUCCOLOTTO, S. M.C. Infecção do trato urinário: em busca das evidências. J. Pediatr. (Rio J.), Porto Alegre , v. 79, supl. 1, p. S97-S106, June 2003 . Available from <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0021-75572003000700011&lng=en&nrm=iso>. Acesso em 12 de setembro de 2018. http://dx.doi.org/10.1590/S0021-75572003000700011.
LIMA, E.M. Infecção urinária na infância (ITU). J Bras Nefrol. 2007.
LO, D. S. et al. Infecção urinária comunitária: etiologia segundo idade e sexo. J. Bras. Nefrol., São Paulo , v. 35, n. 2, p. 93-98, June 2013. Disponível em http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0101-28002013000200003&lng=en&nrm=iso. Acesso em 12 de setembro de 2018.
LO, D.S., RAGAZZI, S.L.B., GILIO, A.E., MARTINEZ, M.B. Infecção urinária em menores de 15 anos: etiologia e perfil de sensibilidade antimicrobiana em hospital geral de pediatria. Rev Paul Pediatr 2010.
LOPES, H. V; TAVARES, W. Diagnóstico das infecções do trato urinário. Revista da Associação Médica Brasileira, São Paulo, v. 51, n. 6, p. 306-308, nov./dez. 2005.
MACHADO, V.Q, MONTEIRO A, PEÇANHA A, et al. Slow transit constipation and lower urinary dysfunction. J Pediatr Urol. 2015;11(6): 357.e1-5. http://dx.doi.org/10.1016/j.jpurol.2015.05.032
MACHADO, V.Q.A., FONSECA, E.M.G.O. Disfunção vesical e intestinal em crianças e adolescentes. Revista Hospital Universitário Pedro Ernesto. 2016;15(2):146-154
PAIVA, A.S. Quais as dificuldades no diagnóstico e tratamento da infecção do trato urinário? Rev Sau Crian Adolesc. 2009.
RORIZ FILHO, J. S. et al. Infecção do trato urinário. In: SIMPÓSIO, Condutas em enfermaria de clínica médica de hospital de média complexidade, Ribeirão Preto. Ribeirão Preto, v. 4, n. 2, p. 118-25, 2010.
SIMOES E SILVA, A.C.; OLIVEIRA, E.A. Atualização da abordagem de infecção do trato urinário na infância. J. Pediatr. (Rio J.) [online]. 2015, vol.91, n.6, suppl.1, pp.S2-S10. ISSN 0021-7557. http://dx.doi.org/10.1016/j.jped.2015.05.003.
VASCONCELOS M, LIMA E, CAIAFA L, et al. Voiding Dysfunction in children: pelvicfloor exercises or biofeedback – a randomized study. Pediatr Nephrol. 2006
WHITE, B, Diagnosis and treatment of urinary tract infection in children, Am Fam Physician, 2011
[1] Выпускник в медицине.
[2] Степень магистра в области биотехнологии в Университете Рибейрано Прето – UNAERP; Специалист по профессиональному образованию в области здравоохранения – уход фонда Освальдо Круза – FIOCRUZ; Специалист хирургического центра в Университете Рибейран Прето – UNAERP; Выпускной в области сестринского дела и акушерства в Государственном университете штата Минас-Герайс – UEMG; Студент-медик в Университете Бразилии.
[3] Специалист по стоматологическому протезированию в Faculdade Сан Леопольдо Мандич; Окончание стоматологии в Школе стоматологии ФОА в Арашубе – UNESP; Студент-медик в Университете Бразилии.
[4] Медицинская резиденция в педиатрии в Санта-Каса-де-Сан-Паулу / SP. Название специалиста по педиатрии по SBP.
Представлено: Июль, 2019.
Утверждено: август 2019 года.