ОРИГИНАЛ СТАТЬИ
DIOCESANO, Kamila Bezerra Fernandes [1], COSTA, Aurélio Antonio Ribeiro [2], LEITÃO, Glauber Moreira [3]
DIOCESANO, Kamila Bezerra Fernandes. COSTA, Aurélio Antonio Ribeiro. LEITÃO, Glauber Moreira. Мультифокальный/мультицентральный рак молочной железы: Клинический/эпидемиологический профиль и иммуногистохимические модели среди очагов: Поперечное исследование. Revista Científica Multidisciplinar Núcleo do Conhecimento. 05-й год, Эд. 06, г. 04, стр. 73-94. Июнь 2020 года. ISSN: 2448-0959, ссылка на доступ: https://www.nucleodoconhecimento.com.br/здравоохранение/мультифока-мультицентральная , DOI: 10.32749/nucleodoconhecimento.com.br/ru/54227
РЕЗЮМЕ
Мультифокальный/многоцентровой рак молочной железы (MF/MC) является заболеванием, которое включает в себя множество парадигм в нынешней практике рака молочной железы. Для борьбы с заболеваемостью и смертностью от этого лучшим вариантом является рациональная терапевтическая стратегия, которая должна начинаться с четкого биологического понимания многоцентричности и мультифокальности, так как это известно, правильное лечение может последовать. Наша цель состояла в том, чтобы определить профиль пациентов с мультифокальным и многоцентровым раком молочной железы и оценить, есть ли разногласия между опухолевыми очагами в отношении гормональных рецепторов и ее-2. Мы ретроспективно проанализировали 89 пациентов с мультифокальным и многоцентровой инвазивной раком молочной железы в двух высших учебных заведениях на северо-востоке Бразилии, оценивая гормональный рецептор, Her-2 и ki67 в каждом опухолевом фокусе 25 из этих пациентов, подчеркивая разногласия или нет между ними, и тип и гистологический класс, метастазы лимфатических узлов и расстояние и возраст. Из этих пациентов, 9% представили неоднородность между опухоли очагов. Доля метастазов в подмышечном лимфатическом узле составила 42% и только 10% для отдаленных метастазов. 45% женщин в исследовании имели гистологический класс II или III. Мы обнаружили распространенность 40,5% отрицательных ее-2 и 45% положительных рецепторов эстрогена. Статистически значимой разницы между мультифокальным и многоцентроводный раком не было. Мы пришли к выводу, что рак молочной железы MF/MC показывает неоднородность между опухолевыми очагами по отношению к биологическим параметрам, что играет решающую роль в принятии решений о лечении и, следовательно, о рецидиве опухоли, прогнозе и отдаленных метастазах.
Ключевые слова: рак молочной железы, неоднородность, мультифокально, многоцентровой.
ВВЕДЕНИЕ
Рак молочной железы является злокачественной неоплазмой, которая наиболее поражает женщин во всем мире. Это вторая по значимости причина смерти от рака в развитых странах, уступающая только раку легких, и ведущей причиной смерти от рака в развивающихся странах. В 2013 году в мире было зарегистрировано около 1,8 миллиона новых случаев заболевания и 471 000 случаев смерт[1]и. Для Бразилии, по оценкам, составляет примерно 60 000 новых случаев рака молочной железы в год, с оценочным риском 56,20 случаев на 100 000 женщин. В штате Пернамбуку происходит 2450 новых случаев заболевания, при этом общий показатель заболеваемости составляет 90,25 случая на 100 000 жителей только в Ресифи, столице стран[2]ы.
Рак молочной железы классифицируется как мультицентр (MC) и / или мультифокальный (MF), когда он представляет более одного опухолевого, синхронного фокуса в той же груди. Разница между ними зависит от местоположения, независимо от того, расположены ли они в разных квадрантах груди или в ней, соответственн[3,4]о.
Заболеваемость опухолями MF и/или MC колеблется между 6% и 60[5,6]%. Клинически-патологические и прогностические характеристики мультифокального и многоцентрового рака молочной железы еще не установлены.
Основываясь на рассуждениях о том, что поражения с аналогичной гистологией и степенью должны быть биологически одинаковыми, Американский колледж патологии рекомендует характеризовать все очаги MF/MC с иммуногистохимией только тогда, когда гистология и гистологическая степень отличаются друг от друг[7]а. Таким образом, иммуногистохимия запрашивается только для большей опухоли и другие очаги не оцениваются[8].
Исследование, включающее 113 пациентов, в которых иммуногистохимия всех опухолевых очагов была оценена, обнаружили, что разногласия между очагами присутствовали в 4,4% – 18,6% случаев, будучи указаны различные методы лечения по сравнению с тем, что было бы предписано, если бы они приняли во внимание только иммуногистохимии одного внимания, крупнейших[9].
Решение выбрать лучший терапевтический вариант для рака молочной железы MC/MF должно начинаться с четкого биологического и эпидемиологического понимания многоцентричности и мультифокуса, так как они известны, правильное лечение может последовать. Иммуногистохимическая оценка опухолей играет решающую роль в принятии решений в лечении рака молочной железы и при выраженном диссонансно в различных очагах может предоставить пациентам возможность различных методов лечения.
Согласно изучению, цель этого исследования состояла в том, чтобы описать клинический и эпидемиологический профиль женщин с раком молочной железы MF/MC и иммуногистохимические модели различных очагов рака молочной железы у каждой женщины в двух высших больницах на северо-востоке Бразилии.
Методы
Описательное поперечное исследование было проведено в Институте интегрального профессора Медицины. Фернандо Фигейра (IMIP) и больница Баро-де-Лусена (HBL), учреждения в штате Пернамбуку, сосредоточили свое внимание на медицинском обслуживании по различным специальностям и посвятили себя обучению, исследованиям и расширению.
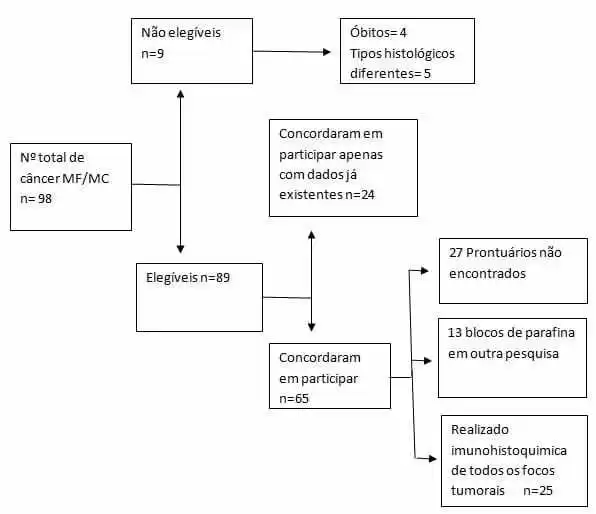
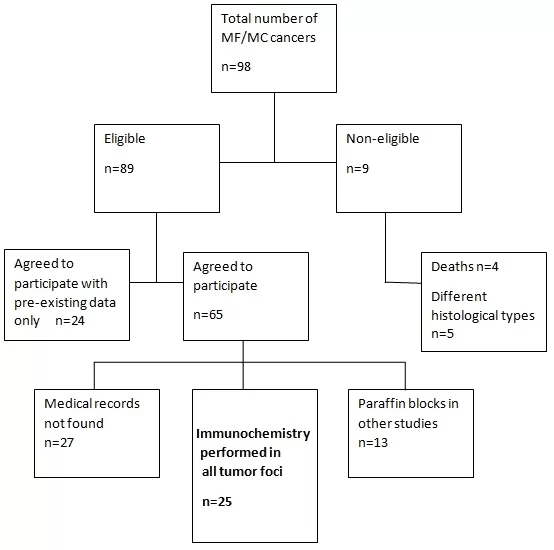
Образец был условно составлен женщинами, ретроспективно идентифицированными с MF или MC раком молочной железы, которым помогали в IMIP с января 2013 года по июнь 2016 года, и в HBL в период с января 2012 года по июнь 2016 года, которые отвечают критериям исследования, которые: наличие двух или более опухолевых очагов, диагностированных в одной и той же груди одновременно , за исключением случаев рецидива предыдущей опухоли, быть живым и имеющие тот же тип и гистологическую степень между очагами.
Еженедельные визиты были сделаны в лабораторию патологической анатомии HBL и ЦЕНТР молочной железы IMIP и результаты биопсии гистопатологических или хирургических образцов опухолей молочной железы пациентов с профилем, совместимым с критериями отбора исследования были выбраны.
Опухолевая ткань, полученная при биопсии ядра или во время окончательной операции, сохраняется и упакована в формалин (10% формальдегида) буферизированы и обработаны в парафинные блоки. Эти блоки хранятся при комнатной температуре до дальнейшего анализа, как для гистопатологического, так и иммуногистохимического обследования.
После выявления этих пациентов, исследователь связался с пациентами, которые были представлены на исследование и пригласили принять участие, подписав бесплатную и информированную форму согласия.
Иммуногистохимия каждого опухолевого фокуса была запрошена. Это было получено через парафин блоков уже хранится, или, ретроспективно, из существующих записей опухоли фокус изучен.
Иммуногистохимия является жизненно важным инструментом в изучении поражений молочной железы. Использование специфических антител против внутриклеточных белков, присутствующих в небольшом количестве в ядре, цитоплазме и/или клеточной мембран[10]е. Иммуногистохимическая техника определяет в опухоли рецепторы эстрогена и прогестерона, индекс пролиферации опухолевых клеток и выражение мембранного белка HER-2. Он был запрошен для всех множественных опухолей, присутствующих одновременно в одной груди и был выполнен в лаборатории с профессиональным специалистом по патологии молочной железы, в которой он использует метод стрептавидина-биотина отмечены через PT-ссылка машины DAKO.
Пациенты, не санкционизовавшие заявку на иммуногистохимию, соглашались участвовать в исследовании только с информацией, содержащейся в медицинских записях и существующих гистопатологических и иммуногистохимических данных.
Гормональный рецептор, Ее-2 и ki67 были оценены в каждом фокусе опухоли, подчеркивая разногласия или нет между ними; тип и гистологическая степень; метастазы лимфатических узлов и расстояние; лимфовазкулярное вторжение и возраст пациента.
Рисунок 1. Участник захвата flowchart
Собранная информация была внесена в двойную запись (исследователь и сотрудник), в разное время, в листе данных (программное обеспечение Microsoft Office Excel – 2010), созданном с целью проверки ввода. База данных прошла тестирование патчей и очистки для обнаружения ошибок или несоответствий в данных. Лишь после сравнения банков и проведения испытаний согласованности и очистки окончательная база данных использовалась для статистического анализа.
Программное обеспечение SPSS 13.0 (Статистический пакет для социальных наук) для Windows и Excel 2010 были использованы для анализа данных. Для анализа поведения переменных исследования были выполнены измерения центральной тенденции и их дисперсии, критерий киквадрададо тенденций и Fisher’s Exact, на уровне значимости 5%, когда это уместно. Все тесты были применены с 95% уверенностью. Результаты представлены в форме таблицы с их соответствующими абсолютными и относительными частотами.
Результаты
Заболеваемость опухолями MF/MC в нашем исследовании составила 4% в 2013 году и 5% в 2015 году. Данные Imip за 2012 и 2014 год недоступны (таблица 1). 64% женщин с раком MF/MC были старше 50 лет. За исключением того, что многие данные не были доступны, мы обнаружили, частота 33% коричневых женщин, 24% с неполной начальной школы и 13% замужних женщин (таблица 2).
TABLE 1 – Заболеваемость однофокальным, мультифокальным и многоцентровым раком молочной железы в больнице Баро-де-Лусена, HBL, и Институт Materno Infantil Prof. Fernando Figueira, IMIP. Recife, Pernambuco
| CA де Мама | n (HBL/IMIP) | % (HBL/IMIP) |
| 2012 | ||
| Унифокал | (195/-) | (92,4/-) |
| MC/MF | (16/-) | (7,6/-) |
| 2013 | ||
| Унифокал | 477 (184/293) | 95,9 (93,4/97,7) |
| MC/MF | 20 (13/ 7) | 4,0 (6,6/2,3) |
| 2014 | ||
| Унифокал | (150/-) | (92,6/-) |
| MC/MF | (12/12) | (7,4/-) |
| 2015 | ||
| Унифокал | 523 (162/361) | 94,9 (89,5/97,6) |
| MC/MF | 28 (19/9) | 5,0 (10,5/2,4) |
Данные IMIP за 2012 и 2014 год отсутствуют.
Источник: IMIP/HBL Search
TABLE 2 – Характеристики пациентов с мультифокальным и многоцентровым раком молочной железы, прооперированных в больнице Баро-де-Лусена, HBL, и Институт Materno Infantil Prof. Fernando Figueira, IMIP. Recife, Pernambuco
| Переменные | n | % |
| Возраст | ||
| < 50 | 26 | 29,2 |
| ≥ 50 | 57 | 64,1 |
| Cor | ||
| Branca | 16 | 18,0 |
| Черный | 2 | 2,2 |
| Коричневый | 30 | 33,7 |
| Школьного образования | ||
| Неграмотных | 6 | 6,7 |
| Неполная начальная школа | 22 | 24,7 |
| Полная начальная школа | 6 | 6,7 |
| Неполная средняя школа | 1 | 1,1 |
| Полная средняя школа | 12 | 13,5 |
| Семейное положение | ||
| Стабильный союз | 1 | 1,1 |
| Одного | 8 | 9,0 |
| Женат | 13 | 14,6 |
| Развелись | 3 | 3,4 |
| Вдова | 9 | 10,1 |
Неосведомленные данные для каждой переменной были исключены из таблицы.
Источник: IMIP/HBL Search
Ductal гистологический тип был найден в 82% женщин в нашем исследовании. Доля метастазов в подмышечном лимфатическом узле составила 42% и только 10% для отдаленных метастазов. 45% женщин в исследовании имели гистологический класс II или III. Мы обнаружили распространенность 40,5% отрицательных ее-2 и 45% положительных рецепторов эстрогена. Что касается Ki67, мы нашли 41% с высоким уровнем пролиферации клеток. Доля неоднородности между очагами составила 9%, и мы обнаружили 65% MF и 17% MC (таблица 3).
TABLE 3 – Клинические и опухолевые характеристики пациентов с мультифокальным и многоцентровым раком молочной железы, прооперированных в больнице Баро де Лусена, HBL, и Instituto Materno Infantil Prof. Fernando Figueira, IMIP. Recife, Pernambuco
| Переменные | n | % |
| Повторно | ||
| Положительные | 40 | 44,9 |
| Отрицательные | 20 | 22,5 |
| RP | ||
| Положительные | 35 | 39,3 |
| Отрицательные | 25 | 28,1 |
| Her-2 | ||
| Положительные | 18 | 20,2 |
| Отрицательные | 36 | 40,5 |
| Ki67 | ||
| <14% | 16 | 18,0 |
| >14% | 37 | 41,6 |
| Компромиссные лимфатические узлы | ||
| Выход | 23 | 25,8 |
| 1 a 3 | 18 | 20,2 |
| 4 или более | 20 | 22,5 |
| Гистологическая степень | ||
| I | 9 | 10,1 |
| II | 27 | 30,4 |
| III | 13 | 14,6 |
| Гистологический тип | ||
| Дукталь | 73 | 82,0 |
| Лобулар | 1 | 1,1 |
| Других | 4 | 4,5 |
| Размер самой большой опухоли | ||
| <2 cm | 24 | 27,0 |
| 2-5 cm | 32 | 36,0 |
| >5 cm | 5 | 5,6 |
| Дистанционные метастазы | ||
| Да | 9 | 10,1 |
| Нет | 48 | 53,9 |
| Лимфоваскулярное вторжение | ||
| Да | 20 | 22,5 |
| Нет | 24 | 27,0 |
| Гетерогенность между очагами | ||
| Да | 8 | 9,0 |
| Нет | 17 | 19,1 |
| Расстояние между очагами | ||
| 4 см (мультифокальный) | 58 | 65,2 |
| 4 см (мультицентр) | 15 | 16,9 |
Неосведомленные данные для каждой переменной были исключены из таблицы.
Источник: IMIP/HBL Search
Не наблюдалось существенных различий в сопоставлении переменных между женщинами с неоднородностью или без них между опухолевыми очагами (таблица 4) и между MF и MC (таблица 5).
TABLE 4 – Клинические и опухолевые характеристики пациентов с мультифокальным/многоцентровым раком молочной железы, прооперированных в больнице Баро-де-Лусена, HBL, и Instituto Materno Infantil Prof. Фернандо Фигейра, IMIP, в связи с неоднородностью между очагами. Recife, Pernambuco
| Гетерогенность между очагами | |||
| Переменные | Да | Нет | p-значение |
| n (%) | n (%) | ||
| Компромиссные лимфатические узлы | |||
| Выход | 2 (40,0) | 3 (60,0) | 1,000 * |
| 1 a 3 | 2 (33,3) | 4 (66,7) | |
| 4 или более | 3 (50,0) | 3 (50,0) | |
| Гистологическая степень | |||
| I | 2 (66,7) | 1 (33,3) | 0,748 * |
| II | 2 (25,0) | 6 (75,0) | |
| III | 1 (33,3) | 2 (66,7) | |
| Размер самой большой опухоли | |||
| <2 cm | 4 (57,1) | 3 (42,9) | 0,510 * |
| 2-5 cm | 3 (33,3) | 6 (66,7) | |
| >5 cm | 0 (0,0) | 2 (100,0) | |
| Дистанционные метастазы | |||
| Да | 1 (20,0) | 4 (80,0) | 0,588 * |
| Нет | 5 (45,5) | 6 (54,5) | |
| Лимфоваскулярное вторжение | |||
| Да | 4 (57,1) | 3 (42,9) | 0,592 * |
| Нет | 2 (28,6) | 5 (71,4) | |
(*) Точный тест Фишера
Источник: IMIP/HBL Search
TABLE 5 – Клинические и опухолевые характеристики пациентов с мультифокальным и многоцентровым раком молочной железы, прооперированных в больнице Баро де Лусена, HBL, и Instituto Materno Infantil Prof. Fernando Figueira, IMIP. Recife, Pernambuco
| Расстояние между очагами | |||
| Переменные | 4 см (мультифокальный) | 4 см (мультицентр) | p-значение |
| n (%) | n (%) | ||
| Повторно | |||
| Положительные | 29 (80,6) | 7 (19,4) | 1,000 * |
| Отрицательные | 12 (80,0) | 3 (20,0) | |
| Rp | |||
| Положительные | 26 (81,3) | 6 (18,7) | 1,000 * |
| Отрицательные | 15 (78,9) | 4 (21,1) | |
| Ее-2 | |||
| Положительные | 14 (82,4) | 3 (17,6) | 0,723 * |
| Отрицательные | 22 (75,9) | 7 (24,1) | |
| Ki67 | |||
| <14% | 13 (86,7) | 2 (13,3) | 0,695 * |
| >14% | 22 (75,9) | 7 (24,1) | |
| Компромиссные лимфатические узлы | |||
| Выход | 16 (84,2) | 3 (15,8) | 0,839 * |
| от 1 до 3 | 11 (73,3) | 4 (26,7) | |
| 4 или более | 16 (80,0) | 4 (20,0) | |
| Гистологическая степень | |||
| Я | 6 (66,7) | 3 (33,3) | 0,440 * |
| Ii | 20 (87,0) | 3 (13,0) | |
| Iii | 9 (81,8) | 2 (18,2) | |
| Гистологический тип | |||
| Дукталь | 49 (80,3) | 12 (19,7) | 0,370 * |
| Лобулар | 1 (100,0) | 0 (0,0) | |
| Других | 2 (50,0) | 2 (50,0) | |
| Размер самой большой опухоли | |||
| 2 см (1,5 дюйма) | 19 (79,2) | 5 (20,8) | 0,884 * |
| 2-5 см | 20 (76,9) | 6 (23,1) | |
| 5 см | 2 (66,7) | 1 (33,3) | |
| Дистанционные метастазы | |||
| Да | 5 (62,5) | 3 (37,5) | 0,331 * |
| Нет | 35 (83,3) | 7 (16,7) | |
| Лимфоваскулярное вторжение | |||
| Да | 13 (72,2) | 5 (27,8) | 0,256 * |
| Нет | 21 (87,5) | 3 (12,5) | |
(*) Фишер Точный источник испытаний: IMIP/ HBL Исследований
Обсуждения
Заболеваемость опухолями MF/MC была приблизительно 5%, будучи 65% MF и 17% MC, немного ниже, что найти в литературе, которая, [5,6,9]скорее всего, проистекает из того факта, что этот показатель варьируется в зависимости от степени выборки ткани молочной железы проанализированы патологоанатомом на макроскопии, так как было продемонстрировано, что более полный выборец привело к выявлению дополнительных поражений; при отсутствии стандартного определения MF/MC; и[5] с различной чувствительностью методов визуализации, используемых предоперационным для обнаружения нескольких злокачественных очаго[3,4,11-13]в. Американское исслед[5]ование оценило 3924 женщин с раком молочной железы и обнаружило, что 24% MF/MC используют только патологические критерии при выборе, 79% MF и 20% MC. Мета-анализ, включающий 22 исследования и 67557 женщин, обнаружил MF/MC в 9,5% случаев, но в некоторых исследованиях использовались методы предоперационной визуализации в качестве диагностического критери[14]я.
Мы нашли большую выборку коричневых / черных и замужних женщин. Низкий уровень школы наблюдается в этом исследовании отражает степень знаний пациента, которая увеличивается по мере увеличения школьного образования. Бразильское исследов[15]ание показало связь между знаниями о факторах риска развития рака молочной железы и годами исследований, и не было никакой связи между переменными цвета кожи и семейного положения. Американское исследован[16]ие, связанное с женщинами африканского происхождения и никогда не состоящим в браке, с продвинутой стадией заболевания, возможно, потому, что эти женщины не имели финансовой и социальной поддержки, предоставляемой супругом, а также культурными и социально-экономическими факторами, связанными с цветом кожи. В нашем исследовании, хотя у нас было распространенность женщин с низким уровнем школьного обучения, коричневый и черный, мы не наблюдали увеличение в продвинутой стадии.
Большинство пациентов в исследовании были 50 лет и старше (64%). Известно, что рак молочной железы чаще встречается в этой возрастной группе, и это возможное объяснение для этого образца. Некоторые доклады в литературе ассоциированных MF / MC с молодыми женщинами в возрасте до 50 лет, [3,12]лобкулярной гистологическог[17]о типа и больше лимфатических узло[3,4,8,12,17]в участие, поддерживая гипотезу, что MF / MC являются биологически более агрессивными, имеют большую склонность к метастатической диффузии и связаны с худшим результато[12]м.
Доля подмышечных лимфатических узлов, пострадавших в нашем исследовании, составила 42% и только 10% для отдаленных метастазов. Пациенты с несколькими инвазивными карциномами подвергаются более высокому риску метастазирования в подмышечных лимфатических узлах, однако, было показано, что не увеличивает риск отдаленных метастазов у пациентов с отрицательными ганглиям[4]и. Австралийское исследован[18]ие с 848 женщинами с однофокальным раком молочной железы и MF/MC выполнило многовариантный анализ, сравнивая несколько переменных с измерением размера крупнейшего фокуса опухоли и с измерением суммы различных опухолевых очагов, и пришел к выводу, что тенденция метастазирования опухолей молочной железы является отражением общей опухолевой нагрузки, а не измерения наибольшего внимания и что использование кумулятивного размера очагов в мультифокальных опухолей демонстрирует положительность лимфатических узлов, идентичную положительности эквивалента однофокальных опухолей. Используя размер доминирующего фокуса, существует более высокая вероятность положительности лимфатических узлов и, возможно, худший прогноз по сравнению с однофокальными опухолями того же размера.
Наиболее частым гистологическим типом был проток (82%), аналогичный тому, который были найдены несколькими авторам[3,9,17,19]и. Линч и др. о[5]писывают увеличение частоты метастазов в региональных лимфатических узлах по отношению к однофокальным опухолям. Эта ассоциация поднимает вопрос о том, MF / MC недооцениваются с текущей системы постановки, которая принимает во внимание только больше внимания опухоли, или если они просто имеют более агрессивной врожденной биологии.
Гистологическая степень является известным прогностическим фактором рака молочной железы. Многочисленные исследования продемонстрировали его значительную связь с выживанием. В то же время, он является важным компонентом терапевтического решения и имеет прогностическую роль в терапевтической реакци[20]и. Исследования показывают сильную связь между MF/MC и гистологическим классом II/II[11,17,19]I. 45% женщин в исследовании имели гистологический класс II или III.
Мы обнаружили распространенность 40,5% отрицательных Ее-2 и 45% положительных рецепторов эстрогена, против данных в литературе, которые показывают корреляцию между MF / MC и патологических клинических факторов, наводящий на более агрессивные опухоли, с замечательной ассоциацией положительных Her2 и отсутствие гормонального рецептора эстроген[12]а. Мы считаем, что причина такого различия может быть обусловлена небольшим размером выборки, что характерно для статистической погрешности типа II. Что касается Ki67, 41% соответствует высокой пролиферации клеток. Действительно, некоторые случаи гормон-реакционых опухолей будут проводиться на химиотерапию в связи с этим фактом.
Американский колледж патологии счит[7]ает достаточным, чтобы иммуногистохимическая характеристика мультифокальных поражений с аналогичной степенью и гистологией основывалась только на самом большом поражении. Тем не менее, последние исс[9,21,22]ледования вопрос этой рекомендации, как они показали, что, несмотря на сходство патологических характеристик, поражения могут быть различными с точки зрения статуса рецептора эстрогена и ее-2, потенциально влияющих на их лечение. В нашем исследовании, мы обнаружили 9% неоднородности между очагами, в том числе ki67 анализа. Багги и др[9]. обнаружили несоответствие между очагами по отношению к Ki67 в 15% случаев.
Гормональные рецепторы были дистрепантами между очагами в 8% образца и ее-2 в 4%, но анализ этих предметов был нарушен из-за того, что в более чем 50% случаев иммуногистохимия была получена только из самого высокого внимания опухоли. Багги и д[9]р. описали уровень разногласий между результатами рецепторов гормонов для эстрогена 4,4% и ее-2 9,7% среди очагов. Пека[22]р и Ч[21]ой наблюдали расхождения между 3-4% для рецептора эстрогена и 6% для ее-2. По словам Пек[22]ара, у пациентов, продемонстрировавших неоднородность, прогноз был хуже по сравнению с пациентами, которые не продемонстрировали неоднородности, чего не было обнаружено в нашем исследовании, в котором не наблюдалось существенных различий между неоднородностью и однородными группами, но у нас были ограничения из-за небольшой выборки и потерь в анализе, которые могли бы изменить этот сценарий.
Статистическое значение в сопоставлении переменных между МФ и МС не имеется из-за небольшого размера выборки. В литературе мы не наблюдали больших различий между MF/MC по отношению к типу и гистологической степени, метастазам лимфатических узлов и расстоянию и размеру опухол[5,13]и.
Клинические решения в системной адъювантной терапии при раке молочной железы основаны на гистологических критериях и иммуногистохимическом профиле большего внимания опухоли, игнорируя меньшие одновременные очаги.
Наличие дополнительных очагов не учитывается при принятии адъювантной терапии. Если мы исследуем только большую опухоль в таких случаях, мы можем потерять пациентов, которые нуждаются в специальной терапии. Последствия неоднородности между опухолевыми очагами для принятия терапевтических решений и, следовательно, для повышения выживаемости пациентов редко рассматриваются в литературе.
Поэтому больше внимания следует уделять опухолям MF/MC, и возможность иметь как обычный запрос на иммуногистохимию для всех опухолевых очагов должна регулярно оцениваться, так как по стандартному подходу пациенты с несогласием между фоти перестали бы получать гормональное и анти-2 лечение рака молочной железы.
Есть некоторые ограничения в нашем анализе. Во-первых, наша работа была ретроспективной, хотя некоторые подходы к извлеченным данным были запрошены в ходе исследования, данные о гистопатологической опухоли не могли быть подробно описаны, когда они не были сделаны во время подготовки гистопатологического результата; в дополнение к тому, что некоторые парафиновые блоки были доступны для дальнейших исследований, что делает невозможным выполнение иммуногистохимии и, следовательно, небольшой размер выборки. Этот факт может не выявить некоторые ассоциации, которые могут существовать, тем самым характеризуя статистическую погрешность типа II. Этот факт ухудшает внешнюю проверку наших результатов.
ЗАКЛЮЧЕНИЕ
Большинство MF / MC рака имеют однородность среди опухолевых очагов, и оценки более одного внимания может иметь терапевтические последствия только в меньшинстве случаев, в дополнение к увеличению стоимости и времени. Однако, поскольку прогноз и лечение больных раком молочной железы могут варьироваться в зависимости от молекулярной характеристики опухоли, можно утверждать, с биологической точки зрения, что анализ только одного фокуса, как указано в текущих рекомендациях, не было бы целесообразным. Появляются данные о том, что эта рекомендация может быть неустойчивой с течением времени и, возможно, потребуется адаптировать, чтобы быть совместимым с эволюцией парадигм рака молочной железы.
Мы пришли к выводу, что рак молочной железы MF/MC показывает небольшую долю неоднородности между очагами по отношению к биологическим параметрам, однако, это играет решающую роль в принятии решений о адъювантном лечении и, следовательно, о скорости прогноза, рецидива опухоли и отдаленных метастазов для женщин с таким открытием. Было бы чрезвычайно интересно регулярно просить иммуногистохимии для всех опухолевых очагов в случаях MF / MC. Однако, учитывая потенциальное дополнительное финансовое бремя для лабораторий при введении этой рекомендации, патологическим лабораториям, возможно, потребуется разработать дополнительные стратегии для рассмотрения этого нового предложения.
ЭТИЧЕСКИЕ АСПЕКТЫ
Этот проект соответствует действующему законодательству страны и постулатам Хельсинкской декларации, у[23]тверждается местным Комитетом по этике и исследованиям (CEP).
ССЫЛКИ
- Global Burden of Disease Cancer Collaboration. “The Global Burden of Cancer 2013.” JAMA oncology4 (2015): 505–527.
- MS/INCA. Estimativa 2016: Incidência de Câncer no Brasil/ Instituto Nacional de Câncer José Alencar Gomes da Silva, Coordenação de prevenção e vigilância. Rio de Janeiro: INCA, 2015. ISBN 978-85-7318-283-5, acessado em inca.gov.br/estimativa/2016/estimativa-2016-v11.pdf
- Zhou M, Tang Z, Li J, Fan J H, Pang Y, et al; Clinical and Pathologic Features of Multifocal and Multicentric Breast Cancer in Chinese Women: A Retrospective Cohort Study. Journal of Breast Cancer. 2013;16(1):77-83.
- Salgado R, Aftimos P, Sotiriou C, Desmedt C; Evolving paradigms in multifocal breast cancer. Semin Cancer Biol. 2015 Apr; 31:111-8.
- Lynch S P, Lei X, Chavez-MacGregor M, Hsu L, Meric-Bernstam F, et al; Multifocality and multicentricity in breast cancer and survival outcomes. Annals of Oncology 2012, 23: 3063–3069
- Lynch S P, Lei X, Hsu L, Meric-Bernstam F, Buchholz T A, et al; Breast Cancer Multifocality and Multicentricity and Locoregional Recurrence. The Oncologist 2013, 18:1167-1173.
- Fitzgibbons P L, Bose S, Chen Y, Connolly J L, Baca M E et al. Protocol for the examination of specimens from patients with invasive carcinoma of the breast. Version Invasivebreast 4.0.0.0 June 2017 cap.org/cancerprotocols 2017 College of American Pathologists (CAP)
- Weissenbacher T M, Zschage M, Janni W, Jeschke U, Dimpfl T, et al; Multicentric and multifocal versus unifocal breast cancer: is the tumor-node-metastasis classification justified? Breast Cancer Res Treat (2010) 122:27–34
- Buggi F, Folli S, Curcio A, Casadei-Giunchi D, Rocca A, et al; Multicentric/multifocal breast cancer with a single histotype: is the biological characterization of all individual foci justified? Annals of Oncology 2012 23: 2042–2046
- Chagas C R, et al. Tratado de Mastologia da SBM – Rio de Janeiro : Revinter, 2011. ISBN 978853720346-0
- Boros M, Podoleanu C, Georgescu R, Moldovan C, Molna C, et al; Multifocal/multicentric breast carcinomas showing intertumoral heterogeneity: a comparison of histological tumor and lymph node metastasis. Pol J Pathol 2015; (2): 125-132.
- Neri A, Marrelli D, Megha T, Bettarini F, Tacchini D, et al. “Clinical significance of multifocal and multicentric breast cancers and choice of surgical treatment: a retrospective study on a series of 1158 cases.” BMC Surgery. 2015;15(1):1.
- Kadioğlu H, Özbaş S, Akcan A, Soyder A, Soylu L, et al. Comparison of the histopathology and prognosis of bilateral versus unilateral multifocal multicentric breast cancers. World Journal of Surgical Oncology. 2014; 12:266.
- Vera-Badillo F E, Napoleone M, Ocana A, Templeton A J, Seruga B, et al.; Effect of multifocality and multicentricity on outcome in early stage breast cancer: a systematic review and meta-analysis. BreastCancer Res Treat 2014; 146: 235-244.
- Batiston A P, Tamaki E M, Souza L A, Santos M L M. ; Conhecimento e prática sobre os fatores de risco para o câncer de mama entre mulheres de 40 a 69 anos. RevBras Saúde MaternInfant, Recife; 2011; 11 (2): 163-171.
- Lannin D R, Mathews H F, Mitchell J; Influence of socioeconomic and cultural factors on racial differences in late stage presentation of breast cancer. JAMA. 1998; 279 (22): 1801-1807.
- Yerushalmi R, Kennecke H, Woods R, Olivotto I A, Speers C, et al. Does multicentric/multifocal breast cancer differ from unifocal breast cancer? An analysis of survival and contralateral breast cancer incidence. Breast Cancer Res Treat (2009) 117: 365.
- Coombs J, Boyages J; Multifocal and multicentric breast cancer: does each focus matter? J ClinOncol 2005; 23: 7497-7502.
- M, Marian. C, Moldovan. C, Stolnicu. S, Morphological heterogeneity of the simultaneous ipsilateral invasive tumor foci in breast carcinoma: A retrospective study of 418 cases of carcinomas, In Pathology – Research and Practice, 2012, (208): 604-609, ISSN 0344-0338.
- Curigliano G, Burstein H J, Winer E, Gnant M, Dubsky P, et al. De-escalating and escalating treatments for early-stage breast cancer: the St. Gallen International Expert Consensus Conference on the Primary Therapy of Early Breast Cancer 2017. Ann Oncol.2017 Aug 1;28(8):1700-1712.
- Choi Y, Kim E J, Seol H, Lee H E, Jang M J, et al. The hormone receptor, human epidermal growth factor receptor 2, and molecular subtype status of individual tumor foci in multifocal/multicentric invasive ductal carcinoma of breast. Hum Pathol.2012 Jan;43(1):48-55.
- Pekar, G., Gere, M., Tarjan, M., Hellberg, D. and Tot, T., Molecular phenotype of the foci in multifocal invasive breast carcinomas: Intertumoral heterogeneity is related to shorter survival and may influence the choice of therapy. Cancer, 2014 Jan 1; 120 (1): 26–34.
- Review C, Communication S, Principles G. World Medical Association Declaration of Helsinki: ethical principles for medical research involving human subjects. JAMA. 2013;310:2191-2194.
ПРИЛОЖЕНИЕ – ЦИФРЫ И ТАБЛИЦЫ НА АНГЛИЙСКОМ ЯЗЫКЕ
Рис. 1 Диаграмма потока выбора участника
TABLE 1 – Заболеваемость однофокальным, мультифокальным и многоцентральным раком молочной железы в больнице Барон де Лусена (HBL) и профессор. Фернандо Фигейра Матери и ребенка института (IMIP). Ресифи, Пернамбуку
| Рак молочной железы | n (HBL/IMIP) | % (HBL/IMIP) |
| 2012 | ||
| Unifocal | (195/-) | (92.4/-) |
| MC/MF | (16/-) | (7.6/-) |
| 2013 | ||
| Unifocal | 477 (184/293) | 95.9 (93.4/ 97.7) |
| MC/MF | 20 (13/7) | 4.0 (6.6/ 2.3) |
| 2014 | ||
| Unifocal | (150/-) | (92.6/-) |
| MC/MF | (12/ 12) | (7.4/-) |
| 2015 | ||
| Unifocal | 523 (162/361) | 94.9 (89.5/ 97.6) |
| MC/MF | 28 (19/ 9) | 5.0 (10.5/ 2.4) |
IMIP data for 2012 and 2014 are not available. Source: IMIP/HBL research
TABLE 2 – Characteristics of patients with multifocal and multicentric breast cancer operated at the Barão de Lucena Hospital (HBL) and Prof. Fernando Figueira Mother and Child Institute (IMIP). Recife, Pernambuco
| Variables | n | % |
| Age | ||
| <50 | 26 | 29.2 |
| ≥50 | 57 | 64.1 |
| Skin color | ||
| White | 16 | 18.0 |
| Black | 2 | 2.2 |
| Mixed race black | 30 | 33.7 |
| Schooling | ||
| Illiterate | 6 | 6.7 |
| Incomplete elementary school | 22 | 24.7 |
| Complete elementary school | 6 | 6.7 |
| Incomplete high school | 1 | 1.1 |
| Complete high school | 12 | 13.5 |
| Семейное положение | ||
| Гражданский союз | 1 | 1.1 |
| Одного | 8 | 9.0 |
| Замужем, Новый год | 13 | 14.6 |
| Divorced | 3 | 3.4 |
| Widowed | 9 | 10.1 |
Data not reported for each variable were omitted from the table. Source: IMIP/HBL research
TABLE 3 – Clinical and tumor characteristics of patients with multifocal and multicentric breast cancer operated at the Barão de Lucena Hospital (HBL) and Prof. Fernando Figueira Mother and Child Institute (IMIP). Recife, Pernambuco
| Variables | n | % |
| ER | ||
| Positive | 40 | 44.9 |
| Negative | 20 | 22.5 |
| PR | ||
| Positive | 35 | 39.3 |
| Negative | 25 | 28.1 |
| HER2 | ||
| Positive | 18 | 20.2 |
| Negative | 36 | 40.5 |
| Ki67 | ||
| <14% | 16 | 18.0 |
| >14% | 37 | 41.6 |
| Compromised lymph nodes | ||
| Absent | 23 | 25.8 |
| 1 to 3 | 18 | 20.2 |
| 4 or more | 20 | 22.5 |
| Histological grade | ||
| I | 9 | 10.1 |
| II | 27 | 30.4 |
| III | 13 | 14.6 |
| Histological type | ||
| Ductal | 73 | 82.0 |
| Lobular | 1 | 1.1 |
| Others | 4 | 4.5 |
| Size of the largest tumor | ||
| <2 cm | 24 | 27.0 |
| 2-5 cm | 32 | 36.0 |
| >5 cm | 5 | 5.6 |
| Distant metastasis | ||
| Yes | 9 | 10.1 |
| No | 48 | 53.9 |
| Lymphovascular invasion | ||
| Yes | 20 | 22.5 |
| No | 24 | 27.0 |
| Heterogeneity between foci | ||
| Yes | 8 | 9.0 |
| No | 17 | 19.1 |
| Distance between foci | ||
| ≤ 4 cm (multifocal) | 58 | 65.2 |
| > 4 cm (multicentric) | 15 | 16.9 |
Data not reported for each variable were omitted from the table. ER: Estrogen receptor PR: Progesterone receptor. Source: IMIP/HBL research
TABLE 4 – Clinical and tumor characteristics of patients with multifocal/multicentric breast cancer operated at the Barão de Lucena Hospital (HBL) and Prof. Fernando Figueira Mother and Child Institute (IMIP), in relation to heterogeneity between foci. Recife, Pernambuco
| Heterogeneity between foci | |||
| Variables | Yes | No | p-value |
| n (%) | n (%) | ||
| Compromised lymph nodes | |||
| Absent | 2 (40.0) | 3 (60.0) | 1.000 * |
| 1 to 3 | 2 (33.3) | 4 (66.7) | |
| 4 or more | 3 (50.0) | 3 (50.0) | |
| Histological grade | |||
| I | 2 (66.7) | 1 (33.3) | 0.748 * |
| II | 2 (25.0) | 6 (75.0) | |
| III | 1 (33.3) | 2 (66.7) | |
| Size of the largest tumor | |||
| <2 cm | 4 (57.1) | 3 (42.9) | 0.510 * |
| 2-5 cm | 3 (33.3) | 6 (66.7) | |
| >5 cm | 0 (0.0) | 2 (100.0) | |
| Distant metastasis | |||
| Yes | 1 (20.0) | 4 (80.0) | 0.588 * |
| No | 5 (45.5) | 6 (54.5) | |
| Lymphovascular invasion | |||
| Yes | 4 (57.1) | 3 (42.9) | 0.592 * |
| No | 2 (28.6) | 5 (71.4) | |
(*) Fisher’s Exact Test. Source: IMIP/HBL research
TABLE 5 – Clinical and tumor characteristics of patients with multifocal and multicentric breast cancer operated at the Barão de Lucena Hospital (HBL) and Prof. Fernando Figueira Mother and Child Institute (IMIP). Recife, Pernambuco
| Distance between foci | |||
| Variables | ≤4 cm (multifocal) | >4 cm (multicentric) | p-value |
| n (%) | n (%) | ||
| ER | |||
| Positive | 29 (80.6) | 7 (19.4) | 1.000 * |
| Negative | 12 (80.0) | 3 (20.0) | |
| PR | |||
| Positive | 26 (81.3) | 6 (18.7) | 1.000 * |
| Negative | 15 (78.9) | 4 (21.1) | |
| HER2 | |||
| Positive | 14 (82.4) | 3 (17.6) | 0.723 * |
| Negative | 22 (75.9) | 7 (24.1) | |
| Ki67 | |||
| <14% | 13 (86.7) | 2 (13.3) | 0.695 * |
| >14% | 22 (75.9) | 7 (24.1) | |
| Compromised lymph nodes | |||
| Absent | 16 (84.2) | 3 (15.8) | 0.839 * |
| 1 to 3 | 11 (73.3) | 4 (26.7) | |
| 4 or more | 16 (80.0) | 4 (20.0) | |
| Histological grade | |||
| I | 6 (66.7) | 3 (33.3) | 0.440 * |
| II | 20 (87.0) | 3 (13.0) | |
| III | 9 (81.8) | 2 (18.2) | |
| Histological type | |||
| Ductal | 49 (80.3) | 12 (19.7) | 0.370 * |
| Lobular | 1 (100.0) | 0 (0.0) | |
| Others | 2 (50.0) | 2 (50.0) | |
| Size of the largest tumor | |||
| <2 cm | 19 (79.2) | 5 (20.8) | 0.884 * |
| 2-5 cm | 20 (76.9) | 6 (23.1) | |
| >5 cm | 2 (66.7) | 1 (33.3) | |
| Distant metastasis | |||
| Yes | 5 (62.5) | 3 (37.5) | 0.331 * |
| No | 35 (83.3) | 7 (16.7) | |
| Lymphovascular invasion | |||
| Yes | 13 (72.2) | 5 (27.8) | 0.256 * |
| No | 21 (87.5) | 3 (12.5) | |
(*) Fisher’s Exact Test. Source: IMIP/HBL research
[1] Мастер по охране здоровья матери и ребенка по программе выпускников stricto sensu Института интегрального профессора Медицины Фернандо Фигейры – IMIP, Пернамбуку.
[2] Кандидат наук в области токогинекологии в Государственном университете Кампинаса, Бразилия.
[3] Степень магистра в области онкологии в Университете Сан-Паулу, Бразилия.
Отправлено: февраль 2020 года.
Утверждено: июнь 2020 года.