RELATO DE CASO
RODRIGUES, Jonathan Matheus Martins [1], FERREIRA, Samuel de Souza [2], PEREIRA, Anne Caroline Castro [3], ALARCÃO, Eduarda Luz Barbosa [4], FRANÇA, Bruna Paiva de [5], RAMOS, Nathalia Moura [6]
RODRIGUES, Jonathan Matheus Martins. Et al. Terapia de reperfusão após reversão de parada cardiorrespiratória por infarto do miocárdio: relato de caso. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 07, Ed. 10, Vol. 02, pp. 154-166. Outubro de 2022. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/infarto-do-miocardio, DOI: 10.32749/nucleodoconhecimento.com.br/saude/infarto-do-miocardio
RESUMO
O artigo traz um relato de caso sobre a aplicação da terapia de reperfusão após reversão de uma parada cardiorrespiratória com fibrilação ventricular após um infarto agudo do miocárdio com supradesnivelamento do segmento ST, com posterior discussão das principais indicações e manejo adequado das estratégias de reperfusão miocárdica. O objetivo deste estudo é demonstrar, a partir de um relato de caso, como as corretas indicações de reperfusão podem mudar positivamente o prognóstico de um Infarto Agudo do Miocárdio com Supradesnivelamento do Segmento ST (IAMCST), sendo a pergunta norteadora: Qual é a relação prognóstica entre a evolução favorável de um caso de IAMCST e corretas indicações de terapia de reperfusão? A metodologia usada foi a revisão do prontuário de paciente e a revisão bibliográfica de artigos publicados no PubMed e Scielo, bem como a V Diretriz da Sociedade Brasileira de Cardiologia. O resultado foi a reperfusão eletrocardiográfica em 90 minutos após terapia trombolítica seguida de cateterismo cardíaco e angioplastia, com alta da paciente sem sequelas após uma semana.
Palavras-chave: Parada cardiorrespiratória, Infarto do miocárdio, Terapia de reperfusão, Prognóstico.
1. INTRODUÇÃO
O Infarto Agudo do Miocárdio (IAM) é definido quando há indício de lesão miocárdica com necrose com sintomas compatíveis com isquemia miocárdica e sinais eletrocardiográficos sugestivos (IBÁNEZ et al., 2017). Ao mesmo tempo, as troponinas, medidas bioquímicas de necrose miocárdica, auxiliam no diagnóstico de síndrome coronariana aguda. Contudo, em pacientes com IAM com Supradesnivelamento do Segmento ST (IAMCST), não se deve aguardar seus resultados para iniciar o tratamento, possuindo maior valor prognóstico (IBÁNEZ et al., 2017).
Em pacientes em investigação de queixa de dor torácica é essencial a realização de um Eletrocardiograma (ECG) nos primeiros 10 minutos da admissão hospitalar para identificar um possível IAMCST. Além disso, é recomendada a monitorização seriada com ECG de 12 derivações, a fim de detectar arritmias e facilitar o diagnóstico precoce e a triagem do IAMCST (PIEGAS et al., 2015; IBÁNEZ et al., 2017). A baixa sensibilidade da realização de apenas um ECG admissional e a dinâmica do trombo oclusivo coronariano são justificativas para o acompanhamento contínuo do segmento ST (PIEGAS et al., 2015). Dentre as arritmias identificáveis, muitas mortes ocorrem precocemente após o início do IAMCST devido à Fibrilação Ventricular (FV). O maior risco de FV é durante as primeiras quatro horas após o início dos sintomas (PIEGAS et al., 2015; IBÁNEZ et al., 2017).
Em pacientes com suspeita clínica de isquemia miocárdica e elevação do segmento ST, a terapia de reperfusão precisa ser iniciada o mais breve possível (IBÁNEZ et al., 2017). As estratégias de reperfusão incluem os fibrinolíticos, a Intervenção Coronária Percutânea (ICP) e a revascularização cirúrgica (PIEGAS et al., 2015).
Quanto à prescrição da ICP em pacientes com IAMCST, a V Diretriz da Sociedade Brasileira de Cardiologia sobre Tratamento do Infarto Agudo do Miocárdio com Supradesnível do Segmento ST aborda esse método de revascularização do miocárdio de maneira primária, como o único método de reperfusão coronária, ou secundária, após a administração de fibrinolíticos. As estratégias após o uso de fibrinolíticos podem ser divididas em: de resgate (após falha clínica e eletrocardiográfica do fibrinolítico) ou eletiva (estáveis após uso do fibrinolítico) (PIEGAS et al., 2015).
Ainda de acordo com a V Diretriz da Sociedade Brasileira de Cardiologia sobre Tratamento do Infarto Agudo do Miocárdio com Supradesnível do Segmento ST, os fibrinolíticos têm indicação nos pacientes com sintomas sugestivos de síndrome coronariana aguda e ECG com supradesnivelamento persistente do segmento ST em pelo menos duas derivações contíguas ou de um novo ou presumivelmente novo bloqueio de ramo esquerdo, desde que não existam contraindicações. É uma estratégia importante quando a ICP não está disponível em tempo correto, sendo sua administração o mais precoce possível (PIEGAS et al., 2015, IBÁNEZ et al., 2017).
De acordo com Ibánez et al. (2017, p. 138), a fibrinólise é recomendada em até 12 horas dos sintomas iniciais se a ICP não estiver disponível dentro de 120 minutos do reconhecimento do IAMCST.
Quanto à revascularização cirúrgica, é apenas indicada quando a anatomia coronária é desfavorável para realização de angioplastia, múltiplas lesões, na presença de contraindicações ou insucesso terapêutico após fibrinolíticos e ICP ou na presença de complicações (isquemia recorrente, choque cardiogênico ou complicações mecânicas pós-infarto) (PIEGAS et al., 2015).
De acordo com novos achados da metanálise de Fazel et al. (2020, p. 7), durante o IAMCST, em cenários onde a ICP primária, melhor estratégia para reduzir eventos cardíacos adversos, não está disponível, a fibrinólise seguida de terapia invasiva precoce de rotina é mais eficaz em comparação à terapia fibrinolítica isolada. Ademais, quando combinadas essas estratégias de reperfusão, o intervalo de tempo entre fibrinólise e ICP é um determinante da eficácia e segurança, como o risco de sangramentos (FAZEL et al., 2020).
Ao relacionar com pacientes que evoluem para Parada Cardiorrespiratória (PCR) no curso clínico do IAMCST, estes que foram submetidos à ressuscitação cardiopulmonar com retorno à circulação espontânea com indicação de terapia de reperfusão, devem ser considerados para fibrinólise quando não há ICP. O uso de fibrinolíticos durante o atendimento da PCR não é indicado (PIEGAS et al., 2015).
O objetivo deste estudo é demonstrar, a partir de um relato de caso, como as corretas indicações de reperfusão podem mudar positivamente o prognóstico de um Infarto Agudo do Miocárdio com Supradesnivelamento do Segmento ST (IAMCST), sendo questionado para o norteamento da pesquisa: Qual é a relação prognóstica entre a evolução favorável de um caso de IAMCST e corretas indicações de terapia de reperfusão?
A metodologia usada neste trabalho foi realizada a partir da revisão do prontuário do paciente e da revisão bibliográfica de artigos publicados no período de 2017 a 2022 nas bases de dados PubMed e Scielo, por meio dos descritores em ciência de saúde: “infarto do miocárdio”, “terapia de reperfusão”, “prognóstico” e os respectivos termos em inglês: “myocardial infarction”, “reperfusion therapy” e “prognosis”. Além disso, foram selecionadas a V Diretriz da Sociedade Brasileira de Cardiologia sobre Tratamento do Infarto Agudo do Miocárdio com Supradesnível do Segmento ST de 2015 e a Diretriz para o Manejo do Infarto Agudo do Miocárdio em Pacientes que Apresentam Elevação do Segmento ST do European Heart Journal de 2017. Como critérios de inclusão, foram usados artigos que abordam o infarto agudo do miocárdio com supradesnivelamento do segmento ST e as terapias de reperfusão. Foram excluídos artigos anteriores a 2017 e que abordassem apenas angina instável ou infarto agudo do miocárdio sem supradesnivelamento do segmento ST.
2. RELATO DE CASO
Paciente, 54 anos, sexo feminino, sem patologias prévias, procura atendimento em Unidade de Pronto Atendimento por meios próprios no dia 15/12/2021, com queixa de dor torácica, tipo A, há 9 horas. Ao ser admitida em Sala Vermelha para monitorização, coleta de história clínica e realização de ECG, evolui com PCR presenciada pela equipe, em ritmo de FV, sendo iniciado prontamente o protocolo de reanimação cardiopulmonar com retorno à circulação espontânea após dois ciclos de reanimação cardiopulmonar e uma desfibrilação com 200 J. Ao longo do protocolo de reanimação cardiopulmonar, a paciente é submetida à intubação orotraqueal. Após retorno da circulação espontânea, é mantida sedoanalgesia com midazolam 3 mcg/kg/min e fentanil 0,02 mcg/kg/min, em RASS -5, para estabilização hemodinâmica e início dos cuidados pós-PCR.
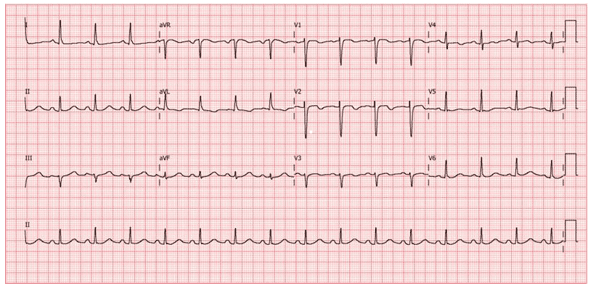
Ao longo dos cuidados pós-PCR, é realizado ECG de 12 derivações (Figura 1), que evidencia supradesnivelamento de onda ST em D2, D3, AVF, V1, V2 e V3.
Figura 01 – ECG pré-trombólise

É realizada trombólise química com tenecteplase (40 mg, endovenosa), dupla antiagregação plaquetária com 300 mg de AAS e 300 mg de clopidogrel, anticoagulação com enoxaparina 1 mg/kg e sinvastatina 40 mg. Passados 90 minutos do procedimento, é realizado novo ECG de 12 derivações (Figura 2), que apresenta redução do supradesnivelamento do segmento ST – critérios eletrocardiográficos de reperfusão.
Figura 02 – ECG pós-trombólise
Paciente é transferida para Unidade Hospitalar com serviço de hemodinâmica, onde é realizado cateterismo cardíaco por acesso femoral, ainda em 15/12/2021, que evidencia lesão obstrutiva em descendente anterior – lesão 90% em terço proximal, tronco de coronária esquerda livre de obstrução, coronária direita com estenose de 30% em terço proximal e distal, sem lesões obstrutivas, e ventrículo esquerdo com hipocinesia anterior e apical importante. É realizado, então, implante de stent farmacológico Metafor 3,0 x 29 mm em descendente anterior (liberado a 20 atm), sem lesões residuais. No dia 16/12/2022, realiza-se ecocardiograma transtorácico que mostra disfunção sistólica do VE de grau discreto com presença de alteração segmentar apical. Função diastólica com padrão indeterminado. Fusão, sem aumento das pressões de enchimento. Fração de ejeção do ventrículo esquerdo de 48% (Simpson).
Paciente evolui bem após o quadro, sendo extubada no dia seguinte, 16/12/2022, sem sequelas neurológicas e permanecendo em Unidade de Cuidados Intermediários até 19/12/2022, quando recebe alta para enfermaria. Dois dias depois, em 21/12/2022, recebe alta hospitalar, com encaminhamento para seguimento em Ambulatório de Cardiologia.
Recebe alta com prescrição de AAS 100 mg, um Comprimido (cp) uma vez ao dia; clopidogrel 75 mg, um cp no almoço; sinvastatina 40 mg, um cp à noite; enalapril 10 mg, um cp pela manhã e meio cp à noite; metoprolol 50 mg, dois cp de 12 em 12 horas; e omeprazol 20 mg, pela manhã, em jejum.
3. DESENVOLVIMENTO
De acordo com a V Diretriz da Sociedade Brasileira de Cardiologia sobre Tratamento do Infarto Agudo do Miocárdio com Supradesnivelamento do Segmento ST, é recomendado que todos os pacientes com suspeita de síndrome coronariana aguda estejam em monitorização eletrocardiográfica, considerando que arritmias cardíacas e distúrbios de condução são frequentes nas primeiras horas do IAM e sua identificação e intervenção precoces são importantes para o prognóstico do paciente (PIEGAS et al., 2015).
O IAM destaca-se como uma das etiologias da PCR por induzir arritmias ventriculares, como a FV, a qual, apesar de não ser o ritmo cardíaco mais comum, é responsável por mais de 60% dos casos de parada cardíaca súbita com posterior morte súbita (MEDINA et al., 2020; TAKAHASHI et al., 2018). A presença do supradesnivelamento do segmento ST constitui ainda um fator de risco para a PCR nas primeiras horas após a admissão ao serviço, com prevalência de associação desses eventos de 7% a 10% (COSTA et al., 2019).
No que se refere à comparação entre pacientes com IAMCST que evoluíram com e sem PCR, dados revelam que o grupo com PCR está mais frequentemente associado a lesões do tronco de coronária esquerda, menor fração de ejeção ventricular esquerda e maiores elevações de CK (TAKAHASHI et al., 2018). Outros dados sugerem que cerca de 12% dos pacientes podem evoluir com PCR súbita previamente à terapia com ICP, com acometimento preferencial de parede anterior, menores taxas de fração de ejeção e maior incidência de choque cardiogênico (MEDINA et al., 2020).
Ademais, no grupo IAMCST seguido de PCR, mulheres são menos propensas a apresentar FV como primeiro ritmo de parada – 25% vs. 43% (MEDINA et al., 2020)
– e costumam evoluir com esse ritmo de forma mais tardia, durante o transporte ao serviço, do que antes da chegada da emergência (TAKAHASHI et al., 2018). Além disso, possuem maior probabilidade de desfecho positivo após reanimação cardiopulmonar e menor incidência de morte cardíaca súbita, em contraste aos homens (MEDINA et al., 2020).
Takahashi et al. (2018) compararam o desfecho em médio prazo de indivíduos com IAM com PCR e sem PCR. O primeiro grupo apresentou desfecho significativamente pior, com maiores taxas de eventos cardiovasculares graves, incidência de arritmias ventriculares, mortalidade hospitalar e óbitos em comparação ao segundo grupo. Assim, há um interesse ainda maior de se atentar aos cuidados intensivos e às opções de tratamento disponíveis para os pacientes que sobreviveram a PCR por IAM considerando que tais esforços após retorno da circulação espontânea podem interferir no prognóstico dos indivíduos, principalmente quando o ritmo inicial se apresenta como FV ou taquicardia ventricular sem pulso (TAKAHASHI et al., 2018).
Apesar de o IAMCST que evolui com PCR estar associado a piores desfechos clínicos, o avanço nas técnicas de reperfusão relacionadas ao IAM nas últimas décadas contribuiu com a diminuição da mortalidade por causas cardiovasculares e tornou possível traçar melhores estratégias terapêuticas. A reperfusão é a terapia mais eficaz na redução da mortalidade por IAMCST e o seu sucesso é tempo-dependente, sendo que quanto mais precoces o diagnóstico e a intervenção, melhores os desfechos clínicos. Dessa forma, ao seguir as indicações corretas do procedimento, consegue-se mudar positivamente o prognóstico deste grupo, com melhora na sobrevida dos pacientes (MARKMAN FILHO; LIMA, 2021; CHARASK et al., 2021; TAKAHASHI et al., 2018).
Entre os métodos de reperfusão miocárdica, a intervenção coronariana percutânea é o padrão-ouro no tratamento do IAMCST, uma vez que alcança maiores taxas de reperfusão completa e está associada a menor incidência de reinfarto, Acidente Vascular Cerebral (AVC) e morte (OLIVEIRA et al., 2021). Dessa forma, é a técnica preferencial se estiver disponível em até 90 minutos do diagnóstico de IAM, caso o paciente tenha contraindicação ao uso de fibrinolíticos ou na vigência de choque cardiogênico, sendo nos últimos dois casos indicada mesmo fora do período ideal. Em pacientes de apresentação tardia, entre 12 e 24 horas, caso haja evidência de persistência de isquemia miocárdica ou suas consequências, como instabilidade hemodinâmica e arritmias ventriculares graves, a ICP pode ser utilizada de forma primária (PIEGAS et al., 2015).
Nos casos em que não há acesso em tempo hábil para a realização de ICP e no cenário pré-hospitalar, a utilização de fibrinólise intravenosa ganha importância, devendo ser administrada o mais precocemente possível, sem aguardar o resultado dos marcadores de necrose miocárdica. Alguns estudos mostram que quando administrada em até duas horas do início dos sintomas, a Terapia Fibrinolítica (TF) apresenta desfechos semelhantes ou até superiores ao da ICP (CÂMARA et al., 2020).
No entanto, apesar de seu benefício comprovado em pacientes sem contraindicações, seu uso ainda está associado a complicações referentes a AVC, sangramentos não cerebrais e hipotensão, mais frequentes em relação aos eventos adversos graves na ICP (BALK et al., 2019). No Quadro 1 estão dispostas as contraindicações à sua utilização (PIEGAS et al., 2015).
Quadro 1 – Contraindicações absolutas e relativas da terapia fibrinolítica
|
Contraindicações Absolutas |
Contraindicações Relativas |
| ● Qualquer sangramento intracraniano prévio
● AVC isquêmico nos últimos três meses
● Dano ou neoplasia no sistema nervoso central ● Trauma significante na cabeça ou rosto nos últimos três meses ● Sangramento ativo ou diátese hemorrágica (exceto menstruação) ● Qualquer lesão cerebral vascular conhecida ● Dissecção aguda de aorta
● Discrasia sanguínea |
● AVC isquêmico há mais de três meses ou doenças intracranianas não listadas
● Gravidez
● Uso de antagonistas de vitamina K
● Sangramento interno recente há menos de duas a quatro semanas ● Ressuscitação cardiopulmonar traumática e prolongada ou cirurgia de grande porte há menos de três semanas ● Hipertensão arterial não controlada
● Punções não compressivas
● Úlcera péptica ativa
● Exposição prévia à estreptoquinase |
Fonte: Piegas et al. (2015).
Para aumentar a chance de reperfusão, considerando que o acesso à ICP é restrito e concentrado em grandes centros, foi instituída a terapia fármaco-invasiva. Após o uso de fibrinolíticos, a realização da ICP é recomendada para todos os pacientes, sendo variável a temporalidade indicada. Nos casos em que o paciente persiste sintomático, sem redução de 50% do desnivelamento de ST no ECG ou com evidências de isquemia miocárdica, o procedimento é indicado como resgate da terapia de reperfusão. Já para os pacientes estáveis, a cinecoronariografia deve ser realizada de forma eletiva, de 6 a 24 horas, de forma a conduzir a estratégia de revascularização a ser adotada (PIEGAS et al., 2015; BIANCO et al., 2021).
Estudos mostraram que a utilização da TF pré-hospitalar reduziu o tempo de espera entre o início dos sintomas e a instituição da terapia de reperfusão, em comparação à realização da ICP (CÂMARA et al., 2020). Isso se torna relevante, na medida em que a cada 30 minutos de atraso na instituição da ICP, o risco relativo de mortalidade aumenta em 7,5% (BALK et al., 2019).
Esses resultados explicam por que a utilização de fibrinolíticos com seguimento da intervenção coronariana percutânea faz com que a estratégia fármaco-invasiva tenha prognósticos semelhantes ou superiores à ICP primária. Sendo assim, a TF apresenta-se como uma alternativa relevante quando não há acesso hábil à ICP, realidade comum em muitos locais no Brasil (CÂMARA et al., 2020).
Além disso, há a possibilidade da revascularização cirúrgica, que tem sido cada vez menos utilizada. Ela é feita de forma eletiva, de três a sete dias após o IAM sendo indicada quando a anatomia coronária é favorável, em casos de falha da TF e da ICP ou na vigência de complicações como isquemia recorrente, alterações mecânicas do infarto e choque cardiogênico (PIEGAS et al., 2015).
4. CONSIDERAÇÕES FINAIS
O IAMCST se revela como uma patologia comum em Unidades de Emergência, que necessita de diagnóstico e instituição terapêutica imediata, considerando que atrasos nesse processo aumentam a mortalidade e pioram drasticamente o prognóstico do paciente. Dessa forma, a terapia de reperfusão – seja com fibrinolíticos, seja com ICP – deve ser iniciada precocemente. Neste caso, a paciente foi submetida a trombólise química, obtendo critérios de reperfusão eletrocardiográficos 90 minutos após a terapêutica. No mesmo dia foi transferida para Unidade Hospitalar de maior porte, onde foi realizado cateterismo seguido de angioplastia. A pronta instituição da terapêutica de reperfusão após o retorno da circulação espontânea foi decisiva para o bom prognóstico da paciente, visto que foi extubada no dia seguinte e recebeu alta hospitalar após uma semana sem sequelas neurológicas, demonstrando evolução favorável do IAMCST a partir de uma terapia de reperfusão com corretas indicações, como visou-se responder na questão norteadora do presente artigo.
REFERÊNCIAS
BALK, Maurício et al. Análise comparativa entre pacientes com IAMCSST transferidos e pacientes de demanda espontânea submetidos à angioplastia primária. Arquivos Brasileiros de Cardiologia, v. 112, n. 4, p. 402-407, 2019. Disponível em: <https://doi.org/10.5935/abc.20190014>. Acesso em 18/03/2022.
BIANCO, Henrique Tria et al. Acurácia da redução do segmento-ST pós- trombólise como preditor de reperfusão adequada em estratégia fármaco- invasiva. Arquivos Brasileiros de Cardiologia, v. 117, n. 1, p. 15-25, 2021. Disponível em: <https://doi.org/10.36660/abc.20200241>. Acesso em 18/03/2022.
CÂMARA, Priscila Fernandes Meireles et al. Clinical outcomes of patients after using prehospital fibrinolytic therapy: a systematic review. Acta Paulista de Enfermagem, v. 33, 2020. Disponível em: <https://doi.org/10.37689/acta- ape/2020AR00946>. Acesso em 18/03/2022.
CHARASK, Adrián et al. Mortalidad por infarto agudo de miocardio en el registro continuo ARGEN-IAM-ST. Su relación con las diferentes terapias de reperfusión. Revista Argentina de Cardiología, Ciudad Autónoma de Buenos Aires, v. 89, n. 4, p. 323-331, 2021. Disponível em: <http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1850- 37482021000400323&lng=es&nrm=iso>. Acesso em 18/03/2022.
COSTA, Yanina Castillo et al. Cardiac arrest within the first 24 hours after hospital admission in ST-segment elevation acute coronary syndromes. The ARGEN-IAM-ST registry. Revista Argentina de Cardiología, v. 87, n. 3, p. 234-237, 2019.Disponível em: <http://dx.doi.org/10.7775/rac.es.v87.i3.13564>. Acesso em 18/03/2022.
FAZEL, Reza et al. Comparison of reperfusion strategies for ST‐segment- elevation myocardial infarction: a multivariate network meta‐analysis. Journal of the American Heart Association, v. 9, n. 12, p. e015186, 2020. Disponível em: <https://doi.org/10.1161/JAHA.119.015186>. Acesso em 18/03/2022.
IBÁNEZ, Borja et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. Revista Española de Cardiología (English Ed.), v. 70, n. 12, p. 1082, 2017. Disponível em: <https://doi.org/10.1016/j.rec.2017.11.010>. Acesso em 18/03/2022.
MARKMAN FILHO, Brivaldo; LIMA, Sandro Gonçalves de. Reperfusão coronariana no infarto agudo do miocárdio: Tentar o ótimo. Executar o possível. Arquivos Brasileiros de Cardiologia, v. 117, n. 1, p. 130-131, 2021. Disponível em: <https://doi.org/10.36660/abc.20210500>. Acesso em 18/03/2022.
MEDINA, Maikel Santos et al. Sudden cardiac arrest due to ventricular arrhythmia in patients with acute myocardial infarction. CorSalud (Revista de Enfermedades Cardiovasculares), v. 12, n. 1, p. 46-53, 2020. Disponível em: http://scielo.sld.cu/pdf/cs/v12n1/en_2078-7170-cs-12-01-46.pdf
OLIVEIRA, Jussiely Cunha et al. Acesso à Terapia de Reperfusão e Mortalidade em Mulheres com Infarto Agudo do Miocárdio com Supradesnivelamento do Segmento ST: Registro VICTIM. Arquivos Brasileiros de Cardiologia, v. 116, n. 4, p. 695-703, 2021. Disponível em: <https://doi.org/10.36660/abc.20190468>. Acesso em 18/03/2022.
PIEGAS, L.S. et al. V Diretriz da Sociedade Brasileira de Cardiologia sobre Tratamento do Infarto Agudo do Miocárdio com Supradesnível do Segmento ST. Arq Bras Cardiol., v. 105, n. 2, p. 1-105, 2015. Disponível em: <https://doi.org/10.5935/abc.20150107>. Acesso em 18/03/2022.
TAKAHASHI, Masashi et al. Incidence and prognosis of cardiopulmonary arrest due to acute myocardial infarction in 85 consecutive patients. Journal of Cardiology, v. 72, n. 4, p. 343-349, 2018. Disponível em: <https://doi.org/10.1016/j.jjcc.2018.04.001>. Acesso em 18/03/2022
[1] Graduação em Medicina ORCID: 0000-0002-0121-3177.
[2] Título de especialista em Clínica Médica (SBCM), Pos Graduado em Medicina Intensiva AMIB/UniRedentor, Graduado em Medicina pela Universidade Federal do Tocantins. ORCID: 0000-0002-2452-0065.
[3] Graduanda em Medicina. ORCID: 0000-0003-4570-1022.
[4] Graduanda em Medicina. ORCID: 0000-0002-7054-4746.
[5] Graduanda em Medicina. ORCID: 0000-0001-9619-4038.
[6] Graduanda em Medicina. ORCID: 0000-0003-1033-4496.
Enviado: Março, 2022.
Aprovado: Outubro, 2022.