ARTICOLO ORIGINALE
MONTEIRO, Lis Mayra Dantas [1], FACCO, Lucas [2], FECURY, Amanda Alves [3], ARAÚJO, Maria Helena Mendonça de [4], OLIVEIRA, Euzébio de [5], DENDASCK, Carla Viana [6], SOUZA, Keulle Oliveira da [7], DIAS, Claudio Alberto Gellis de Mattos [8]
MONTEIRO, Lis Mayra Dantas. Et. Numero di casi di lebbra in Brasile dal 2010 al 2015. Revista Científica Multidisciplinar Núcleo do Conhecimento. Anno 05, Ed. 11, Vol. 25, pp. 62-70. novembre 2020. ISSN: 2448-0959, Link di accesso: https://www.nucleodoconhecimento.com.br/salute/lebbra-in-brasile, DOI: 10.32749/nucleodoconhecimento.com.br/salute/lebbra-in-brasile
RIEPILOGO
La lebbra è considerata una malattia infettiva causata dal batterio Mycobacterium leprae noto anche come Bacillus di Hansen. Oltre ad essere una malattia con evoluzione graduale, la lebbra dipende dalla relazione tra il parassita e l’ospite. L’obiettivo di questo studio era mostrare il numero di casi di lebbra in Brasile tra il 2010 e il 2015 in Brasile. La ricerca è stata condotta presso DATASUS (http://datasus.saude.gov.br/). Con l’avanzamento delle politiche pubbliche, il numero di casi della malattia in Brasile è diminuito tra il 2010 e il 2015. Ha una prevalenza più elevata nei maschi e il più alto tasso di pazienti è nelle fasce di età più grandi, cioè negli adulti. Il periodo di incubazione della malattia (che può variare da 2 a 7 anni). Alla luce di ciò, possono essere innescati diversi problemi a livello individuale, come il coinvolgimento fisico debilitante e psicologico. Al fine di ridurre il numero di casi della malattia nel paese e di essere in grado di effettuare la diagnosi il prima possibile, devono essere analizzati i risultati clinici e i test disponibili per questo rilevamento.
Parole chiave: Epidemiologia, lebbra, Mycobacterium leprae.
INTRODUZIONE
La lebbra è considerata una malattia infettiva, perché ha bisogno di un contatto diretto con il bacillo da trasmettere tra le persone. È causato dal batterio Mycobacterium leprae noto anche come Bacillus di Hansen. Questa malattia viene rilevata solo, in media, tra 2 e 7 anni di incubazione e i sintomi di solito compaiono da 11 a 16 giorni. In questa fase sintomatica, la trasmissione interpersonale è possibile, e di solito solo una piccola parte si ammala (BRASIL, 2002; Oliveira et al., 2016).
La lebbra può essere classificata in due forme: lebbra paucibacillare o lebbra multibacillare. Nella variante Paucibacillare, il paziente è resistente ai bacilli, presentando fino a cinque lesioni cutanee. I bacilli si trovano in minor numero nel corpo, non essendo sufficienti per la trasmissione ad altre persone. In questo caso, c’è la possibilità di guarigione spontanea. La lebbra multibacillare comprende il cosiddetto gruppo trasmettitore, con sei o più lesioni cutanee. I malati non hanno difese contro i batteri, eliminandoli attraverso le vie aeree (BRASIL, 2002; BRASIL, 2016). Il contagio di solito avviene attraverso il contatto diretto tra una persona suscettibile e un paziente non trattato, di solito un membro della famiglia (BRASIL, 2015).
Oltre ad essere una malattia con evoluzione graduale, la lebbra dipende dalla relazione tra il parassita e l’ospite. Quando l’ospite ha un efficiente sistema di difesa, tende a non manifestare la malattia. Per vari motivi come la vulnerabilità socioeconomica e vivere con molte persone nello stesso ambiente, può raggiungere individui di varie età ed entrambi i sessi (BRASIL, 2002).
I sintomi possono apparire sulla pelle o sul sistema nervoso. Sulla pelle sono solitamente caratterizzati da lesioni con perdita o aumento della sensibilità. Possono apparire macchie di pigmento, placche, infiltrazioni, tuberi e /o noduli. Nel sistema nervoso i sintomi possono apparire come disabilità fisiche e, a seconda del grado della malattia, deformità alle estremità del corpo (BRASIL, 2002; FREITAS, 2015).
Il trattamento con lebbra viene eseguito con la combinazione di diversi farmaci, chiamati polichemoterapia o MDT. Per i pazienti con la forma Paucibacillar, vengono utilizzati due tipi di antibiotici. Per coloro che hanno una forma multibacillare, si raccomandano tre tipi di antibiotici (BRASIL, 2002; FREITAS, 2015).
Secondo il Ministero della Salute, il numero di nuovi casi in Brasile durante gli anni intervistati è stato di 193.021 pazienti. (BRASIL, 2017).
OBIETTIVO
Mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015 in Brasile.
METODO
La ricerca è stata condotta presso DATASUS (http://datasus.saude.gov.br/), e i dati sulla lebbra sono stati raccolti dai seguenti passaggi: nella scheda “Accesso alle informazioni”, è stata selezionata “Informazioni sulla salute (TABNET)” e subito dopo aver cliccato su “Epidemiologica e Morbilità”. Nella pagina successiva cliccando su “Casi di lebbra – Dal 2001 (SINAN)”, è stata scelta l’opzione “Lebbra – dal 2001”, e in ambito geografico abbiamo optato per “Brasile per regione e unità della Federazione”. I dati sono stati raccolti dal 2010 al 2015, scegliendo: online le opzioni “Anno diagnostico”, “Regione”, “Sesso”, “Fascia d’età”, “Modalità di rilevamento”, “Valutazione diagnostica” e “Lesione cutanea”. Nel campo colonna è stata utilizzata l’opzione “Non attivo” e nel contenuto la frase “Pazienti per la cura” per le opzioni di riga precedenti. Dopo la selezione, questi dati sono stati compilati nello strumento Excel, il componente Office di Microsoft Corporation. Ricerca bibliografica svolta nel laboratorio dell’Istituto Federale di Educazione, Scienza e Tecnologia di Amapá, Campus Macapá, situato a: Rodovia BR 210 KM 3, s/n – Bairro Brasil Novo. CEP: 68.909-398, Macapá, Amapá, Brasil.
RISULTATI
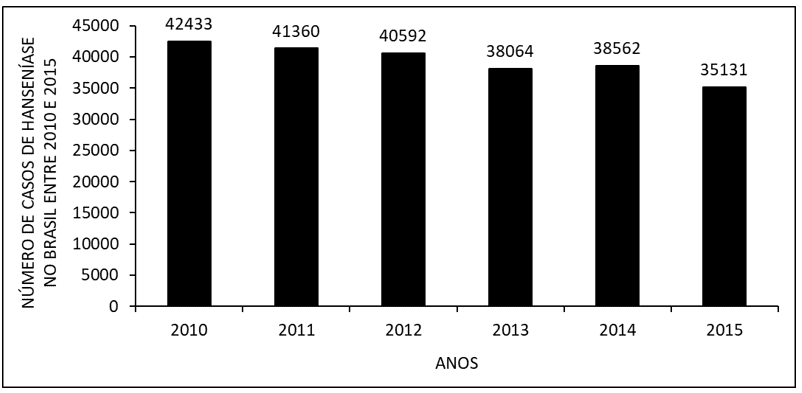
La figura 1 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015. Si osserva che negli ultimi anni si è registrato un calo del numero di casi, con un lieve aumento del numero del 2014 rispetto al 2013.
Figura 1 Numero di casi di lebbra in Brasile tra il 2010 e il 2015.
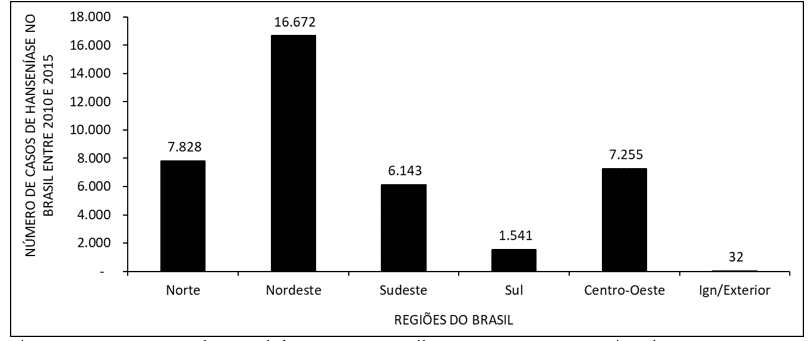
La figura 2 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, per regioni del paese. I dati mostrano che il maggior numero di visite si verifica nel nord-est e nella minoranza al Sud.
La figura 2 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, per regioni del paese.
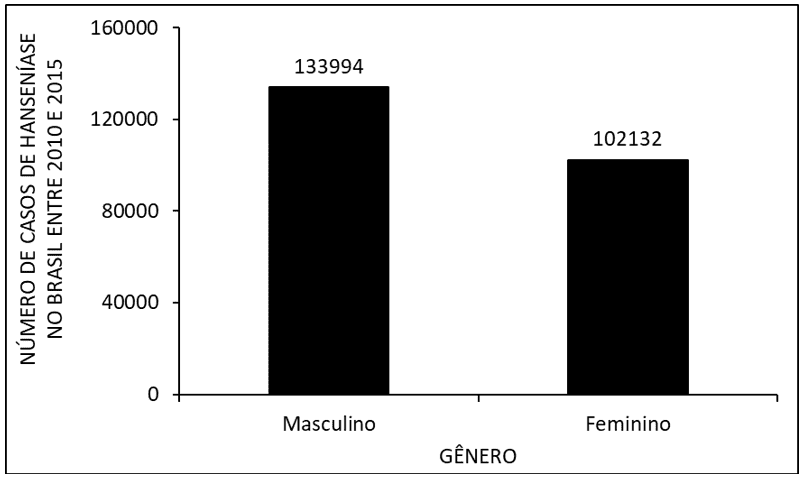
La figura 3 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, in base al sesso. Dove si osserva che c’è un numero maggiore di occorrenze nei maschi rispetto alle femmine.
La figura 3 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, in base al sesso.
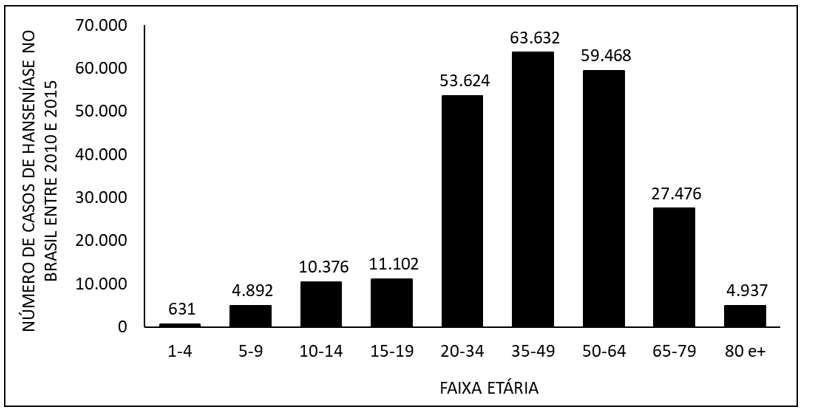
La figura 4 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, per fascia d’età. Quando si nota un tasso più elevato di insorgenza della malattia negli adulti di età compresa tra 20 e 64 anni e inferiore nei bambini di età compresa tra 1 e 9 anni e negli anziani di età pari o superiore a 80 anni.
Figura 4 Mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, per fascia d’età.
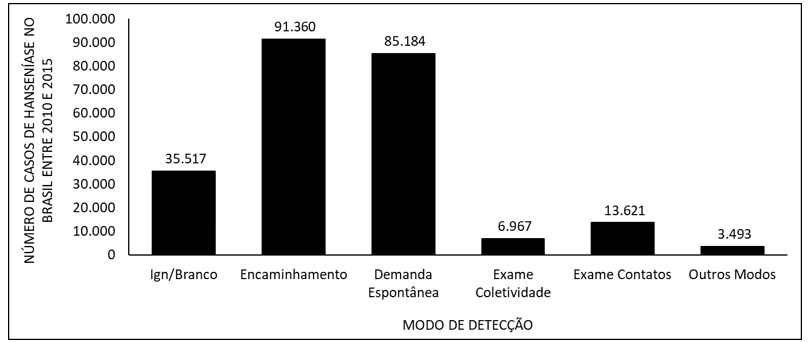
La figura 5 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, secondo la modalità di rilevamento. La principale modalità di rilevamento della malattia sono i rinvii, seguiti dalla domanda spontanea.
La figura 5 Mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, in base alla modalità di rilevamento.
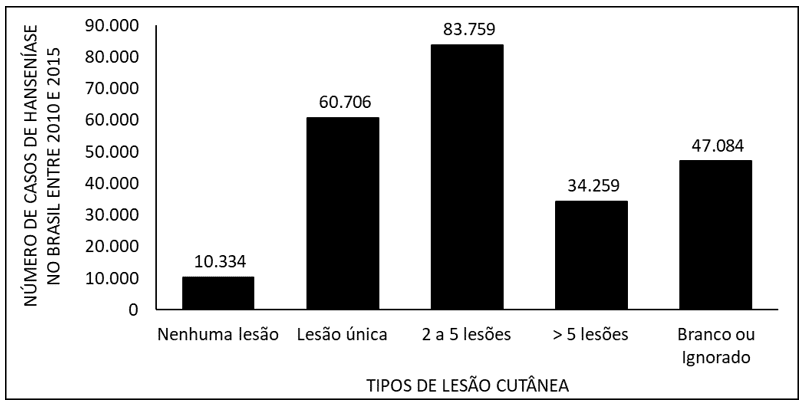
La figura 6 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, a causa dei tipi di lesione cutanea. I dati mostrano che la maggior parte dei pazienti ha da 2 a 5 lesioni cutanee e la minoranza non presenta alcuna lesione.
Figura 6 Mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, per tipo di lesione cutanea.
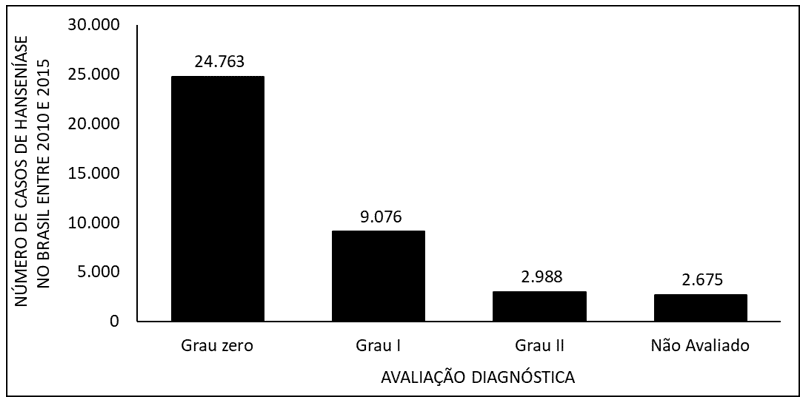
La figura 7 mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, mediante valutazione diagnostica. I dati mostrano che la maggior parte dei casi appartiene al grado zero e la minoranza al grado II della malattia.
La figura 7 Mostra il numero di casi di lebbra in Brasile tra il 2010 e il 2015, mediante valutazione diagnostica.
DISCUSSIONE
Negli anni dal 2010 al 2015 si è registrato un calo del numero di pazienti affetti da lebbra, con un lieve aumento nel 2014 (figura 1). I dati sono confermati dalla letteratura. La diminuzione si è probabilmente verificata attraverso l’attuazione di politiche pubbliche per far fronte alla malattia, come la diagnosi precoce e il trattamento di successo, che porta alla cura. L’aumento del numero del 2014 è probabilmente dovuto alla campagna per individuare nuovi casi della malattia (BRASIL, 2015; 2017; 2017a).
Il numero di casi di lebbra mostra più visite nel nord-est e meno nella regione meridionale (figura 2). Secondo la letteratura, questo alto numero di persone infette nel nord-est è probabilmente dovuto all’alto tasso di trasmissione, che si verifica nelle festività natalizie. In un momento in cui le unità sanitarie di base non agiscono. Nella regione meridionale, la probabile causa del basso indice di pazienti si riferisce alla distanza tra i servizi sanitari e il paziente, ostacolando l’accesso e contribuendo all’evoluzione della malattia, ad un alto grado di disabilità fisica (ROCHA, 2015).
In base al sesso, negli anni dal 2010 al 2015, gli uomini hanno avuto un’incidenza della malattia più elevata rispetto alle donne (figura 3). Quando si confrontano i dati con la letteratura, si osserva che la probabile causa di questo alto tasso è dovuta al fatto che gli uomini sono esposti più alla malattia rispetto alle donne, prendendosi del tempo per cercare servizi sanitari e abbandonare il trattamento prima della cura. Questo lo rende suscettibile allo sviluppo della deformità caratteristica della malattia (ARAGOSO et al., 2014; ARANTES et al., 2010).
A livello di occorrenza, gli individui di fascia di età più elevata predominano tra gli infetti. Uno dei fattori prevalenti per questo aspetto è il tempo di incubazione del batterio (Mycobacterium leprae), che può estendersi da due a sette anni e, quindi, presentarsi in età adulta e, insieme a questo, finisce per culminare in possibili coinvolgimento psicologico, poiché, con la comparsa di problemi fisici – amplificati dal ritardo della diagnosi – il paziente potrebbe ritrovarsi incapace di svolgere la sua attività professionale e , quindi, difficoltà a contribuire economicamente all’ambiente familiare. Inoltre, in caso di casi familiari, è possibile aumentare la possibilità di malattia dei bambini (VELÔSO, 2018).
Per diagnosticare la lebbra, e la sua conseguente classificazione e stadiazione, vengono analizzati diversi aspetti. Tali fattori verificati possono variare a seconda della classificazione utilizzata, essendo due delle principali, quella di Ridley e Jopling si basa sulle caratteristiche istopatologiche, cliniche, bacilloscopiche e immunologiche; la classificazione dell’Organizzazione Mondiale della Sanità (OMS) utilizza nella sua classificazione l’indice bacilloscopico, stabilendo che, se sono presenti al massimo cinque lesioni a livello cutaneo e del tronco nervoso, vi è lebbra paucibacillare. Se ci sono più di cinque lesioni, a livello della pelle e del tronco nervoso, allora c’è la lebbra multibacillare. Tuttavia, se c’è disponibilità per eseguire bacilloscopia sul paziente e viene contattato il risultato positivo, la classificazione si basa automaticamente su multibacillare (LASTÓRIA e ABREU, 2012).
A seconda della forma di manifestazione di lebbra, diversi coinvolgimento possono essere fisicamente presenti nell’individuo infetto il cui bacillo è attivo, tra cui: lesioni granulomatose (che possono sorgere in forme diverse, come noduli o papule), edema, sintomi causati quando i tronchi nervosi sono colpiti (come atrofia muscolare, debolezza e dolore), problemi immunitari, debolezze sensoriali, motorie, processi infiammatori acuti e sistemici e altre implicazioni per il corpo (PESSOA , 2019).
La lebbra, al fine di non innescare un grave coinvolgimento per l’individuo, deve essere diagnosticata precocemente, utilizzando la logica clinica e i test raccomandati. Se la diagnosi avviene in ritardo, le implicazioni possono essere maggiori. Inoltre, l’epidemiologia e il suo controllo sono necessari per un’ampia conoscenza della situazione di prevalenza della malattia, riflettendo così nel numero di casi, perché, se il controllo non è efficace, può esserci una maggiore diffusione della malattia e, di conseguenza, un aumento significativo del numero di casi. La ricerca di assistenza medica nella fase iniziale della malattia culmina nella prevalenza di casi appartenenti al grado zero (in cui vengono conservati i segmenti muscolari e le rispettive sensibilità, caratterizzando, in gran parte, una buona prognosi del paziente) (PESSOA, 2019; BRASIL, 2018).
CONCLUSIONE
Con l’avanzamento delle politiche pubbliche volte a combattere la lebbra, sulla base della diagnosi precoce e del trattamento, il numero di casi della malattia in Brasile, a livello maggioritario, è diminuito tra il 2010 e il 2015.
La lebbra ha una prevalenza più elevata nei maschi, e la probabile causa di questa realtà è la maggiore esposizione degli uomini a questa patologia, poiché la ricerca del servizio sanitario è meno completa e, inoltre, il maggiore abbandono del trattamento, con conseguente avanzamento della malattia e il conseguente emergere di debolezze organiche dell’individuo.
Inoltre, il più alto tasso di pazienti è in fasce d’età più grandi, cioè negli adulti, e il fattore principale è responsabile di questo il periodo di incubazione della malattia (che può variare da 2 a 7 anni). Alla luce di ciò, possono essere innescati diversi problemi a livello individuale, come i coinvolgimento fisico debilitante e psicologico, e la famiglia, perché, con l’emergere della debolezza, possono sorgere difficoltà economiche a causa della perdita di attività professionale retribuita.
Al fine di ridurre il numero di casi della malattia nel paese e di essere in grado di effettuare la diagnosi il prima possibile, devono essere analizzati i risultati clinici e i test disponibili per questo rilevamento. Se il paziente può fare la sua diagnosi nella fase iniziale della malattia, di solito c’è una buona prognosi e la sua salute organica può essere notevolmente preservata, mantenendo la sensibilità e l’integrità dei suoi segmenti muscolari.
RIFERIMENTI
ARAGOSO, I.; CARVALHO, R.M.B.; SOUSA, C.M.; VIEIRA, G.D. Hanseníase em Rondônia: incidência e características dos casos notificados, 2001 a 2012. Epidemiologia e Serviços de Saúde, v.23, n.2, Brasília, jun. 2014.
ARANTES, C.K.; FILIPE, M.S.; GARCIA, M.L.R.; NARDI, M.T.; PASCHOAL, V.D.A. Avaliação dos serviços de saúde em relação ao diagnóstico precoce da hanseníase. Epidemiologia e Serviços de Saúde, v.19, n.2, Brasília, jun. 2010.
BRASIL. Ministério da Saúde. Secretaria de Políticas de Saúde. Departamento de Atenção Básica. Guia para o controle da hanseníase. 1ª ed., Brasília (DF): Ministério da Saúde, 2002. Disponível em: <http://bvsms.saude.gov.br/bvs/publicacoes/guia_de_hanseniase.pdf> Acesso em: 24 ago 2017.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância das Doenças Transmissíveis. Diretrizes para vigilância, atenção e eliminação da Hanseníase como problema de saúde pública: manual técnico-operacional. 1ª ed., Brasília (DF): Ministério da Saúde, 2016. Disponível em: <http://www.saude.pr.gov.br/arquivos/File/DiretrizesdoManuaTcnicoOperacionaldeHansenase.pdf> Acesso em: 05 set 2017.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância das Doenças Transmissíveis. Eliminar a hanseníase é possível: um guia para os municípios. Brasília (DF): Ministério da Saúde, 2015. Disponível em: <http://bvsms.saude.gov.br/bvs/publicacoes/eliminar_hanseniase_possivel_versao_preliminar.pdf> Acesso em: 05 set 2017.
BRASIL. Boletim Epidemiológico. Brasilía DF. Ministério da Saúde. 49, n. 4, 12p. 2018.
FREITAS, A.A. Resposta imune celular e humoral a proteínas recombinantes do Mycobacterium leprae em pacientes com outras dermatoses. Tese (Doutorado) – Universidade Federal de Goiás, Instituto de Patologia Tropical e Saúde Pública, Program de Pós Graduação em Medicina Tropical e Saúde Pública, Goiânia, 2015. Disponível em: <https:// posstrictosensu.iptsp.ufg.br/up/59/o/AlinedeAraujoFreitas_2015_vers%C3%A3ofinal.pdf> Acesso em: 12 set 2017.
LASTÓRIA, J. C; ABREU, M. A. M. M. Hanseníase: diagnóstico e tratamento. Diagn Tratamento, v. 17, n. 4, p. 173-179, 2012.
OLIVEIRA, Ciane Martins de; et. al. A evolução da assistência ao paciente com Hanseníase: dos leprosários à poliquimioterapia. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 01, Vol. 06, Ed. 08, pp. 68-80. Agosto de 2016. ISSN: 2448-0959
PESSOA, M. M. S. F. S. Hanseníase no Brasil: Uma revisão literária, nos anos de 2014 a 2019. 45p. Trabalho de Conclusão de Curso (Graduação de Farmácia) – Universidade Federal do Rio Grande do Norte, Rio Grande do Norte, Natal, 2019.
ROCHA, A.C.A.A. Análise da sazonalidade da incidência de hanseníase segundo regiões geográficas, climas e biomas do Brasil. 2015. 82 f. Dissertação (Mestrado em Ciências Ambientais) – Universidade do Estado de Mato Grosso, Programa de Pós-Graduação em Ciências Ambientais, Cáceres/MT.
VELÔSO, D. S. Perfil clínico-epidemiológico da hanseníase no estado do Piauí, no período de 2009 a 2016. 127p. Dissertação (Mestrado em Medicina Tropical) – Instituto Oswaldo Cruz, Piauí, Teresina, 2018.
[1] Tecnica mineraria, come risultato dell’Istituto Federale di Amapá (IFAP).
[2] Studente del Corso di Medicina dell’Università Federale di Amapá (UNIFAP).
[3] Biomedicale, Dottorato di Ricerca in Malattie Tropicali, Professore e ricercatore del Corso di Medicina dell’Università Federale di Amapá (UNIFAP).
[4] Medico, professore e ricercatore del corso di medicina dell’Università federale di Amapá (UNIFAP).
[5] Biologo, Dottore di Ricerca in Malattie Topiche, Professore e ricercatore del Corso di Educazione Fisica dell’Università Federale di Pará (UFPA).
[6] Teologo, Dottore di Ricerca in Psicoanalisi, ricercatore presso il Centro di Ricerca e Studi Avanzati – CEPA.
[7] Sociologo, studente magistrale in Studi Antropici in Amazzonia, Membro del Gruppo di Ricerca “Laboratorio di Educazione, Ambiente e Salute” (LEMAS/UFPA).
[8] Biologo, Dottore in Teoria e Ricerca sul Comportamento, Professore e ricercatore presso il Corso di Laurea in Educazione Professionale e Tecnologica (PROFEPT), Istituto Federale di Amapá (IFAP).
Inviato: Novembre 2020.
Approvato: Novembre 2020.