ARTIGO ORIGINAL
BRAGA, Ana Cláudia Borges [1], LIMA, Orlem Pinheiro de [2], SANTANA, Elisangela Leão [3], OLIVEIRA JÚNIOR, Nilson José de [4], MINORI, Américo Matsuo [5], SOUZA, Ranniéry Mazzilly Silva de [6], MADURO, Márcia Ribeiro [7]
BRAGA, Ana Cláudia Borges. Et al. A gestão dos serviços de saúde: o município de Careiro no contexto da saúde preventiva. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 05, Ed. 12, Vol. 11, pp. 36-62. Dezembro de 2020. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/administracao/servicos-de-saude, DOI: 10.32749/nucleodoconhecimento.com.br/administracao/servicos-de-saude
RESUMO
A abordagem sobre o processo de construção do Sistema Único de Saúde (SUS) se faz necessária para melhor compreensão e conhecimento dos instrumentos que contribuem com a instituição de um dos maiores sistemas de saúde do mundo, apresentando-se as ferramentas institucionais que consolidaram esse sistema, discorrendo-se sobre as principais diretrizes do SUS na busca pela assistência universal, igualitária e equitativa. Sendo, contudo, de extrema relevância, destacar o empenho da sociedade organizada para tornar realidade o tipo de assistência preconizada pelo SUS frente às demandas regionais, buscando fortalecer o sistema de saúde que prima por uma assistência eficaz. Abordar a Gestão em Saúde na Atenção Primária no contexto da prevenção, tem, como finalidade, apresentar os principais programas desenvolvidos na Atenção Básica, com ênfase nas causas de superlotação da unidade hospitalar. O trabalho apresenta-se sob a forma de pesquisa bibliográfica e documental, e, assim, consultou-se o site do Ministério da Saúde, recorrendo-se aos dados que comprovam a veracidade das informações. A princípio, a abordagem sobre a saúde primária apresenta falhas na assistência por parte de gestores e profissionais que deveriam atuar com mais responsabilidade e compromisso e, ainda, há o mau funcionamento de programas, etc. Orienta-se rumos no sentido de melhorar a gestão das políticas de saúde, com ênfase na assistência primária, despertando a responsabilização gestores/profissionais/paciente, atentando-se para a importância da educação em saúde, na busca por uma assistência que reduza o índice de superlotação hospitalar e incidência de óbitos por doenças preveníveis. Desperte-se uma gestão responsável que vise a melhoria da qualidade dos serviços, que prime pela qualidade das estruturas prediais e equipamentos, que busque sinergia com outras instituições para redução de incidências de doenças preveníveis, incentivando-se a implantação do Sistema de Saneamento Básico no município para melhoria da qualidade de vida da população.
Palavras-chave: SUS, Sistema de Saneamento Básico, Gestão da saúde.
1. INTRODUÇÃO
A Saúde é concebida como um direito social universal, exercido de forma ampliada com prestação de serviços a partir dos Sistemas e subsistemas da Rede de Serviços para atendimento as necessidades de relevância pública no âmbito do SUS, sob a responsabilidade do governo, nas esferas federal, estadual e municipal. O Sistema Único de Saúde, ao longo dos anos, estruturou-se e consolidou-se mediante a aprovação das Leis Orgânicas da Saúde e das Normas Operacionais Básicas para seu funcionamento, estabelecendo- se os princípios de Universalidade, Equidade e Integralidade. É organizado na instância federal por meio do Ministério da Saúde, na esfera estadual, pela Secretaria de Estado da Saúde e, pelos municípios, por meio das Secretarias Municipais de Saúde, submetendo-se à aprovação das instâncias colegiadas da Comissão Intergestores Tripartite e Comissões Intergestores Tripartite.
No que toca à prestação dos serviços de saúde, cumpre afirmar que esta ocorre na Assistência Primária por meio da execução de serviços desenvolvidos pelas Unidades Básicas de Saúde, que, por sua vez, encontram-se sob responsabilidade das Secretarias Municipais de Saúde, e, rotineiramente, desenvolve-se vários programas com ações voltadas para a promoção, prevenção, proteção, diagnóstico, tratamento, reabilitação, redução de danos, cuidados paliativos e vigilância em saúde em parceria com gestão qualificada executada pelas equipes multiprofissionais para atendimento das demandas do município. A saúde no Brasil enfrenta sérios problemas com relação à prevalência de doenças crônicas, o que demanda do Ministério da saúde maior investimento financeiro para que haja o custeio das ações e serviços para redução do índice dessas doenças. É apenas por meio de tais recursos que reverte-se a situação.
A disponibilização de programas específicos para prestação de serviços voltados para cada problema de saúde permite a oferta de atendimento integral e igualitário, servindo como ferramenta para promover estratégias específicas voltadas para a efetividade da assistência à saúde individual e coletiva. Se a atuação da Atenção Básica na promoção da Saúde está focada na promoção, prevenção, diagnóstico, tratamento, reabilitação e manutenção da saúde, por que o Hospital apresenta demanda de superlotação com assistência ambulatorial enquanto deveria prestar serviços de urgência e emergência sobrecarregando as equipes de pronto atendimento? Nesse sentido, o objetivo geral desse trabalho é analisar a evolução da saúde no contexto do SUS, discorrer sobre os principais programas desenvolvidos nas UBS pela atenção básica; e analisar a incidência de internação hospitalar no Município de Careiro no período de 2014 a 2018, identificando as principais causas de internação hospitalar – que também são atendidas pelas UBS’s.
Pretende-se, ainda, apresentar alguns rumos para melhoria da Assistência na Atenção Básica no sentido de reduzir a incidência de superlotação hospitalar.
2. SISTEMA ÚNICO DE SAÚDE
A construção do Sistema Único de Saúde se deu por meio de um processo amplo e complexo de lutas, envolvendo negociações e arranjos políticos que consolidaram, assim, o marco legal de um Sistema de Saúde, capaz de garantir o acesso universal e igualitário aos serviços de saúde, permitindo a participação da sociedade civil na deliberação das políticas de saúde, fazendo com que o Estado passasse a assumir com legitimidade seu compromisso com a promoção da Saúde (Vieira, 2007). A criação do Sistema Único de Saúde exigiu, por parte dos gestores, o planejamento dos serviços de saúde no sentido de torná-los um sistema fundamental capaz de ofertar serviço com maior cobertura de assistência de forma eficiente, sendo que isso demandou maior investimento financeiro para custear as despesas oriundas das ações de saúde (VIEIRA, 2007).
A instituição do Sistema de Saúde está fundamentada na Constituição Federal de 1988, sendo regulamentada a partir da Lei Nº 8.080, de 19 de Setembro de 1990 – Lei Orgânica da Saúde – a qual institui a organização, regulação e o funcionamento dos serviços e ações de saúde, dispondo sobre as condições necessárias para a sua promoção, proteção e recuperação. Outra importante Lei é a Nº 8.142, de 28 de dezembro de 1990, que dispõe sobre o financiamento dos serviços de saúde, assim como sobre a participação da sociedade civil na deliberação das políticas de saúde. Por meio das Leis Orgânicas da Saúde, ficou estabelecido que a saúde é um direito fundamental do ser humano, sendo, portanto, o Estado, o provedor das condições necessárias para a sua execução. Nesse sentido, a Lei 8.080/90, em seu Art. 2º, parágrafo 1º, estabelece:
A saúde é um direito fundamental do ser humano, devendo o Estado prover as condições indispensáveis ao seu pleno exercício. O dever do Estado de garantir a saúde consiste na reformulação e execução de políticas econômicas e sociais que visem à redução de riscos de doenças e de outros agravos no estabelecimento de condições que assegurem acesso universal e igualitário às ações e aos serviços para a sua promoção, proteção e recuperação.
Nesse contexto, Campos et al (2005) enfatizam que para que houvesse a operacionalização da política de saúde, houve a necessidade de se estabelecer atos normativos e administrativos, conhecidos como NOB´s – Normas Operacionais Básicas – instrumentos necessários à operacionalização e regulação dos serviços na consolidação das políticas de saúde. A aprovação destas normas apresenta objetivos distintos:
- NOB´s – Normas Operacionais Básicas – instrumentos necessários à operacionalização e regulação dos serviços na consolidação das políticas de saúde. A aprovação destas normas apresenta objetivos distintos;
- NORMA OPERACIONAL BÁSICA Nº 01/91 – fornece instruções para a implantação e operacionalização do SUS;
- NORMA OPERACIONAL BÁSICA Nº 01/93 – disciplina o processo de descentralização da saúde para os municípios para construção do Sistema Único de Saúde eficaz;
- NORMA OPERACIONAL BÁSICA Nº 01/96 – redefine as responsabilidades das esferas de poder (estados e municípios) e promove e consolida a responsabilidade dos gestores na promoção da saúde local, com ênfase no avanço da descentralização para a consolidação do Sistema Único de Saúde.
A Constituição Federal de 1988, em seu Art. 196, estabelece que a população em geral deverá ser assistida por meio de políticas sociais e econômicas, com a finalidade de reduzir o risco e o agravamento da doença, garantindo-se o acesso aos serviços de saúde na sua integralidade. Assim, o Estado, através dos órgãos competentes, torna-se o principal responsável pela formulação e execução das políticas públicas com vistas a reduzir riscos e agravos de doenças, garantindo, à população, o direito ao acesso universal e igualitário aos serviços de saúde por meio da oferta de saúde de qualidade, como destaca a Fiocruz. O Sistema Único de Saúde preconiza princípios relevantes quanto ao acesso aos serviços e ações de saúde:
- Universalização: Todo cidadão deverá ter acesso aos serviços de saúde com garantia de atendimento às suas necessidades dentro das possibilidades do sistema;
- Equidade: Garantia de possibilidade de atendimento conforme a necessidade individual;
- Integralidade: Garantia de acesso integral aos serviços de saúde, sendo assistido no processo de cura e restabelecimento da saúde, como, também, deverá ter acesso à ações coletivas e individuais.
Após a Reforma Sanitária, todo cidadão tem acesso aos serviços de saúde, seja ele contribuinte ou não do sistema previdenciário. Além da garantia de acesso aos serviços integrais de saúde, ficou assegurada, também, a realização de ações voltadas para a prevenção e cura de doenças, além da possibilidade de descentralização dos serviços de saúde em vários aspectos: gerencial, administrativo e financeiro, bem como ficou instituído o controle social das ações de saúde em todas as esferas de poder. A implementação do Sistema de Saúde fez com que os governos assumissem compromissos no sentido de atender às exigências das normas institucionais, ficando cada ente responsável pela execução das políticas de saúde. Na esfera federal, – a responsabilidade pela formulação da política Nacional de Saúde; na esfera estadual, – a incumbência de gerir, controlar, elaborar e coordenar; e, na esfera municipal, – a função de planejar, gerir, coordenar os serviços de saúde, segundo a demanda territorial com ênfase na atenção básica (Campos et al, 2002).
Diante de tantas mudanças, o Estado passou a assumir maior responsabilidade no gerenciamento do Sistema Único de Saúde, responsabilizando-se pela elaboração das políticas de saúde, bem como pelo Plano Diretor de Regionalização em conformidade com o Plano Estadual de Saúde, submetendo-se à aprovação das instâncias colegiadas vinculadas ao Ministério da Saúde nas esferas federal, estadual e municipal (Vieira, 2007). Barata et al (2003) reiteram que o Sistema de Saúde está estruturado de forma a prestar serviços de forma integral, universal e equitativa, tendo, como complementaridade, a oferta de serviços prestado pelo setor privado. Hoje, esses serviços estão estruturados obedecendo às diretrizes do SUS, acompanhados por um processo de descentralização, em que os municípios são os principais responsáveis pelo planejamento, organização e execução dos serviços e ações de saúde.
A descentralização dos Serviços de Saúde pode ser compreendida como um fenômeno democratizante para reordenar o aparelho estatal, com vistas a gerenciar e alocar recursos para financiar os serviços de saúde, no sentido de “promover a racionalidade do sistema de saúde” (Elias, 1996). Nesse sentido, a descentralização remonta à ideia de:
Transferência de poder, inicialmente privilegia-se a dimensão administrativa, explorando toda sua potencialidade, para só depois se voltar para as outras dimensões – a política e a financeira – estas duas qualificadoras do grau de efetividade da descentralização.
Segundo a Portaria 545, de 20 de maio de 1993, a descentralização dos serviços de saúde apresenta-se de modo complexo, fundamentada nos pressupostos de redistribuição de poder e financiamento das ações entre as esferas de governo, considerando-se as dimensões políticas, culturais e sociais, admitindo-se a participação social a partir dos Conselhos de Saúde, fazendo com que a assistência à saúde seja prestada com responsabilidade e qualidade. Conforme Pasche et al (2006), a descentralização traz, consigo, a responsabilidade de cada ente federado frente ao planejamento de forma integrada, submetendo os planos às deliberações das comissões (Comissões intergestores Bipartite e Comissões intergestores Tripartite) e Conselhos de Saúde, no sentido de, efetivamente, consolidar um sistema de saúde capaz de permitir a participação dos municípios na execução das políticas de saúde.
Para Barros (2018), a criação das instâncias permanentes tem como finalidade a responsabilidade pela concertação e aprovação de programas e políticas de saúde. Para o autor, essas instâncias estão compostas da seguinte forma:
Comissão intergestores Tripartite, no nível federal, com representação do Ministério da Saúde, dos Secretários Estaduais de Saúde e dos Secretários Municipais de Saúde; Comissão Intergestores Bipartite, nos Estados, com representação destes e dos municípios que os compõem.
Houve, ainda, a necessidade de criação de outras instâncias colegiadas, com a finalidade de promover avaliação e proposição de diretrizes para a formulação da política de saúde nos níveis municipais, estaduais e nacional. Essas instâncias, chamadas de Conferências de Saúde, realizadas nas três esferas de governo, são importantes espaços para se fazer a avaliação da situação da saúde no contexto nacional estadual e municipal, buscando a formulação de diretrizes para as políticas públicas no setor saúde, admitindo-se a participação da sociedade na luta pela defesa da garantia de direitos para atendimento das necessidades da população (Barros, 2018). Hoje, o Sistema de Saúde Brasileiro está estruturado da seguinte forma: Ministério da Saúde, Secretaria de Estado da Saúde e Secretarias Municipais de Saúde. De acordo com a Decreto Nº 7.336, de 19 de outubro de 2010, o Ministério da Saúde apresenta-se como órgão da administração direta com as seguintes competências:
I – Política nacional de saúde; II – coordenação e fiscalização do Sistema Único de Saúde; III – saúde ambiental e ações de promoção, proteção e recuperação da saúde individual e coletiva, inclusive a dos trabalhadores e a dos índios; IV – informações de saúde; V – insumos críticos para a saúde; VI – ação preventiva em geral, vigilância e controle sanitário de fronteiras e de portos marítimos, fluviais e aéreos; VII – vigilância de saúde, especialmente quanto às drogas, medicamentos e alimentos; e VIII – pesquisa científica e tecnológica na área de saúde. Estrutura Regimental do Ministério da Saúde.
Conforme a Lei Nº 2783, de 31 de janeiro de 2003, a Secretaria de Estado da Saúde é o órgão integrante da Administração Direta do Poder executivo, cuja responsabilidade está voltada para o planejamento, coordenação, controle, execução e promoção das políticas de saúde. De acordo com o Ministério da Saúde (2003), as receitas para o Financiamento da Saúde são obtidas a partir de:
I – Para União: fontes do orçamento da Seguridade Social
II – Para estados e municípios: a) impostos, multas, juros de mora e outros encargos decorrentes dos impostos; b) dívida ativa dos impostos, multas, juros de mora, atualização monetária e outros encargos da dívida ativa dos impostos; c) receitas de transferências constitucionais e legais; d) transferência de recursos do SUS; e) transferências voluntárias; f) receitas de operações de crédito vinculadas à Saúde; g) outras receitas orçamentárias.
A efetivação do Sistema único de Saúde, junto à ampliação de cobertura dos serviços, gastos com recursos humanos e custeio das demais despesas na promoção da saúde, requerem maior investimento de recursos financeiros para que possa custear as atividades do sistema (Barata et al, 2003). Com a aprovação da Lei Nº 1336, de 13/07/1979, foi criada a Secretaria de Estado de Saúde, SESAU, posteriormente, tendo reformulada sua estrutura por meio do Decreto Nº 8.049, de 19 de julho de 1984. A partir de então, a Secretaria de Estado da Saúde – SUSAM passou a ser um órgão integrante do Sistema Nacional de Saúde, responsável pelo planejamento, execução e controle dos assuntos relacionados à saúde pública no estado do Amazonas. Nos municípios, a prestação dos serviços de saúde fica sob responsabilidade das Secretarias Municipais de Saúde, que coordenam uma rede hierarquizada de serviços a partir de programas que compõem esse sistema.
Segundo Silva (2000), a municipalização da saúde apresentou avanços significativos, especialmente na atenção primária de saúde, em virtude da resolutividade da demanda local.
3. ATENÇÃO BÁSICA
Diante do contexto apresentando, o Ministério da Saúde aprovou a Portaria de Nº 2.436, de 21 de Setembro de 2017, que, em seu Art. 2º, estabelece:
A Atenção Básica é o conjunto de ações de saúde individuais, familiares e coletivas que envolvem promoção, prevenção, proteção, diagnóstico, tratamento, reabilitação, redução de danos, cuidados paliativos e vigilância em saúde, desenvolvida por meio de práticas de cuidado integrado e gestão qualificada, realizada com equipe multiprofissional e dirigida à população em território definido, sobre as quais, as equipes assumem responsabilidade sanitária.
Esta Portaria elucida os princípios do Sistema Único de Saúde (Universalidade, Equidade e Integralidade), apresentando, também, as diretrizes da Rede de Assistência à Saúde, as quais deverão ser operacionalizadas pela Atenção Básica:
a) Regionalização e Hierarquização: Territorialização; População Adscrita; Cuidado centrado na pessoa; Resolutividade; Longitudinalidade do cuidado; Coordenação do cuidado; Ordenação da rede; e Participação da comunidade).
De acordo com Giovanella (2018), o Sistema de Saúde Brasileiro conseguiu se consolidar, assim como a Atenção Básica, alcançando-se impactos positivos, garantindo-se acesso integral aos serviços de saúde, com melhoria na oferta destes serviços. A expansão dos serviços da Atenção Básica apresenta um modelo de assistência voltado para os cuidados básicos de saúde e que, para a prestação desses serviços, conta-se com a Estratégia de Saúde da Família (ESF), composta por médicos generalistas, equipe multiprofissional e Agentes Comunitários de Saúde (ACS). Segundo a autora, para melhor atender às necessidades locais da população, há de se considerar o montante do repasse federal para custeio das despesas com Atenção Básica. Nesse sentido, o Ministério da saúde aprovou a Portaria Nº 2, de 28 de Setembro de 2017, que consolida a Política Nacional de Saúde – PNAB e estabelece normas para o financiamento da Gerência de Atenção Primária.
Ter-se-á a responsabilidade de garantir o planejamento em saúde, a organização e a gestão do processo de trabalho com o emprego de ações voltadas para o cuidado, buscando integrar as Unidades de Saúde da Família (USF) com demais serviços da rede de atenção à saúde na localidade regional a qual está implantada. Para Mendes (2014), o financiamento da Saúde sempre foi de responsabilidade federal, embora a saúde tenha sido municipalizada e o município seja o ator principal na promoção da saúde pública, os repasses continuam sendo por via federação, a partir do repasse fundo a fundo. O Ministério da Saúde definiu as responsabilidades sobre o financiamento e o gerenciamento destes recursos na Lei Complementar Nº 141, de 13 de janeiro de 2012, enfatizando a importância do papel dos gestores na aplicação destes recursos.
O gestor local também deve incluir, no orçamento municipal, o percentual destinado à saúde, avindo das fontes de arrecadação de sua cidade. De acordo com a Lei Complementar Nº 141, de 13 de janeiro de 2012, que regulamenta os percentuais investidos em saúde, o processo deve transcorrer da seguinte forma:
- UNIÃO: o valor apurado no ano anterior, corrigido pela variação do Produto Interno Bruto (PIB) do País;
- ESTADOS: destinar, no mínimo, 12% do seu orçamento em ações e serviços públicos de saúde;
- MUNICÍPIOS: destinar, no mínimo, 15% do seu orçamento em ações e serviços públicos de saúde.
Segundo o Ministério da Saúde, o investimento na Atenção Básica tem, como finalidade, melhorar os serviços com resolutividade eficiente, fazendo com que a população tenha a garantia de assistência, demonstrando, assim, um maior interesse pelos serviços ofertados pela rede de serviços de saúde. Desse modo, cumpre afirmar que a Política Nacional de Atenção Básica preconiza a importância de diversos aspectos essenciais para a estruturação das Unidades Básica de Saúde:
Uma lista de ambientes que devem estar presentes em cada unidade de saúde; os equipamentos e materiais adequados para o conjunto de ações propostas, a composição da equipe multiprofissional e a garantia de fluxos de referência e contrarreferência para os serviços especializados.
Por meio da Atenção Primária, são desenvolvidos vários programas com especificidades voltadas para assistências diversificadas, no intuito de prestar atendimento de forma organizada, visando-se o atendimento de toda a demanda da população. Os programas desenvolvidos na Atenção Básica são os que se seguem.
3.1 PROGRAMA DE AGENTES COMUNITÁRIOS DE SAÚDE
A implantação do Programa de Agentes Comunitários de Saúde nas Unidades Básicas de Saúde contribuiu para reorganizar a Atenção Básica como sendo uma estratégia para verificação de grau de vulnerabilidade e risco epidemiológico com cadastramento da população local para inserção no Sistema de Informação em Saúde (Morosini et al, 2018). A Lei 10.507, de 10 de julho de 2002, em seu Art. 2º, instituiu o seguinte:
A profissão de Agente Comunitário de Saúde caracteriza-se pelo exercício de atividade de prevenção de doenças e promoção da saúde, mediante ações domiciliares ou comunitárias, individuais ou coletivas, desenvolvidas em conformidade com as diretrizes do SUS e sob supervisão do gestor local.
3.2 CONTROLE DOS CÂNCERES DO COLO DO ÚTERO E DA MAMA
O Ministério da Saúde instituiu o Programa Nacional de Combate ao Câncer de Colo Uterino – PNCC com o objetivo de reduzir a incidência de mortalidade de câncer de colo de útero. Para o diagnóstico da doença, utiliza-se do Exame Papanicolau, assim como a colpo citologia oncótica, quando necessário. A Organização Mundial de Saúde – OMS estima que o programa de combate ao câncer apresenta cobertura de 80%, com redução de 60% a 90% dos casos de câncer cervical. Segundo Melo et al (2012), a incidência de câncer de colo de útero é considerada a terceira neoplasia maligna de maior incidência entre mulheres, representando alto percentual em relação aos cânceres de pele não melanoma e câncer de mama, conforme dispõe a tabela 1: demonstrativo de casos de cânceres em mulheres no Brasil no ano de 2018:
Tabela 1 – Demonstrativo de casos de cânceres em mulheres no Brasil no ano de 2018
| Localização primária | Casos Novos | % |
| Mama feminina | 59.700 | 29,5 |
| Cólon e Reto | 18.980 | 9,4 |
| Colo do útero | 16.370 | 8,1 |
| Traquéia, Brônquio e Pulmão | 12.530 | 6,2 |
| Glandula Tireóide | 8.040 | 6,2 |
| Estômago | 7.750 | 4,0 |
| Corpo do Útero | 6.600 | 3,8 |
| Óvário | 6.600 | 3,8 |
| Sistema Nervoso Central | 6.150 | 3,3 |
| Leucemias | 5.510 | 3,0 |
| Todas as Neoplasias exceto pele não melanoma | 202.040 | 2,4 |
| Todas neoplasias | 282.450 | 100,00 |
Fonte: Adaptada do Site do MS/SVS/DASIS/CGIAE/Sistema de Informação sobre Mortalidade, 2019; MS/INCA/Coordenação de Prevenção e Vigilância e Análise de Situação, 2019
O Ministério da Saúde aprovou diversas Portarias, definindo-se critérios e parâmetros para o controle do Câncer de Colo de Útero, bem como houve a provisão de recursos financeiros, estabelecendo competências técnicas, métodos de planejamento e avaliação para reduzir a incidência desta doença. A Portaria 140, de 27 de fevereiro de 2014, estabelece, em seu Art. 1º, o seguinte:
Ficam redefinidos os critérios e parâmetros para organização, planejamento, monitoramento, controle e avaliação dos estabelecimentos de saúde habilitados na atenção especializada em oncologia e definir as condições estruturais, de funcionamento e de recursos humanos para a habilitação destes estabelecimentos no âmbito do Sistema Único de Saúde (SUS).
3.3 HIPERTENSÃO ARTERIAL SISTÊMICA
De acordo com Silva et al (2015), a Hipertensão Arterial e a Diabetes Mellitus são problemas de saúde de alta incidência nas redes hospitalares, levando inúmeros pacientes à doenças cardiovasculares. Para os autores, a Atenção Básica exerce grande responsabilidade no sentido de reduzir o percentual de hospitalizações por meio das estratégias e ações desenvolvidas pelo programa Hiperdia. Para Santos et al (2018), reorganizar a atenção à Hipertensão Arterial pode ser uma estratégia para identificar fatores de risco, assim como monitorar as taxas de glicemias e disponibilizar os medicamentos na Rede de Assitência são fatores essenciais para reduzir o número de pacientes que buscam assistência hospitalar. Nesse sentido, o Ministério da Saúde aprovou a Portaria 371, de 04 de março de 2002, com a finalidade de insituir Assistência Farmacêutica para Hipertensos, com disponibilização de medicamentos para controlar a doença. Segundo o Ministério da Saúde, a prevalência de pessoas com hipertensão atingiu dados alarmantes, como vemos na tabela 2:
Tabela 2 – Prevalência de pessoas com hipertensão
| Ano de óbito | Homens | Mulheres | Total de óbitos |
| 2012 | 21212 | 24085 | 45300 |
| 2013 | 22031 | 24796 | 46832 |
| 2014 | 21382 | 24386 | 45776 |
| 2015 | 21893 | 25387 | 47288 |
| 2016 | 23529 | 26106 | 49640 |
| Total de Óbitos | 22.9953 | 25.9895 | 4.896,96 |
Fonte: Ministério da Saúde
De acordo com o Ministério da Saúde, 17 milhões de pessoas sofrem com a doença, sendo que 35% da população com mais de 40 anos são as mais atingidas, com índice de 388 pessoas mortas por dia e as mulheres são as mais atingidas pela doença. Essa clientela pode apresentar complicações como acidente vascular cerebral, infarto agudo do miocárdio, como, também, doença renal crônica. Fazendo-se um comparativo do período em análise, a incidência atinge percentual de 25,9% para mulheres, enquanto, para homens, a incidência é de 22,9%. Vários fatores contribuem para o aumento da Hipertensão, como questões hereditárias, má alimentação, sedentarismo, entre outros. Nesse sentido, faz-se necessária a intervenção da saúde pública a partir de estratégias para combater os fatores preponderantes e, assim, reduzir o índice de mortes por Hipertensão.
3.4 HIV/AIDS, HEPATITES E OUTRAS DST
De acordo com o Ministério da Saúde, a equipe de Atenção Básica tem, por finalidade, prestar atendimento aos portadores de HIV/aids e outras DSTs, com ações voltadas para garantir atendimento de saúde para que essa clientela tenha acesso aos serviços ambulatoriais, com oferta de preservativos, exames e testes necessários para comprovação das doenças, com ênfase no atendimento especializado:
a) Atividades educativas para promoção à saúde e prevenção; b) Aconselhamento para os testes diagnósticos e para adesão à terapia instituída e às recomendações da assistência; c) Diagnóstico precoce das DST, infecção pelo HIV, hepatites e HTLV; d) Tratamento adequado da grande maioria das DST; e) Encaminhamento dos casos que não competem a esse nível de atenção, realizando acompanhamento conjunto; f) Prevenção da sífilis congênita e da transmissão vertical do HIV; g) Manejo adequado dos indivíduos em uso indevido de drogas.
O Ministério da Saúde preconiza que a prestação de serviços executados pelas Unidades Básicas de Saúde devem promover fortes impactos na epidemia do HIV/aids e na incidência das Doenças Sexualmente Transmissíveis em nosso país.
3.5 SAÚDE DA CRIANÇA
A Política Nacional de Atenção Integral à Saúde da Criança – PNAISC, criada pelo Ministério da Saúde por meio da Portaria Nº 1.130, de 05 de agosto de 2015, tem, como finalidade:
Art. 2º A PNAISC tem por objetivo promover e proteger a saúde da criança e o aleitamento materno, mediante a atenção e cuidados integrais e integrados da gestação aos 9 (nove) anos de vida, com especial atenção à primeira infância e às populações de maior vulnerabilidade, visando à redução da morbimortalidade e um ambiente facilitador à vida com condições dignas de existência e pleno desenvolvimento.
Essa política de Saúde preconiza princípios relevantes em relação aos cuidados com a criança mediante a execução de programas, projetos e ações direcionados para atendimento das necessidades desta clientela. A execução dessas políticas de saúde se dá através de competências distintas dos três níveis de governo, os quais são responsáveis pelo cumprimento das normas para execução dessas políticas voltadas para crianças com maior nível de vulnerabilidade.
3.6 SAÚDE BUCAL
Segundo o Ministério da Saúde, a Política Nacional de Saúde Bucal preconiza assistência integral com oferta de serviços ambulatoriais voltados para atenção integral de qualidade resolutiva, articulado a outras políticas de saúde, em consonância com os princípios do Sistema Único de Saúde, nos três níveis de atenção, com ações multidisciplinares e intersetoriais. O Programa oferta uma demanda de serviços e ações que obedecem uma sequência de intervenções (consultas, tratamento endodôntico, tratamento cirúrgico, terapia medicamentosa, etc), conforme a necessidade de cada paciente, no sentido de reduzir índices de problemas dentários da população. O Programa de Atenção Básica em Saúde Bucal buscou se reorganizar para implantar as equipes de Saúde Bucal – eSB no contexto da Estratégia de Saúde da Família, ampliando e qualificando a atenção especializada através da criação dos Centros de Especialidades Odontológicas – CEO – e os Laboratórios Regionais de Próteses Dentárias – LRPD, além da viabilização da fluoretação das águas de abastecimento público.
3.7 SAÚDE DO HOMEM
A Política Nacional de Atenção Integral à Saúde do Homem (PNAISH) foi instituída com a publicação da Portaria Nº 1.944, de 27 de agosto de 2009, com a seguinte finalidade:
Parágrafo único. A Política de que trata o caput deste artigo visa promover a melhoria das condições de saúde da população masculina brasileira, contribuindo, de modo efetivo, para a redução da morbidade e da mortalidade dessa população, por meio do enfrentamento racional dos fatores de risco e mediante a facilitação ao acesso, às ações e aos serviços de assistência integral à saúde.
Segundo orientações do Ministério da Saúde, essa política de saúde deverá primar pelos princípios do Sistema Único de Saúde, obedecendo às diretrizes para execução das políticas de saúde por meio da prestação de serviços e ações voltadas para assistência à saúde do homem, com atendimento integral e com a finalidade de promover o cuidado dos indivíduos, com atenção à saúde sexual e reprodutiva por meio de planejamento de assistência no sentido de prevenir ou tratar as disfunções sexuais que possam interferir na reprodução. Para custeio das despesas provenientes dessa Política de Saúde, O Ministério da Saúde aprovou a Portaria Nº 2.773, de 19 de setembro de 2013, a qual dispõe sobre o repasse de recursos financeiros para todas as esferas de poder, no sentido de fortalecer as políticas prioritárias do PNAISH no âmbito do SUS.
A referida legislação orienta os procedimentos necessários para a execução das ações junto aos estados, Distrito Federal e municípios, buscando atender a demanda local. Para a ampliação e a melhoria dos serviços voltados para a assistência do homem, a Política Nacional de Atenção Integral à Saúde do Homem preconiza cinco eixos temáticos de extrema importância à efetividade dos serviços.
- Acesso e Acolhimento: a princípio, essa política de saúde preconiza acesso e acolhimento com oferta de ações de saúde voltadas para o público masculino, considerando-o como sujeito que necessita de cuidados;
- Saúde Sexual e Saúde Reprodutiva: todos os profissionais envolvidos nessa política devem compreender que os homens são sujeitos de direitos sexuais e reprodutivos e que devem ter assistência para atendimento de suas necessidades e garantia de acesso aos serviços;
- Paternidade e Cuidado: a sensibilização por parte dos profissionais é um requisito de extrema importância, no sentido de fazer com que os homens se envolvam com a paternidade, atentando para todo o processo de cuidado com seus filhos, desde a gestação até o crescimento, envolvendo-se com mais interesse, criando vínculos saudáveis com sua família;
- Doenças prevalentes na população masculina: o fortalecimento da assistência básica objetiva o enfrentamento dos fatores de riscos, doenças e agravos à saúde do homem a partir dos cuidados básicos de saúde;
- Prevenção de Violências e Acidentes: desperta a população específica para o aumento das violências e acidentes, levando-os a compreender que a gravidade dos problemas está relacionada ao comportamento masculino. Objetiva, também, despertar o interesse da população e dos profissionais sobre a relevância da temática.
3.8 SAÚDE NA ESCOLA
O Ministério da Saúde, a partir da Portaria Interministerial Nº 1.055, de 25 de abril de 2017, redefine as regras e os critérios para o funcionamento do Programa Saúde na Escola – PSE, bem como estabelece a disponibilidade de recursos financeiros para custeio das ações do referido programa ao qual deverá ser aderido pelos estados, Distrito Federal e municípios. Segundo a Portaria Interministerial Nº 1.055, de 25 de abril de 2017, o Programa Saúde na Escola tem, como objetivos, a integração e articulação entre saúde e educação, no sentido de melhorar a qualidade de vida da população, contribuindo, principalmente, com a formação integral de estudantes por meio da garantia de acesso à ações de promoção, prevenção e atenção, no sentido de fortalecer e preparar jovens e crianças para o enfrentamento de vulnerabilidades.
3.9 NASF – NÚCLEO DE APOIO A SAÚDE DA FAMÍLIA
A partir da Portaria Nº 154, de 24 de janeiro de 2008, tem-se, como objetivo, consolidar a Atenção Primária no Brasil e ampliar as ofertas de saúde na rede de serviços, buscando a resolutividade dos problemas de saúde de forma mais abrangente por meio das ações de saúde. De acordo com o Art. 1º, está estabelecido que cabe, ao NASF:
Ampliar a abrangência e o escopo das ações da atenção básica, bem como sua resolubilidade, apoiando a inserção da estratégia de saúde da família na rede de serviços e o processo de territorialização e regionalização a partir da atenção básica.
Segundo a Portaria 154, de 24 de janeiro de 2008, o NASF irá ofertar uma demanda de serviços voltados para Atividade Física, Alimentação, Reabilitação, Serviço Social, Saúde Mental, Saúde da Mulher, Saúde da Criança, Homeopatia, Acupuntura, Assistência Farmacêutica. As ações serão desenvolvidas por profissionais com especialidades voltadas para cada área de atuação.
3.10 VIGILÂNCIA EM SAÚDE
De acordo com o Ministério da Saúde, a Vigilância em Saúde promove ações de vigilância, prevenção e controle de doenças transmissíveis, atuando contra os fatores de risco de doenças crônicas não transmissíveis, e, ainda, atua a partir de ações que contemplam o meio ambiente e a saúde do trabalhador. A Vigilância em Saúde está organizada conforme organograma a seguir:
Figura 1 – Organograma da Vigilância em Saúde
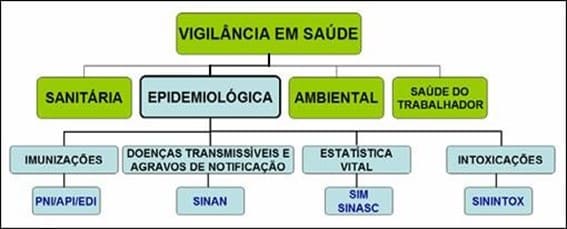
A Vigilância em Saúde corresponde à um núcleo composto por vários programas com competências distintas, porém, interligadas, visto que ofertam serviços e ações voltados para a prevenção e promoção da saúde.
3.11 SAÚDE SEXUAL E REPRODUTIVA
A Atenção Básica deve priorizar a saúde sexual e reprodutiva no sentido de ofertar cuidados voltados para os aspectos sociais, econômicos, ambientais, culturais, entre outros, como condicionantes e/ou determinantes da situação de saúde, compreendendo a elevada importância destes para a qualidade de vida. Nesse sentido, o Ministério da Saúde tem atuado de forma a garantir a execução de políticas de saúde observando-se a consonância com as diretrizes de promoção da igualdade racial, étnica, de gênero, de geração e de orientação sexual, primando pela equidade da oferta de serviços. Segundo Ávila (2003), o movimento feminista reitera que tanto homens quanto as mulheres têm igualdade de direitos em relação à sexualidade. Diante deste cenário relacionado à equidade, afirma: ”os direitos sexuais dizem respeito à igualdade e à liberdade no exercício da sexualidade. O que significa tratar sexualidade e reprodução como dimensões da cidadania e consequentemente da vida democrática”.
Com a publicação da Portaria Nº 2.234, de 23 de julho de 2018, o Ministério da Saúde instituiu “Agenda Mais Acesso, Cuidado, Informação e Respeito à Saúde das Mulheres”, bem como instituiu a garantia de repasse de recursos financeiros para custear as ações demandadas do programa. Segundo o Ministério da Saúde, a finalidade desta Agenda é garantir a ampliação da atenção à saúde da mulher, englobando a vida sexual e reprodutiva em todos os ciclos despertando, nos homens, a responsabilidade em participar desse processo.
3.12 ATENÇÃO AO PRÉ-NATAL DE BAIXO RISCO
De acordo com o Ministério da Saúde, a atenção ao pré-natal de baixo risco tem, como finalidade, assegurar o desenvolvimento da gestação de forma a garantir nascimento saudável da criança sem prejuízos à mãe, abordando, inclusive, aspectos psicossociais, além de atividades educativas e preventivas.
3.13 ENVELHECIMENTO E SAÚDE DA POPULAÇÃO IDOSA
A Lei Nº 8.842, de 4 de janeiro de 1994, dispõe sobre a criação da Política Nacional e do Conselho Nacional da pessoa idosa, estabelecendo a garantia de direitos sociais para idosos, definindo condições para promoção da autonomia, participação e integração desta população com a sociedade Assim, a Portaria Nº 2.528, de 19 de outubro de 2006, objetiva aprovar a Política Nacional de Saúde da Pessoa Idosa com a seguinte finalidade:
A finalidade primordial da Política Nacional de Saúde da Pessoa Idosa é recuperar, manter e promover a autonomia e a independência dos indivíduos idosos, direcionando medidas coletivas e individuais de saúde para esse fim, em consonância com os princípios e diretrizes do Sistema Único de Saúde. É alvo dessa política todo cidadão e cidadã brasileiros com 60 anos ou mais de idade.
A política de saúde preconizada pelo Ministério da Saúde estabelece que a assistência deverá voltar-se para prevenção, promoção, proteção e recuperação da saúde com ênfase nas doenças que mais afetam a pessoa idosa.
3.14 DOENÇAS RESPIRATÓRIAS CRÔNICAS
Segundo a Organização Pan-Americana da Saúde, um dos maiores problemas de saúde mundial está relacionado às doenças respiratórias crônicas que afetam as vias aéreas superiores e inferiores, como é o caso da asma, rinite alérgica e doença pulmonar obstrutiva crônica (DPOC).
3.15 A SAÚDE NO MUNICÍPIO DE CAREIRO
O Sistema de Saúde no Município de Careiro está habilitado na Gestão Plena, sendo administrado pela Secretaria Municipal de Saúde – SEMSA, que funciona com estrutura física alugada e inapropriada, com condições físicas e instalações precárias. É ela que gerencia a Atenção Primária e fornece a prestação de serviços de prevenção, promoção e proteção à saúde por meio de diagnósticos das doenças preveníveis, atuando para reduzir os danos a partir de cuidados básicos de saúde. A Atenção Primária à Saúde no Município de Careiro possui 01 Secretaria Municipal de Saúde, 09 Unidades Básicas de Saúde, 11 Pontos de Apoio, 01 Consultório Odontológico Móvel, 01 Núcleo de Vigilância Sanitária, 01 Polo Base de Saúde Indígena e 01 Unidade Hospitalar, cadastrados no CNS – Cadastro Nacional de Saúde, conforme tabela 3:
Tabela 3 – Dados da Atenção Primária no município de Careiro
| CNES | UNIDADES DE SAÚDE | ENDEREÇO |
| 9218262 | CONSULTORIO ODONTOLOGICO MOVEL | DISTRITO ARAÇÁ |
| 7639821 | NUCLEO DE VIGILANCIA SANITARIA DE CAREIRO | VISTA ALEGRE |
| 7323158 | POLO BASE DO CAREIRO CASTANHO | CENTRO |
| 6699758 | SECRETARIA MUNICIPAL DE SAUDE | VISTA ALEGRE |
| 6871542 | UBS ARTUR VIRGILIO NOGUEIRA | COM. BRASIL |
| 3576604 | UNIDADE BASICA DE SAUDE BOA ESPERANCA | RODOVIA 254 KM17 |
| 9159967 | UNIDADE BASICA DE SAUDE DEODORO DE OLIVEIRA SOUZA | BR 319 KM 22 |
| 3576620 | UNIDADE BASICA DE SAUDE DEUZIVANA MARINHO DE PAULA | CENTRO |
| 3576612 | UNIDADE BASICA DE SAUDE JOANA CARVALHO DE SOUZA | BR 319 KM 115 |
| 6871550 | UNIDADE BASICA DE SAUDE JOSIAS LIRA LEMOS | PURUPURU |
| 6871569 | UNIDADE BASICA DE SAUDE RAIMUNDO CAVALCANTE | SEB. BORGES |
| 2019213 | UNIDADE BASICA DE SAUDE SANTA HELENA | DIST. JANAUACÁ |
| 3576647 | UNIDADE BASICA DE SAUDE TEODORO LUIZ DE MOURA | NOVO HORIZONTE |
| 2017652 | UNIDADE HOSPITALAR DE CASTANHO | VISTA ALEGRE |
Fonte: Adaptado do CNES
A Assistência à Saúde conta com 10 equipes de Saúde da Família, sendo 5 Ribeirinhas, assim compostas:
- Equipe Tilheiro: 10 ACS, 1 Enfermeira, 1 Médico;
- Equipe Mamori I: 11 ACS, 1 Médico, 1 Enfermeira, 1 Técnico de Enfermagem;
- Equipe Teodoro: 11 ACS, 1 Téc. Saúde Bucal, 1 Médico, 1 Dentista, 1 Enfermeiro;
- Equipe Samaúma: 10 ACS, 1 Dentista, 1 Téc. Saúde Bucal, 1 Médico, 1 Enfermeiro;
- Equipe Boa Esperança: 10 ACS, 1 Dentista, 1 Téc. Saúde Bucal, 1 Médico, 1 Enfermeira;
- Equipe Deodoro: 7 ACS, 1 Dentista, 1 Téc. Saúde de Bucal, 1 Médico, 1 Enfermeira;
- Equipe Joana Carvalho: 6 ACS, 1 Médico, 3 Enfermeiras, 9 Técnicos de Enfermagem;
- Equipe Deuzivana: 12 ACS, 1 Médico, 3 Enfermeiras, 4 Técnicos de Enfermagem;
- Equipe Purupuru: 11 ACS, 1 Médico, 3 Enfermeiras, 11 Técnicos de Enfermagem;
- Equipe Mamori II: 8 ACS, 1 Médico, 3 Enfermeiras, 4 Técnicos de Enfermagem, 1 Técnico Saúde Bucal e 1 Dentista.
A Atenção Básica no Município de Careiro desenvolve vários programas: Programa de ACS, Saúde da Criança, Saúde do Homem, Saúde da Mulher, Hiperdia, HIV, Aids, hepatites e outras DST, Saúde da Criança, Saúde bucal, Saúde do Homem, Saúde na Escola, NASF – Núcleo de Apoio à Saúde da Família, Vig. em Saúde, Atenção ao Pré-Natal de Baixo Risco, Envelhecimento da Pessoa Idosa, Doenças Respiratórias Crônicas, enfim, por meio desses programas, são desenvolvidos serviços e ações variadas no sentido de prestar atendimentos de cunho preventivo, diagnóstico, tratamento paliativo, além da concessão de medicamentos para cura e controle de várias doenças. Além da Assistência Básica, há, também, outras especialidades desenvolvidas no município: Pediatria, Cardiologia, Ginecologia, Endocrinologia e Ortopedia.
As Equipes de Saúde da Família atuam de forma estratégica com ações que impactam positivamente na vida da população que se encontra em vulnerabilidade social, intervindo de modo a garantir assistência integral à saúde. A assistência à saúde contempla as comunidades de difícil acesso, contando com a ajuda das equipes ribeirinhas e fluviais que prestam atendimento médico, de enfermagem, etc.
5. HOSPITAL DEOCLÉCIO DOS SANTOS
Além da Assistência Primária, o município conta, também, com prestação de serviços de urgência e emergência através da Unidade Hospitalar, que gerencia uma demanda de serviços voltados para atendimento ambulatorial no nível de Atenção Básica, ambulatorial no nível de Média Complexidade e Hospilatar de Média Complexidade. Atualmente, o Hospital Deoclécio dos Santos dispõe de Equipamentos de Diagnóstico por imagem: 1 Mamógrafo computadorizado, 1 aparelho de Raio X de 100 a 500 mA, 1 Ultrassom Ecógrafo; Equipamentos para manutenção da vida: 1 Berço aquecido, 1 incubadora, 1 Berço Aquecido, 1 Incubadora, 1 Monitor de Pressão Não-Invasivo, 1 Reanimador Pulmonar/AMBU; Equipamentos por métodos gráficos: 1 Eletrocardiográfico; e Equipamento de Infraestrutura: 1 Grupo Gerador e 10 Controles Ambientais/Ar condicionado central.
O Hospital Deoclécio dos Santos possui 65 funcionários da SUSAM, 66 Funcionários da Prefeitura Municipal de Careiro. Destaca-se a importância dos profissionais que atuam na urgência e emergência: 08 Médicos Cínicos, 07 Enfermeiros e 18 Técnicos de Enfermagem, sendo que as escalas dispõem de apenas 03 Técnicos de Enfermagem para a maioria dos plantões, sendo insuficiente frente à demanda que o hospital recebe diuturnamente. A unidade hospitalar oferta uma demanda de serviços voltados para urgências e emergências, além de exames e consultas: Exames de Imagem: Raios X, Mamografia, Ultrossom, ECG (Eletrocardiograma); e Consultas Médicas nas especialidades de Mastologia, Ginecologia e Cirurgia Geral.
Tabela 4 – Principais causas de morbidade ocorridas no período de 2014 à 2018
| Capítulo CID – 10 | 2014 | 2015 | 2016 | 2017 | 2018 | Total |
| Algumas doenças infecciosas e parasitárias | 39 | 69 | 60 | 45 | 52 | 265 |
| Neoplasias (tumores) | 24 | 74 | 84 | 42 | 20 | 244 |
| Doenças sangue órgãos e hemat. E transt. Imunitário | 2 | 4 | 5 | 4 | 4 |
19 |
| Doenças endócrinas nutricionais e metabólicas | 20 | 18 | 17 | 22 | 21 |
98 |
| Transtornos mentais e comportamentais | 2 | 2 | 2 | – | 2 | 8 |
| Doenças do sistema nervoso | 42 | 93 | 83 | 97 | 53 | 368 |
| Doenças do olho e anexos | 1 | 1 | – | 1 | 3 | 6 |
| Doenças do ouvido e da apófise mastóide | 1 | 1 | 1 | – | 1 | 4 |
| Doenças do aparelho circulatório | 111 | 151 | 103 | 101 | 95 | 561 |
| Doenças de pele e do tecido subcutâneo | 21 | 28 | 22 | 16 | 20 | 107 |
| Doenças sist. Osteomuscular e tec. conjuntivo | 5 | 7 | 6 | 7 | 6 |
31 |
| Doenças do aparelho geniturinário | 54 | 98 | 69 | 32 | 46 | 299 |
| Gravidez parto e puerpério | 166 | 208 | 219 | 43 | 101 | 737 |
| Algumas afec. originadas no período perinatal | 2 | 3 | 17 | 12 | – |
34 |
| Malf. Cong. Deformid e anomalias cromossômicas | 1 | 6 | 5 | – | 7 |
19 |
| Sint. Sinais e achad anorm. Ex. clín. e alaboratorial | 10 | 29 | 28 | 23 | 21 |
111 |
| Lesões enven. e alg. outras consequencias causas externas | 200 | 328 | 329 | 329 | 204 |
1390 |
| Causas externas de morbidade e mortalidade | – | 1 | – | – | – |
1 |
| Contatos com serviços de saúde | 2 | 7 | 7 | 7 | 2 | 25 |
| Total | 703 | 1128 | 1057 | 781 | 658 | 5329 |
Fonte: Adaptado de Sistema de Informações Hospitalares do SUS (SIH/SUS)
Figura 2 – Gráfico de mortalidade de residentes ocorridos nos períodos de 2014 a 2018
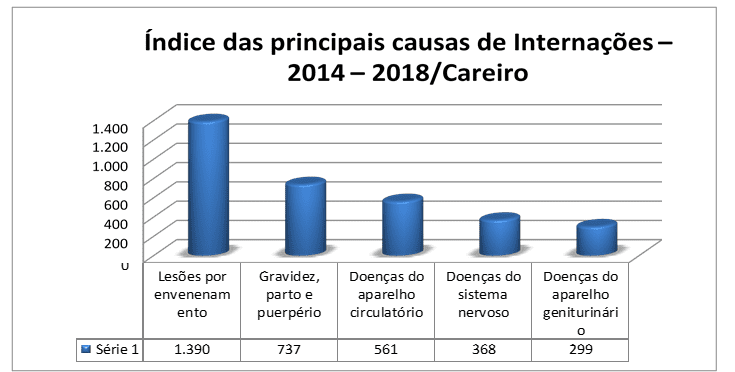
Tabela 5 – Dados de 2014 a 2018
| Capítulo CID – 10 | 2014 | 2015 | 2016 | 2017 | 2018 | Total |
| Algumas doenças infecciosas e parasitárias | 4 | – | 3 | 5 | 5 | 17 |
| Neoplasias (tumores) | 11 | 13 | 12 | 9 | 9 | 54 |
| Doenças sangue órgãos e hemat. E transt. Imunitário | 1 | – | 1 | – | – |
2 |
| Doenças endócrinas nutricionais e metabólicas | 4 | 7 | 3 | 8 | 6 | 28 |
| Transtornos mentais e comportamentais | – | – | – | – | – | |
| Doenças do sistema nervoso | 2 | 1 | 2 | 1 | 2 | 8 |
| Doenças do olho e anexos | – | – | – | – | – | |
| Doenças do ouvido e da apófise mastóide | – | – | – | – | – | |
| Doenças do aparelho circulatório | 13 | 17 | 23 | 22 | 13 | 88 |
| Doenças do Aparelho Respiratório | – | 6 | 2 | 5 | 7 | 20 |
| Doenças do Aparelho Digestivo | 5 | 5 | – | 2 | 5 | 17 |
| Doenças de pele e do tecido subcutâneo | – | – | 1 | – | – | 1 |
| Doenças sist. Osteomuscular e tec. conjuntivo | – | – | – | – | – | |
| Doenças do aparelho geniturinário | 2 | 1 | 1 | 1 | 1 | 6 |
| Gravidez parto e puerpério | – | – | – | – | – | |
| Algumas afec. originadas no período perinatal | 1 | – | 2 | 3 | 2 | 8 |
| Malf. Cong. Deformid e anomalias cromossômicas | – | 1 | 5 | 3 | 1 |
10 |
| Sint. Sinais e achad anorm. Ex. clín. e laboratorial | 31 | 33 | 22 | 36 | 36 | 158 |
| Total | 74 | 84 | 77 | 95 | 87 | 417 |
Fonte: Autores (2020)
Figura 3 – Gráfico das principais causas de óbitos
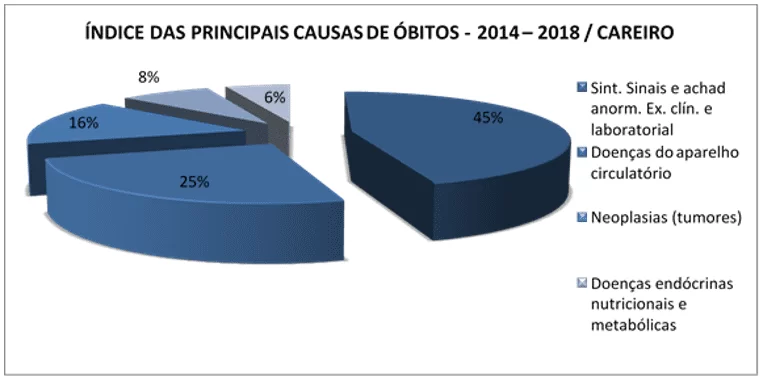
Analisando-se ambos os gráficos, comparando-se as cinco principais patologias que culminaram na internação, a princípio, destaca-se um fator preponderante relacionado à clientes que procuram a unidade hospitalar em estado avançado e descobre-se, por meio de exames clínicos e laboratoriais, que apresentam sintomas de doenças, sem possibilidade de reversão, o que acarretou em 158 mortes no período em análise. Outro fator em destaque são as Doenças Cardíacas. Das 561 internações por doenças do aparelho circulatório, 88 foram a óbito. Esse dado é significativo, apresentando percentual acima de 15% em relação às internações relacionadas à problemas cardíacos, problemas que poderiam ser evitados em virtude da assistência prestada pelas Unidades Básicas de Saúde que ofertam programa de Hiperdia, com disponibilização de medicamentos para controle da doença, além do acompanhamento por médicos e demais profissionais.
6. RESULTADOS
O sistema de saúde no município funciona com certa deficiência de gestão quando não dispõe de infraestrutura física e ambiência adequada, tanto da SEMSA como das UBS e demais programas como Vigilância Sanitária, Zoonozes, etc, causando prejuízos à prestação da assistência; também não dispõe de equipamentos que comportem a demanda; não há banco de dados dos programas da Atenção Básica. A superlotação hospitalar e a incidência de internações poderiam ser reduzidas em decorrência da assistência prestada nas UBS, além da incidência de mortalidade que aponta para a vulnerabilidade da população que procura atendimento quando não há mais possibilidade de cura. Problemas de saúde como doenças do aparelho circulatório apresentam percentual significativo de mortalidade. Sugere-se a sinergia do Programa Hiperdia com outros programas como, a Academia da Saúde, criada pelo Ministério da Saúde, que não funciona no município, com o programa de Nutrição, etc para garantir melhores resultados e reduzir a incidência de problemas cardíacos. Desperte-se a população para procurar assistência no hospital somente em caso de urgência e emergência, reeducando-as a comparecerem às Unidades Básicas de Saúde para acessar assistência continuada para prevenção de doenças e agravos por meio de programas, projetos e ações educativas, considerando a importância das orientações médicas.
7. CONSIDERAÇÕES FINAIS
A Construção do Sistema Único de Saúde foi um desafio para a sociedade brasileira e ainda enfrenta diversos problemas para garantir o cumprimento do fiel propósito de um sistema que é modelo de assistência para o mundo. O cenário atual apresenta constantes mudanças e a saúde pública enfrenta diversos problemas e desafios em relação à gestão das políticas de saúde. Depara-se, todos os dias, com a má governabilidade por parte dos principais atores que governam as instâncias de poder, mal funcionamento de programas de saúde, falta de responsabilidade por profissionais diversos, população que não adere às orientações médicas etc. A legislação do SUS preconiza modelo de assistência ímpar, definindo responsabilidades dos gestores, gerentes e demais profissionais que compõem a Atenção Básica para que atuem de forma responsável e competente, de modo a ofertar serviços de qualidade, com assistência integral e resolutiva contribuindo, assim, para que a política de saúde preconizada pelo Ministério da Saúde satisfaça as demandas da população.
Considerando a extensão dos serviços e ações propostos por cada programa da Atenção Básica, levando em conta os investimentos financeiros na área da saúde, bem como a responsabilidade da gestão da política de saúde, observa-se que ainda há deficiências na assistência à saúde quando nos deparamos com um número de pacientes que procuram assistência ambulatorial na unidade hospitalar. Verifica-se a necessidade urgente de se conduzir a gestão dos serviços de saúde com mais responsabilidade, competência e qualidade, tendo, como primícias, a oferta de serviços que visem à eficácia, eficiência e a efetividade desses serviços. Daí a necessidade de se dispor de gestores públicos qualificados para gerenciar os serviços de saúde, com competências específicas, principalmente porque a saúde apresenta uma demanda de serviços vasto e complexo, exigindo, destes profissionais, competências necessárias para lidarem com problemas que surjam ao longo da gestão.
Esses profissionais precisam gerenciar com responsabilidade a aplicabilidade de recursos financeiros, recursos humanos, solucionar problemas de gestão. Finaliza-se enfatizando que a prestação de serviços da Atenção Básica precisa melhorar para reduzir a incidência de superlotação hospital. A saúde irá vai melhorar, se, no município, outras instituições cumprirem suas obrigações, porque saúde não é “ausência de doenças”, mas o “completo bem-estar físico, mental e social”.
REFERÊNCIAS
BARATA, L. R. B.; TANAKA, O. Y.; MENDES, J. D. V. Por um processo de descentralização que consolide os princípios do Sistema Único de Saúde. Epidemiologia e Serviços de Saúde, v. 13, n. 1, p. 15-24, 2004.
BARROS, F. P. C. de. A municipalização da saúde no Brasil: uma visão crítica. Anais do Instituto de Higiene e Medicina Tropical, v. 17, p. 15-24, 2018.
GARNELO, L.; SOUSA, A. B. L.; SILVA, C. de. O. da. Regionalização em Saúde no Amazonas: avanços e desafios. Ciência & Saúde Coletiva, v. 22, p. 1225-1234, 2017.
HENRIQUE, F. Competência de gestores de Unidades Básicas de Saúde. 2017. 142f. Tese (Doutorado em Saúde Pública) – Fundação Oswaldo Cruz, Rio de Janeiro, RJ, 2017.
MACHADO, J. C.; COTTA, R. M. M.; SOARES, J. B. Reflexões sobre o processo de municipalização das políticas de saúde: a questão da descontinuidade político-administrativa. Interface-Comunicação, Saúde, Educação, v. 19, p. 159-170, 2015.
MINISTÉRIO DA SAÚDE. Descentralização das ações e serviços de saúde: a ousadia de cumprir e fazer cumprir a Lei. Brasília: Ministério da Saúde, 1993.
MINISTÉRIO DA SAÚDE. Gestão municipal da saúde: textos básicos. Brasília: Ministério da Saúde, 2001.
MINISTÉRIO DA SAÚDE. O SUS no seu município: Garantindo saúde para todos. 2ª ed. Brasília: Ministério da Saúde, 2009.
MINISTÉRIO DA SAÚDE. O SUS de A a Z: garantindo saúde nos municípios. 3ª ed. Brasília: Ministério da Saúde, 2009.
MINISTÉRIO DA SAÚDE. Estrutura regimental do Ministério da Saúde. Brasília: Ministério da Saúde, 2011.
MINISTÉRIO DA SAÚDE. Financiamento da Saúde. 1ª ed. Brasília: Ministério da Saúde, 2013.
MINISTÉRIO DA SAÚDE. Guia de vigilância em saúde. 1ª ed. Brasília: Ministério da Saúde, 2016.
MONTEIRO, M. G.; KRONEMBERGER, T. S. Descentralização e Participação Social no Sistema Público de Saúde. In: XXI ENANPAD, 2007.
TEIXEIRA, S. M. F. et al. Municipalização da Saúde e Poder Local: Impactos da Descentralização sobre as Relações Estado/Sociedade. In: XXXIII ENANPAD, 2009.
[1] Administradora.
[2] Doutor em Engenharia de Produção.
[3] MBA em Finanças Corporativas e MBA em Gestão de Pessoas.
[4] Mestre em Contabilidade e Controladoria.
[5] Mestre Em Engenharia De Produção – UFAM.
[6] Mestrado em Sociedade e Cultura na Amazônia / Doutorado em Ciências da Administração.
[7] Doutora em Administração.
Enviado: Novembro, 2020.
Aprovado: Dezembro, 2020.

