ARTIGO DE REVISÃO
TONINI, Paula Silva Santos [1]
TONINI, Paula Silva Santos. A atuação do enfermeiro intensivista na prevenção e manejo do delirium. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 07, Ed. 05, Vol. 02, pp. 52-74. Maio de 2022. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/prevencao-e-manejo, DOI: 10.32749/nucleodoconhecimento.com.br/saude/prevencao-e-manejo
RESUMO
O aumento da expectativa de vida e o envelhecimento populacional impulsionou a procura por serviços e profissionais especializados no cuidado com idosos. O crescente número de idosos internados em Unidade de Terapia Intensiva (UTI) e a alta incidência de delirium, que é uma complicação inerente a idade, evidencia a necessidade de intervenções voltadas para prevenção e manejo do delirium. Diante deste cenário, surge a pergunta norteadora deste artigo: quais as possíveis intervenções de enfermagem para prevenção e manejo do delirium? O objetivo deste trabalho é realizar uma análise da literatura científica, publicada nos últimos quinze anos, evidenciando causas, fatores de risco, ferramentas diagnósticas, contribuindo com o cuidado de enfermagem na prevenção, detecção e manejo do delirium em idosos internados em UTI. A metodologia utilizada foi uma pesquisa bibliográfica por meio de uma revisão analítica de literatura sobre delirium, delirium no idoso, delirium em unidade de terapia intensiva e delirium durante a hospitalização, nas bases de dados consultadas Ministério da Saúde, SciELO, Google Acadêmico, CAPES, compreendendo o período de 2006 a 2021. A pesquisa foi realizada no período de junho a outubro de 2021. Os resultados encontrados foram a definição dos diagnósticos do delirium de acordo com a etiologia; fisiopatologia que por vezes é multifatorial e predomina em processos que atuam na cadeia de neurotransmissores, o que explica a maior incidência no idoso; os fatores de risco podem ser modificáveis ou não; o diagnóstico clínico que se baseia em tabelas específicas, e algumas permitem o acompanhamento do quadro. Identificou-se também tabelas de prevenção ainda não validadas no Brasil, portanto não utilizadas em território nacional. Além da terapêutica clínica e medicamentosa, e o prognóstico desfavorável se não tratado adequadamente. Evidenciou-se na conclusão o papel ativo da equipe de enfermagem com ênfase no enfermeiro que coordena a sua unidade, atuando ativamente na sistematização dos cuidados, controlando o acesso a visitantes e incluindo o familiar no cuidado, envolvendo demais profissionais na assistência, interferindo diretamente em fatores ambientais como iluminação, temperatura, controle de ruídos, realizando diagnóstico e auxiliando no tratamento do delirium, além de atuar como educador e multiplicador da sua equipe.
Palavras-chave: Cuidados de enfermagem, Unidade de terapia intensiva, Delirium, Idoso, Prevenção.
1. INTRODUÇÃO
A expectativa média de vida do brasileiro se amplia de tal forma que grande parte da população alcançará a senilidade. O envelhecimento populacional se dá de forma radicalmente acelerada (VERAS, 2007). No âmbito da saúde as últimas décadas modificaram-se, passando de um cenário de alta mortalidade da população jovem para um quadro de enfermidades complexas e onerosas da população idosa, caracterizado por doenças crônicas e múltiplas, que perduram por anos, o que exige internações constantes, medicação contínua, exames periódicos, além de cuidados e tratamentos específicos. Essas mudanças provocam um aumento significativo nas despesas com tratamentos médicos e hospitalares acarretando a necessidade de novos métodos de planejamento, gerência e prestação de cuidados, a fim de que o sistema ganhe efetividade e o idoso possa usufruir integralmente dos anos proporcionados pelo avanço da ciência (MIRANDA; MENDES; SILVA, 2016).
Uma complicação comum ao idoso hospitalizado é o delirium ocorrendo com maior incidência em Unidade de Terapia Intensiva (UTI). Delirium é definido como um distúrbio neurocomportamental evidenciando mudança da consciência e cognição, que se desenvolve em um curto intervalo de tempo, tende a flutuar, por vezes ocasionando déficits na capacidade de atenção, memória, distração, desorientação e perturbações na linguagem. Pode ocorrer em diferentes idades, porém idosos representam o maior grupo de risco, sua maior incidência e prevalência se dá devido a sua fragilidade, déficit cognitivo, gravidade e estágio avançado de doenças e comorbidades, associados aos fatores específicos de UTI como uso de drogas vasoativas e procedimentos exclusivos do setor. É considerada uma emergência geriátrica comum, está diretamente relacionada à piora clínica, aumento no tempo de permanência hospitalar, e ocasiona aumento das taxas de morbimortalidade, além de prolongar a reabilitação após alta (PESSOA et al., 2019).
O delirium gera impactos negativos na qualidade de vida, debilitando o nível de consciência e respostas cognitivas, incapacitando o paciente para suas atividades básicas de vida. É uma disfunção comum de déficit cerebral, em pacientes críticos e está associado à morbidade, em curto e longo prazo, afetando até 80% de pacientes idosos em UTI, aumentando consideravelmente o tempo de internação e as taxas de mortalidade, além de habitualmente ser considerada uma emergência subdiagnosticada. Portanto, reconhecer causas clínicas e ambientais é indispensável para implementar intervenções específicas para a prevenção do transtorno por toda equipe multidisciplinar, e quando instalado, a equipe assistencial deve estar atenta para avaliar, planejar e implementar o cuidado destes pacientes (SILVA et al., 2020).
Diante do aumento significativo da população idosa internada em UTI, surgiu a pergunta norteadora deste trabalho: Quais as possíveis intervenções de enfermagem para prevenção e manejo do delirium? Com o objetivo de realizar uma análise da literatura científica, publicada nos últimos quinze anos, evidenciando causas, fatores de risco, ferramentas diagnósticas, contribuindo com o cuidado de enfermagem na prevenção, detecção e manejo do delirium em idosos internados em UTI. A importância deste trabalho justifica-se por nortear profissionais intensivistas no cuidado do paciente idoso e o paciente idoso em delirium, estimulando a prevenção e o diagnóstico precoce, assim como os principais pontos de atenção na assistência, desta forma minimizando impactos decorrentes dessa complicação.
A metodologia utilizada foi pesquisa bibliográfica por uma revisão analítica de literatura sobre delirium, delirium no idoso, delirium em unidade de terapia intensiva e delirium durante a hospitalização. As bases de dados consultadas foram Ministério da Saúde, SciELO, Google Acadêmico, CAPES, utilizando descritores como, “delirium”; “delirium no idoso”; “delirium em unidade de terapia intensiva”; “delirium na hospitalização”; “cuidados de enfermagem para idosos em delirium”, publicados nos últimos quinze anos compreendendo o período de 2006 a 2021. A pesquisa foi realizada no período de junho a outubro de 2021, onde foram encontrados cento e dezesseis artigos relacionados, os critérios de inclusão foram artigos publicados em português, com temas relevantes para este estudo, os critérios de exclusão foram artigos publicados fora deste período e delirium em idosos decorrentes de outras complicações além da hospitalização. Após leitura dos resumos dos artigos selecionados, optou-se pela leitura integral de quatorze artigos utilizados para elaboração deste trabalho.
2. DESENVOLVIMENTO
2.1 DEFINIÇÃO DO DELIRIUM
Berrios (2011) relata que o delirium é referenciado há séculos, desde a coleção de Hipócrates – considerado pai da medicina, produzida entre os anos 450 a 430 a.C. (antes de Cristo), porém naquele tempo sem uma definição exata. Por anos o diagnóstico do delirium se fundia ao delírio, com a evolução da medicina, foram se dissociando, por sinais e sintomas, etiologia muitas vezes associada a febre e estados infecciosos, além do tempo de duração dos sintomas bem divergentes entre os diagnósticos. Ainda hoje, não há um consenso entre os historiadores quanto ao início da definição do delirium, contudo, nomenclatura Delirium foi desenvolvido pela American Psychological Association (Associação Americana de Psicologia – APA) e validado pela Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition (Manual Diagnóstico e Estatístico de Transtornos Mentais – DSM) em 1953 e se mantém até os dias atuais.
A American Psychiatric Associação (2014), em sua última atualização classifica o delirium de acordo com: os critérios diagnósticos, características que apoiam o diagnóstico, prevalência, desenvolvimento, curso, fatores de risco, prognóstico, marcadores diagnósticos, consequências funcionais, diagnóstico diferencial (que são utilizados para exclusão). Daí então os diagnósticos são subdivididos em seis tipos de acordo com sua etiologia:
- Delirium por intoxicação de substância;
- Delirium por abstinência de substância;
- Induzido por medicamentos;
- Devido a múltiplas etiologias (subdivididos em agudo, persistente, hiperativo, hipoativo, nível misto de atividade);
- Outros tipos especificados (decorrentes de complicações clínicas específicas – normalmente encontradas em UTI);
- Outros tipos não especificados (onde não há informações suficientes para que seja feito um diagnóstico mais específico – normalmente encontrados em salas de emergência).
No Brasil a nomenclatura utilizada é definida pelo Ministério da Saúde, que define delirium como Síndrome Mental Orgânica Aguda onde o comprometimento cognitivo com frequência é reversível, sua evolução é rápida, e apresenta diferentes níveis de gravidade, podendo variar entre leve a muito grave, apresentando diferentes etiologias, vinculadas à diferentes CID’s (Classificação Estatística Internacional de Doenças e Problemas Relacionados com a Saúde), todas baseadas e relacionada à classificação do DSM, definindo condutas a partir da sua etiologia, admitindo diagnósticos como:
- Delirium não especificado;
- Delirium não induzido por álcool e outras substâncias psicoativas;
- Delirium não superposto a uma demência assim descrito;
- Delirium não superposto a uma demência;
- Outro Delirium;
- Delirium não especificado (BRASIL, 2015).
2.2 FISIOPATOLOGIA
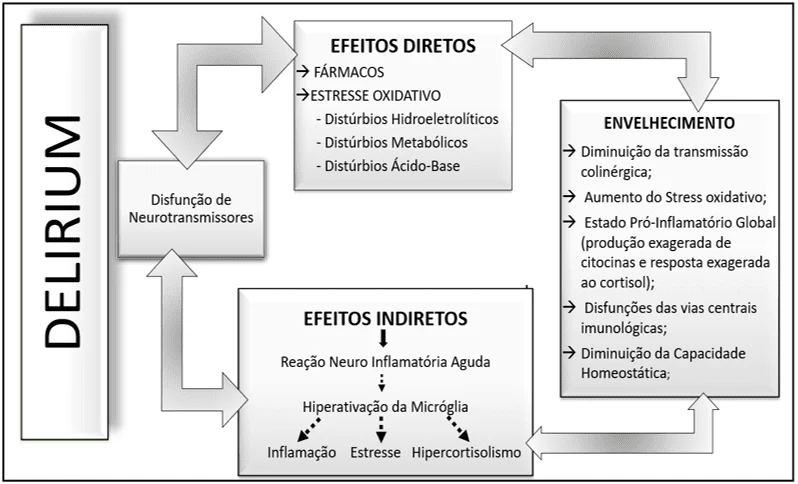
Bahia (2016), relata que a fisiopatologia do delirium não é bem definida, pois apresentam abordagens diferentes, entre elas morfológica, fisiológica, imunológica e farmacológica da doença, contudo, ambas ressaltam que a etiologia geralmente é multifatorial. No que se relaciona a fisiologia se dá devido mudanças no metabolismo cerebral, ruptura da homeostase e/ou insuficiência cerebral aguda; em sua apresentação hipoativa, o delirium pode ocorrer devido uma desregulação da atividade dopaminérgica, colinérgica e serotoninérgica como as principais causas metabólicas, pode também, ocorrer por alterações fisiológicas no tronco encefálico, tálamo, córtex pré-frontal e lobos parietais como lesões parietais diretas e talâmicas dorsais mediais, estruturas como gânglios da base e córtex fusiforme que afetam principalmente o hemisfério não dominante da hipótese inflamatória e o hipercortisolismo. A hipótese inflamatória surge diante de infecções, inflamações, procedimentos cirúrgicos e outras injúrias às quais os pacientes se submetem.
Sousa (2015) reforça que o delirium é uma síndrome neuropsiquiátrica complexa, frequentemente de origem multifatorial, como ilustrada no quadro a baixo, compreendendo distúrbios em vários domínios do sistema nervoso central, pode ocorrer pela diminuição do fluxo sanguíneo, normalmente decorrente em processos infecciosos, e/ou inflamatórios em idosos, especialmente em pós-operatórios; abstinência de substância e/ou fármacos também podem causar alterações do metabolismo com défice de acetilcolina e um excesso de dopamina, ou ambos, sendo que qualquer processo que interfira com a função de neurotransmissão pode causar delirium, inclusive a administração de colinérgicos ou anticolinérgicos, largamente utilizados em UTI.
Os estudos de Sousa (2015) e Bahia (2016) apontam que dopamina, norepinefrina, serotonina e melatonina, à semelhança do cortisol, participam na regulação do ciclo sono-vigília, onde:
- Dopamina: controla os níveis de estimulação do sistema motor, lesões em áreas frontais, aumentam o fluxo dopaminérgico e no número de receptores em áreas subcorticais, receptores de dopamina ativados, inibem a síntese de acetilcolina, o que contribui para o aumento dopaminérgico e como consequência, influenciam no início de comportamentos sugestivos do delirium hiperativo.
- Serotonina: está envolvido em comportamentos relacionados ao humor, vigilância e cognição, suas alterações modulam o humor, atuante na fisiopatologia do delirium hiperativo, hipoativo ou misto.
- Cortisol: influencia na cognição, atuando como modulador do processo inflamatório, é normalmente encontrada em altos níveis em pacientes que desenvolveram delirium no pós-operatório.
- Melatonina: hormônio responsável como principal função regular o ciclo circadiano, alguns autores afirmam que uma desregulação nos níveis de melatonina pode explicar o termo sundowning – surgimento ou aumento de sintomas comportamentais no período vespertino e/ou noturno, onde as alterações comportamentais do delirium surgem ou se acentuam sobretudo com a diminuição dos níveis de luminosidade o que interfere diretamente na produção orgânica de melatonina. No entanto, a participação da melatonina encontra-se por esclarecer, havendo provavelmente interações complexas entre os vários intervenientes no ciclo sono-vigília, incluindo desregulação na produção de seus percursores.
Gráfico 1 – Origem multifatorial do delirium
2.3 EPIDEMIOLOGIA
Bahia (2016), relata que o delirium representa diferentes tipos de estados transitórios de confusão mental, evidenciados por desordem da consciência, distúrbio psicomotores e alterações dos padrões de sono e vigília, pode se manifestar em qualquer ambiente hospitalar, como unidades de internação, sala de urgência e emergência, UTI entre outros. A prevalência dos casos varia de 28% a 80% em UTI, este elevado número está vinculado heterogeneidade da população que pode ser de pacientes clínicos e cirúrgicos, com diferentes faixas etárias e comorbidades, além disto o instrumento de avaliação escolhido para diagnóstico que podem refletir nos dados sobre a doença.
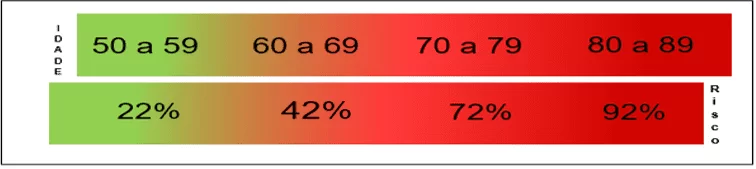
Estudos mostram que a prevalência do delirium na hospitalização está diretamente ligada a idade do indivíduo, ou seja, quanto maior a faixa etária, maior a prevalência, como observado no quando a baixo, principalmente em idades superiores a 80 anos, que pode estar atrelado ao fato deste grupo de pessoas portarem outras comorbidades, fatores de risco tais como: demência, depressão, dependência de psicotrópicos, dentre outros. Nas unidades de internação a incidência maior é em pacientes idosos em cuidados paliativos ou pacientes terminais, e está diretamente associado ao uso de opioides além das comorbidades pré-existentes. Já em unidades de terapia intensiva observa-se que dentre os pacientes idoso cirúrgicos, os que se submeteram a procedimentos cardiotorácicos e correções de fraturas de quadril representam o grupo com maior incidência de delirium, o que pode estar correlacionadas ao fato de que 80% de pacientes submetidos à ventilação mecânica desenvolverem delirium durante ou após extubação, além de uso de opioides e sedativos (SOUSA, 2015; BAHIA, 2016; PESSOA 2019).
Gráfico 2 – Risco x Idade
2.4 FATORES DE RISCO
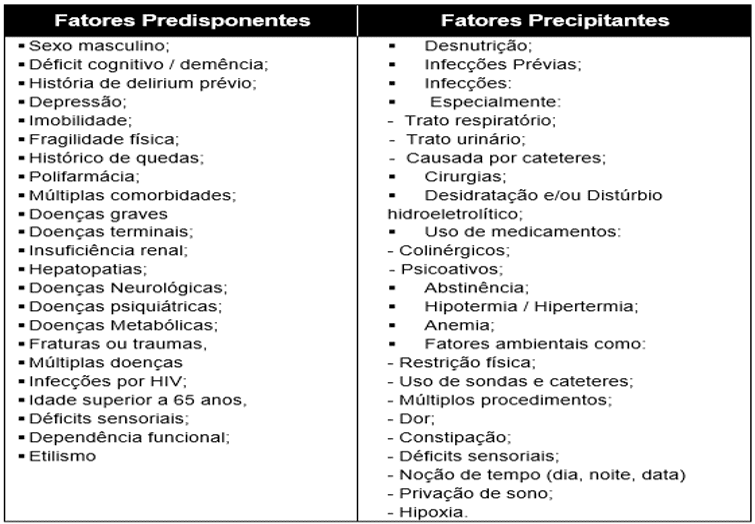
Para Prayce, Quaresma e Galriça Neto (2018) a etiologia do delirium é considerada multifatorial, desta forma, quanto maior o número de comorbidades, maior será a vulnerabilidade para o delirium. Fatores predisponentes, ou seja, pré-existentes à internação, estão relacionados às características de vulnerabilidade do paciente, já os fatores precipitantes, aqueles ocasionados durante a internação, estão relacionados à doença e o tipo de tratamento proposto, assim como o ambiente em que o paciente está inserido, fatores que podem ser tratados ou modificados pela equipe multiprofissional, evitando o aparecimento, ou melhorando o quadro de delirium do paciente. Alguns casos, pode ser desencadeado por um fator isolado, como por exemplo a ventilação mecânica prolongada por insuficiência respiratória, contudo a inter-relação de fatores associados é frequente, envolvendo uma interação entre uma variável predisponente e a exposição a fatores precipitantes. No quadro a baixo podemos observar os principais fatores predisponentes e precipitantes:
Tabela 1 – Fatores Predisponentes versus Precipitantes
2.5 DIAGNÓSTICO
O diagnóstico do delirium é essencialmente clínico, apoia-se em exames complementares apenas para exclusões diagnósticas. Profissionais de qualquer equipe e cuidadores quando bem orientados podem identificar casos suspeitos, quando observados ou relatados comportamentos como confusão (discurso sem sentido), desorientação (dificuldade em se situar em tempo e/ou espaço), agitação (motora e/ou excitação mental), sonolência excessiva (incontrolável), desorganização do ciclo sono-vigília (dorme durante o dia, e manter-se alerta no período noturno), alucinação (percepção real de coisas inexistentes), alterações de comportamento (comportamentos exagerados como ansiedade, raiva, euforia entre outros). Por questões relacionadas ao escopo de atuação profissional além de maior tempo de interação com o paciente e cuidador, a equipe de enfermagem e a equipe médica têm as melhores condições para detectar casos suspeitos de delirium. Exames para exclusão de diagnóstico, são imprescindíveis, visto que, quadros de Sepse (resposta imunológica frente a uma infecção) e AVC (Acidente Vascular Cerebral), apresentam sintomas de delirium e exigem uma abordagem imediata e diferenciada. Por tanto, a identificação dessa fase depende de estratégias proativas baseadas em protocolos gerenciados e programas de educação continuada (HCOR, 2020).
Carvalho; Almeida e Gusmao-Flores (2013), relatam que para a confirmação diagnóstica, existem instrumentos de avaliação de delirium validados, são escalas que quando aplicadas norteiam o diagnóstico, algumas escalas são específicas para UTI como Intensive Care Delirium Screening Checklist (Lista de verificação de triagem de delirium em terapia intensiva- ICDSC), Cognitive Test of Delirium (Teste Cognitivo de Delirium – CTD), Delirium Detection Score (Pontuação de detecção de delirium – DDS), Memorial Delirium Assessment Scale (escala de Avaliação do Memorial Delirium – MDAS), The Neelon and Champagne Confusion Scale (A Escala de Confusão de Neelon e Champagne – NEECHAM -), Delirium Rating Scale-Revised-98 (Delirium Rating Scale-Revised-98 – DRS-98-R -), podem ser aplicadas tanto pelo enfermeiro e/ou médico intensivista ou residente. Farias (2013), ressalta que observando critérios, para escolha da escala ideal, deve-se considerar a aptidão para avaliar sintomas primários do delirium como consciência, atenção, pensamento desorganizado e curso flutuante, além de ser uma escala com validade e fiabilidade comprovadas no meio acadêmico-científico, devem ser de rápida e fácil aplicação, não necessitando da presença de profissionais de psiquiatria.
No Brasil duas escalas são comumente utilizadas em UTI, conforme descrito por Flôres (2013) a escala de Confusion Assessment Method (Método de Avaliação de Confusão – CAM) que permite identificação na fase aguda do delirium, características importantes, como instalação aguda/curso flutuante, desatenção, pensamento desorganizado, alteração de nível de consciência, desorientação, déficit de memória, perturbação perceptual, alteração da atividade psicomotora, distúrbio do ciclo sono-vigília. Destas características o curso e pensamento desorganizado foram definidas como condições necessárias para o diagnóstico de delirium.
Tabela 2 – Escala de CAM

Outra escala relatada por Carvalho; Almeida e Gusmão-Flores (2013) é a escala Intensive Care Delirium Screening Checklist (lista de verificação de triagem de delirium em terapia intensiva – ICDSC), esta é uma escala de estratificação, pode ser utilizada como diagnóstica, e para acompanhamento do delirium, consiste de uma observação de oito variáveis e uma comparação com a avaliação do dia anterior, sendo níveis crescentes compatíveis com uma estratificação da gravidade, ambas escalas podem ser adaptadas para o português, facilitando sua aplicação.
Tabela 3 – Intensive Care Delirium Screening Checklist

Após diagnosticado, o delirium deve ser classificado de acordo com o seu subtipo motor que podem ser:
- Delirium Hiperativo: caracterizado pelo comportamento de hipervigilância, irritabilidade e agitação psicomotora, apresenta sintomas psicóticos como alucinações visuais raramente passa despercebido;
- Delirium hipoativo: caracterizado pela apatia, lentificação e sonolência, predominante em indivíduos de idade mais avançada. É o mais comum, embora geralmente subdiagnosticado por chamar menos atenção;
- Delirium misto: caracterizado pela alternância entre os dois estados, hipoativo e hiperativo. Normalmente oscila entre sonolência durante o dia e agitação no final da tarde e à noite, embora a alternância entre agitação e sonolência possa ocorrer de forma rápida em períodos mais curtos;
É importante ressaltar que algumas patologias apresentam sintomas que preenchem critérios para o delirium, como no caso da encefalopatia hepática e delirium tremens porém apresentam etiologia bem definida, e requerem um manejo diferenciado (HCOR, 2020).
2.6 TERAPÊUTICA
Estudos indicam que a prevenção pode reduzir a duração, gravidade e repercussão no status funcional, contudo, não diminui o tempo de internação ou a mortalidade relacionada com o delirium. Entretanto a prevenção do delirium é a estratégia mais eficaz para reduzir a sua incidência, compreendendo a detecção precoce e a aplicação de medidas profilácticas, atuando nos fatores de risco modificáveis, o que destaca a importância de protocolos e programas educacionais dirigidos a equipes multidisciplinares, particularmente as equipes médicas e de enfermagem, sensibilizando a equipe para a detecção e manejo do delirium, reduzindo assim a sua incidência. (SOUSA, 2015; BAHIA, 2016; HCOR, 2020). Promover no momento da internação, o engajamento do cuidador em ações de educação, prevenção, detecção precoce, bem como complicações do delirium, é uma importante prática preventiva (HCOR, 2020).
Pincelli; Waters e Hupsel (2015), em seu estudo, defendem a utilização da escala para avaliação do risco para desenvolvimento de delirium, criada recentemente a escala prediction of delirium in icu patients (previsão de delirium em pacientes em UTI – PRE-DELIRIC), que tem como objetivo apontar pacientes propensos a desenvolver delirium na UTI, com uma metodologia que considera a idade do paciente, presença e tipo de coma, grupo diagnóstico (cirúrgico, trauma, neurológico ou médico), uso e quantidade de morfina administrada, presença de infecção, se houve admissão urgente, uso de sedativos, nível de ureia e a presença de acidose metabólica, é uma escala de fácil aplicação, e pode ser realizada por médicos e enfermeiros, aplicada em pacientes com até 24h de admissão na UTI, devendo ser repetida ao menos uma vez ao dia para que se tenha um controle das chances do paciente desenvolver a patologia, entretanto, essa escala ainda não foi validada no Brasil. A prevenção do delirium é voltada principalmente para medidas como melhoria do sono, orientação do paciente em tempo e espaço, oferecimento de estímulos cognitivos, acesso de familiares, verificação da hidratação, sinais de hipóxia, mobilização. A equipe de enfermagem atua ativamente nestas ações conforme descrito a baixo:
Quadro 1 – Ações da enfermagem no controle do delirium
| Controle fisiológico |
|
| Ambiente |
|
| Mobilização |
|
| Higiene e controle da qualidade do sono |
|
| Equipamentos e dispositivos |
|
| Família e Amigos |
|
Fonte: Pincelli; Waters e Hupsel (2015).
A investigação etiológica permite o tratamento dirigido das causas de delirium. Fármacos são a causa reversível mais comum, devendo ser suspensos, diminuídos ou modificados quando possível. Causas como controle álgico, aporte ventilatório evitando hipóxia, controle volêmico, desinvasão precoce de dispositivos médicos, são medidas preventivas e de tratamento. Medidas não farmacológicas são a estratégia de primeira linha, controle dos sintomas de delirium deve compreender medidas ambientais e medidas de apoio e reorientação individual, a aplicar a todos os pacientes com delirium independentemente da etiologia (SOUSA, 2015).
Não existe uma diretriz para o uso farmacológico, contudo, para o uso de antipsicóticos, há evidências que sugerem que seu uso pode agravar o delirium. As indicações para administração de psicofármacos sedativos são as mesmas para restrições físicas, quando necessário para controle sintomático, devendo iniciar com baixas doses e titulando cuidadosamente de acordo com a gravidade dos sintomas, durante o menor período possível (SOUSA, 2015).
Estudos mostram que não há evidência de eficácia da profilaxia medicamentosa, contudo, os fármacos mais recomendados quando o delirium já está instalado são:
- Antipsicóticos: típicos como o haloperidol, e os atípicos como risperidona, olanzapina e quetiapina, com eficácia e segurança sobreponíveis em doses recomendadas. Antipsicóticos de baixa potência não são recomendados, pois apresentam baixa afinidade por receptores dopaminérgicos, sendo necessárias doses altas entre eles pode-se citar clorpromazina, tioridazina, levomepromazina, periciazina;
- Benzodiazepinas: com ação de longa duração como diazepam, clonazepam, ziprazidona, clozapina e aripiprazol, porém, devem ser evitadas pela ação prolongada e o risco de rebaixamento do nível de consciência e possível depressão do sistema respiratório, além da viabilidade de efeitos paradoxais que podem induzir ao delirium bem como o delírio. As benzodiazepines como Lorazepam que possui ação intermédia, encontram-se exclusivamente recomendadas no delirium por abstinência de benzodiazepinas ou álcool ou na síndrome neuroléptica maligna (SOUSA, 2015; HCOR, 2020).
Hcor (2020) relata que alguns fármacos, devem ser utilizados, exclusivamente em UTI, pois apresentam potencial efeito sedativo, apresentando efeitos colaterais como bradicardia, hipotensão e depressão respiratória, além de aumentar potencialmente o risco de broncoaspiração, no caso de medicações como a dexmedetomidina, clonidina. O uso de melatonina e análogos, bem como a tiamina encontram-se em fase de estudos, não apresentando eficácia comprovada até o momento do presente estudo. Contenção física deve ser utilizado cuidadosamente, pois, apesar de oferecer segurança ao paciente quando ao risco de queda e retirada acidental de dispositivos médicos, pode acentuar os sintomas do delirium.
A alta hospitalar e/ou da UTI não deve ser necessariamente adiada devido ao delirium, uma vez abordados que corretamente os fatores contributivos desde que esteja garantido apoio assistencial adequado pós alta, pois auxilia na recuperação do quadro (SOUSA, 2015; BAHIA, 2016).
2.7 PROGNÓSTICO
Apesar de apresentar condições potencialmente reversíveis, o delirium tem duração muito variável, podendo oscilar entre dias, meses ou anos, e pode apresentar sintomas persistentes como hipoatividade. Em alguns casos o paciente nunca recupera o nível prévio de funcionamento cognitivo, esta condição está associada a um prognóstico adverso em termos de morbilidade, incluindo complicações como internações recorrentes, declínio cognitivo, e o declínio funcional (HCOR, 2020). Sob estas condições, o prognóstico para a recuperação do delirium é variável, no idoso, a recuperação do estado cognitivo de base leva semanas a meses, mesmo que, embora geralmente seja reversível, o estado cognitivo e funcional pode não retomar a linha de base. Em 50% dos casos de delirium pós-cirúrgico, com até um ano após o diagnóstico, estão associados a um pior prognóstico. Em termos de mortalidade, idosos que desenvolveram delirium ainda na UTI ou até em seis meses após hospitalização, registraram-se taxas de mortalidade em cerca de 40% deles, dentro de um ano após o diagnóstico (SOUSA, 2015).
3. CONSIDERAÇÕES FINAIS
A elevada incidência de delirium em idosos internados em UTI exige que o profissional conheça não apenas o diagnóstico, e a fisiopatologia, mas também causas clínicas e ambientais e é imprescindível para implementar intervenções específicas para prevenção, além de realizar o diagnóstico corretamente, com embasamento clínico, o que é fundamental para um tratamento eficaz.
As medidas de prevenção são inerentes à toda equipe multidisciplinar, contudo, a equipe que passa maior tempo beira-leito, e é responsável por intervenções específicas como asseio, curativos, medicações, procedimentos invasivos, oferta de dieta, além do controle de visita familiar entre outros, é a equipe de enfermagem, grupo assistencial que além de ter maior tempo em contato direto com o paciente é maioria em número de profissionais dentro da rede hospitalar, incluindo as unidades de terapia intensiva.
Foram identificados múltiplos agravantes ao risco de desenvolver delirium, evidenciado a importância da prevenção, contudo o diagnóstico deve ser realizado de forma cautelosa através de escalas preconizadas pelos serviços de saúde excluindo diagnósticos que apresentem sintomas semelhantes. No Brasil duas escalas são amplamente utilizadas, a escala de CAM para o diagnóstico, e escala ICDSC para diagnósticos e acompanhamento, podem ser aplicadas por enfermeiros, desde que habilitados, contudo ainda há déficit no uso de escalas de prevenção. A classificação do delirium, de acordo com o subtipo motor, vai auxiliar na definição dos cuidados de enfermagem, bem como a definição da etiologia influencia no tratamento. A fisiopatologia basicamente está relacionada à disfunção de neurotransmissores o que justifica a maior incidência de delirium em idosos, evidenciando a importância do conhecimento de fisiologia e farmacologia no intuito de diminuir o impacto terapêutico.
Medidas preventivas reduzem a duração e a gravidade do delírio, portanto envolver o cuidador é essencial para prevenção e detecção precoce. A utilização de escalas deve ser aplicada como forma preventiva, diagnóstica e para acompanhamento do delirium pela equipe médica e/ou de enfermagem. A equipe de enfermagem tem uma importante atuação na prevenção e manejo do delirium, pois atuam ativamente no controle fisiológico, ambiente, mobilização, higiene e qualidade do sono, manipulam equipamentos e dispositivos, bem como controlam o acesso de familiares e amigos. Medidas terapêuticas envolvem cuidados semelhantes aos preventivos, e o uso de fármacos para tratamento deve ser realizado de forma cautelosa de acordo com protocolos institucionais. O diagnóstico de delirium não impede a alta da UTI e/ou hospitalar, desde que seja garantido o cuidado integral a este paciente, visto suas limitações motoras, cognitivas. O prognóstico é variável, e depende do curso, oscilação e tempo dos sintomas, por vezes pode durar por meses ou até anos, apresenta altos índices de morbimortalidade. A incidência e a redução de diagnósticos de delirium na UTI devem ser considerados um indicador de qualidade e um alvo a ser perseguido já que representa melhoria no processo de prestação de cuidados ao paciente.
O enfermeiro, respondendo a questão norteadora deste estudo, por coordenar a sua unidade, atuando ativamente na sistematização dos cuidados, controlar o acesso a visitantes e inclui o familiar no cuidado, envolver demais profissionais na assistência, ter a facilidade de interferir em fatores ambientais como iluminação, temperatura, controle de ruídos, realiza diagnóstico e auxiliar no tratamento do delirium, entre outros, tem um papel ativo na prevenção e manejo do delirium, além de atuar como educador e multiplicador da sua equipe. Portanto se faz imprescindível medidas de educação e reciclagem para equipe multidisciplinar, especialmente a equipe de enfermagem por prestar assistência direta ao paciente, e ter papel ativo na prevenção, detecção e tratamento do delirium.
REFERÊNCIAS
AMERICAN PSYCHIATRIC ASSOCIAÇÃO (2014). Manual diagnóstico e estatístico de transtornos mentais: DSM– 5 [recurso eletrônico]. ed. Porto Alegre: Artmed, 2014. 992 p. (5ª Edição); tradução: NASCIMENTO, Inês Corrêa Nascimento, et al. Disponível em: http://www.niip.com.br/wp-content/uploads/2018/06/Manual-Diagnosico-e-Estatistico-de-Transtornos-Mentais-DSM-5-1-pdf. Acesso em: 10 jun. 2021.
ASSOCIAÇÃO BENEFICENTE SÍRIA. Protocolo de delirium: Prevenção, detecção e tratamento. v 1904 ed. São Paulo: Hcor, 2020. 30 p. Disponível em: https://www.hcor.com.br/area-medica/wp-content/uploads/2020/11/6-Protocolo-Delirium.pdf. Acesso em: 11 set. 2021.
BAHIA, Anderson Agulhari. Delirium no paciente em CTI. 2016. 28 f. TCC (Graduação) – Curso de Núcleo de Pós-Graduação em Neurociências, Neurociências, Universidade Federal de Minas Gerais, Belo Horizonte, 2016. Disponível em: https://repositorio.ufmg.br/bitstream/1843/BUOS-AMLPAM/1/delirium_no_paciente_em_cti___tcc_final.pdf. Acesso em: 28 jun. 2021.
BERRIOS, German E. Delirium e confusão mental no século XIX: uma história conceitual. Revista Latinoamericana de Psicopatologia Fundamental, São Paulo, v. 14, n. 1, p. 166-189, mar. 2011. Semestral. Disponível em: https://www.scielo.br/j/rlpf/a/f6kL5Smw6BtWZKtMtmYZL8s/?format=pdf. Acesso em: 11 jun. 2021.
BRASIL. Ministério da Saúde. Ministério da Saúde. Estados Confusionais Agudos (Delirium): protocolo clínico. Santa Catarina: Rpas, 2015. 12 p. (Transtornos mentais e comportamentais por substâncias químicas: protocolo de acolhimento). Disponível em: https://www.saude.sc.gov.br/index.php/documentos/atencao-basica/saude-mental/protocolos-da-raps/9207-estados-confusionais-agudos-delirium/file. Acesso em: 15 jun. 2021.
CARVALHO, João Pedro Lins Mendes; ALMEIDA, Antônio Raimundo Pinto de; GUSMAO-FLORES, Dimitri. Delirium rating scales in critically ill patients: a systematic literature review. Revista Brasileira de Terapia Intensiva, [S.L.], v. 25, n. 2, p. 148-154, 2013. GN1 Genesis Network. http://dx.doi.org/10.5935/0103-507x.20130026. Disponível em: https://www.scielo.br/j/rbti/a/94xR3TzSnWSpQ8XysPLBV3F/?format=pdf&lang=pt. Acesso em: 15 out. 2021.
FLÔRES, Dimitri Gusmão. Propriedades psicométricas de instrumentos diagnósticos para delirium no paciente grave em unidade de terapia intensiva. 2013. 110 f. Tese (Doutorado) – Curso de Instituto de Ciências da Saúde, Programa de Pós-Graduação Processos Interativos dos Órgãos e Sistemas, Universidade Federal da Bahia, Salvador, 2013. Disponível em: https://repositorio.ufba.br/bitstream/ri/15288/1/Tese%20completa.pdf. Acesso em: 15 out. 2021.
MIRANDA, Gabriella Morais Duarte; MENDES, Antonio da Cruz Gouveia; SILVA, Ana Lucia Andrade da. Population aging in Brazil: current and future social challenges and consequences. Revista Brasileira de Geriatria e Gerontologia, [S.L.], v. 19, n. 3, p. 507-519, jun. 2016. FapUNIFESP (SciELO). http://dx.doi.org/10.1590/1809-98232016019.150140. Disponível em: https://www.scielo.br/j/rbgg/a/MT7nmJPPRt9W8vndq8dpzDP/abstract/?lang=pt. Acesso em: 10 out. 2021.
PESSOA, Larissa Simões da Cruz; MENEZES, Tânia Maria Oliva de; GOMES, Nildete Pereira; PEREIRA, Gildasio Souza; BATISTA, Verônica Matos; ALENCAR, Liliam Macedo Vaz de. Cuidado de enfermagem ao idoso com delirium em unidade intensiva. Revista de Enfermagem Ufpe On Line, [S.L.], v. 13, p. 239682-7, 14 jun. 2019. Revista de Enfermagem, UFPE Online. http://dx.doi.org/10.5205/1981-8963.2019.239682. Disponível em: https://periodicos.ufpe.br/revistas/revistaenfermagem/article/view/239682/32507. Acesso em: 03 jun. 2021.
PINCELLI, Erick Lagonegro; WATERS, Camila; HUPSEL, Zelia Nunes. Ações de enfermagem na prevenção do delirium em pacientes na Unidade de Terapia Intensiva. Arquivos Médicos dos Hospitais da Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo, n. 60, p. 131-139, jun. 2015. Disponível em: file:///C:/Users/55119/Downloads/143-Texto%20do%20Artigo-978-1-10-20180906%20(1).pdf. Acesso em: 21 out. 2021.
PRAYCE, Rita; QUARESMA, Filipa; GALRIÇA NETO, Isabel. Delirium: o 7º parâmetro vital? Acta Médica Portuguesa, [S.L.], v. 31, n. 1, p. 51, 31 jan. 2018. Ordem dos Médicos. http://dx.doi.org/10.20344/amp.9670. Disponível em: https://www.actamedicaportuguesa.com/revista/index.php/amp/article/viewFile/9670/5314. Acesso em: 28 jun. 2021.
SILVA, Marcos Aurélio Pinto da; LEITE, Bruna Silva; SANTOS, Willian Alves dos; SILVA, Thiago da; SANTOS, Katiane Lessia Dias dos; MENEZES, Harlon França de; SILVA, Rafael Pires; MARTINS, Victor Ferreira; CABRAL, Dilson Querino Bezerra; CAMACHO, Alessandra Conceição Leite Funchal. Atuação do enfermeiro ao idoso com quadro de delirium em terapia intensiva: relato de experiência. Research, Society And Development, [S.L.], v. 9, n. 9, p. 631997684-14, 1 set. 2020. Research, Society and Development. http://dx.doi.org/10.33448/rsd-v9i9.7684. Disponível em: file:///C:/Users/55119/Downloads/7684-Article-111130-1-10-20200901.pdf. Acesso em: 11 jun. 2021.
SOUSA, Cristina Marta Pinto de. DELIRIUM NO IDOSO: artigo de revisão. 2015. 72 f. Tese (Doutorado) – Curso de Medicina, Área Científica de Geriatria, Faculdade de Medicina da Universidade de Coimbra, Coimbra, Portugal, 2015. Disponível em: https://eg.uc.pt/bitstream/10316/37396/1/Delirium%20no%20idoso.pdf. Acesso em: 20 out. 2021.
VERAS, Renato. Fórum. Envelhecimento populacional e as informações de saúde do PNAD: demandas e desafios contemporâneos. introdução. Cadernos de Saúde Pública, [S.L.], v. 23, n. 10, p. 2463-2466, out. 2007. FapUNIFESP (SciELO). http://dx.doi.org/10.1590/s0102-311×2007001000020. Disponível em: https://www.scielo.br/j/csp/a/RvKpSzNFnkhDGd6MRrD5jjt/abstract/?lang=pt. Acesso em: 12 out. 2021.
[1] Pós-graduada em Enfermagem em Geriatria e Gerontologia, Enfermagem em Unidade de Terapia Intensiva, pela Universidade FAVENI (ES), especialista em Oncologia pelo Hospital AC Camargo (SP), graduada em Enfermagem pela Universidade Cruzeiro do Sul (SP).
Enviado: Outubro, 2021.
Aprovado: Maio, 2022.