SIQUEIRA NETO, Miguel Elias de [1]
SIQUEIRA NETO, Miguel Elias de. O Uso da Prancha Ortostática como Recurso Fisioterapêutico Aplicado em Pacientes da Uti à Enfermaria. Revista Científica Multidisciplinar Núcleo do Conhecimento. Edição 07. Ano 02, Vol. 03. pp 105-153, Outubro de 2017. ISSN:2448-0959
RESUMO
Os pacientes restritos ao leito ficam vulneráveis a diversas complicações secundárias decorrentes ao imobilismo prolongado. O ortostatismo contribui efetivamente para o melhor funcionamento do sistema fisiológico, psicológico e social, aumentando a autoestima, melhorando a saúde e a qualidade de vida desses pacientes acamados decorrente ao imobilismo. O uso da prancha ortostática como recurso no tratamento fisioterapêutico utiliza a ação da gravidade para proporcionar um melhor funcionamento sistêmico. O protocolo utilizado nesta pesquisa foi proposto pelo autor (SARMENTO, 2009) tendo em vista a segurança e a eficácia da aplicabilidade em pacientes submetidos ao ortostatismo passivo, com o objetivo de avaliar as alterações no sistema hemodinâmico, respiratório e o comportamento de pacientes submetidos ao ortostatismo passivo, com base na mensuração dos parâmetros de Nível de Consciência, através da escala de coma de Glasgow, Frequência Respiratória (FR), Frequência Cardíaca (FC), Saturação de Oxigênio (SatO2) e Pressão Arterial (PA). Ao término da pesquisa observamos que o ortostatismo influencia significativamente no sistema hemodinâmico podendo contribuir na elevação do nível de consciência, aumento da frequência respiratória e aumento da autoestima. Nenhum dos pacientes apresentou sinais significativos de hipotensão, porém na avaliação do parâmetro de SatO2, conseguimos observar sinais moderados de dessaturação leve.
Palavras-Chave: Fisioterapia, Hospitalar, Prancha Ortostática.
INTRODUÇÃO
No Brasil o índice de internações por causas diversificadas é bem elevado, dados do Ministério da Saúde nos mostra que no mês de fevereiro de 2011, o Sistema Único de Saúde (SUS) emitiu 859.618 autorizações para internações de todas as especialidades, a região sudeste é a responsável por aproximadamente 340 mil destas autorizações de internação (Ministério da Saúde – SIH/SUS, 2011).
Patologias neurológicas como o acidente vascular encefálico (AVE) e algumas doenças respiratórias como a Pneumonia, Doença Pulmonar Obstrutiva Crônica (DPOC), Atelectasia e Cirurgias estão entre as principais causas de internação hospitalar (TITOTO et al, 2006; SISCÃO et al, 2007; NATALIO et al, 2010).
Com o paciente acamado existem grandes porcentagens e riscos de desencadear e desenvolver doenças secundárias, decorrentes pela ausência de movimento. O repouso prolongado ao leito pode por consequência, afetar todos os sistemas do organismo, levando a uma série de complicações que conjuntamente são denominadas Síndrome do Imobilismo ou da Imobilização (CAZEIRO; PERES, 2010).
No sistema fisiológico, a imobilidade consequentemente pode gerar vários déficits secundários pela ausência de ortostatismo e de movimento, dentre estes acometimentos podemos destacar a fraqueza muscular, atrofias, doenças articulares e ósseas como a osteoporose, devido à diminuição de massa óssea por atividade dos osteoclastos e aumento da secreção de hodroxiprolina e cálcio que são excretados pela urina, facilitando decorrentes infecções de trato urinário e insuficiência renal. No sistema cardiovascular podemos citar a hipotensão postural e os fenômenos tromboembólicos. Já no sistema neurológico constatamos a privação sensorial, incoordenação motora ou até mesmo a perda parcial ou total do controle motor, enquanto no sistema respiratório ocorre a diminuição de oxigênio que por consequência diminui a síntese de colágeno dificultando o processo de cicatrização, contribuindo ainda mais para o prolongamento da recuperação do paciente, tornando-os mais vulneráveis as úlceras de decúbito que também são consequências frequentes do imobilismo prolongado. (NATALIO; MACHADO; OLIVEIRA, 2010).
A fisioterapia é considerada muito importante na fase hospitalar, os exercícios terapêuticos visam à melhora da capacidade funcional através da mobilização precoce, de exercícios metabólicos de extremidades, como exemplo da planti e dorsi flexão que favorecem o retorno venoso, exercícios ativos para manter e/ou ganhar amplitude de movimento (ADM) e alongamento da musculatura acometida, dentre outros. A fisioterapia respiratória, através de diversas técnicas específicas de acordo com cada paciente e seu quadro em particular, pode auxiliar na melhora da ventilação pulmonar e perfusão tecidual, higiene brônquica, melhor mobilidade torácica, efetivação de tosse para eliminar secreções e consequentes obstruções respiratórias, através de manobras indicadas a cada caso, padrões ventilatórios também exercem papel fundamental na saturação de oxigênio e reeducação da mecânica respiratória, já os exercícios de fisioterapia motora auxiliam na prevenção de uma evolução de mau prognóstico (NATALIO et al., 2010; SISCÃO et al., 2007; TITOTO et al., 2006).
Aliada a todas essas técnicas a fisioterapia dispõe do conhecimento e técnicas de posicionamento que favorecem a mecânica respiratória, circulatória e muscular e para tanto pode utilizar a prancha ortostática para permitir um posicionamento adequado em pacientes que são incapazes de realizar o ortostatismo ativamente. A posição ortostática aumenta o recuo elástico do pulmão e da parede torácica facilitando a contração abdominal influenciando ao favor de uma melhora na capacidade de sistemas e órgãos do corpo humano (COSTA; LIMA; LOPES, 2006).
A pesquisa realizada tem como objetivo principal avaliar as alterações do sistema respiratório, hemodinâmico, do nível de consciência e do comportamento de pacientes em fase hospitalar submetidos ao ortostatismo passivo, através do uso da prancha ortostática, a fim de verificar se os parâmetros avaliados são influenciados pela postura ortostática.
1. POSICIONAMENTO E SUAS ALTERAÇÕES FISIOLÓGICAS
Cada vez mais, se tornam mais frequentes diretrizes de reabilitação voltadas para a funcionalidade e independência de pacientes hospitalizados, principalmente com a caracterização da Organização Mundial de Saúde (OMS) para as incapacidades em direção à participação. O posicionamento é tão fundamental e valioso quanto à mobilização, afinal é através do posicionamento que o paciente se encontra através de uma postura sobre a qual favorecerá as aferências sensoriais. A variação de decúbito deve variar em média a cada duas horas, alinhando o paciente tendo em vista a simetria na distribuição do peso, alinhamento de cabeça e tronco, elevação de cabeceira em torno de 30°, membros superiores (MMSS) e membros inferiores (MMII) estabilizados e apoiados devidamente, dentre vários outros cuidados especiais com o paciente. O fisioterapeuta dispõe de muitos exemplos de mudança de posicionamento, assim como: decúbito dorsal podendo ser variado com elevação de cabeceira entre 30° e 45°, decúbito lateral sobre o lado sadio, decúbito lateral sobre o lado comprometido, sentado na cama e outros que são realizados de acordo com o objetivo de tratamento associado a cada quadro clínico (NAKAGAWA; BARNABÉ, 2006).
O imobilismo prolongado acarreta no comprometimento geral do indivíduo que tem como resultado o aparecimento de diversas patologias associadas que acabam influenciando e prejudicando na sua. Um dos sistemas que se tornam mais comprometido é o cardiorrespiratório e o musculoesquelético, ocasionando um maior tempo de internação para este paciente. As alterações respiratórias iniciais decorrentes da imobilidade resultam no movimento restrito do tórax em decúbito dorsal, ocorre também uma diminuição no movimento diafragmático e redução da excursão torácica com posterior perda da função muscular, essas alterações são concomitantes com a diminuição do volume, da capacidade pulmonar, alterando a ventilação e perfusão (shunt), mecanismo pulmonar, higiene brônquica, diminuindo a atividade mucociliar, inibição da tosse consequência da restrição do carreamento de secreções, do achatamento diafragmático e diminuição da expansibilidade torácica (SILVA et al., 2007).
O ortostatismo nos mostra efeitos significativos em estudos realizados quanto à prevenção na perda de massa óssea, aumento do metabolismo, equilíbrio do sistema hemodinâmico, aumento da resposta hemodinâmica, atua na formação de novas conexões neuronais por estímulos sensório-motores, na prevenção de contraturas em articulações, no aumento da função urinária e intestinal, na diminuição da formação de cálculos renais e reduz a grande incidência de úlceras de decúbito por sua ação de alteração postural, descarga de peso nos MMII e aumento da vascularização pela drenagem postural que o ortostatismo passivo promove (LEITE et al., 2008).
É através do ortostatismo que alguns mecanismos fisiológicos do corpo humano que são capazes de promover a regulação da PA devem adaptar-se através da estimulação diária da ação da gravidade. O sistema nervoso central (SNC) também tem participação ajustando a atividade autonômica simpática e parassimpática, juntamente com alguns componentes hormonais proporcionando e possibilitando ao individuo um melhor desempenho funcional e fisiológico (FOSCO; PINGE, 2008).
1.1 Sistema Cardiovascular
O sistema cardiovascular é responsável pela comunicação entre o pulmão e o resto do corpo e tem papel fundamental no transporte de nutrientes, hormônios, na regulação da temperatura entre outros. A distribuição do fluxo sanguíneo é feito por veias, vênulas, artérias e arteríolas e tem como órgão principal o coração que é subdividido por duas câmaras superiores conhecidas como átrio direito e esquerdo e duas câmaras inferiores chamadas de ventrículo direito e esquerdo. Toda a irrigação é feita pela diferença de pressão entre a periferia e o átrio direito. Em decúbito dorsal existe uma pressão positiva no corpo humano de aproximadamente 10 mmhg enquanto na posição ortostática essa pressão se eleva para 50 mmhg na tentativa de fazer o sangue retornar ao coração, esse aumento é provocado pela pressão negativa intratorácica. Nos MMSS e MMII o retorno venoso conta com o auxilio de válvulas que permitem o retorno do fluxo sanguíneo. Nos MMII, o arco venoso plantar, as veias tibiais, fibulares, poplítea, femoral superficial e profunda, constituem o sistema venoso profundo e funcionam simultaneamente na contração do feixe vasculo nervoso que associado com a sístole do ventrículo provoca uma dilatação arterial e o aumento da pressão dentro do feixe transmitindo a pressão para a veia e movimentando o sangue no corpo. Um dos principais papéis do sistema cardiovascular também é reconhecido na redistribuição do volume venoso para todo o sistema, interferindo diretamente na pressão sanguínea global. Acredita-se que o sistema cardiovascular se encontre adaptado para manutenção da perfusão cerebral durante a postura ortostática, embora a força gravitacional crie uma variação de pressão em todo o sistema circulatório, o homem é capaz de permanecer na posição ortostática porque a pressão gravitacional é parcialmente neutralizada por mecanismos que fazem a prevenção do acúmulo de fluídos nos MMII. O acúmulo de sangue no território venoso se inicia imediatamente durante o ato do ortostatismo e se completa em aproximadamente de 3 a 5 minutos, o volume venoso nos MMII aumenta em média aproximadamente de 500 a 700 ml; cerca de 200 a 300 ml do sangue são transferidos para as veias abaixo da região do abdome. Essa transferência do volume sanguíneo é derivada principalmente do compartimento intratorácico e acaba resultando na diminuição da pressão de enchimento cardíaco e do volume sistólico (ELIAS, 2006; MAGALHÃES, 2007; SILVERTHORN, 2003).
A trombose venosa profunda (TVP) é um coágulo geralmente localizado nas veias profundas dos MMII que com o seu agravamento pode se tornar fibrótico, também pode ocorrer devido à imobilização prolongada no leito por lesão vascular endotelial, estase de fluxo sanguíneo e hipercoagulabilidade, o paciente com TVP pode evoluir para embolia pulmonar, primeira manifestação de TVP assintomática. A profilaxia mecânica para esse agravamento pode ser o ortostatismo passivo para evitar estagnação do sangue e melhora da função cardiovascular (RASSAM et al., 2009).
1.2 Sistema Respiratório
O sistema respiratório cujo principal função é deslocar ritmicamente a parede torácica possibilitando a ventilação pulmonar e a manutenção de gases sanguíneos arteriais dentro dos limites normais, tem como controle de suas funções sendo voluntário e automático. A parede do tórax é dividida em caixa torácica, diafragma e compartimento abdominal, os músculos respiratórios apresentam diferentes tipos de fibras, que determinam variações de respostas contrateis possíveis. As fibras do tipo I permitem o trabalho contrátil sustentado e de baixa intensidade, já as fibras do tipo II, atuam em situações que necessitam de trabalho de alta intensidade e por curtos períodos de tempo. O músculo diafragma esta relacionado intimamente no processo respiratório, assim como os músculos intercostais, abdominais, escalenos, triangular do esterno e o esternocleidomastóideo, são auxiliares cada um com uma função específica contribuindo diretamente com a inspiração, expiração e movimento torácico consequência da respiração. A frequência respiratória (FR) é variável de acordo com cada indivíduo, variando por suas características como: idade, altura, peso, sexo, estrutura física, estilo de vida e hábitos diários. Podemos considerar uma FR normal com uma margem variável de 12 a 20 rpm (MACHADO, 2008).
O controle da respiração visa regular a FR, a amplitude da respiração de modo que as tensões parciais de O2, CO2 e a concentração de íons H+ no sangue se mantenham em homeostase para suprir todas as necessidades metabólicas do corpo humano. A ventilação pulmonar tem controle pelo sistema involuntário e automático e voluntário, sendo que um pode ser influenciado pelo outro. O sistema respiratório como um todo é suscetível a diversas infecções, bactérias e patologias específicas que podem interferir diretamente na mecânica respiratória através de fatores secundários como: secreções, obstruções e degenerações brônquicas, excesso ou ausência de O2 ou CO2 inspirado e expirado, dentre outros fatores (NAKAGAWA; BARABÉ, 2006).
Os resultados associados ao ortostatismo, visam o aumento do volume corrente e minuto, a redução da frequência respiratória, o aumento da complacência, a diminuição da resistência pulmonar decorrente da otimização na função do músculo diafragma e a drenagem postural tendo como benefício o auxílio na eliminação e no carreamento de secreções do sistema respiratório; tudo isso proporcionado pelo posicionamento passivo ortostático adotado (FREGADOLLI; PERES, 2009).
A trombo embolia pulmonar aguda (TEP) é uma patologia do sistema respiratório que esta associada a definidas taxas de morbimortalidade, principalmente em pacientes hospitalizados por tempo prolongado, entre os fatores de risco a imobilidade no leito por mais de cinco dias é o mais agravante deste caso (BARRETO et al., 2000).
1.3 Sistema Neurológico
O paciente crítico que recebe alta ainda pode apresentar uma alteração do nível de consciência, seja por privação sensorial, de estímulos externos ou por complicação evolutiva de sua patologia de base. A mensuração deste nível de consciência é feita pela escala de coma de Glasgow desde que este paciente não esteja sobre efeitos sedativos. Este documento foi criado em 1974, na Universidade de Glasgow, na Escócia. É uma forma padronizada de avaliar o nível de consciência do paciente e é de fácil aplicação. Esta avaliação consiste na analise de três parâmetros: abertura ocular, reação motora e resposta verbal, o resultado é a soma da pontuação gerada em cada item que foi avaliado, essa pontuação pode variar de 03 a 15, sendo o número três um indicativo de mau prognóstico e o número quinze um nível de consciência sem alterações, ou seja, “normal” (VELAR; JUNIOR, 2008).
Recentes estudos nos mostram a importância dos efeitos favoráveis e significativos em pacientes neurológicos, mostrando que o ortostatismo é fundamental e utilizado como técnica de estimulação sensorial, sustentado com bases fisiológicas, ofertando maior estímulo e intensidade ao paciente neurológico, sustentando-se a ideia de usar o ortostatismo como protocolo em pacientes internados em UTI com relativa segurança e como coadjuvante no tratamento fisioterapêutico, influenciando e melhorando significativamente o nível de consciência através da escala de coma de Glasgow (VELAR; JUNIOR, 2008).
Algumas de muitas atividades do sistema nervoso se iniciam através de experiências sensoriais por excitação dos receptores, sejam eles visuais, auditivos, táteis ou receptores de outros tipos; fazendo com que possa provocar uma reação cerebral imediata ou podendo ser armazenada no cérebro como forma de memória. O sistema sensorial recebe estímulos que são transmitidos ao encéfalo, onde são interpretados e transformados em sensações. De acordo com os estímulos que respondem, os receptores sensoriais podem ser classificados em: mecanorreceptores que respondem a estímulos mecânicos, especialmente pressão, em termorreceptores que respondem à variação de temperatura, os quimiorreceptores são os que transmitem informações sobre substâncias químicas dissolvidas no meio e os Fotorreceptores detectam a luz. A percepção da posição seja ela estática ou dinâmica, é dependente ao conhecimento de angulação das articulações, em todos os planos e de suas velocidades de mudança, por isso diferentes tipos de receptores ajudam no trabalho de determinar uma angulação articular e são usados em conjunto para a sensação de uma posição, sendo eles receptores táteis cutâneos, como profundo localizado próximo das articulações. Para determinar uma angulação das faixas médias do movimento encontram-se os receptores fusos musculares auxiliando também no controle muscular influenciando diretamente na postura ereta (GUYTON; HALL, 2006).
Podemos subdividir a percepção no sistema nervoso em: sensorial, motora, integrativa e adaptativa. No ponto de vista funcional, o sistema nervoso somático pode ser dividido pelas vias aferentes (sensitivo) e eferentes (motor), relacionado ao sistema músculo esquelético e ao sistema nervoso visceral aferente e eferente músculo liso, cardíaco e glândulas (sistema nervoso autonômico). Uma das formas de estímulo sensorial seria o ortostatismo passivo, que também pode ser realizado por meio da utilização da prancha ortostática como suporte auxiliar, além de existir indícios de que ocorra um aumento e melhora do nível de consciência, pode aumentar também o estímulo sensório motor, a posição em pé também é importante para neutralizar a postura em flexão frequentemente adotada, além disso, a descarga de peso nos dois pés (bipodal) sustenta bases fisiológicas de contribuição na redução de riscos à osteoporose, como também sugere ao indivíduo ter um maior controle autonômico, percepção de espaço, surgimento de novos estímulos responsáveis em auxiliar na formação de novas conexões neuronais pelo uso de diferente campo de angulação visual, tátil e sensório motor. Estudos também comprovam que o posicionamento de deitado para o ortostatismo além de alterar estímulos sensoriais, comportamento e nível de consciência também pode trazer benefícios como melhora da resposta hemodinâmica que está diretamente relacionada com a prevenção de patologias decorrentes ao imobilismo. O ortostatismo dentre as técnicas de estimulação sensorial sustenta bases fisiológicas e promove um estímulo de maior intensidade do que algumas técnicas que são aplicadas por fisioterapeutas nas rotinas de trabalho, auxiliando de modo global a propriocepção e autoestima do indivíduo. Podemos sustentar a hipótese de utilizar o ortostatismo passivo, fazendo o uso da prancha com relativa segurança e como tratamento coadjuvante para um resultado de auxiliar na melhora do nível de consciência, prevenção de patologias associadas, aumentando a qualidade de vida e a autoestima do paciente que se encontra acamado (VELAR; JUNIOR, 2008; VERONEZI 2011).
Além da ativação do sistema nervoso simpático, certos agentes humorais são liberados em resposta ao desafio ortostático e dentre eles, salientam-se a vasopressina e a angiotensina II, as quais teriam uma participação especial quando as alterações são prolongadas ou quando a pressão arterial começa a baixar (ROMANINI WALMIR, 2006).
A mudança postural é um estímulo fisiológico que ativa o sistema de controle barorreflexo que também desempenha papel muito importante e fundamental no controle cardiovascular de modo a curto-prazo, ele promove uma adaptação às mudanças ortostáticas e é responsável pela prevenção dos excessos de flutuação da pressão arterial, os principais sensores envolvidos nesses ajustes são denominados mecanorreceptores, que estão localizados no seio carotídeo e no arco aórtico, esses mecanorreceptores arteriais (ou barorreceptores) são receptores aferentes que respondem a significativos aumentos na pressão vascular transmural. Portanto, as descargas desses neurônios são afetadas por distensibilidade do vaso sanguíneo e por alterações no diâmetro absoluto durante mudanças na pressão pulsátil, esse sistema por sua vez, irá ativar os componentes centrais na regulação do sistema cardiovascular e envolve múltiplos componentes do arco barorreflexo, dessa forma o acúmulo de sangue nos MMII decorrentes ao ortostatismo reduz o volume intravascular a nível ventricular e aórtico-carotídeo, o que reduz o tráfico neural aferente oriundo dos barorreceptores provocando aumento do tônus simpático eferente ao coração e à vasculatura periférica. Como resultado, observa-se o aumento do inotropismo e cronotropismo cardíacos e a vasoconstrição periférica (FOSCO; PINGE, 2008).
A falta de apetite, o olfato e a deglutição podem ser prejudicados pela posição de decúbito dorsal reclinada, anorexia também pode ocorrer como consequência da imobilização. A redução do peristaltismo associado com a inatividade do paciente, pouca ingestão de líquidos e trocas de fluidos fisiológicos podem conduzir a constipação, náuseas e vomito, aumentando o déficit de fluido do paciente, podendo gerar outras complicações secundárias. O sistema nervoso também é muito afetado pela ausência do movimento prejudicando e interferindo diretamente na privação sensorial, já que o individuo se encontra restrito ao leito com um posicionamento prolongado, podem ocorrer alterações significativas como: a ausência de estímulos sensoriais que este diretamente ligado à sensibilidade, a ansiedade e sensação de angústia já que o paciente sente-se aflito por sua condição de restrição contribuindo para o surgimento de depressão, insônia, agitação, irritabilidade, desorientação temporo espacial, diminuição de concentração, incoordenação, diminuição na tolerância à dor, isolamento social, dentre outros (RAPOSO; LOPEZ, 2002).
1.4 Sistema Geniturinário
O sistema renal é responsável por diversas funções, algumas delas são: a excreção de produtos indesejáveis do metabolismo e de substâncias químicas estranhas como as toxinas, regulação do equilíbrio de água, eletrólitos, osmolaridade, ácido-base, secreção, metabolismo e hormônios. Devemos lembrar também que os rins tem extrema importância na regulação da pressão arterial através da excreção de quantidades variáveis de sódio, água e até mesmo pela excreção de vasoativos que são expelidos com a urina diariamente. O consumo de líquido é fundamental para o bom funcionamento renal, pois a água é continuamente perdida por inúmeras vias como: os pulmões, por evaporação através do ar expirado, pelo trato gastrointestinal, pelas fezes, pela pele por sudorese e pelos rins com a excreção da urina, devido a este fato, a formação de urina mais concentrada que o plasma é essencial para a sobrevivência do ser humano. Dentre algumas doenças renais podemos destacar a insuficiência renal que pode ser decorrente a diversos fatores tais como: diminuição do aporte sanguíneo para os rins, consequência de insuficiência cardíaca com redução do débito cardíaco e pressão sanguínea baixa, afecções de vasos sanguíneos e algumas estruturas renais como os glomérulos ou túbulos, obstrução do sistema coletor de urina seja por cálculos renais, precipitação de cálcio, de urato ou cistina (GUYTON; HALL, 2006).
Em um paciente restrito ao leito com falta de movimento e ausência do ortostatismo, pode ocorrer na contribuição para o desencadeamento de algumas complicações no trato geniturinário como a retenção de urina e a perda mineral. O posicionamento em decúbito dorsal por longo período, também dificulta a drenagem de urina da pélvis para a vesícula urinária também conhecida como bexiga, ocasionando a retenção urinária contribuindo para uma distensão do músculo da vesícula urinária, aumentando ainda mais a dificuldade de urinar, ocasionando em menor quantidade de excreção de urina e estase podendo até evoluir para uma infecção urinária. O cálcio não utilizado ou perdido dos ossos durante a imobilização prolongada, também pode predispor o paciente imobilizado a cálculos renais (RAPOSO; LOPEZ, 2002).
1.5 Sistema Musculoesquelético e Tegumentar
Estudos realizados por Rodrigues e Herrera (2004), mostra que a pressão exercida sobre o osso provoca um efeito piezo elétrico, pois a compressão do osso produz carga negativa no local comprimido e positiva em outras áreas, essas mínimas correntes elétricas estimulam as células ósseas responsáveis pelo início da síntese, os osteoblastos. Como a remodelação é feita por células sanguíneas, elas precisam ser atraídas a superfície óssea, efeito da compressão que com isso preenchem as lacunas com matriz colagenótica e o processo de remodelação tem seu início. Alguns autores acreditam que a perda de densidade óssea está diretamente relacionada à diminuição do fluxo sanguíneo que não permite trocas gasosas e nutrição, a necrose celular resultante provoca aumento no número de osteoclastos e células responsáveis pela absorção óssea. A ausência de pressão longitudinal também é um fator semelhante e associado à falta de força e compressão óssea que provoca o aumento da reabsorção (SEGURA et al, 2007).
Uma das complicações clínicas que afetam as pessoas com movimentação restrita ou ausente, é a úlcera de decúbito que também são conhecidas como úlceras de pressão ou escaras. Este tipo de acometimento ocorre pela evolução tecidual com necrose celular causada pelo aumento de força ou pressão gerada no tecido mole, geralmente localizado próximo a proeminências ósseas, caracterizando-se como úlceras de decúbito. Devemos reconhecer que o mecanismo de lesão das úlceras de decúbito, ocorre devido à interação da força de compressão que age de fora para dentro, competindo com a força de reação que age de dentro para fora, resultando no atrito e finalizando com a perda de continuidade estrutural e fisiológica do tecido lesado podendo evoluir do grau 01 até chegar ao último grau que é 05 se classificando através de sua evolução e comprometimento tecidual variando por sua extensão e profundidade, nestes casos a mobilização precoce associada à fisioterapia tem papel fundamental como prevenção a esse tipo de acometimento. Estudos nos mostram que o custo emocional de uma úlcera é difícil de mensurar ou quantificar, porém o custo financeiro é considerável e frequentemente fácil de prever. DE LISA (2001) nos mostra que pacientes vítimas de traumatismo raquimedular apresentam um período médio de internação da lesão até a alta hospitalar de aproximadamente quatro meses quando não apresenta úlceras de decúbito como fator agravante, quando este mesmo tipo de paciente evolui com úlceras superficiais, o período médio de internação hospitalar aumenta para seis meses, podendo chegar até oito meses no caso de quando apresentam úlceras com uma gravidade maior (DELIBERATO, 2002).
Infelizmente, o Brasil é um dos países com maior incidência mundial de casos de úlceras de decúbito. Para evitar estas consequências do imobilismo devemos destacar alguns fatores primordiais para a prevenção, como: mobilização precoce, o posicionamento adequado no leito, mudanças de decúbito frequentes, exercícios de fisioterapia motora, exercícios respiratórios, o uso de acessórios ou de sistemas mecânicos de alívio alternado de pressão, como a prancha ortostática favorecendo como forma de prevenção, auxiliando como coadjuvante o fisioterapeuta (DELIBERATO, 2002).
2. MOBILIZAÇÃO PRECOCE
O desenvolvimento motor normal segue as seguintes fases: mobilidade, estabilidade, mobilidade sobre a estabilidade e habilidade. Ao escolhermos a execução de movimento, necessitamos tê-lo em mente para prover os subsídios de cada etapa, explora-los e avançar na direção terapêutica para possibilitar o enriquecimento de eficiência e independência da tarefa, sendo definidos como etapas do controle motor (NAKAGAWA; BARNABÉ 2006).
O exercício físico e a mobilização precoce promovem muitos efeitos fisiológicos que são considerados benéficos e terapêuticos a saúde do ser humano, como o aumento do fluxo sanguíneo, a melhora da distribuição de oxigênio na interface célula-capilar gerando algumas mudanças que são muito significativas no sistema cardiovascular pelo aprimoramento do sistema de transporte, de extração e da utilização do oxigênio, enquanto que no sistema respiratório melhora a função pulmonar com o aumento do volume corrente, melhora e aumento da capacidade pulmonar e da capacidade de difusão. Benefícios psicológicos e sociais também ocorrem e promovem sensação de bem-estar, melhoram a autoestima e priorizam uma melhor qualidade de vida (LUQUE., et al 2010).
Estudos recentes nos mostram os benefícios na redução da dor, edema e ganho de qualidade de vida em pacientes com TVP, através de fatores que foram avaliados e usados como estratégia terapêutica de mobilização, deambulação precoce combinados com anticoagulantes e compressão dos MMII, sem que fosse verificada maior incidência de desfechos relevantes, como embolia pulmonar e morte. Com base nessas afirmações podemos entender que pacientes com TVP não só podem como devem ser mobilizados precocemente, de maneira que estejam sendo feitos a combinação do uso de anticoagulantes e compressão de MMII, podendo ser feito o uso de meias compressivas como auxílio, a fim de reestabelecer uma deambulação precoce, melhorar a qualidade de vida e obter menor risco de uma evolução ruim secundária ao imobilismo (PENHA., et al 2009).
2.1 Mobilização em UTI
Estudos nos mostram que os exercícios de mobilização passiva também melhoram a função muscular, diminuindo o risco de tromboembolismo em pacientes internados em Unidades de terapia intensiva (UTI) e contribuem para o aumento significativo do metabolismo, aumentando em 15% o consumo de oxigênio. Alguns métodos fisioterapêuticos como a facilitação neuromuscular proprioceptiva (FNP) e o método estático são complementados por recursos que aumentam o comprimento do tecido muscular e proporcionam o ganho da amplitude de movimento (ADM) por meio de mudanças nas propriedades mecânicas e fisiológicas do músculo (CAVENAGHI., et al 2005).
Há 30 anos a mobilização precoce tem mostrado redução no tempo para desmame da ventilação e é a base para a recuperação funcional. Recentemente tem-se dado mais atenção para a atividade física (precoce) como uma intervenção segura e viável em pacientes com estabilidade neurológica e cardiorrespiratória. A mobilização precoce inclui atividades terapêuticas progressivas, tais como exercícios motores na cama, sedestação a beira do leito, ortostatismo, transferência para a cadeira e deambulação (SILVA; MAYNARD; CRUZ, 2010).
“A mobilização precoce em pacientes dentro de uma UTI é um conceito relativamente novo”. Os estudos publicados que podem ser usados em benefício do paciente para o início precoce da fisioterapia motora na UTI são poucos, mas alguns artigos nos mostram que mobilizar um indivíduo acamado precocemente, é um procedimento que pode se realizar com segurança, alguns de seus benefícios é que através do fato que a mobilização precoce promove o aumento e ganho de força muscular, por consequência permite em poucos dias a transferência deste paciente do leito para a cadeira e da cadeira para a deambulação, e consecutivamente resultando em um menor tempo de internação na UTI, ou até mesmo em uma enfermaria evoluindo mais rápido a alta hospitalar. Também podemos constatar através de pesquisas que os pacientes que receberam mobilização precoce na UTI ficaram menos dias em ventilação mecânica (VM) (BORGES et al., 2009).
Algumas circunstâncias assim como a imobilidade, são muito comuns em pacientes com insuficiência respiratória que são submetidos VM, a falta de condicionamento físico e a fraqueza muscular, podem contribuir para um tempo de hospitalização mais prolongada. Pacientes em VM prolongada frequentemente apresentam fraqueza da musculatura periférica e respiratória que acabam por prejudicar o seu estado físico, funcional, o sistema cardiorrespiratório e por consequência afeta todo o sistema fisiológico reduzindo bem estar e a qualidade de vida. O objetivo da fisioterapia em pacientes em VM prolongada é minimizar a perda de mobilidade, tentando se aproximar do mais fisiológico possível, a fim de melhorar e reestabelecer a sua independência funcional, contribuindo para um desmame precoce deste paciente acamado que se encontra restrito ao leito (BORGES et al., 2009).
Mobilizar este paciente precocemente em uma UTI além da mobilização passiva inclui: terapias respiratórias, posicionamento, aspiração, implantação e supervisão de ventilação, auxílio de intubação, ajustes de ventilação, supervisão de desmame do ventilador mecânico e auxílio na extubação. Diante de todas as práticas fisioterapêuticas realizadas no ambiente hospitalar, a utilização da prancha ortostática promove os benefícios do ortostatismo passivo que tem sido sistematicamente recomendada pelas diretrizes de cuidados críticos por seus benéficos efeitos hemodinâmicos e cardiorrespiratórios, contudo a frequência e o uso dessa técnica ainda não são muito reconhecidos no Brasil. A restrição do paciente ao leito acaba resultando em diversos riscos e inúmeras complicações, aumentando os índices de mortalidade e custos mais elevados para o sistema. Pelo fato da ausência de mobilidade e aumento dos déficits físicos, distúrbios emocionais como a ansiedade, o stress e até mesmo a depressão podem contribuir ainda mais para um aumento do tempo de internação, afetando toda funcionalidade e comprometendo este paciente a se tornar mais dependente da sociedade (SILVA; MAYNARD; CRUZ, 2010).
Um foco multidisciplinar na mobilização precoce é necessário como parte das rotinas clínicas diárias na UTI. A estrutura da equipe multidisciplinar e a inclusão de médicos, terapeutas ocupacionais, fisioterapeutas, enfermeiros, nutricionistas, fisiologistas e assistentes sociais pode servir como um excelente modelo para a construção de uma equipe de mobilidade precoce na UTI. Isto pode ser útil para avaliar os diferentes componentes de um programa de treinamento próprio, incluindo o tipo, frequência, intensidade e exercícios específicos, além do tipo de programas e intervenções psicossociais ou comportamentais utilizados (BORGES et al., 2009).
2.2 Imobilidade e Internação Prolongada
A hospitalização prolongada, o tempo intensificado de permanência forçada do individuo ao leito seja por qualquer patologia, a ausência de movimento do corpo humano ou a falta de mobilização feita por uma equipe de saúde especializada, pode acarretar em várias doenças secundárias prejudicando a saúde global do paciente acamado, algumas dessas patologias são: a constipação intestinal que pode acarretar na redução transitória do retorno venoso e na diminuição do débito cardíaco, úlceras de decúbito, reabsorção óssea em excesso com formação de cálculos renais, retenção e insuficiência urinária, atelectasias, tromboflebite, embolias pulmonares, anemia leve devido a uma repetida coleta de amostras de sangue para diagnósticos, comprometimento da ingestão oral de líquidos contribuindo a desidratação, hemorragias no trato gastrointestinal devido a úlceras de estresse e perda do condicionamento das respostas reflexas cardiovasculares às mudanças posturais podendo ocorrer variados déficits no sistema vascular (BRAUNWALD; ZIPES; LIBBY, 2001).
O movimento é uma característica fundamental na vida de todos os seres humanos por ser indispensável à manutenção da estabilidade estrutural. O fato de poder se movimentar, pode ser definido como um movimento voluntário e psicomotor do corpo, incluindo a coordenação dos movimentos musculares e articulares, bem como o desempenho do equilíbrio, o posicionamento corporal e a deambulação. Com a ausência da mobilização precoce em um ambiente hospitalar, existem algumas implicações relevantes e evidentes devido à imobilidade dos doentes, podendo se destacar algumas como: o aumento do tempo de internação que acaba prolongando esse indivíduo a se tornar mais dependente dos serviços da saúde e necessitar de maior utilização de recursos hospitalares, ter maior dependência de profissionais e da equipe de saúde especializada, maior dependência nas atividades de vida diária (AVD’s), necessidade e dependência também de apoio dos familiares, amigos, comunidade e consequentemente este tipo de paciente acaba por gerar maiores custos socioeconômicos (SANTOS; OLIVEIRA; SILVEIRA, 2010).
Com a restrição ao leito e o paciente vulnerável aos efeitos deletérios do imobilismo, a fisioterapia preventiva tem como foco a mobilização precoce que é de suma importância para a saúde e qualidade de vida desses indivíduos. DE LISA (2001), afirma que as consequências da imobilização pela restrição corporal ao leito vêm sendo reconhecida nas últimas décadas. Muitos estudos recentes nos mostram que os efeitos negativos superam os benefícios terapêuticos do imobilismo, tornando-se assim mais prejudicial à saúde do paciente, vítima este da restrição corporal se não for mobilizado precocemente (DELIBERATO, 2002).
3. FISIOTERAPIA HOSPITALAR
A fisioterapia em conjunto com outras ciências evolui a cada dia, tendo em vista uma população de profissionais cientificamente habilitados para lidar com a saúde e o movimento humano, podendo atuar em diversas áreas e especialidades. No ambiente hospitalar, a fisioterapia também está indicada no pré e no pós-operatório com objetivo de reduzir e prevenir riscos de complicações bem como tratá-las. A fisioterapia pode utilizar de várias técnicas e recursos, que depende de cada paciente associado ao seu quadro geral e patologia específica (CAVENAGHI., et al 2009).
A fisioterapia começou a ter reconhecimento em sua relevância profissional, e atualmente se torna presença obrigatória no ambiente hospitalar subdividida em várias especialidades, como: enfermarias, clínicas, cirúrgicas, serviços de urgência e de terapia intensiva, dentre outras, tendo em vista sempre o critério de diminuir ou sanar complicações primárias e até mesmo secundárias devido aos períodos de internação e o seu tempo prolongado. A fisioterapia é uma ciência aplicada, que tem objetivo de preservar, manter, desenvolver e ou recuperar a integridade de órgãos, sistemas ou funções em diversas patologias (MOTTA; NATALIO; WALTICK, 2008).
As indicações principais da Fisioterapia associada ao ortostatismo são aplicadas em patologias como: doenças pulmonares obstrutivas e restritivas, asma, pneumonias, prevenindo também a intubação e a traqueotomia, pacientes com ventilação mecânica, doenças neurológicas como o acidente vascular encefálico, traumatismo crânio encefálico, cirurgias ortopédicas, vasculares, pós-operatórios de cirurgias abdominais, pulmonares, cardíacas e neurológicas, bem como qualquer patologia que mantém o paciente sobre os efeitos do imobilismo (MACHADO, 2002).
3.1 Fisioterapia Cardiorrespiratória
A respiração é um processo essencial à vida de todo ser humano e é através dela pela qual se efetuam as trocas gasosas entre os pulmões e o meio exterior. Para que os pulmões permaneçam fisiologicamente normais e saudáveis, é necessária a integridade das estruturas anatômicas e é preciso que as vias aéreas estejam desobstruídas e sem a presença de secreções que impeçam a passagem do ar. Há uma grande variedade de patologias que acomete o sistema cardiorrespiratório, algumas são mais comuns como exemplo: (Asma, Doença Pulmonar Obstrutiva Crônica (DPOC), Pneumonia, Bronquite, Atelectasia, Insuficiência Respiratória (IR), dentre outras), essas patologias acabam exigindo tratamento médico e clínico específico para uma reabilitação adequada. Apesar de o tratamento fisioterapêutico ser diferenciado de acordo com cada caso, os objetivos gerais são: Melhorar a ventilação e a oxigenação pulmonar, facilitar a eliminação de secreções, reduzir a dor, maximizar a tolerância ao exercício, diminuir o trabalho respiratório e cardíaco. A fisioterapia cardiorrespiratória é totalmente eficaz, na busca de oferecer melhor qualidade de vida aos pacientes, seja no atendimento ambulatorial ou até mesmo no atendimento diário realizado no ambiente hospitalar. Algumas das técnicas fisioterapêuticas, são utilizadas no pré e no pós-operatório de cirurgias tóraco-abdominais (cirurgias cardíacas, pulmonares, bariátricas, entre outras) com o objetivo de preparar bem os pulmões e o coração evitando complicações pós-cirúrgica. Durante o período pós-operatório da cirurgia cardíaca, ocorrem diversas mudanças no padrão respiratório e de muscular devido ao trabalho e as propriedades biomecânicas do pulmão e da parede torácica e isso pode propiciar ao surgimento de complicações na evolução desses pacientes. A fisioterapia cardiorrespiratória é muito importante tanto na prevenção como na reversão das complicações pós-operatórias e ocupa hoje papel fundamental no ambiente da terapia intensiva, principalmente para os pacientes dependentes de ventilação mecânica invasiva ou não invasiva (JERRE., et al 2007; MACHADO 2008; NATALIO et al., 2010; SISCÃO et al., 2007; TITOTO et al., 2006).
A fisioterapia cardiorrespiratória atua diretamente na intervenção do sistema de ventilação, podendo alterar a mecânica pulmonar através da complacência dinâmica e da resistência do sistema respiratório, utilizando-se meios de avaliações, técnicas e estratégias para o tratamento de um determinado paciente a fim de atuar nas disfunções cardiorrespiratórias e vasculares. Os tratamentos fisioterapêuticos em fase hospitalar se baseiam em procedimentos simples, como exercícios metabólicos de extremidades, para diminuir o edema e aumentar a circulação, técnicas de tosse efetiva para eliminar obstruções respiratórias e manter os pulmões livres de secreções, exercícios de fisioterapia motora para manter a amplitude de movimento e elasticidade mecânica dos músculos envolvidos, treino de marcha em superfície se o paciente puder realizar o ortostatismo ativo, entre outras atividades, uma vez que a mobilização precoce dos pacientes após cirurgia cardíaca ou respiratória demonstra reduzir os efeitos prejudiciais do repouso prolongado no leito. A fisioterapia motora, também tem grande significado para o desenvolvimento da capacidade cardiorrespiratória, procurando evitar atelectasias em áreas pulmonares e de extrema importância na prevenção de processos vasculares venosos, particularmente tromboembolismo e tromboflebites dentre outros, por conta de alterações venosas nos MMII. A mobilização precoce reduz os efeitos prejudiciais do repouso no leito e maximiza a velocidade em que as atividades habituais podem ser reassumidas. Atualmente, novas técnicas terapêuticas permitem que a maioria dos pacientes tenha alta hospitalar precoce após infarto e revascularização do miocárdio sem perda da capacidade funcional. Nos últimos anos, foram descritos inúmeros benefícios do exercício regular para portadores de cardiopatia, além da melhora na capacidade funcional (TITOTO et al, 2006).
No exemplo de pacientes de pré e pós-operatório de cirurgias cardíacas, utilizam-se técnicas desobstrutivas, reexpansivas e de mobilização como: vibração, percussão, compressão, hiperinsuflação manual, aspiração, estimulação de tosse, drenagens posturais, mobilização e fisioterapia motora, orientações aos pacientes e acompanhantes também são importantes, este conjunto de recursos são muito utilizados na rotina diária do fisioterapeuta que trabalha em um ambiente hospitalar (CAVENAGHI., et al 2009).
A Fisioterapia faz parte do atendimento multidisciplinar oferecido aos pacientes em UTI. Sua atuação é extensa e se faz presente em vários segmentos do tratamento intensivo, tais como o atendimento a pacientes críticos que não necessitam de suporte ventilatório, assim como na assistência durante a recuperação pós-cirúrgica, na assistência de pacientes graves que necessitam de suporte ventilatório e outros. Nesta fase, o fisioterapeuta tem importante participação, auxiliando na condução da ventilação mecânica, desde o preparo e ajuste do ventilador artificial à intubação, evolução do paciente durante a ventilação mecânica, interrupção e desmame do suporte ventilatório e extubação. A fisioterapia respiratória mostra-se muito eficaz no tratamento das atelectasias em pacientes com VM. A fisioterapia cardiorrespiratória, também deve ser utilizada em pacientes críticos, com o objetivo de prevenir e/ou tratar complicações respiratórias (JERRE., et al 2007; MACHADO 2008; NATALIO et al., 2010; SISCÃO et al., 2007; TITOTO et al., 2006).
Pacientes submetidos à internação pós-cirúrgica podem ficar suscetíveis em adquirir algumas complicações além da dor que sentem ao fato de terem passado por um procedimento cirúrgico, causando alterações nos volumes pulmonares especificamente em pacientes que são submetidos à cirurgia de revascularização do miocárdio. Na reabilitação desses pacientes a Fisioterapia deve ser feita com enfoque no ortostatismo intervendo de maneira precoce na prevenção e no tratamento dessas complicações, reduzindo o tempo de permanência do paciente no hospital, evitando assim outras complicações (MAGALHÃES, 2007).
Normalmente entre 20 e 24 horas após o procedimento cirúrgico realizado, pode ainda persistir algumas características do quadro de pós-operatório tais como: o acúmulo de secreção nas vias respiratórias, a diminuição da reserva ventilatória, a expansibilidade torácica e a redução da complacência pulmonar. Neste primeiro dia são estabelecidas condutas básicas de exercícios respiratórios específicos caso a caso. No segundo dia do pós-operatório, é dada continuidade ao tratamento já iniciado, sendo permitida maior mobilidade ao paciente, enfatizando a importância da posição ortostática e mobilidade de membros inferiores e superiores e até mesmo a saída do paciente do leito para o ortostatismo ou deambulação (FROWNFELTER; DEAN, 2004).
3.2 Fisioterapia Neurológica
As patologias neurológicas podem causar distúrbios temporários ou até mesmo permanentes que acabam prejudicando o indivíduo em suas atividades diárias e profissionais, fazendo com que se tornem dependentes de outras pessoas. O impacto socioeconômico, físico e emocional, é marcante. Pesquisas sobre os mecanismos de tratamento e recuperação da função após lesão e da eficácia de tratamentos para recuperação e prevenção de complicações são muitas, sendo assim, a abordagem da fisioterapia aplicada no paciente neurológico, tem sido cada vez mais especializada de acordo com cada condição. A escolha apropriada de ações, recursos aplicadas no momento oportuno, contribui para a melhoria da qualidade de vida dos pacientes e de seus familiares, mesmo quando os distúrbios neurológicos tornam-se persistentes. A fisioterapia neurológica é uma especialidade que trata patologias que acomete o sistema nervoso e é indicada para pacientes com AVE, paralisia cerebral (PC), síndromes genéticas neurológicas e pós operatórios. Em pacientes acometidos pelo AVE, a fisioterapia auxilia na restauração das funções perdidas, levando assim ao melhor restabelecimento do paciente às suas AVD’s. A reabilitação após o AVE deve ser logo iniciada de maneira precoce ainda em fase hospitalar, com o intuito e objetivo de estimular o quanto antes este tipo de paciente a usar toda sua capacidade funcional e adaptar-se a uma nova situação tentando assumir novamente as suas atividades a fim de reestabelecer novamente sua rotina de vida e contribuindo assim na redução do tempo de internação hospitalar (MOTTA; NATALIO; WALTICK, 2008).
A OMS – Organização Mundial da Saúde, estima que mais de 5 milhões de pessoas vão a óbito por ano consequente por acidentes cardiovasculares. A causa principal de incapacidade funcional e de morte no mundo que ocorre por causas cardiovasculares no Brasil é o AVE. Segundo a Sociedade Brasileira de Doenças Cerebrovasculares, o AVE é responsável por 30% de óbitos registrados no País. Mesmo os pacientes que sobreviveram a um AVE correm riscos: aproximadamente 50% desses pacientes morrem logo depois de um ano, 30% ficam incapazes de deambular só, tornando-se dependentes de auxilio e 20% são acometidos com graves sequelas e incapacidades funcional. As sequelas são determinadas de acordo com a localização, extensão da área atingida e o tempo de espera do socorro após a lesão. Essas alterações podem afetar: memória, sensibilidade, coordenação com alterações motora, percepção e linguagem (FARAY; FABRÍCIO; CARVALHO 2009).
A Fisioterapia Neurológica é uma das técnicas mais importantes e desafiadoras no campo da reabilitação de um paciente e tem a finalidade de evitar e ou corrigir deformidades, melhorar a função motora e auxiliar no desenvolvimento da capacidade de realização das AVD’s até que possa, pelo menos parcialmente independente. A Mobilização precoce em conjunto com a cinesioterapia tem como objetivo fundamental a promoção da atividade minimizando os efeitos deletérios decorrentes da inatividade, correção de ineficiência de músculos e articulações para reconquistar a ADM e incentivar o paciente encorajando-o a usar a habilidade que ele a fim de acelerar a sua reabilitação. A Mecanoterapia consiste no uso de aparelhos mecânicos com objetivos de ganhar, melhorar e aumentar sua condição física e desenvolvimento relacionados com diversas estruturas neuromusculares. Exercícios específicos como de Frenkel que estabelecem o controle voluntário de movimento por uso de qualquer parte de mecanismo sensorial que tenha permanecido intacto, paralelamente à visão, audição e tato. O Método Kabat também é uma técnica específica que auxilia no aumento da habilidade do paciente em se movimentar e permanecer estável, o movimento é realizado através de contatos manuais e resistências apropriadas, sendo capaz de promover coordenação motora e sincronismo ao paciente, também é capaz de interferir no aumento e produção de histamina, evitando a fadiga. O Método Bobath, utiliza bases neurofisiológicas como princípios de tratamento inibindo os padrões posturais adotados pela atividade reflexa anormal, auxiliando na reeducação neuromusculoesquelética do paciente. O Método de Rood é realizado através de estímulos térmicos, barestésicas e paleoestésicos, tapping (pequenas percussões realizadas sobre saliências musculoesqueléticas), proporcionando uma facilitação da atividade na unidade motora, por estimulação exteroceptiva. Quando existe a aceitação e ajuda de suporte dos familiares, é certamente um fator de bom prognóstico para o processo de reabilitação e futura integração do paciente neurológico. Um paciente neurológico, geralmente acaba afetando e mudando a rotina diária familiar de forma considerável, pois esse paciente necessita de necessidades e cuidados especiais e é fundamental o acompanhamento de assistência multiprofissional para acompanhar em cada etapa e evolução do tratamento, a fim de melhorar suas AVD’s e auxiliar na sua reintegração com a sociedade (FARAY; FABRÍCIO; CARVALHO 2009).
3.3 Fisioterapia em Musculoesquelética
A fisioterapia aplicada ao sistema musculoesquelético é executada com base em exames, avaliações, testes específicos e intervenções ortopédicas. Um dos princípios básicos para o bom resultado do tratamento fisioterapêutico é conhecer a biomecânica, função e fisiologia das estruturas musculoesqueléticas. A fisioterapia musculoesquelética dispõe de diversas técnicas que podem ser incluídas em um protocolo de tratamento temos assim a eletroterapia, termoterapia, fototerapia e crioterapia, mas a cinesioterapia tem papel fundamental no tratamento de um paciente debilitado. O toque sempre foi uma modalidade primária e ainda é uma técnica milenar de cura que teve seu início na China e atualmente se usa no mundo inteiro. Essas técnicas manuais são variadas e são utilizadas tradicionalmente para produzir efeitos e mudanças terapêuticas nas dores, extensibilidade dos tecidos moles, por meio de aplicação de forças externas específicas. Dentre essas inúmeras técnicas, podemos citar: a massagem friccional, liberação miofacial, pressão sustentada, compressão isquêmica, acupressão, alongamentos, cinesioterapia, liberações, mobilizações articulares, propriocepção e outras. Essas técnicas podem utilizadas também em ambiente hospitalar, com o intuito de promover redução de dor, ganho de amplitude de movimento (ADM) e força, aumento do metabolismo, a fim de reestabelecer a função e a qualidade de vida através de bases fisiológicas sendo aplicadas caso a caso. A fisioterapia motora aliada a essas diversas técnicas terapêuticas, é de extrema importância para a saúde, qualidade de vida e independência do indivíduo debilitado (DUTTON, 2006).
O paciente hospitalizado por um longo período no leito sem ser mobilizado acaba se tornando descondicionado, ou seja, sua capacidade de realizar exercícios aeróbicos é diminuída, assim como sua tolerância na execução de movimentos e a dor, o que pode gerar a Síndrome do Imobilismo. Esse tempo que o paciente permanece imobilizado com posicionamento irregular geram modificações morfológicas das estruturas musculoesqueléticas e tecidos conjuntivos. Alguns casos ocorrem alterações e mudanças da biomecânica que pode evoluir para contraturas articulares, diminuição da amplitude de movimento, trofismo e força muscular, aumento na incidência de osteoporose e úlceras de decúbito. A fisioterapia hospitalar associada à mobilização musculoesquelética inclui atividades terapêuticas progressivas como exercícios motores no leito, sedestação, auxílio no ortostatismo, transferência para a cadeira e deambulação (BORGES; PEIXOTO; CARVALHO – 2009).
A fisioterapia tendo em vista o sistema musculoesquelético, tem como formas de prevenção da hipotensão algumas técnicas terapêuticas associadas à fisioterapia, além da elevação dos membros inferiores e tronco, bandagens, meias elásticas e compressivas, cintas abdominais, prescrição de qualquer forma de exercício seja ele realizado de forma ativa e/ou passiva (alongamento, fortalecimento abdominal, isotônicos/isométricos para membro inferior) são métodos qualitativos e eficazes sempre executados conforme a condição clínica e a tolerância do paciente a dor, ao incômodo e desconforto (GREVE; AMATUZZI – 2005).
3.4 Fisioterapia e Ortostatismo
Estudos desenvolvidos na Austrália nos mostram que muitos dos fisioterapeutas avaliados, fazem uso do ortostatismo passivo como inclusão no tratamento de seus pacientes, principalmente profissionais que trabalham em UTI que incluem como tratamento coadjuvante o ortostatismo em seus pacientes que se encontram geralmente muito fracos e debilitados. Sem o ortostatismo passivo, este tipo de paciente pode não ser mobilizado de forma segura e adequada, mesmo com ajuda de outros profissionais da equipe de saúde, já na posição vertical pode-se observar a segurança e os benefícios do exercício e do posicionamento passivo através da posição vertical por meio da prancha ortostática que tem o intuito de protocolar um tratamento de mobilização menos lesivo e de reabilitação precoce. Embora este tratamento de avaliação e método utilizado inclua em média uma margem de inclinação que geralmente começa de horizontal para 45 graus, cada tratamento foi individualizado de acordo com cada caso e cada paciente que foram monitorados continuamente e o tratamento foi modificado ou interrompido conforme as alterações e os parâmetros significativos eram apresentados. As avaliações mais consistentes de eficácia no tratamento foram as de progressão do ângulo de inclinação e a de duração do protocolo, sugerindo que a prancha ortostática é um tratamento que deve ser aplicado de maneira com que haja progressão e repetições de intervenções adaptadas para a melhora na qualidade de tratamento ao paciente. Os benefícios percebidos nos tratamentos foram o aumento da excitabilidade do paciente, a atuação benéfica do ortostatismo no sistema músculo esquelético e o desfecho de dados complementares que foram utilizados para monitorar a eficácia do tratamento, mostram que o ortostatismo também atua no tônus muscular, na amplitude de movimento, na força muscular e no nível de consciência. As alterações na ventilação com o tratamento de inclinação neste estudo não foram relevantes quanto aos benefícios osteomusculares apresentados. No entanto, observou-se que a ventilação minuto melhorou após cerca de 5 minutos em pacientes internados em unidades de terapia intensiva (CHANG et al., 2004).
Com todos esses benefícios fica comprovado que a fisioterapia da UTI à enfermaria, através dos mais variados exercícios e recursos melhora a saúde geral do paciente proporcionando-lhe um melhor prognóstico, consequentemente garantindo maior independência física, aumentando a autoconfiança, autoestima e segurança, fatores estes que contribuem para redução do tempo de permanência hospitalar, proporcionando melhor qualidade de vida ao paciente e resultando na diminuição de despesas e custos com internação (TITOTO et al., 2006).
3.5 Prancha Ortostática
O movimento é a única forma de o homem interagir com o ambiente que o cerca e é realizado através do sistema musculoesquelético que é a estrutura capaz pela execução do movimento. O ortostatismo exige do organismo uma série de adaptações fisiológicas, psicológicas e sociais normais para um indivíduo sadio. De acordo com as respostas ventilatória e hemodinâmicas do paciente, as solicitações motoras podem ser intensificada a fim de que o paciente se torne habilidoso para assumir algumas funções, posicionamentos e até mesmo o ortostatismo com menor auxílio possível ou independente. Se um indivíduo não é capaz de realizar o ortostatismo ativo, cabe ao fisioterapeuta realizar este ato. A Cinesioterapia ou terapia pelo movimento é um dos principais recursos utilizados na fisioterapia (SARMENTO; VEJA; LOPES, 2006).
A prancha ortostática seja ela elétrica ou manual, é considerada um equipamento de mecanoterapia e é utilizada como recurso fisioterapêutico para promover o ortostatismo assistido, permitindo a transferência do indivíduo da posição horizontal para a vertical, variando angulações de inclinação conforme o objetivo da terapia, das respostas fisiológicas e cardiovasculares associadas à atividade autonômica. A postura varia de 0° que é a inicial, com progressões na angulação chegando até o ortostatismo total na angulação de 90°. O seu uso nas unidades de terapia intensiva tem sido encorajado como técnica para minimizar os efeitos adversos da imobilização prolongada (SARMENTO; VEJA; LOPES, 2006).
As indicações da prancha ortostática são: pacientes acometidos por AVE, Traumatismo Cranioencefálico (TCE) estável, Lesão Medular (após estabilização do quadro), pacientes cronicamente críticos e imobilização prolongada no leito. As contraindicações para o uso da prancha são: Instabilidade Hemodinâmica, Lesão Medular (fase aguda), Choque Séptico, Fraturas Bilaterais de MMII, Monitorização de Pressão intracraniana (relativo), Grandes Queimados (relativo). As sessões não devem ser realizadas mais de uma vez ao dia. Já o número de sessões semanais pode variar de 01 a 05 vezes por semana, dependendo da tolerância do paciente e do objetivo no tratamento. Enquanto o paciente estiver realizando o ortostatismo passivo na prancha, podemos aproveitar para realizar a fisioterapia realizando movimentos gravitacionais ou antigravitacionais em MMSS e MMII, mobilizações e procedimentos com o objetivo de priorizar os efeitos fisiológicos benéficos (SARMENTO, 2009).
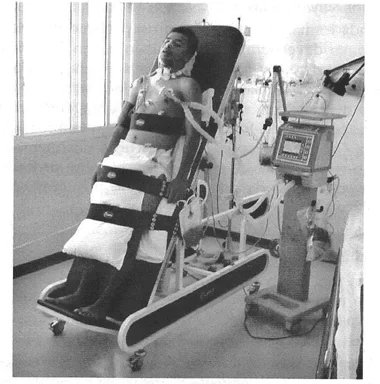
4. MATÉRIAS E MÉTODOS
Esta pesquisa foi realizada na Unidade de Terapia Intensiva e consequentemente de acordo com a evolução de cada paciente foi-se estendida a Enfermaria do Hospital São Lucas de Santos após aprovação do Comitê de Ética em Pesquisa e posterior assinatura do termo de consentimento livre e esclarecido pelos pacientes ou responsáveis autorizando a pesquisa realizada.
O objetivo desta pesquisa foi avaliar as alterações no sistema respiratório, hemodinâmico, no nível de consciência e no comportamento dos pacientes submetidos ao ortostatismo passivo através do uso da prancha ortostática, a fim de verificar se os parâmetros avaliados são influenciados pela postura ortostática.
O procedimento consistiu na avaliação e monitoração constante em relação às variáveis de FC e SatO2 com o uso de um oxímetro de pulso (CONTEC), a PA por um monitor de pulso (MF-343), a FR foi monitorada por um fisioterapeuta responsável somente por essa variável. Todos os dados foram coletados e preenchidos na ficha de monitorização de cada paciente. O registro das variáveis se deu primeiramente em decúbito dorsal e repouso leito com elevação de 30° da cabeceira, após 5 minutos da transferência do leito para prancha ortostática elétrica (CARCI) em 10° de elevação e de 10 em 10 minutos a inclinação foi feita conforme a progressão dos ângulos de 30°, 45°, 60°, 75° e 900. Os indivíduos permaneceram durante 10 minutos em cada posição. Para retornar a posição inicial (decúbito dorsal) o mesmo protocolo foi realizado. O ortostatismo foi realizado uma vez ao dia durante cinco dias consecutivos, totalizando 05 sessões contínuas na qual todos os pacientes fizeram o uso de meias elásticas compressivas (Kendall) e de anticoagulantes, para segurança e eficácia da pesquisa todos os pacientes teriam que permanecer hemodinamicamente estáveis durante a aplicabilidade, ao sinal de hipotensão, dessaturação excessiva de oxigênio ou desconforto respiratório em limites que não permitiram a continuação do protocolo, a prancha foi declinada e no dia consecutivo iniciou-se o procedimento da angulação em que se foi interrompido.
Local de Aplicabilidade: O estudo foi realizado no Hospital São Lucas, situado na Avenida Ana Costa n° 168 – Santos/ São Paulo.
Público Alvo: Pacientes restritos ao leito e incapazes de realizar o ortostatismo ativo.
Critérios de Inclusão: Pacientes com restrição ao leito, com nível de consciência igual ou maior que 08 (avaliado pela escala de Coma de Glasgow) e medicados com anticoagulantes.
Critérios de Exclusão: Pacientes hemodinamicamente instáveis com Glasgow abaixo de 08 e ausentes de anticoagulantes.
Materiais Utilizados: Os materiais utilizados nesta pesquisa foram: Prancha Ortostática Elétrica (CARCI), Oxímetro de Pulso (CONTEC), Monitor de Pressão Arterial Digital de Pulso (MF-343) e Meias de Malhas Elásticas Compressivas (KENDALL).
4.1 Intervenção Fisioterapêutica
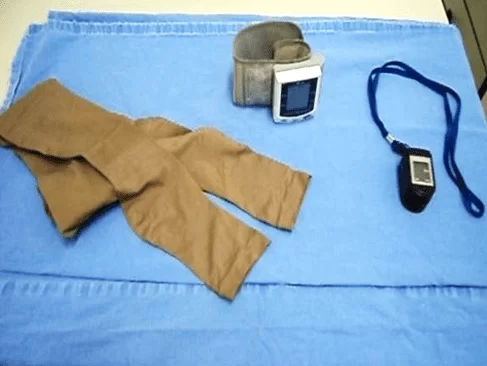
As fotos abaixo (figuras 02 e 03) representam os materiais utilizados durante toda a realização desta pesquisa.

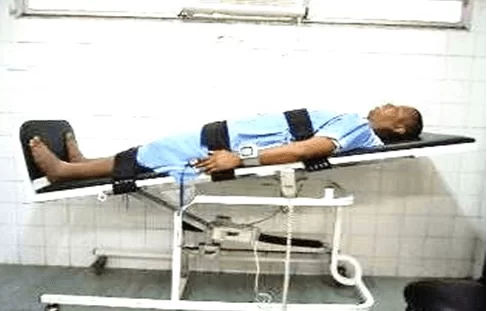
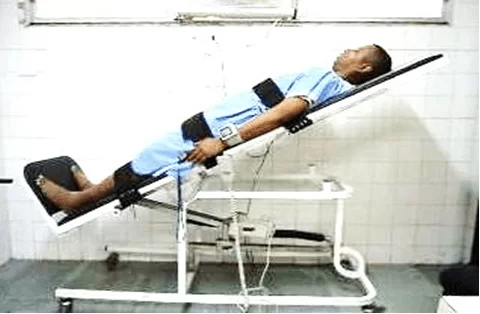
As fotos abaixo (figuras 04, 05, 06, 07 e 08) representam a aplicabilidade nos pacientes submetidos ao ortostatismo passivo através da prancha ortostática com as variáveis de inclinação em 30°, 45°, 60°, 75° e 90°.
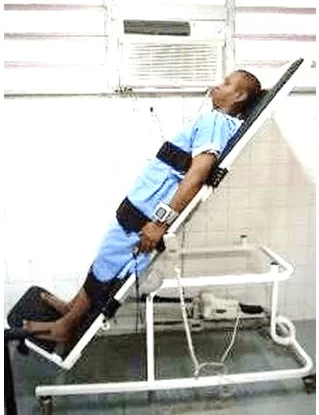
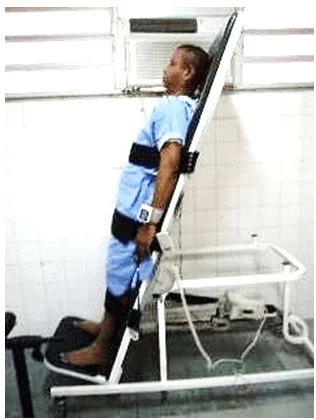
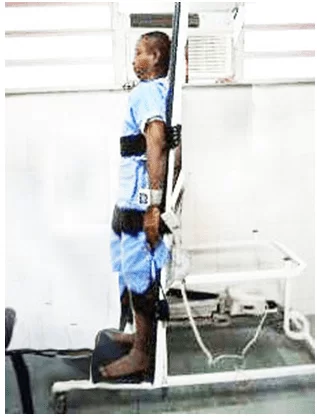
RESULTADOS
Na tabela a seguir (tabela 01), detalha os parâmetros do paciente 01 em repouso no leito com inclinação de cabeceira a 30°, antes de iniciar o protocolo de ortostatismo passivo.
Tabela 01: Valores obtidos da média diária de parâmetros coletados do paciente 01 em repouso ao leito com inclinação da cabeceira em 30°.
PACIENTE 01 – SEXO: FEM. – PATOLOGIA: AVEI – IDADE: 69 ANOS |
||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 23 rpm | 98 bpm | 92 % | 11.0/8.0 mmhg |
| 02° | 25 rpm | 101 bpm | 97 % | 12.0/9.0 mmhg |
| 03° | 24 rpm | 95 bpm | 91 % | 09.0/7.0 mmhg |
| 04° | 25 rpm | 99 bpm | 87 % | 12.0/9.0 mmhg |
| 05° | 23 rpm | 97 bpm | 92 % | 09.0/7.0 mmhg |
Na próxima tabela (tabela 02), nos mostra a média diária dos parâmetros do paciente 01 durante o protocolo de inclinação de 30° a 90° na prancha ortostática.
Tabela 02: Valores da média diária de parâmetros do paciente 01 obtidos na angulação de 30° a 90°, durante todo o ortostatismo passivo.
| PACIENTE 01 – SEXO: FEM. – PATOLOGIA: AVEI – IDADE: 69 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 29 rpm | 105 bpm | 90 % | 10.0/7.0 mmhg |
| 02° | 29 rpm | 92 bpm | 95 % | 12.0/8.0 mmhg |
| 03° | 29 rpm | 92 bpm | 97 % | 13.0/8.0 mmhg |
| 04° | 28 rpm | 89 bpm | 97 % | 11.0/7.0 mmhg |
| 05° | 29 rpm | 98 bpm | 96 % | 10.0/6.0 mmhg |
Na tabela a seguir (tabela 03), descreve os parâmetros do paciente 02 em repouso no leito com inclinação de cabeceira a 30°, antes do protocolo de ortostatismo passivo.
Tabela 03: Valores obtidos da média diária de parâmetros coletados do paciente 02 em repouso ao leito com inclinação de cabeceira em 30°.
| PACIENTE 02 – SEXO: MASC. – PATOLOGIA: P.O DE GASTRECTOMIA – IDADE: 75 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 18 rpm | 98 bpm | 98 % | 14.0/8.0 mmhg |
| 02° | 17 rpm | 98 bpm | 98 % | 14.0/8.0 mmhg |
| 03° | 15 rpm | 90 bpm | 98 % | 14.0/9.0 mmhg |
| 04° | 15 rpm | 95 bpm | 98 % | 13.0/9.0 mmhg |
| 05° | 14 rpm | 75 bpm | 99 % | 13.0/9.0 mmhg |
Na próxima tabela (tabela 04), nos mostra a média diária dos parâmetros do paciente 02 durante o protocolo de inclinação de 30° a 90° na prancha ortostática.
Tabela 04: Valores da média diária de parâmetros obtidos na angulação de 30° a 90°, durante todo o ortostatismo passivo do paciente 02.
| PACIENTE 02 – SEXO: MASC. – PATOLOGIA: P.O DE GASTRECTOMIA – IDADE: 75 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 19 rpm | 98 bpm | 98 % | 15.0/6.0 mmhg |
| 02° | 17 rpm | 99 bpm | 98 % | 15.0/7.0 mmhg |
| 03° | 18 rpm | 96 bpm | 97 % | 13.0/9.0 mmhg |
| 04° | 16 rpm | 97 bpm | 99 % | 14.0/8.0 mmhg |
| 05° | 15 rpm | 75 bpm | 98 % | 13.0/9.0 mmhg |
Na tabela a seguir (tabela 05), detalha os parâmetros do paciente 03 em repouso no leito com inclinação de cabeceira a 30°, antes do protocolo de ortostatismo passivo.
Tabela 05: Valores obtidos da média diária de parâmetros coletados dos paciente 03 em repouso ao leito com inclinação de cabeceira em 30°.
| PACIENTE 03 – SEXO: MASC. – PATOLOGIA: AVEI – IDADE: 74 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 14 rpm | 72 bpm | 100 % | 15.0/8.0 mmhg |
| 02° | 14 rpm | 70 bpm | 100 % | 14.0/7.0 mmhg |
| 03° | 14 rpm | 74 bpm | 100 % | 16.0/9.0 mmhg |
| 04° | 20 rpm | 72 bpm | 100 % | 15.0/8.0 mmhg |
| 05° | 14 rpm | 72 bpm | 100 % | 16.0/9.0 mmhg |
Na próxima seguinte (tabela 06), nos mostra a média diária dos parâmetros do paciente 03 durante o protocolo de inclinação de 30° a 90° na prancha ortostática.
Tabela 06: Valores da média diária de parâmetros obtidos na angulação de 30° a 90°, durante todo o ortostatismo passivo do paciente 03.
| PACIENTE 03 – SEXO: MASC. – PATOLOGIA: AVEI – IDADE: 74 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 14 rpm | 74 bpm | 100 % | 15.0/8.0 mmhg |
| 02° | 16 rpm | 85 bpm | 99 % | 14.0/5.0 mmhg |
| 03° | 28 rpm | 93 bpm | 100 % | 16.0/6.0 mmhg |
| 04° | 24 rpm | 90 bpm | 92 % | 16.0/9.0 mmhg |
| 05° | 19 rpm | 88 bpm | 90 % | 13.0/7.0 mmhg |
Na próxima tabela (tabela 07), indica os parâmetros do paciente 04 em repouso no leito com inclinação de cabeceira a 30°, antes do protocolo de ortostatismo passivo.
Tabela 07: Valores obtidos da média diária de parâmetros coletados do paciente 04 em repouso ao leito com inclinação da cabeceira em 30°.
| PACIENTE 04 – SEXO: MASC. – PATOLOGIA: AVEI – IDADE: 66 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 15 rpm | 98 bpm | 99 % | 16.0/9.0 mmhg |
| 02° | 15 rpm | 98 bpm | 98 % | 14.0/9.0 mmhg |
| 03° | 14 rpm | 98 bpm | 100 % | 15.0/9.0 mmhg |
| 04° | 15 rpm | 95 bpm | 97 % | 15.0/9.0 mmhg |
| 05° | 16 rpm | 101 bpm | 100 % | 15.0/9.0 mmhg |
Na próxima (tabela 08), nos mostra a média diária dos parâmetros do paciente 04 durante o protocolo de inclinação de 30° a 90° na prancha ortostática.
Tabela 08: Valores da média diária de parâmetros obtidos na angulação de 30° a 90°, durante todo o ortostatismo passivo do paciente 04.
| PACIENTE 04 – SEXO: MASC. – PATOLOGIA: AVEI – IDADE: 66 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 15 rpm | 99 bpm | 99 % | 15.0/8.0 mmhg |
| 02° | 16 rpm | 99 bpm | 97 % | 14.0/9.0 mmhg |
| 03° | 15 rpm | 98 bpm | 97 % | 15.0/10.0 mmhg |
| 04° | 15 rpm | 96 bpm | 97 % | 15.0/9.0 mmhg |
| 05° | 14 rpm | 98 bpm | 96 % | 16.0/9.0 mmhg |
Na tabela a seguir (tabela 09), indica os parâmetros do paciente 05 em repouso no leito com inclinação de cabeceira a 30°, antes do protocolo de ortostatismo passivo.
Tabela 09: Valores obtidos da média diária de parâmetros coletados do paciente 05 em repouso ao leito com inclinação de cabeceira em 30°.
| PACIENTE 05 – SEXO: MASC. – PATOLOGIA: AVEI – IDADE: 75 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 13 rpm | 81 bpm | 97 % | 14.0/10.0 mmhg |
| 02° | 14 rpm | 80 bpm | 97 % | 14.0/10.0 mmhg |
| 03° | 13 rpm | 85 bpm | 98 % | 13.0/9.0 mmhg |
| 04° | 14 rpm | 98 bpm | 97 % | 14.0/10.0 mmhg |
| 05° | 12 rpm | 77 bpm | 96 % | 15.0/8.0 mmhg |
Na próxima tabela (tabela 10), nos mostra a média diária dos parâmetros do paciente 05 durante o protocolo de inclinação de 30° a 90° na prancha ortostática.
Tabela 10: Valores da média diária de parâmetros obtidos na angulação de 30° a 90°, durante todo o ortostatismo passivo do paciente 05.
| PACIENTE 05 – SEXO: MASC. – PATOLOGIA: AVEI – IDADE: 75 ANOS | ||||
| DIA | FR | FC | SatO2 | PA |
| 01° | 12 rpm | 85 bpm | 97 % | 14.0/10.0 mmhg |
| 02° | 14 rpm | 85 bpm | 97 % | 14.0/10.0 mmhg |
| 03° | 14 rpm | 93 bpm | 98 % | 13.0/9.0 mmhg |
| 04° | 14 rpm | 95 bpm | 91 % | 14.0/8.0 mmhg |
| 05° | 15 rpm | 97 bpm | 97 % | 15.0/9.0 mmhg |
Na tabela a seguir (tabela 11), indicamos os valores da média total dos parâmetros dos pacientes em repouso no leito com a cabeceira elevada a 30° antes do início do protocolo de ortostatismo passivo, durante os 05 dias de pesquisa.
Tabela 11: Média total dos 05 dias de parâmetros coletados dos pacientes em repouso ao leito antes de realizarem o protocolo de ortostatismo passivo com cabeceira elevada a 30°.
| SEXO FEM. | PATOLOGIA | IDADE | FR | FC | SatO2 | PA |
| PACIENTE 1 | AVEI | 69 | 24 rpm | 98 bpm | 92 % | 10.0/8.0 mmHg |
| SEXO MASC. | PATOLOGIA | IDADE | FR | FC | SatO2 | PA |
| PACIENTE 2 | P.O GASTRECTOMIA | 75 | 16 rpm | 91 bpm | 98 % | 14.0/9.0 mmHg |
| PACIENTE 3 | AVEI | 74 | 15 rpm | 72 bpm | 100 % | 15.0/8.0 mmHg |
| PACIENTE 4 | AVEI | 66 | 15 rpm | 98 bpm | 99 % | 15.0/9.0 mmHg |
| PACIENTE 5 | AVEI | 75 | 13 rpm | 84 bpm | 97 % | 14.0/10.0 mmHg |
Na tabela seguinte (tabela 12), indicamos a média total de valores dos parâmetros coletados durante o protocolo de inclinação de 05 dias na prancha ortostática com angulação de 30 a 90° de (ortostatismo passivo).
Tabela 12: Nos mostra os dados e as médias dos parâmetros totais dos 05 dias de protocolo, sendo esta a média extraída da angulação de 30° a 90° durante o protocolo de ortostatismo passivo de cada paciente.
| SEXO FEM. | PATOLOGIA | IDADE | FR | FC | SatO2 | PA |
| PACIENTE 1 | AVEI | 69 | 29 rpm | 95 bpm | 95 % | 11.0/7.0 mmHg |
| SEXO MASC. | PATOLOGIA | IDADE | FR | FC | SatO2 | PA |
| PACIENTE 2 | P.O GASTRECTOMIA | 75 | 17 rpm | 93 bpm | 98 % | 14.0/8.0 mmHg |
| PACIENTE 3 | AVEI | 74 | 20 rpm | 86 bpm | 96 % | 15.0/7.0 mmHg |
| PACIENTE 4 | AVEI | 66 | 15 rpm | 98 bpm | 97 % | 15.0/9.0 mmHg |
| PACIENTE 5 | AVEI | 75 | 14 rpm | 91 bpm | 96 % | 14.0/9.0 mmHg |
Os gráficos abaixo nos mostram a comparação da média dos parâmetros constatados nas tabelas anteriores (tabela 1 e 2) dos pacientes em repouso no leito e ao ortostatismo.
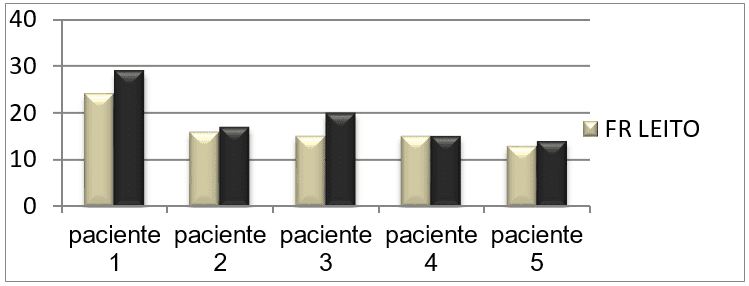
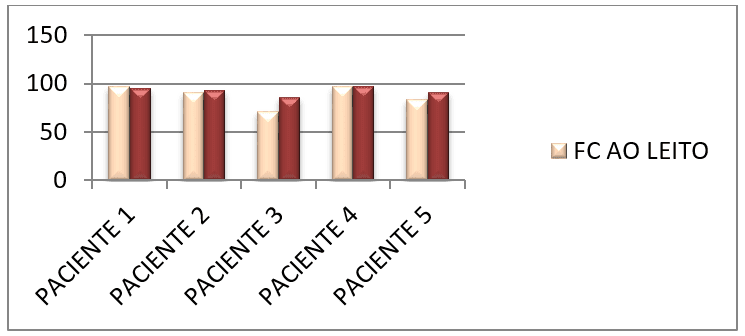
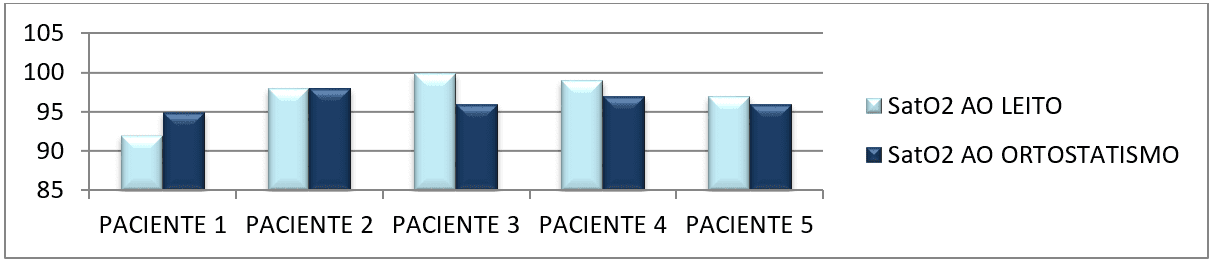
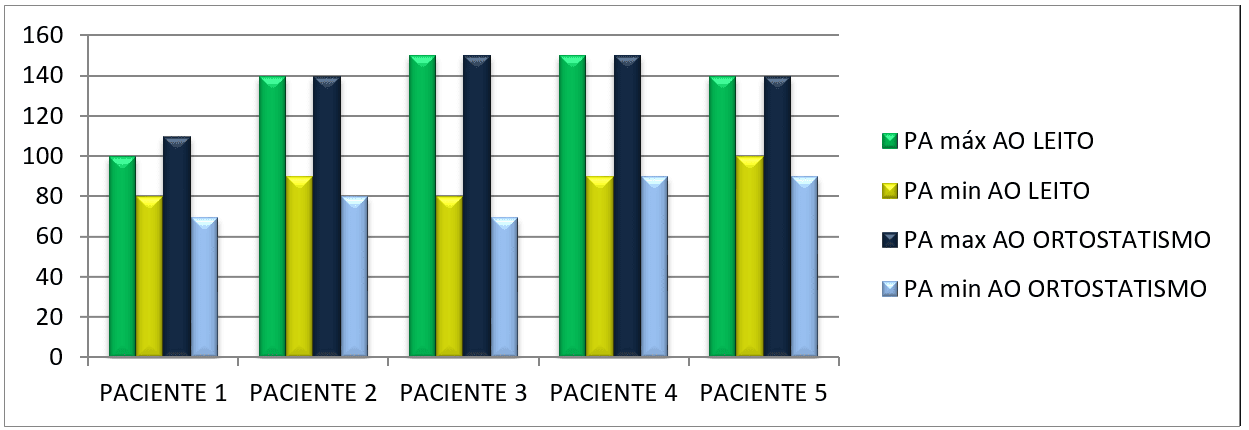
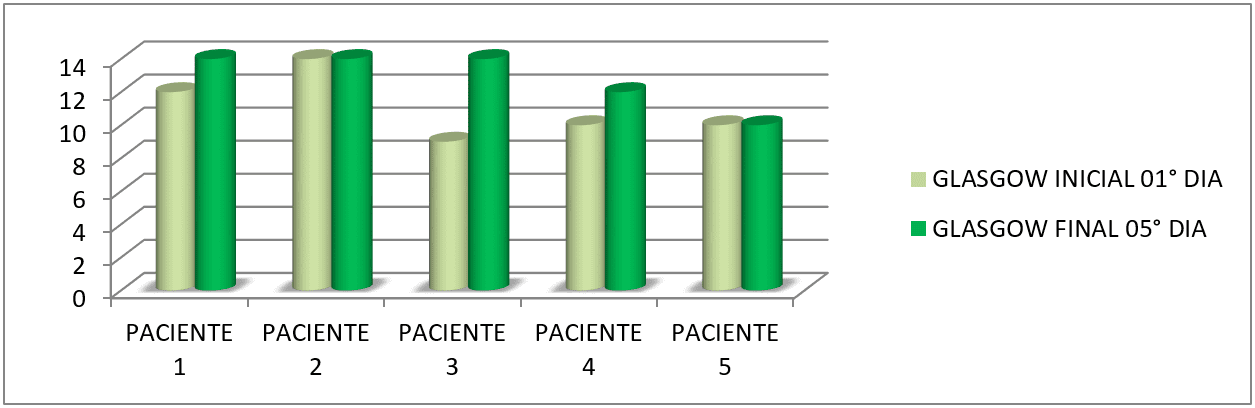
A próxima tabela (tabela 13) nos mostra o nível de consciência (Escala de coma de Glasgow) dos pacientes, coletados no 1° dia de pesquisa e no 5° e último dia de estudo.
Tabela 13: Comparação e evolução do nível de consciência do primeiro dia de pesquisa com o último dia.
| SEXO FEM. | PATOLOGIA | IDADE | GLASGOW INICIAL 1° DIA | GLASGOW FINAL 5° DIA |
| PACIENTE 1 | AVEI | 69 | 12 | 14 |
| SEXO MASC. | PATOLOGIA | IDADE | ||
| PACIENTE 2 | P.O GASTRECTOMIA | 75 | 14 | 14 |
| PACIENTE 3 | AVEI | 74 | 09 | 14 |
| PACIENTE 4 | AVEI | 66 | 10 | 12 |
| PACIENTE 5 | AVEI | 75 | 10 | 10 |
DISCUSSÃO
Segundo pesquisas realizadas por Fosco; Pinge (2008) a postura ortostática promove muitas alterações hemodinâmicas que geram mecanismos compensatórios pela mudança de decúbito. O sistema nervoso central ajusta a atividade autonômica simpática e parassimpática e sistema nervoso autônomo interfere tônica e reflexamente as principais variáveis do sistema cardiovascular, em conjunto com os componentes hormonais, ampliando a capacidade de adaptação diante as mudanças posturais, mas qualquer dificuldade nesse mecanismo compensatório pode impedir o funcionamento fisiológico adequado podendo resultar na hipotensão, que por sua vez, pode levar à hipoperfusão cerebral, hipóxia e perda de consciência. O barorreflexo desempenha papel fundamental no controle cardiovascular a curto-prazo na adaptação ao estresse ortostático, e prevendo excessivas flutuações da pressão arterial. Durante o ortostatismo, também podem ocorrer mudanças neuroendócrinas como alteração nos níveis plasmáticos de endotelina, que é um composto de 21 aminoácidos e apresenta potente ação vasoconstritora. Essas alterações significativas na posição ortostática podem ser denominadas como estresse ortostático.
O baixo índice de respostas sobre os efeitos do ortostatismo pode estar relacionado ao pouco número de estudos e pesquisas realizadas por profissionais da saúde no Brasil. No estudo de Luque et al (2010) foram encontradas diferentes respostas a respeito dos benefícios da possível utilização da prancha ortostática na UTI, dentre elas a melhora hemodinâmica, aumento da mecânica respiratória do paciente, auxílio na descarga de peso. Embora a população estudada não faça uso da prancha ortostática na UTI, esses profissionais reconhecem, em sua maioria, os benefícios do ortostatismo. Outros posicionamentos no leito são geralmente mais utilizados, pois são técnicas mais conhecidas entre os profissionais e com bastante referência na literatura, além de que o uso da prancha ortostática necessita de utilizar um maior gasto de tempo para priorizar a assistência de cada paciente individualizado; sendo assim outras técnicas são substituídas ao ortostatismo, tendo em vistas a princípio uma execução mais rápida e com menores custos.
Na Austrália Chang et al (2004), observaram que 67,4% dos fisioterapeutas utilizam a prancha como equipamento de recurso fisioterapêutico, já no estudo de Luque et al (2010), 03 de 15 hospitais que responderam a um questionário dispõem da prancha ortostática, entretanto, apenas 01 hospital a utiliza na UTI na cidade de São Paulo. O motivo de não utilizarem esse equipamento nas UTI´s estudadas pode ser o fato de que a maioria dos hospitais avaliados não possui a prancha ortostática, ou aqueles que a possuem não sabem as técnicas para melhor utilizá-la. Chang et al, relatam que 32,5% não utilizavam a prancha, 57% diziam não ter indicação clínica para usa-la, 46,4% preferiam optar por outras técnicas, 17,9% acreditavam ser perda de tempo a utilização da prancha e 39% não tinham a prancha disponível no momento.
Em nosso estudo observamos que a prancha ortostática além de ser pouco usada como um recurso fisioterapêutico em ambientes hospitalares, ela tem atuação benéfica, sendo capaz de proporcionar e contribuir para um aumento proprioceptivo, nas alterações hemodinâmicas e respiratórias além de aumentar o nível de consciência significativamente contribuindo assim para um bom prognóstico de pacientes, consequência esta redução de complicações secundárias e sequelas decorrentes ao imobilismo, auxiliando indiretamente e minimizando o tempo de internação, resultando em melhora na qualidade de vida destes pacientes vítimas da imobilização prolongada.
CONSIDERAÇÕES FINAIS
O interesse em realizar uma pesquisa sobre este assunto surgiu no momento em que tivemos contato com um artigo sobre “Ortostatismo Passivo em Pacientes Comatosos na UTI” (VELAR; JUNIOR, 2008).
A partir desse momento resolvemos pesquisar a eficácia do ortostatismo com o uso da prancha ortostática no tratamento fisioterapêutico em ambiente hospitalar, porém não sabíamos ao certo o quanto ele seria eficaz, pois são poucos os estudos e pesquisas desenvolvidos sobre este assunto, então decidimos iniciar a pesquisa partindo do princípio, com base nas alterações hemodinâmicas, respiratórias, de nível de consciência e observando o comportamento desses pacientes com imobilidade prolongada, submetidos à posição ortostática em 90°.
Através dos resultados obtidos em nossa pesquisa, consideramos que o ortostatismo passivo utilizado como recurso fisioterapêutico pode trazer benefícios aos pacientes com a imobilidade prolongada, pois é pela posição em pé que mecanismos fisiológicos, psicológicos e sociais são influenciados, a fim de proporcionar a melhora e o aumento do nível de consciência, débito cardíaco e respiratório através da ação da gravidade associada à propriocepção.
Durante a aplicabilidade de cinco dias, observamos uma melhora evolutiva nos pacientes e durante o tratamento os pacientes foram obtendo a alta da UTI e encaminhados para enfermaria, onde demos a continuidade da pesquisa.
Consideramos que ainda hoje no Brasil, os estudos e a utilização da prancha ortostática em pacientes hospitalares são muito escassos se fazendo necessário novas pesquisas, bem como a realização de novos protocolos de ortostatismo passivo, associando-os com a prevenção e o tratamento de patologias específicas a fim de quantificar e qualificar o uso da prancha ortostática aplicada como recurso fisioterapêutico em ambientes hospitalares.
REFERÊNCIAS
BARRETO, S. S. M, et al. Profilaxia para tromboembolia venosa em uma unidade de tratamento intensivo. Jornal Brasileiro de Pneumologia, Brasília, v.26, n.1, p.15-19, 2000.
BORGES, V. M, et al. Fisioterapia motora em pacientes adultos em terapia intensiva. Revista Brasileira de Terapia Intensiva, São Paulo, v. 21, n. 4, 2009
BRASIL. Ministério da Saúde. Datasus. Sistema de Internação Hospitalar. [Dados publicados em 2011].
BRAUNWALD E, ZIPES DP, LIBBY P. Tratado de Medicina Cardiovascular, São Paulo, v. 1, São Paulo, Ed. Roca, p. 1236-1238, 2003.
CAVENAGHI, S., et al. Aplicabilidade intra-hospitalar da cinesioterapia no trauma raquimedular Arquivo Ciência Saúde, São José do Rio Preto , v. 12, n. 4, p. 213-15, 2005.
CAZEIRO, A. P. M.; PERES, P. T. A terapia ocupacional na prevenção e no tratamento de complicações decorrentes da imobilização no leito. Cardernos de Terapia Ocupacional da UFSCar, São Carlos, v. 18, n. 02, p.149-167, 2010.
CHANG, A. T., et al. Standing With Assistance of a Tilt Table in Intensive Care: A Survey of Australian Physiotherapy Practice, Australian Journal of Physiotherapy, Australia, v. 50, p. 51-54, 2004.
COSTA, G. M. da; MOURÃO e LIMA J. G.; LOPES A. J. Espirometria: a influência da postura e do clipe nasal durante a realização da manobra. Pulmão, Rio de Janeiro, v.15, n.3, p.143-147, 2006.
DELIBERATO, P. C. P. Fisioterapia Preventiva Fundamentos e Aplicação. Ed. Manole, São Paulo, ed. 01, p. 63-78, 2002.
DUTTON, M. Fisioterapia Ortopédica: Exame, Avaliação e Intervenção, São Paulo, p.1-29, 319-361, trad. Ed. Artmed, 2006.
ELIAS NETO, J. Contribuição dos grandes vasos arteriais na adaptação cardiovascular a ortostase. Arquivos Brasileiros de Cardiologia, Rio de Janeiro, v.87, n.2, p. 209-222, 2006.
FARAY, L.; FABRÍCIO, M.; CARVALHO, W. Descobrindo a Fisioterapia. JP ARTIGOS, Ed. 22861, São Luís – Maranhão, 2009.
FOSCO, L. C.; PINGE, M. C. M. Papel da endotelina no estresse ortostático. Semina: Ciências Biológicas e da Saúde, Londrina, v.29, n.2, p.155-162, 2008.
FROWNFRTER, D. DEAN, E. Fisioterapia cardiopulmonar: Principios e prática. Ed. 03, Rio de Janeiro: Revinter, 2004.
FREGADOLLI, P.; PERES, P. C. N. Avaliação dos efeitos do ortostatismo no sistema respiratório em pacientes na unidade de terapia intensiva, Encontro Internacional de Produção Científica Cesumar, Paraná. 2009.
GREVE, J. M. D´A. AMATUZZI, M. M. Medicina de Reabilitação Aplicada a Ortopedia e Traumatologia. Editora: Roca. São Paulo – 2005.
GUYTON E HALL. Tratado de fisiologia médica. Tradução, 11. ed. Brasil, 2006. p. 307, 308, 350, 404, 405, 555, 594, 595.
JERRE, G. et al., Fisioterapia no Paciente Sob Ventilação Mecânica. III Congresso Brasileiro de Ventilação Mecânica. Revista Brasileira de Terapia Intensiva. São Paulo, v.19, n.03, p. 399-407, set. 2007.
LEGUISAMO, C. P.; KALIL, R. A. K.; FURLANI, A. P. A Efetividade de uma Proposta Fisioterapêutica Pré- Operatória Para Cirurgia de Revascularização do Miocárdio, 2005
LEITE, J. V., et al. Influência do ortostatismo no controle de tronco e na espasticidade de pacientes paraplégicos. Intelecttus, Jaguariúna, v.4, n.5. Disponível em: http://www.seufuturonapratica.com.br/intellectus. Acesso em: 20 mar. 2011.
LUQUE, A., et. al. Prancha ortostática nas Unidades de Terapia Intensiva da cidade de São Paulo. O Mundo da Saúde, São Paulo, v. 34, n. 2, p. 225-229, 2010.
MACHADO, D. C. Fisioterapia Hospitalar: Efeitos Fisiológicos da Imobilização. Universo, 2002.
MACHADO, M. G. R. Bases da Fisioterapia Respiratória, Rio de Janeiro, ed. Koogan, p. 01-75; 96-139; 170-178; 213-229; 249-262; 281-300; 320-335; 458-478, 2008.
MAGALHÃES, P. Efeitos Imediatos do Ortostatismo Sobre o Tempo e Amplitude de Reflexão da Onda de Pulso Carotídeo e Radial. Espirito Santo, p. 01-148, 2007.
MEDEIROS, L. G., et al. Efeito do ortostatismo assistido sobre a hemodinâmica e as variáveis ventilatórias de pacientes em ventilação mecânica invasiva prolongada. Revista Brasileira Fisioteria, São Carlos, v. 14(Supl. 1) 376, 2010.
MOTA, E.; NATALIO, M. A.; WALTRICK, P. T. Intervenção fisioterapêutica e tempo de internação em pacientes com Acidente Vascular Encefálico. Revista Neurociência, Santa Catarina; v.16, n.2, p. 118-123, 2008.
NAKAGAWA, N. K.; BARNABÉ, V. Fisioterapia do Sistema Respiratório, ed. Sarvier, Brasil – São Paulo, p. 10-11, 176-187, 207-287, 2006.
NATALIO, M. A.; MACHADO, L. V. H.; OLIVEIRA, R. B. C. Intervenção fisioterapêutica no pós-operatório de colecistectomia: estudo de caso. Revista Digital, Buenos Aires, v.15, n.146, 2010. Disponível em: http://www.efdeportes.com/efd146/intervencao-fisioterapeutica-no-pos-operatorio-de-colecistectomia.htm. Acesso em: 23 mar. 2011.
PENHA, G de S., et al. Mobilização precoce na fase aguda da trombose venosa profunda de membros inferiores. Jornal Vasclar Brasileiro, Sociedade Brasileira de Angiologia e de Cirurgia Vascular, São Paulo, v. 08, n.01, p. 77-85, 2009.
RAPOSO, A. C., LÓPEZ, R. F. A. Revista Digital Buenos Aires, Efeitos da Imobilização Prolongada e Atividade Física, Ano 08 n. 50, 2002.
RASSAM., et al. ABCD Arq. Bras. Cir. Dig. Complicações Tromboembólicas no Paciente Cirúrgico e sua Profilaxia, Brasil, p. 41-44, 2009.
RODRIGUES, D.; HERRERA, G. Acta Ortopédica Brasileira. Recursos Fisioterapêuticos na prevenção da perda da densidade mineral óssea com lesão medular. São Paulo, v.12, n.3, p. jul.-set., 2004.
ROMANINI WALMIR. Estudo Comparativo Entre a Pressão Intermitente e o Incentivador Respiratório no Pós- Operatório de Cirurgia de Revascularização do Miocárdio, Pontífica Universidade Católica do Paraná, Programa de Pós Graduação em Ciências da Saúde, Paraná – Curitiba, p. 01-75, 2006.
SANTOS, A. R.; OLIVEIRA, I. S.; SILVEIRA, T. Mobilização precoce em UCI. Salutis Scientia – Revista de Ciências da Saúde da ESSCVP, v. 02, julho 2010.
SARMENTO, G. J. V. ABC da Fisioterapia Respiratória, Ed. Manole, p. 377-379, Brasil, 2009.
SARMENTO, G. J. V.; VEJA, J. M.; LOPES, N. S. Fisioterapia em UTI: Avaliação e Procedimentos, v.01, ed. Atheneu, p. 339-353, Brasil, 2006.
SILVA, A. P. Et al., Efeitos da fisioterapia motora em pacientes críticos: revisão de literatura. Revista Brasileira de Terapia Intensiva, São Paulo, v. 22, n. 01, 2010.
SILVA, F. P.; GOES, P. D. Efeitos da Fisioterapia Aquática na Dor e Função Musculoesquelética de Idosos com Osteoartrite de Joelho, UFMG (Monografia), Belo Horizonte, p. 05-30, 2008.
SILVERTHORN, Fisiologia Humana uma Abordagem Integrada, Brasil, E. 02 Manole, 820 p, 2003.
SISCÃO, M. P. et al., Trauma Raquimedular: Caracterização em um Hospital Público. Arquivo Ciências Saúde, São Paulo, v.14, n.3, p.145-147, 2007.
TAVARES, D. A. et al. Efeitos adversos da mobilização precoce na Unidade de Terapia Intensiva. Revista Brasil Fisioterapia, Rio Grande do Sul, 15° Simpósio Internacional de Fisioterapia Respiratória, p. 471, 2010.
TITOTO, L.. et al. Reabilitação de pacientes submetidos à cirurgia de revascularização do miocárdio: atualização da literatura nacional. Arquivo Ciências Saúde, São Paulo, v.12, n.4, p. 216-219, 2005.
VELAR, C. M.; FORTI JUNIOR, G. Ortostatismo passivo em pacientes comatosos na UTI: Um estudo preliminar. Revista Neurociência, v.16, n. 1, p. 16-19, 2008.
VERONEZI, RAFAELA. Fisioterapia Neurofuncional, Apostila de Pós Graduação em Fisioterapia Hospitalar (CDCS), p. 01-33, 2011.
[1] Graduado em Fisioterapia (UNIMONTE), Pós-graduado em Fisiologia do Exercício Aplicada a Clínica (UNIFESP), Docente SENAC (Saúde e Bem estar), 2017.

3 respostas
Queria o pdf desse artigo, pra eu usar como referencia no meu tcc.
Excelente início de semana!
Gostaria de obter este excelente artigo para citação num projeto de graduação em Fisioterapia.
Obrigado!
Excelente artigo! Parabéns ao autor!