SANTOS, Núbia Mara Gonçalves dos [2]
SANTOS, Núbia Mara Gonçalves dos. O Papel do Enfermeiro e os Requisitos Mínimos para Implementação da uma Unidade de Terapia Intensiva. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 03, Ed. 05, Vol. 04, pp. 92-108, Maio de 2018. ISSN:2448-0959
Resumo
O objetivo do presente estudo foi descrever e identificar o papel do enfermeiro na instalação de uma UTI e as normas que regem o seu funcionamento. O método utilizado consistiu em pesquisa descritiva, com análise integrativa e literatura disponível em bibliotecas virtuais, resoluções, portarias e normas gerais. Os resultados evidenciaram que existem vários órgãos em diferentes esferas do governo que dividem a responsabilidade pela liberação do funcionamento de uma unidade de terapia intensiva: COFEN, ANVISA, CNES, protocolos de segurança do paciente, programa nacional de humanização. O estudo leva a concluir que se deve ter um conhecimento abrangente sobre todas as normas que existem pra o funcionamento de um serviço de saúde no Brasil, e que o desconhecimento dessas legislações pode levar a ilegalidade da unidade.
Palavras-chave: Legislação, SUS, Licença de Funcionamento, ANVISA, UTI.
Introdução
O interesse em pesquisar o papel do enfermeiro e os requisitos mínimos para o funcionamento de uma unidade de terapia intensiva (UTI) surgiu ao se observar as ilegalidades que ocorrem nas unidades de saúde. Entende-se que o de conhecimento de todas as áreas em conjunto de uma UTI, podem formar um bom profissional sendo elas: assistencial, gerencial e os conhecimentos das normas e legislações que estão presentes em todas as nossas funções e que às vezes passam despercebidas. Isso ocorre, provavelmente, devido à alta carga de trabalho da enfermagem a falta de interesse e o desconhecimento das legislações de funcionamento das unidades de saúde de seus gestores e mesmo dos funcionários e a falta de fiscalização por parte dos órgãos competentes.
A fiscalização ocorre para o cumprimento de legislações especificas. Legislação é conceituada por uma sucessão de atos, fatos e decisões políticas, econômicas e sociais isto é, um conjunto de leis com valor jurídico, nos planos nacional e internacional, para assegurar estabilidade governamental e segurança jurídica às relações sociais entre cidadãos, instituições e empresas (BRASIL, 2017).
Uma unidade de terapia intensiva (UTI) é um setor de uma unidade hospitalar preparado para atender doentes que requerem atenção e vigilância especiais, por estarem em situação de alto risco (AURÉLIO, 2017).
Em uma UTI existe uma diversidade de trabalhadores que em conjunto promovem o bem estar e a recuperação dos pacientes. Mas a implantação de uma UTI e muito complexa necessitando que sejam obedecidas muitas regras desde seu projeto sua aprovação e seu alvará de funcionamento por vários órgãos de diferentes categorias, tais como: COFEN, ANVISA, CNES, protocolos de segurança do paciente, programa nacional de humanização.
Nesse contexto o Enfermeiro possui um papel importante que consta na resolução COFEN Nº 0509/2016 Art. 2, inciso II e III onde a anotação de Responsabilidade Técnica (ART) pelo Serviço de Enfermagem: ato administrativo decorrente do poder de polícia vinculado no qual o Conselho Regional de Enfermagem, na qualidade de órgão fiscalizador do exercício profissional, concede, a partir do preenchimento de requisitos legais, licença ao enfermeiro Responsável Técnico para atuar como liame entre o Serviço de Enfermagem da empresa/instituição e o Conselho Regional de Enfermagem, visando facilitar o exercício da atividade fiscalizatória em relação aos profissionais de enfermagem que nela executam suas atividades, assim como, promover a qualidade e desenvolvimento de uma assistência de enfermagem em seus aspectos técnico, ético, e segura para a sociedade e profissionais de enfermagem; Certidão de Responsabilidade Técnica (CRT): documento emitido pelo Conselho Regional de Enfermagem, pelo qual se materializa o ato administrativo de concessão de Anotação de Responsabilidade Técnica pelo Serviço de Enfermagem (COFEN, 2016).
Essas informações são valiosas, pois contribuem com conhecimento em relação á autonomia, direitos e deveres da enfermagem no processo de abertura de uma unidade de terapia intensiva e ajudam na fiscalização da regularidade das UTI´s .
Para a enfermagem, esse estudo esclarece o papel do enfermeiro na implantação de uma nova unidade de terapia intensiva, quais suas responsabilidades legais nesse processo e quais requisitos mínimos para o funcionamento de uma UTI que vão desde materiais, pessoal, alvarás e normas nas construções.
Serão expostos de acordo com a legislação que rege a atividade profissional da enfermagem no Brasil, quais ações cabem ao profissional de enfermagem e seus deveres tanto na criação de uma UTI ou na fiscalização de legalidade da mesma.
As normas que regem a criação de uma nova unidade de UTI serão apresentadas, número mínimos de usuários para implantação, normas do SUS e dos conselhos de classe dos profissionais da saúde, alvará da prefeitura e dos bombeiros e cadastro no CNES.
Serão apontados dados referentes ao estado de Goiás e legislações referentes ao estado disponíveis nas bases de dados do governo.
Revisão da literatura
Surgimento da enfermagem intensivista
A primeira citação sobre a enfermagem vem da Índia em documentos do século VI a.C. nos dizem que os hindus conheciam: ligamentos, músculos, nervos, plexos, vasos linfáticos, antídotos para alguns tipos de envenenamento e o processo digestivo. Realizavam alguns tipos de procedimentos, tais como: suturas, amputações, trepanações e corrigiam fraturas. Neste aspecto o budismo contribui para o desenvolvimento da enfermagem e da medicina. Os hindus tornaram-se conhecidos pela construção de hospitais. Foram os únicos, na época, que citaram enfermeiros e exigiam deles qualidades morais e conhecimentos científicos. Nos hospitais eram usados músicos e narradores de histórias para distrair os pacientes. O bramanismo fez decair a medicina e a enfermagem, pelo exagerado respeito ao corpo humano, proibia a dissecação de cadáveres e o derramamento de sangue. As doenças eram consideradas castigo (COREN PE, 2012).
A primeira enfermeira a ser mundialmente conhecida foi Florence Nightingale, uma enfermeira britânica que no ano de 1854, partiu com mais 38 voluntárias para os Campos de Scurati, durante a Guerra da Criméia, incorporam-se ao atendimento e a mortalidade cai para 2%, que se mantinham uma alta mortalidade entre os soldados hospitalizados, atingindo 40% de óbitos. (COFEN, 2010/2017; BIONDI, 2013).
Ficou famosa por ser pioneira em tratamento de feridos de guerra, durante a Guerra da Criméia. A “Dama da Lâmpada”, como também é conhecida, exerceu papel fundamental ao propor tratar pacientes graves em local separados dos demais, criando desta forma, o embrião das Unidades de Terapia Intensiva que conhecemos hoje. (BIONDI, 2013)
Florence estava à frente de seu tempo e sua percepção de que os pacientes precisavam de cuidados especializados, de acordo com sua condição, promoveu a queda da mortalidade demonstrada. Recebeu um apelido por entender que os pacientes precisavam de tratamento também no período noturno e que não era aceitável trata-los apenas de dia. Percebeu ainda que o trabalho da enfermagem, antes considerado secundário (era exercido por cozinheira e prostitutas, que o faziam como castigo), deveria ser pautado na mesma ciência exercida pelos médicos. A criação de sua escola de enfermagem, em que médicos ministravam aulas, foi um grande avanço para a época. (BIONDI, 2013)
No Brasil a primeira enfermeira a se destacar foi Ana Neri, quando seus dois filhos, um médico militar e um oficial do exército, são convocados a servir a Pátria durante a Guerra do Paraguai (1864-1870), sob a presidência de Solano Lopes. O mais jovem, aluno do 6º ano de Medicina, oferece seus serviços médicos em prol dos brasileiros. Ana Neri não resiste à separação da família e escreve ao Presidente da Província, colocando-se à disposição de sua Pátria. Em 15 de agosto parte para os campos de batalha, onde dois de seus irmãos também lutavam. Improvisa hospitais e não mede esforços no atendimento aos feridos. Após cinco anos, retorna ao Brasil, é acolhida com carinho e louvor. Faleceu no Rio de Janeiro a 20 de maio de 1880. A primeira Escola de Enfermagem fundada no Brasil recebeu o seu nome. (BRASIL, UNIFAP,2017)
A organização da Enfermagem na Sociedade Brasileira começa no período colonial e vai até o final do século XIX. A profissão surge como uma simples prestação de cuidados aos doentes, realizada por um grupo formado, na sua maioria, por escravos, que nesta época trabalhavam nos domicílios. Desde o princípio da colonização foi incluída a abertura das Casas de Misericórdia, que tiveram origem em Portugal (CAVALCANTI et. al, 2014).
A formação de pessoal de Enfermagem para atender inicialmente aos hospitais civis e militares e, posteriormente, às atividades de saúde pública, principiou com a criação, pelo governo, da Escola Profissional de Enfermeiros e Enfermeiras, no Rio de Janeiro, junto ao Hospital Nacional de Alienados do Ministério dos Negócios do Interior. Esta escola, que é de fato a primeira escola de Enfermagem brasileira, foi criada pelo Decreto Federal nº 791, de 27 de setembro de 1890, e denomina-se hoje Escola de Enfermagem Alfredo Pinto, pertencendo à Universidade do Rio de Janeiro – UNI-RIO ( OGUISSO, 2001).
Hoje a Unidade de Terapia Intensiva (UTI) é destinada ao atendimento de pacientes graves ou de risco que dispõem de assistência médica e de enfermagem ininterruptas, com equipamento específicos próprios, recursos humanos especializados e que tenham acesso a outras tecnologias destinadas a diagnósticos e terapêutica (BRASIL, 1998).
Há 40 anos, nasceu a primeira Unidade de Terapia Intensiva (UTI) no Brasil. Em 1971, um grupo de médicos do Hospital Sírio-Libanês, muitos cirurgiões gerais, sentiram a necessidade de organizar uma UTI para cuidar de pacientes graves. Não havia, então, médicos com formação em terapia intensiva no país. Conhecia-se pouco das respostas do organismo às doenças graves, os equipamentos substitutos das funções de órgãos eram limitados e os medicamentos e recursos de monitorização de sinais vitais, escassos. A mortalidade de pacientes internados era muito alta, criando o conceito de que ir a uma UTI era quase uma sentença de morte (YOUNES, 2011).
Com o passar do tempo, e de uma forma rápida, a situação foi melhorando. Hoje, os equipamentos para o suporte avançado de vida, ou seja, máquinas que substituem temporariamente a função de órgãos vitais, ventiladores mecânicos e aparelhos de diálise, entre outros, permitem manter os pacientes vivos até a recuperação da condição clínica que os levou à unidade. (YOUNES, 2011).
Já se passaram 164 anos desde que a então jovem Florence partirá para Criméia e ainda hoje a profissão de enfermagem não é valorizada como deveria. A medicina moderna mudou muito desde então, hoje praticamos a Medicina Baseada em Evidências nas nossas UTIs para tomada de decisão. No Brasil já há robusta legislação que visa garantir a qualidade assistencial através de quantitativos mínimos de profissionais. Há evidências de que há melhor tratamento e desfechos com maior densidade de enfermeiros-leito (BIONDI, 2013).
Objetivos
Geral
Identificar, na literatura, o protagonismo da enfermagem e os requisitos mínimos de acordo com a legislação brasileira pra o funcionamento de uma unidade de terapia intensiva, para que seja uma unidade que propicie segurança aos pacientes aos funcionários e ao meio ambiente.
Específicos
Descrever as normas mínimas pra implantação de uma UTI
Analisar os órgãos expedidores.
Identificar áreas diversas onde a enfermagem possa atuar no âmbito da construção de novas UTIs.
Procedimentos metodológicos
O presente artigo científico segue os moldes de uma pesquisa bibliográfica, com análise descritiva, visando fazer uma ilustração geral sobre o papel da enfermagem na construção de uma UTI.
O processo descritivo visa à identificação, registro e análise das características, fatores ou variáveis que se relacionam com o fenômeno ou processo. Esse tipo de pesquisa pode ser entendido como um estudo de caso onde, após a coleta de dados, é realizada uma análise das relações entre as variáveis para uma posterior determinação dos efeitos resultantes em uma empresa, sistema de produção ou produto (PEROVANO, 2014).
Após a definição do tema foi feita uma busca em bases de dados virtuais em saúde, especificamente na Biblioteca Virtual de Saúde – Bireme, leis, decretos, resoluções, portarias e revistas impressas e online. Foram utilizados os descritores: Legislação, SUS, licença de funcionamento, ANVISA e UTI. O passo seguinte foi uma leitura exploratória das publicações apresentadas no Sistema Latino-Americano e do Caribe de informação em Ciências da Saúde – LILACS, National Library of Medicine – MEDLINE e Bancos de Dados em Enfermagem – BDENF, Scientific Electronic Library online – Scielo, banco de teses USP.
Para o resgate histórico utilizou-se livros e revistas impressas e online que abordassem o tema e possibilitassem um breve relato da Unidade de terapia intensiva relacionado à enfermagem.
Realizada a leitura exploratória e seleção do material, principiou a leitura analítica, por meio da leitura das obras selecionadas, que possibilitou a organização das ideias por ordem de importância e a sintetização destas que visou á fixação das ideias essenciais para a solução do problema da pesquisa.
Após a leitura analítica, iniciou-se a leitura interpretativa que tratou do comentário feito pela ligação dos dados obtidos nas fontes ao problema da pesquisa e conhecimentos prévios. Na leitura interpretativa houve uma busca mais ampla de resultados, pois ajustaram o problema da pesquisa a possíveis soluções. Feita a leitura interpretativa se iniciou a tomada de apontamentos que se referiram a anotações que consideravam o problema da pesquisa, ressalvando as ideias principais e dados mais importantes.
A partir das anotações da tomada de apontamentos, foram confeccionados fichamentos, em fichas estruturadas em um documento do Microsoft Word, que objetivaram a identificação das obras consultadas, o registro do conteúdo das obras, o registro dos comentários acerca das obras e ordenação dos registros. Os fichamentos propiciaram a construção lógica do trabalho, que consistiram na coordenação das ideias que acataram os objetivos da pesquisa.
Para a discussão dos resultados encontrados, iniciou-se a reconstrução do conjunto dos estudos em sete etapas: 1) Uso da categoria como subtítulo de resultados e discussão; 2) introdução e quantificação dos pontos comuns; 3) exposição dos resultados dos estudos comuns, com argumentação lógica e defesa do tema; 4) interpretação e discussão da síntese dos resultados dos estudos; 5) conclusão da categoria, respondendo aos objetivos; 6) construção do paradoxo, demonstrando que toda tese tem sua antítese; 7) fundamentação da antítese; 8) conclusão geral da categoria.
Resultados e discussão
Quadro sinóptico das documentações necessárias à implantação e implementação de uma UTI e sua relação com a enfermagem.
| Número 1 | |
| INSTITUIÇÃO: COFEN | |
| DOCUMENTOS NECESSÁRIOS | RELAÇÃO COM A ENFERMAGEM |
| Decreto 94.406/87 | Regulamenta a Lei nº 7.498, de 25 de junho de 1986, que dispõe sobre o exercício da Enfermagem, e dá outras providências. |
| Resolução N° 347/2009
|
Normatiza em âmbito Nacional a obrigatoriedade de haver Enfermeiro em todas as unidades de serviço onde são desenvolvidas |
| Resolução N° 358/2009
|
Dispõe sobre a Sistematização da Assistência de Enfermagem e a implementação do Processo de Enfermagem em ambientes, públicos ou privados, em que ocorre o cuidado profissional de Enfermagem, e dá outras providências. |
| Resolução N°509/2016 | Regulamenta que a enfermagem tem responsabilidade técnica pelo serviço de enfermagem |
| Resolução N°543/2017 | Dimensionamento do quadro de funcionários de enfermagem nos quadros dos serviços de saúde. |
| Resolução N° 545/2017 | Anotação de Enfermagem e mudança nas siglas das categorias profissionais. |
| Número 2 | |
| INSTITUIÇÃO: ANVISA/ Ministério da Saúde | |
| LEI N° 8.080/1990 | Entende-se por vigilância epidemiológica um conjunto de ações que proporcionam o conhecimento, a detecção ou a prevenção de qualquer mudança nos fatores determinantes e condicionantes de saúde individual ou coletiva. |
| RDC N° 7/ 2010
|
Define os requisitos mínimos pra funcionamento de uma UTI. |
| RDC N° 26/2012 | Dimensiona o quadro de enfermagem nos serviços de saúde. |
| RDC/ANVISA
N° 306/2004 |
Plano de Gerenciamento de Resíduos de Serviços de Saúde (PGRSS) |
| RDC N° 137/2017 | Os coordenadores de enfermagem e devem ter título de especialista. |
| Portaria nº 376/2000 | O Cadastro Nacional dos Estabelecimentos de Saúde |
| PORTARIA Nº 355/2014
|
Trata das boas práticas para organização e funcionamento dos serviços de terapia intensiva adulto, pediátrica e neonatal. |
| Número 3 | |
| INSTITUIÇÃO: Ministério do Trabalho | |
| NR 32/2005 | Tem por finalidade estabelecer as diretrizes básicas para a implementação de medidas de proteção à segurança e à saúde dos trabalhadores dos serviços de saúde, bem como daqueles que exercem atividades de promoção e assistência à saúde em geral |
Observa-se que os documentos do COFEN voltam-se para a dimensionamento de pessoal, SAE, Enfermeiro Técnico responsável e para anotações de enfermagem. Já a ANVISA visa a parte de vigilância epidemiológica, requisitos mínimos para o funcionamento de uma UTI, PGRSS, dimensionamento de pessoal, e título de especialista para coordenador de UTI. A Portaria n.º 1101/GM – 12 de junho de 2002, elaborada pelo Ministério da Saúde, estabelece os parâmetros de cobertura assistencial, distinguindo a quantidade de leitos de UTI para determinado numero da população :
- Leitos de UTI: calcula-se, em média, a necessidade de 4% a 10% do total de leitos hospitalares, correspondendo de 1 a 3 leitos de UTI para cada 10.000 habitantes.
Todo hospital de nível secundário ou terciário, com capacidade instalada igual ou superior a 100 leitos deve dispor de leitos de UTI correspondente a no mínimo 6% dos leitos totais, não podendo ser inferior a 5 leitos por unidade (BRASIL,1998).
O Cadastro Nacional de Estabelecimentos de Saúde (CNES) é uma determinação do Ministério da Saúde para todos os estabelecimentos de assistência a saúde (BRASIL,2010). De acordo com o CNESDATASUS em setembro de 2017 a região centro oeste possui 1.840 leitos complementares que de acordo com a classificação do próprio site estão distribuídos entre na opção HOSPITALAR – LEITOS COMPLEMENTARES. Pode-se obter o quantitativo de leitos em ambientes hospitalares, nas categorias de leitos complementares (UTI e Unidade Intermediária), na quantidade existente e na disponibilizada para atendimento pelo SUS e atendimento não SUS. Destes sendo 978 pertencentes ao SUS e 862 não SUS.
No estado de Goiás ha uma população 6.778,772 estimada pra 2017 de acordo com Instituto Brasileiro de Geografia e Estatística (IBGE) 2016, com 246 municípios, e apenas 16 desses municípios possuem UTI de acordo com dados da Secretaria do estado da saúde de Goiás (BRASIL, 2017).
Na Resolução da Diretoria Colegiada (RDC) 07 de 24 de fevereiro 2010, dispõe sobre os requisitos mínimos para funcionamento de uma UTI sendo aplicada a todas UTIs gerais do país, sejam públicas, privadas ou filantrópicas; civis ou militares. A UTI deve estar localizada em um hospital regularizado junto ao órgão de vigilância sanitária municipal ou estadual. O hospital no qual a UTI está localizada deve estar cadastrado e manter atualizadas as informações referentes a esta Unidade no CNES. O estabelecimento deve conter registros de normas internas e de procedimento operacionais padrões (POP) e administrativos da unidade com informações pertinentes a comissão de controle de infecção hospitalar (CCIH), aprovadas e assinadas pelo Responsável técnico e coordenadores da unidade. Nesse relatório também deve conter informações sobre a biossegurança adotada, ações ligadas a segurança biológica, química, física, ocupacional e ambiental (PGRSS) de acordo com as instruções da RDC n° 306/2004; e o uso dos equipamentos de proteção individual (EPI), e de proteção coletiva (EPC) adotados nessa unidades; como proceder em caso de acidentes; manuseio e transporte de material e amostra biológica.
Na Resolução Cofen n°509/2016 dispõe sobre norma técnica para Anotação de Responsabilidade Técnica pelo Serviço de Enfermagem e define as responsabilidades do enfermeiro responsável técnico sendo planejamento, organização, direção, coordenação, execução e avaliação dos serviços de enfermagem da instituição. A RDC N° 137/ 2017 reforça que o responsável técnico médico, os coordenadores de enfermagem devem ter título de especialista, conforme estabelecido pelos respectivos conselhos de classe e associações reconhecidas por estes para este fim, sendo permitido assumir responsabilidade técnica ou coordenação em no máximo 02 (duas) UTI.
De acordo com a resolução do COFEN 543/2017 que estabelece o dimensionamento de profissionais de enfermagem nas unidades que são realizadas atividades de enfermagem. São números que ajudam na orientação de gestores e enfermeiros na quantidade de profissionais de enfermagem para desempenhar as funções. Trás o mínimo de funcionários na 24 horas de cada unidade de atendimento considera o sistema de classificação de paciente (SCP), as horas de assistência de enfermagem distribuídas no numero de funcionários existentes e a proporção profissional/paciente. Para efeito de cálculo na UTI, devem ser consideradas:
I – como horas de enfermagem, por paciente, nas 24 horas:
– 18 horas de enfermagem, por paciente, no cuidado intensivo.
– Para cuidado intensivo: 52% são enfermeiros e os demais técnicos de enfermagem.
– Cuidado intensivo: 1 profissional de enfermagem para 1,33
Em desacordo a ANVISA na RDC Nº 26/ 2012 dimensiona o quantitativo do quadro de enfermagem desse modo enfermeiros assistenciais: no mínimo 01 (um) para cada 10 (dez) leitos ou fração, em cada turno; técnicos de enfermagem: no mínimo 01 (um) para cada 02 (dois) leitos em cada turno. Todos os profissionais da UTI devem estar imunizados contra tétano, difteria, hepatite B e outros imunobiológicos, de acordo com a NR 32 Segurança e Saúde no Trabalho em Serviços de Saúde.
Observa-se que na Resolução do COFEN o quantitativo de profissionais e maior sendo 1 profissional enfermeiro para cada 1,33. Elucidando no parecer do COFEN n°07/2016 ainda relembra que de acordo com a lei do exercício profissional, o Enfermeiro exerce todas as atividades de enfermagem sendo-lhe atribuído privativamente, consulta de Enfermagem; prescrição da assistência de Enfermagem; cuidados diretos de Enfermagem a pacientes graves com risco de vida; cuidados de Enfermagem de maior complexidade técnica e que exija conhecimentos de base científica e capacidade de tomar decisões imediatas. Já na ANVISA esse quantitativo vai de 01 enfermeiro para cada 10 leitos ou fração.
Vale ressaltar que no decreto 94.406/87 do Cofen que regulamenta o exercício da enfermagem, determina atividade privativa do enfermeiro a assistência direta a pacientes graves, o número de enfermeiros deve ser superior ao de técnicos de enfermagem nesses setores onde ocorre assistência a pacientes graves. A obrigatoriedade da presença de enfermeiros em todas as unidades de serviço é abordada na resolução n°347/2009 onde são desenvolvidos serviços de enfermagem durante todo o período de funcionamento da instituição de saúde, sendo ela pública ou privado, o número de funcionários ira depender da complexidade do serviço prestado.
Na resolução do Cofen 358/2009 dispõe sobre a implantação da Sistematização da Assistência de Enfermagem (SAE) em todas as instituições de saúde do Brasil, podendo ser ambientes públicos ou privados, em que ocorram cuidados de enfermagem. O mesmo e um instrumento metodológico que orienta o cuidado profissional de enfermagem e a documentação da pratica profissional. Trazendo inúmeros benefícios aos pacientes da UTI que necessitam de atendimento de qualidade de vigilância continua.
Já na Resolução COFEN n° 545/2017 descreve como deve ser uma anotação de enfermagem e o uso da inscrição ou autorização nos conselhos regionais que é obrigatória no relatório de enfermagem.
Na lei n° 8.080/90 trata da vigilância epidemiológica como parte integrante do processo saúde doença, na enfermagem as notificações. Ressalta que os estabelecimento de saúde devem procurara formar de reduzir e minimizar as ocorrências dos eventos adversos relacionados a procedimentos de prevenção, diagnóstico, tratamento ou reabilitação do paciente; medicamento e insumos farmacêuticos; produtos para saúde, incluindo equipamentos; uso de sangue e hemocomponentes; saneantes; outros produtos submetidos ao controle e fiscalização sanitária utilizados na unidade, aumentando assim a vigilância das infecções hospitalares.
Na monitorização e no gerenciamento de risco, a equipe da UTI deve: definir e monitorar indicadores de avaliação da prevenção ou redução dos eventos adversos pertinentes à unidade; coletar, analisar, estabelecer ações corretivas e notificar eventos adversos e queixas técnicas, conforme determinado pelo órgão sanitário competente determinado pela Resolução do Ministério da Saúde N° 7/2010.
Ainda de acordo com a Resolução N° 7/2010 devem ser cumpridas as medidas de prevenção e controle de infecções relacionadas à assistência à saúde (IRAS) definidas pelo Programa de Controle de Infecção do hospital. A equipe da UTI deve colaborar com a CCIH na vigilância epidemiológica das IRAS e com o monitoramento de microrganismos multirresistentes na unidade a equipe da UTI deve aderir às medidas de precaução padrão, às medidas de precaução baseadas na transmissão (contato, gotículas e aerossóis) e colaborar no estímulo ao efetivo cumprimento das mesmas.
Devem ser monitorados e mantidos registros de avaliações do desempenho e do padrão de funcionamento global da UTI, assim como de eventos que possam indicar necessidade de melhoria da qualidade da assistência, com o objetivo de estabelecer medidas de controle ou redução dos mesmos. Deve ser calculado o Índice de Gravidade / Índice Prognóstico dos pacientes internados na UTI por meio de um Sistema de Classificação de Severidade de Doença recomendado por literatura científica especializada (BRASIL,2010).
O Responsável Técnico da UTI deve correlacionar a mortalidade geral de sua unidade com a mortalidade geral esperada, de acordo com o Índice de gravidade utilizado. Devem ser monitorados os indicadores mencionados na Instrução Normativa nº 4, de 24 de fevereiro de 2010, da ANVISA §4º Estes dados devem estar em local de fácil acesso e ser disponibilizados à Vigilância Sanitária durante a inspeção sanitária ou quando solicitado.
A Portaria nº 355, de 10 de março de 2014 do Ministério da Saúde, que trata das boas práticas para organização e funcionamento dos serviços de terapia intensiva adulto, pediátrica e neonatal dispõe que todo serviço de terapia intensiva, público o privado, deve estar inserido em um estabelecimento de saúde que tenha habilitação ou licença de funcionamento, atualizada periodicamente, expedida pelo órgão sanitário competente e que a construção, reforma ou adaptação na estrutura física dos serviços de terapia intensiva deve ser precedida pela aprovação do projeto pelo órgão competente local. Sendo de responsabilidade da administração do estabelecimento de saúde prever e prover os recursos humanos, equipamentos, materiais e medicamentos necessários a operacionalização dos Serviços de Terapia Intensiva, sendo a direção do estabelecimento de saúde e o responsável técnico do serviço de terapia intensiva tem a responsabilidade de planejar, implementar e garantir a qualidade dos processos; o serviço de terapia intensiva deve dispor de instruções escritas e atualizadas das rotinas técnicas implantadas; As rotinas técnicas devem ser elaboradas em conjunto com os serviços envolvidos na assistência ao paciente crítico, assegurando a assistência integral e a interdisciplinaridade.
O serviço de terapia intensiva deve possuir uma estrutura organizacional documentada preservar a identidade e a privacidade do paciente, assegurando um ambiente de respeito e dignidade; promover ambiente acolhedor; incentivar e promover a participação da família na atenção ao paciente crítico; prover orientações aos familiares em uma linguagem clara, sobre o estado de saúde do paciente e assistência a ser oferecida, desde a admissão até a alta (BRASIL,2014).
O Programa Nacional de Segurança do Paciente (PNSP) tem como principal função a qualidade do cuidado em saúde em todos os estabelecimentos de saúde do território nacional. A Segurança do Paciente é um dos seis atributos da qualidade do cuidado e tem adquirido, em todo o mundo, grande importância para os pacientes, famílias, gestores e profissionais de saúde com a finalidade de oferecer uma assistência segura (BRASIL, 2017).
Os protocolos Básicos de Segurança do Paciente tem por característica:
- Protocolos Sistêmicos;
- Protocolos Gerenciados;
- Promovem a Melhoria da Comunicação;
- Constituem instrumentos para construir uma prática assistencial segura;
- Oportunizam a vivência do trabalho em equipes;
- Gerenciamento de riscos
Organograma da inserção de uma UTI
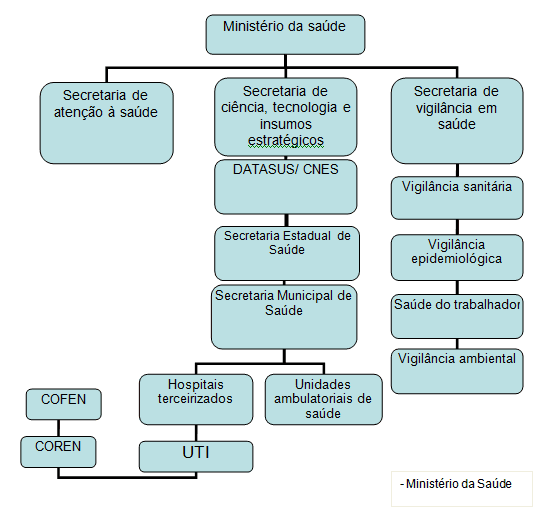
Analisando a organização onde esta inserida a UTI pode- se concluir que é necessário que várias normas devem adquiridas ate a abertura de uma UTI. Começando a descrever:
- Cadastro Nacional de Estabelecimentos de Saúde (CNES) e manter atualizada a quantidade de leitos de UTI existentes (BRASIL, 2000).
- Estrutura mínima exigida (ANVISA,2010)
- Cadastro nos conselhos de classe (COFEN,2016)
- Alvará de Licenciamento: Documento expedido pelo órgão sanitário competente Estadual, do Distrito Federal ou Municipal, que libera o funcionamento dos estabelecimentos que exerçam atividades sob regime de Vigilância Sanitária expedido pela vigilância sanitária (ANVISA, 2005).
- O serviço de saúde em que a UTI está inserida deve possuir alvará de licenciamento atualizado, expedido pela vigilância sanitária local (BRASIL, 2014).
- A Unidade de Terapia Intensiva que tenha CNPJ próprio deve requerer junto à vigilância sanitária o alvará de licenciamento próprio (AMIB, 2009).
- O número de leitos da Unidade de Terapia Intensiva em cada hospital deve corresponder a um mínimo de 6% do total de seus leitos, não podendo ser inferior a 05 (cinco) leitos por unidade (BRASIL,1998).
- A UTI deve implantar as ações do Plano de Gerenciamento de Resíduos de Serviços de Saúde (PGRSS), atendendo aos requisitos da RDC/Anvisa N° 306/2004.
Considerações finais
Conclui-se que as normas mínimas exigidas para a implantação de uma UTI são; cadastro nos conselhos de classe respeitando os requisitos exigidos como responsável técnico, enfermeiro especialista, e dimensionamento de pessoal; Estrutura física estrutural e de pessoal mínima exigida pela anvisa; Alvará de licenciamento expedido pelo órgão competente; Cadastro nacional de estabelecimento em saúde; seguir o Plano de Gerenciamento de Resíduos de Serviços de Saúde (PGRSS); notificações para a vigilância epidemiológica enquanto doenças de notificação compulsória, acidentes, numero de mortes efeitos adversos de medicamentos dentre outros; desenvolvimento de procedimento operacional padrão (POP) para ser usado na UTI.
O trabalho de um enfermeiro gira em volta de uma estrutura complexa com várias peculiaridades, sendo essencial o conhecimento pra que todo o trabalho seja desenvolvido com excelência e trazendo os melhores resultados possíveis. O enfermeiro pode atuar tanto na prestação de cuidados na UTI, na responsabilidade técnica, a auditoria, prestação de serviços de acreditação, e na consultoria.
Nesse contexto o enfermeiro é o responsável técnico e um fiscalizador do COREN, deve ser especialista e agir conforme as legislações.
Referências
ABNT – Associação Brasileira de Normas Técnicas. NBR 6027 – Informação e documentação – Referências – Elaboração. Rio de Janeiro: ABNT, 2012.
AMIB,2009 – Associação de Medicina Intensivista Brasileira. Regulamento técnico para funcionamento de unidades de terapia intensiva. Disponível em: http://www.amib.org.br/fileadmin/RecomendacoesAMIB.pdf. Acesso em 22/10/2017.
ANVISA. Resolução RDC n°306 de 7 de Dezembro de 2004. Disponível em: http://portal.anvisa.gov.br/documents/33880/2568070/res0306_07_12_2004.pdf/95ac678-d441-4033-a5ab-f0276d56aaa6 Acesso em: 25/01/2018.
AURELIO, 2017 – Dicionário Aurélio de Português Online. Idioma: Português (Brasil). Disponível em: https://dicionariodoaurelio.com/centro acesso em 25/10/2017.
BIONDI, R . Amib 2013. Florence Nightingale e a História da Medicina Intensiva. Disponível em: http://www.amib.org.br/detalhe/noticia/florence-nightingale-e-a-historia-da-medicina-intensiva acesso em: 15/11/207.
BRASIL, Câmara dos deputados, 2017. O que é legislação. Disponível em: http://www2.camara.leg.br/atividade-legislativa/comissoes/comissoes-mistas/cpcms/normativas/oqueelegislacao.html acesso em 15/11/2017.
BRASIL, Secretaria de saúde do estado de Goiás, 2017. Mapa da saúde do estado de Goiás. Disponível em: http://www.saude.go.gov.br/page/75/mapa-da-saude. Acesso em: 25/09/2017.
BRASIL. Ministério da Saúde, Agência Nacional de Vigilância Sanitária. RESOLUÇÃO – RDC Nº 26, DE 11 DE MAIO DE 2012. Disponível em:http://bvsms.saude.gov.br/bvs/saudelegis/anvisa/2012/rdc0026_11_05_2012.html. Acesso em 1101/2018.
BRASIL. Guia de vigilância epidemiológica. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/guia_vigilancia_epidemiologica_7ed.pdf. Acesso em: 11/02/2018.
BRASIL. Ministério da saúde. Protocolos Básicos de Segurança do Paciente. Disponível em: http://portalms.saude.gov.br/acoes-e-programas/programa-nacional-de-seguranca-do-paciente-pnsp/protocolos-basicos-de-seguranca-do-paciente. Acesso em 02/01/2018.
BRASIL. Ministério do trabalho. NR 32 – Segurança e saúde no trabalho em serviços de saúde. Acesso em 05/02/2018. Disponível em: http://trabalho.gov.br/images/Documentos/SST/NR/NR32.pdf acesso em 02/022018.
COFEN. Conselho Federal de Enfermagem, 2017. Florence Nightingale – História da Enfermagem. Disponível em: http://biblioteca.cofen.gov.br/florencenightingale-historia-da-enfermagem/ acesso em: 21/11/2017.
COFEN. Conselho Federal de Enfermagem COFEN, 2016. Responsabilidade técnica-RT. Disponível em: http://se.corens.portalcofen.gov.br/anotacao-deresponsabilidade-tecnica. Acesso em 14/10/2017.
COFEN. Conselho Federal de Enfermagem, 2009. Resolução COFEN 358//2009.Disponível em: http://www.cofen.gov.br/resoluo-cofen3582009_4384.html. Acesso em: 02/01/2018
COREN/PE. Conselho regional de enfermagem de Pernambuco. Historia da enfermgem. Disponível em: http://www.coren-pe.gov.br/novo/origem-da-enfermagem 2012 acesso em 11/12/2017.
GRINBAUM, R.S. ANVISA. Infecções relacionada a assistência a saúde: vigilância epidemiológica das infecções hospitalares. Disponível em: http://www.saude.mt.gov.br/upload/controleinfeccoes/pasta4/mod_2_vig_epid_das_infec_hospitalares.pdf. Acesso em 15/01/2018.
IBGE, Instituto Brasileiro de geografia e estatística, 2016. Disponível em: https://cidades.ibge.gov.br/xtras/uf.php?lang=&coduf=52&search=goias acesso em 05/02/2018.
OGUISSO, T. Historia da legislação do exercício da enfermagem no Brasil. R. Bras. Enferm. , Brasilia, v. 54, n. 2, p. 1 97-207, abr. /jun . 2001.
PEROVANO,D.G. Manual de Metodologia cientifica.1 ed. São Paulo: Jurua Editora, 2014.
RODRIGUES,M.A.; PAULA,R.C.C de; SANTANA, R.F. Divergências entre legislações do dimensionamento de enfermagem em unidades de terapia intensiva: Enferm. Foco, 2017.
YOUNES, R . 2011. As UTIs no Brasil. Disponível em: https://www.cartacapital.com.br/saude/as-utis-no-brasil acesso em 10/02/2018.
[1] Monografia apresentada ao Curso de Pós-Graduação Lato Sensu em Enfermagem, do Centro de Estudos de Enfermagem e Nutrição, em Chancela com a Pontifícia Universidade Católica de Goiás, para obtenção do título de Especialista em Unidade de terapia intensiva sob orientação do (a) Professor(a) Marislei Espíndula Brasileiro.
[2] Pós-Graduação Lato Sensu em Enfermagem, do Centro de Estudos de Enfermagem e Nutrição, em Chancela com a Pontifícia Universidade Católica de Goiás

