ARTIGO ORIGINAL
FONSECA, Rodolfo Lima [1], HITZSCHKY, Bruno Lima [2], MIOTO, Enrico Barreto [3], YEUNG, Willy Kin Chun [4], MENEGIDIO, Fabiano Bezerra [5]
FONSECA, Rodolfo Lima. Et al. Prospecção e análise de biomarcadores associados à nefropatia diabética utilizados no diagnóstico. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 07, Ed. 09, Vol. 03, pp. 56-67. Setembro de 2022. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/nefropatia-diabetica
RESUMO
Contexto da pesquisa: A diabetes mellitus tipo 2 é uma doença metabólica que, se não controlada e acompanhada, pode causar graves danos à saúde do paciente. Dentre as complicações, as principais são: retinopatia, doenças cardiovasculares e nefropatia diabética, esta, altamente prevalente na sociedade, causa majoritária de doenças renais crônicas e, diagnosticada laboratorialmente, majoritariamente pela albuminúria. Todavia, tem-se postulado que outros biomarcadores também se correlacionariam com a progressão da doença. Baseado no que foi observado na literatura, chegou-se à seguinte indagação: quais os biomarcadores mais frequentemente considerados no diagnóstico da nefropatia diabética na prática clínica ambulatorial? Objetivo: Identificar e compilar os biomarcadores que constam nos prontuários dos pacientes atendidos na Policlínica, a fim de verificar se há concordância com os propostos pela literatura e verificar quais são mais frequentemente considerados no diagnóstico da nefropatia diabética na prática clínica ambulatorial. Metodologia: Trata-se de um estudo observacional, de corte transversal, prospectivo, analítico e com procedência da amostra de investigação unicêntrica, obtida por meio de prontuários dos pacientes que realizam tratamento com a especialidade de nefrologia no Ambulatório de Especialidades do curso de Medicina da Universidade de Mogi das Cruzes (Policlínica). Resultados: A amostra foi constituída de 87 pacientes, sendo 31 homens e 56 mulheres, com idade média de 68 anos, mínima de 28 e máxima de 89 anos. Verificou-se o uso da albuminúria, como biomarcador, em 65% dos prontuários, da creatinina sérica em 98%, do ácido úrico em 55% e do UACR em 9%. Os biomarcadores CKD273, cistatina-C, 8-OHdG, TGF- β1, nitrogênio ureico, e ZAG, embora sejam recomendados por alguns autores, não foram identificados em nenhum dos prontuários analisados. Conclusão: Observou-se amplo uso dos biomarcadores clássicos albuminúria, ácido úrico e, principalmente, creatinina sérica, o que corrobora com os achados presentes na literatura, com exceção da baixa utilização do UACR, recomendado por parcela significante dos autores.
Palavras-chave: Nefropatia, Biomarcadores, Diagnóstico, Albuminúria.
INTRODUÇÃO
A Diabetes Mellitus tipo 2 (DM2) é uma doença metabólica que, se não controlada e acompanhada, pode causar graves danos à saúde do paciente. Dentre as complicações, as principais são: retinopatia, doenças cardiovasculares e Nefropatia Diabética (ND), está, altamente prevalente e causa majoritária de doenças renais crônicas (ALICIC; ROONEY; TUTTLE, 2017; CAMERON, 2006; ZHANG; LIU; QIN, 2018). Segundo Yu e Bonventre (2018), Waikar; Liu e Chertow (2008) e Kanwar et al. (2011) a ND possui uma histopatologia característica que inclui acúmulo de matriz extracelular nos compartimentos extracelulares, espessamento da membrana basal glomerular, expansão mesangial, esclerose glomerular nodular e fibrose túbulo intersticial. A fisiopatologia da ND é complexa e multifatorial, e se relaciona com os eventos desencadeados pelo distúrbio metabólico e pelas variáveis genéticas dos indivíduos (SALGADO, 2008; FARIA, 2001). Sabe-se que a DM2 está associada a vários distúrbios metabólicos, como superprodução de espécies reativas de oxigênio, estado hipóxico, disfunção mitocondrial e inflamação. O mecanismo básico da inflamação responsável por lesar o endotélio glomerular surge a nível imunológico: a hiperglicemia estimula as células renais, ocasionando o recrutamento de quimiocinas e regulação de moléculas de adesão celular; essas reações facilitam a infiltração renal de linfócitos e monócitos e secreção de produtos reativos de oxigênio. Verificou-se, todavia, que a inflamação poderia resultar também de outro mecanismo, a síntese de ácido úrico (AU). Foi evidenciado que tal processo desencadeia a formação de radicais livres, o que induz a uma disfunção endotelial que provoca inflamação e culmina na manifestação da ND, cujo diagnóstico é realizado em grande parte pela albuminúria. Todavia, tem sido postulado que os biomarcadores (BM) de lesão do túbulo proximal se correlacionariam com a progressão da doença, independente dos BM de lesão glomerular tradicional, como a albuminúria.
Acreditava-se que a ND, no que tange a alterações bioquímicas, seguisse apenas um caminho: elevação incipiente da taxa de microalbuminúria, levando a um declínio da função renal (KOCAK et al., 2019; AYODELE, 2004). Porém, estudos revelaram que alguns pacientes portadores de DM2, embora normoalbuminúricos, apresentavam uma diminuição acelerada na taxa de filtração glomerular (TFG), o que levantou a possibilidade de existirem dois fenótipos independentes da doença (SILVA, 2017; PORRINI, 2015; PUGLIESE, 2014). Tal achado suscitou que fossem testados outros possíveis BM da doença, que não somente a albuminúria, sendo os principais os seguintes: Creatinina sérica (ZHANG; LIU; QIN, 2018; YU; BONVENTRE, 2018; KOCAK et al., 2019; ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO, 2017), AU (KOCAK et al., 2019; ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO, 2017), CKD273 e Cistatina C (SILVA; MENG; COENTRÃO, 2017), 8-OHdG (ZHANG; LIU; QIN, 2018), TGF-β1 (ZHANG; LIU; QIN, 2018), nitrogênio ureico (ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO, 2017) e ZAG (KANWAR et al., 2011; ELSHEIKH et al., 2019; TRAMONTI; KANWAR, 2013).
Considerando a alta prevalência, taxa de mortalidade e complicações causadas pela ND na população brasileira, baseado no que foi observado na literatura, chegou-se à seguinte indagação: quais os BM mais frequentemente considerados no diagnóstico da ND na prática clínica ambulatorial? Com isso, objetivou-se identificar e compilar os BM que constam nos prontuários dos pacientes atendidos na Policlínica, a fim de verificar se há concordância com os propostos pela literatura e verificar quais são mais frequentemente considerados no diagnóstico da ND na prática clínica ambulatorial.
MÉTODO
Trata-se de um estudo observacional, de corte transversal, prospectivo, analítico e com procedência da amostra de investigação unicêntrica. Para cumprir com os objetivos estabelecidos, a equipe do estudo obteve os prontuários dos pacientes que realizam tratamento com a especialidade de nefrologia no Ambulatório de Especialidades do curso de Medicina da Universidade de Mogi das Cruzes (Policlínica), centro que oferece atendimento a pacientes do Alto Tietê, em Mogi das Cruzes, São Paulo. Inicialmente, foi obtida a lista de pacientes atendidos entre os anos de 2019 e 2021. Posteriormente, seguindo todos os protocolos de segurança estabelecidos pela instituição, realizou-se uma triagem dos prontuários, selecionando aqueles cujos pacientes apresentavam a ND. Ao final da triagem, selecionou-se um N amostral de oitenta e sete.
Após a coleta dos prontuários, os BM identificados foram tabulados em software Microsoft Excel 2019 e o conjunto de dados foi analisado com base em sua frequência. Posteriormente, confrontou-se os BMs identificados com a literatura vigente que, em parte, foi analisada pelo método ”snowball” (GOODMAN, 1961). O presente projeto foi aprovado pelo Comitê de Ética em Pesquisa (CEP) da Universidade de Mogi das Cruzes (UMC) sob número CAAE 40410820.8.0000.5497 e parecer de aprovação 4.614.356.
RESULTADOS
Conforme Tabela 1, a amostra foi constituída de 87 pacientes, sendo 31 homens e 57 mulheres, com idade média de 68 anos, mínima de 28 e máxima de 89 anos (moda – 75; mediana – 70).
Tabela I: Amostra por idade e os respectivos BM utilizados no ambulatório de nefrologia da Policlínica entre 2019 e 2021.
| PACIENTE | SEXO | IDADE | BM |
| 1 | Mulher | 28 | AB; CS; AU |
| 2 | Mulher | 45 | AB; CS; AU |
| 3 | Mulher | 45 | CS |
| 4 | Mulher | 47 | AB; CS; AU |
| 5 | Mulher | 48 | AB; CS; AU |
| 6 | Homem | 48 | AB; CS; AU |
| 7 | Homem | 50 | AB; CS; AU; UACR |
| 8 | Homem | 53 | AB; CS; AU |
| 9 | Homem | 53 | AB; CS; AU |
| 10 | Mulher | 54 | AB; CS; AU |
| 11 | Mulher | 55 | AB; CS |
| 12 | Mulher | 55 | AB; CS; AU |
| 13 | Mulher | 55 | CS |
| 14 | Mulher | 56 | CS; AU |
| 15 | Mulher | 56 | AB; CS; AU; UACR |
| 16 | Mulher | 56 | AB; CS; AU |
| 17 | Mulher | 56 | CS; AU |
| 18 | Mulher | 58 | AB; CS |
| 19 | Mulher | 59 | AB; CS; AU |
| 20 | Mulher | 59 | CS; AU |
| 21 | Homem | 60 | AB; CS; AU |
| 22 | Homem | 60 | AB; CS |
| 23 | Homem | 61 | AB; CS; AU |
| 24 | Homem | 61 | AB; CS; AU |
| 25 | Homem | 61 | AB; CS; AU |
| 26 | Mulher | 62 | CS; AU |
| 27 | Mulher | 62 | CS |
| 28 | Mulher | 63 | AB; CS |
| 29 | Homem | 64 | AB; CS; AU |
| 30 | Homem | 64 | AB; CS; AU |
| 31 | Mulher | 64 | AB; CS; UACR |
| 32 | Mulher | 64 | AB; CS; UACR |
| 33 | Homem | 65 | CS |
| 34 | Homem | 65 | AB; CS |
| 35 | Homem | 65 | AB; CS |
| 36 | Mulher | 65 | AB; CS; AU |
| 37 | Mulher | 66 | AB; CS; AU; UACR |
| 38 | Mulher | 67 | AB; CS |
| 39 | Mulher | 68 | AB; CS; AU |
| 40 | Homem | 68 | CS; AU |
| 41 | Mulher | 68 | AB; CS; AU |
| 42 | Mulher | 69 | AB; CS; AU |
| 43 | Mulher | 70 | AB; CS; AU |
| 44 | Mulher | 70 | AB; CS |
| 45 | Homem | 70 | CS |
| 46 | Mulher | 71 | CS; AU |
| 47 | Mulher | 71 | AB |
| 48 | Mulher | 71 | AB; CS |
| 49 | Homem | 71 | CS |
| 50 | Mulher | 71 | AB; CS; AU |
| 51 | Homem | 72 | CS |
| 52 | Mulher | 72 | AB; CS; AU |
| 53 | Mulher | 72 | CS |
| 54 | Homem | 73 | CS |
| 55 | Homem | 73 | CS; AU |
| 56 | Homem | 74 | AB; CS; AU |
| 57 | Mulher | 74 | CS; AU |
| 58 | Homem | 74 | CS; AU |
| 59 | Homem | 75 | AB; CS; AU |
| 60 | Mulher | 75 | AB; CS |
| 61 | Mulher | 75 | CS |
| 62 | Mulher | 75 | CS |
| 63 | Mulher | 75 | CS |
| 64 | Homem | 75 | CS |
| 65 | Mulher | 75 | AB; CS; AU |
| 66 | Mulher | 76 | CS; AU |
| 67 | Homem | 77 | AB; CS; AU |
| 68 | Homem | 78 | AB; CS; AU |
| 69 | Mulher | 78 | AB; CS; AU |
| 70 | Mulher | 80 | AB; CS; AU |
| 71 | Mulher | 80 | CS; AU |
| 72 | Mulher | 81 | AB; CS |
| 73 | Mulher | 81 | AB; CS |
| 74 | Mulher | 81 | AB; CS |
| 75 | Homem | 81 | CS |
| 76 | Mulher | 81 | AB; CS |
| 77 | Mulher | 83 | AB; CS |
| 78 | Homem | 84 | CS; AU |
| 79 | Homem | 84 | CS |
| 80 | Mulher | 85 | AB; CS; UACR |
| 81 | Mulher | 85 | CS |
| 82 | Mulher | 85 | AB; CS; AU |
| 83 | Mulher | 85 | AB; CS |
| 84 | Mulher | 87 | CS |
| 85 | Mulher | 88 | CS; AU |
| 86 | Homem | 89 | AB; CS |
| 87 | Homem | 89 | AB; CS |
Legenda: NE = Não especificado; AB = Albuminúria; CS = Creatinina sérica; AU = Ácido úrico. Fonte: Autores, 2021.
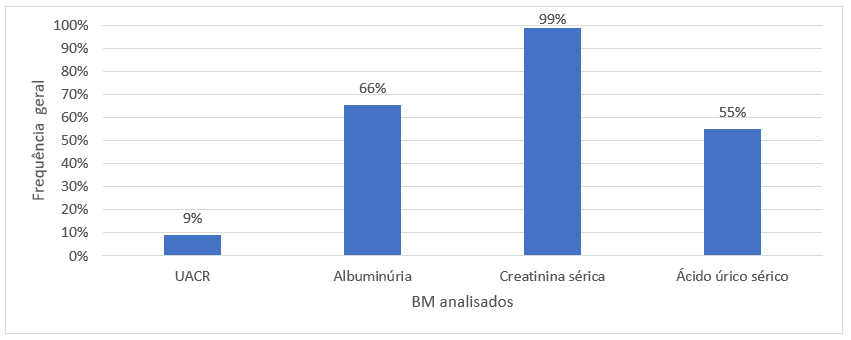
Na avaliação da frequência em que os BM aparecem nos prontuários, de acordo com a Figura 1, identificou-se o uso da albuminúria, como BM, em 66% dos prontuários, da creatinina sérica em 99%, do AU em 55% e do UACR em 9%. Destaca-se que os BM CKD273, cistatina-C, 8-OHdG, TGF- β1 e nitrogênio ureico, recomendados como alternativas aos BM clássicos, não foram identificados em nenhum dos prontuários analisados.
Figura 1: Frequência geral dos BM utilizados no diagnóstico da ND no ambulatório de nefrologia da Policlínica entre 2019 e 2021.
DISCUSSÃO
A ND é uma doença de alta incidência e está associada ao aumento na taxa de mortalidade, principalmente por complicações cardiovasculares. À medida que a doença evolui, o risco de óbito por cardiopatia isquêmica aumenta, sendo esses números mais incidentes quando observados em portadores de DM2, cuja sobrevida é de apenas 50% (MACIEL; VASCONCELOS; ANDRADE, 2019; MORAES et al., 2011). Nesse sentido, a detecção precoce da ND é extremamente importante para um bom prognóstico do paciente, no qual, os BM apresentam um papel relevante.
Em análise de correlação dos resultados com a literatura científica estudada, verificou-se que, em apenas 9% dos prontuários foi utilizado o UACR, razão que mede a relação entre albumina e creatinina excretada e tida por parte da literatura com método ouro no diagnóstico da ND. Todavia, a albuminúria, um dos BM utilizados no cálculo do UACR, foi o segundo biomarcador mais utilizado, aparecendo em 65% dos prontuários analisados. De acordo com os artigos que estudaram BM para a doença, a albuminúria, é o principal BM recomendado para o diagnóstico da patologia atualmente, sendo considerado padrão ouro. Sabe-se, também, que a progressão típica da ND é do estágio normoalbuminúrico para microalbuminúrico (UACR entre 30 e 299 mg/g) e por fim macroproteinúrico (UACR>300mg/g) (SILVA; MENG; COENTRÃO, 2017). Contudo, nos últimos anos, foram analisados três novos grupos de doenças nos rins nos portadores de diabetes. O primeiro, é constituído por diabéticos que apresentam perda da taxa de filtração glomerular sem a presença de albuminúria, denominou pacientes com doença renal diabética não albuminúrica. O segundo grupo, inclui diabéticos com doença renal não diabética, o que abrange um grande espectro de patologias que afetam o nível de filtração glomerular e que não atendem aos critérios histológicos da ND, com ou sem proteinúria. O último grupo é representado por pacientes diabéticos com ND de base e condição sobreposta não diabética, o que causa piora da função renal. Ademais, é importante relatar que não há estudos em que um fluxograma de diagnóstico adequado tenha sido realizado, incluindo uma biópsia renal, e que permita o diagnóstico com certeza de doença renal, diabética ou não diabética e não macroalbuminúrica com segurança (ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO, 2017).
Pelas razões apresentadas, que evidenciam a dificuldade de diagnosticar com precisão o estágio da doença, autores sugerem a associação de outros BM no diagnóstico, entre eles, a creatinina sérica (ZHANG; LIU; QIN, 2018; YU; BONVENTRE, 2018; KOCAK et al., 2019; ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO, 2017). Ela é a principal proteína utilizada na avaliação da atividade renal e funciona como um fator de correção à albuminúria, visto que esta sofre influência da taxa de filtração glomerular. Neste sentido, verificou-se que a creatinina foi amplamente considerada nos prontuários analisados, mais precisamente, em 98% deles. Já o AU, produto do metabolismo da purina em humanos, recomendado nos artigos de KOCAK et al. (2019) e ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO (2017), foi considerado nos prontuários de 48 pacientes, representando 55% dos prontuários analisados. Dessa forma, o AU possui vários efeitos relatados pelos quais pode causar ND, incluindo disfunção endotelial, aumento da mobilização do sistema renina-angiotensina aldosterona e indução de reações em cascatas inflamatórias, além da ativação pró fibrótica de citocinas, que demonstraram contribuir para a evolução da doença microvascular e, portanto, lesão renal em DN. Além disso, estudos indicaram que o nível alto de AU está relacionado a DM2, hipertensão, doença cardiovascular e os fatores de risco (FR) da síndrome metabólica (FOUAD; HODA; AMAL, 2016; CIARLA et al., 2014). Verificou-se na literatura que, por mais que a albuminúria seja considerada o biomarcador padrão ouro para diagnóstico de ND, outros BM tiveram sua eficácia testada em sinalizar a ND, como por exemplo: CKD273, Cistatina C (SILVA; MENG; COENTRÃO, 2017), 8-OHdG, TGF-beta (ZHANG; LIU; QIN, 2018), Nitrogênio ureico (ARISTIZÁBAL GÓMEZ; RESTREPO-VALENCIA; AGUIRRE-ARANGO, 2017) e o ZAG (ELSHEIKH et al., 2019; FIORETTO; MAUER, 2007), todavia, nenhum destes foi identificado nos prontuários analisados. Embora os pacientes tenham sido adequadamente diagnosticados e acompanhados por meio dos já validados BM clássicos, entende-se que cabe suscitar o debate a respeito da introdução dos BM alternativos propostos na literatura analisada, principalmente para quadros menos convencionais como estágios iniciais e normoalbuminúricos.
É de grande importância para melhora do estado de saúde dos pacientes com doença renal diabética a caracterização de novos BM, a concepção de ensaios clínicos que avaliem os desfechos clinicamente pertinentes e o desenvolvimento de agentes terapêuticos direcionados a mecanismos de doenças específicas dos rins (ALICIC; ROONEY; TUTTLE, 2017).
CONSIDERAÇÕES FINAIS
A análise dos prontuários permitiu responder o questionamento “quais os BM mais frequentemente considerados no diagnóstico da ND na prática clínica ambulatorial?”, visto que se observou amplo uso dos BM clássicos albuminúria, AU e, principalmente, creatinina sérica, o que corrobora com os achados presentes na literatura, com exceção da baixa utilização do UACR, recomendado para diagnóstico da ND por parcela significante dos autores. Entretanto, esta razão pode ser calculada utilizando-se os BM albuminúria e creatinina sérica. Outrossim, não foi identificado o uso dos BM alternativos CKD273, Cistatina-C, 8-OHdG, TGF-β1 e Nitrogênio ureico.
REFERÊNCIAS
ALICIC, R.; ROONEY, M.; TUTTLE, K. Diabetic Kidney Disease: Challenges, Progress, and Possibilities. Clin J Am Soc Nephrol, v. 12, n. 12, p. 2032–2045, 2017. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5718284/. Acesso em: 01/02/2022.
ARISTIZÁBAL GÓMEZ, L.; RESTREPO-VALENCIA, C. A.; AGUIRRE-ARANGO, J.V. Características clínicas de una población de diabéticos tipo 2 con alteración en la función renal no macroalbuminúricos. Rev Colomb Nefrol, v. 4, n. 2, p. 149–158, 2017. Disponível em: https://revistanefrologia.org/index.php/rcn/article/view/271. Acesso em: 01/02/2022.
AYODELE, O.; ALEBIOSU, C. O.; SALAKO, B. Diabetic nephropathy-a review of the natural history, burden, risk factors and treatment. Journal of the National Medical Association, v. 96, n. 11, p. 1445–1454, 2004. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2568593/. Acesso em: 01/02/2022.
CAMERON, J. S. The discovery of diabetic nephropathy: From small print to centre stage. J Nephrol, v. 19, n. 10, p. 75–87, 2006. Disponível em: https://pubmed.ncbi.nlm.nih.gov/16874718/. Acesso em: 01/02/2022.
CIARLA, S. et al. Serum uric acid levels and metabolic syndrome. Arch Physiol Biochem, v. 120, n. 3, p.119-122, 2014. Disponível em: https://www.tandfonline.com/doi/full/10.3109/13813455.2014.924145?scroll=top&needAccess=true. Acesso em: 01/02/2022.
ELSHEIKH, M.; KHALED, E.; GEORGE, E.; MABROUK, I.; MAHER, B. Zinc alpha 2 glycoprotein as an early biomarker of diabetic nephropathy in patients with type 2 diabetes mellitus. J Bras Nefrol, São Paulo, v. 41, n. 4, p. 509-517, 2019. Disponível em: https://www.scielo.br/j/jbn/a/nMP3L7CCBbpsCKTHZGNHLsr/?lang=en. Acesso em: 01/02/2022.
FARIA, J. B. L. Fisiologia e fisiopatologia: Patogênese da nefropatia diabética. Braz J Nephrol., Campinas, v. 23, n. 2, p. 121-129, 2001. Disponível: https://bjnephrology.org/wp-content/uploads/2019/11/jbn_v23n2a07.pdf. Acesso: 01.02.2022
FIORETTO, P.; MAUER, M. Histopathology of diabetic nephropathy. Semin Nephrol, v. 27, n. 2, p. 195-207, 2007. Disponível em: https://www.seminarsinnephrology.org/article/S0270-9295(07)00014-9/fulltext. Acesso em: 01.02.2022
FOUAD, M.; HODA, F.; AMAL, Z. Serum uric acid and its association with hypertension, early nephropathy and chronic kidney disease in type 2 diabetic patients. J. Bras. Nefrol, v. 38, n. 4, p. 403-410, 2016. Disponível em: https://www.scielo.br/j/jbn/a/45hpLDmvt4mjshjr9ZyLz5N/?lang=en.m. Acesso em: 01.02.2022
GOODMAN, L. Snowball Sampling. Ann Math. Statist, v. 32, n. 1, p. 148-170, 1961. Disponível em: https://projecteuclid.org/journals/annals-of-mathematical-statistics/volume-32/issue-1/Snowball-Sampling/10.1214/aoms/1177705148.full. Acesso em: 01.02.2022
KANWAR, Y. S.; SUN, L.; XIE P.; LIU, F. Y.; CHEN, S. A glimpse of various pathogenetic mechanisms of diabetic nephropathy. Annu Rev Pathol, v. 6, p. 395-423, 2011. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3700379/. Acesso em: 01.02.2022
KOCAK, M. Z.; AKTAS, G.; DUMAN, T. T.; ATAK, B. M.; SAVLI, H. A elevação do ácido úrico é um achado aleatório ou um agente causador da nefropatia diabética? Rev Assoc Med Bras, São Paulo, v. 65, n. 9, p. 1155-1160, 2019. Disponível em: https://www.scielo.br/j/ramb/a/kywbqX9NV45nDBtLsnVqpPR/?lang=en. Acesso em: 01.02.2022
MACIEL, R. O.; VASCONCELOS, M. R. S.; ANDRADE, C. R.; Nefropatia diabética – incidência e fatores de risco associados. Brazilian Journal of Health Review, v. 2, n. 4, p. 30808-3823, 2019. Disponível em: https://brazilianjournals.com/ojs/index.php/BJHR/article/view/2807. Acesso em: 01/02/2022
MORAES, C. A.; PENSUTI, M.; CRUZ, A.; DOURADO, F. A. V.; ABRAHÃO, M. F. Complicações hemodinâmicas e pressóricas em pacientes diabéticos com nefropatia instalada. Rev. Ensaios e Ciência, v. 15, n.6, p. 219-229, 2011. Disponível em: https://ensaioseciencia.pgsskroton.com.br/article/view/2845. Acesso em: 01/02/2022
PORRINI, E. et al. Non-proteinuric pathways in loss of renal function in patients with type 2 diabetes. Lancet Diabetes Endocrinolol, v. 3, n. 5, p. 382-391, 2015. Disponível em: https://www.thelancet.com/journals/landia/article/PIIS2213-8587(15)00094-7/fulltext. Acesso em: 01/02/2022
PUGLIESE, G. Updating the natural history of diabetic nephropathy. Acta Diabetol, v. 51, n. 6, p. 905-915, 2014. Disponível em: https://link.springer.com/article/10.1007/s00592-014-0650-7. Acesso em: 01/02/2022
SALGADO, P. P. C. A.; JÚNIOR, A. C. S. S.; OLIVEIRA, M. M.; PENIDO, M. G.; SANTANA, N. F.; SILVA, A. C. S. Fisiopatologia da nefropatia diabética. Rev Med Minas Gerais, Minas Gerais, v. 14, n. 3, p. 180-185, 2004. Disponível em: http://rmmg.org/artigo/detalhes/1490. Acesso em: 01/02/2022
SILVA, R.; MENG, C.; COENTRÃO, L. Diabetic Nephropathy and its two phenotypes: the proteinuric and non-proteinuric. Port J Nephrol Hypert, v. 31, n. 2, p. 122-131, 2017. Disponível em: http://www.bbg01.com/cdn/rsc/spnefro/advaccess/68/n2_2017_pjnh_09.pdf. Acesso em: 01/02/2022
TRAMONTI, G.; KANWAR, Y. Review and discussion of tubular biomarkers in the diagnosis and management of diabetic nephropathy. Endocrine, v. 43, n. 3, p. 494-503, 2013. Disponível em: https://link.springer.com/article/10.1007/s12020-012-9820-y. Acesso em: 01/02/2022
WAIKAR, S.; LIU, K.; CHERTOW, G. Diagnosis, epidemiology and outcomes of acute kidney injury. Clin J Am Soc Nephrol, v. 3, n. 3, p. 844-861, 2008. Disponível em: https://cjasn.asnjournals.org/content/3/3/844.long. Acesso em: 01/02/2022
YU, S.; BONVENTRE, J. Acute Kidney Injury and Progression of Diabetic Kidney Disease. Advances in chronic kidney disease, v. 25, n. 2, p. 166-180, 2018. Disponível em: https://linkinghub.elsevier.com/retrieve/pii/S1548-5595(17)30218-5. Acesso em: 01/02/2022
ZHANG, J.; LIU, J.; QIN, X; Advances in early biomarkers of diabetic nephropathy. Rev Assoc Med Bras, São Paulo, v. 64, n. 1, p. 85-92, 2018. Disponível em: https://www.scielo.br/j/ramb/a/rrSknxztbqBNCKg4yrDZf5Q/?lang=em. Acesso em: 01/02/2022
[1] Graduado em Administração de empresas; graduado em Logística Aeroportuária; graduando em Medicina. ORCID: 0000-0002-6014-5565.
[2] Graduando em Medicina. ORCID: 0000-0002-9746-2441
[3] Graduando em Medicina. ORCID: 0000-0002-1437-4770
[4] Graduando em Medicina. ORCID: 0000-0002-8164-7134
[5] Orientador. ORCID: 0000-0002-4705-8352.
Enviado: Agosto, 2022.
Aprovado: Setembro, 2022.

