ARTIGO ORIGINAL
MOREIRA, Gabriela Rocha [1], AMORIM, Patrícia Brandão [2]
MOREIRA, Gabriela Rocha. AMORIM, Patrícia Brandão. Influência da intervenção fisioterápica na reabilitação da síndrome de Guillain-Barré secundária a Chikungunya: um estudo de caso. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 07, Ed. 04, Vol. 07, pp. 100-120. Abril de 2022. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/intervencao-fisioterapica
RESUMO
A síndrome de Guillain-Barré é uma inflamação grave que acomete principalmente os nervos periféricos e impede que os nervos transmitam de forma adequada os sinais do cérebro para os músculos, resultando em formigamentos, fraqueza, dificuldade de andar, ou paralisia dos membros e dos músculos da respiração. Neste contexto, levantou-se a seguinte questão norteadora: Qual a influência da intervenção fisioterapêutica na reabilitação e qualidade de vida de pacientes portadores da síndrome de Guillain-Barré? Portanto, teve-se como objetivo, analisar e descrever a influência da intervenção fisioterapêutica na reabilitação e qualidade de vida de uma paciente portadora da síndrome em evidência. Trata-se de um estudo de caso, onde foi realizada uma pesquisa do tipo exploratória e descritiva, tendo como população de amostra uma paciente do sexo feminino, com 36 anos de idade, que recebeu atendimento fisioterapêutico três vezes por semana ao longo de sete meses, com duração de uma hora cada sessão, obtendo o total de 92 sessões, sendo utilizados como instrumentos estimativos de análise e comparação a ficha de avaliação neurológica, a escala de independência funcional-MIF e a escala de equilíbrio de Berg. Logo, concluiu-se a partir dos resultados da pesquisa que a prática fisioterapêutica no dia a dia da paciente possibilitou significativa melhora no equilíbrio, havendo promoção da autonomia e independência nos cuidados diários, bem como o restabelecimento da autoestima e convívio social.
Palavras-chave: Síndrome de Guillain-Barré, Fisioterapia, Reabilitação, Qualidade de vida.
1. INTRODUÇÃO
Nos últimos anos, a significante ascendência dos casos da Síndrome de Guillain-Barré (SGB) no Brasil e no mundo tem sido um fato intrigante. Por se tratar de uma síndrome relativamente rara, que tem sido diagnosticada na grande maioria dos casos algumas semanas após surtos das infecções virais, como: Chikungunya, Zika e Dengue, levante-se a hipótese de relação entre a síndrome abordada no presente estudo e as doenças citadas acima como fatores predisponentes.
A dissipação do Vírus Chikungunya (VCHIK) através do mesmo vetor da Dengue, Aedes aegypti e, subsidiariamente pelo Aedes albopictus, se intensificou em vários locais do mundo a partir do ano de 2004, sendo o transporte aéreo umas das causas apontadas para a propagação deste vírus. Desde então, é cada vez mais frequente o surgimento de ocorrências desta doença, se aproximando, cada vez mais, do meio onde se vive e da vida cotidiana. Cabe destacar, neste contexto, que o organismo desencadeia uma série de reações do sistema imunológico em resposta a presença do VCHIK, com o propósito de combatê-lo, se manifestando, na maioria das vezes, com febre alta e processos inflamatórios. A sintomatologia da doença pode variar desde: dores e lesões articulares por todo o corpo, até a presença de artrites deformantes com diminuição da funcionalidade das articulações acometidas, além de mialgias, fotofobia e tonturas que podem durar até uma semana, nos casos mais brandos, e várias semanas nas formas subagudas. Existem, também, alguns indivíduos que apresentam a forma crônica da doença com artrites e artropatias críticas, em que os sintomas são prolongados por anos. Dentre os grupos atingidos com o prognóstico mais severo desta doença, que em algumas vezes pode ser a morte, estão as crianças, idosos e indivíduos imunodeprimidos. (VASCONCELOS, 2014)
Os estudos de Beneti e Da Silva (2006), revelam que mais de 60% das pessoas com diagnóstico da SGB sofreram previamente algum episódio infeccioso, dado este que reforça a ideia de que a SGB está vinculada a uma reação do sistema imunológico diante da presença de agentes infecciosos no organismo. Diante disso, o sistema imunológico reconhece as moléculas químicas do agente infeccioso como antígenos, desencadeando, em seguida, uma resposta específica, dando origem a anticorpos específicos.
Os autores supracitados, também, relatam que os componentes químicos presentes nas raízes espinhais e nervos periféricos podem ser confundidos com os antígenos pelos anticorpos, devido à sua semelhança estrutural, sendo, consequentemente, atacados pelo sistema imunológico. Esta semelhança é denominada de mimetismo. Eles também descrevem múltiplos agentes infecciosos relacionados à progressão da síndrome, os quais, em sua maioria, são desconhecidos, sendo detectados através de soroepidemiológicos.
Neste contexto, o presente artigo, tem como questão norteadora: Qual a influência da intervenção fisioterapêutica na reabilitação e qualidade de vida de pacientes portadores da síndrome de Guillain-Barré? Com o objetivo de analisar e descrever a influência da intervenção fisioterapêutica na reabilitação e qualidade de vida de uma paciente portadora da síndrome em evidência.
O consequente aumento na procura de tratamentos, na prática diária dos profissionais da área da Fisioterapia, capazes de restabelecer a autonomia e independência dos portadores da Síndrome de Guillain-Barré, de forma rápida e satisfatória, justificam o interesse despertado e a relevância do assunto em evidência. Outro ponto pertinente à pesquisa, é o substancial impacto negativo na qualidade de vida do portador da SGB, em decorrência dos distúrbios cinéticos funcionais que os impede de exercer sua autonomia física e repercutem sobre sua estrutura psicológica e socioeconômica.
2. REFERENCIAL TEÓRICO
2.1 SÍNDROME DE GUILLAIN-BARRÉ E PRINCIPAIS SINTOMAS RECORRENTES
A síndrome de Guillain-Barré é uma doença de origem autoimune, cujas manifestações apresentam-se reversíveis em sua grande maioria, os sintomas geralmente aparecem após ocorrências infecciosas, principalmente subsequentes a quadros virais, podendo atingir homens e mulheres com predomínio na população masculina, sendo as faixas etárias de 20 aos 30 anos as mais atingidas. A desmielinização dos nervos motores resulta na diminuição da força muscular dos membros inferiores (MMII), no declínio dos reflexos tendinosos profundos, em complicações referentes ao controle esfincteriano, assim como dos nervos cranianos (De Sá et al., 2015).
Outra definição encontrada para esta síndrome é dada por Beneti e Silva (2006), segundo os quais trata-se de uma polirradiculoneuropatia desmielinizante de caráter inflamatório, identificada por um acometimento agudo dos nervos periféricos e cranianos, havendo fragilidade simétrica, contínua e crescente dos membros podendo transcorrer como formas atípicas e tendências a atenuações espontâneas.
Seguindo ainda os estudos de Beneti e Da Silva (2006), a SGB é reconhecida pela forma clínica e distintiva que consiste em uma tríade que se constitui por arreflexia, debilidade geralmente ascendente e parestesia, sendo antecipada muitas vezes por lombalgia e mialgias, evoluindo rapidamente com hipotonia, problemas respiratórios e disautonomias. Em 80% dos casos nas três primeiras semanas o quadro se completa, podendo haver a recuperação nas próximas semanas ou em até seis meses. A SGB avança rapidamente causando fraqueza muscular ou paralisia nos dois lados do corpo na mesma proporção, com o início dessa fraqueza nas pernas, estendendo-se para os braços. Isso refere-se a paralisia ascendente havendo a possibilidade de formigamentos e dores nas mãos e pés.
Os autores supracitados, ainda, salientam que esta síndrome requer rápido diagnóstico devido a sua rápida evolução, devendo este ser baseado em achados clínicos e laboratoriais segundo critérios previamente estabelecidos. Embora seja grave, esta síndrome apresenta bom prognóstico com cerca de 95% dos casos atingindo recuperação completa e de 2 a 5% dos casos evoluindo para o óbito, não havendo perspectivas de recuperação após dois anos do diagnóstico da doença.
Em virtude do declínio das habilidades motoras e a atrofia muscular, o portador de SGB pode apresentar importantes deficiências no equilíbrio, em decorrência do recebimento de informações tanto dos receptores articulares quanto dos receptores presentes nos músculos pelo sistema proprioceptivo que as utiliza para definir a amplitude, velocidade do movimento e localização espacial do membro. Seguindo as principais ocorrências clínicas, alguns objetivos são comuns no tratamento fisioterapêutico como reeducar a musculatura prejudicada, prevenir deformidades articulares geradas pela falta de movimentos, recuperar o grau de força e restabelecer o equilíbrio (DE SÁ et al., 2015).
Pode-se destacar entre as principais dificuldades enfrentadas pelo sistema nervoso central para controlar os movimentos, o processo de elaboração de métodos para a realização de movimentos funcionais, ou seja, atingir o proposto objetivo com o menor gasto de energia possível. A seletividade de atenção é um importante elemento neste processo, a partir do momento em que é vista como um agente mediador entre a captação das informações ambientais e a efetuação do movimento (BERTOLDI et al., 2011).
2.2 DIAGNÓSTICO DA SÍNDROME DE GUILLAIN-BARRÉ
De acordo com Bolan et al. (2007), os principais aspectos para a definição do diagnóstico da Síndrome de Guillain-Barré são a perda progressiva de força nos braços, nas pernas e arreflexia. Os achados clínicos que sustentam de forma segura o diagnóstico são: progressão dos sintomas em até 4 semanas, envolvimento de pares cranianos (principalmente o facial), simetria relativa dos sintomas, alterações moderadas de sensório, reincidência dos sintomas dentro de 2 a 4 semanas, achados eletrodiagnósticos típicos, ausência de febre no início, proteinorraquia elevada com celularidade abaixo de 10/mm3 e disfunção autonômica. Os autores citados consideram aspectos de diagnósticos duvidoso: nível de sensório preservado, disfunção intestinal ou vesical severa ou persistente, marcada e persistente assimetria de sinais e sintomas e Líquor: >50 células/mm 4. Sendo considerados como aspectos que definitivamente excluem os diagnósticos: difteria, metabolismo de porfirina anormal, diagnóstico de botulismo ou miastenia e, por fim, diagnóstico de poliomielite ou neuropatia tóxica.
Sampaio et al. (2011) evidenciam e reforçam a importância da realização dos exames considerados de primeira linha para a precisão e confiabilidade dos diagnósticos da SBG. Nesse contexto, os autores destacam a análise do líquido cefalorraquidiano que deve conter uma quantidade de células <10 células/mm³; e a verificação do aumento das proteínas após a 1ª semana (> 45mg/dl) e da glicose normal que pode ser normal durante a 1ª semana (nesse caso, deve-se repetir a PL posteriormente). Além disso, mencionam a realização da eletromiografia com estudo de condução nervosa, pois a mesma permite a avaliação das reações motoras e sensitivas, onde geralmente apresentam diminuição da amplitude, aumento das latências distais, diminuição da velocidade e bloqueios da condução, sinais de desnervação, ondas F ausentes ou prolongadas, ausência do reflexo H. E a investigação etiológica através de serologias como: (Mycoplasma pneumoniae, EBV, CMV, Herpes simplex, Coxsackie, Borrelia burgdorferi), Coprocultura (com pesquisa de Campylobacter jejuni), Hemocultura, pesquisa de vírus no LCR (EBV, CMV, Herpes simplex, Coxsackie).
2.3 FISIOTERAPIA NEUROLÓGICA
A fisioterapia neurológica irá atuar no processo de reabilitação do indivíduo através da redução da incapacidade funcional, atenuação da sintomatologia álgica, preservação da elasticidade muscular e aprimoramento das coordenações motoras visando a realização das habilidades funcionais dos movimentos articulares (ANTUNES et al., 2005).
De acordo com Felício et al. (2005), durante a reabilitação de indivíduos portadores de síndromes neurológicas, o principal propósito é alcançar o maior nível de autonomia possível. A adaptação e aceitação do mesmo ao seu novo estilo de vida são fatores de extrema importância para que haja sucesso no processo de reabilitação. O profissional de fisioterapia precisa no primeiro momento de reabilitação dominar a capacidade de interação e comunicação, adquirindo a confiança do paciente e, consequentemente, a cooperação do mesmo. Sua atuação deve ir além do protocolo de tratamento pré-estabelecido, partindo de uma completa avaliação, vigilância e orientação aos cuidadores e familiares no que diz respeito à convivência com o enfermo. Os autores ainda ressaltam que, além da promoção dos aspectos clínicos, é preciso ter um olhar abrangente para as questões psicossociais e modos de ajustamentos incluídos que são inerentes a cada indivíduo.
Santos et al. (2010) afirmam em seus estudos que a reabilitação das doenças neurológicas deve integrar práticas motoras, treinamento das atividades de vida diárias, treino da marcha com e sem a utilização de estímulos externos, exercícios respiratórios e terapias de relaxamento. A intervenção do profissional de fisioterapia inclui as terapias convencionais e ocupacionais, através da utilização de estímulos auditivos, visuais e somato-sensitivos. Os estímulos favorecem as evoluções, o início e a continuação da caminhada, o treinamento com exercícios de alta intensidade e a terapia muscular ativa, além da promoção do equilíbrio.
2.4 ESCALA DE INDEPENDÊNCIA FUNCIONAL – MIF
A escala de independência funcional foi criada em 1980 nos Estados Unidos da América, tendo como organizadores o Congresso Americano de Medicina de Reabilitação e a Academia Americana de Medicina Física e Reabilitação, com o intuito de produzir um instrumento multidimensional apto a avaliar o nível de independência das pessoas durante a execução de tarefas do dia a dia que exigem habilidades motoras e cognitivas, recebendo sua validação no ano de 1986, todavia no Brasil a tradução e validação só aconteceram no ano de 2000, é importante salientar que durante o processo todas as exigências propostas pela Organização Mundial da Saúde (OMS) foram seguidas e respeitadas. (DA SILVA et al., 2012)
De acordo com o estudo de Borges (2016) a escala de MIF é dividida pela categorização do paciente em sua habilidade para executar uma atividade em oposição a sua necessidade por assistência de outra pessoa. Se houver necessidade de ajuda a escala quantifica essa necessidade. A escala em questão é pautada em 2 dimensões subdivididas em grupos totalizando 18 itens, estabelecidos para analisar a independência do indivíduo em executar satisfatoriamente e eficazmente as atividades essenciais. Tais atividades requerem o mínimo de destreza para as categorias de transferência e locomoção, autocuidado e controle do esfíncter, (dimensão motora) comunicação e cognitivo social (dimensão cognitiva). Nessa escala o escore inclui 7 pontos que equivalem ao grau de completa independência e 1 ponto completa dependência. O escore total na escala de MIF é estimado a partir da soma de pontos outorgados a cada item dentro das categorias e pode variar de 18 a 126 pontos. Os níveis de dependência são classificados de acordo com o escore total sendo 18: dependência completa, 19 a 60: dependência modificada (assistência de até 50% das tarefas); 61 a 103: dependência modificada (assistência de até 25% das tarefas); e 104 a 126: independência completa/modificada.
Ainda segundo Borges (2006) a eliminação da habilidade funcional ou capacidade pode ser estabelecida como qualquer refreamento ou eliminação da capacidade de efetuação das atividades diárias consideradas normais no dia a dia humano, sendo caracterizadas pela dificuldade na execução de alguma conduta podendo ser de caráter irreversível ou reversível, temporário ou permanente, evolutivo ou não.
2.5 ESCALA DE EQUILÍBRIO DE BERG
De acordo com a pesquisa realizada por Silva et al. (2008), a Escala de Equilíbrio de Berg (EEB) foi produzida no ano de 1992 por Katherine Berg. A escala em questão tem sido amplamente utilizada desde a sua criação durante as avaliações com o intuito de analisar e quantificar o grau de equilíbrio dos indivíduos. Ela foi adaptada e traduzida para a língua portuguesa por Samira Miyamoto no ano de 2003 durante a confecção da sua tese de mestrado, sendo a versão brasileira considerada confiável para a avaliação do equilíbrio. A EEB é organizada em 14 itens habituais do cotidiano que analisam o controle postural, abrangendo o estável e o antecipatório que exigem forças diferentes, flexibilidade e equilíbrio dinâmico.
Com alto percentual de confiabilidade a Escala de equilíbrio de Berg apresenta no teste re-teste 98%, sendo uma das mais utilizadas, estando diretamente ligada a outros testes de equilíbrio, risco de quedas e mobilidade. Uma particularidade desta escala é a relação não-linear que ela apresenta entre a pontuação final do teste e o risco de queda correspondente. Os escores podem variar de 0 a 56 onde um escore alto significa bom equilíbrio do indivíduo avaliado. Dessa forma, cada ponto a menos obtido significa um aumento do risco de quedas; entre os escores 56 e 54, cada ponto a menos significa um aumento de 3% a 4% no risco de quedas; de 54 e 46 ocorre um aumento de 6% a 8% das chances de queda, sendo que um escore abaixo de 36 pontos o risco de quedas chega a quase 100% (PIMENTEL e SCHEICHER, 2009).
3. METODOLOGIA
Trata-se de um estudo de caso, onde realizou-se uma pesquisa do tipo exploratória e descritiva, tendo como população de amostra uma paciente do sexo feminino, com 36 anos, alfabetizada, casada, mãe de 2 filhos e com diagnóstico médico comprovado da síndrome de Guillain-Barré. A paciente em evidência recebeu atendimento fisioterapêutico na Clínica Fisio Saúde na cidade de Serra dos Aimorés, três vezes por semana ao longo de sete meses, com duração de uma hora cada sessão, obtendo o total de 92 sessões.
Critério de inclusão: 1 (uma) cidadã do sexo feminino, com 36 anos, alfabetizada, casada e mãe de 2 filhos portadora da síndrome de Guillain-Barré após recente episódio Chikungunya. Critério de exclusão: não se aplica.
3.1 INSTRUMENTOS UTILIZADOS PARA PESQUISA
Foi utilizada na pesquisa uma ficha de avaliação contendo diversas informações a serem preenchidas referentes às habilidades cinético funcionais e neurológicas consideradas importantes para o conhecimento do quadro da paciente em questão, como: dados pessoais, anamnese, principais queixas e dificuldades, mensuração do grau de força muscular, presença ou não de musculatura encurtada, goniometria, avaliação dos reflexos neurológicos, estesiometria, observação da marcha quando presente, dentre outros itens. Ela foi realizada no primeiro dia da intervenção fisioterapêutica e repetida no terceiro mês e no fim do sétimo mês de tratamento, sendo a ficha de avaliação uma fonte de dados cruciais para a análise do prognóstico e evolução das atividades funcionais da paciente por meio da comparação dos dados obtidos.
Também foram aplicadas a escala de MIF- Medida de Independência funcional através de um questionário preenchido pelo fisioterapeuta a partir das respostas relatadas oralmente pela própria paciente e a Escala de equilíbrio de Berg realizada através da demonstração feita pelo fisioterapeuta do que se pede na escala para visualização e posterior repetição da paciente, ambas as escalas foram aplicadas e reaplicadas com a mesma frequência da ficha de avaliação.
3.2 PERFIL DO SUJEITO DO ESTUDO
O sujeito do estudo (E.R.L.) tem 36 anos, é do gênero feminino, casada e mãe de dois filhos. É dona de casa e reside na cidade de Serra dos Aimorés, situada no interior do estado de Minas Gerais. Em relação à escolaridade completou o ensino médio e quanto à renda familiar é em torno de 2 salários-mínimos; é uma pessoa otimista, que encara a doença com força e determinação.
E.R.L. apresentou os primeiros sintomas no dia 11 de novembro de 2016, onde relatou sentir fortes dores articulares, edema na face e febre alta, a mesma foi levada para o Pronto Socorro na cidade de Nanuque que se situa em torno de 16 km de distância em relação cidade em que a paciente reside, realizou exame através da análise da sorologia e permaneceu internada por 5 dias, recebendo alta e dando continuidade ao tratamento em casa a partir da administração de medicamentos via oral. Após resultado do exame laboratorial, houve a constatação do diagnóstico de Chikungunya na paciente em evidência.
No dia 30 do mesmo mês e ano a paciente sentiu-se mal ao acordar relatando formigamento nas extremidades dos membros inferiores, que progrediu dentro das próximas horas para febre alta e uma intensa parestesia nos membros inferiores e superiores, levando posteriormente a imobilidade. A paciente retornou ao Pronto socorro na cidade de Nanuque, onde passou dias sem diagnóstico definido, até ser transferida para o hospital Santa Rosália na cidade de Teófilo Otoni, onde foi diagnosticada pelos médicos através da análise do líquido cefalorraquidiano (LCR) dos achados da eletroneuromiografia e exame físico, como portadora da Síndrome de Guillain-barré. A partir do diagnóstico a paciente foi transferida para outro hospital na cidade de Belo Horizonte, onde permaneceu internada em estado grave na UTI, passando após alguns dias pelo procedimento chamado de plasmaférese que consiste na substituição do plasma sanguíneo através de uma máquina com o objetivo de retirar os anticorpos para que estes não mais ataquem o organismo do indivíduo. Desde a execução deste procedimento a paciente obteve progressiva melhora, saindo da UTI para o leito comum de internação na enfermaria e, posteriormente, retornando para casa no dia 15 de dezembro do mesmo ano, onde deu sequência com a terapia medicamentosa. Dessa forma, a paciente iniciou o tratamento fisioterapêutico no dia 02 de janeiro do ano de 2017, apresentando uma condição clínica estável, no entanto, com graves sequelas motoras.
4. DISCUSSÕES E RESULTADOS
A execução da Fisioterapia em casos de SGB visa a reabilitação físico-funcional do paciente através da aplicação de estratégias terapêuticas, dentre as quais podemos citar: os alongamentos, objetivando a prevenção das contraturas articulares, bem como os encurtamentos dos grupamentos musculares; as periódicas mudanças de decúbito para evitar as úlceras; e as mobilizações passivas que propõem a manutenção da amplitude de movimento articular.
Exercícios extenuantes devem ser evitados, pois estes têm o potencial de retardar a recuperação e aumentar a fraqueza. Estudos analisados revelam que a fadiga muscular causada pela síndrome pode ser atenuada através de um programa de fortalecimento e exercícios funcionais ofertados pela fisioterapia. Outros estudos descritos na literatura enfatizam os benefícios do exercício físico na diminuição do quadro álgico, na manutenção ou restauração dos graus de capacidade do indivíduo, favorecendo a melhora das funções neurológicas e motoras, interferindo decisivamente na qualidade de vida do indivíduo.
O tratamento efetuado teve como enfoque principal o ganho da força muscular e do equilíbrio para o restabelecimento da autonomia e qualidade de vida da paciente por meio da aplicação da cinesioterapia, mobilização neural, exercícios de fortalecimento muscular, exercícios de equilíbrio, alongamentos passivos, ativo-assistido e ativos dos músculos dos membros inferiores, superiores e tronco. Ao longo do tratamento fisioterapêutico também foram aplicadas as técnicas de Facilitação Neuromuscular Proprioceptiva, o método de Bobath, bem como atividades que desenvolvem a coordenação motora grossa e fina, além do treino dos cuidados pessoais e demais atividades do dia a dia que exigem destreza e independência da paciente para a execução.
Cada sessão seguiu um protocolo e uma sequência pré-estabelecida, onde inicialmente foram realizadas as mobilizações articulares nas principais articulações do corpo da paciente, indo desde as pequenas articulações interfalangeanas até as grandes articulações do quadril, joelho, ombro, dentre outras. Na sequência foram realizadas as mobilizações neurais nos membros superiores a partir da verificação dos testes ULTT1(Upper Limb Tension Test.1); ULTT2 (Upper Limb Tension Test. 2) e ULTT3 (Upper Limb Tension Test. 3). A sessão costumeiramente prosseguia com técnicas de Bobath com a utilização da bola para dissociação da cintura pélvica; alongamentos da musculatura que compõem o tronco, anteriormente, lateralmente e posteriormente; e exercícios que promoviam ganho de equilíbrio e propriocepção. Na sequência, a paciente era submetida a uma extensa gama de exercícios cinesioterapêuticos que variavam de acordo com a evolução dela. A Facilitação Neuromuscular proprioceptiva era empregada a partir da diagonal escapular e pélvica, respeitando a sequência e as manobras exigidas pelo método, como iniciação rítmica, movimentos passivos, adição de leve resistência, reflexo de estiramento, aplicação de maior resistência, contração e réplica (realizada ao final da amplitude de movimento da paciente).
Considerando as manifestações clínicas e as sequelas apresentadas pelo portador da SGB, pode-se destacar, dentre os principais tratamentos propostos para a reabilitação dos mesmos, as técnicas pertencentes a cinesioterapia como base fundamental e indispensável, Facilitação Neuromuscular proprioceptiva e os métodos de Bobath.
Saraiva e Meija (2013) descrevem como essencial o tratamento fisioterapêutico através do movimento tendo como foco a restauração completa do paciente. Á vista disto, a cinesioterapia é considerada essencial durante os múltiplos processos de reabilitação, proporcionando uma melhora enfática no reequilíbrio das forças mecânicas ativas em nosso organismo, levando a uma melhora na biomecânica e consequente qualidade de movimento, possibilitando o restabelecimento da qualidade de vida.
De Sá et al. (2015) declaram que o Método de Facilitação Neuromuscular Proprioceptiva (PNF), ou também conhecido como Método Kabat, refere- se a condutas singulares de movimentos em diagonal e impulsos aferentes, objetivando o desencadeamento do maior potencial neuromuscular. A contração contralateral é uma das proposições do método. Através do princípio da irradiação, a técnica de Kabat é comumente aplicada no lado sadio ou menos acometido, objetivando a irradiação para o lado contralateral, através da resistência como fonte facilitadora da mobilidade voluntária. O método Bobath também é mencionado pela autora citada que o define como método Neuroevolutivo, sendo uma técnica de recuperação neuromuscular, aplicada em adultos e crianças para avaliação e tratamento de disfunções neurológicas, tendo como foco a normalização do tônus e facilitação dos movimentos funcionais.
4.1 ANÁLISE E COMPARAÇÃO DOS DADOS OBTIDOS
Foi aplicada uma ficha avaliativa antes de se iniciar o tratamento fisioterapêutico contendo diversos itens relevantes para o conhecimento do quadro clínico da paciente, possibilitando a definição do diagnóstico fisioterapêutico e a construção do tratamento com base nos objetivos a serem alcançados.
Dessa forma, uma ficha semelhante foi aplicada no terceiro mês de tratamento e reaplicada na nonagésima terceira sessão (última sessão/ sétimo mês) para possibilitar a comparação dos dados e a constatação das possíveis melhorias alcançadas após o tratamento.
Dentre os itens avaliados, os que apresentaram maior modificação referente ao início do tratamento foram a força muscular dos membros inferiores e membros superiores, o controle estático em ortostatismo e o surgimento da marcha independente.
O grau de força muscular foi avaliado de acordo com a tabela 01 descrita abaixo:
Tabela 1: Escala de avaliação motora – Grau de força muscular
| Escala de Avaliação Motora | ||
| Grau | Evolução | Descrição |
| 0 | Ausente | Sem contração muscular palpável |
| 1 | Pobre | Esboço de contração muscular |
| 2 | Regular | Movimento ativo com eliminação da gravidade |
| 3 | Moderada | Movimento vence a gravidade e tem alguma resistência |
| 4 | Bom | Movimento vence moderada resistência |
| 5 | Excelente | Movimento vence o máximo de resistência |
Fonte: Manual MDS- Versão para profissionais da saúde.
A tabela a seguir (Tabela 02) expressa de forma comparativa os dados adquiridos durante a primeira e a última avaliação possibilitando a visualização do resultado positivo em relação ao ganho de força muscular dos principais grupamentos e movimentos da paciente em estudo.
Tabela 2: Resultados da análise das fichas de evolução fisioterapêutica da paciente antes e após 92 sessões de Fisioterapia.
| Antes | Depois | Antes | Depois | ||||
| Ombro | Deltóide anterior, bíceps braquial (FL) | D3 E3 |
D5 E5 |
Quadril | Iliopsoas, reto femoral, sartório, tensor da fáscia lata (FL) | D3 E3 |
D5 E5 |
| Deltóide posterior, redondo maior, grande dorsal (EX) | D3 E2 |
D4 E3 |
Glúteo máximo, rotadores profundos, semimembranoso (EX) | D4 E4 |
D5 E5 |
||
| Deltóide médio, supra-espinhoso (AB) | D3 E3 |
D5 E5 |
Grácil, pectíneo, adutor magno, adutor longo, adutor curto (AD) | D3 E3 |
D5 E5 |
||
| Peitoral maior, grande dorsal, subescapular (AD) | D3 E3 |
D5 E4 |
Glúteo médio, glúteo mínimo, piriforme, tensor da fáscia lata (AB) | D3 E3 |
D5 E5 |
||
| Cotovelo | Bíceps braquial, braquial, braquiorradial, coracobraquial (FL) | D4 E3 |
D5 E5 |
Joelho | Semimembranoso, semitendinoso, bíceps femoral, sartório, grácil (FL) | D3 E3 |
D5 E5 |
| Tríceps braquial (EX) | D4 E4 |
D5 E5 |
Reto femoral, vasto lateral, vasto medial, vasto intermédio (EX) | D4 E4 |
D5 E5 |
||
| Pronador quadrado, pronador redondo (PR) | D3 E3 |
D4 E4 |
Sartório, vasto medial, semitendíneo, semimebranáceo (RI) | D3 E3 |
D5 E5 |
||
| Supinador e bíceps braquial (SU) | D3 E3 |
D5 E5 |
Tensor da fáscia lata e vasto lateral (RE) | D4 E3 |
D5 E5 |
||
| Punho | Flexor radial do carpo, flexor ulnar do carpo, palmar longo (FL) | D3 E4 |
D5 E5 |
Tornozelo | Fibular curto, fibular longo, flexor longo dos dedos, flexor longo do hálux, gastrocnêmio, solear, plantar (PLANTI) | D4 E4 |
D5 E5 |
| Extensor longo radial do carpo, extensor curto ulnar do carpo, extensor ulnar do carpo (EX) | D3 E3 |
D4 E4 |
Tibial anterior, extensor do hálux, extensor longo dos dedos, fibular terceiro (DORSO) | D4 E4 |
D5 E5 |
||
| Flexor radial do carpo, extensor longo radial do carpo (DR) | D3 E3 |
D4 E4 |
Tibial anterior, extensor do hálux, tibial posterior, flexor longo do hálux, flexor longo dos dedos (INVERSÃO) | D4 E3 |
D5 E5 |
||
| Flexor ulnar do carpo, extensor ulnar do carpo (DU) | D3 E3 |
D4 E4 |
Fibular longo, fibular curto, fibular terceiro (EVERSÃO) | D3 E3 |
D5 E4 |
||
Fonte: Dados da pesquisa.
É possível observar o ganho de força em todos os grupamentos musculares citados, sendo que na maioria deles a paciente conseguiu atingir a força ideal recebendo a pontuação máxima de 5 pontos que equivale ao vencimento da máxima resistência imposta.
4.2 ESCALA DE INDEPENDÊNCIA FUNCIONAL – MIF
A Escala de independência funcional – MIF também foi aplicada, pois a mesma faz referência ao grau de independência do indivíduo durante a realização das atividades diárias, sendo um importante instrumento tanto para classificar as condições do indivíduo quanto para avaliar a eficácia do tratamento fisioterapêutico aplicado a partir das melhorias observadas durante a reaplicação da escala. O gráfico 01 demonstra a evolução da paciente a partir do escore inicial (pré-tratamento) e escore final (pós-tratamento).
Gráfico 01: Variação na independência funcional pré e pós-tratamento.
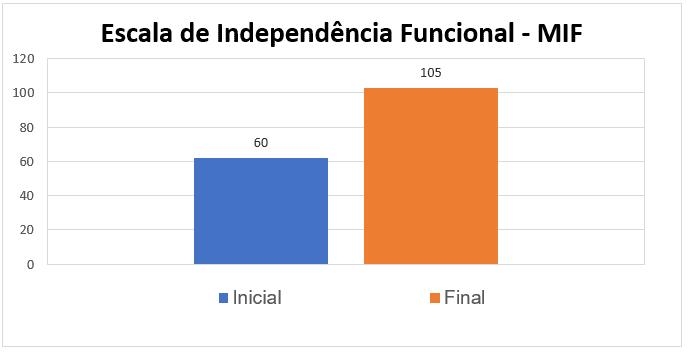
Analisando os dados obtidos na categoria cuidados pessoais, em que os escores vão de 6 a 42 pontos, é possível observar que a paciente obteve uma pontuação inicial de 7 pontos pontuação que a caracterizou com máxima assistência; já no controle esfincteriano, no qual os escores vão de 2 a 14 pontos, a paciente obteve a pontuação máxima, se classificando, nesse item, com independência completa ( -em segurança e em tempo normal); em relação a mobilidade e transferência, na qual a pontuação mínima é de 3 e a máxima é de 21 pontos, a paciente obteve um escore inicial de 6 pontos, classificando-se com completa dependência, ou seja, máxima assistência; assim, quanto a locomoção que possui escores entre 2 e 14, a paciente obteve pontuação 2, precisando de máxima assistência; e, por fim, nos itens de comunicação e cognição social que vão de 5 a 35 pontos, a paciente obteve 33 pontos, concluindo-se que nestes itens ela apresentou independência completa, sendo que, mesmo afetada pela SGB, sua comunicação, compreensão e cognição estavam íntegras. Logo, posto os resultados, a paciente do estudo na avaliação inicial, obteve valores entre 19 a 60, o que a classificou com dependência modificada (assistência de até 50% das tarefas). Contudo, na avaliação final a pontuação subiu para 104, o que demonstra o ganho de independência completa/modificada.
4.3 ESCALA DE EQUILÍBRIO DE BERG
Quando avaliada inicialmente na posição de sedestação para ortostatismo, anteriormente, a paciente obteve pontuação 1 na EEB e depois do tratamento fisioterapêutico sua pontuação melhorou para 4; em pé sem apoio, antes era 2 e depois 4; sentado sem apoio antes era 3 e depois 4; em pé para sentado antes era 2 e depois 4; para transferência antes era 3 e depois se manteve 3; em pé com os olhos fechados antes era 3 e depois 4; em pé com os pés juntos antes era 3 e depois se manteve em 3; reclinar a frente com os braços estendidos antes era 3 e depois se manteve 4; apanhar objetos no chão antes era 3 e depois se manteve 4; virando-se para olhar para trás antes era 1 e depois 4; girando 360 graus antes era 1 e depois 2; colocando os pés alternadamente sobre um banco antes era 1 e depois passou para 2 ; em pé com um pé em frente ao outro antes 1 e depois passou para 2; em pé apoiando um dos pés antes 1 e depois passou para 2; .
Tabela 03: Comparativo entre o antes e depois do tratamento fisioterapêutico
| Descrição dos itens | Pontuação – ANTES | Pontuação – DEPOIS |
| 1. Sentado para em pé | 1 | 4 |
| 2. Em pé sem apoio | 2 | 4 |
| 3. Sentado sem apoio | 3 | 4 |
| 4. Em pé para sentado | 2 | 4 |
| 5. Transferências | 3 | 3 |
| 6. Em pé com os olhos fechados | 3 | 4 |
| 7. Em pé com os pés juntos | 3 | 3 |
| 8. Reclinar à frente com os braços estendidos | 3 | 4 |
| 9. Apanhar objeto no chão | 3 | 4 |
| 10. Virando-se para olhar para trás | 1 | 4 |
| 11. Girando 360 graus | 1 | 2 |
| 12. Colocar os pés alternadamente sobre um banco | 1 | 2 |
| 13. Em pé com um pé em frente ao outro | 1 | 2 |
| 14. Em pé apoiado em um dos pés | 1 | 2 |
| TOTAL | 28 | 49 |
Fonte: Dados da Pesquisa
Os resultados obtidos mostraram que o tratamento com a aplicação da cinesioterapia e demais técnicas já citadas possibilitou um resultado bem significativo, onde na primeira avaliação da escala de equilíbrio de Berg a paciente obteve 28 pontos e, após as 92 sessões de fisioterapia, estes pontos evoluíram para um resultado de 49, representando uma melhora extremamente importante, pois indica diminuição do risco de queda e respectiva melhora do equilíbrio.
5. CONSIDERAÇÕES FINAIS
Diante das evidências observadas e retomando a questão norteadora deste estudo, que visou responder sobre a influência da intervenção fisioterapêutica na reabilitação e qualidade de vida de pacientes portadores da síndrome de Guillain-Barré, certificou-se que a intervenção fisioterapêutica aplicada na forma de tratamento logo após a constatação do diagnóstico da síndrome de Guillain-Barré, trouxe para a portadora desta síndrome inúmeros benefícios através dos recursos e técnicas oferecidos pela fisioterapia, como: melhora do equilíbrio estático e dinâmico; autonomia e independência nos cuidados de higiene pessoais; restabelecimento da autoestima e convívio social; retomada do controle das atividades de vida diária, bem como a possibilidade de readquirir ocupação no mercado de trabalho.
A pesquisa apresentou grande valência, uma vez que veio oferecer subsídios para a amplificação dos saberes e aptidões no tratamento fisioterapêutico destinado a síndrome de Guillain-Barré através da abrangência das técnicas comumente utilizadas na prática clínica, posto que a atenção ainda é pouco investigada na Fisioterapia e identifica-se a necessidade de atualização teórica sobre esta temática. A partir disso, é importante apresentar a significativa evolução do tratamento fisioterapêutico em uma paciente portadora de sequelas motoras decorrentes de um quadro de Guillain-Barré.
Acredita-se que o presente estudo poderá servir como base de apoio para profissionais da área da fisioterapia que buscarem na literatura formas de tratamento e intervenção da SGB, da mesma maneira que, também irá acrescentar à literatura já existente dados que irão reforçar a promoção da qualidade de vida e reabilitação do paciente portador da síndrome abordada. O profissional da área da Fisioterapia é hábil e qualificado para interferir positivamente nas diversas sequelas apresentadas pelo paciente em decorrência da doença em questão. No entanto, vale ressaltar a necessidade e a importância do tratamento integrado a uma equipe multidisciplinar atuante e engajada e da realização de mais estudos tendo em vista a indispensabilidade de constantes aprimoramentos e atualizações, visto o número reduzido de estudos sobre o assunto.
REFERÊNCIAS
ANTUNES, M. D.; PALÁCIO, S. G.; BERTOLINI, S. M. M. G. Efeito da fisioterapia na síndrome de Guillain-Barré. IX EPCC – Encontro Internacional de Produção Científica UniCesumar, n. 9, p. 4-8, 2015
BENETI, G. M.; DA SILVA, D. L. D. Síndrome de Guillain-Barré. Semina: Ciências Biológicas e da Saúde, v. 27, n. 1, p. 57-69, 2006.
BERTOLDI, A. L. S.; ISRAEL, V. L.; LADEWIG, I. O papel da atenção na fisioterapia neurofuncional. Fisioterapia e Pesquisa, v. 18, n. 2, p. 195-200, 2011.
BOLAN, R. da S. et al. Síndrome de Guillain-Barré. Rev. AMRIGS, v. 51, n. 1, p. 58-61, 2007.
BORGES, J. B. C. Avaliação da medida de Independência Funcional – Escala MIF – e da percepção da qualidade de serviço – Escala Servqual – em Cirurgia Cardíaca. Botucatu: UNESP, 2006.
DA SILVA, G. A. et al. Avaliação funcional de pessoas com lesão medular: utilização da escala de independência funcional-MIF. Texto & Contexto Enfermagem, v. 21, n. 4, 2012.
DE SÁ, B. P. et al. Avaliação e tratamento de sequelas motoras pós síndrome de Guillain-Barré (SGB): estudo de caso. Revista Caderno Pedagógico, v. 12, n. 3, 2015.
DOS SANTOS, V. V. et al. Fisioterapia na doença de Parkinson: uma breve revisão. Rev. bras neurol, v. 46, n. 2, p. 17-25, 2010.
FELÍCIO, D. N. L. et al. Atuação do fisioterapeuta no atendimento domiciliar de pacientes neurológicos: a efetividade sob a visão do cuidador. Revista Brasileira em Promoção da Saúde, v. 18, n. 2, 2005.
PIMENTEL, R. M.; SCHEICHER, M. E. Comparação do risco de queda em idosos sedentários e ativos por meio da escala de equilíbrio de Berg. Fisioterapia e Pesquisa, p. 6-10, 2009.
SAMPAIO, M. J. et al. Síndrome de Guillain-Barré em idade pediátrica: Protocolo de atuação. Acta Pediatr Port, v. 42, n. 1, p. 33-42, 2011.
SARAIVA, F. de P. O.; MEIJA, D. P. M. Benefícios da fisioterapia nas sequelas crônicas resultantes de acidente vascular encefálico isquêmico-revisão bibliográfica [trabalho de conclusão de curso]. Goiânia: Faculdade Ávila, 2013.
SILVA, A. da et al. Equilíbrio, coordenação e agilidade de idosos submetidos à prática de exercícios físicos resistidos. Rev. bras. med. esporte, v. 14, n. 2, p. 88-93, 2008.
VASCONCELOS, P. F. da C. Emergência do vírus Chikungunya: risco de introdução no Brasil. Revista Pan-Amazônica de Saúde, v. 5, n. 3, p. 9-10, 2014.
[1] Pós-graduada em Saúde Coletiva com ênfase em Saúde da Família – FANAN- Faculdade de Nanuque; Gestão em Saúde Pública – FANAN- Faculdade de Nanuque; Graduada em Fisioterapia – Centro Universitário de Caratinga – Campus UNEC de Nanuque. ORCID: 0000-0001-8013-6562
[2] Orientador. ORCID: 0000-0001-6254-2831
Enviado: Março, 2022.
Aprovado: Abril, 2022.